Как лечить оспу головы
Обновлено: 22.04.2024
Как правильно лечить ветрянку у ребенка? Ветряная оспа у детей
В нашей стране никого не удивляет ребенок разукрашенный зеленкой в целях дезинфекции высыпаний во время болезни ветрянкой. Каждый год ветрянкой или ветряной оспой в России болеют около 800 тысяч детей. Эта вирусная инфекция, протекающая с появлением многочисленных высыпаний на коже и слизистых оболочках, редко вызывает серьезные беспокойства у родителей.
Обычно ветрянку воспринимают как определенный этап жизни ребенка, который обязательно надо пройти, чтобы не заболеть этой "заразой" будучи взрослым. Ведь взрослые, в отличие от детей, тяжело переносят эту болезнь. Особенно опасно заражение вирусом ветряной оспы женщинам в первом триместре беременности. Это вызывает большой риск выкидыша или рождения малыша с различными пороками развития. У переболевшего ветрянкой ребенка вырабатывается пожизненный иммунитет к данной инфекции, а сам вирус ветрянки остается в организме и скрывается в нервных клетках. При снижении иммунитета из-за перенесенной болезни или ослабления организма в пожилом возрасте он может активизироваться и вызвать другое более опасное заболевание под названием опоясывающий лишай.
Возбудитель ветряной оспы - вирус герпеса 3 типа. Чтобы заразиться им, достаточно пройти мимо места, где находиться больной ветрянкой или опоясывающим лишаем. Вирус ветряной оспы передается воздушно-капельным путем не только во время кашля, поцелуя и разговора, но и при нахождении в одном помещении с больным человеком. Самый типичный признак ветрянки - появление сыпи на коже ребенка. Поэтому это заболевание и называют ветряной оспой, сыпь при ней, как и при настоящей оспе представляет собой папулы - мягкие пузырьки, наполненные прозрачной жидкостью. Но по тяжести болезни ветрянку с оспой даже нельзя сравнивать.
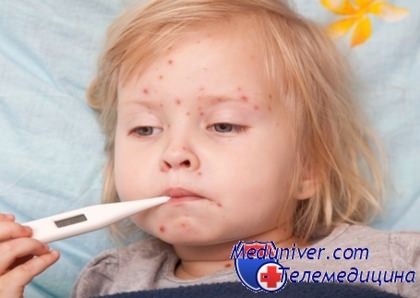
Инфицирование вирусом натуральной оспы намного опаснее, оно протекает и лечится во много раз труднее ветрянки. В среднем инкубационный период ветрянки длится 17 дней. В это время заболевший ребенок не ощущает никаких проявлений болезни, хотя сам уже может заразить других детей за 2 дня до ухудшения самочувствия и появления папул. Первые высыпания имеют вид красных бугорков, которые сильно напоминают обычные прыщи. Они могут появиться в любой части тела и быстро превращаются в пузырьки с прозрачной жидкостью, которые через 1-2 дня лопаются и подсыхают, образуя корочки на поверхности.
У многих детей во время болезни наблюдается повышение температуры тела до 38 градусов, а количество высыпаний увеличивается с каждым днем все больше и больше. При легком течении болезни через 2-4 дня температура тела спадает, а новые высыпания перестают появляться. По мере высыхания пузырьков ребенок перестает быть заразным и может спокойно играть с другими детьми. Заражения вирусом ветрянки не стоит бояться, если последние высыпания ребенка уже подсохли.
У здоровых детей ветрянка протекает легко и без осложнений. При нормальном течении болезни ребенок не нуждается в специальном лечении. Единственное, что требуется от родителей при уходе за больным ветрянкой ребенком - это регулярно мазать высыпания зеленкой. Зеленка подсушивает и дезинфицирует ранки, тем самым препятствуя размножению вирусов герпеса. Но в последние годы не все врачи поддерживают необходимость обработки папул зеленкой, большинство педиатров рекомендуют использовать для этой цели мази с антибиотиками, например, синтомициновую эмульсию.
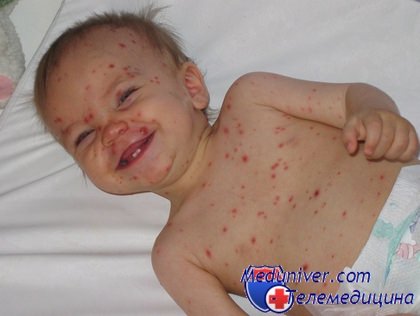
По их мнению, зеленка не содержит компоненты, способные бороться с вирусами, подкрашивает одежду и ведет к образованию рубцов на обработанной ею поверхности кожи. Какой способ обработки сыпи применить для лечения ветрянки у ребенка, решать самим родителям. Конкретных рекомендаций в пользу применения зеленки или мазей с антибиотиками сегодня никто не даст. Если прислушаетесь совета своих родителей, то они будут утверждать, что без зеленки при ветрянке никак нельзя обойтись. А молодые врачи, наоборот, порекомендуют отказаться от зеленки, чтобы не навредить нежной коже ребенка и быстрее победить инфекцию. Но мазать чем-то папулы надо обязательно, иначе они будут сильно увеличиваться в размерах, чесаться и доставлять большой дискомфорт ребенку. А это уже может стать причиной занесения бактериальной инфекции в ранки и привести к нагноению. В этом случае гнойные корочки будут долго держаться, а после лечения оставят после себя оспины, которые будут напоминать те, которые имеют люди, переболевшие натуральной оспой. Поэтому правильное лечение ветрянки у детей заключается в том, чтобы не допустить расчесывания высыпаний грязными руками и предотвращении присоединения бактериальной инфекции.
Для этого в период болезни ребенка надо постоянно поддерживать чистоту его рук и тела. Следите за тем, чтобы ногти у него были аккуратно подстрижены, а руки чаще мойте мылом. Раньше педиатры рекомендовали не мочить высыпания при ветрянке водой, сейчас же у них мнение изменилось. Теперь они разрешают детям больным ветрянкой мыться под душем при отсутствии температуры. Но купать в ванной или парить в бане больного ветрянкой ребенка нельзя. Мыть тело малыша надо под теплым душем с мылом без использования мочалок, чтобы не царапать корочки и не повредить целостность пузырьков.
Обработку ран больного ветрянкой ребенка зеленкой надо проводить не чаще двух раз в день, чтобы не провоцировать появления шрамов и рубцов на коже. При повышении температуры тела выше 38 градусов необходимо принимать жаропонижающие средства, например, ибупрофен или парацетамол. Давать ребенку аспирин при ветрянке ни в коем случае нельзя! Это может вызвать синдром Рея, который вызывает тяжелые поражения мозга и печени. При тяжелых формах ветряной оспы назначают принимать антивирусные препараты, чаще всего ацикловир и виралекс.
В настоящее время все желающие могут сделать прививку от ветряной оспы на платной основе. Данная вакцинация не входит в календарь профилактических прививок России, но по требованию ее делают во многих поликлиниках городов. В обязательном порядке рекомендуется вакцинация от ветряной оспы детям, имеющим хронические заболевания и со слабым иммунитетом.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках. Распространение натуральной оспы происходит аэрозольным путем, при этом возбудитель настолько устойчив в воздушной среде, что может вызывать заражение людей, находящихся не только в одной комнате с больным, но и в соседних помещениях. В середине 70-х годов ХХ века полная ликвидация натуральной оспы в развитых странах привела к отмене профилактической вакцинации против этого заболевания.
Общие сведения
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках.
Характеристика возбудителя
Вирус Orthopoxvirus variola входит в группу вирусов оспы животных и человека, устойчив в окружающей среде, легко переносит понижение температуры и высыхание, может сохранять жизнеспособность при замораживании в течение нескольких лет. При комнатной температуре сохраняется в оспенных корочках до года, в мокроте и слизи – до трех месяцев. При нагревании до 100° С вирус в высушенном виде погибает только через 5-10 минут.
Натуральная оспа передается по аэрозольному механизму преимущественно воздушно-капельным и воздушно-пылевым путями. Аэрозоль с возбудителем способен перемещаться с током воздуха на значительное расстояние, поражая людей, располагающихся в одной комнате с больным, и проникая в соседние помещения. Оспа имеет тенденцию к распространению в многоэтажных многоквартирных помещениях, лечебных учреждениях, скученных коллективах.
Естественная восприимчивость человека – высокая. Неиммунизированные лица заражаются в подавляющем большинстве случаев, процент невосприимчивых лиц составляет не более 12 из 100 непривитых (в среднем 5-7%). После перенесения заболевания формируется стойкий длительный (более 10 лет) иммунитет.
Симптомы натуральной оспы
Инкубационный период натуральной оспы обычно составляет 9-14 дней, может увеличиваться до 22 дней. Выделяют периоды заболевания: продромальный (или период предвестников), высыпаний, нагноения и реконвалесценции. Продромальный период длится от двух до четырех дней, отмечается лихорадка, симптомы интоксикации (головная боль, озноб, слабость, боли в мышцах, пояснице). В это же время на бедрах и груди может обнаруживаться сыпь, напоминающая экзантему при кори или скарлатине.
К концу продромального периода лихорадка, обычно, спадает. На 4-5 сутки появляется оспенная сыпь (период высыпания), первоначально представляющая собой мелкие розеолы, прогрессирующие в папулы, а через 2-3 дня – в везикулы. Везикулы имеют вид многокамерных мелких пузырьков, окруженных гиперемированной кожей и имеющих небольшое пупковидное углубление в центре. Сыпь локализуется на лице, туловище, конечностях, не исключая ладони и подошвы, в отличие от ветряной оспы элементы сыпи в одной зоне мономорфны. С прогрессированием сыпи снова нарастает лихорадка и интоксикация.
К концу первой недели заболевания, в начале второй, начинается период нагноения: температура резко поднимается, состояние ухудшается, сыпные элементы нагнаиваются. Оспины теряют свою многокамерность, сливаясь в единую гнойную пустулу, становятся болезненными. Спустя неделю пустулы вскрываются, образуя черные некротические корочки. Кожа начинает сильно зудеть. На 20-30 сутки наступает период реконвалесценции. Температура тела больного постепенно нормализуется с 4-5 неделе заболевания, оспины заживают, оставляя после себя выраженное шелушение, а в дальнейшем - рубцы, иногда весьма глубокие.
Выделяют тяжелые клинические формы оспы: папулезно-геморрагическую (черная оспа), сливную и оспенную пурпуру. Среднетяжелое течение имеет оспа рассеянная, легкое – оспа без сыпи и температуры: вариолоид. В такой форме оспа протекает обычно у привитых лиц. Характерны редкие высыпания, не оставляющие после себя рубцов, интоксикационные симптомы отсутствуют.
Осложнения натуральной оспы
Чаще всего натуральная оспа осложняется инфекционно-токсическим шоком. Отмечают осложнения воспалительного характера со стороны нервной системы: миелиты, энцефалиты, невриты. Есть вероятность присоединения вторичной инфекции и развития гнойных осложнений: абсцессов, флегмон, лимфаденитов, пневмонии и плеврита, отитов, остеомиелита. Может развиться сепсис. После перенесения оспы могут остаться последствия в виде слепоты или глухоты.
Диагностика и лечение натуральной оспы
Диагностика натуральной оспы производится с помощью вирусоскопического исследования с использованием электронного микроскопа, а так же вирусологическими и серологическими методами: микропреципитация в агаре, ИФА. Исследованию подлежит отделяемое оспенных пустул и корочки. С 5-8 дня заболевание возможно определение специфических антител с помощью РН, РСК, РТГА, ИФА.
Лечение натуральной оспы заключается в назначении противовирусных препаратов (метисазон), введении иммуноглобулинов. Кожу, пораженную оспенной сыпью, обрабатывают антисептическими средствами. Дополнительно (ввиду гнойного характера инфекции) назначается антибиотикотерапия: применяют антибиотики групп полусинтетических пенициллинов, макролидов и цефалоспорины. Симптоматическая терапия заключается в активной дезинтоксикации с помощью внутривенной инфузии растворов глюкозы, водно-солевых растворов. Иногда в терапию включают глюкокортикоиды.
Прогноз и профилактика натуральной оспы
Прогноз зависит от тяжести течения и состояния организма больного. Привитые лица, как правило, переносят оспу в легкой форме. Тяжело протекающая оспа с геморрагическим компонентом может закончиться смертью.
В настоящее время специфическая профилактика оспы производится с целью не допустить ее завоза из эпидемически опасных регионов. Ликвидация оспы в развитых странах достигнута благодаря массовой вакцинации и ревакцинации населения на протяжении нескольких поколений, в настоящее время плановая всеобщая вакцинация нецелесообразна. В случае выявления больного натуральной оспой, осуществляют его изоляцию, а так же производят карантинные мероприятия в отношении всех, имевших контакт с больным. В очаге инфекции производят тщательную дезинфекцию, контактных лиц вакцинируют в течение первых трех дней с момента контакта.
Натуральная оспа (лат. Variola, Variola vera) или, как её ещё называли ранее, чёрная оспа - высококонтагиозная (заразная) вирусная инфекция, которой страдают только люди. Её вызывают два вида вирусов: Variola major (смертность 20-40 %, по некоторым данным - до 90 %) и Variola minor (смертность 1-3 %). Люди, выживающие после оспы, могут частично или полностью терять зрение, и практически всегда на коже остаются многочисленные рубцы в местах бывших язв.
Натуральной оспой болеют только люди, экспериментальное заражение лабораторных животных удается с трудом. Возбудителем натуральной оспы является фильтрующийся вирус, антигенно родственный вакцинии, вирусу коровьей оспы, тонкое строение и закономерности размножения которого хорошо изучены. Инкубационный период при натуральной оспе продолжается от 8 до 14 дней, чаще ок. 11–12. Больные заразны для окружающих в течение всего периода высыпания и, по-видимому, даже за несколько дней до появления сыпи, в общей сложности около трех недель. Вирус выделяется из разрывающихся и подсыхающих пузырьков на коже, из ротовой полости и обнаруживается в моче и кале больного. Возбудитель инфекции передается путем непосредственных контактов, воздушно-капельным способом, от здоровых носителей и животных, и может сохранять жизнеспособность на одежде и постельном белье. Все невакцинированные люди восприимчивы к заражению; естественного иммунитета к натуральной оспе не бывает. Хотя заболевание возможно в любом возрасте, дети до четырех лет особенно уязвимы.
Что провоцирует / Причины Натуральной оспы:
Возбудитель оспы относится к вирусам семейства Poxviridae, подсемейства Chordopoxviridae, рода Orthopoxvirus; содержит ДНК, имеет размеры 200-350 нм, размножается в цитоплазме с образованием включений. Вирус натуральной оспы имеет антигенное родство с эритроцитами группы А крови человека, что обусловливает слабый иммунитет, высокую заболеваемость и смертность соответствующей группы лиц. Он устойчив к воздействию внешней среды, особенно к высушиванию и низким температурам. Он может длительное время, в течение ряда месяцев, сохраняться в корочках и чешуйках, взятых с оспин на коже больных, в замороженном и лиофилизированном состоянии остается жизнеспособным несколько лет.
Патогенез (что происходит?) во время Натуральной оспы:
В типичных случаях оспа характеризуется общей интоксикацией, лихорадкой, своеобразными высыпаниями на коже и слизистых оболочках, последовательно проходящими стадии пятна, пузырька, пустулы, корочки и рубца.
Натуральная оспа относится к антропонозам и представляет собой высококонтагиозную, особо опасную инфекцию. К оспе восприимчивы все люди, если у них нет иммунитета, полученного в результате перенесенного ранее заболевания или вакцинации. Натуральная оспа была широко распространена в Азии и Африке. Является воздушно-капельной инфекцией, однако возможна инокуляция вируса при непосредственном соприкосновении с пораженной кожей больного или инфицированными им предметами. Заразность больного наблюдается на протяжении всего заболевания - от последних дней инкубации до отторжения корочек. Трупы умерших от оспы также сохраняют высокую заразность.
При вдыхании зараженного воздуха вирусы попадают в респираторный тракт. Возможно заражение через кожу при вариоляции и трансплацентарно. Вирус поступает в ближайшие лимфатические узлы и далее в кровь, что приводит к виремии. Гематогенно инфицируется эпителий, здесь происходит размножение вируса, с чем связано появление энантемы и экзантемы. Ослабление иммунитета ведет к активации вторичной флоры и превращению везикул в пустулы. Вследствие гибели росткового слоя эпидермиса, глубоких нагноительных и деструктивных процессов формируются рубцы. Может развиться инфекционно-токсический шок. Для тяжелых форм характерно развитие геморрагического синдрома.
Симптомы Натуральной оспы:
Начальный период характеризуется ознобом, повышением температуры тела, сильными рвущими болями в пояснице, крестце и конечностях, сильной жаждой, головокружением, головной болью, рвотой. Иногда начало болезни мягкое.
На 4-й день наблюдается снижение температуры тела, ослабляются клинические симптомы начального периода, но появляются типичные оспины на коже головы, лица, туловища и конечностей, которые проходят стадии пятна, папулы, пузырька, пустулы, образования корочек, отторжения последних и образования рубца. Одновременно появляются оспины на слизистой оболочке носа, ротоглотки, гортани, трахеи, бронхах, конъюнктивах, прямой кишке, женских половых органов, мочеиспускательного канала. Они вскоре превращаются в эрозии.
Изменение крови характеризуется лейкоцитозом, при тяжелых формах имеется резкий сдвиг влево с выходом в кровь миелоцитов и юных клеток.
К тяжёлым формам относятся сливная форма (Variola confluens), пустулезно-геморрагическая (Variola haemorrhagica pustulesa) и оспенная пурпура (Purpura variolosae).
У привитых противооспенной вакциной оспа протекает легко (Varioloid). Основными её особенностями являются продолжительный инкубационный период (15-17 дней), умеренные явления недомогания и других признаков интоксикации; истинная оспенная сыпь необильная, пустулы не образуются, рубцов на коже не остается, выздоровление наступает через 2 недели. Встречаются лёгкие формы с кратковременной лихорадкой без сыпи и выраженных расстройств самочувствия (Variola sine exanthemate) или только в виде необильной сыпи (Variola afebris).
К возможным осложнениям относятся энцефалиты, менингоэнцефалиты, пневмонии, панофтальмиты, кератиты, ириты, сепсис.
Диагностика Натуральной оспы:
Клинические проявления болезни являются основанием для специфических исследований. Для анализа берут содержимое везикулы, пустулы, корочки, мазки слизи из полости рта, кровь. Присутствие вируса в образцах определяют с помощью электронной микроскопии, микропреципитации в агаре иммунофлюоресцентным методом, с помощью ПЦР. Предварительный результат получают через 24 часа, после дальнейшего исследования - выделение и идентификацию вируса.
Лечение Натуральной оспы:
Для лечения данного заболевания применяются противовирусные препараты (метисазон по 0,6 г 2 раза в день курсом 5-6 сут), противооспенный иммуноглобулин 3-6 мл внутримышечно. Для профилактики присоединения бактериальной инфекции на пораженные участки кожи наносятся антисептические препараты. При наличии бактериальных осложнений больным назначаются антибиотики широкого спектра действия (полусинтетические пенициллины, макролиды, цефалоспорины). Проводятся мероприятия направленные на детоксикацию организма, к ним относятся введение коллоидных и кристаллоидных растворов, в некоторых случаях проводится ультрафильтрация и плазмофорез.
Прогноз зависит от клинической формы болезни, возраста и преморбидного состояния. Летальность колеблется от 2% до 100%. При легком течении и у привитых прогноз благоприятный. Реконвалесценты выписываются из госпиталя после полного клинического выздоровления, но не раньше чем через 40 дней от начала заболевания. После легких форм больные выписываются без изменения категории годности. После тяжелых форм годность к военной службе решается ВВК в зависимости от резидуальных явлений (нарушение зрения и другие) или им предоставляется отпуск по болезни сроком до 1 мес.
Профилактика Натуральной оспы:
Вариоляция (вакцинация ранней, небезопасной вакциной) была известна на Востоке по крайней мере с раннего Средневековья: в Индии о ней сохранились записи VIII века, а в Китае X века. В Европу данная техника вакцинации была впервые привезена из Турции супругой британского посла в Стамбуле Мэри Уортли Монтегю в 1718 году, после чего была привита британская королевская семья.
В России вариоляция была введена после смерти от оспы 14-летнего императора Петра II.
В конце XVIII века английский врач Эдвард Дженнер изобрёл прививку от оспы на основе вируса коровьей оспы, которая была привита в Европе массово.
Первыми привитыми от оспы в России были Екатерина II Великая, Великий князь Павел Петрович, Великая княгиня Мария Фёдоровна, а через несколько дней и внуки Екатерины Александр и Константин Павловичи. Крестьянскому мальчику Маркову, от которого была привита оспа императрице, было присвоено дворянство, фамилия Оспенный и герб.
В Америке, Азии и Африке оспа держалась ещё почти двести лет. В XVIII веке от натуральной оспы в России умирал каждый 7-ой ребенок. В XX веке вирус унес жизни 300-500 миллионов человек. В конце 1960-х оспа поражала 10-15 млн непривитых людей.
В 1967 г. ВОЗ принимает решение об эрадикации натуральной оспы с помощью массовой вакцинации человечества.
Последний случай заражения натуральной оспой естественным путем был описан в Сомали в 1977 г. В 1978 г. зафиксирован и последний случай лабораторного заражения. Официально об искоренении оспы было объявлено в 1980 г. на Ассамблее ВОЗ, чему предшествовало соответствующее заключение комиссии специалистов, вынесенное в декабре 1979г.
Натуральная оспа относится к особо опасным инфекциям. Больные и подозрительные на эту инфекцию подлежат строгой изоляции, клиническому обследованию и лечению в специальных стационарах. Медицинский персонал работает в противочумной одежде III типа с маской. Проводят тщательную текущую и заключительную дезинфекцию помещения, где находится (находился) больной, предметов обихода и мест общего пользования 5% раствором лизола. Посуду замачивают 3% раствором хлорамина, затем кипятят. Весь мусор и отходы сжигаются.
Карантин для лиц, находившихся в контакте с больным (подозрительным) натуральной оспой, устанавливают на 17 дней. Все они вакцинируются против оспы независимо от срока предыдущей прививки. Им вводят однократно донорский гамма-глобулин в количестве 3 мл и назначают внутрь метисазон: взрослым 0,6 г 2 раза в сутки, детям — разовая доза из расчета 10 мг на 1кг массы тела ребенка 4—6 дней подряд.
К каким докторам следует обращаться если у Вас Натуральная оспа:
Интересные факты о болезни Натуральная оспа:
Прекращение вакцинации против натуральной оспы могло спровоцировать рост заражений ВИЧ-инфекцией. По мнению иммунологов, вакцина против оспы понижала вероятность проникновения в клетки вируса иммунодефицита.
Авторы исследования, американские ученые из Университета Калифорнии и еще нескольких научных центров, описали на страницах журнала результаты экспериментов на культуре клеток, взятых у людей, прошедших вакцинацию. Исследователи обнаружили, что в клетках людей, ранее привитых от оспы, ВИЧ размножался медленнее, чем в таких же клетках у людей, не проходивших вакцинацию.
Осторожность не повредит
Не следует, впрочем, считать, что вакцина от оспы защищает от ВИЧ, и немедленно бежать делать прививку: ученые подчеркивают, что эксперимент проведен на культуре клеток, а не на целом организме и пятикратное снижение скорости распространения вируса получено не для любой разновидности ВИЧ, а только для определенных штаммов. Эти штаммы довольно распространенные и играют важную роль в развитии эпидемии, но далеко не единственные. Да и замедление распространения вируса впятеро все-таки неравносильно его полному уничтожению.
Другое дело, что вплоть до 1970-х годов, когда прививки от оспы ставились массово, риск заражения мог быть меньше, и долгое время вирус просто не мог выйти за пределы ограниченной территории в Центральной Африке. Даже сейчас вероятность передачи ВИЧ при сексуальных контактах не превышает десятых долей процента и снижение этой величины в несколько раз вкупе со слабым развитием транспорта вполне могло не дать разгуляться пандемии. Сейчас, когда число носителей вируса составляет около 40 млн человек во всем мире, рассчитывать на искоренение ВИЧ не приходится, даже если результаты предварительных экспериментов полностью подтвердятся. Но любой мало-мальски перспективный подход к снижению риска передачи вируса, безусловно, заслуживает рассмотрения.
Как это работает?
Ключевую роль в потенциальном защитном механизме играют рецепторы типа CCR5 – белковые молекулы, расположенные внутри клеточной мембраны. Именно с этими молекулами взаимодействует ВИЧ при проникновению в клетку, и вирусологам известно, что люди с мутантной формой CCR5-рецепторов для ВИЧ уязвимы в гораздо меньшей степени.
Окна и двери
CCR5 – не единственная молекула, которой пользуется вирус для попадания в клетки. Столь же важны рецепторы класса CD4. Проводя аналогию, можно сравнить рецепторы с "окнами" и "дверьми" клетки. Злоумышленники проникают как через двери, так и через окна, поэтому установка ударопрочных стекол или надежных замков по отдельности лишь снижает, но не сводит на нет риск кражи.
Кстати, аналогия между рецепторами и окнами примечательна еще и тем, что рецепторы нужны самой клетке для избирательного взаимодействия с другими клетками.
Вирус же vaccinia, который и является основой вакцины (сходство в названиях не случайно, вирус назван именно за свою благородную функцию) от натуральной оспы, может менять экспрессию гена CCR5. Это означает, что ген, отвечающий за синтез белков рецептора, может "выключаться", и со временем у привитого пациента CCR5 рецепторы просто исчезают.
Как именно это происходит, насколько долго длится эффект (ученые вели опыты на клетках от людей, привитых за три и шесть месяцев до эксперимента) и можно ли его еще и усилить, пока неясно. Но очевидно то, что прививки от оспы достаточно безопасны для массового применения: их в свое время делали каждому ребенку на планете, и у многих на плече остался крохотный шрам.
Лишь в 1980-х, когда оспа исчезла с лица Земли и осталась только в нескольких микробиологических лабораториях, от прививок отказались, так как риск побочных последствий стал многократно превышать риск заражения оспой как таковой. Но если будет доказано, что прививки от оспы помогают и против ВИЧ (пусть даже не абсолютно), к осповакцинации вернуться будет несложно.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Натуральной оспы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Самые первые проявления псориаза часто появляются именно на голове, распространяясь потом по всему телу. Псориаз на голове протекает с зудом и опасностью бактериальных осложнений. При подозрении на псориатическую природу высыпаний нужно сразу же обращаться к врачу – болезнь хорошо поддаются лечению в самом начале. В статье содержится вся информация о симптомах и всех известных способах лечения этой формы заболевания.
Причины псориаза на голове
Это хронический неконтагиозный дерматологический процесс, развивающийся у лиц с наследственной предрасположенностью. Причины псориаза на голове и механизм его развития полностью не изучены. Но установлено, что процесс развивается на фоне нарушения обмена веществ и иммунитета. Организм теряет контроль над делением клеток кожного эпителия: они начинают делиться намного быстрее. Так же быстро появляются признаки ороговения, проявляющиеся в виде шелушения. Одновременно в коже развиваются воспалительные процессы.
Основной причиной псориаза волосистой части головы является наследственная предрасположенность. Ученые стараются выявить гены, ответственные за передачу заболевания из поколения в поколение. Уже установлены отдельные измененные участки, относящееся к разным генам, встречающиеся у больных и их близких родственников.
Но человек, имеющий генетическую предрасположенность, вовсе не обязательно заболевает. Не меньшее значение имеют внешние и внутренние предрасполагающие факторы. Псориаз волосистой части головы начинается генетически предрасположенных лиц по причине воздействия следующих факторов:
- механического раздражения кожи (щеткой для волос с жесткими зубчиками; травмировании небольших ранок и корочек, появляющихся при себорее и т.д.);
- холодовом воздействии;
- перенесенных инфекционных заболеваний; часто после стрептококкового импетиго – гнойных высыпаний в основном на коже лица; развивается у детей и становится толчком к развитию аутоиммунного процесса;
- хронических стрессов и высоких нагрузок;
- частого курения, злоупотребления спиртным;
- нарушения диеты – нерегулярном неправильном питании всухомятку, избыточном употреблении высококалорийных продуктов и острых приправ;
- при гормональных нарушениях, оказывающих влияние на состояние сальных желез кожи – ожирении, дисбалансе половых гормонов, сахарном диабете, заболеваниях щитовидной железы, гипофиза, гипоталамуса;
- при заболеваниях печени и почек с нарушением функции этих органов; в печени происходит нейтрализация токсинов, а через почки они выводятся из организма; интоксикация может стать пусковым моментов в развитии заболевания.
Под действием одного или нескольких факторов нарушается взаимодействие организма с окружающей средой. Нарушается белковый, жировой и углеводный обмен, что становится причиной ускорения обменных процессов в коже и ее шелушения.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Изменения в иммунной системе проявляются в виде повышенной чувствительности кожи к любым внешним воздействиям (к тому же расчесыванию или частому окрашиванию волос). В ответ на такие воздействия вырабатываются антитела к собственным клеткам, провоцируя возникновение аутоиммунного воспалительного процесса. Причины, по которым начинается воспаление, еще полностью не изучены. Это одна из приоритетных задач медицины в напревлении лечения псориаза.
Симптомы псориаза волосистой части головы
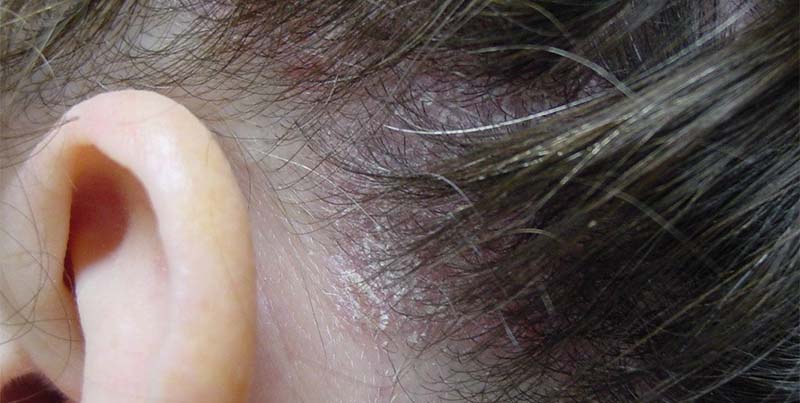
Псориаз на голове проявляется в виде характерных симптомов. Заболевание может начинаться остро с множественных высыпаний (вульгарная форма псориаза) или постепенно с зуда и шелушения кожи и только затем появляются характерные высыпания (себорейная форма). Псориаз на голове, фото:

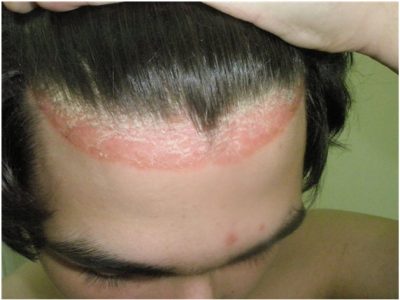
Более частое начало – постепенное, в виде появления перхоти и шелушения. На ранних этапах это небольшие участки в затылочной области. Шелушение распространяется на более обширные участки и начинается зуд. Постоянные расчесы кожи способствуют ее огрублению и проявлению ссадин. Как выглядит псориаз на голове? Начальные симптомы псориаза на голове на фото выглядят так:
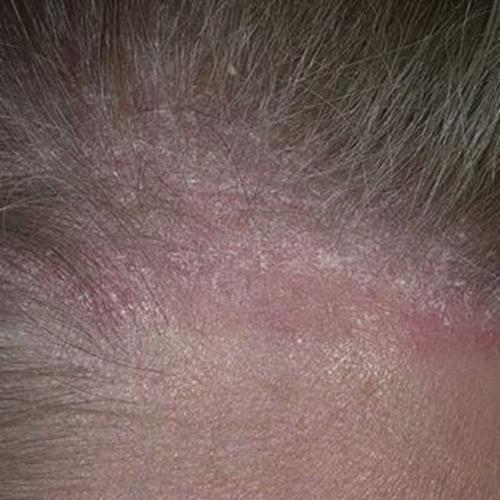
В области царапин и ссадин появляется сначала покраснение, а затем небольшие воспалительные узелки и папулы, окруженные ярким приподнимающимся над поверхностью кожных покровов ободком. Сопровождающиеся сильным зудом высыпания увеличиваются в размерах и сливаются между собой. Особенностью высыпаний являются:
На фото три признака выглядят так:
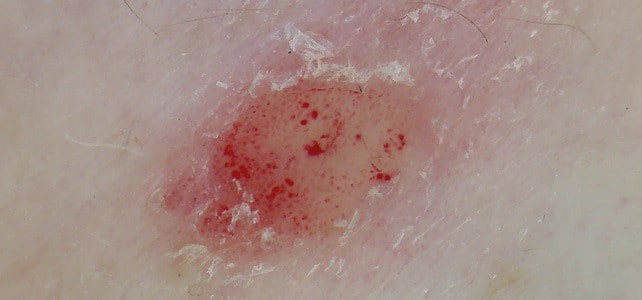
Эти три характерных проявления отличают псориаз кожи головы от себорейного дерматита, с которым его легко перепутать. В дальнейшем папулы сливаются и образуют псориатические бляшки, имеющие разную конфигурацию и порой распространяющиеся на всю поверхность головы.
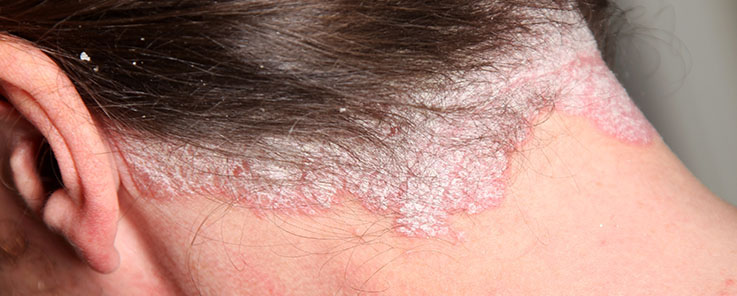
Течение псориаза кожи головы может быть легким с появлением на начальной стадии единичных высыпаний. Эти высыпания проходят затем все три стадии развития. При тяжелой форме высыпания занимают всю значительную площадь и распространяются на лицо и шею в виде короны - воспалительного ободка, покрытого серебристыми чешуйками. Корни волос не страдают, но к псориатическому процессу часто присоединяется бактериальная, грибковая или смешанная инфекция, что приводит к появлению осложнений, вылечить которые не так легко. Так выглядит корона, фото:
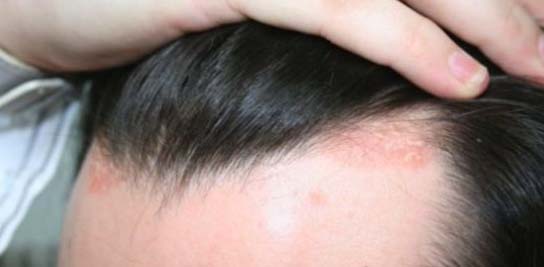
Стадии протекания псориаза на голове
Заболевание протекает длительно, обострения сменяются ремиссиями. Частота обострений и тяжесть симптоматики зависят от наличия провоцирующих факторов.
Прогрессирующая стадия
Распространяются сыпь и воспаление, сопровождающиеся сильным зудом. В начальной стадии присутствует симптом Кебнера – появление псориатических высыпаний на месте царапин и ссадин.
Cтационарная
Процесс находится в одном и том же состоянии, не распространяясь, но и не затухая.
Регрессирующая
Процесс постепенно стихает, зуд исчезает, сыпь бледнеет, воспалительный инфильтрат уменьшается, постепенно приобретая вид пятна; цвет высыпаний бледнеет, начиная от центра, образуя кольцевидные фигуры с более яркой границей. Иногда они начинают бледнеть от периферии к центру и тогда приобретают вид беловатых колец (симптом псориаза на голове - псевдоатрофия Воронова). Фаза заживления может протекать достаточно длительно и постепенно на коже остаются только белые депигментированные пятна.
Методы лечения псориаза на голове
Псориаз кожи головы требует систематического лечения под контролем врача. Решающее значение имеет подвижный образ жизни, отказ от курения и алкоголя, соблюдение диеты. Лечить болезнь нужно комплексно, применять методики с учетом особенностей организма пациента. В комплексную терапию можно включать современные европейские методики, медикаментозное лечение, а также проверенные веками восточные методы. Такое лечение способно сразу же значительно улучшить состояние пациента и в течение нескольких недель привести к развитию стойкой ремиссии.
PRP – терапия - метод основан на способности тромбоцитов (красных кровяных пластинок) выделять фактор роста, стимулирующий восстановительные способности клеток. Путем центрифугирования кровь пациента обогащается тромбоцитами и затем точечно вводится в кожу головы. Методика позволяет значительно ускорить наступление ремиссии и предупредить развитие рецидивов.
Аутогемотерапия - лечение проводится путем внутримышечного введения небольшого количества крови, взятой из вены пациента. Это оказывает общее стимулирующее воздействие, восстанавливает эпителий головы. После проведения лечения наблюдается стойкая ремиссия.
Рефлексотерапия - воздействие различными способами на особые точки на теле, рефлекторно связанные с органами и тканями. Один из самых древних и эффективных традиционных методов лечения. Воздействие на точки можно проводить иглоукалыванием (акупунктура), прижиганием, массажем и т.д. Лечение псориаза на голове этими методами практикуется в восточной медицине тысячелетиями. Лечебные процедуры выполняются врачом-рефлексотерапевтом.
Вакуум-терапия - воздействие разреженным воздухом на биологически активные точки – это один из методов рефлексотерапии. Он может проводиться при помощи банок или специальной аппаратуры. Способствует быстрому восстановлению измененных тканей. В результате применения вакуум-терапии участки поражения значительно уменьшаются.
Фитотерапия - дерматологи широко используют в своей практике лекарственные растения в виде настоев, отваров и готовых лекарственных аптечных форм. При правильном применении в составе комплексного лечения они очень эффективны как на начальных стадиях заболевания, так и при его длительно протекающих формах. Если добавить фитотерапию, повышается эффективность других методик лечения, уменьшается риск развития нежелательных лекарственных эффектов.
Читайте также:

