Как молочница может поразить мочеиспускательный канал
Обновлено: 23.04.2024
По статистике пиелонефрит (воспаление почечной лоханки) является одним из самых частых осложнений цистита [1]. В отличие от неосложненных инфекций нижних мочевыводящих путей, он может потребовать госпитализации в стационар и кардинального пересмотра схемы лечения [1].
Поэтому пациентам с хроническими рецидивирующими уретритами и циститами важно лечить заболевания под контролем врача и знать проявления инфекций нижних и верхних мочевыводящих путей, чтобы успеть вовремя обратиться за помощью.
Как связаны цистит и пиелонефрит?
И если моча движется от почек к уретре, то инфекция, как правило, преодолевает этот путь в обратном направлении. Это называется инфицированием восходящим, или уриногенным путем. Конечно, это не единственный способ заразить лоханку вредоносными бактериями.
Существует также гематогенный путь: когда инфекционный агент заносится в почки через кровоток. При этом картина заболевания и его развитие отличаются, поскольку поражается не только лоханка, но и само вещество почки [5].
Причины и факторы риска инфекций мочевыводящих путей
Большинство причин циститов и пиелонефритов общие, но есть и некоторые особенности.
Инфекция
Встреча пациента с агрессивным возбудителем: как правило, это условно-патогенные обитатели микрофлоры кишечника и кожи, обладающие сродством к эпителию слизистой мочевыводящих путей (уропатогенные штаммы E.coli, Proteus vulg. и mirabilis, Klebsiella spp, Staphylococcus spp.), реже — возбудители болезней, передающихся половым путем. В последнее время исследователи отмечают, что устойчивые к лечению случаи инфекций мочевыводящих путей вызывают ассоциации микроорганизмов [2].
Анатомические особенности
Инфекциями мочевыводящих путей (циститы и уретриты) чаще болеют женщины. Это происходит потому, что их уретра шире и короче. Из-за индивидуальных особенностей или травм и спаек возможна гипермобильность нижнего участка уретры, что приводит к частым инфекциям после нарушений гигиены или даже полового акта [1].
Пиелонефриты развиваются на фоне простатита, хронического рецидивирующего цистита, аномалий развития почек и мочеточников, мочекаменной болезни, опухолей почек и др. Женщины болеют пиелонефритами в 2-4 раза чаще, чем мужчины. Прогрессированию мочевых инфекций также способствует беременность [5].
Нарушение пассажа мочи
К этой категории можно отнести слабости сфинктеров мочевого пузыря, пузырно-мочеточникового соединения, патологические рефлюксы (обратный заброс содержимого в мочевой пузырь, мочеточник, лоханку), турбулентный ток жидкости в уретре с наличием восходящих потоков, ведущих обратно в мочевой пузырь. Сюда же можно отнести такое состояние, как нейрогенный мочевой пузырь или гиперактивный мочевой пузырь, при котором нарушаются процессы сокращения и расслабления этого органа [3].
Факторы риска перехода цистита в пиелонефрит:
- отсутствие адекватного лечения;
- повышенная агрессивность возбудителя;
- анатомические особенности: аномалии развития, спайки в малом тазу, гипермобильность уретры и др.;
- формирование хронического очага инфекции в малом тазу;
- инвазивные медицинские манипуляции (цистоскопия, катетеризация и др.);
- сопутствующие состояния: беременность, сахарный диабет, опухоли почек, мочекаменная болезнь, менопауза и климакс и др.;
- очаги хронической инфекции в организме;
- иммунодефицитные состояния [3].
Симптомы цистита
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
- жалобы на боль, жжение и рези при мочеиспускании — неприятные ощущения сопровождают весь процесс целиком, от начала и до конца;
- боль в области над лобком;
- императивные позывы к мочеиспусканию, которые сложно игнорировать;
- частые походы в туалет, моча при этом выделяется малыми порциями;
- есть чувство неполного опорожнения мочевого пузыря;
- изменение характера мочи: она приобретает неприятный запах, цвет мутнеет, может быть примесь крови в последней порции мочи (необязательный симптом).
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже. Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений [1].
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами [1].
Симптомы пиелонефрита
Пиелонефрит также может быть острым и хроническим. Так или иначе, в его клинике преобладают симптомы интоксикации:
- перепады температуры (до 39 при острых состояниях, обычно в пределах 37-38 градусов), которые сопровождаются ознобом, потливостью;
- слабость, утомляемость, снижение работоспособности;
- головная боль;
- боли в мышцах и суставах, ломота;
- жажда;
- тошнота, изредка рвота;
- тупая боль в области поясницы;
- нарушения мочеиспускания (задержка мочи, учащение, боли при мочеиспускании, походы в туалет по ночам);
- изменение мочи (мутность, хлопья).
Несмотря на то, что в клинике не доминируют болевые симптомы, состояние пациентов бывает объективно тяжелым. Они могут даже пребывать в спутанном состоянии сознания. Возможны шок и почечная недостаточность.
При стертой клинике беспокоит просто слабость, есть общее недомогание, и только дополнительные методы обследования позволяют выявить очаг инфекции [3,5].
Как отличить цистит от пиелонефрита
При проявлениях инфекций необходимо обратиться к специалисту. С подозрениями на цистит можно записаться к терапевту, урологу, нефрологу. Именно врач должен провести дифференциальную диагностику и отличить пиелонефрит от цистита.
На приеме
Во время опроса и осмотра пациента можно сделать первые выводы о том, что стало причиной обращения: цистит или пиелонефрит. В клинике цистита доминируют жалобы на нарушения мочеиспускания, а при воспалении почечной лоханки — слабость, общее недомогание и повышение температуры. Если инфекция имеет восходящее течение, то пациенты вспоминают, что болезнь начиналась с болей при мочеиспускании, но это необязательное условие [3].
В процессе осмотра при подозрении на пиелонефрит врач проверит симптомы болезненности в области проекции почек: справа и слева от позвоночника в области поясницы или чуть выше. При цистите более характерна боль над лобком [1,3,5,6].
Лабораторная диагностика
Назначают общий анализ мочи, крови, посев мочи, анализ по Нечипоренко, биохимию крови и мгновенные тесты на лейкоцитарную эстеразу и нитриты.
При цистите в моче могут присутствовать лейкоциты, бактерии, реже — белок (до 0,1 г/л) и эритроциты. В крови специфические изменения обнаруживаются не всегда, возможно незначительное повышение СОЭ и сдвиг лейкоформулы влево.
Пиелонефрит дает более угрожающую картину: изменение удельного веса мочи (повышение при остром и снижение при хроническом), лейкоциты, белок (от 3 более г/л), бактерии, эритроциты, клетки эпителия в моче. В крови высокая СОЭ, повышение числа лейкоцитов, сдвиг формулы влево, возможно появление токсической зернистости лейкоцитов.
При подозрении на пиелонефрит выполняется культуральное исследование мочи: осадок сеют на питательные среды, наблюдают рост колоний микроорганизмов и проводят их чувствительность к антибиотикам [1,3,5,6].
Инструментальная диагностика
На УЗИ можно понять, какие органы и структуры вовлечены в инфекционный процесс. При пиелонефрите происходит утолщение в области лоханки, увеличение пораженной почки в объеме, расширение чашечек и лоханки и другие изменения.
УЗИ при цистите выполняется скорее для исключения других заболеваний (инородных тел пузыря, пиелонефрита, опухолей и др.).
КТ и МРТ бывают необходимы при сопутствующих заболеваниях, тяжелом течении, появлении осложнений цистита или пиелонефрита.
Основной вывод: самостоятельно отличить цистит от пиелонефрита сложно, только врач с помощью дополнительных методов сможет точно сказать, какие именно мочевыводящие пути поражены инфекцией. Течение заболевания индивидуально, и клиника может быть стерта на фоне сопутствующих заболеваний или состояний. При подозрении на инфекции мочевыводящих путей нужно обязательно обращаться к специалисту, самолечение не допустимо.
В комплексной терапии инфекционно-воспалительных заболеваний мочевыводящих путей, к которым относятся и цистит, и пиелонефрит, специалисты могут рекомендовать использование безрецептурных фитопрепаратов для облегчения боли, уменьшения спазмов и борьбы с воспалением*. К числу таких лекарственных средств относится паста Фитолизин ® . В состав готовой пасты для приготовления суспензии для приема внутрь Фитолизин ® входит сгущенный экстракт из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. В отличие от многих других урологических фитопрепаратов, которым необходимо сложное приготовление, достаточно просто растворить 1 ч. л. пасты Фитолизин ® в половине стакана теплой подслащенной воды — и препарат готов к применению. Это позволяет проводить лечение не только дома, но и на работе, в гостях и командировке [7].
Список литературы:
*В составе комплексной терапии Фитолизин ® Паста для приготовления суспензии для приема внутрь облегчает боль при цистите, вызванную воспалением и спазмом, за счет противовоспалительного и спазмолитического действия, облегчает частые позывы за счет спазмолитического действия.
Кандидозный уретрит представляет собой грибковое воспалительное поражение слизистой оболочки уретры, вызванное грибками Candida.
Этот вид грибка устойчив к внешним факторам и довольно хорошо размножаются в благоприятных условиях.
Образовывается очаг грибковой инфекции в уретре.
Появляется обычно по причине, сниженной иммунной системы.
Проникать в организм человека может через кожу, кишечник и при половом контакте.
Эта патология является распространенным явлением, встречается несколько чаще у женщин.
Кандидозный уретрит бывает острым и хроническим.
В зависимости от пути проникновения, выделяют первичную и вторичную инфекцию.
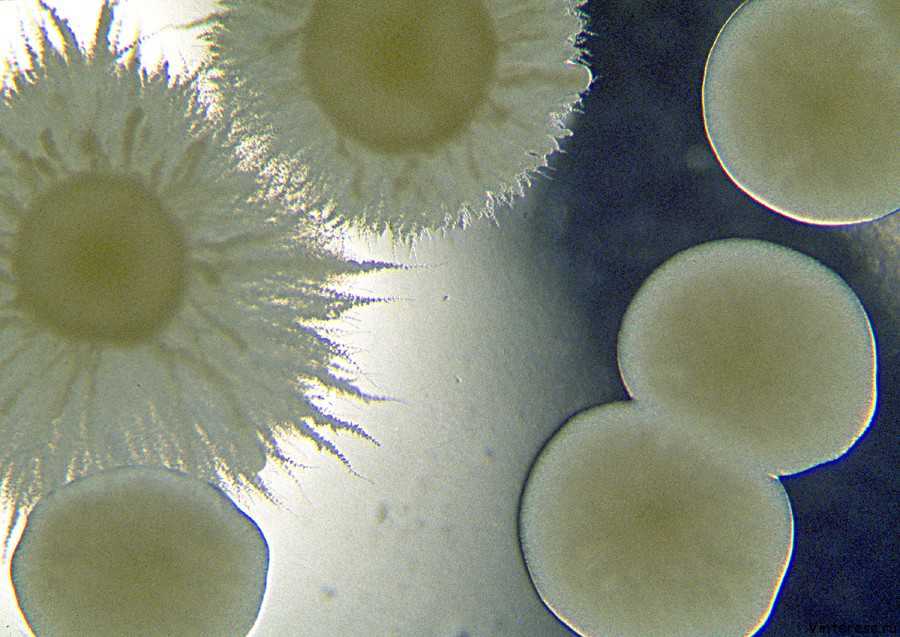
Причины кандидозного уретрита
Возбудителем кандидозного уретрита является условно-патогенный грибок рода Candida.
Это означает, что микроорганизм в организме может присутствовать в норме, в микроскопических количествах у женщин.
Наличие же кандиды у мужчин – признак заболевания.
При воздействии неблагоприятных условий происходит активизация грибковой инфекции.
К причинным факторам, которые вызывают кандидозный уретрит, относятся:
- Длительные (хронические) стрессы и умственное перенапряжение.
- Изменение гормонального фона. Кандидозный уретрит у женщин развивается на фоне изменения уровня эстрогенов и прогестерона.
- Антибиотикотерапия, которая применялась достаточно длительный период времени (больше 2-х недель).

Антибиотики в этом случае угнетают нормальную бактериальную флору, что приводит к активизации грибка.
- Сахарный диабет или другие нарушения обмена углеводов.
При повышении уровня сахара в слизистых оболочках создаются условия для активизации кандидозной инфекции. - Иммунодефицит – врожденное или приобретенное снижение активности иммунитета.
- Хронические инфекции половой системы (хламидиоз, уреаплазмоз, микоплазмоз).
- Беспорядочные половые контакты, без средств контрацепции;
- Злоупотребление спиртными и табачными изделиями.
Эти провоцирующие факторы обязательно учитываются в процессе лечения кандидозного уретрита.
Следует запомнить! Определить причину появления болезни может только специалист.
Симптомы кандидозного уретрита
От момента заражения до появления первых признаков интервал времени составляет от 3 до 21 дня.
В случае если развился кандидозный уретрит, симптомы характеризуются классической триадой проявлений:
- I. зуд и жжение в области мочеиспускательного канала;
- II. умеренная дизурия – появление чувства дискомфорта во время мочеиспускания в виде болезненных ощущений;
- III. появление белых налетов и выделений, имеющих плотную (творожистую) консистенцию, локализующихся на головке полового члена у мужчин или вульве у женщин.
Необходимо отметить, что это заболевание не сопровождается температурой и ознобом
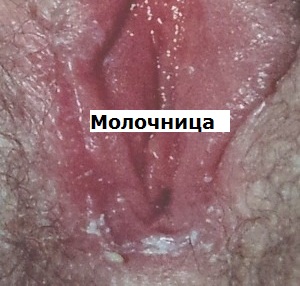
Кандидозный уретрит у мужчин развивается несколько реже
Кандидозный уретрит у мужчин развивается несколько реже, чем у женщин.
Но он часто может иметь первично хроническое течение с минимальными клиническими проявлениями.
Это приводит к тому, что мужчина длительное время не обращается за медицинской помощью.
Как следствие, возможно распространение инфекционного грибкового процесса на другие органы урогенитального тракта и развитие осложнений.
Внимание! При появлении симптоматических проявлений кандидоза, наличие выделений, как можно скорее обратитесь к специалисту.
Какие анализы сдают на кандидозный уретрит
При постановке диагноза, главной задачей врача является обнаружение причину появления болезни.
Специалист проводит осмотр больного и назначает следующие лабораторные исследования:
- Общий анализ мочи и крови;
- Мазок из уретры;
- Биохимический анализ крови;
- Гистологические исследования поражённых участков тканей;
- ПЦР-исследования;
- Бактериологический посев материала.
Пройти исследования можно в нашем платном медицинском центре.
Все виды анализов выполняем быстро и качественно.
После получения результатов, можно проконсультироваться у нашего специалиста.
Для каждого пациента, предусмотрен индивидуальный подход и курс лечения.
После проведения всех исследований определяют причину появления кандидозного уретрита и назначают терапию.

О том как лечится кандидозный
уретрит рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Лечение кандидозной инфекции уретры
Характерные проявления патологического процесса позволяют практически сразу предположить диагноз кандидозный уретрит.
Подтверждение диагноза возможно только после лабораторных анализов – ПЦР и посева на кандиду, анализов крови на антитела.
Лечение направлено на уничтожение грибковой инфекции и устранение факторов, которые провоцируют ее развитие.
Для уничтожения грибковых клеток применяются противогрибковые препараты, которые обладают выраженной активностью в отношении грибков рода Candida (ламизил, нистатин, гризеофульвин).
Обычно эти лекарственные средства принимаются после оценки чувствительности к ним грибка по результатам посева.
Назначаются противогрибковые антибиотики сначала в сочетании капельниц дифлюкана с таблетками, затем переходят только на таблетки.
Одновременно проводятся местное лечение кандидоза – инстилляции у мужчин, ванночки и тампоны у женщин.
В хронических случаях добавляют ферменты и иммунные препараты.
Продолжительность лечения составляет одну-две недели.
Если случай запущенный, лечение увеличивается до 4-х недель.
Лечение обязательно проводится под лабораторным контролем
Если имеет место хронический кандидозный уретрит у мужчин, лечение обязательно проводится под лабораторным контролем эффективности подавления и уничтожения грибковых клеток.
Для эффективной терапии патологии обязательно проводятся соответствующие мероприятия, направленные на устранение провоцирующих факторов.
Для лучшего эффекта, необходимо соблюдать следующие условия:
- На время лечения не вступать в половые контакты;
- Исключить из рациона продукты с высоким содержанием углеводов;
- Соблюдать правила личной гигиены;
- Нижнее белье стирать отдельно, с использованием горячей воды и антибактериальных средств.
Поэтому очень важно проводить лечение только после консультации врача.

Самостоятельное, неправильное применение только противогрибковых препаратов может привести к хронизации инфекции и развитию различных осложнений.
Кандидозный уретрит: осложнения
Если не провести диагностику и лечение вовремя, это приводит к хронической форме болезни.
Запущенная болезнь способна прогрессировать и приводить к ряду осложнений.
Встречаются случаи, когда заболевание локализуется в пищеводе.
У женщин возможно нарушение флоры влагалища.
Мужчины страдают от простатита, орхита, везикулита.
Помните! Важно вовремя обратиться за помощью в клинику и выполнять все указания лечащего врача.
Меры профилактики при кандидозном уретрите
Предупредите развитие болезни, чтобы сохранить свое здоровье.
Все профилактические меры направлены на устранение возможных причин проникновения и развития грибка.
К предупредительным мерам относятся:
- Соблюдение активного образа жизни;
- Укрепление иммунной системы;
- Правильное и сбалансированное питание;
- Заниматься оздоровлением организма;
- Дозированные физические нагрузки;
- Не злоупотреблять алкогольными напитками.
Если у вас появился дискомфорт, первые признаки кандидозного уретрита, немедленно обратитесь к врачу-специалисту.
Благоприятный исход болезни возможен при адекватном и своевременном лечении.
Такое заболевание как кандидозный уретрит поддается медикаментозному лечению.
Не затягивайте с визитом к врачу.
При обнаружении любых симптомов кандидозного уретрита обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Дрожжеподобные грибы рода Candida вызывают не только молочницу, но и кандидозный цистит, лечение которого должно быть комплексным и индивидуальным. Если оставить патологическое состояние без медикаментозной терапии, есть риск развития воспаления почек, бактериального цистита, генерализованного кандидоза, острой почечной недостаточности. [39, 40]
Кандидозный цистит: симптомы и причины заболевания
Частые позывы к мочеиспусканию, сокращение порций выделяемой мочи, ощущение неполного опустошения мочевого пузыря – это все проявления канидозного цистита. Клиническая картина также включает изменения в моче – она становится мутной, приобретает резкий запах, возможны вкрапления крови. [16, 39]
При обострении цистита у пациентов появляется резкая боль внизу живота, повышается температура. Во время акта мочеиспускания в промежности ощущается зуд и жжение. [16, 39]
Возбудителем воспалительного процесса при кандидозном цистите является грибок Candida Albicans. Инфекция может проникнуть в мочевой пузырь по восходящему или нисходящему пути. В первом случае грибковая инфекция попадает из наружных половых органов в уретру, после чего проникает в мочевой пузырь и вызывает воспаление. Иногда заражение происходит при катетеризации, при этом наружные половые органы не поражаются. [38, 40]
Нисходящий путь реализуется при поражении кожи, желудка и других органов грибком. После этого возбудитель проникает в кровяное русло, разносится по организму и проникает в мочевой пузырь. Обычно особенно активным грибок Candida становится в период спада иммунных функций. [38, 40]
Как выбрать схему лечения кандидозного цистита?
Выбор тактики лечения основан на результатах комплексной диагностики. Пациенту необходимо проконсультироваться с урологом и терапевтом, а также пройти обследование. Обычно после осмотра специалистами проводится общий анализ мочи, серологические (ПЦР, ИФА, РНГА), а также микроскопические исследования, которые позволяют выявить возбудителя. [40]
Более четкую клиническую картину можно получить при проведении УЗИ мочевого пузыря. Исследование помогает обнаружить признаки воспалительного процесса. При кандидозном цистите у женщин лечение назначает только врач. Схема терапии зависит от природы возбудителя. [40]
Дело в том, что не все противогрибковые препараты могут его уничтожить, а использование антибиотиков может только ухудшить ситуацию. При одновременном развитии кандидоза и цистита пациенткам нужно обязательно соблюдать питьевой режим, диету, половое воздержание. Важно понимать, что лечение требуется обоим партнерам. [16, 40]
Молочница при цистите: как избежать?
Чтобы предотвратить инфицирование мочевого пузыря грибами Candida, нужно соблюдать режим полового воздержания до окончания терапии. Даже при использовании презерватива может произойти инфицирование уретры, что приведет к развитию кандидозного цистита. [16, 40]
Данная патология в свою очередь может вызвать инфицирование наружных половых органов. Чтобы этого избежать, нужно принимать специальные препараты, поддерживающие нормальную влагалищную флору. [40]
В комплексной терапии инфекционно-воспалительных заболеваний мочевых путей могут применяться фитопрепараты, например, паста Фитолизин®. Растительный диуретик содержит в своем составе 4 эфирных масла (апельсина, сосны, шалфея, мяты), а также 9 лекарственных экстрактов (золотарник, любисток, листья березы и пр.). [1, 6, 26]
Препарат для лечения цистита Фитолизин® выпускается в форме пасты для приготовления пероральной суспензии. Такая форма обеспечивает более быстрое всасывание активных компонентов. Они доставляются непосредственно к очагу воспаления быстрее, чем в случае с приемом таблеток. [2]

Паста Фитолизин ® Подробнее
Растительный диуретик обладает мочегонным, противовоспалительным, спазмолитическим действиями. [6] Препарат выпускается в Европе. Его производство отвечает международным стандартам GMP [3]. Он помогает устранять воспаление и боль, нормализовывать мочеиспускание, вымывать песок из мочевых путей и снижать кристаллизацию минералов мочи [1,6].
Термин урогенитальный кандидоз (молочница) определяет патологический инфекционный процесс.
Место локализации - на слизистых оболочках структур урогенитального тракта мужчины или женщины.
Его вызывают представители условно-патогенной микрофлоры, грибки рода Candida.
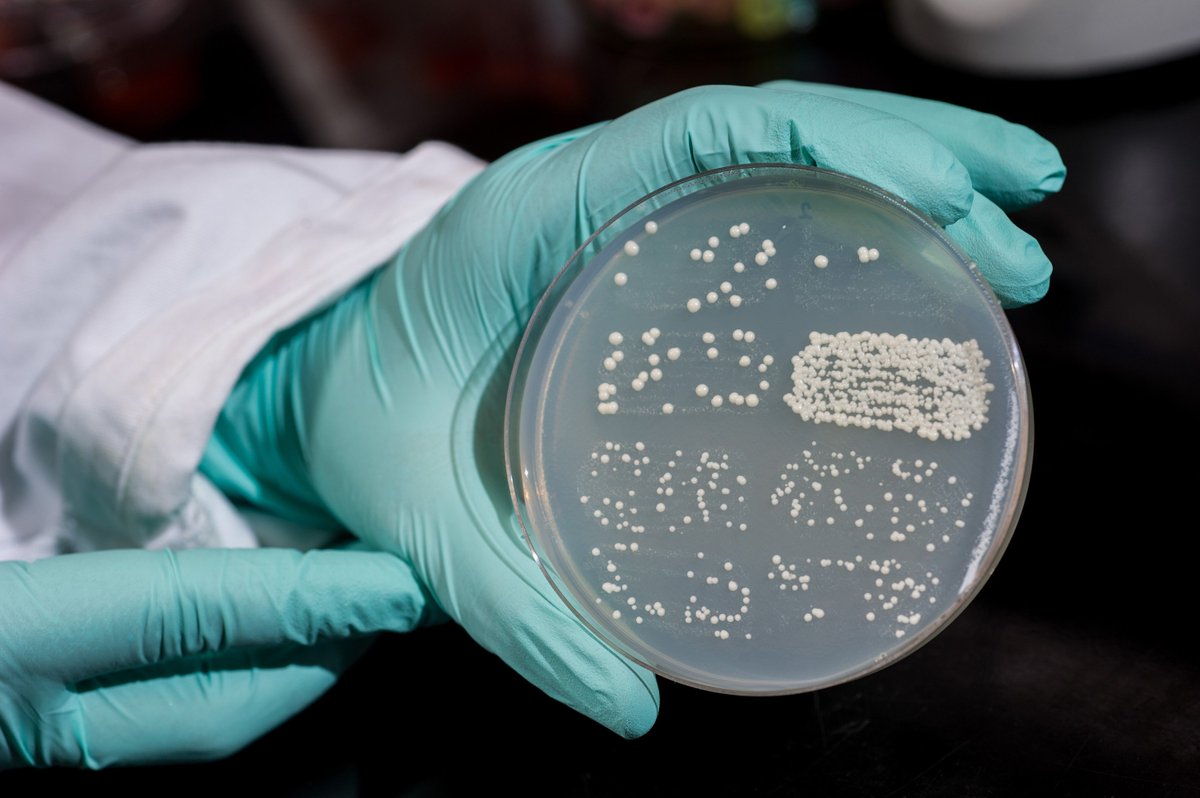
Данное заболевание является очень распространенным.
Оно чаще развивается у женщин, чем у мужчин, и может приводить к различным осложнениям.
Урогенитальный кандидоз: причины заражения
При лечении урогенитального кандидоза, причины появления заболевания играют немаловажную роль.
Меры профилактики и терапии направлены на устранение симптомов и причин молочницы.
Выделяют ряд причин, способствующих появлению урогенитального кандидоза.
Обычно провоцируют появление ряд внешних факторов.
Для начала следует выделить виды возбудителей, которые вызывают урогенитальный кандидоз. Это грибки Кандида.
Под влиянием определенных факторов, возбудитель начинает размножаться.
Одной из причин появления данного заболевания является сбои в гормональном фоне.
Чаще всего, это можно наблюдать в период беременности.
Может появляться болезнь в момент приема гормональных противозачаточных препаратов или в менопаузе.
Еще одной из причин может стать длительный прием препаратов, направленных на уничтожение бактерий.
Под их действием, угнетается флора организма: при этом происходит размножение грибка.
Чаще этому подвергаются носители грибка.
Следует отметить! Заражение грибком рода Кандида может произойти во время незащищенного полового акта.
Инфекция может передаваться от носителя или больного к половому партнеру.
Именно по этой причине рекомендуют использовать барьерные контрацептивы.
Урогенитальный кандидоз может появиться в результате несоблюдения личной гигиены.
Влиять на появление молочницы могут следующие факторы:
- Сахарный диабет
- Кортикостероидные препараты
- Прием антибактериальных средств
Особую опасность заболевание представляет для человека, если присутствуют несколько причин одновременно.
В таком случае, лечение будет более длительное.
Урогенитальный кандидоз у мужчин
Кандида может в норме находиться в организме каждого человека.
Развивается заболевание, как правило, в результате снижения защитных свойств организма.
У мужчин Кандида поражает половые органы.
Заражение грибком происходит реже, чем у представительниц женского пола.
Для правильного лечения заболевания, следует пройти предварительное обследование.
Это необходимо чтобы выяснить, какова причина развития болезни.
Молочница хорошо поддается лечению, но может принести массу дискомфорта её обладателю.
При поражении грибковой флорой могут страдать:
- 1. Кишечник
- 2. Легкие
- 3. Мочеполовая система
- 4. Кожные покровы
У мужчин причиной поражения грибком могут стать внешние факторы.
Это смена климата, травмирование, раздражение слизистых оболочек или стресс.
Выделяют ряд заболеваний, при которых, чаще находят грибок:
- ВИЧ
- Инфекционные болезни
- Дисбактериоз
- Сбои в работе надпочечников и эндокринной железы
Урогенитальный кандидоз имеет инкубационный период от нескольких дней до двух месяцев.
Первые симптомы можно заметить после двух недель от момента заражения.
По окончанию бессимптомного периода, на головке члена появляется белая пленка.
На коже полового органа могут наблюдаться язвочки или высыпания.
При травмировании элементов, образуется эрозия.
Сыпь при кандидозе имеет вид пятен: элементы сверху покрыты чешуйками.
Начинает появляться зудящее ощущение, жжение в паху.
Это происходит под влиянием выделяемого микроорганизмом фермента.
Крайняя плоть становится отечной и гиперемированной.
Характерный симптом для урогенитального кандидоза является образование белого налета на половом органе.
По внешнему виду, он напоминает порошок.
Внимание! Отсутствие лечения кандидоза у мужчин приводит к образованию трещин и сужению крайней плоти.
Во время полового контакта, у мужчины может отмечаться болезненность.
Мочеиспускание сопровождается жжением.
Утром из полового органа можно заметить выделения белого оттенка.
Несвоевременное лечение приводит к появлению осложнений.
Урогенитальный кандидоз у женщин
Возбудитель молочницы является споровым микроорганизмом.
Дрожжеподобные грибки относят к условно-патогенной флоре.
Чаще всего у женщин встречается урогенитальный вагинит, при котором поражается оболочка влагалища.
Кандидозный вагинит распространен среди девушек в репродуктивном возрасте.
Процесс может иметь скрытое течение.
Классифицируют заболевание по форме течения:
- I. Кандидоз хронический
- II. Острый кандидоз
Симптом урогенитального кандидоза является выделения белого цвета на половых органах.
При удалении налета можно заметить красную слизистую оболочку влагалища или вульвы.
Больную начинают беспокоить зудящие ощущения, которые усиливаются преимущественно в ночное время суток.
Во время секса или мочевыделения наблюдается болезненность.
Хроническое течение болезни характеризуется появлением выделений, перед началом менструального цикла.
Размножение грибка происходит при снижении иммунной системы.
Более часто подвергаются кандидозам люди, которые перенесли, какое-либо заболевание.
У беременных женщин, страдающих урогенитальным кандидозом, может произойти заражение плода.
Происходит это в момент родов.
Ребенок заражается кандидой во время прохождения по родовым путям.
Запомните! Заболевание может рецидивировать.
Как развивается урогенитальный кандидоз?
Возбудитель молочницы - дрожжеподобный грибок рода Candida.
Является представителем условно-патогенной микрофлоры организма человека.
Это означает, что он в небольшом количестве присутствует на слизистых оболочках и коже постоянно.
Но развитие инфекционного процесса вызывает только при определенных условиях, к которым относятся:

- I. Снижение активности иммунитета
- II. Нарушение обмена веществ с повышением уровня глюкозы в крови
- III. Нарушение биоценоза (соотношение микроорганизмов – представителей нормальной и условно-патогенной микрофлоры)
- IV. Изменение гормонального фона
Данные факторы являются благоприятными для грибов и провоцируют увеличение их количества.
В некоторых случаях возможно развитие урогенитального кандидоза при экзогенном инфицировании (поступление возбудителя извне).
Такой путь инфицирования реализуется во время незащищенного секса.
При условии, что один из половых партнеров страдает молочницей.

О симптомах и лечении
урогенитального кандидоза
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием миколога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
| Посев на грибы рода Candida с идентификацией и определением чувствительности к антимикотическим препаратам | 5 д. | 1000.00 руб. |
Урогенитальный кандидоз: симптомы
Как проявляется молочница?
Развитие инфекционного процесса при остром течении сопровождается характерной клинической симптоматикой.
Урогенитальный кандидоз у мужчин чаще протекает на слизистой оболочке головки полового члена и уретры (мочеиспускательный канал).

Развивается покраснение (гиперемия), сопровождающаяся чувством зуда и жжения.
У женщин инфекционный процесс преимущественно локализуется на слизистой влагалища и мочеиспускательного канала.
Кроме покраснения, зуда и жжения может развиваться диспареуния – болезненность во влагалище во время занятия сексом.
Из просвета влагалища появляются белые творожистые выделения.
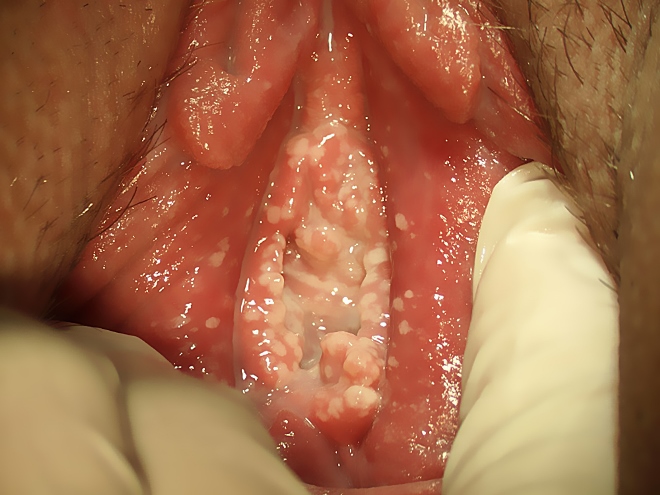
Предварительный диагноз молочница врач устанавливает на основании характерной клинической симптоматики.
Для подтверждения диагноза дополнительно проводится микроскопия мазка, а также посев материала на специальные питательные среды.
В случае хронического течения молочницы с периодическим обострением инфекционного процесса (рецидивирующее течение) обязательно выполняется комплексная диагностика. Она включает обследование функционального состояния иммунитета, уровня гормонов в организме, углеводного обмена.
Урогенитальный кандидоз: виды анализов
Диагностика урогенитального кандидоза необходима для достоверной постановки диагноза.
Для этого следует посетить специалиста.
К какому врачу обращаться при урогенитальном кандидозе?
Диагностикой и лечением кандидоза занимаются следующие специалисты:
Перед тем как поставить диагноз, врач проводит осмотр.
Главным в постановке диагноза является лабораторная диагностика заболевания.
Основным видом анализа является бактериологическое исследование.
Для его проведения, берут бактериологический мазок.
Мазок у мужского пола берется из уретрального канала.
Это проводится при помощи специального стерильного зонда.
Прибор вводится в уретру, делается забор патологического материла вращательным движением.
У женщин мазок берут из влагалища или шейки матки.
Это проводят на гинекологическом кресле, при помощи ложки Фолькмана.
После того как материал был отобран, его помещают на предметное стекло и направляют в лабораторию для дальнейшего изучения.
Взятый мазок изучается под микроскопом.
Положительный будет результат - при обнаружении мицелия.
Кроме этого проводится посев на урогенитальный кандидоз.
Для этого взятый материал засевают на специальные питательные среды.
Такой вид лабораторной диагностики является достаточно длительным.
По времени исследование может занимать от 7 до 10 суток.
При помощи бактериологического посева, определяют чувствительность к антибиотикам.
Исследования на урогенитальный кандидоз методом ПЦР, в том числе, на атипичные кандиды, используется достаточно редко.
После того как будут пройдены все исследования, следует посетить врача.
Он поможет расшифровать результат и назначит схему лечения.
Внимание! После завершения курса лечения, необходимо пройти контрольные анализы на уретральный кандидоз.
Такая диагностика позволяет определить эффективность терапии.
Если после приема препаратов был повторно выделен грибок, необходимо пройти повторное лечение.
Урогенитальный кандидоз – лечение
Основой успешного лечения молочницы является снижение количества грибковых клеток на слизистой оболочке.
Для этого больному назначаются противогрибковые средства.
В большинстве случаев они применяются в виде лекарственных средств для локального использования (крем, мазь).

Женщинам назначаются противогрибковые свечи.
При тяжелом течении кандидоза с распространением инфекционного процесса на другие участки тела используются противогрибковые лекарственные средств для системного применения.
Длительность курса терапии устанавливается врачом индивидуально.
Если был установлен диагноз рецидивирующий урогенитальный кандидоз, лечение обязательно должно быть комплексным.
Оно включает выполнение мероприятий, направленных на исключение воздействия провоцирующих факторов.
В частности, восстановление активности иммунитета, биоценоза слизистых оболочек, обмена веществ, гормонального фона организма.
Урогенитальный кандидоз: осложнения
Невнимательное отношение к своему здоровью, неправильное лечение - могут стать причиной осложнений.
Возможно появление серьезных нарушений, вплоть до бесплодия.
Болезнь способна принимать хроническое течение, это приводит к нарушениям в интимной жизни.
Урогенитальный кандидоз во время беременности может привести к заражению плода.
В тяжелых случаях - к преждевременным родам или прерыванию беременности.
В качестве осложнений у мужчин появляется фимоз.
Такие нарушения требуют хирургического лечения.
В тяжелых случаях может наблюдаться сепсис, который происходит по причине присоединения вторичной бактериальной инфекции.
Заболевание является причиной неприятных ощущений, которые могут вызвать нарушения психоэмоционального плана.
Если вы вовремя обратились за медицинской помощью, то урогенитальный кандидоз легко поддается лечению.
Не затягивайте с визитом к доктору.
При подозрении на урогенитальный кандидоз обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Уретрит – инфекционно-воспалительное заболевание, которое поражает слизистую оболочку мочевыделительного канала (уретры). Оно не является гендерно-детерминированным, поэтому может встречаться, как у мужчин, так и у женщин. Клиническая симптоматика заболевания во многом схожа с острым циститом. Поэтому важно знать, какие у уретрита у женщин симптомы, а лечение необходимо провести как можно раньше, ведь инфекция может вызвать серьезные осложнения (влагалищный дисбактериоз, воспаления мочевыводящих путей, бесплодие).
Почему воспаляется уретра у женщин?
Уретриты в зависимости от этиологического фактора бывают неинфекционные (химические, аллергические) и инфекционные. Но в подавляющем большинстве случаев уретрит передается половым путем, при этом инкубационный период инфекции может длиться до нескольких месяцев. 33, 62
Воспаление может быть вызвано такими уропатогенами, как хламидии, уреаплазмы, трихомонады, гонококки, стрептококки, кишечная палочка, грибы рода Candida. Воспаление может развиваться первично непосредственно в слизистой оболочке мочевыделительного канала или проникать в нее из близко расположенных очагов инфекции. В патогенезе значительную роль играет общее состояние организма. 33, 62

Как распознать уретрит?
По клиническому течению различают три формы воспалительного заболевания: острая, торпидная, хроническая. При обнаружении уретрита у женщин, лечение нужно начинать, как можно раньше, чтобы минимизировать риск развития осложнений. В зависимости от этиологии воспалительного процесса, в клинической картине могут присутствовать такие симптомы 33 :
- выделения из уретры (в начале воспаления слизистые, затем гнойные);
- покраснение губок уретры;
- уплотнение мочевыводящего канала, которое ощутимо при пальпации;
- боль, жжение при мочеиспускании (особенно в начале акта, когда проходящая урина растягивает уретру);
- отек слизистой оболочки мочевыделительного канала.
При поражении заднего канала уретры клиническая картина несколько меняется: количество гнойных выделений сокращается, частота мочеиспускания увеличивается, иногда в моче обнаруживается кровь. 33
Дифференциальная диагностика воспаления уретры у женщин
Многие заболевания мочевыводящей системы имеют схожую симптоматику, но тактика их лечения различная. Поэтому важно отличать уретрит от других патологических процессов, затрагивающих мочеиспускательный канал. 33
Зачастую диагноз устанавливают на основании наличия полового контакта в анамнезе, а также микроскопического исследования выделений из уретры. Помимо возбудителей инфекции также выявляются другие клеточные элементы, которые позволяют определить этиологию и патогенез заболевания. 33
В рамках диагностики обязательно проводится бактериологическое исследование, ПЦР-диагностика. В некоторых случаях может применяться уретроскопия (тщательное исследование мочеиспускательного канала при помощи уретроскопа), но только при отсутствии признаков острого воспаления. Для топической диагностики особое значение имеет многостаканная проба мочи. 33

Уретрит у женщин: симптомы и лечение лекарствами
Для лечения инфекционного воспаления уретры применяется антибактериальная терапия, которая основана на чувствительности выявленных уропатогенов к используемым препаратам. В рамках терапии могут применяться антибиотики разных групп, при этом их выбор зависит от тяжести и формы заболевания. 33
При лечении неспецифических уретритов (вызваны кишечной палочкой, гарднереллой, энтеробактериями, стрептококками) рекомендован прием антибактериальных препаратов в сочетании со средствами, которые потенцируют их действие. Это могут быть поливитамины, иммуномодуляторы, биостимуляторы, а также противовоспалительные средства. При остром воспалении показаны инстилляции уретры. 33
Во время активной терапии необходимо соблюдать диету (исключить острую пищу, алкоголь и другие раздражающие продукты), половое воздержание. Также следует соблюдать питьевой режим.
При своевременном обнаружении и адекватном лечении, как правило, прогноз благоприятный. Но в запущенных случаях, особенно при хроническом уретрите, могут возникнуть осложнения (сужение уретры, бесплодие). 33
Как вылечить уретрит у женщин в домашних условиях?
Самостоятельный выбор терапии уретрита не допускается и должен осуществляться только специалистом. Для комплексного лечения инфекционно-воспалительных заболеваний мочевыводящей системы вместе с антибиотиками нередко назначают растительные препараты. Одним из них является паста Фитолизин® для приготовления пероральной суспензии(далее –Фитолизин®), в состав которой входит 4 эфирных масла и сгущенный экстракт смеси растительного сырья (9 компонентов). 6

Паста Фитолизин ® Подробнее
Фитолизин® оказывает противовоспалительное, спазмолитическое, диуретическое действие. Он помогает избавляться от боли, вызванной воспалением, снижать частоту позывов к мочеиспусканию, а также снимает воспалительный процесс. 6
Растительный диуретик выпускается в удобной для применения форме (паста для приготовления суспензии для приема внутрь), что значительно упрощает дозировку. Препарат рекомендуют принимать 3-4 раза в день на протяжении 2-6 недель. При необходимости курс лечения можно продлить, но только после консультации со специалистом. 6
Читайте также:

