Как называется по-русски люпус один из видов туберкулеза кожи
Обновлено: 23.04.2024
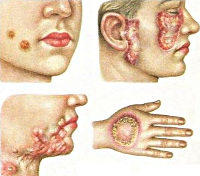
Что такое Скрофулодерма, или колликвативный туберкулез кожи -
Скрофулодерма, или колликвативный туберкулез кожи - это достаточно часто встречающаяся форма туберкулеза кожи, которая возникает только в детском и юношеском возрасте. Различают первичную и вторичную скрофулодерму. Первичная скрофулодерма может появиться на любом участке кожного покрова. Она чаще представляет собой одиночное поражение и заносится в кожу с током крови из пораженного туберкулезным процессом органа. Вторичная скрофулодерма встречается чаще, она возникает с пораженных туберкулезным процессом лимфатических узлов, реже - костей и суставов.
Патогенез (что происходит?) во время Скрофулодермы, или колликвативного туберкулеза кожи:
Процесс обычно располагается на боковых поверхностях шеи, около ушных раковин, в области челюсти, над и под ключицей, в подмышечных впадинах и вокруг суставов. Достаточно часто скрофулодерма сочетается с туберкулезом костей, суставов, легких, глаз и другими формами патологических поражений кожи (волчанка, бородавчатый туберкулез).
Симптомы Скрофулодермы, или колликвативного туберкулеза кожи:
Клинические проявления заключаются в том, что в глубине кожи и подкожной клетчатке появляются болезненные овальной формы узлы фиолетово-красного цвета и плотноватой консистенции. С течением времени эти узлы размягчаются, происходит их спаивание между собой, и из них образуются бугристые мягкие конгломераты, которые расплавляются и абсцедируют с образованием свищей и язв. Обычно язвы неглубокие, имеют неправильную форму, края их гладкие, мягкие, синюшного цвета, дно покрыто грануляциями и заполнено жидким, крошащимся творожистым содержимым. На месте язв при заживлении образуются обезображивающие рубцы.
Диагностика Скрофулодермы, или колликвативного туберкулеза кожи:
Диагноз ставится по типичной клинической симптоматике и результатам клинико-рентгенологического и гистологического исследований. У детей старшего возраста резко положительная реакция Манту, а у детей младшего возраста результаты реакции Манту могут быть различными. Скрофулодерму следует дифференцировать с сифилитическими гуммами, гуммозно-узловатой формой актиномикоза, хронической язвенной пиодермией и уплотненной эритемой Базена.
Сифилитические гуммы распадаются только по центру, после распада образуются язвы в форме кратера, окруженного валом плотного инфильтрата. Процесс протекает на фоне положительных серологических реакций, его исчезновение происходит при лечении бийохинолом. При актиномикозе в виде гуммозно-узловатой формы образуются крупные узлы полушаровидной формы, очень плотные, после их слияния между собой появляется сплошной деревянистой плотности инфильтрат.
В центре инфильтрата возникают размягчения с формированием свищей, из которых выделяется жидкий гной с желтоватыми крошковидными друзами. Хроническая язвенная пиодермия чаще бывает у взрослых. Она характеризуется появлением разнообразных поверхностных и глубоких гнойных воспалительных очагов, которые не имеют склонности располагаться у лимфатических узлов.
Первичную скрофулодерму (при расположении ее на голенях) дифференцируют с уплотненной эритемой Базена, которая имеет симметричное расположение в виде плоской инфильтрации, меньше изъязвляется, часто встречается у девушек в период полового созревания.
Лечение Скрофулодермы, или колликвативного туберкулеза кожи:
Прогноз
Легкие случаи излечиваются успешно. Заболевание обычно длится годами с ремиссиями. Если патология зашла далеко, до язвенного процесса, то прогноз менее благоприятный.
К каким докторам следует обращаться если у Вас Скрофулодерма, или колликвативный туберкулез кожи:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Скрофулодермы, или колликвативного туберкулеза кожи, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
МКБ-10
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.

Причины
Причиной любого туберкулезного поражения являются микобактерии - Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Лихеноидный туберкулез кожи – одна из дерматологических форм данного инфекционного заболевания, чаще всего возникающая как осложнение туберкулеза других типов и локализаций на фоне пониженного иммунитета. Симптомами являются небольшие симметричные узелки розового или коричневого цвета, расположенные на туловище и покрытые белесыми чешуйками. Диагностику лихеноидного туберкулеза кожи производят на основании результатов осмотра дерматолога или фтизиатра и туберкулиновых проб, в подозрительных случаях выполняют биопсию и гистологическое исследование пораженных тканей. Лечение заболевания осуществляют традиционными противотуберкулезными средствами, назначают иммуностимулирующую и витаминную терапию.
МКБ-10
Общие сведения
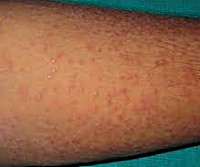
Лихеноидный туберкулез кожи, или золотушный лишай – форма туберкулезного поражения кожных покровов, которая чаще всего развивается у детей с пониженным иммунитетом. В отдельных случаях заболевание возникает у взрослых, страдающих от резко выраженного иммунодефицита. Лихеноидный туберкулез кожи является достаточно редкой разновидностью данного инфекционного заболевания. Динамика кожных проявлений зависит от течения туберкулезных процессов в организме в целом. Например, при успешной терапии туберкулеза легких или других органов дерматологические симптомы также исчезают, рецидивы после выздоровления встречаются очень редко. Лихеноидный туберкулез кожи считается одной из наиболее доброкачественных форм поражения кожных покровов микобактериями.

Причины
Это состояние зачастую возникает как осложнение других дерматологических форм туберкулеза, таких как туберкулезная волчанка, скрофулодерма и папуло-некротический туберкулез. Возможно также развитие лихеноидного туберкулеза кожи вследствие активного поражения микобактериями легких, лимфатических узлов и костной системы. Ряд фтизиатров и дерматологов полагают, что значительную роль в возникновении этого состояния играет не колонизация кожных покровов собственно возбудителем, а разновидность аллергической реакции на его жизнедеятельность в организме. Этот факт подтверждают задокументированные случаи лихеноидного туберкулеза кожи на фоне активного лечения туберкулезной волчанки. В процессе терапии огромное количество микобактерий погибает, элементы их клеток попадают в кровь, провоцируя развитие аллергических реакций.
Косвенным подтверждением аллергической природы лихеноидного туберкулеза кожи становятся наблюдения, свидетельствующие о наличии конституциональной предрасположенности к этому заболеванию. У больных в анамнезе нередко отмечаются различные аллергические состояния – от простой крапивницы до бронхиальной астмы. Все это дает исследователям основания полагать, что лихеноидный туберкулез кожи является не отдельной формой заражения микобактериями, а всего лишь редким симптомом других форм туберкулезного процесса. Тем не менее, на сегодняшний день в официальной классификации это заболевание выделяется в отдельный тип.
Симптомы лихеноидного туберкулеза
Лихеноидный туберкулез кожи сопровождается папулезными высыпаниями и узелками, которые обычно располагаются на кожных покровах туловища симметрично по отношению к срединной линии тела. Изредка кожные проявления развиваются на верхних конечностях, шее, лице, ягодицах и голенях. Папулезные элементы зачастую ассоциированы с волосяными фолликулами. Размеры узелков при лихеноидном туберкулезе кожи составляют от 1-го до 3-х миллиметров, их цвет варьируется от розового до коричневого. Узелковые элементы зачастую сливаются между собой с формированием бляшек различных размеров и форм. На их поверхности образуются белесые (реже – коричневые) чешуйки.
Каких-либо иных симптомов при этом дерматологическом состоянии практически никогда не наблюдается. Изредка больные лихеноидным туберкулезом кожи жалуются на небольшой зуд или чувство жжения на пораженных участках кожных покровов. Высыпания сохраняются на протяжении полутора-двух месяцев, после чего самопроизвольно разрешаются, оставляя после себя поверхностные малозаметные рубцы, участки гипопигментации или атрофии кожи. Если туберкулезный процесс в организме сохраняется, то после разрешения узелков возможен рецидив лихеноидного туберкулеза кожи, при этом можно заметить сезонность заболевания – особенно часто новые высыпания проявляются в осенне-зимний период.
Диагностика
Определение лихеноидного туберкулеза кожи в дерматологии производится на основании осмотра пациента, изучения анамнеза и результатов пробы Манту и диаскин-теста. При проведении дифференциального диагноза в спорных случаях могут осуществлять биопсию кожных покровов и гистологическое изучение тканей узелковых элементов, иммуноферментные анализы (квантифероновый тест на туберкулез, t-spot.tb).
При осмотре выявляют характерные симметричные высыпания на туловище или других участках тела, узелки размером 1-3 миллиметра и полученные в результате их слияния бляшки. Иногда на фоне высыпаний при лихеноидном туберкулезе кожи определяются светлые пятна и рубцы, оставшиеся от предыдущих заживших узелков.
В анамнезе или истории болезни пациента обязательно обнаруживается активный туберкулезный процесс: поражение легких, лимфатических узлов, кожных покровов (скрофулодерма, папулонекротический туберкулез). Практически всегда у больных лихеноидном туберкулезом кожи определяются признаки снижения иммунитета: повышенная частота простудных заболеваний, обострение хронических инфекционных патологий, грибковые поражения кожи и внутренних органов. Аллергические пробы на чувствительность к туберкулину всегда резко усилены, могут определяться сопутствующие заболевания аллергической природы (крапивница, бронхиальная астма).
В процессе гистологического изучения кожных покровов при лихеноидном туберкулезе выявляют умеренную лимфоцитарную и гистиоцитарную инфильтрацию дермы с преимущественной локализацией вокруг волосяных фолликулов или потовых желез. Иногда инфильтрация принимает вид эпителиоидно-клеточных гранулем, при этом в их центре отсутствуют участки казеозного некроза. Микобактерии в дерме при лихеноидном туберкулезе кожи обнаруживается редко, что служит дополнительным доказательством аллергической природы заболевания. Дифференциальный диагноз следует производить с сифилитическими кожными проявлениями и некоторыми формами красного плоского лишая.
Лечение лихеноидного туберкулеза кожи
Существенную роль в терапии лихеноидного туберкулеза кожи играет лечение основного туберкулезного процесса, который может быть локализован в лимфатических узлах или внутренних органах. Для этого применяют традиционные противотуберкулезные препараты. Как правило, после успешного излечения туберкулеза кожные проявления быстро исчезают и больше не появляются. При лихеноидном туберкулезе кожи также немаловажно уделять внимание иммунологическому статусу пациента, поскольку это заболевание возникает на фоне ослабления защитных сил организма. Для нормализации иммунитета применяют иммуностимулирующие препараты синтетического или растительного происхождения.
Для усиления сопротивляемости организма к туберкулезному поражению используют витаминно-минеральные комплексы, специальную диету с пониженным содержанием соли и высоким количеством белков. При лихеноидном туберкулезе кожи также показаны физиотерапевтические процедуры (ультрафиолетовое облучение) и прием солнечных ванн. Санаторно-курортное лечение в терапии этого состояния имеет такое же большое значение, как и при других формах туберкулеза. При кожном зуде местно назначают кортикостероидные мази для снижения выраженности симптома.
Прогноз и профилактика
Прогноз лихеноидного туберкулеза кожи практически всегда благоприятный, однако, на него влияют течение и форма основного туберкулезного поражения. Высыпания и узелки склонны к самопроизвольному разрешению через 1-2 месяца после возникновения, на их месте остаются лишь малозаметные рубцы или легкая гипопигментация. Для профилактики лихеноидного туберкулеза кожи необходимо своевременно выявлять и лечить туберкулезное заражение организма, а при наличии туберкулезного процесса – следить за уровнем иммунитета. Эти меры не только предотвращают развитие поражения кожи, но и способствуют скорейшему полному выздоровлению больного.
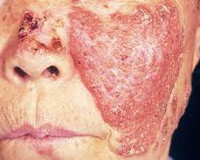
Туберкулёзная волчанка – это распространённая форма казеозно-некротического туберкулёзного поражения кожи, затрагивающая преимущественно лицо и верхнюю половину туловища. Проявляется образованием бугорков (люпом) с изъязвлениями, постепенно сливающихся воедино, частичным или полным обезображиванием лица. Диагностируется с помощью дерматологического осмотра, исследования отделяемого кожи (микроскопия, ПЦР), специфических тестов. Лечение проводят противотуберкулёзными антибиотиками, иммуностимуляторами и другими вспомогательными средствами.
МКБ-10
Общие сведения
Туберкулёзная волчанка (туберкулёз кожи люпоидный, вульгарная волчанка) – самая распространённая, хронически протекающая форма локального туберкулёза со склонностью к расплавлению тканей. По данным официальной статистики, средний показатель выявления вульгарной волчанки составляет 0,43 больных на 100 000 населения (4,1% от частоты всего внелёгочного туберкулёза). Заболеванию подвержены дети и подростки, люди зрелого возраста страдают реже. Заболевание чаще обнаруживается у женщин. Люпоидный туберкулёз имеет длительное рецидивирующее течение и без лечения может прогрессировать на протяжении всей жизни.

Причины
Возбудитель заболевания - грамположительный микроорганизм (палочка Коха), не склонный к образованию спор, но обладающий высокой устойчивостью к химическими агентам и факторам окружающей среды. В большинстве случаев волчанка вызывается M. tuberculosis, иногда – M. bovis. В кожу и слизистые бактерии проникают эндогенно с током крови или лимфатической жидкости из других очагов туберкулёзной инфекции (лёгочная ткань, кости, суставы, периферические лимфатические узлы), имеющихся в организме. Случаи экзогенного заражения от других лиц через повреждённую кожу встречаются гораздо реже при плотном контакте с бактериовыделителем.
Вероятность развития туберкулёзного поражения кожных покровов увеличивается при отсутствии воздействия солнечного света (инсоляции). Прямое влияние ультрафиолетового излучения убивает микобактерии туберкулёза в течение нескольких минут. Факторами риска также считаются травмы, переохлаждения, снижающие активность иммунитета человека и способствующие активации латентной инфекции. Предрасположенность к аллергическим реакциям (крапивница, отёк Квинке) повышает вероятность более тяжёлого течения болезни.
Патогенез
После попадания возбудителя в кожу из первичного очага гематогенным или лимфогенным путём формируется люпома размером с булавочную головку. Она представляет собой первичный морфологический элемент вульгарной волчанки и является скоплением мелких туберкулёзных бугорков. При массивном инфицировании повреждённой кожи контактным путём возникает инфильтрат, напоминающий очаг Гона, сопровождающийся лимфаденитом и лимфангоитом.
При гистологическом исследовании в дерме обнаруживаются люпомы из эпителиодных клеток и клеток Лангханса, на периферии располагается зона из лимфоцитов и плазмоцитов. Творожистый некроз в бугорках отсутствует или выражен незначительно. Выявляются изменённые, деформированные сосуды (вплоть до полного заращения). В эпидермисе происходит чрезмерное утолщение рогового слоя, гиперпигментация, формирование папиллом.
Классификация
В зависимости от клинической картины заболевания выделяют несколько форм волчанки, которые различаются по интенсивности проявлений и внешним признакам. Различают: плоскую, язвенную, псориазиформную, птириазиформную, бородавчатую, опухолевидную и другие менее распространённые разновидности. Нередко язвенная и плоская формы могут сочетаться друг с другом.
- Плоская. Отдельные люпомы сливаются между собой, формируя очаг поражения. Он увеличивается в результате возникновения в периферических отделах новых бугорков. Поверхность очага ровная, шелушения незначительные или отсутствуют.
- Язвенная. Возникает при массивном изъязвлении поверхности люпом. Язвы неглубокие, кровоточат при прикосновении. Нередко развиваются деформации хрящей носа, ушной раковины, что способствует обезображиванию лица.
- Псориазиформная. Люпома внешне напоминает бляшку псориаза. На поверхности находятся серо-белые чешуйки с шелушением, кожа по периферии гиперемирована.
- Птириазиформная. Характеризуется отрубевидным крупным шелушением в зоне поражения.
- Бородавчатая. Типично образование разрастаний белесоватого цвета, внешне напоминающих бородавки.
- Опухолевидная. Представляет собой несколько слившихся бугорков. Они образуют большую мягко-эластичную опухоль, склонную к распаду или формированию язв.
В клиническом течении волчаночного процесса выделяют четыре стадии. Каждая имеет особенности течения, определяющие тяжесть состояния больного:
- Инфильтративная. Наблюдается отёк, гиперемия тканей, люпомы не выражены.
- Бугорковая. Формируются мелкие бугорки, которые соединяются и напоминают бородавчатые вегетации.
- Язвенная (может отсутствовать). Сверху на люпомах появляются кровоточащие язвы, нередко возникают папилломы.
- Рубцовая. Если процесс не проходил стадию изъязвления, рубцы ровные и блестящие. После эпителизации язв формируются плотные деформирующие рубцы.
Симптомы туберкулёзной волчанки
Болезнь развивается постепенно: сначала в дерме формируются бугорки размером 1-8 мм, имеющие жёлтую, коричневую, бурую, серую окраску. Люпомы имеют тестоподобную консистенцию, ровную блестящую поверхность, где впоследствии возникают шелушения. Бугорки всегда безболезненны, высыпают в количестве нескольких штук на расстоянии друг от друга, постепенно сливаясь: по периферии возникает застойная область. Патологический процесс чаще всего локализуется в области ушных раковин, носа, скул, верхней губы, может переходить на переднюю поверхность шеи и плечи, затрагивать слизистые оболочки с образованием грубых рубцов.
Люпомы соединяются между собой, увеличиваются в размерах, формируя неровные бляшки либо опухолеподобные очаги. Из-за процессов некроза в центре возникают глубокие язвы. При особенно тяжёлом течении волчанки у пациентов с ослабленным иммунитетом в деструкцию вовлекается не только кожа, но и хрящевые ткани. При разрушении перегородки носа он напоминает заострённый укороченный клюв птицы. Нарушается обоняние, страдает дыхательная функция.
Из-за деструкции выворачиваются веки, уменьшается в размерах ротовое отверстие, истончаются и обламываются хрящи ушных раковин. Поражение слизистой оболочки ротовой полости приводит к нарушению жевательной и глотательной функции: больные часто попёрхиваются, тяжело усваивают твёрдую пищу. При вовлечении в патологический процесс голосовых связок может изменяться голос: он становится глухим, осиплым.
В течение 4-6 недель наступает заживление повреждённых тканей. После завершения активного язвенного процесса на поверхности кожных покровов формируются плоские нежные рубцы, напоминающие папирус.
Осложнения
Формирующиеся рубцы вызывают контрактуры, ограничивают движение мимических мышц: это становится причиной полной или частичной потери артикуляционных способностей (при поражении лица, ротовой полости, гортани). При отсутствии своевременного лечения к туберкулёзной волчанке может присоединиться вторичная инфекция – рожистое воспаление. Если воспалительный процесс переходит на лимфатические сосуды, развивается лимфангит. В 4% всех случаев на фоне туберкулёзной волчанки возникает базальноклеточная карцинома.
Диагностика
Диагностика туберкулёзной волчанки проводится на основании данных общего осмотра и физикальных исследований. При выявлении заболевания необходимо сотрудничество дерматолога и фтизиатра, так как необходимо обнаружение и лечение первичного очага туберкулёза. Для диагностического поиска наиболее информативны:
- Физикальное обследование. С его помощью устанавливается распространённость бугорков, их цвет, консистенция. В результате гибели эластиновых волокон при прощупывании бляшки пуговчатым зондом он без сопротивления погружается внутрь неё (симптом Поспелова). Если же на люпому надавливают предметным стеклом, кожа обескровливается, а сами бугорки приобретают вид жёлто-коричневых пятен (признак Гентчинсона или феномен яблочного желе).
- Лабораторная диагностика возбудителя. Проводится окраска биологического материала (кожного отделяемого) по Цилю-Нильсену и последующее микроскопическое исследование с иммерсионной системой. Микобактерии имеют вид красных палочек на синем фоне. Полимеразная цепная реакция за 5-7 часов позволяет определить небольшое количество ДНК микобактерий в исследуемом образце.
- Проведение туберкулиновых проб. Проба Манту и Диаскинтест оцениваются, исходя из увеличения размеров инфильтрата и папулы более 5 мм, свидетельствующих о заражении. Реже используют скарификационные пробы (Пирке, градуированную пробу): они показывают положительный результат на наличие микобактерий.
- Квантифероновый тест. Обнаруживает в крови гамма-интерферон, появляющийся в организме человека в ответ на внедрение микобактерий. Метод обладает высокой специфичностью (99,1%) и чувствительностью (89%). Его аналог - T-SPOT.TB тест, выявляющий сенсибилизированные Т-лимфоциты.
- Инструментальные методы. Проводится рентгенография грудной клетки в прямой и боковой проекции, выявляющая первичный очаг туберкулёза в лёгких. Поражение костей и других внутренних органов можно обнаружить с помощью КТ или МРТ.
В общем анализе крови при туберкулёзной волчанке наблюдается понижение уровня лейкоцитов, связанное с основным заболеванием. Значительное уменьшение лимфоцитов и повышение СОЭ являются неблагоприятными прогностическими признаками. С целью оценки реактивности организма выполняется иммунограмма. Дифференциальный диагноз проводится с красной волчанкой, бугорковым сифилисом, туберкулоподопной лепрой.
Лечение туберкулёзной волчанки
В современной дерматологии предусмотрено использование комплексных методов терапии. Пациенты с туберкулёзной волчанкой должны лечиться в специализированном диспансере с соблюдением палатного или общего режима. Назначается диета с ограничением соли, быстрых углеводов, рекомендуется к употреблению пища, богатая белками. Следует также полностью отказаться от вредных привычек (они способствуют снижению иммунитета). Консервативная терапия включает в себя:
- Противотуберкулёзные препараты (химиотерапию). Для этого используется первая линия средств (изониазид, рифампицин, рифабутин, пиразинамид, этамбутол, стрептомицин), дозировки подбираются фтизиатром индивидуально. Другие линии применяются при развитии лекарственной устойчивости.
- Вспомогательную терапию. Для уменьшения побочных эффектов от противотуберкулёзных антибиотиков назначают симптоматические препараты: антиоксиданты, иммуностимуляторы, глюкокортикоиды, витамины, анаболики, гепатопротекторы.
- Физиотерапевтические процедуры. Особенно эффективно ультрафиолетовое облучение наружных покровов, которое стимулирует процессы регенерации, вызывает гибель микобактерий, уменьшает вероятность развития осложнений. Среди других методик часто используют лекарственный электрофорез с антибактериальными препаратами, лазерную терапию, индуктотермию, лечебную гимнастику, УВЧ-терапию.
Хирургическое удаление изъязвлённых участков кожных покровов и хрящей проводится только при риске вторичного инфицирования. При выраженном обезображивании для восстановления внешнего вида впоследствии могут быть использованы пластические операции по пересадке кожных лоскутов и хрящевых тканей. С их помощью восстанавливают целостность носовой перегородки, формируют ушные раковины, иссекают деформирующие рубцы.
Прогноз и профилактика
Туберкулёзная волчанка – хроническое заболевание. При своевременном выявлении и лечении прогноз благоприятный. Повторное возникновение болезни наблюдается только в случае нарушения схемы лечения или развития у микобактерий устойчивости к лекарственным препаратам. Профилактика туберкулёзной волчанки сводится к лечению основного заболевания, соблюдению правил личной безопасности при контакте с заражёнными (использование перчаток, масок) и укреплению иммунитета.
1. Клиническое наблюдение плоской формы туберкулезной волчанки/ Дегтярев О.В., Афанасьева М.А., Кирилюк И.А., Меснянкина О.А.// Российский журнал кожных и венерических болезней. – 2014.
3. Туберкулез кожи/ Потейко П.И., Крутько В.С., Шевченко О.С., Ходош Э. М. // Медицина неотложных состояний. – 2012 - №7-8 (46-47).
4. Туберкулез кожи: проблемы диагностики/ А.А. Кабулбекова, С.А. Оспанова, А.У. Омар, Ж.А. Сыздыкова// Вестник Казахского Национального медицинского университета. - 2012.
Туберкулез кожи встречается нечасто, но, как правило, плохо диагностируется. Если диагноз туберкулеза кожи поставлен правильно, следует искать туберкулезное поражение и других органов. Поражения кожи, вызванные туберкулезными микобактериями, представляют собой группу заболеваний, различающихся по клиническим и морфологическим проявлениям и исходу. Имеются разнообразные проявления туберкулезного поражения кожи. Туберкулез кожи и подкожной клетчатки при первичных его формах Туберкулез может поражать кожу в стадии первичной инфекции и во время гематогенной диссеминации. Первичные поражения туберкулезом кожи считаются редкими или, по крайней мере, необычными, но поскольку они не болезненны и часто невелики, многие из них не диагностируются. МБТ могут проникать в кожу через свежий порез или царапину. Это наиболее часто случается на открытых поверхностях кожи. Кожа лица, ног (ниже колен) или ступни - самые обычные места. Ладони и руки намного реже подвергаются заболеванию туберкулезом. Первоначально порез или царапина самостоятельно заживают. Затем медленно, в течение некоторого времени, на этом месте образуется небольшая язва. Параллельно региональные лимфатические узлы медленно увеличиваются и становятся мягкими. Всякий раз при наличии группы увеличенных поверхностных лимфатических узлов необходимо тщательно осмотреть участки, которые они дренируют, и любые небольшие, безболезненные повреждения кожи. Поражения кожи при вторичном туберкулезе Узловая эритема. Узловая эритема является гиперчувствительной реакцией на туберкулин. Обычно узловая эритема возникает во время первичной инфекции, чаще - среди женщин, в возрасте до 7 лет встречается редко. Появлению эритемы предшествует лихорадка, которая у молодых женщин может быть значительной. Могут наблюдаться болезненность крупных суставов, как при ревматизме, повышение температуры. Чаще всего внешний вид узловой эритемы характеризуется болезненными темно-красными, слегка выступающими узловыми образованиями, расположенными ниже коленного сустава. Как правило, узлы размером 5-20 мм в диаметре с нечетко очерченными краями прощупываются под кожей, а не в ее толще. Эритемы могут сливаться (сливные эритемы), располагаются обычно выше лодыжек, образуя болезненные темно-красные участки кожи. Высыпания могут повторяться с недельными интервалами. Туберкулиновый тест обычно резко положительный. Может иметь место выраженная кожная реакция или даже общая реакция с лихорадкой на обычную дозу туберкулина. Если узловая эритема туберкулезной этиологии, то она быстро исчезает на фоне химиотерапии. Милиарные проявления узловой эритемы наблюдаются редко, но могут встречаться чаще среди ВИЧ-инфицированных больных туберкулезом. Они могут быть связанными и не связанными с генерализованным милиарным туберкулезом. Выделяют три формы: 1. Многочисленные точки цвета меди. 2. Многочисленные папулы, которые при разрушении формируют пустулы. 3. Многочисленные подкожные абсцессы, расположенные на руках и ногах, груди или на ягодицах. Веррукозный (бородавчатый) туберкулез. Такие проявления наблюдаются среди пациентов с иммунологической устойчивостью к туберкулезу. Они часто выявляются среди работников сферы здравоохранения. Бородавчатые образования появляются на открытых участках кожи. Региональные лимфатические узлы при этом не увеличены. Скрофулодерма. Является следствием непосредственного повреждения кожи в результате основного туберкулезного процесса, расположенного в лимфатическом узле, иногда в кости. Обычно развиваются натечники с последующим, при заживлении, формированием рубцов на этом месте. Туберкулезная волчанка. Обычно проявления в виде желеобразных узелков локализуются на голове и шее, а также на спинке носа и на щеках. Некоторые из них изъязвляются и в дальнейшем могут стать причиной формирования рубцов и деформации поверхности лица. МБТ выявляются редко, однако туберкулиновый тест обычно положительный. Течение хроническое. Диагноз может оставаться неустановленным в течение многих лет. Туберкулиды. Это слегка болезненные выступающие, синевато-красные, ограниченные, округлые утолщения кожи. Они появляются главным образом на икрах. Туберкулиновый тест почти всегда положительный.
Что провоцирует / Причины Туберкулеза кожи и подкожной клетчатки:
Патогенез (что происходит?) во время Туберкулеза кожи и подкожной клетчатки:
Механизм развития туберкулезной инфекции сложен, так как кожа является неблагоприятной средой для жизнедеятельности микобактерий туберкулеза. В возникновении туберкулезного поражения важное значение имеют гормональные дисфункции, состояние нервной системы, витаминный баланс, расстройство водного и минерального обмена и сосудистые нарушения. В патогенезе туберкулезных поражений кожи немаловажная роль принадлежит социальным (условия быта, характер питания, производственные вредности) и климатическим факторам. Кроме того, следует особо подчеркнуть значение уровня иммунологических и аллергических реакций организма. Известно, что нередко развитию туберкулеза предшествуют перенесенные инфекционные заболевания, истощающие иммунные механизмы и сопровождающиеся сенсибилазцией. Особенно опасны в этом отношении у детей корь, коклюш, грипп. Поэтому туберкулезные поражения возникают вследствие комплексного сложного сочетания патогенетических факторов с иммунной недостаточностью и повышенной аллергизирующей активностью возбудителя. Лишь вследствие комплексного сочетания нарушения различных физиологических функций кожи в совокупности со снижением иммунитета и развитием сенсибилизации возникает туберкулез кожи. При этом, как правило, увеличиваются вирулентность и аллергизирующая способность возбудителя. Чем слабее неспецифический иммунитет, тем активнее аллергизация. Специфическая сенсибилизация усугубляется парааллергическими феноменами и неспецифическими аллергизирующими воздействиями. Микобактерий туберкулеза попадают в кожу и на слизистую оболочку рта чаще всего гематогенным или лимфогенным путем из какого-либо туберкулезного очага во внутренних органах или per continuitatem с подлежащих органов и тканей, пораженных туберкулезом. Сенсибилизирующее действие туберкулезного возбудителя подтверждается повышенной чувствительностью к туберкулину. Кожные туберкулиновые пробы предложены Пирке (1905). По принципу скарификационной реакции Пирке в последующие годы стали применяться внутрикожный метод Манту и накожная проба Моро. Реакция Пирке производится путем нанесения на скарификационный участок кожи сгибательной поверхности предплечья разведенного (1-5-10-15%) туберкулина. Внутрикожный метод Манту осуществляется введением внутрикожно 0,1 мл разведенного туберкулина (1:10 000). Накожная проба Моро производится путем втирания в кожу 50% туберкулиновой мази на ланолине в течение 1 мин. на участке 5 см2. Помимо туберкулиновых проб диагностика кожных форм туберкулеза подтверждается обнаружением микобактерий туберкулеза в ткани патологических очагов путем высевания их на питательные среды, положительными результатами прививок патологического материала морским свинкам, обладающим высокой и специфической чувствительностью к возбудителю туберкулеза, а также наличием туберкулоидной структуры инфильтрата в коже.
Симптомы Туберкулеза кожи и подкожной клетчатки:
Диагностика Туберкулеза кожи и подкожной клетчатки:
Лечение Туберкулеза кожи и подкожной клетчатки:
Профилактика Туберкулеза кожи и подкожной клетчатки:
Заболеваемость туберкулезом кожи непосредственно связана с неблагоприятными воздействиями социальных факторов. Особое значение имеют противотуберкулезные диспансеры, осуществляющие систематическую работу по выявлению начальных форм туберкулеза, учету больных, их своевременному лечению и дальнейшему наблюдению для профилакгики рецидивов. Для получения стойкого клинического излечения, помимо основного курса лечения необходимо проводить профилактическое лечение. Первый профилактический курс рекомендуется назначать через три-четыре мес. после окончания основного курса, второй курс - через 9 мес. после окончания первого. При туберкулезной волчанке профилактическое лечение проводится в течение 3 лет специфическими препаратами курсами по 2 мес. Больным с рассеянными формами профилактическое лечение показано в количестве 2 курсов в течение 3-4 мес. Поскольку рецидивы у больных папулонекротическим туберкулезом и уплотненной эритемой чаще возникают в холодное время года, желательно приурочить начало лечения к этому периоду. Лиц, болевших волчанкой и скрофулодермой, после клинического излечения необходимо систематически наблюдать в течение 5 лет. Медицинской и трудовой реабилитации способствуют санитарно-курортные климатические факторы. Показано пребывание на приморских курортах южного берега Крыма, приморской зоны Кавказа (Геленджик), курорты в Башкирии (Абастуман). Показаны также горные климатические курорты (Старый Крым), курорты климатической равнинной лесной зоны (Аксаково, Маныч). Особенно благотворно действие курортов в период ремиссии, что дает возможность предупредить рецидивы на долгие годы.
Читайте также:

