Как определить эхинококкоз печени
Обновлено: 19.04.2024
Эхинококкоз – это паразитарная инвазия личиночной стадией ленточного гельминта эхинококка, протекающая с поражением внутренних органов (печени, легких, сердца, головного мозга и др.) и образованием в них эхинококковых кист. Неспецифические симптомы эхинококкоза включают слабость, крапивницу, преходящее повышение температуры; специфические зависят от места локализации паразита и могут быть представлены локальными болями, тошнотой, желтухой, кашлем, очаговой неврологической симптоматикой, кардиалгией, аритмией и пр. Диагностика эхинококкоза основывается на данных инструментальных исследований (рентгена, сцинтиграфии, УЗИ, КТ) и серологических проб. Лечение эхинококкоза хирургическое.
МКБ-10
Общие сведения
Эхинококкоз – гельминтное заболевание из группы цестодозов, вызываемое паразитированием в организме человека эхинококка в стадии онкосферы. В мире наибольшая заболеваемость эхинококкозом отмечается в Австралии, Новой Зеландии, Северной Африке, Южной Америке, Южной Европе, Центральной Азии. В России гельминтоз встречается в Поволжье, Приуралье, Ставропольском и Краснодарском крае, Западной Сибири, на Дальнем Востоке.
В эндемичных регионах заболеваемость населения эхинококкозом достигает 5-10%. Распространенность эхинококкоза тесно связана с развитием животноводства. Учитывая тот факт, что при эхинококкозе могут поражаться различные внутренние органы, а единственно радикальным методом лечения является операция, заболевание лежит в сфере интересов торакоабдоминальной хирургии, нейрохирургии, кардиохирургии.

Причины эхинококкоза
Эхинококкоз человека вызывается личиночной стадией ленточного гельминта Echinococcus granulosus - лавроцистой. Окончательными хозяевами половозрелых гельминтов выступают животные (собаки, лисицы, волки, львы, рыси и др.), в кишечнике которых паразитируют цестоды. Человек, домашние и дикие травоядные животные (рогатый скот, свиньи, лошади, олени, лоси и др.) являются промежуточными хозяевами личиночных стадий и одновременно биологическим тупиком, поскольку не выделяют яйца эхинококка в окружающую среду и не могут служить источником инвазии.
Взрослые особи эхинококка – это мелкие гельминты длиной 2,5-8 мм и шириной 0,5-10 мм, имеющие головку с четырьмя присосками и двумя рядами крючьев, шейку и несколько члеников. В зрелых члениках содержатся яйца эхинококка с онкосферами и шестикрючной личинкой-зародышем внутри. Онкосферы выживают в большом диапазоне температур (от -30°С до +30°С), несколько месяцев сохраняются в почве, но вскоре погибают под действием солнечного света.
Из кишечника окончательного хозяина яйца с испражнениями выделяются во внешнюю среду. Заражение людей эхинококкозом происходит алиментарным (при употреблении загрязненных фекалиями овощей и фруктов, воды) или контактным путем (при разделке туш или контакте с животными, инвазированными эхинококком). Высокий риск заболеваемости эхинококкозом имеют лица, занятые животноводством и уходом за животными (животноводы, охотники, работники скотобоен и др.).
Патогенез
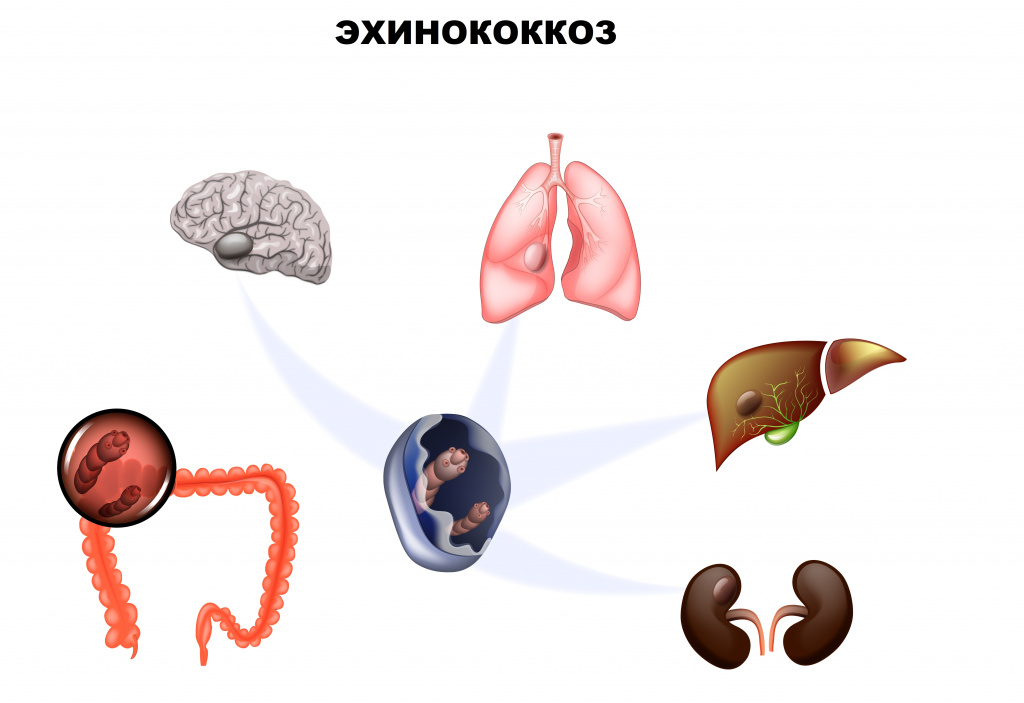
В ЖКТ человека под действием пищеварительных ферментов оболочка яйца и онкосферы растворяется, и наружу выходит личинка. С помощью крючьев она внедряется в слизистую кишки, откуда попадает в венозный кровоток и в портальную систему. Большая часть онкосфер оседает в печени; иногда через нижнюю полую вену онкосферы попадают в правые отделы сердца, а оттуда – в малый круг кровообращения и легкие. Реже через легочные вены и левые отделы сердца зародыши оказываются в большом круге кровообращения и могут быть занесены в любой орган: головной мозг, селезенку, почки, мышцы и др. В результате инвазии примерно в 70-80% случаев развивается эхинококкоз печени, в 15% - эхинококкоз легких, в остальных случаях происходит поражение других органов.
После оседания зародыша эхинококка в том или ином органе начинается пузырчатая или гидатидозная стадия развития паразита. Эхинококковый пузырь представляет собой кисту, покрытую двухслойно оболочкой, состоящей из внутреннего (зародышевого) и наружного (хитинового) слоев. Киста медленно увеличивается в размерах (примерно на 1 мм в месяц), однако спустя годы может достигать гигантских размеров. Внутри эхинококкового пузыря содержится прозрачная или беловатая опалесцирующая жидкость, в которой плавают дочерние пузыри и сколексы. Дочерние пузыри эхинококка могут образовываться и снаружи хитиновой оболочки; их общее количество может достигать 1000.
Проявления эхинококкоза связаны с сенсибилизирующим влиянием паразитарных антигенов и механическим давлением кисты на органы и ткани. Паразитирование эхинококка сопровождается выделением продуктов обмена, что приводит к развитию интоксикации и аллергической реакции замедленного типа. В случае полного разрыва кисты происходит истечение ее содержимого в плевральную или брюшную полость, что может вызвать анафилактический шок. Увеличивающаяся в размерах эхинококковая киста давит на окружающие структуры, нарушая функции пораженного органа. В некоторых случаях развивается нагноение кисты; реже возможно самопроизвольная гибель эхинококка и выздоровление.
Симптомы эхинококкоза
Эхинококкоз может бессимптомно протекать годами и десятилетиями; в случае возникновения клинической симптоматики патогномоничные признаки отсутствуют. Независимо от локализации паразита в организме, эхинококкоз проходит в своем развитии три стадии:
- I - бессимптомную. Течение латентного периода начинается от момента внедрения онкосферы в ткани и продолжается до тех пор, пока не появляются первые клинические признаки эхинококкоза.
- II - стадию клинических проявлений. Во время II стадии больных беспокоят боли в месте локализации кисты, слабость, крапивница, кожный зуд, а также специфические симптомы, обусловленные паразитированием кистозной формы эхинококка в том или ином органе.
- III - стадию осложнений. В стадии осложненного эхинококкоза может произойти разрыв кисты и истечение содержимого в брюшную или плевральную полость с развитием перитонита, плеврита. При нагноении эхинококковой кисты присоединяются высокая лихорадка, тяжелая интоксикация. Сдавление кистой органов и тканей может вызывать развитие механической желтухи, асцита, вывихов, патологических переломов.
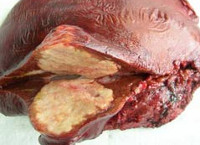
Эхинококкоз печени
Для эхинококкоза печени характерны жалобы на тошноту, снижение аппетита, периодически возникающую диарею, тяжесть и боли в правом подреберье. Объективно обнаруживается гепатоспленомегалия; иногда эхинококковая киста печени пальпируется в виде округлого плотного образования. В случае сдавления кистой желчных протоков развивается механическая желтуха; при компрессии воротной вены возникает асцит, портальная гипертензия. Присоединение вторичной бактериальной флоры может приводить к формированию абсцесса печени. Наиболее тяжелым осложнением эхинококкоза печени служит перфорация кисты с развитием клиники острого живота, перитонита и тяжелых аллергических реакций. При этом происходит диссеминация эхинококков, в результате чего развивается вторичный эхинококкоз с множественный локализацией.
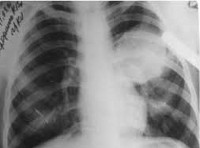
Эхинококкоз легких
Эхинококкоз легких протекает с повышением температуры тела, интоксикационным синдромом, болью в груди, кашлем, кровохарканьем. Давление кисты на легочную ткань приводит к формированию ателектазов легких. При прорыве пузыря в бронхи развивается сильный кашель, цианоз, нередко - аспирационная пневмония. Крайне опасным осложнением легочного эхинококкоза является прорыв кисты в плевру и перикард, что может привести к анафилактическому шоку, резкому смещению средостения, тампонаде сердца и внезапной смерти. Инфицирование эхинококковой кисты сопровождается формированием абсцесса легкого.
Эхинококкоз сердца
При эхинококкозе сердца беспокоят загрудинные боли, напоминающие стенокардию. Компрессия кистами венечных артерий может вызвать развитие инфаркта миокарда. Часто возникают нарушения ритма и проводимости: желудочковая тахикардия, неполная и полная блокады ножек пучка Гиса, полная поперечная блокада сердца. Причинами гибели пациента с эхинококкозом сердца могут стать злокачественные аритмии, сердечная недостаточность, тампонада сердца, кардиогенный шок, ТЭЛА, постэмболическая легочная гипертензия и др.
Эхинококкоз головного мозга
Клинка эхинококкоза головного мозга характеризуется гипертензионным синдромом и очаговой неврологической симптоматикой (нарушением чувствительности, парезами конечностей, эпилептиформными приступами).
Диагностика
Правильной диагностике эхинококкоза способствует подробно собранный эпидемиологический анамнез, указывающий на тесный контакт человека с животными, эндемичность заражения. При подозрении на эхинококкоз любой локализации назначаются серологические исследования крови (ИФА, РНИФ, РНГА), позволяющие обнаружить специфические антитела к эхинококку. Специфичность и чувствительность тестов достигает 80-98%. Примерно в 2/3 случаев оказывается информативной кожно-аллергическая проба - реакция Казони.
Диапазон инструментальной диагностики эхинококкоза включает ультразвуковые, рентгеновские, томографические, радиоизотопные методы. Перечень исследований зависит от локализации поражения:
- При эхинококкозе печени информативны УЗИ гепатобилиарной системы, ангиография чревного ствола (целиакография), МРТ печени, сцинтиграфия, диагностическая лапароскопия и др.
- Распознать эхинококкоз легких позволяет проведение рентгенографии легких и КТ грудной клетки, бронхоскопии, диагностической торакоскопии.
- Ведущими методами диагностики эхинококкоза головного мозга служат КТ или МРТ.
- При подозрении на поражение сердца выполняется ЭхоКГ, коронарография, вентрикулография, МРТ сердца.
При прорыве эхинококковой кисты в просвет полых органов сколексы паразита могут быть обнаружены в исследуемом дуоденальном содержимом, мокроте. Также в этих случаях прибегают к выполнению бронхографии, холецистографии, пункционной холангиографии. Эхинококковую кисту необходимо дифференцировать от альвеококкоза, бактериальных абсцессов, кист непаразитарной этиологии, опухолей печени, легких, головного мозга и пр.
Лечение эхинококкоза
Радикальное излечение эхинококкоза возможно только хирургическим путем. Оптимальным способом является проведение эхинококкэктомии – вылущивания кисты без нарушения целостности хитиновой оболочки. При наличии крупного пузыря вначале производится его интраоперационная пункция с аспирацией содержимого. Остаточная полость тщательно обрабатывается антисептическими растворами, тампонируется, дренируется или ушивается наглухо. В процессе операции важно не допустить попадания содержимого пузыря на окружающие ткани во избежание диссеминации эхинококка.
В случае невозможности иссечения кисты при эхинококкозе легкого выполняется клиновидная резекция, лобэктомия, пневмонэктомия. Аналогичная тактика используется при эхинококкозе печени. Если иссечение эхинококковой кисты печени представляется технически невозможным, осуществляется краевая, сегментарная, долевая резекция, гемигепатэктомия. В до- и послеоперационном периоде назначается противопаразитарная терапия препаратами празиквантел, альбендазол, мебендазол.
Прогноз и профилактика
В случае радикального удаления эхинококковых кист и отсутствия повторного заражения прогноз благоприятный, рецидивов эхинококкоза не возникает. В случае интраоперационной диссеминации сколексов через 1-2 года может возникнуть рецидив заболевания с формированием множественных эхинококковых пузырей и неблагоприятным прогнозом.
Эхинококкоз - лечение в Москве
Комментарии к статье
Вы можете поделиться своей историей болезни, что Вам помогло при лечении эхинококкоза.
Эхинококкоз головного мозга — это заболевание, обусловленное проникновением в мозг личинок эхинококка с формированием единичных или множественных кист-пузырей. В зависимости от расположения проявляется головными болями, эпилептическими приступами, парезами, нарушением зрения, расстройством психики. Основанием для постановки диагноза церебрального эхинококкоза является наличие кисты по данным томографии, нарастающий титр антиэхинококковых антител и положительная проба Касони. Проводится полное удаление кист с капсулой в сочетании с противогельминтной и симптоматической терапией. После операции требуется реабилитация и длительное наблюдение.
МКБ-10
Общие сведения
Эхинококкоз головного мозга — редкое паразитарное поражение церебральных тканей. По различным данным, составляет от 0,4 до 9% всех случаев эхинококкоза. Поражения головного мозга в сочетании с эхинококкозом печени и лёгких встречается у 0,2% больных. Наибольшая заболеваемость отмечается в эндемичных зонах. Для России это Башкирия, Татарстан, Ставропольский и Краснодарский край, северные регионы.
Большинство случаев церебрального эхинококкоза представлено единичными пузырями, содержащими личинки паразита. Множественный эхинококкоз мозга встречаются крайне редко. Эхинококковые очаги локализуются преимущественно в белом веществе теменных, лобных и затылочных долей.

Причины
Церебральная форма эхинококкоза возникает вследствие проникновения личинок в мозговые ткани. Заражение человека происходит алиментарным путем — при проглатывании яиц (онкосфер) эхинококка. Последние выделяются в окружающую среду с фекалиями зараженных животных: волков, собак, лисиц. Длительно сохраняются в почве, с её высушенными частичками (пылью) разносятся ветром.
Яйца могут попадать на шерсть домашнего скота и собак, лежащих на траве, на одежду и руки людей. Наибольший риск заражения имеют лица, связанные с животноводством и разделкой туш, охотники, хозяева собак, находящихся в свободном выгуле. Больной эхинококкозом человек не выделяет паразитов и не опасен для окружающих.
Патогенез
В мозговых тканях вокруг личинки эхинококка образуется фиброзная капсула. Формируется пузырь, иногда окружённый воспалительной зоной — результатом реакции церебральных клеток на внедрение чужеродного организма. В воспалительный процесс могут вовлекаться расположенные вблизи кисты церебральные оболочки. Очаг эхинококкоза оказывает раздражающее действие на мозговые нейроны, что приводит к появлению эпилептических приступов. Постепенно эхинококковый пузырь увеличивается в размерах, оказывая все большее давление на окружающие ткани.
Возникает внутричерепная гипертензия — повышение давления внутри черепной коробки. Нарастание давления отражается на всех участках мозга и лежит в основе прогрессирующих общемозговых симптомов. Церебральные ткани и питающие их сосуды сдавливаются. Развиваются хроническая гипоксия и ишемия, приводящие к нарушению метаболизма и гибели нейронов. В первую очередь страдают нервные клетки, расположенные вокруг кисты. Выпадение их функций проявляется очаговой неврологической симптоматикой.
Классификация
Эхинококкоз головного мозга включает 2 основные формы. В отношении каждой из них в практической неврологии и нейрохирургии применяются разные подходы в лечении. От формы заболевания зависит прогноз.
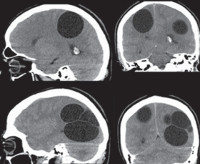
- Солитарная форма характеризуется наличием одиночной кисты. Образование часто достигает значительных размеров — до 60 мм в диаметре. В клинической картине превалируют фокальные эпиприступы и очаговые симптомы. Возможно радикальное хирургическое удаление. Имеет относительно благоприятный прогноз.
- Рацимозная форма отличается формированием гроздевидного конгломерата пузырей и многоочаговостью поражения. Встречается редко. В клинике преобладают тяжелые общемозговые проявления. Хирургическое лечение затруднительно.
Симптомы церебрального эхинококкоза
Солитарная киста отличается постепенным развитием симптоматики. Заболевание начинается с периодической головной боли. Болят виски, лоб или вся голова. Характерно чувство давления на глаза. Длительность и интенсивность цефалгии постепенно нарастают. Она приобретает упорный характер, сопровождается тошнотой и рвотой. У ряда пациентов эхинококкоз дебютирует эпилептическим пароксизмом. Затем возникают головные боли. Множественные церебральные поражения манифестируют резким ликворно-гипертензионным синдромом с интенсивной цефалгией и многократной рвотой.
Очаговые проявления заболевания напрямую зависят от расположения эхинококкового пузыря. Типичны эпилептические припадки, которые длятся несколько лет и не поддаются медикаментозному лечению. Пароксизмы носят характер фокальной эпилепсии в виде онемения (сенсорный пароксизм) или судорожных мышечных сокращений (двигательный пароксизм).
В приступ вовлекается одна или обе конечности половины тела, противоположной локализации кисты в головном мозге. Возможна вторичная генерализация: судороги появляются в одной конечности, постепенно распространяются на все тело. В последующем в конечностях, подверженных фокальным двигательным эпиприступам, развивается мышечная слабость, спастическая скованность, теряется болевая чувствительность.
Осложнения
Сопровождающая эхинококкоз внутричерепная гипертензия вызывает сдавление зрительного тракта и приводит к атрофии зрительных нервов с падением остроты зрения. Устойчивое к антиконвульсантной терапии течение эпилепсии при эхинококкозе головного мозга зачастую осложняется развитием эпилептического статуса. Следующие непрерывно друг за другом эпиприступы опасны для жизни, поскольку провоцируют сбой в работе дыхательной и сердечно-сосудистой системы.
При отсутствии своевременной диагностики и адекватного лечения церебрального эхинококкоза увеличивающаяся киста вызывает смещение мозговых структур. Нарастающая гипертензия обуславливает сдавление головного мозга с дисфункцией жизненно важных нервных центров и последующим летальным исходом. Редким осложнением является разрыв эхинококкового пузыря с обсеменением окружающих тканей.
Диагностика
Эхинококкоз головного мозга имеет клиническую картину сходную с внутримозговыми опухолями, что нередко приводит к диагностическим ошибкам. Поэтому важное значение имеет последовательное осуществление всех этапов комплексной диагностики:
- Детализация анамнеза. Помогает выявить факт пребывания в эндемичном по эхинококкозу районе, работу в животноводческом хозяйстве и т. п. Устанавливает особенности начала заболевания.
- Осмотр невролога. Выявляет признаки повышенного внутричерепного давления, очаговую симптоматику — наличие гемипареза, психических отклонений, когнитивных нарушений.
- Осмотр офтальмолога. Предусматривает проведение офтальмоскопии, с помощью которой обнаруживаются отечные диски зрительных нервов, а при длительно существующей клинике — признаки атрофии.
- Рентгенография черепа. Пальцевые вдавления на черепных костях, расхождение швов между ними, признаки расширения диплоических вен свидетельствуют о длительно существующем повышении интракраниального давления. При этом заболевание может иметь небольшую длительность.
- Томографические исследования. Позволяют выявить внутримозговое образование с тонкими стенками, определить его локализацию и объем. КТ головного мозга более информативно в отношении кальциноза капсулы, МРТ головного мозга лучше визуализирует стенки кисты.
- Лабораторные анализы. В ОАК отсутствуют воспалительные изменения, наблюдается эозинофилия. Проводится иммуноферментное исследование на наличие антител к эхинококку. Имеет значение титр антител: чем он выше, тем с большей вероятностью подтверждает эхинококкоз.
- Аллергопробы с эхинококковым антигеном. Проводится внутрикожная проба Касони в её современной интерпретации (метод Шульца). Положительный результат отмечается у 85% больных церебральным эхинококкозом.
- Обследование других органов. Необходимо для исключения сочетанного поражения. Проводится УЗИ печени и рентгенография легких. При обнаружении изменении осуществляется углублённое исследование с назначением МРТ печени, КТ легких, консультаций гепатолога, пульмонолога и др.
Полученные результаты оценивают в совокупности, сопоставляя их с клиническими симптомами и течением заболевания. Дифференцировать эхинококкоз головного мозга необходимо от других объемных образований: арахноидальных кист, церебрального цистицеркоза, эпидермоидных кист, интракраниальных опухолей и абсцессов.
Лечение эхинококкоза головного мозга
Наиболее оправданным методом лечения является хирургический. Сегодня он эффективно сочетается с этиотропной, симптоматической и реабилитационной терапией. Комплексное лечение осуществляется целым рядом специалистов и включает:
- Хирургическое удаление кисты. Общепринятым стандартом выступает радикальное микрохирургическое иссечение без повреждения стенок пузыря. Операция требует от нейрохирурга тщательного планирования доступа. При локализации поражения в функционально значимых областях мозга проводится интраоперационная кортикография. Трудную задачу представляет лечение множественных очагов, поскольку необходимо удаление всех кист.
- Консервативную этиотропную терапию, которая проводится противогельминтными фармпрепаратами из группы бензимидазолов (например, альбендазолом). Ранее антигельминтное лечение назначалось в неоперабельных случаях и носило паллиативный характер. Последнее время доказано положительное влияние послеоперационной антигельминтной терапии на эффективность хирургического лечения.
- Симптоматическое лечение осуществляется в рамках предоперационной и восстановительной терапии. Проводится антиконвульсантами, препаратами, снижающими внутричерепное давление, обезболивающими средствами и т. п.
- Послеоперационную реабилитацию, состоящую из фармакотерапии (препараты для улучшения церебрального метаболизма и кровотока), лечебной физкультуры, психотерапии и занятий с логопедом (при нарушениях речи).
Прогноз и профилактика
Прогноз зависит от формы заболевания, количества, размеров и локализации эхинококковых пузырей. Наиболее благоприятный прогноз имеет своевременно прооперированный солитарный церебральный эхинококкоз. Частота послеоперационных рецидивов составляет 15-30%. Рецидив возникает, если в ходе операции произошло вскрытие пузыря. Но преимущественно он обусловлен способностью паразита распространять за пределы капсулы микроскопические отсевы, не диагностируемые современными способами нейровизуализации.
С целью своевременной диагностики рецидива прооперированные пациенты должны проходить регулярные обследования, включающие анализ на антитела, УЗИ печени, церебральную МРТ, рентгенографию ОГК. Рекомендованный ВОЗ срок наблюдения пациентов — 10 лет. К мероприятиям, способным предупредить эхинококкоз, относится соблюдение правил личной гигиены, ношение спецодежды при работе с животными и разделке туш, повышение санитарного состояния ферм, выявление и ликвидация источника заражения.

Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Представляем клинический случай редко встречающейся эхинококковой кисты левой почки, не ассоциированной с поражением эхинококком других органов. Диагноз поставлен на основании данных эхотомографии, урографии и серологического исследования.
Что такое эхинококкоз?
Эхинококкоз является паразитарным заболеванием, встречающимся в двух формах: системный эхинококк и эхинококк алведанис (alvedanis), последний в Болгарии нераспространен. Постоянным хозяином эхинококка является собака, а переносчиком - человек. Заражение происходит при непосредственном контакте с собакой или через загрязненные фрукты и овощи. Личинки вылупляются в кишечнике, проходят через его стенку, растут и попадают в портальный кровоток. Личинки большого размера не могут проникнуть через капилляры и остаются в кишке.
Наиболее частая локализация эхинококковых кист - печень (в 60% всех случаев), которая служит первым барьером. Около 10-20% личинок проходят через печеночные капилляры, в правый желудочек и попадают в легкие, которые являются вторым барьером. Они могут остаться там и вызвать заболевание. В некоторых случаях личинки могут пройти этот барьер и проникнуть в мозг, почки, селезенку, кости и т.д. Патологоанатомический субстрат эхинококкоза - эхинококковая киста, которая проходит в своем развитии три стадии: формирование кисты без зародыша; образование капсулы и протосколесиазис; эндогенное формирование дочерних кист.
Эволюция может быть прервана различными процессами: перфорацией, нагноением, кальцификацией и петрификацией. Визуализация кисты при эхографии зависит от стадии развития. Существуют специфические признаки: гиперэхогенные перегородки, капсула, многокамерные кисты, которые указывают на паразитарную природу сформировавшейся кисты.
Описание клинического случая
Женщина 60 лет, впервые госпитализирована в отделение гастроэнтерологии областной государственной больницы в Благоевграде с жалобами на тяжесть и тупую боль в левом подреберье, слабость, утомляемость при физической нагрузке. Считает себя больной в течение 7-8 месяцев. При физикальном обследовании пальпаторно определялась болезненность в левом подреберье, а также относительно напряженное и несколько болезненное выпячивание в этой области. Положительный шум плеска в левом подреберье. Других патологических изменений не выявлено. Лабораторные показатели без отклонений от нормы, за исключением СОЭ - 15-37 мм/час.
Пациентке проведено ультразвуковое обследование. Выявлено образование с гипоанэхогенной структурой, расположенное в верхнем полюсе левой почки размером 87х74 мм, сферической формы с ровными гладкими гиперэхогенными стенками (свидетельство хорошо сформированной капсулы). В просвете образования было видно много гиперэхогенных перегородок с дорсальным усилением эхосигнала. Был поставлен диагноз эхинококковой кисты верхнего полюса левой почки (рис. 1, 2).
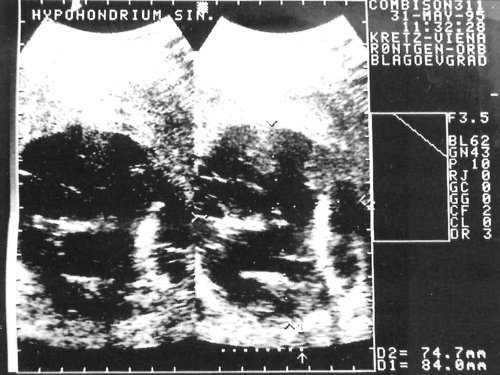
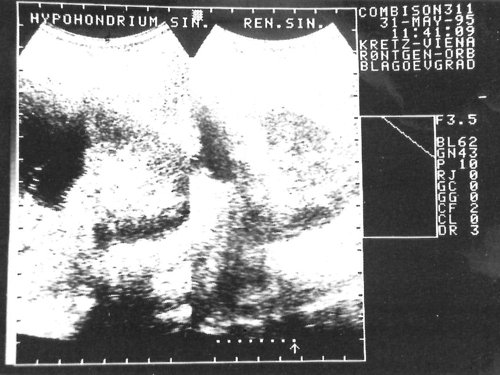
Рис. 1, 2. Эхограммы эхинококковой кисты левой почки.
При проведении рентгенологического исследования органов грудной клетки обнаружена увеличенная левая почка - размером 20х13 мм. Форма левой почки была изменена из-за значительно увеличенного округлого верхнего полюса. Границы почки четкие, ровные, местами волнистые. Чашечки не визуализировались. Почечная лоханка и нижняя группа чашечек сместились в каудальном направлении (рис. 3).
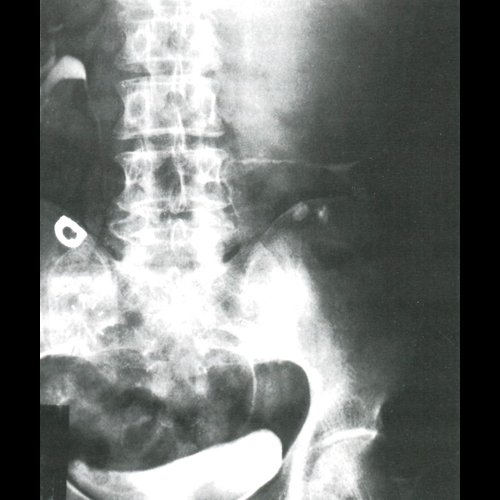
Рис. 3. Рентгенограмма - эхинококковая киста левой почки.
В правой почке и мочевом пузыре изменений не выявлено. Диагностирована киста левой почки, с учетом ультразвуковых данных - эхинококковая киста. При проведении серологического исследования (пассивной реакции гемагглютинации) титр 1:32000. Диагноз подтвержден на операции.
Анализ данного случая указывает на большое значение ультразвукового обследования в диагностике эхинококковых кист органов брюшной полости, включая почки. Диагноз эхинококковой кисты может быть поставлен с большой точностью при наличии патогномоничных критериев (перегородки, "киста в кисте").

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эхинококкоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Эхинококкоз – это хронический гельминтоз, характеризующийся поражениями печени, легких и других органов, аллергизацией организма и крайне тяжелыми осложнениями, способными привести не только к инвалидности, но и к смерти.
Причины
Причиной заболевание становится заражение ленточными червями рода Echinococcus. На сегодняшний день выделено несколько генотипов эхинококков, которые переносятся животными.
- Echinococcus granulosus — вызывает кистозную форму эхинококкоза (эхинококкоз), локализуется, как правило, в печени и легких с образованием кист.
- Echinococcus multilocularis — вызывает альвеолярную форму эхинококкоза (альвеококкоз), поражает ткани печени.
- Echinococcus oligarthrus — вызывает так называемый неотропический эхинококкоз, который регистрируют в Центральной и Южной Америке.
- Echinococcus vogeli — вызывает образование множественных кист в печени и легких, кисты отличаются многокамерностью.
- Echinococcus oligarthrus — вызывает крайне редкую монокистозную форму.
Двумя основными формами на сегодняшний день являются кистозный эхинококкоз и альвеолярный эхинококкоз.
Echinococcus granulosus и Echinococcus multilocularis — виды ленточных червей, которые в половозрелом состоянии паразитируют в тонком кишечнике плотоядных животных: первый обнаруживается у собак, волков и шакалов, второй — у лисиц, койотов, иногда у собак.
Источником заражения для человека служат больные животные.
Основные хозяева Echinococcus granulosus — дикие и домашние псовые (собаки, волки, шакалы, койоты, лисы). Промежуточные хозяева — дикие и домашние копытные животные (козы, овцы, крупный рогатый скот, свиньи).
Основные хозяева Echinococcus multilocularis —лисицы и (реже) собаки, волки. Промежуточные хозяева — грызуны.
- алиментарный путь – через пищу, загрязненную яйцами гельминтов;
- водный – через загрязненную паразитами воду;
- контактно-бытовой – в результате слишком тесного контакта с собаками и несоблюдения правил гигиены.
Для человека представляет опасность только личиночная форма паразита. Заразиться при употреблении сырого или недостаточно термически обработанного мяса нельзя, так как зрелые гельминты не способны развиваться в организме человека – для этого им нужен основной хозяин.

Классификация
По принципу заражения выделяют:
- Первичный эхинококкоз.
- Вторичный эхинококкоз.
- Диссеминированный эхинококкоз.
- Рецидивирующий эхинококкоз.
- Метастатический эхинококкоз (возникает после вскрытия кисты и попадания ее содержимого в кровоток).
- Первичный множественный эхинококкоз различных органов.
- мелкие кисты (меньше 5 см);
- средние кисты (5-10 см);
- крупные кисты (больше 10 см).
- однокистный эхинококкоз;
- многокистный эхинококкоз.
- подкапсульный эхинококкоз;
- поддиафрагмальный эхинококкоз;
- периферический (поверхностный) эхинококкоз;
- центральный (внутриорганный) эхинококкоз.
- Неосложненная форма.
- Осложненная форма:
- гнойно-деструктивный холангит (воспаление желчных протоков);
- хронический персистирующий (медленно развивающийся) гепатит;
- паразитарный цирроз;
- желтуха;
- портальная гипертензия;
- прорыв кисты с распространением процесса по организму;
- нагноение кисты;
- сепсис;
- системный амилоидоз (отложение белков амилоидов во всех тканях организма).
- 1-я стадия — бессимптомная;
- 2-я стадия — начальных проявлений;
- 3-я стадия — выраженных проявлений;
- 4-я стадия — осложнений.
- слабость и повышенная утомляемость;
- снижение работоспособности;
- периодические головные боли;
- высыпания на коже в виде мелких красных пятен;
- временное повышение температуры тела до 37-38оС.
- тошнота, рвота, которые возникают после употребления жареной, жирной или острой пищи;
- тяжесть в правом подреберье и боль в верхней части живота со смещением в правое подреберье после приема пищи или после повышенной физической нагрузки;
- периодическая диарея.
Симптомы эхинококкоза могут не проявляться на протяжении многих месяцев и даже лет с момента заражения, что затрудняет раннюю постановку диагноза.
Исходя из путей распространения эхинококков, в организме человека выделяют несколько клинических форм заболевания, каждая из которых характеризуется как общими симптомами, так и присущими только ей.
Общая симптоматика, обусловленная внедрением паразитов в организм и выделением токсичных продуктов их метаболизма:
Поражение печени наблюдается у 60% больных эхинококкозом и проходит несколько этапов.
1-й этап в подавляющем большинстве случаев протекает незаметно. Больной чувствует себя вполне здоровым и работоспособным. В это время гельминты внедряются в ткань печени, и постепенно формируется защитная капсула. В некоторых случаях пациенты могут чувствовать тяжесть в правом подреберье после обильного приема жирной пищи.
2-й этап характеризуется появлением симптомов поражения печени: больные теряют аппетит, постепенно снижается вес, чаще возникают нежелательные побочные реакции на прием лекарственных препаратов. Наблюдаются специфические проявления поражения печени:
В случае закрытия просвета воротной вены печени в результате сдавления большой кистой повышается давление крови в кровеносной системе тех органов брюшной полости, отток крови от которых направлен к печени: речь идет о желудке, части пищевода, тонком и толстом кишечнике, селезенке. Главными признаками нарушения оттока крови является увеличение селезенки и асцит (скопление жидкости в брюшной полости). Следом нарастает сердечная недостаточность, развивается гипоксия, появляются одышка и боль в области сердца.
Симптомы эхинококкоза легких
В результате проникновения эхинококков через кровоток в дыхательную систему формируется киста, которая медленно увеличивается. На ранней стадии больные жалуются на кашель и одышку. По мере развития процесса в мокроте могут появляться прожилки крови, что можно повести врача по ложному пути, поскольку данная симптоматика характерна и для туберкулеза, и для раковой опухоли легкого. Боль в грудной клетке наблюдается в случаях, когда киста достигает больших размеров и начинает сдавливать плевру (оболочку легких).
На поздней стадии эхинококкоза легких киста давит на окружающую легочную ткань, вызывая боль в грудной клетке, постоянный кашель. Кроме того, возникает риск ее разрыва и попадания содержимого (паразитов) в кровь.
Эхинококкоз других органов
В редких случаях личинки паразитов через кровоток могут попасть в головной мозг, почки, кости и другие органы.
Альвеолярный эхинококкоз, возбудителем которого является Echinococcus multilocularis, протекает со схожей клинической картиной, отличаясь лишь тем, что формирует не одну большую кисту, а несколько кистозных пузырей малого диаметра. Эти пузыри способны прорастать в окружающие ткани и органы. Симптомы этого заболевания считаются более выраженными и проявляются значительно быстрее.
Диагностика
Правильной диагностике эхинококкоза помогает подробно собранный эпидемиологический анамнез, указывающий на тесный контакт человека с животными и эндемичность заражения.
Лабораторная диагностика включает следующие исследования:
-
общеклинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

