Как определить восприимчивость ребенка к полиомиелиту
Обновлено: 19.04.2024
Тест позволяет количественно определить концентрацию IgG антител к вирусу полиомиелита 1-го и 3-го типов.
Вирус полиомиелита относится к роду энтеровирусов, семейству пикорнавирусов, РНК-содержащий. Полиомиелит – острая высоко заразная вирусная инфекция, в большинстве случаев протекает в бессимптомной (инаппарантной) – около 95% случаев или стертой (абортивной) форме. Абортивная – наиболее частая из клинически выраженных форм, проявляется лихорадкой, недомоганием, сонливостью, головной болью, тошнотой, рвотой, запором, болью в горле.
Попадая в глотку и желудочно-кишечный тракт, вирус размножается в эпителиальных клетках, регионарных лимфатических узлах кишечника, в последующем попадает в кровь, что приводит к его распространению во многие органы и ткани. С этой стадией инфекции связано развитие латентных и абортивных форм болезни. Менингеальная форма (серозный менингит) встречается относительно редко, обычно начинаясь как абортивная – с лихорадки, боли в горле, рвоты и недомогания, после чего через 1-2 дня появляются симптомы раздражения мозговых оболочек (ригидность затылочных мышц, рвота, сильная головная боль, боли в руках, ногах, спине и шее). У небольшой части пациентов вирус проникает в ЦНС, размножается в мотонейронах, вызывая их гибель и парезы или параличи иннервируемых ими мышц (паралитической формой представлено 0,1-1% случаев полиомиелита).
Источником инфекции является больной или вирусоноситель, выделяющий вирус с секретами верхних дыхательных путей (в течение всего инкубационного периода и в первую неделю заболевания, реже – до 1,5 месяцев) или с фекалиями (1-6 месяцев). Передача инфекции возможна фекально-оральным путем, через слюну больного, реже – водным путем.
- тип 1 (штамм Брунгильд) часто протекает с тяжелыми симптомами,
- тип 2 (штамм Лансинг) – с умеренно выраженными симптомами,
- тип 3 (штамм Леон) – редкий, но с тяжелыми симптомами.
До начала применения вакцинации полиомиелит был распространен повсеместно. Заболевание возникает только у непривитых лиц, более восприимчивы дети до семи лет. В результате применения вакцинации в Европейском регионе, в том числе Российской Федерации, в 2002 году сертифицирована ликвидация полиомиелита. Крайне редко (в особенности при современных схемах иммунизации) возможен полиомиелит, ассоциированный с применением полиомиелитной вакцины (у реципиента или контактного лица). В ряде стран, особенно Азиатского региона, полиомиелит по-прежнему остается эндемичным, возможны переносы заболевания туристами и мигрантами.
Результат серологического теста не может являться основанием для диагноза или терапевтических решений. Предварительный диагноз полиомиелита устанавливается на основании эпидемиологических и клинических данных, окончательный – после комплексного вирусологического (идентификация вируса), серологического и клинико-инструментального обследования.
Специальной подготовки не требуется. Желательно проводить взятие крови не ранее, чем через 4 часа после последнего приема пищи.
С целью обнаружения и количественного определения антител к вирусу полиомиелита 1-го и 3-го типов. Результаты серологических тестов не могут быть основой для диагноза или принятия терапевтических решений, необходимо учитывать анамнез пациентов и результаты дополнительных тестов.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Положительный результат серологического теста может быть связан с заболеванием в прошлом или наличием иммунитета после вакцинации (см. описание).
Управление Роспотребнадзора по Республике Марий Эл
Полиомиелит: пути передачи, симптомы и меры профилактики - RSS
Полиомиелит: пути передачи, симптомы и меры профилактики
В связи с неблагополучной ситуацией по заболеваемости полиомиелитом в Сомали, Сирии, Кении, Эфиопии, Южном Судане и Камеруне, а также циркуляцией дикого полиовируса первого типа в Израиле руководство Роспотребнадзора рекомендует туроператорам и турагентствам предупреждать непривитых клиентов об угрозе заражения в случае посещения этих стран и предоставлять им исчерпывающую информацию о мерах личной профилактики.
Полиомиелит представляет собой вирусное инфекционное заболевание с фекально-оральным, воздушно-капельным, контактно-бытовым и воздушно-пылевым путями передачи. Болезнь крайне опасна тем, что при запоздалом обнаружении и лечении поражает нервную систему, вызывает полный паралич, приводит к инвалидности, а порой и к смерти пострадавшего.
Чаще всего полиомиелит поражает детей до 10 лет, но наиболее восприимчивы к заболеванию малыши младше 4 лет. Заболевание встречается и у взрослых людей, причем для них характерны более тяжелые формы.
Пик заболеваемости приходится на летне-осенний период: с августа по октябрь.
Вирус полиомиелита очень устойчив во внешней среде. В воде он может сохраняться до 100 дней, в фекалиях – до полугода. Его не убивают ни замораживание, ни высушивание. Вирус не чувствителен к моющим средствам, антибиотикам, химиопрепаратам, однако, легко разрушается под воздействием концентрированных дезинфектантов (например, хлорной извести). Он плохо переносит солнечный свет и высокие температуры и погибает при кипячении.
Источником инфекции является больной человек или вирусоноситель. Инкубационный период может длиться от 2 до 35 дней, средняя продолжительность – 5-12 дней. Первоначальными симптомами заболевания являются высокая температура, головная боль, затрудненное глотание, тошнота, рвота, вялость, сонливость, заторможенность, слабость в мышцах или напряженность мышц шеи и спины, боль в конечностях. При появлении этих тревожных признаков необходимо немедленно обратиться к врачу. Лечение полиомиелита проводится только в стационарных условиях.
На сегодняшний день единственным эффективным методом профилактики этого опасного заболевания является вакцинация. В нашей стране иммунизация против полиомиелита включена в Национальный календарь профилактических прививок. Вакцина вводится детям в 3, 4,5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 20 месяцев, третья (последняя) – в 14 лет.
Сейчас для иммунизации детей применяются современные вакцины, сводящие риск возникновения постинъекционных реакций к минимуму. Первые 2 прививки делаются инактивированной вакциной, в которой содержится убитый вирус, поэтому заражение полиомиелитом невозможно. В дальнейшем в организм вводятся живые ослабленные полиовирусы, которые здоровому ребенку никакого вреда нанести не могут.
Необходимо своевременно сделать прививки, чтобы не оставить свое чадо без защиты от опаснейшего заболевания. В случае сомнений лучше направьте ребенка на медицинское обследование, пройдите дополнительную консультацию у невролога, но ни в коем случае не руководствуйтесь дилетантскими советами, широко распространенными в СМИ и Интернете.
Перед поездкой в страны, неблагополучные по полиомиелиту, нужно уточнить, сделаны ли у вас и ваших детей все прививки. Перед путешествием можно пройти однократную вакцинацию за 4 недели до отъезда.
Кроме того, с целью предотвращения заражения полиомиелитом за границей нужно соблюдать правила личной гигиены:
- регулярно мыть руки с мылом или обрабатывать их специальными дезинфицирующими средствами, влажными антибактериальными салфетками;
- свежие фрукты, овощи, зелень, сухофрукты после мытья под проточной водой ополаскивать кипяченой или бутилированной водой;
- не пить сырую воду, использовать для питья бутилированную или кипяченую воду, соки и напитки промышленного производства;
- принимать пищу только в стационарных организациях общественного питания, где используются продукты гарантированного качества промышленного производства;
- не покупать продукты и лед для охлаждения напитков у уличных торговцев;
- не пробовать блюда традиционной национальной кухни, не прошедшие достаточную термическую обработку;
- не приобретать продукты с истекшими сроками годности, а также не прошедшие необходимую термическую обработку;
- купаться только в бассейнах и специальных водоемах;
- во время купания не заглатывать воду.
На сегодняшний день полиомиелит в мире не ликвидирован, поэтому проблема завозных случаев заболевания остается актуальной.
Особенности инфекции:
- вызывается вирусом;
- лекарств в мире нет;
- паралич неизлечим;
- необратимо повреждается спинной мозг;
- нога атрофируется (истончается);
- исход - инвалидность.
Чаще болеют дети до 5 лет.
Полиомиелит заразен, передается от человеку к человеку с пищей, водой, через руки и ручки дверей.
Вирус попадает в организм через рот, размножается в кишечнике (период от внедрения до первых признаков составляет от 6 до 21 дней) и поражает нервную систему.
Первые симптомы:
- боли в конечностях;
- через несколько дней развиваются острые вялые параличи, чаще ног.
Главная эпидемиологическая особенность - большое число здоровых носителей, не знающих что они заразны для непривитых детей (на 1 случай паралича до 200 человек носителей).
Вирус у носителей находится в кишечнике.
Приняты все меры, чтобы своевременно выявить носителей вируса.
Родители, Ваш ребенок- Здоров, но он может оказаться здоровым носителем вируса полиомиелита, не зная об этом заражать непривитых детей.
Вам важно быстрее убедиться, что в кишечнике ребенка нет вирусов полиомиелита, то есть результат анализа отрицательный.
Если к Вам позвонил или пришел медработник из детской поликлиники с просьбой сдать анализы ребенка на полиомиелит, то выслушайте его, откройте дверь, соберите у ребенка клинический материал (кал) для бесплатных анализов.
Где обследоваться?
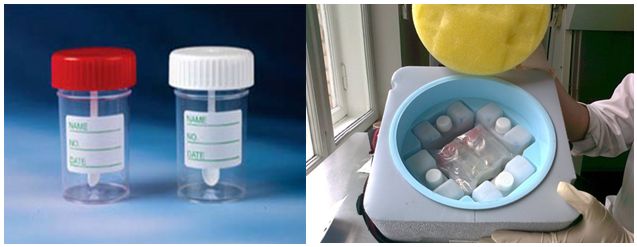
Родителям необходимо обратиться в детскую поликлинику (инфекционисту, эпидемиологу, участковому педиатру) по месту временного пребывания и получить (или приобрести в аптеке) пластиковый контейнер для кала.
Кого обследовать?
Детей до 5 лет 11 мес. 29 дней, прибывших в Российскую Федерацию из стран, подлежащих обследованию.
Как собрать клинический материал для анализа?
Одну пробу кала (10 грамм – по объему это две чайные ложки) перекладывают из горшка ребенка в стерильный пластиковый контейнер (баночку с ложечкой), на нем делается надпись с фамилией, именем.
После отбора клинического материала (кала):
крышка банки плотно закрывается (завинчивается),
банка упаковывается в полиэтиленовый пакет.
После упаковки тщательно помыть руки с мылом.
Проба в течение двух часов после отбора должна быть передана медицинскому работнику или доставлена в медицинскую организацию родителями самостоятельно в условиях холода - от 0 до +8 градусов (например, заморозить бутылку с водой и положить рядом).
Куда доставляют пробу кала?
Кто оформляет направление в лабораторию?
фамилия, имя, отчество обследуемого ребенка,
количество прививок от полиомиелита, дата последней прививки,
дата прибытия в Российскую Федерацию (с 1 июня 2021 года),
адрес фактического проживания в Республике Башкортостан,
контактный телефон родителя ребенка,
контактный телефон, фамилия медицинского работника.
Как скоро готов анализ?
Отрицательные результаты вирусологических исследований передаются в детскую поликлинику, доставившую материал, по мере получения (не более месяца от даты отбора).
В случае выделения вируса родители будут информированы незамедлительно.
Как узнать достаточно ли привит ребенок?
Покажите детскому врачу / медсестре запись о прививках ребенка, чтобы определить достаточно ли их по количеству и есть ли необходимость дополнительной иммунизации.
В Национальном календаре прививок Российской Федерации к 12 месяцам необходимо иметь 3 прививки ( 3; 4,5 месяца и в 6 месяцев), к 24 месяцам - 5 прививок ( в 20 и 24 месяца).
Если достаточное количество детей полностью иммунизированы против полиомиелита (более 95%), вирус не может найти восприимчивых детей для заражения и исчезает.
Пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах.

Полиомиелит - (детский спинальный паралич) ― это острое инфекционное заболевание вирусной этиологии, характеризуется разнообразием клинических форм. Возбудитель ― poliovirus hominis, из семейства пикорнавирусов. В большинстве случаев протекает с невыраженной симптоматикой, когда узнать о заболевании можно только лабораторным путем. В особых случаях вирус попадает в центральную нервную систему, где размножается в двигательных нейронах, вызывая их гибель. Этот процесс приводит к необратимым парезам и параличам (1 случай на 200 выявленных больных, статистика ВОЗ).
Причины полиомиелита
Вирус передается контактно-бытовым и воздушно-капельным путем, через необработанные пищевые продукты и загрязненную воду. Основной источник инфицирования ― больной человек. Переносить вирус также могут насекомые. Первые дни он выделяет возбудитель с выдыхаемым воздухом, при чихании, кашле. Затем с испражнениями, этот период длиться от несколько недель до месяцев.
Пикорнавирус имеет одноцепочечную РНК, размер от 27 до 30 нм. Устойчив к желудочному соку, внешней среде и минусовым температурам. В воде сохраняет жизнеспособность до 100 суток, в кале до 6 месяцев. Инактивировать вирус способны препараты концентрированного хлора, убить ультрафиолет и температура от +50 С в течение 30 минут. Современные антибиотики уничтожить вирус неспособны.
Возбудитель проникает в организм через носоглотку. Первоначально размножается в лимфоидной ткани (миндалинах). Затем попадает в кишечник, кровь, а в особо тяжелых случаях в центральную нервную систему. Инкубационный период длится от 3 до 35 суток, после могут проявиться симптомы заболевания.
Риски вакцинирования
С изобретением вакцины удалось спасти большое количество детей от заболевания и его осложнений. Однако, наряду с этим возник новый способ инфицирования вирусом называемым полиомиелит вакцинного происхождения. Официальное название ― циркулирующий полиовирус вакцинного происхождения (цПВВП). Для его возникновения требуется время (около 12 мес.) с момента вакцинации и определенные условия. Штамм аттенуированного вакцинного вирус может передаваться естественным путем от вакцинированного человека к невакцинированному. В новых носителях, не прошедших вакцинацию, он мутирует до того состояния, что становится способным вызывать паралич. Избежать этого можно путем всеобщей вакцинации.
Существует риск развития болезни в результате вакцинации, если она была проведения в преморбидном состоянии. У организма пребывающего на грани здорового и болезненного состояния защитные и приспособительные силы иммунитета резко ослаблены. Это является главным фактором развития полиовируса внутри организма. Поэтому важно следить за состоянием ребенка перед введением вакцины и после, проводить вакцинацию только полностью здоровому человеку.
Классификация
По клиническому течению полиомиелит разделяют на две формы: без поражения ЦНС (вирусоносительство и абортивная, т. е. слабо выраженная болезнь). По тяжести делят на легкую, среднюю и тяжелую формы.
Полиомиелит, поражающий ЦНС, подразделяют в зависимости от характера на следующие типы:
Спинальный полиомиелит ― высокая температура, вялые параличи конечностей, шеи, диафрагмы, туловища, мышечные спазмы, головные боли, гипоксия и гиперкапния.
Понтинный ― параличи лицевого нерва с явной асимметрией, невозможность полностью сомкнуть веки, утрата мимики и опущение угла рта на одной стороне лица.
Энцефалитический ― признаки поражения головного мозга, а именно спутанность сознания, судороги, кома. Возникает крайне редко, может привести к вегетативной дисфункции.
Бульбарный ― нарушения речи, функции глотания, дыхания, сердечной деятельности. При параличе межреберных мышц и диафрагмы необходима искусственная вентиляция легких. При возникновении сердечно-сосудистая недостаточности высок риск смерти пациента

Нередко встречаются смешанные формы, при которых поражаются несколько отделов нервной системы. К ним относят бульбопонтоспинальный, понтоспинальный и другие.
Симптомы полиомиелита
Проявления заболевания напрямую связаны с локализацией вируса и тяжестью поражения организма. По официальной мировой статистике около 95% случаев проходят бессимптомно или с незначительным фарингитом и гастроэнтеритом.
К общей симптоматике стоит отнести:
Повышение температуры до +40 С.
Общее недомогание, слабость.
Ухудшение аппетита, тошнота, рвота.
Боли в мышцах, горле, голове.
Насморк и кашель.
При непаралитической форме заболевания симптомы постепенно ослабевают, полностью проходят через 1 - 2 недели. Паралитическая форма, самая тяжелая, опасная для здоровья и жизни (оставшиеся 5% случаев). В начале заболевание имеет аналогичные признаки. Только в отличие от непаралитического полиомиелита они не проходят, а усиливаются. К ним присоединяются такие симптомы, как:
Эмоциональная нестабильность, беспокойство, раздражительность.
Ригидность (онемелость) мышц спины и шеи.
Непроизвольные сокращения мышечных волокон без последующего движения.
Расстройство чувствительности, чувство покалывания, мурашек.
Симптоматика может меняться от формы полиомиелита, степени тяжести течения, наличия сопутствующих заболеваний. Например, патологические процессы сосудов и периваскулярных пространств приводят к возникновению сыпи. Поражение миокарда приводит к значительным колебаниям артериального давления. Поражение двигательных мышц и центров вызывает сначала атрофию, а затем парезы и параличи.
Диагностика
В препаралитической стадии заподозрить полиомиелит достаточно сложно. Часто врач ошибочно принимает болезнь за грипп, ОРЗ, ОРВИ, кишечную инфекцию или серозный менингит. Для диагностирования полиомиелита необходимо пройти лабораторные исследования, определить значимые симптомы, установить анамнез.

Биоматериалом для анализа выступают: кровь, спинномозговая жидкость, назофарингеальная слизь, кал.
Основные лабораторные тесты:
Выделение полиовируса из слизи носоглотки и/или фекалий.
Иммуноферментный анализ, направленный на обнаружение антител IgM.
Тест на реакцию связывания комплемента (нарастание титра антител в парных сыворотках).
Может быть проведена люмбальная пункция спинномозговой жидкости. Оценке подвергается давление, под которым она вытекает, уровень прозрачности, доли белка и глюкозы. Воспалительные изменения ликвора характерны для паралитических форм. Нормальный состав сохраняется при понтинной и легкой спинальной формах.
Анализ на рН крови (кислотно-щелочное равновесие). Снижение легочной вентиляции характеризуется уменьшением насыщения крови кислородом (гипоксия) и выведения углекислого газа (гиперкапния). В результате дыхательных нарушений изменяется рН крови, что приводит к ацидозу или алкалозу.
В норме рН венозной крови составляет 7,34 - 7,43, артериальной от 7,38 до 7,46. При проведении анализа определяют:
уровень насыщения крови кислородом (О2);
содержание углекислоты (СО2);
щелочный резерв (бикарбонат крови).
Повышенное содержания углекислоты выше 70% и снижение насыщения крови кислородом до 90% и ниже ― прямые показатели для проведения искусственной вентиляции легких.
Инструментальная диагностика
Электромиография позволяет подтвердить наличие поражений передних рогов спинного мозга. Патологические изменения регистрируются биоэлектрические потенциалы нервно-мышечной периферии. Это позволяет выявить характер процесса, глубину и распространенность и глубину. Поражение двигательных клеток в передних рогах спинного мозга выражается явными изменениями ритма.

Спирометрическое и пневмотахометрическое исследования (определение функциональной способности органов дыхания). Для выявления дыхательных нарушений проводится определение трех показателей: объема одного вдоха, минутного объема и жизненной емкости легких. Полученные данные сопоставляются с возрастной нормой. Если произошло снижение жизненной емкости легких на 25% и ниже, то это является показанием для применения искусственной вентиляции легких.
Важно также провести дифференциальную диагностику, чтобы исключить схожие по симптоматики заболевания. Среди них клещевой энцефалит, менингит, ботулизм, острый полирадикулоневрит, вирусы Коксаки, ECHO, энтеровирус 71. Также может быть проведена дифференция типа вируса полиомиелита через анализ полимеразной цепной реакции. Впрочем, это не является обязательным, поскольку, как уже было сказано выше, остался только I тип полиомиелита.
Лечение
Первоначальный диагноз ставится педиатром или врачом скорой помощи. Дальнейшее наблюдение проводит инфекционист и детский ортопед. В зависимости от характера поражения к ним могут подключиться невролог, кардиолог, гастроэнтеролог и другие специалисты.
Развитие клинических симптомов схожих с проявлением полиомиелита требует немедленной госпитализации ребенка. Первое, что необходимо сделать, это обеспечить постельный режим и полный покой. Необходимо зафиксировать конечности в верном физиологическом положении. Назначить высококалорийную диету, прием аскорбиновой кислоты и витаминов группы В. Медикаментозная терапия ― это симптоматическая (паллиативная) терапия, направленная на устранение отдельных проявлений болезни.
Все исследования должны быть сведены к минимуму. Необходимо оградить пациента от физических и психологических нагрузок. Специфического лечение полиомиелита не существует. Как правило, больной пребывает в изоляции, в стационаре в течение 40 дней. Затем наступает восстановительный период.
Важная роль отводится реабилитационной терапии, проводимой ортопедом, врачом ЛФК, физиотерапевтом и другими специалистами. В отдельных случаях может потребоваться хирургическое вмешательство для коррекции резидуальных деформаций. В программу реабилитации входят курсы лечебной физкультуры, водные процедуры, массаж, электромиостимуляции, физиотерапия. Рекомендовано санаторно-курортное лечение.
Прогноз и профилактика
Полиомиелит невозможно вылечить, но можно предотвратить. Единственный способ ― вакцинация с обязательным соблюдением требований к проведению профилактических прививок.
Вакцинация от полиомиелита входит в национальный календарь обязательных прививок России. Проводится прерорально в несколько этапов. Первую вакцинацию проводят в 3 месяца, вторую в 4,5 месяца инактивированной (убитой термически) вакциной, в 6 месяцев (третья вакцинация) живой вакциной. Также в несколько этапов проводится ревакцинация: первая в 18 месяцев, вторая в 20 месяцев, третья в 14 лет (живая вакцина). Правильно проведенная вакцинация и ревакцинация с соблюдением сроков способна защитить ребенка на всю жизнь.
Преимущества сдачи анализов в АО "СЗДЦМ"
Проведение всех лабораторных исследований в одном месте. Возможен выезд специалиста к вам на дом.
Быстрый и точный результат ― в терминалах установлено современное оборудование, работают квалифицированные лаборанты.
Комфортное посещение благодаря доброжелательному персоналу и отсутствию очередей.
Несколько способов получения результатов анализов: лично или на электронную почту.
Предлагаем сдать анализы в одной из лаборатории Северо-Западного центра доказательной медицины. Для вашего удобства они расположены в местах с хорошей транспортной доступностью. Работают в Санкт-Петербурге и Ленинградской области, Великом Новгороде и Новгородской области, Пскове, Калининграде.
Лаборатория АО "СЗЦДМ" предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО "СЗЦДМ" проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация - это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Профосмотры АО "СЗЦДМ" проводит профилактические осмотры работников, которые включают в себя - комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
Читайте также:

