Как отличить лейкоплакию от кандидоза
Обновлено: 22.04.2024
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вто
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вторая половина XX в. сопровождалась значительным ростом заболеваемости микозами, которые в настоящее время поражают от 5 до 20% взрослого населения (А. Ю. Сергеев, Ю. В. Сергеев, 2003). Среди всех микотических поражений организма человека на втором месте после онихомикоза стоит кандидамикоз слизистых оболочек, до 40% случаев которого, в свою очередь, составляет орофарингеальный микоз (В. Я. Кунельская, 1989).
Значительно реже — в 5-6% случаев — наблюдается микоз глотки, вызванный микроорганизмом бактериальной природы Leptotrix buccalis и грибами Aspergillus, Penicillium, Mucor и др. В ряде случаев поражение глотки обусловлено двумя и более видами грибов — Pharingomycosis mixta.
Практически все эти виды грибов являются сапрофитами, условно-патогенной микрофлорой, активизируются и становятся возбудителями заболевания при нарушении реактивности организма (И. В. Чумичева, 2003).
Развитие фарингомикоза провоцирует сахарный диабет, системные заболевания крови и желудочно-кишечного тракта, особенно дисбактериоз кишечника. Дефицит бифидобактерий и других молочно-кислых бактерий приводит к нарушению синтеза витаминов группы В и к беспрепятственному заселению грибками не только кишечника, но и других соприкасающихся с внешней средой полостей организма (полости носа, рта, уха). Кроме того, отрицательное влияние оказывают злокачественные новообразования, при которых нарушается баланс витаминов, углеводный и белковый обмен, страдает общая, в том числе антимикотическая, резистентность организма. Особенно часто отмечаются микозы у больных СПИДом, 10% которых умирают от грибковых инфекций. Нередко фарингомикоз глотки и полости рта развивается при длительном и неправильном применении топических глюкокортикостероидов при бронхиальной астме.
В формировании патогенетических механизмов грибкового поражения глотки на первое место выступает перестройка иммунной реактивности — накопление и циркуляция в крови грибковых антител, которые обусловливают реакции немедленного и замедленного типа. Имеет значение и изменение клеточного иммунитета. Немаловажное звено в патогенезе фарингомикоза — специфическая и неспецифическая сенсибилизация и аллергия. Определенную роль здесь играет и травматическое повреждение слизистой оболочки глотки — как фактор, предрасполагающий к развитию грибкового процесса.
Микотические очаги в глотке обычно локализуются на небных миндалинах, дужках, небной занавеске, задней стенке, языке. Тканевые реакции выражаются атипической гиперплазией эпителия, образованием гранулем, иногда имеющих псевдотуберкулезный характер, а также в некротических изменениях различной степени выраженности. Гиперплазия эпителия в форме гиперкератоза особенно выражена в криптах миндалин на фоне воспалительного процесса в строме и может принимать форму папилломатоза. В тканях слизистой оболочки глотки, языка и строме миндалин определяются грибковые элементы, располагающиеся субэпителиально.
Микроскопия нативного препарата — наиболее простой и надежный способ диагностики микозов, позволяющий не только установить наличие гриба в исследуемом материале, но и отличить сапрофитию от грибкового заболевания. При сапрофитии в препаратах встречаются лишь единичные непочкующиеся клетки, а при микозе в каждом препарате постоянно определяются все элементы грибов: и мицелий, и бластоспоры.
Забор материала из глотки для исследования на грибы производят ушным пинцетом, ушными щипцами Гартмана или ушной ложкой Фолькмана. Недопустимо для этой цели использовать ватный тампон, поскольку основная часть липкого патологического содержимого остается на тампоне, в связи с чем при микроскопическом исследовании или посеве возможен ложноотрицательный результат. Собранный материал осторожно наносят на стерильное предметное стекло. Материал нельзя растирать по стеклу, так как при этом могут быть повреждены нежные элементы гриба, что также снижает достоверность результатов микроскопии. Выполняют микроскопию неокрашенного и окрашенного по Романовскому-Гимзе нативного препарата, посев патологического отделяемого, полученного при соскобе с миндалин или задней стенки глотки, на элективную питательную среду Сабуро с последующим пересевом культур грибов на среду Чанека для идентификации возбудителя. При выделении культуры Candida нередко требуется количественная оценка. В случае актиномикоза при микроскопии находят значительное разрастание грануляционной ткани с актиномицетами.
Иммунологическая диагностика основана на обнаружении антигенов возбудителя в крови. Серологическая диагностика — разновидность иммунологической диагностики, позволяющая обнаружить в крови антитела к компонентам клетки возбудителя. Особенностью иммунологических методов диагностики является то, что серийные наборы антител или антигенных диагностикумов разработаны только для нескольких, наиболее распространенных возбудителей (кандидоза, криптококкоза, аспергиллеза; диформных грибов). К недостаткам методов иммунодиагностики относят недостаточную чувствительность и специфичность. Однако с помощью иммунодиагностики удается, в частности, прослеживать эффективность лечения по снижению титров (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Микотическое поражение глотки бывает острым, при этом оно, как правило, сопровождается распространенным поражением слизистой полости рта и глотки, и хроническим, при котором поражение нередко является ограниченным в пределах небных миндалин (тонзилломикоз) или задней стенки глотки (фарингомикоз), — различают рецидивирующую и персистирующую формы хронического фарингомикоза. По клинико-морфологической картине фарингомикозы делятся на псевдомембранозные, которые встречаются чаще всего при данной локализации; эритематозные (атрофические), гиперпластические (гипертрофические, или кандидозная лейкоплакия); эрозивно-язвенные встречаются редко (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Клиническая картина фарингомикоза разнообразна и определяется не столько разновидностью гриба, вызвавшего заболевание, сколько общей и антимикотической активностью организма. Клиника кандидоза, пенициллиоза и аспергиллеза практически идентична (М. Р. Богомильский, В. Р. Чистякова, 2001). Заболевание характеризуется болями в горле, подъемом температуры, гиперемией слизистой оболочки, появлением вначале мелких белых налетов, а затем и обширных некрозов эпителия, возникающих под влиянием поражения его грибами, стойко сохраняющимися при лечении традиционными консервативными методами. На слизистой оболочке видны множественные серовато-белые налеты неправильной формы, располагающиеся на миндалинах, дужках, небе, а также в других местах и снимающиеся с трудом; после их удаления остается эрозированная поверхность. При хронической форме типичные жалобы появляются с характерной цикличностью, через две-три недели. При поверхностном микозе определяется нерезко выраженная гиперемия слизистой оболочки с небольшими участками полупрозрачных или плотных пикообразных налетов сероватого или белого цвета, чаще имеющих творожистый, комковатый характер. Налеты снимаются легко, обнажая гладкую гиперемированную слизистую оболочку. В ряде случаев налеты могут сливаться и уплотняться. После их удаления обнажается слизистая оболочка, кровоточащая при малейшем повреждении, что очень напоминает поражение глотки при дифтерии. При язвенно-пленчатом поражении процесс, как правило, локализуется на инфильтрированных, бугристых миндалинах и распространяется на прилежащие образования. Язвы с неровными краями покрыты белым, легко снимающимся налетом. Регионарные лимфатические узлы (за- и подчелюстные) увеличиваются незначительно и мало болезненны (И. В. Чумичева, 2003).
Нередко такие поражения обнаруживаются не только в глотке, но и в других отделах дыхательного и пищеварительного трактов, что значительно ухудшает состояние больного. Исключительно тяжелым течением, сходным по симптоматике с сепсисом, отличается поражение грибками внутренних органов (В. Я. Кунельская, 1989).
Лептотрихоз глотки выражается образованием шиповидных, остроконечных, очень плотных выростов (стебельчатых пленок в виде шипов) серого или желтовато-серого цвета на поверхности неизмененной слизистой оболочки небных, язычной, глоточной миндалин, боковых валиков и гранул задней стенки глотки, а также на небных дужках. Эти выросты являются следствием ороговения плоского эпителия, отрываются с трудом, по частям и содержат клетки Leptotrix buccalis. Заболевание часто бессимптомное и длительное, иногда больные жалуются на ощущение инородного тела в глотке. Воспалительные изменения слизистой оболочки и лихорадка отсутствуют. Течение болезни упорное (В. Я. Кунельская, 1989).
Актиномикоз характеризуется образованием плотных бугристых инфильтратов темно-красного цвета (специфическая инфекционная гранулема), медленно растущих (иногда процесс проявляется в виде острой флегмоны), располагающихся чаще в области полости рта и шеи, реже в области языка, миндалин, носа и гортани. Со временем происходит нагноение опухоли, образуются абсцессы. В процесс вовлекаются окружающие ткани подбородочной области и щеки, затем опухоль может самостоятельно вскрыться с образованием свища. В содержимом можно найти желто-зеленые друзы гриба. Вследствие воспалительного отека жевательных мышц появляется их тризм; регионарная лимфаденопатия нехарактерна (М. Р. Богомильский, В. Р. Чистякова, 2001).
Кандидомикоз глотки следует отличать от дифтерии, фузоспирохетоза и поражения глотки при заболеваниях крови (В. Я. Кунельская, 1989).
Комплексный метод лечения тонзилло- и фарингомикоза включает три основополагающих принципа.
- Общее и местное использование современных противогрибковых препаратов (при этом отменяют ранее применявшиеся антибиотики).
- Восстановление нарушенного микробиоценоза кишечника.
В коррекции изменений микробиоценоза кишечника, в свою очередь, имеют значение три фактора:- нормализация химических процессов в кишечнике и борьба с условно-патогенной флорой с помощью диеты (продукты с бактерицидным действием), антибактериальные средства, интестопан, мексаформ;
- прием бактериальных препаратов, содержащих живые культуры (бифидумбактерин, колибактерин, лактобактерин);
- повышение неспецифических защитных реакций организма, способствующих формированию здоровой микрофлоры; для этого в комплексной терапии кандидоза от трех недель до трех месяцев используют эубиотики (аципол, бактисубтил, хилак-форте, линекс).
В большинстве случаев лечение фарингомикоза начинают с назначения местной терапии, а затем, при необходимости, подключают системную терапию производными азолов: флуконазол (дифлюкан, микосист, флюкостат, флюмикон) по 100 мг/сут, кетоконазол (низорал) по 200 мг/сут, а также итраконазол по 100 мг/сут и др. При этом системные препараты принимают в течение одной—трех недель от одного до трех курсов (L. L. Patton et al., 2001). Антимикотическое действие этих препаратов основано на нарушении синтеза эргостерина (микостатическое) или связывании его (микоцидное) с эргостерином — основным компонентом клеточных мембран грибов.
Препараты для местной этиотропной терапии делятся на антисептики и антимикотики. Продолжительность лечения острых форм местными антимикотиками составляет обычно две-три недели, антисептиками — несколько больше. Лечение проводят до полного исчезновения клинических проявлений, а затем продолжают еще в течение недели (H.-J. Tietz, 2002).
Антисептики с противогрибковым действием обычно назначают в форме смазываний и полосканий. Смазывания проводят 1-2% водными растворами бриллиантового зеленого или метиленового синего, нанося их на предварительно высушенную поверхность слизистой. Эти препараты широко распространены и доступны, однако по эффективности уступают антимикотикам, к ним быстро развивается устойчивость, а непрерывное их использование ведет к раздражению слизистой. Более эффективен разведенный в два-три раза раствор Люголя, 10—15% раствор буры в глицерине. Полоскания растворами марганцево-кислого калия (1:5000), 1% борной кислоты проводят два-три раза в день или после каждого приема пищи (М. Р. Богомильский, В. Р. Чистякова, 2001). Местные антисептики рекомендуется чередовать каждую неделю. Более эффективны современные антисептики — 0,12% хлоргексидина биглюконата или 0,1% раствора гексетидина, который выпускается также в виде аэрозоля. Для полосканий необходимо 10—15 мл любого из этих растворов, процедуру выполняют на протяжении 30—60 с после приема пищи дважды в день. Аэрозоль распыляют в течение 1-2 с. В отличие от полосканий с антимикотиками, растворы антисептиков нельзя глотать.
Антимикотики — полиеновые антибиотики (нистатин, леворин, амфотерицин, натамицин и др.) и имидазольные производные (флуконазол, кетоконазол, клотримазол) — назначают в виде растворов, аэрозолей, капель, обычных и жевательных таблеток. Необходимо объяснить больному, что любой препарат для местного лечения должен как можно дольше оставаться в полости рта. Таблетки нистатина следует разжевывать и долго держать кашицу во рту. При быстром проглатывании они не оказывают никакого действия на микотический процесс в глотке, так как не всасываются через кишечную стенку.
При распространенном кандидозе глотки не рекомендуют проведение оперативных вмешательств на лимфатическом глоточном кольце, промывание лакун миндалин, УВЧ- и СВЧ-терапию, паровые ингаляции, компрессы на шею, а также использование антибиотиков пенициллинового и тетрациклинового ряда (М. Р. Богомильский, В. Р. Чистякова, 2001). При лептотрихозе производят удаление, крио- или лазеродеструкцию патологических структур лишь на небных миндалинах. В случае актиномикоза назначают комплексное лечение: антибактериальную и противогрибковую терапию, йодистые препараты внутрь, широкое вскрытие, дренирование и промывание антисептиками воспалительных инфильтратов, иммунотерапию (инъекции актинолизата). В тяжелых случаях проводят рентгенотерапию.
Выработаны следующие рекомендации по профилактике орофарингеального кандидоза.
Длительность курсов антибиотикотерапии должна быть достаточной для эрадикации бактериального возбудителя, но не более. Не следует профилактически назначать антибиотики, в частности при респираторных вирусных инфекциях. При назначении повторных курсов антибиотикотерапии показано обязательное проведение сопутствующей противогрибковой терапии.
Необходим контроль за состоянием слизистой оболочки ротоглотки при лечении местными и системными кортикостероидами; при лечении бронхиальной астмы применяются небулайзеры.
Следует тщательно после каждого приема пищи полоскать рот кипяченой водой, 2-3% раствором питьевой соды, слабым раствором марганцево-кислого калия, а также чистить зубы пастами, содержащими противомикробные добавки.
Необходимо своевременно проводить лечение кариеса, периодонтита, хронического тонзиллита и других заболеваний полости рта и глотки (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
По вопросам литературы обращайтесь в редакцию
И. И. Акулич, кандидат медицинских наук
А. С. Лопатин, доктор медицинских наук, профессор
ЦКБ МЦ УД Президента РФ, МоскваВиды лейкоплакии полости рта. Гистология лейкоплакии полости рта.
Лейкоплакия курильщиков характеризуется ороговением твердого и частично мягкого нёба. На бело-сером фоне ороговевшей слизистой оболочки хорошо заметны концевые отделы выводных протоков малых слюнных желез в виде красных точек. Эта форма лейкоплакии не озлокачествляется.
Плоская лейкоплакия наблюдается наиболее часто. Клинически отмечают ограниченные, не возвышающиеся участки ороговения серо-бурого оттенка. Подобные изменения эпителия могут наблюдаться вблизи металлических пломб и протезов, также в участках слизистой оболочки, контактирующих с пластмассовыми пломбами и съемными пластинками.
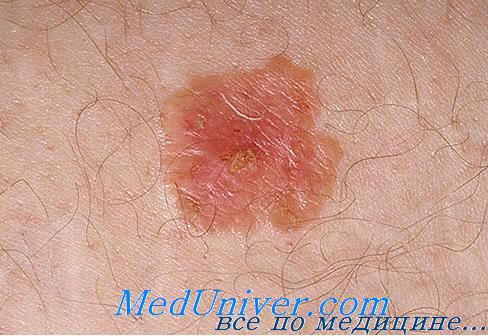
Веррукозная лейкоплакия наблюдается в виде белых бляшек плотной консистенции, приподнимающихся над уровнем слизистой оболочки. Выделяют бляшечную и бородавчатую разновидности этой формы заболевания.
Бляшечная разновидность лейкоплакии характеризуется появлением молочно-белых, контурированных, возвышающихся элементов. Их поверхность шероховатая, мозолистая. Частая локализация — дорсальная поверхность языка, утлы рта, внутренняя поверхность щек в линии прикуса.
Бородавчатая форма лейкоплакии отличается развитием бугристых образований серо-белого цвета. Локализация — слизистая оболочка щек, углов рта в участках удаления зубов, травмирования прикусом. Отличается потенциальной злокачественностью. Усиление гиперкератоза, плотность очагов, появление в основании инфильтрата — ранние признаки малигнизации.
![лейкоплакия полости рта]()
Эрозивная лейкоплакия является следствием осложнения плоской и веррукозной лейкоплакий. На ороговевших участках появляются трещины, эрозии и изъязвления, особенно в местах постоянного травмирования. Признаки малигнизации — уплотнение в основании, инфильтрация, сосочковые разрастания на поверхности, увеличение размера поражения.
Эритроплакия слизистой оболочки рта представляет собой красные, четко отграниченные бляшки, значительно отличающиеся по размерам. Некоторые из таких элементов разбросаны или перемешаны с бляшками лейкоплакии и описываются как крапчатая эритроплакия.
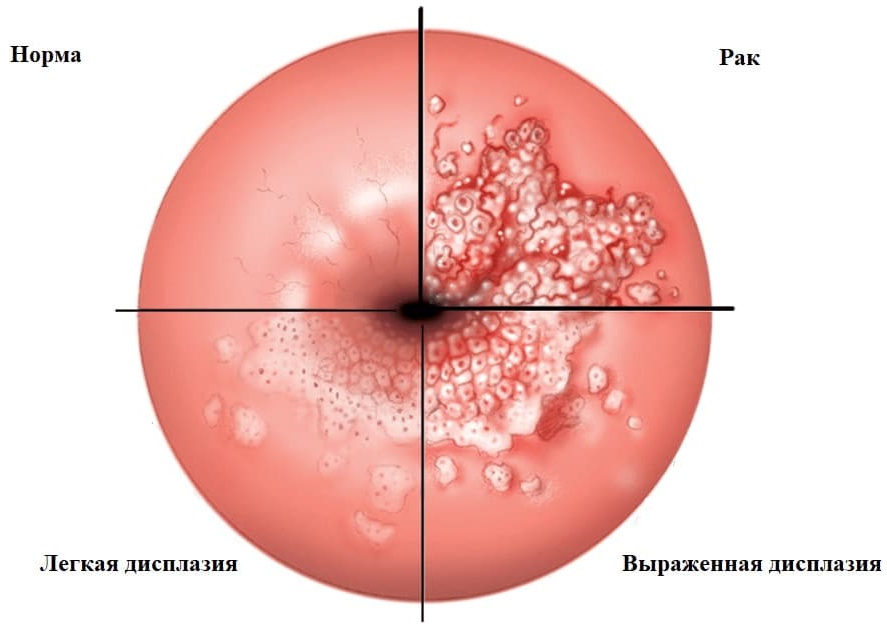
Гистология лейкоплакии. Белый цвет лейкоплакии является результатом гидратации утолщенного рогового слоя. Гистологически около 80% очаов оральной лейкоплакии являются доброкачественными и проявляются гиперкерато-тическим или паракератотическим утолщением рогового слоя, акантозом и хроническим воспалительным инфильтратом. Из оставшихся 20% случаев в 17 % присутствует различная степень дисплазии или рак in situ, а в 3% случаях — инвазивный плоскоклеточный рак.
При раке in situ наряду с умеренным акантозом выявляются плеоморфизм и атипия ядер. Ядра крупные, гиперхромные, неправильной формы. Отмечается потеря стратификации и вертикальной анизоморфности, приводящая к беспорядочному расположению клеток. В некоторых случаях обнаруживается незавершенная кератинизация с наличием дискератотических клеток в средни части эпидермиса, скопление ядер в базальном слое и неправильная пролиферация эпителия вниз.
При эритроплакии слизистой оболочки рта красный цвет элементов обусловлен отсутствием нормального покрытия очага поражения орто- или паракератотическим эпителием. В отличие от лейкоплакии, эпидермис истончен, в очаге всегда имеется выраженная ядерная атипия. которая в половине случаев обусловлена раком in situ, а в другой половине — инвазивным раком.
Диагноз лейкоплакии устанавливается методом исключения красного плоского лишая, кандидоза и т.д. Хотя злокачественная трансформация доброкачественной лейкоплакии отмечается редко, любая растущая или изменяющаяся лейкоплакия требует повторной биопсии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
![Соснина Анастасия Сергеевна, акушер, гинеколог - Санкт-Петербург]()
Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Доброкачественные заболевания шейки матки не вызывают тяжелых симптомов. Женщину могут беспокоить обильные выделения и кровомазание после коитуса.
![]()
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
![Симптомы доброкачественных болезней шейки матки]()
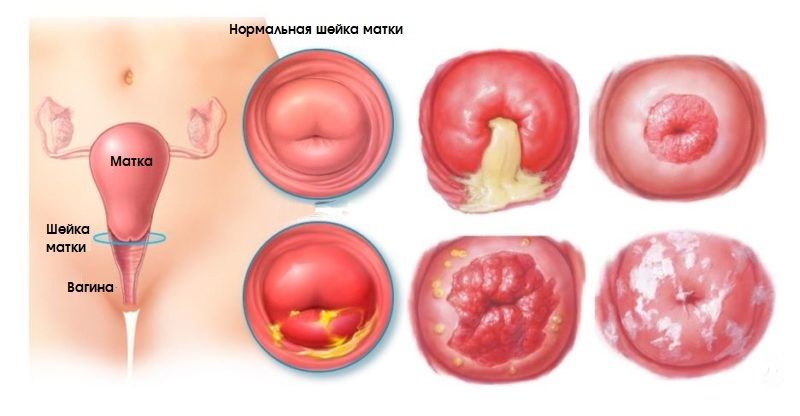
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
-
— типичным симптомом становится возникновение на поверхности шейки дополнительного слоя эпителия в виде плотных чешуек;
- дисплазию — нарушение строения клеток шейки матки, атипия, которая почти всегда в результате приводит к раку без лечения;
- эритроплакию шейки матки — это атрофия поверхностного слоя эпителия шейки матки, вызывает у врачей онкологическую настороженность;
- аденоматоз шейки матки — разрастание эпителия, который начинает выпячиваться в полость матки, образуя полип эндометрия;
- другие функциональные патологии, которые не вызывают рак — эрозию, эктопию, эктропион.
Симптомы доброкачественных болезней шейки матки
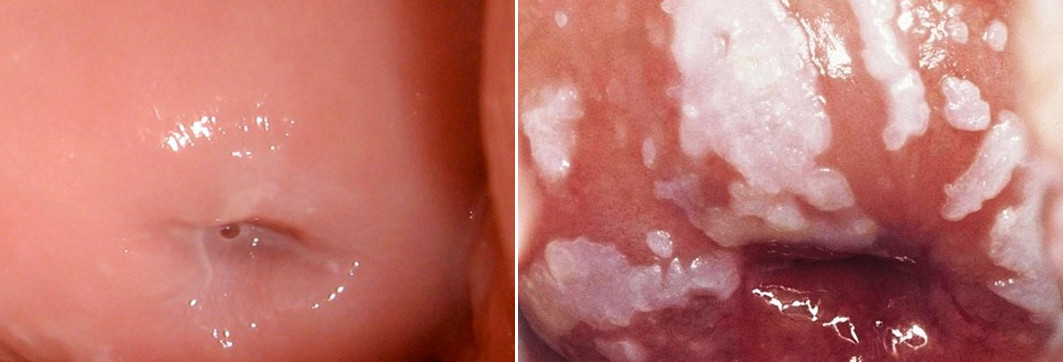
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
- внешние изменения на самой шейке матки, такие как белые чешуйки и пятна на поверхности органа при лейкоплакии, эти очаги слегка возвышаются над поверхностью эпителия;
- при истинной эрозии и эктопии врач видит красные участки цилиндрического эпителия на поверхности шейки, изъязвления и раневую ткань;
- возникают обильные выделения белого или прозрачного цвета — результат активности желез эпителия шеечного канала;
- болезненный половой акт, возникновение кровянистых выделений во время и после коитуса;
- тянущие боли внизу живота;
- если присоединяется бактериальная инфекция, возникает характерный неприятный запах, а выделения приобретают желтоватый оттенок.
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
- атипия по результатам анализа на онкоцитологию;
- изменение характера выделений, они могут стать слишком обильными, приобрести неприятный запах;
- в выделениях появляются прожилки крови, могут возникать межменструальные кровотечения;
- возникает боль во время полового акта;
- может измениться характер менструаций.
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.

Задать вопрос или записаться на прием
Введите свое имя и номер телефона. Администраторы клиники Dr. AkNer свяжутся с Вами и запишут на прием к врачу в удобное для вас время.
Лицензии
Клиника Dr. AkNer имеет все необходимые разрешения и лицензии на право осуществления медицинской деятельности.



Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
-
— типичным симптомом становится возникновение на поверхности шейки дополнительного слоя эпителия в виде плотных чешуек;
- дисплазию — нарушение строения клеток шейки матки, атипия, которая почти всегда в результате приводит к раку без лечения;
- эритроплакию шейки матки — это атрофия поверхностного слоя эпителия шейки матки, вызывает у врачей онкологическую настороженность;
- аденоматоз шейки матки — разрастание эпителия, который начинает выпячиваться в полость матки, образуя полип эндометрия;
- другие функциональные патологии, которые не вызывают рак — эрозию, эктопию, эктропион.
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
- внешние изменения на самой шейке матки, такие как белые чешуйки и пятна на поверхности органа при лейкоплакии, эти очаги слегка возвышаются над поверхностью эпителия;
- при истинной эрозии и эктопии врач видит красные участки цилиндрического эпителия на поверхности шейки, изъязвления и раневую ткань;
- возникают обильные выделения белого или прозрачного цвета — результат активности желез эпителия шеечного канала;
- болезненный половой акт, возникновение кровянистых выделений во время и после коитуса;
- тянущие боли внизу живота;
- если присоединяется бактериальная инфекция, возникает характерный неприятный запах, а выделения приобретают желтоватый оттенок.
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
- атипия по результатам анализа на онкоцитологию;
- изменение характера выделений, они могут стать слишком обильными, приобрести неприятный запах;
- в выделениях появляются прожилки крови, могут возникать межменструальные кровотечения;
- возникает боль во время полового акта;
- может измениться характер менструаций.

Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Читайте также: