Как отличить малярию от простуды
Обновлено: 23.04.2024
Один из самых распространенных видов респираторных аллергий, с одинаковой частотой встречающийся как у взрослых, так и у детей, — аллергический ринит (АР). Это хроническое воспаление слизистой оболочки носа, сопровождающееся ринореей (насморком) и нарушением дыхания, не только существенно ухудшает качество жизни, но и может привести к развитию серьезных осложнений. Только раннее выявление и эффективное лечение аллергического ринита станут залогом успешного выздоровления.
Причины аллергического ринита
Список условных раздражителей, способных вызывать аллергический насморк, достаточно обширен. В него входят:
- Аэроаллергены внешней среды (пыльца цветущих растений).
- Бытовые аэроаллергены:
- пылевые клещи;
- книжная пыль;
- пух;
- перо;
- перхоть и слюна домашних животных;
- споры плесневых грибков;
- насекомые (тараканы, моль, клопы, вши, вредители комнатных цветов);
- сухой корм для аквариумных рыбок;
- некоторые лекарственные препараты;
- продукты питания;
- чистящие и моющие средства.
- Профессиональные аллергены:
- мучная пыль,
- табачная пыль,
- латекс,
- формальдегиды и пр.
В отдельных случаях причинами аллергического ринита становятся выхлопные газы, сигаретный дым, яркий солнечный свет или холод.
Основополагающий фактором, из-за которого развивается воспалительный процесс, — IgE-зависимый иммунный ответ (реакция иммунной системы организма). В нем принимают участие находящиеся в эпителии слизистой оболочки носа тучные клетки, макрофаги, эозинофилы и Т-лимфоциты. В ходе реакции клетки-мишени начинают выделять гистамин (основной медиатор воспаления). Воздействуя на гистаминовые рецепторы, он повышает проницаемость капилляров, приводит к гиперсекреции назальной слизи, развитию отека, заложенности носа и чиханию.
Классификация и стадии течения аллергического ринита
Хронический насморк, в основе которого лежит иммунное воспаление, подразделяется на 2 формы:
Сезонный или, как его называют, интермиттирующий ринит, развивается в период пыления различных видов растений (в России — с начала апреля до конца сентября). Круглогодичный (или персистирующий) ринит дает о себе знать в течение всего года. Чаще всего он обуславливается постоянным контактом с бытовыми аллергенами. Пищевые и профессиональные раздражители вызывают воспалительную реакцию гораздо реже.
Существует 3 степени тяжести АР:
- легкая (компенсированная),
- средняя (субкомпенсированная),
- тяжелая (декомпенсированная).
Исследователи разделяют течение ринита (насморка) при аллергии на несколько стадий:
- Пароксизмальная (периодическая заложенность носа).
- Катаральная (обильные выделения, снижение обоняния, заложенность ушей и слезотечение).
- Вазодилататорная (часто возникающие отечность и сужение носовых ходов).
- Хронический отек.
- Полипозная (процесс полипообразования).
- Гнездная гиперплазия (разрастание слизистой оболочки, поражение носовых пазух, кровеносных сосудов, а иногда и костных структур носа).
Отметим, что аллергический ринит — одно из самых распространенных заболеваний в мире.
Клиническая картина
Симптомы аллергического ринита находятся в прямой зависимости от формы, степени тяжести и стадии развития заболевания. К наиболее характерным признакам интермиттирующего АР относят:
- зуд в носу;
- заложенность;
- частое пароксизмальное чихание (явление, при котором больной чихает 10 и более раз);
- выделение большого количества прозрачной назальной слизи;
- снижение обоняния.
При легкой форме заболевания человек чувствует себя нормально, ведет активный образ жизни и может заниматься спортом.
Воспаление средней степени тяжести приводит к снижению работоспособности и повседневной активности, а также к расстройствам сна. Выраженное нарушение носового дыхания сопровождается сильными головными болями, неприятными ощущениями и шумом в ушах, ухудшением слуха.
У 70 % пациентов при аллергическом рините наблюдается слезотечение, зуд и опухлость век. Из-за венозного застоя и выраженного отека слизистой оболочки носа под глазами появляются темные круги, иногда развиваются носовые кровотечения. К системным проявлениям сезонного АР относятся следующие признаки:
- повышенная раздражимость,
- слабость,
- быстрая утомляемость,
- ухудшение аппетита,
- дискомфорт в области живота (следствие проглатывания большого количества назальной слизи).
Однако после прекращения экспозиции (действия) аллергена или под влиянием лечения аллергического насморка симптомы воспаления могут полностью регрессировать.
Для круглогодичной формы характерны менее выраженные признаки аллергического ринита у взрослых и детей. Чаще всего единственной жалобой становится заложенность носа без насморка. Из-за вынужденного дыхания через рот происходит пересыхание слизистой оболочки. Подобное состояние влечет за собой патологическое изменение тембра голоса (гнусавость) и приводит к развитию храпа. Постоянное стекание носовой слизи по задней стенке носоглотки вызывает сухой хронический кашель. Из-за непроходящей обструкции дыхательных путей существенно или полностью утрачивается обоняние.
Чем отличается сезонный ринит от круглогодичного?
Симптомы сезонного аллергического ринита развиваются в четкие временные рамки (в период пыления). В то же время проявления круглогодичного хронического насморка находятся в прямой зависимости от погодных условий. В этом случае воспаление провоцируют вызывающие аллергию вещества, которые постоянно циркулируют в воздухе. Выраженность патологических признаков зависит от их концентрации.
У многих пациентов, страдающих круглогодичным насморком, развита повышенная чувствительность сразу к нескольким видам аллергенов. Независимо от объема проводимого лечения, симптомы аллергического насморка в течение всего года могут меняться. В данном случае заболевание имеет волнообразное течение с различными по продолжительности обострениями и периодами ремиссии.
Осложнения
Неконтролируемое течение хронического воспаления слизистой оболочки носовой полости может привести к развитию следующих осложнений:
- средний рецидивирующий отит,
- синусит,
- формирование полипов.
Из-за изменения иммунологической реактивности дыхательных путей (снижение защитных функций) и присоединения вторичной бактериальной инфекции ринит при аллергии часто сопровождается острыми респираторными инфекциями, а также нередко становится причиной гиперреактивности бронхов и бронхиальной астмы.
Диагностика
На первом консультативном приеме врач выясняет, как проявляется аллергический ринит. При этом он обращает внимание на следующие симптомы:
Основное звено диагностики — тщательный сбор анамнеза, направленный на выявление аллергена. Он включает в себя такие данные:
- история болезни,
- наличие генетической предрасположенности,
- информация об условиях проживания,
- сведения о перенесенных травмах и операциях,
- информация о вредных привычках.
Для подтверждения диагноза проводятся следующие исследования:
- общий анализ крови (определение уровня эозинофилов — маркера аллергических реакций);
- риноскопия (осмотр носовой полости с применением специального оптического устройства);
- риноцитограмма (микроскопия носовой слизи);
- кожные аллергопробы на стандартный набор аллергенов;
- провокационные назальные тесты (введение в один носовой ход тест-контрольной жидкости, а в другой — аллергена в постепенно повышающейся концентрации).
Последнее тестирование проводится строго по врачебным показаниям и в условиях специализированного кабинета, оснащенного всем необходимым для предотвращения возможных системных реакций (от головной боли до анафилактического шока).
Для выявления или исключения сопутствующих патологий ЛОР-органов может быть назначена дифференциальная диагностика, включающая компьютерную томографию, эндоскопические и морфологические исследования.
Лечение ринита, вызванного аллергией
Чем и как лечить аллергический ринит (насморк)? Специалисты выделяют 3 возможных направления:
- Полное устранение или сведение к минимуму контакта с аллергеном.
- Симптоматическое лечение лекарственными средствами.
- Аллерген-специфическая иммунотерапия (введение постепенно возрастающих доз причинно-значимого аллергена).
Большое значение имеют образовательные программы (аллергошколы), которые направлены на оптимизацию бытовых условий пациента для снижения возможных контактов с аллергенами. Такие занятия проводят квалифицированные врачи-аллергологи.
Все лекарства от аллергического ринита подразделяются на 2 группы:
- пероральные (для проглатывания),
- интраназальные (для введения через носовые ходы).
На сегодняшний день одним из самых безопасных препаратов для местного применения считается Сиалор ® рино. Выпускаемый в форме назальных капель, он содержит в своем составе активно действующий компонент — оксиметазолин, оказывающий продолжительное сосудосуживающее действие. Уже через 10-15 минут после применения уменьшается просвет сосудов, спадает отек и облегчается дыхание. Продолжительность мягкого терапевтического эффекта составляет 6-8 часов.
В отличие от множества других препаратов от аллергического ринита, Сиалор ® рино практически не всасывается в кровь, не вызывает системных реакций и пересыхания слизистой оболочки. Средство выпускается в четырех лечебных дозировках:
- для взрослых (0,05%),
- для детей (0,025 %),
- для младенцев от 0 до 1 года (0,01%).

где купить Сиалор?
Упаковка в виде мини-капельниц делает его использование простым и удобным. Кроме того, такая форма выпуска обеспечивает стерильность и сводит к нулю риск проникновения микробов.
Разумеется, для полного устранения проявлений заболевания лечение аллергического насморка должно быть комплексным и разносторонним. При выборе лекарственных препаратов для ребенка и взрослого обязательно учитываются степень тяжести АР и наличие сопутствующих патологий.
В связи с широкой распространенностью и развитием осложнений ранняя диагностика и адекватное лечение аллергического ринита — важные задачи современной практической медицины. Во всех случаях затяжного или рецидивирующего насморка необходимо искать истинные причины, которые провоцируют развитие воспалительного процесса. Такой конструктивный подход позволяет разрабатывать эффективные методы лечения, улучшающие текущее состояние и прогноз заболевания в целом.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
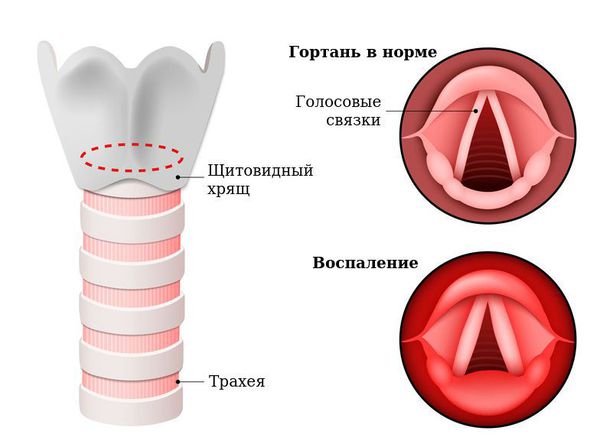
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
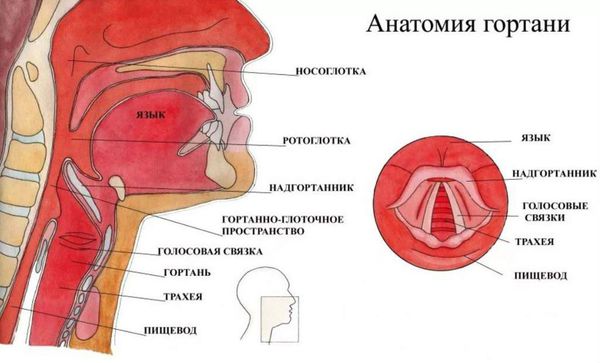
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
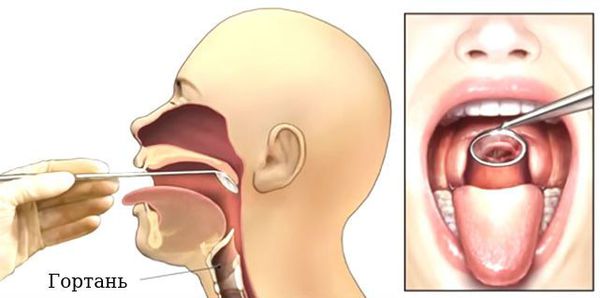
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
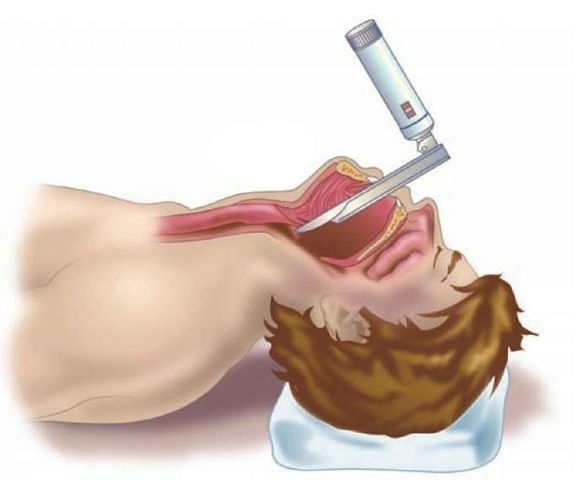
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
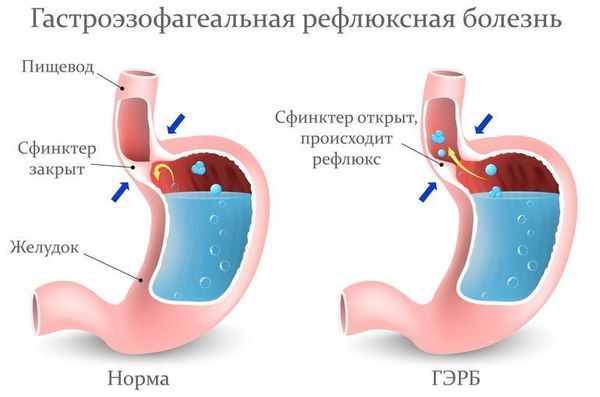
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
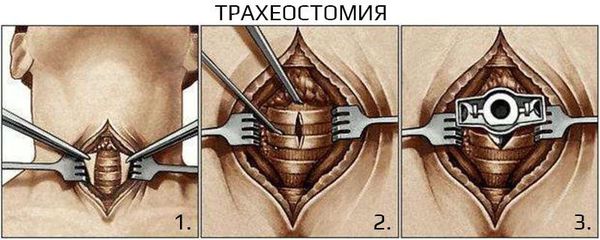
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Малярия остается довольно распространенным заболеванием во многих регионах. Ежегодно более чем в 100 странах и территориях мира, регистрируется 450-500 млн случаев малярии, от которой погибает до 23 млн человек.
В 2013 году заболеваемость населения малярией на территории России по сравнению с прошлым годом повысилась с 87 до 95 случаев. Почти все случаи являются завозными и выявленными на неэндемичных по малярии территориях.
В западном полушарии встречается в Вест-Индии, Мексике, Центральной Америке, в северных районах Южной Америки, особенно в долине Амазонки. Малярия представляет постоянную угрозу для многих районов Африки. Она распространена также на побережье Красного и Средиземного морей, на Балканах и Украине. Ежегодно сообщается о многочисленных случаях малярии в Юго-Восточной Азии, в Индии и на севере Австралии.
Основными факторами, способствующими распространению малярии , являются интенсивные миграции населения (особенно авиа перелеты), глобальные изменения климата (повышение температур воздуха и колличества осадков), резистентность малярийных комаров к инсектицидам и малярийных плазмодиев к лекарственным препаратам.
Малярия, известная также под названиями болотная лихорадка, перемежающаяся лихорадка, пароксизмальная малярия, острое инфекционное заболевание, вызываемое несколькими видами простейших рода Plasmodium и передаваемое при укусе комара рода Anopheles. Малярию у человека вызывают в основном три вида плазмодиев: возбудитель трехдневной малярии (наиболее частый возбудитель), тропической и четырехдневной малярии. Четвертый вид плазмодия, способный вызвать заболевание человека, овале-малярия распространен лишь в некоторых районах Африки. Малярией болеют пресмыкающиеся и птицы, а также обезьяны и другие млекопитающие. Хотя передачи заболевания между далеко стоящими биологическими видам животных, как правило, не происходит, один из типов малярии обезьян иногда передается человеку.
Для малярии характерны повторяющиеся приступы сильного озноба, высокой температуры и обильного пота. Она широко распространена в теплых и влажных регионах со среднегодовой температурой 16° С и выше, встречается также в зонах более умеренного климата и совсем отсутствует в приполярных областях. Заболевание наносит серьезный экономический ущерб странам с тропическим и субтропическим климатом, лидируя среди всех заболеваний как основная причина нетрудоспособности и смертности населения.
Клинические проявления.Малярия характеризуется периодом острых приступов лихорадки (первичная атака), сменяющихся безлихорадочным периодом. У части нелеченных или недостаточно леченых больных лихорадка через 7-14 и более дней в течение 2-3 месяцев после прекращения первичной атаки возобновляется (ранние рецидивы).
После инкубационного периода различной длительности (от 1 до 6 недель в зависимости от вида возбудителя) у неиммунных больных может отмечаться продромальный период, характеризующийся познабливанием, головной болью, субфебрилитетом, недомоганием, миалгиями, иногда поносами (при тропической малярии). Следует помнить, что при трехдневной и овале-малярии возможна длительная инкубация (10-14 месяцев), что связано с наличием в клетках печени спящих форм паразита - гипнозоитов.
Малярийный приступ (пароксизм) протекает со сменой фаз: потрясающий озноб, жар, пот. В фазу озноба кожа бледная, холодная, шероховатая (гусиная) с цианотичным оттенком. Озноб продолжается от 10-15 минут до 2-3 часов и сопровождается очень быстрым подъемом температуры (до 39-40°С и выше). Усиливается головная и мышечная боль, появляется жажда, иногда рвота, бред. Лицо гиперемировано, кожа сухая, горячая на ощупь, тахикардия. Через несколько часов жар сменяется профузным потоотделением, температура тела критически падает до субнормальных цифр. Самочувствие улучшается, но остается слабость.
Лечение малярии.Для лечения малярии используют различные препараты, которые могут предупреждать приступы малярии, быстро купировать симптомы начавшегося приступа или полностью уничтожить возбудителя. Среди них наиболее известны хлорохин, хинин, мефлохин, примахин и хинакрин гидрохлорид, выпускаемый также под названиями атабрин и акрихин. Лицам, планирующим путешествие или длительное проживание в эндемичных по малярии районах, рекомендуется регулярно принимать противомалярийные препараты, например хлорохин. Для лечения острых проявлений малярии назначают гематоциды.
Чтобы полностью вылечить (предупреждение отдаленных рецидивов) от малярии, вызванной трехдневной или овале-малярией, по окончании курса гематоцидных препаратов применяют тканевой шизонтоцид &mdash примахин. При обнаружении у больного тропической малярии в случаях нетяжелого течения и отсутствия прогностически неблагоприятных показателей препаратами выбора являются мефлохин, фансидар и галофантрин.
Больные со злокачественным течением тропической малярии должны быть экстренно госпитализированы в специализированное отделение, имеющее оборудование для гемодиализа. Лечение осложнений тропической малярии проводят на фоне противомалярийной терапии по общим принципам.
Если вы посещали районы, характерные для малярии или недавно вам проводили переливание крови, а симптомы начавшегося заболевания схожи с описанными выше, вам необходимо обратиться в лечебно профилактическое учреждение по месту жительства. В любом случае лишняя предосторожность не помешает, так как заболевание малярией и его последствия могут привести к весьма печальным последствиям.
Сезонность и длительность протекания заболевания – вот основные маркеры, по которым можно отличить аллергический насморк от простудного. Осенне-зимний или весенний ринит — это сезонное недомогание. Длительные или даже постоянные выделения из носа в течение года – это, скорей всего, аллергия.
Однако есть и другие характерные черты, отличающие аллергию от вирусного заболевания.
Простуда или аллергия?

Чтобы правильно подобрать лечение насморка и кашля, помочь избавиться от чихания и слезотечения, необходимо определить их природу. Заключение сделать непросто, ведь картина симптомов схожа: водянистые или светлые выделения из слизистой, слезы, отек горла, кашель.
Ни в коем случае нельзя начинать лечение с банальной борьбы с насморком, не разобравшись с его причиной. Так будет упущено время, и возрастет риск осложнений. Знание отличий аллергии от простуды поможет врачу правильно назначить лечение, которое быстро принесет результаты. Не менее важна и осведомленность родителей, которая поможет обратить внимание на проблему ребенка.
Простудный насморк (ринит) возникает чаще всего осенью, зимой или холодной весной. Его появление бывает связано с периодом эпидемий острых респираторно-вирусных инфекций (ОРВИ). Простудный ринит заявляет о себе постепенно. Чувство усталости, разбитости сопровождается першением в горле, кашлем. В мышцах ощущается ломота, температура тела повышается. Симптомы нарастают в течение нескольких дней.
Аллергический насморк (ринит) – причина недомогания большого количества пациентов. Согласно статистике, от 11% до 25% населения постоянно вынуждены решать проблему защиты организма от аллергических реакций.
В отличие от простудного, аллергический насморк проявляется в очень короткий промежуток времени: от нескольких секунд до нескольких минут. Такая реакция организма объясняется чувствительностью к аллергену, с которым произошел контакт.
Аллергический ринит тоже может быть сезонным, если он связан с цветением определенных растений. Однако недомогания вызывают аллергены, с которыми человек контактирует в течение длительного времени. Это некоторые продукты питания, домашняя пыль, клещи, выделения домашних животных, споры грибов, химические препараты или проблемы экологии.
Симптомы простудного насморка
Какие симптомы характерны в период развития вирусного ринита:
- При попадании на слизистую носа инфекционный патоген вызывает ее раздражение.
- Сосуды расширяются, набухают, появляется покраснение.
- Ощущение сухости, дискомфорта в носу сопровождается зудом. Выделений из носа немного.
- Чихание еще нечастое, но зуд поражает слизистые глаз. Они слезятся, появляется головная боль.
- Через два дня слизистая отекает сильнее, поэтому появляется ощущение заложенности носа и затрудненности дыхания.
- Насморк становится водянистым, возникает ринорея (обильные слизистые выделения), из-за этого может воспалиться кожа вокруг носа и верхней губы.
- Если присоединилась бактериальная инфекция, через несколько дней к слизистыми выделениям примешивается гной, они окрашиваются в желто-зеленый цвет.
- Учащенное чихание и сильный отек слизистой приводят к нарушениям в восприятии вкуса и запаха, ухудшению аппетита и сна.
- Повышается температура, общее состояние достаточно тяжелое.
При правильном лечении через 7-14 дней самочувствие улучшается, выделения прекращаются, слизистая приходит в норму, носовое дыхание и обоняние восстанавливаются.
Симптомы аллергического насморка
Отличительными симптомами аллергического ринита являются:
- внезапное острое начало насморка;
- характерный зуд в носу и учащенное чихание;
- выделения из носа обильные, слизистые, прозрачные;
- из-за выделения слизи дыхание через нос затруднено, что заставляет пациентов дышать ртом и кашлять;
- ухудшение или отсутствие обоняния;
- зуд и чихание провоцируют слезотечение;
- в глазах возникает напряжение и чувство жжения;
- отсутствие повышенной температуры тела.
Диагностика

Определить природу насморка сможет только лечащий врач. Осмотр и изучение истории болезни, оценка самочувствия пациента помогут в постановке диагноза.
При осмотре врач обращает внимание на бледность кожи пациента, сухость губ из-за дыхания ртом. Чтобы отличить аллергический насморк от простудного, назначаются лабораторные исследования.
При простудном характере насморка анализ крови показывает повышенное количество лейкоцитов (белых кровяных клеток) и увеличение скорости оседания эритроцитов (красных кровяных клеток) при анализе СОЭ, что является признаками инфекционного характера болезни.
Появление в крови большого количества эозинофилов (одного из видов лейкоцитов) свидетельствует об аллергической природе заболевания.
Опрос больного часто указывает на наследственные факторы возникновения ринита. Врач отметит проявления кожных или кишечных поражений, назначит аллергодиагностику. Это важно, так как аллергический насморк часто провоцирует конъюнктивит и приводит к бронхиальной астме.
Лечение простудного насморка
Даже если симптомы респираторного заболевания налицо, именно специалист определит, какие препараты нужно использовать на данном этапе.
Постельный режим, промывания носа препаратами на основе морской воды, специальные полоскания горла, обильное теплое питье – это позволит в начале болезни избежать применения назальных капель.
Если заражение упущено на начальной стадии, то для снятия болей назначают препараты, снижающие воспаление. В дальнейшем подключают противовирусные лекарства и сосудосуживающие капли или спреи. При присоединении бактериального воспаления назначают антибиотики. Для повышения эффективности лечения врач может рекомендовать прием иммуномодуляторов для укрепления защитных сил организма.
Прием лекарств должен основываться на точном выполнении рекомендаций врача. Самостоятельное назначение и использование знакомых таблеток или капель может привести к осложнениям, избавиться от которых будет гораздо труднее.

Сиалор Аква для промывания
- Сбалансированный солевой состав, подходит для детей с 0 лет
- Анатомические полимерные контейнеры буфус
- Способствует восстановлению слизистой носа
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение аллергии
Если причиной насморка являются аллергены, первый шаг – это устранение контакта организма с раздражающими факторами. Для этого проводят промывания слизистых физраствором или препаратами с морской солью.
Гистамин, играющий основную роль в аллергической реакции, влияет на гладкие мышцы, расширяет сосуды, вызывает зуд и отеки. Для блокирования его действия назначают антигистаминные лекарственные средства.
Особое внимание при лечении аллергического насморка уделяется восстановлению носового дыхания, так как продолжительное отсутствие свободного поступления воздуха через нос приводит к кислородному голоданию.
Современные капли и спреи против аллергии с сосудосуживающим эффектом позволяют снять отек слизистой. Однако их применение нужно ограничить сроком до 7 дней, иначе привыкание к препаратам спровоцирует развитие медицинского ринита.
Читайте также:

