Как отравится и не чувствовать боль
Обновлено: 24.04.2024
Феназепам – это широко распространенный транквилизатор. Препарат отличается относительной безопасностью, широким спектром терапевтического воздействия на организм. Феназепам применяется в неврологии, психиатрии и терапевтической практике с целью купирования состояний, связанных с тревожностью. Лекарство хорошо переносится больными, имеет относительно немного побочных эффектов. В связи с этим у больных возникают вопросы, касающиеся сочетания Феназепама с алкоголем. В статье читатель найдет ответы на них.
Что являет собой Феназепам
Впервые этот препарат был синтезирован в 1974 г. Врачи доверяют ему благодаря высокой эффективности. Однако в течение всего времени его применения медикам приходится бороться с последствиями бесконтрольного применения препарата. Самолечение Феназепамом приводит к развитию зависимости. Многие аптеки продают лекарство без рецепта, несмотря на то, что оно относится к рецептурным. Несоблюдение режима приема и дозировки, сочетание Феназепама приводит к серьезным последствиям.
Действие и фармакологические характеристики препарата
Феназепам воздействует на ГАМК-ергическую систему. Основной ее нейротрансмиттер – гамма-аминомасляная кислота, выполняющая ключевые роли в процессах возбуждения и торможения. Феназепам усиливает активность гамма-аминомасляной кислоты.
- снимает тревожность;
- обладает анксиолитической активностью;
- способствует наступлению сна;
- успокаивает;
- расслабляет мускулатуру;
- снимает судороги.
Поскольку алкоголь действует на ГАМК-ергическую систему похожим образом, употребление спиртных напитков во время лечения Феназепамом усиливает активность препарата. При этом человек ощущает сонливость, сильную усталость, у него замедляются реакции и скорость мышления.
Дозировка
Феназепам быстро всасывается из пищеварительного тракта. Максимальная его концентрация в крови наблюдается примерно через час – полтора после перорального приема. В течение сравнительно длительного времени у больного улучшается сон, устраняется тревожность и беспокойство.
Суточная доза Феназепама – 0,75 – 1,5 мг. Ее делят на несколько приемов. В условиях психоневрологического стационара возможно повышение суточной дозы до 5 мг, в тяжелых случаях и до 10 мг.
Препарат нельзя отменять сразу, так как у пациента развивается синдром отмены. Дозировка снижается постепенно.
Показания и противопоказания
Феназепам показан при:
- фобиях;
- панических атаках (применяется в том числе и для профилактики);
- психозах;
- бессоннице;
- премедикации с целью подготовки к операции с использованием местного обезболивания;
- неврастении;
- неврозах;
- шизофрении (только в составе комплексного медикаментозного лечения);
- устойчивой к лечению формы эпилепсии в сочетании с лекарствами, устраняющими конвульсии;
- аритмиях;
- вегетативных дисфункциях.
Феназепам противопоказан при:
- индивидуальной непереносимости;
- тяжелые респираторные заболевания;
- хронические заболевания печени в стадии декомпенсации;
- закрытоугольная форма глаукомы;
- тяжелые формы депрессии;
- состояние шока.
Какие последствия употребления Феназепама вместе с алкоголем
Феназепам может применяться в качестве комплексного лечения алкоголизма для снятия абстинентного синдрома. Обязательным условием успешного лечения является полный отказ от употребления спиртных напитков. Если же человек не будет следовать рекомендациям врача и продолжать употреблять алкоголь, возможны такие последствия:
- помрачение сознания;
- замедление частоты дыхательных движений;
- развитие брадикардии;
- одышка;
- ощущение нехватки воздуха;
- снижение артериального давления;
- выраженный тремор;
- сонливость;
- речевые нарушения;
- раскоординированность движений;
- очень сильная усталость.
При наличии сопутствующих патологий и вследствие передозировки Феназепама совместное употребление алкогольных напитков способно привести к смерти.
Также употребление алкоголя повышает вероятность и выраженность побочных эффектов:
- нарушение памяти и интеллекта;
- психомоторное возбуждение;
- приступы злобы и агрессии, повышенная раздражительность;
- галлюцинации;
- суицидальные мысли;
- выраженная бессонница;
- сильные боли головы;
- неукротимая рвота;
- поражение печени;
- поражение органов мочевыделительной системы.
Безопасность Феназепама
Феназепам – относительно безопасный лекарственный препарат. Но это утверждение справедливо только, если пациент принимает его в соответствии с дозировкой и в случаях, назначенных врачом. Некоторые наркозависимые применяют лекарство совместно с наркотиком для усиления эффекта. Это очень опасное сочетание, способное привести к смерти. Известны также летальные случаи после употребления Феназепама и прочих психостимуляторов.
Период полувыведения Феназепама из организма не превышает 10 часов. Однако у некоторых пациентов, особенно с заболеваниями печени, это время увеличивается почти в два раза. Чтобы безопасно принимать Феназепам, следует подождать 2 – 3 дня после последнего употребления алкогольных напитков.
При алкогольной зависимости повышается риск развития зависимости к этому транквилизатору. Поэтому при алкоголизме препарат назначается с большой осторожностью и на непродолжительное время. Идеально, если больной будет принимать Феназепам для купирования симптомов абстинентного синдрома. В дальнейшем пациенту выписывают седативные средства, отличающиеся более мягким действием.
Спиртные напитки во время лечения Феназепамом категорически запрещены. Только врач может сказать, когда можно употреблять алкоголь после прохождения курса лечения.
Автор статьи
Михаил Иванович Сквира
Заведующий филиалом Первый московский хоспис имени В.В. Миллионщиковой Ариф Ибрагимов о том, что пациенты должны знать о боли, обезболивающих и дневнике боли
До проявления болевого синдрома не все пациенты относятся к нему всерьез. Однако задуматься, как действовать в случае его возникновения, необходимо еще при получении паллиативного статуса. Главный врач ПМХ Ариф Ибрагимов объясняет, почему боль – угрожающее для жизни состояние, почему нужно соблюдать инструкцию к анальгетикам и зачем вести дневник боли.
– Почему болевой синдром – угрожающее для жизни состояние?
– Вам не приходится убеждать пациентов в том, что нужно принимать обезболивающие?
– Может ли человек умереть от боли?
– Человек может умереть от болевого шока – это состояние подробно описано в медицинской литературе. Как правило, это происходит при резком, пиковом прорыве боли в случае серьезных травм, аварий, падений. Но и к хроническому болевому синдрому это тоже относится. Рано или поздно пациент, который терпел боль, может уйти от боли. Боль будет не первопричиной, а следствием.
– Когда пациентам, начинающим получать паллиативную помощь, нужно задуматься об обезболивающих препаратах?
Обезболивание по скорой помощи Что делать, если скорая отказывается выехать к человеку с прорывной болью
– Почему в терминальной стадии обезболивающие нужно принимать регулярно, а не отменять их, как только боль ушла?
Пациентам я привожу такой пример. Представьте груженый поезд, который едет 10 км/ч, а потом поезд, который едет 100 км/ч. В каком случае поезд легче остановить? Такая же ситуация с болью.
При проявлении боли человек может ощущать ее на 2-3 по шкале определения боли, а если подождать несколько часов, боль может усилиться до 10. С таким уровнем боли работать крайне сложно, придется прибегать к быстрой эскалации дозировок, а состояние пациента может заметно ухудшиться.
– То есть боль усиливается, если ее терпеть?
– Да. И усиливается не только по физиологическим причинам, но и от того, что человек эмоционально истощается. Он перестает думать о еде и воде, становится агрессивен по отношению к окружающим, не может достаточно спать. Изменяется привычный образ жизни человека, меняется восприятие боли.
– Почему крайне важно соблюдать инструкцию к обезболивающим препаратам?
– Если говорить про фентаниловый пластырь, среди пациентов встречаются две распространенные ошибки: они разрезают пластырь или наклеивают его в неправильное место. Если разрезать пластырь, у него нарушится матрица, а площадь прикосновения станет неконтролируемой. Впоследствии врач даже не сможет понять, какую дозировку препарата человек получил. Если же наклеить пластырь не туда, куда назначил врач, он просто не будет действовать. Для того чтобы пластырь работал, нужен минимум подкожно-жировой клетчатки, именно через нее препарат поступает в кровь.
Также пациентам важно сообщать врачам о повышении температуры или о повышенном потоотделении. На фоне повышения температуры происходит ускоренное высвобождение препарата: человек первые два дня получает повышенную дозировку, а на третий день в пластыре не остается действующего вещества. При потливости нет плотного прилегания пластыря к коже, поэтому он тоже не работает.
– Если говорить про препараты в таблетках, какие могут быть ошибки?
– Самое неправильное использование препарата – когда пациенты дробят таблетки, которые делить нельзя. Делать этого ни в коем случае нельзя, становится непонятна дозировка, которую человек принимает. Еще был случай, когда пациент вместо того, чтобы запить таблетку морфин сульфата водой, рассасывал ее до полного растворения. Препарат не работал, человек страдал. Дойдя до сильной боли и согласившись с применением морфина, он не получил от него эффекта.
– А с инъекциями какие могут быть проблемы?
– Неправильного введения практически быть не может. Тут важно соблюдать правила гигиены, использовать антисептики и делать инъекции в чистых условиях. Тяжелобольные люди, как правило, находятся в состоянии иммунодефицита. У них высокий риск возникновения гнойных воспалительных осложнений в местах инъекций, поэтому крайне важно соблюдать чистоту.
– Когда вы рекомендуете пациентам начинать вести дневник боли?
– Мы обговариваем это с пациентами на первых приемах. Человек должен знать, что как только боль появилась, ему нужно связаться с доктором, приехать на прием или попросить навестить его. Дневник боли я рекомендую вести при первом проявлении боли. По записям в нем врач понимает, насколько его терапия эффективна, как именно проявляется боль и как человек реагирует на обезболивающие, возникают ли побочные эффекты. Может быть, препарат пациенту очень хорошо помогает, снимает боль, но вызывает тошноту и галлюцинации. Врачу это необходимо знать, чтобы скорректировать терапию в случае необходимости. Желательно заполнять дневник боли день в день при появлении болевого синдрома. Хотя практика показывает, что боль – это настолько яркое событие, что человек может в деталях ее описать и через неделю после эпизода. Но в идеале – пациент или его близкие должен вести письменный дневник.
– Если у человека с терминальной стадией заболевания вдруг появились боли в ноге, шее или животе – в месте, не связанном с основной болезнью, нужно ли обращаться к врачу?
– Да, конечно. Помимо онкологического диагноза, у человека есть набор сопутствующих патологий. Нередко онкобольные умирают не от онкологии, а от старых хронических болячек, обострившихся на фоне онкологического диагноза. Так что заболеть может все, что угодно. При проявлении боли сначала эту боль нужно купировать, а потом уже выяснять – это следствие онкологического процесса или что-то там стороннее? Принципы снятия боли при основном и сопутствующем заболевании одинаковые. Если у человека рак легкого, он принимает базовую обезболивающую терапию, и вдруг резко и невыносимо заболела нога, нужно проконсультироваться с врачом и принять препараты. Вероятно, у человека сильная боль, поскольку слабая боль была бы уже снята на базисной терапии или имела крайне краткосрочный характер.
– Когда человеку с тяжелым заболеванием, не принимавшему ранее обезболивающие препараты, нужно обращать внимание на боль?
– Уже на двух баллах по шкале определения боли. И не факт, что человеку понадобятся именно обезболивающие. Два балла интерпретируются врачом как легкий дискомфорт. Он может возникнуть в результате урологических проблем или, например, длительного запора. То есть не факт, что придется принимать обезболивающие.
Врач осматривает пациента и понимает, разрешима ли эта ситуация без анальгетиков. Но уже два балла — это повод обратиться к врачу.
– По каким параметрам вы понимаете, что оценка боли по шкале соответствует реальности? Допустим, человеку кажется, что у него болит на 9, а вы предполагаете, что на 4.
– Врачи обращают внимание на поведение пациента, на то, какими словами он рассказывает про боль. Если человек говорит, что у него болит на 9 баллов, у него никогда не было травм и максимум, что он испытывал, это небольшую зубную боль, его оценке нужно верить. Но не следует начинать терапию с сильнодействующих анальгетиков – терапия назначается по нарастающей схеме, от слабого анальгетика к сильному в зависимости от того, подействовал назначенный препарат или нет. Кроме того, нужно принимать во внимание, что люди по-разному воспринимают боль. Если ущипнуть человека, кто-то не обратит внимания, а кто-то вскрикнет от боли, хотя уровень сдавления тканей будет одинаковый, а болевой порог разный.
– Что еще пациентам нужно знать о боли?
Что же приходится делать нашим пациентам? Если они живут в Москве, к счастью, можно вызвать выездную паллиативную службу. В основном же пациентам приходится вызывать скорую помощь, но это еще, к сожалению, не значит, что человек получит адекватное обезболивание. Как правило, пациенты с прорывной болью уже получают пролонгированный морфин в малых, средних или высоких дозах и для обезболивания, скорее всего, понадобится морфин короткого действия в ампуле.
На практике человека пытаются обезболить кетоналом, анальгином, димедролом, трамадолом – и это все не работает. Статистика по расходованию морфина на скорой помощи низкая, его редко используют. Хотя с точки зрения онкологических пациентов за последние два года статистика по обезболиванию наркотическими препаратами медленно растет, отмечается хорошая тенденция.
– Что вы рекомендуете пациентам в случае возникновения прорывной боли?
– Это зависит от самого пациента. Одна ситуация, когда у человека нет никакой базисной терапии, боли его никогда не беспокоили – здесь я могу порекомендовать что-либо из слабых препаратов, которые можно купить в аптеке без рецепта. Другая ситуация: пациент длительное время находится на наркотическом обезболивании. Если это мой пациент, и у него раз в сутки бывают прорывы боли согласно анамнезу, я ему выписываю наркотический препарат короткого действия. С точки зрения врачебной практики возникновение прорыва боли один раз в сутки – это еще не повод увеличивать базисную терапию. Если же прорыв боли возникает три-четыре раза в сутки, я увеличиваю базисную терапию и опять-таки новую порцию препарата для купирования прорыва боли.
– Что делать, если врач просит потерпеть боль?
– Обратиться к другому врачу.
– А если это врач скорой помощи?
– В вашей практике были случаи, когда пациенты отказывались от назначения опиоидных анальгетиков, а потом признавались, что сожалеют об этом?

Photo: Gregory Pappas / Unsplash
Врачи могут прописать правильную схему обезболивания, но без помощи ухаживающих их старания будут малоэффективны. Поэтому мы хотим рассказать вам о видах боли и методах борьбы с ней.
Время чтения: 5 мин.

Photo: Gregory Pappas / Unsplash
Боль не обязательный спутник болезни, но многие заболевания на разных стадиях сопровождаются болевым синдромом. Боль может захватывать всю территорию жизни, мешая есть и спать, думать и действовать, — организм лишается сил для борьбы с недугом.
Одна из важнейших задач и медиков, и близких — не позволять человеку страдать от боли. Обезболивающие препараты не лечат болезнь — причину боли, но они избавляют от мучений, давая силы жить.
Врачи могут прописать правильную схему обезболивания, но без помощи ухаживающих их старания будут малоэффективны — поэтому в данном разделе мы хотим рассказать вам о видах боли и методах борьбы с ней.
Ваш близкий не должен терпеть боль!
Виды боли и причины ее возникновения
Существует два вида боли: острая и хроническая. Острая боль возникает внезапно. Время ее действия, как правило, ограниченно. Хроническая боль продолжается в течение длительного времени. Человек, долгое время испытывающий боль, ведет себя не так, как тот, для которого боль — новое ощущение. Люди, долгое время терпящие боль, могут не стонать, не проявлять двигательного беспокойства, частота пульса и дыхания у них может быть обычной, однако сдержанное поведение больного не означает, что он не испытывает боли.
Хроническая боль: причины и проявление Алголог Андрей Данилов о том, почему хроническая боль сложно поддается лечению
Пути распространения и проявления боли имеют сложный характер. В формировании ощущения боли участвуют многие составляющие. Чувствуя боль, ожидая ее усиления, человек испытывает не только неприятные физические ощущения, но и страдает душевно. Страдание — психическая реакция на боль или психологическая составляющая боли, и эта составляющая часто может преобладать над истинной (физической) болью.
Когда человек испытывает хроническую боль, он вынужден постоянно себя в чем-то ограничивать. Некоторые привычные ему действия становятся затруднительными или недоступными.
От сильной боли не всегда получается избавиться полностью, но можно научиться уменьшать ее до терпимого уровня. При регулировании боли нужно стремиться ввести ее в разумные пределы и избегать чрезвычайных ситуаций, когда она становится невыносимой.
В большинстве случаев причиной хронических болей у тяжелобольных людей становятся объемные образования, которые изменяют структуру и функцию вовлеченных в болезненный процесс органов и тканей.
Часто боль становится следствием перенесенной лучевой терапии или хирургического лечения. Это связано с травматизацией нервных волокон, их вовлечением в воспалительный или рубцовый процесс, с давлением при развившемся лимфостазе (отеке) конечности и т.д.
Как видите, существуют разные виды боли с различной их локализацией. Выявить причину каждой — задача лечащего врача.
Оценка боли
Болевой порог у всех людей разный, поэтому только сам пациент может определить, насколько сильного у него болит.
Очень важно, чтобы ваш близкий откровенно говорил о своей боли. Некоторые больные склонны бодриться, преуменьшать силу боли, чтобы не тревожить близких. От правильной оценки болевого синдрома зависит эффективность дальнейшей терапии.
Поэтому рекомендуем вам воспользоваться принятыми в мире шкалами оценки боли: нумерологической оценочной (НОШ), визуально-аналоговой (ВАШ) или комплексной шкалой оценки боли, представленной ниже.
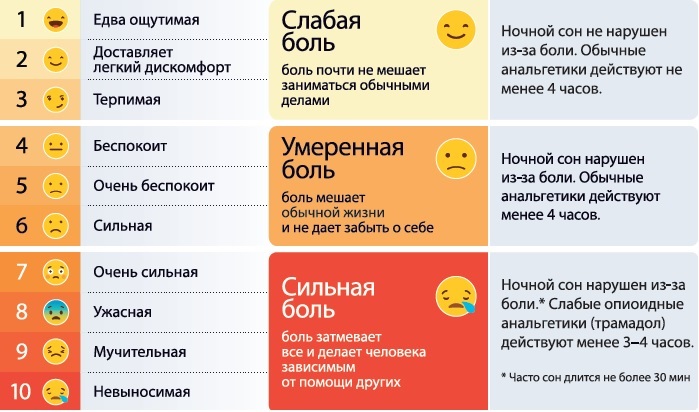
Рис.1. Комплексная шкала оценки боли
Боль нужно лечить, не дожидаясь, пока она из слабой станет умеренной, и тем более сильной. Если обезболивающие не помогают, вызывайте врача и просите скорректировать обезболивающую терапию.
Пациенты, сильно ослабленные болезнью, страдающие деменцией и другими психическими нарушениями или находящиеся в коме, не могут рассказать о своей боли и поэтому часто остаются необезболенными. Для оценки боли у невербальных больных также существует специальная шкала (рис. 2), она в первую очередь предназначена для дементных больных, но может быть использована и для тех, кто не может описать свою боль по другим причинам.

Рис. 2. Шкала оценки боли у невербальных пациентов
Общие правила лечения боли
При выраженной боли, которая не поддается лечению обычными анальгетиками, врач может назначить сильнодействующие опиоидные препараты. Больные или их близкие иногда отказываются от них, опасаясь, зависимости или ухудшения состояния. Клинический опыт и научные исследования подтверждают, что это не так.
Пациенту, испытывающему боль, лекарство нужно для обезболивания, а не для получения новых ощущений. Организм использует анальгетики преимущественно в области болевых рецепторов, поэтому пациент даже при длительном приеме опиоидов не становится зависимым от них.
Попросите врача прописать вам схему приема препаратов в удобной для вас форме.
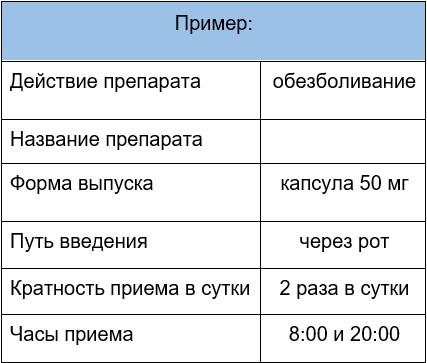
Пример схемы приема препарата
Если при хронической боли врач назначает обезболивающие препараты, то они должны применяться по рекомендуемой схеме, без отклонений от нее и под наблюдением специалистов. Лечение хронической боли будет всегда успешным, если придерживаться нескольких обязательных правил:
Близкие пациента должны строго придерживаться назначений и рекомендаций врача и находиться в постоянном контакте с ним.
Побочные эффекты анальгетиков
При приеме опиоидных анальгетиков возможны побочные эффекты, которые могут причинять больному не меньшие страдания, чем сама боль. НО! Все побочные эффекты можно или предупреждать, или лечить; некоторые из них проходят сами через несколько дней после начала приема препарата. Важно это понимать и не отказываться от сильнодействующих обезболивающих препаратов. Главное — сразу сообщайте о побочных эффектах врачу и просите назначить необходимую терапию. Если побочные эффекты не исчезают, врач может заменить анальгетик на другой из той же группы, пересчитав эквивалентную дозу.
Сонливость, слабость, головокружение
Обычно проходят через несколько дней после начала приема обезболивающих.
Запоры
Опиоидные анальгетики подавляют работу кишечника, поэтому при их приеме необходимо назначение слабительных препаратов. Обязательно обратитесь за рекомендациями к врачу.
Тошнота и рвота
Обычно исчезают через несколько дней после начала приема опиоидных обезболивающих. Врач также может назначить вам противорвотные препараты.
Толерантность к препарату (снижение эффекта прежних доз)
Если назначенная врачом доза анальгетика перестала помогать, значит, боль усилилась или у вас развилась толерантность к препарату. Развитие толерантности не означает, что у вас появилась зависимость. Обязательно проинформируйте о своем состоянии врача, чтобы он скорректировал схему лечения.
Контроль эффективности обезболивающей терапии
Выводы об эффективности схемы обезболивания делаются не раньше, чем через 1–2 суток от начала ее применения. Не стоит отказываться от предложенной схемы обезболивания из-за побочных эффектов ранее чем через 2 суток.
Для облегчения анализа эффективности обезболивания вашего близкому или вам желательно регулярно вести дневниковые записи по схеме: дата, время приема препарата, эффективность принятого средства. Такие записи помогают проводить коррекцию схемы обезболивания.
Адекватная схема обезболивания достигается применением анальгетика той или иной группы или комбинацией препаратов разных групп.
Меры предосторожности при приеме обезболивающих
- Нельзя принимать обезболивающие препараты без назначения врача. Сообщайте врачу о любых изменениях интенсивности боли.
- Нельзя самостоятельно повышать дозу обезболивающего препарата, назначенного врачом. Прием большей дозировки без назначения врача может вызвать нарушение дыхания.
- Нельзя резко прекращать прием опиоидных анальгетиков, это может привести к ухудшению общего самочувствия. Врач поможет вам постепенно снизить дозу препарата, чтобы избежать неприятных симптомов.
- Употребление алкоголя на фоне приема обезболивающих может вызвать осложнения.
- Проконсультируйтесь с врачом, прежде чем дать больному принять вместе с опиоидными анальгетиками транквилизаторы, антигистаминные и другие препараты, обладающие снотворным действием.
- Обезболивающие препараты необходимо хранить в местах, недоступных для детей. Нельзя передавать лекарство другим людям.
Если возникли трудности с получением обезболивающих
Письменно изложите свою жалобу руководителю медицинской организации и получите письменный ответ.
Если проблема не решилась:
Нелекарственная терапия боли
Существуют и другие способы облегчения боли, которые можно и нужно применять наряду с медикаментозным обезболиванием. К ним относятся:
Простые способы уменьшить хроническую боль Алголог Андрей Данилов о том, как сон, положительные эмоции и медитация влияют на восприятие боли
Упражнения на расслабление мышц
Реакцией практически на любую боль становятся мышечные спазмы — как поперечнополосатой мускулатуры, работу которой мы можем в значительной степени регулировать сознательно, так как она составляет мышцы нашего тела, так и гладкой мускулатуры, которая содержится в структуре всех внутренних органов, а также кровеносных и лимфатических сосудов.
Мышечные спазмы усугубляют боль. Все методы, способствующие мышечной релаксации, таким образом, уменьшают боль или даже могут полностью убирать некоторые виды боли, делая ее доступной воздействию собственных систем обезболивания организма.
К числу наиболее простых методов релаксации, которые можно использовать без помощи психотерапевта, относятся поступательная релаксация и дыхательные упражнения.
Поступательная релаксация доктора Питера Лендорффа
При проведении поступательной релаксации человек сначала напрягает определенные группы мышц, а потом их расслабляет. Такая последовательность позволяет делать расслабление более глубоко.
«Расположитесь удобно в тихой комнате в кресле или в постели и начинайте медленно и глубоко дышать. Сосредоточьтесь на своем дыхании и начинайте работать по очереди с различными группами мышц. Начните с рук. Сожмите кулаки как можно крепче, задержитесь в этом положении на 10 секунд. Если это окажется утомительным, начните с меньшего, постепенно наращивая время. По истечении 10 секунд расслабьте кисти и руки, повторяя мысленно слова: “расслабление и освобождение”.
Почувствуйте, как напряжение вытекает из кончиков пальцев. Теперь переключите внимание на предплечья и плечи. Напрягите их мышцы как можно сильнее на 10 секунд, затем расслабьте, повторяя мысленно: “расслабление и освобождение”.
Вполне возможно проведение этих упражнений без предварительного напряжения мышц, если это по каким-либо причинам затруднительно.
Дыхательные упражнения
Подойдите к проблеме контроля над болью максимально ответственно, получите у лечащего врача все необходимые сведения о принципах лечения хронической боли и тщательно следуйте рекомендациям и предписаниям. И конечно, постоянно контактируйте с врачом.

Ирина Новикова с сыном. Фото из личного архива
О том, что боль терпеть нельзя, о личном опыте борьбы с болевым синдромом, мифах об опиоидных анальгетиках рассказывает Ирина Новикова, пациентка Самарского хосписа
Время чтения: 10 мин.

Ирина Новикова с сыном. Фото из личного архива
У нас в России такой менталитет: мы привыкли терпеть. Люди наслышаны о том, что терминальная стадия онкологического заболевания - это про жуткие боли, и ничего уж тут не поделаешь. И терпят подчас нечеловеческие страдания. Зачем? Боль - колоссальный стресс для организма, она укорачивает жизнь и снижает ее качество. Опиодных обезболивающих боятся, как всего незнакомого. Решиться или нет? А ведь это выбор между жизнью и тяжелым страданием.
Публикуем пост онкологической пациентки и просто смелой женщины Ирины Новиковой из Самары, ее рассказ о личном опыте использования обезболивающих, pro и contra применения морфина.

Ирина Новикова. Фото из личного архива / Facebook
Сегодня буду говорить о наркотических обезболивающих. Эту тему давно надо было разжевать, много предпосылок сыпалось и сыпется. Пошастав ради интереса по просторам интернета, убедилась, что информации и правда мало и вся она изрядно приукрашена могучей фантазией авторов. Как правило, пишут об этом те, кто либо соприкасался с предметом обсуждения опосредованно, либо вообще не соприкасался, но краем уха слышал грозное название.
И потому, когда врач хосписа выписал мне морфин, я замотала головой, мол, нееееее, страшновато, доктор. Доктор объяснил, что конкретно в моем случае, помимо обезболивающего эффекта, морфин поможет дышать, расслабив мускулатуру грудной клетки.
И начнём мы с мизерной дозы – половины ампулы каждые 6 часов. То есть 2 ампулы в сутки.
Страх перед морфином все ещё давал о себе знать. Все первые полгода я пыталась уменьшить дозу (вот дурында!).
Конечно, опухоль будет только расти. Идёт привыкание, рак распространяет своё влияние, требуется больше морфина.
Сейчас я делаю укол каждые 4 часа, да. Даже не столько из-за боли, большую часть которой купирует морфин пролонгированного действия, таблетки, рассчитанные на 12 часов. А именно из-за невозможности сделать вдох. По этой невозможности и понимаю, что время укола подошло.

Ирина Новикова с сыном. Фото из личного архива / Facebook
Вообще ампулы предназначены для купирования прорывов боли. Но у меня, видите, они применяются систематически по причине локализации наиболее разрушительного воздействия болезни в органах дыхания.
Естественно, спустя 2 года, ощущений, кроме прямого действия, почти не осталось. Энтузиазма не прибавляется, но, как мне кажется, сил все же больше. Хотя это, скорее, следствие полного купирования боли.
Итак, самый главным моим страхом был: я стану невменяемым наркоманом! Но - два года я принимаю морфин. С мизерных доз до вполне солидных сейчас. И все чаще думаю, что необходимо повышение на 30 мг таблеток и 20 мг ампул. Как мне кажется, невменяема я не более, чем средний психически здоровый человек.
Особенности подхода к симптомам в паллиативной помощи Врач Ольга Васильевна Осетрова рассказывает о том, что надо учитывать, чтобы помочь пациенту с одышкой или зудом, болью или запором. Помимо стандартных схем есть тонкости, которые подсказывает опыт и внимательность.
Что я делала бы сейчас без морфина? Хм, если бы таргет убрал весь рак и причиняемую им и последствиями инвазивных вмешательств боль, до чего ещё надо было захотеть дожить через ежесекундное ощущение этой самой боли, то, наверное, я жила бы так же, как и сейчас. Возможно, чуть лучше была бы память, в данный момент замечаю оскудении речи вследствие забывания некоторых слов. Полагаю, не сильно ошибусь, если скажу, что тому, кто не употребляет морфин, знакомы эти досадные мелочи? Однозначно, лучше выглядели бы бедра - сейчас они украшены множеством точек и синяками.
Не думаю, что была бы сейчас жива без морфина. Он дал главное: возможность бросить силы на желание цепляться, радоваться, отбиваться. Позволил вылезти из кровати и увидеть всё, что видела. Пионы. Лаванду. Лотосы. Море.
Морфин или терпеть боль: история Тани
Я рассказывала про девушку Таню, которую считаю своим проводником в жизнь с раком, своим вдохновителем на активность в лечении, своим, наверное, спасителем в самые сложные первые месяцы. Она умерла в ноябре. С прошлого февраля её посты наполнились страшной болью, адскими мучениями и - как это страшно слышать от верующего человека - мольбами о смерти.
5 лет Таня билась и выигрывала. А потом пришла боль. И Таня проиграла уже при выборе, с чем биться - с болезнью или с болью. Предубеждения, почерпнутые ею со слов знакомых, подвигли её на отказ от морфина. Таня наживую переживала сдачу раку одной позиции за другой. Даже думать об этом больно.
Читать было невыносимо. Воззвания к Богу, святым, ангелам, всем возможным силам православного войска, в обилии написанные в комментариях к её постам и ею самой, не избавляли от боли. Таня мечтала умереть.
Но Таня в эту историю поверила. И обрекла себя на нечеловеческие муки. В конце концов, не выдержав её мучений, я созвонилась с ней и уже настаивала на обращении в хоспис, против которого у Тани тоже были предубеждения, с той мыслью, что там уж точно справятся с болью и найдут верные слова. Следующим постом Таня сообщила, что приехала в московский хоспис.
А потом, после девяти месяцев непроглядной черноты её постов, появился пост-улыбка. Какая-то ерунда про остатки супа в тарелке, образовавшие собой смайлик. И этот незатейливый юмор стал моим лучшим вознаграждением за задавленные принципы никогда никого не убеждать.
Через несколько дней Таня ушла. С миром в душе, по её словам, простив и попрощавшись.
А ещё хорошо спросить себя: почему я боюсь зависимости? Вот сейчас у меня, естественно, есть зависимость от морфина. В те моменты, когда плохо рассчитала и осталась без него в часы, пока его выдают, чувствовала я себя ого как нехорошо. Вот уж реально - наглотаться снотворного, залезть под одеяло и спать, спать, чтоб не быть наяву. Но убери из этих ощущений невыносимую боль и неспособность вдохнуть, и что останется? Плохое настроение и ломота в теле? Пара нездоровых ночей, пока из тебя не выйдут остатки лекарства?
Когда или если с морфина понадобится слезать (имеется в виду выздоровление, да?), рядом будут врачи. Которые помогут постепенно снизить дозу, вывести из организма ненужную больше ерунду, пропишут антидепрессанты и прочее. Вы когда-нибудь встречали излечившегося от рака наркомана. Вот прям сидел на морфине, вдруг резко вылечился, морфин ему отменили, и он. Что? Побежал к барыгам за героином? Как-то так представляется и не верится.
Превышение своей обычной дозы морфина выглядит как принятие снотворного. Всё, что я испытываю, когда по какой-то причине (боль не утихает, нервы вымотаны, и на фоне этого дышать невозможно) ставлю дополнительный укол сверх обычной дозы - желание спать. К вечеру оно всегда есть и без этого, но с морфином ты способен уснуть, сидя на горшке перед тем, как лечь в кровать. Если это и есть наркоманский кайф, то я разочарована, мягко сказать.
Мы плохо знаем свои права
Ну, что, подведём итоги? Зачем это написано? Повторюсь, ни один из заболевших за эти два года и болеющих ранее меня, с которыми общалась, не употреблял морфин.
Страдали же от боли больше половины. Даже не так. Разговор о морфине обычно и начинался по причине испытываемой собеседником боли, то есть процентов 90, а не просто больше половины.
Обычная для онкологического больного беда: мы плохо знаем свои права. Мы их вообще не знаем. Человек приходит к врачу:
- Моему онкобольному очень больно, обезболивающие ест горстями, что делать??
- Нуууу, соседи жалуются?
- На крики. Нет? Ну, вот когда будут жаловаться, тогда и приходите!
Это реальный диалог, рассказанный родственником больного человека. В одном городе в разных поликлиниках морфин либо без проблем назначат, оценив страдания по шкале боли, либо отмахнутся, не желая связываться со сложной темой. А тема для доктора, действительно, сложная, уголовно ответственная.
Но если вы будете знать, что есть препарат, позволяющий вам или вашему родному не просто вздохнуть спокойно и поспать наконец-то, а, возможно, успеть полноценно пожить, вы же пробьете эти стены, правда? Главное, что стоит запомнить: пробить стены не означает купить морфин на чёрном рынке. Ни в коем случае! Назначает морфин врач! По закону это терапевт и/или онколог поликлиники или диспансера, врач паллиативного отделения или хосписа. Пробить стену означает найти того врача, квалификация которого позволит определить, что в данном случае применение опиатов оправдано. Квалификация и человечность.
Я не могу подсказать действующий алгоритм, ибо сама ничего не пробивала, мне сказочно повезло с докторами, которые, видимо, в глазах всё увидели, даже говорить не пришлось. Да я бы и не говорила, ведь я, как и большинство онкологических пациентов, имела в голове вторую нашу беду: уверенность, что боль и онкология неразделимы. Сидела на недействующем трамадоле* *Комментарий врача О.В.Осетровой X *Комментарий врача О.В.Осетровой Трамадол - хороший лекарственный препарат, но только при боли средней интенсивности и в начале сильной боли. В обезболивании практически каждого пациента с сильной и, тем более, нетерпимой болью наступает момент, когда трамадол больше не работает. Причём у некоторых людей трамадол может быть эффективным - три и даже шесть месяцев (это ведь тоже опиоид, просто слабый), а у кого-то, как у Ирины, практически не эффективен. Просто боль у Ирины, на момент выписки трамадола, была больше его анальгетического потенциала. Каждая ситуация - индивидуальна. , корчилась, кряхтела, осторожно двигалась и считала это нормой. И, как уже сказала, даже выписав препарат, просто держала его в комоде, боясь использовать.
Проблемы с морфином существуют и сейчас. Это, в первую очередь, ограничение выдачи, исключение в количестве делается лишь на новогодние праздники. Изменить количество выдачи можно лишь через изменение нормативов на государственном уровне. Каждые 4 дня моя мама, бывший муж или я сама проводим в наполненной посетителями поликлинике от 2 до 5 часов в ожидании выписки рецепта и выдачи препарата. Что значит для работающего человека постоянные опоздания на полдня, полагаю, понятно. Что значит для меня каждый такой визит, объяснять тоже не стоит. Сама выписка - тоже не быстрое действо, даже опытные врачи допускают ошибки, порой приходится всё начинать заново. Сейчас морфин выдают прямо в поликлинике, раньше требовалось ехать за ним через полгорода в определённую аптеку.
Так что вот, други. Самый длинный из моих текстов, надеюсь, будет самым полезным.
О моей наркотической неадекватности вы можете судить по текстам, всё открыто.
И да: БОЛЬ ТЕРПЕТЬ НЕЛЬЗЯ!
Комментарий главврача АНО Самарский хоспис Ольги Васильевны Осетровой

Ирина Новикова, которую два года наблюдает наша выездная служба, написала об обезболивании очень важные и нужные вещи. Важные для любого человека с болью, не только для онкологического больного.
Она рассказывает о своем личном опыте как пациент, и - как один из самых здравомыслящих людей - несмотря на морфин, или даже - благодаря ему. Если бы не снимать боль и одышку такой интенсивности, как у Ирины – этого текста бы не было.
Работая в хосписе, мы знаем, КАК часто люди терпят боль, боясь наркотических анальгетиков.
На самом деле всё не так. Назначение сильного обезболивающего препарата при сильной боли, вначале - небольших доз с постепенным подбором нужной дозировки, индивидуально для каждого человека даёт возможность купировать боль практически без побочных эффектов. Дает возможность продолжать - продолжать дышать, улыбаться, готовить, обнимать ребёнка, смотреть на цветы - жить! И даже продолжать лечение.
Употребление наркотиков наносит невосполнимый вред здоровью и представляет опасность для жизни!
Нестероидные противовоспалительные препараты (НПВП) есть практически в каждой аптечке. Люди принимают их по требованию для купирования боли или быстрого снижения повышенной температуры тела, редко обращая внимание на инструкцию. При тяжелых заболеваниях пациентам назначают опиоиды, обладающие большей анальгетической активностью. Злоупотребление наркотиками чревато развитием зависимости и летальных отравлений.
Причины отравления
В структуре острых передозировок лекарственными препаратами на долю неопиоидных анальгетиков приходится около 12% всех случаев ввиду их общедоступности. Купить наркотические обезболивающие средства без рецепта простым гражданам невозможно. Встречаются следующие причины отравлений:
- неправильный прием медикамента
- самолечение
- медицинская ошибка
- непреднамеренное повышение дозы
- отсутствие осведомленности о правилах приема лекарства
- индивидуально низкая сопротивляемость организма к действию конкретного анальгетика
- взаимодействие обезболивающих веществ с другими препаратами, алкоголем, наркотиками
- накопительное действие препарата, назначенного длительным курсом в высокой дозе
- декомпенсация функций сердца, легких, печени или почек;
- алкоголизм
- наркомания
- быстрое болюсное введение морфина при попытке купирования отека легких
- приобретение препарата нелегально
- нерациональное использование медикаментов при беременности;
- попытка суицида
Опиоидные анальгетики назначают больным с особой осторожностью, поэтому случаи медицинской передозировки редки. Однако нельзя забывать о категории зависимых людей, которые используют обезболивающие средства в качестве источника эйфории.
Типичным является случайное отравление у перевозчиков нелегальных веществ ("body packers") при разрыве контейнеров с героином или морфином, находящихся в прямой кишке.
Симптомы передозировки
Клиническая картина отравления зависит от причинно-значимого вещества, принятой дозы и индивидуальных особенностей организма. Ухудшение может наступить даже при употреблении лекарства в терапевтическом количестве. Всегда обращайте внимание на инструкцию, в которой четко прописаны максимально допустимые разовые/суточные дозировки.
Самым страшным последствием является необратимая умственная деградация
Необходимо как можно раньше распознать зависимость и начать ее лечить.
Опиоидными анальгетиками
Наркотические препараты с обезболивающими свойствами действуют центрально, активируя эндогенные опиоидные рецепторы. Эти же нейрональные структуры локализуются в участках голоного и спинного мозга, отвечающих за другие функции. Поэтому общий спектр эффектов достаточно широк - на фоне ожидаемой анальгезии нарушается дыхание, психические процессы и тонус гладкой мускулатуры.
Обезболивающие средства отличаются по силе действия, поэтому и минимально значимая доза для каждого из них будет своя. Передозировка анальгетиков проявляется следующим образом (на примере морфина):
На начальных этапах заподозрить передозировку можно, обратив внимание на странную сонливость, заторможенность и одышку. Причем состояние больного прогрессивно ухудшается. Отравление приводит к угрожающим жизни осложнениям – отек легких, головного мозга, гипокическое повреждение миокардка (риск остановки сердца), острая почечная недостаточность (ОПП). Без оказания квалифицированной помощи смерть наступает в результате угнетения дыхательного центра вплоть до его паралича в 75% случаев. Минимальная летальная доза морфина составляет 200 мг, фентанила – 2 мг, героина – 60 мг.
После выхода из комы не исключено развитие необратимых последствий, связанных с длительной гипоксией головного мозга и внутренних органов. Встречаются очаговые неврологические изменения в виде параличей и психических расстройств.

Смешивание опиатов со спиртными напитками, транквилизаторами, барбитуратами и другими наркотиками повышает вероятность развития отравления, усугубляя тяжесть состояния.
Ненаркотическими анальгетиками
Группа неопиодных препаратов представлена десятками веществ различного химического происхождения. В идеале необходимо рассматривать особенности отравления каждого из них. Однако чаще всего встречается передозировка НПВП.
Парацетамол
Допустимая суточная доза жаропонижающего средства не должна превышать 4 г. Смертельный исход наиболее вероятен при употреблении от 15-20 г вещества. Передозировка характеризуется такими симптомами:
- Повреждение печени - высокая гепатотоксичность! Основные симптомы – тяжесть в правом подреберье, желтуха, нарушения свертываемости крови.
- Нарушение функций желудочно-кишечного тракта (ЖКТ) – тошнота, рвота, боли в эпигастрии, проблемы со стулом.
- Нейросенсорное повреждение. Проявляется сомноленцией, слабостью, быстрым прогрессированием печеночной энцефалопатии.
- Острая почечная недостаточность в виде тубулоинтерстициального нефрита.
- Редко – кардиомиопатия и неспецифические изменения на экг из-за вовлечения сердечно-сосудистой системы в общую интоксикацию.
- Шок – стойкое падение артериального давления на фоне общей клиники.
- Рабдомиолиз – острый некроз поперечнополосатых мышц.
- Отек головного мозга.
Отравление может быть острым с развитием типичной клиники в течение 6-14ч. При длительном приеме повышенных доз не исключена кумулятивная передозировка препаратом из-за накопления в тканях.
Читайте также:

