Как передается туляремия от человека к человеку
Обновлено: 17.04.2024
Управление Роспотребнадзора по Республике Марий Эл
Памятка для населения. Профилактика туляремии - Памятки для населения
Памятки для населения
Памятка для населения. Профилактика туляремии
Передача инфекции
Туляремия - природноочаговая инфекция, передающаяся человеку от животных.
Возбудитель туляремии – мелкая грамотрицательная коккобактерия Francisella tularensis. В настоящее время род Francisella представлен двумя видами Francisella tularensis и Francisella philomiragia, в пределах которых выделяются четыре подвида: неарктический, американский (или тип А), среднеазиатский и голарктический (или тип В).
На территории Российской Федерации распространен голарктический подвид, резервуаром которого в природе, преимущественно, являются грызуны и зайцеобразные.
Часть территории Республики Марий Эл относится к территориям с низкой активностью природных очагов. В то же время территории Горномарийского, Оршанского, Килемарского, Куженерского, Параньгинского районов и окрестности г. Йошкар-Олы относятся к активным природным очагам туляремии.
Для туляремии характерно множественность механизмов заражения и путей передачи возбудителя инфекции, практически стопроцентная восприимчивость к ней людей, без различия пола и возраста. Инфекция не передается от человека к человеку.
- Трансмиссивный механизм заражения человека осуществляется в результате укусов инфицированными кровососущими членистоногими (комарами, слепнями, клещами).
- Контактный– через поврежденные и неповрежденные кожные и слизистые покровы при соприкосновении с больными или павшими грызунами и зайцами (например, на охоте).
- Алиментарный – при употреблении продуктов питания, сельскохозяйственных продуктов и воды (колодезной, горных ручьев и других открытых водоемов), зараженных возбудителем туляремии от больных грызунов.
- Аспирационный – при вдыхании воздушно-пылевого аэрозоля, образующегося при переработке зерна, перекладке сена, соломы, соприкаснувшихся с возбудителем туляремии от больных грызунов.
По локализации первичных поражений различают следующие клинические формы туляремии: ульцерогландулярную (язвенно-бубонную), гландулярную (бубонную), офтальмическую (глазно-бубонную), легочную, абдоминальную (желудочно-кишечную), генерализованную, другие формы туляремии (ангинозно-бубонная).
Признаки и симптомы
Инкубационный период болезни длится от нескольких часов до 21 дня, в среднем 3-7 дней. Болезнь начинается остро с внезапного подъема температуры до 38,5-40°С. Появляется резкая головная боль, головокружение, боли в мышцах ног, спины и поясничной области, потеря аппетита. В тяжелых случаях может быть рвота, носовые кровотечения. Характерны выраженная потливость, нарушение сна в виде бессонницы или наоборот сонливости. Часто наблюдается эйфория и повышение активности на фоне высокой температуры.
Отмечается покраснение и отечность лица и конъюнктивы уже в первые дни болезни. Позднее на слизистой оболочке полости рта появляются точечные кровоизлияния. Язык обложен сероватым налетом. Характерный признак – увеличение различных лимфатических узлов, размеры которых могут быть от горошины до грецкого ореха. Со стороны сердечно-сосудистой системы отмечается брадикардия, гипотония. Лихорадка длится от 6 до 30 дней.
При бубонной форме туляремии возбудитель проникает через кожу, не оставляя следа, через 2-3 дня болезни развивается регионарный лимфаденит. Бубоны мало болезненны и имеют четкие контуры величиной до 5 см. В дальнейшем происходит либо размягчение бубона (1-4 мес.), либо его самопроизвольное вскрытие с выделением густого сливкообразного гноя и образованием туляремийного свища. Чаще поражаются подмышечные, паховые и бедренные лимфатические узлы.
Язвенно-бубонная форма характеризуется наличием первичного поражения на месте входных ворот инфекции.
Конъюнктивально-бубонная форма развивается при попадании возбудителя на слизистые оболочки глаз. Типично появление фолликулярных разрастаний желтого цвета размером до просяного зерна на конъюнктиве. Бубон развивается в околоушных или подчелюстных областях, течение болезни длительное.
Ангинозно-бубонная форма возникает при первичном поражении слизистой оболочки миндалин, обычно одной. Встречается при пищевом пути заражения.
Есть формы туляремии с преимущественным поражением внутренних органов. Легочная форма – чаще регистрируется в осенне-зимний период.
Генерализованная форма протекает по типу общей инфекции с выраженным токсикозом, потерей сознания, бредом, сильной головной и мышечной болями.
Борьба и профилактика
К специфической профилактике туляремии среди людей относится иммунизация (вакцинация).
На территории Республики Марий Эл вакцинация против туляремии проводится в соответствии с Календарем профилактических прививок по эпидемическим показаниям лицам, проживающим на энзоотичных (неблагополучных) по туляремии территориях, а так же прибывшим на эти территории лицам, выполняющим сельскохозяйственные, гидромелиоративные, строительные, другие работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные и дезинсекционные; лицам занятым лесозаготовкой, расчисткой и благоустройством леса, зон оздоровления и отдыха населения; лицам, работающим с живыми культурами возбудителя туляремии.
Всего за 2016 год против туляремии было привито 45 граждан. В 2017 году против данного заболевания запланировано привить 38 человек.
Неспецифическая профилактика при туляремии включает комплекс мероприятий – это:

Туляремией можно заразиться через укус клеща. Ее главные симптомы - высокая температура и увеличение лимфатических узлов. Чтобы не допустить осложнений болезни, после укуса следует тщательно наблюдать за своим состоянием здоровья и при первых признаках инфекции обратиться к врачу. В качестве профилактики болезни можно пройти вакцинацию.
Что это?
Туляремия — это бактериальная инфекция, заразиться ей можно при контакте с дикими животными или клещами. Она не так известна, как бешенство или клещевой энцефалит, хотя доставляет человеку немало проблем. Болезнь вызывает воспаление и нагноение лимфатических узлов, которые иногда приходится удалять.
Клиническая форма туляремии зависит от способа проникновения возбудителя болезни в организм человека. Наиболее часто после заражения туляремией развивается поражение лимфатической системы (воспаляются лимфатические узлы), болезнь затрагивает кожу и слизистые глаз, зева и легких. Острое заболевание сопровождается высокой температурой и признаками интоксикации организма.
Источником туляремийной инфекции является бактерия Francisella tularensis. Это весьма живучий микроб, который в течение долгого времени может сохраняться в воде, почве, на зерне и соломе. Она устойчива в окружающей среде, способна выживать при очень низких температурах. Удивительно, но F. tularensis остается жизнеспособной даже после длительного пребывания в глубокой заморозке. Она может более 10 месяцев сохраняться во льду, и до 3 месяцев – в замороженном мясе. При этом бактерия чувствительна к ультрафиолету, нагреванию и воздействию дезинфицирующих средств. Например, при контакте с раствором лизола возбудитель туляремии погибает в течение 3–5 минут.
Как происходит заражение? Переносчики инфекции и пути ее передачи
Большой вклад в распространение инфекции вносят различные виды грызунов, птицы, собаки, овцы и козы. Несмотря на то, что природным резервуаром туляремии являются в основном млекопитающие, главный переносчик болезни – насекомые, кормящиеся кровью зараженных животных, в том числе клещи рода Ixodes. Помимо укуса клеща, причиной болезни у человека может стать:
- прямой контакт с зараженным животным;
- употребление в пищу сырых продуктов и некипяченой воды;
- вдыхание пыли на производствах, где происходит обработка растительного сырья или забой скота (рис. 1).
От человека к человеку болезнь не передается.
Важно! Туляремия крайне заразна и при попадании в организм человека вызывает заболевание почти в 100% наблюдений.
Очаги туляремии то и дело возникают в: России, Казахстане, Туркменистане, странах Восточной Европы. В меньшей степени туляремия распространена в Западной Европе, США, Канаде, Китае и в Японии.
Сезонность инфекции (рост заболеваемости как правило происходит летом и осенью) связана с периодом активности клещей и других кровососущих насекомых. Раньше большинство случаев заболевания человека регистрировалось в сельской местности, где люди чаще контактируют с животными и находятся на природе. Однако в последние годы около ⅔ всех заболевших – жители городов. Причиной тому – частые выезды горожан в лес или на дачи, а также употребление в пищу сырого мяса.
Кто в группе риска?
В группу риска по туляремии входят люди, часто контактирующие с животными или сельскохозяйственным сырьем:
- охотники,
- рыболовы,
- ветеринары,
- пастухи,
- сотрудники приютов для животных,
- работники сферы животноводства,
- повара,
- сельхозработники и др.
Формы заболевания
После попадания в организм туляремийная палочка атакует лимфатические узлы, а также внутренние органы – печень, селезенку, реже – легкие. В зависимости от того, как человек заразился, болезнь проявляет себя по-разному (табл. 1).
Лимфатические узлы значительно увеличиваются, иногда могут достигать величины куриного яйца. Контуры лимфоузлов (бубоны) четкие. При надавливании они болят.
С течением болезни бубоны могут рассасаться либо нагнаиваться. Возможно образование абсцессов и свищей
Конъюнктивит: воспаление глаз с покраснением, отеком, болезненностью и резью.
Папулезные образования, которые затем превращаются в ранки и гнойные язвочки
Высокая температура, лимфатические узлы увеличены.
Боль в горле, проблемы с глотанием, покраснение и отечность миндалин. Миндалины увеличены и покрыты серым, плохо удаляемым налетом.
Позднее на миндалинах образуются долго заживающие язвы, а затем – рубцы
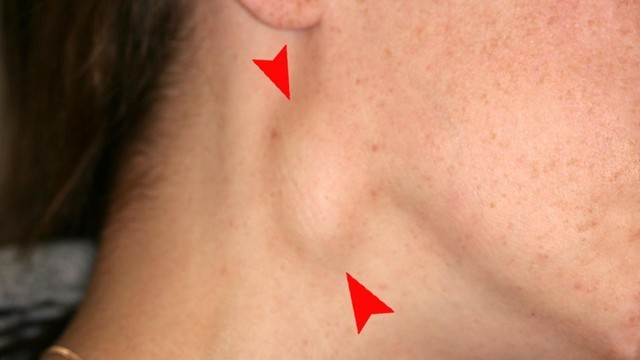
Рисунок 2. Лимфаденит при туляремии. Болезнь часто затрагивает шейные лимфоузлы. Источник: Coronation Dental Specialty Group
На поздних стадиях заболевания артериальное давление снижается, пульс становится более редким. На пятые сутки с момента появления первых симптомов развивается сильный сухой кашель. У большинства больных обнаруживают увеличение печени и селезенки.
Диагностика
Учитывая яркую сезонность, локальность, характерный для высокого риска инфицирования род деятельности, выраженные симптомы, клиническая диагностика туляремии не представляет большой сложности.
Лабораторно диагноз подтверждается выявлением титров антител или рентгенологически (при легочной форме). Бактериологический и ПЦР-методы позволяют выявить присутствие возбудителя в биологических образцах, взятых у пациента.
К какому врачу обратиться?
Почувствовав симптомы и придя в поликлинику, больной попадает к участковому терапевту. Он, в свою очередь, дает направление к инфекционисту, который принимает решение о госпитализации.
Диагностикой и лечением туляремии занимается врач-инфекционист.
Анализы при туляремии
Существует несколько методов лабораторной диагностики туляремии.
Аллергологические методы
На ранней стадии заболевания, начиная с третьего дня после появления симптомов, для диагностики используют аллергологическую пробу. Тест заключается в введении пациенту подкожно туляремийного антигена. В случае наличия инфекции диаметр припухлости в месте инъекции больше, чем обычно у здоровых людей – минимум 0,5 см. Оценка результатов теста проводится через 24, 48 и 72 часа после инъекции.
Серологические методы
Серологические методы диагностики (реакции агглютинации и пассивной гемагглютинации) предполагают исследование образцов крови пациента на наличие в ней специфических антител. В зависимости от выбранного метода диагностировать болезнь можно уже на 7-15 день течения.
Бактериологические методы диагностики
Бактериологический метод заключается в выделении возбудителя инфекции из образцов крови или содержимого язв и бубонов больного на 7-10 день после заражения. Затем бактерии выращивают на специальной питательной среде. Этот подход при диагностике туляремии используют очень редко из-за его трудоемкости, а также в виду того, что далеко не все лаборатории имеют разрешение на работу с F. tularensis.
Полимеразная цепная реакция
Полимеразная цепная реакция (ПЦР) – метод диагностики, который позволяет обнаружить в биологическом образце ДНК возбудителя. Чувствительность и специфичность ПЦР не уступают реакциям агглютинации и пассивной гемагглютинации, а применять метод можно уже на 10 день болезни.
Лечение
В основе лечения туляремии лежит антибиотикотерапия. Чтобы победить болезнь, необходимо уничтожить ее источник - бактерию.
Медикаментозная терапия, направленная на борьбу с возбудителем инфекции
Общепризнанный стандарт лечения туляремии – это антибиотики из групп аминогликозидов и тетрациклинов. В качестве препаратов второго ряда используют цефалоспорины III поколения, фторхинолоны.
Длительность курса обычно составляет две недели. В случае рецидива заболевания для продолжения лечения выбирают препарат, который не использовался во время первой волны болезни, так как бактерии могли приобрести устойчивость к задействованным ранее антибиотикам.
Симптоматическое лечение
Больным с симптомами рекомендован постельный режим и сбалансированное питание, богатое витаминами. Дезинфекция палаты проводится ежедневно.
В качестве симптоматического лечения используют препараты, призванные снизить вредное воздействие интоксикации, аллергические реакции и воспаление. Могут назначаться витамины и средства для поддержания сердечно-сосудистой системы. В случае поражения глаз их промывают и закапывают 20–30% раствором сульфацила натрия 2-3 раза в день. При туляремийной ангине назначают полоскание горла.
Обработка язв
Для лечения язв и более быстрого рассасывания бубонов используют компрессы и повязки с мазью. Могут быть показаны физиопроцедуры: воздействие теплом, синим светом, лазерное облучение и др.
Если бубон нагноился, его вскрывают и очищают.
Возможные осложнения
Подавляющее большинство больных туляремией удается вылечить без последствий. Но примерно в 1-2% случаев заболевания наблюдаются осложнения, относящиеся, главным образом, к генерализованной форме туляремии.
Среди частых осложнений выделяют:
- менингит и менингоэнцефалит,
- вторичная пневмония,
- инфекционный психоз после туляремии,
- хроническое поражение суставов – полиартрит,
- прогрессирующее заболевание сердца – миокардиодистрофия,
- хроническое течение с частыми рецидивами.
Летальность при туляремии составляет менее 3%, при генерализованной форме – 30-60%.
Профилактика
Чтобы обезопасить себя от инфекции, следует помнить о мерах предосторожности во время нахождения на природе, при контактах с животными, употреблении в пищу мяса и продуктов животного происхождения. Самым эффективным методом профилактики остается вакцинация.
Существует ли вакцина? Эффективна ли она?
Самый надежный способ защитить себя от инфекции — сделать прививку. Эффективность вакцинации против туляремии превышает 90%, в России она рекомендована взрослым и детям старше 7 лет, проживающих в опасных регионах.
Для защиты от инфекции используют живую вакцину, содержащую ослабленные бактерии, не способные вызвать болезнь. На 5–7-й и 12–15-й день после прививки оценивают напряжённость иммунитета. Если иммунитет не сформировался, проводят повторную вакцинацию. Состояние иммунитета у привитых проверяют через 5 лет после прививки и в последующем — каждые 2 года.
Экстренная внеплановая профилактическая вакцинация производится при наличии эпидемиологических показаний:
- в случае возникновения заболевания людей на данной территории,
- при интенсивном размножении грызунов,
- при широком распространении носительства туляремии среди одного или нескольких видов животных на значительной территории.
Меры предосторожности на природе
Мероприятия по снижению заболеваемости предусматривают контроль за распространением инфекции, проведение дератизационных мероприятий и дезинсекцию опасных территорий.
При водной вспышке запрещают употреблять некипяченую воду, а также купаться. Чтобы снизить риск заражения от укусов клещей и комаров, рекомендуется применять репелленты, носить закрытую одежду, ограничивается въезд непривитого населения на неблагополучные территории.
Для профилактики промысловых заражений целесообразно использовать перчатки при снятии шкурок с убитых грызунов и дезинфицировать руки.
Среди населения районов, неблагополучных по туляремии, необходимо проводить санитарно-просветительскую работу. Лиц, контактировавших с больным, не изолируют, так как заболевшие не заразны. В жилье больного осуществляют дезинфекцию.
Заключение
Туляремия хорошо поддается лечению, прежде всего потому, что бактерия F. tularensis высокочувствительна к ряду антибиотиков и антимикробных препаратов. Смертность от инфекции для пациентов с негенерализованной формой болезни, получивших своевременное лечение, не превышает 3%. Таким образом, главная задача врачей сегодня – это раннее выявление туляремии, незамедлительная госпитализация пациентов и терапия в строгом соответствии со стандартами лечения этой патологии.
Кожа человека подвержена большому количеству возможных заболеваний. Они различаются как по степени опасности для организма, так и по способу заражения. Микроспория, или стригущий лишай, относится относительно безопасным, однако очень распространенным заболеваниям, которое может лишить человека нормального образа жизни на несколько недель.
Что это такое?
Стригущий лишай (микроспория) — заразное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans.
Поражаются кожа, волосы, иногда ногти. Среди детей — это самое распространенное грибковое заболевание.
Поражению грибком способствуют мелкие повреждения кожи, нарушения иммунитета. Заболевание передается при непосредственном контакте с больным животным (как правило, кошкой или собакой) или человеком, а также через предметы домашнего обихода, содержащие споры грибка.
Дети заражаются при попадании на кожу пораженных волос, чешуек кожи от больных людей или животных, преимущественно бродячих. Заражение от человека возможно как при непосредственном контакте с ним, так и при пользовании его вещами (расческой, головным убором, полотенцем и другими).
Распространение патологического процесса по коже при появлении одиночного очага может вызвать мытье мочалкой, губкой.
Причины
Существует несколько видов грибов, которые могут вызвать стригущий лишай. В первую очередь стоит отметить грибы рода Microsporum. В него входят три вида, которые вызывают заболевание:
- Microsporum audouinii;
- Microsporum ferrugineum;
- Microsporum canis.
М. audouinii и М. ferrugineum относятся к типу антропонозных заболеваний, т.е. распространяющихся от человека к человеку. М. audouinii наиболее распространен в странах Северной и Южной Америки и в России встречается редко. М. canis – самый распространенный возбудитель грибка. Он относится к зооантропонозным возбудителям, и передается от животного к человеку и от человека к человеку.
Другим возбудителем микроспории является Trichophyton tonsurans. Данный вид грибка получил широкое распространение в Латинской Америке, в особенности в Бразилии, Мексике и некоторых регионах Африки. Он относится к типу антропонозных, и наиболее эффективно распространяется среди спортсменов занимающихся различными видами борьбы. Часто наблюдается внутрисемейное распространение заболевания.
Риск развития стригущего лишая зависит от возраста, расовой принадлежности, гигиенических навыков, плотности населения, санитарных условий, климатических и географических условий, рода занятий и множества других факторов, так или иначе влияющих на здоровье кожных покровов.
Механизм развития
С момента попадания грибка на кожу, волосы, ногти человека до появления первых признаков болезни обычно проходит от 5 дней до 6 недель. На коже возникают округлые и овальные воспалительные пятна (или одно пятно), покрытые чешуйками и корочками. Обычно больных ничего не беспокоит, кроме легкого зуда.
Иногда у людей с ослабленным иммунитетом и при отсутствии лечения заболевание может осложниться. При этом может повыситься температура, увеличиться лимфатические узлы, высыпания нагнаиваются.
Симптомы
Стригущий лишай может поражать разные части тела. Соответственно, симптомы также будут отличаться в зависимости от расположения пораженного участка.
Лишай кожи головы
Характерен для маленьких детей, но может наблюдаться и у взрослых людей. Широко распространен в городских условиях, так как теснота создает благоприятные условия для его распространения.
Сыпь располагается преимущественно на макушке головы, в теменной и височных областях. Пораженный участок от 2 до 5 см. округлой или овальной формы. Пораженный участок имеет ярко выраженные границы. На периферии могут образовываться мелкие очаги размером от 0,5 до 1,5 мм.
Название “стригущий лишай” сформировалось благодаря тому, что при воздействии грибка на стержень волоса, он обламывается на высоте 4 - 6 мм. Обломанный волос имеет тусклый цвет и покрыт серо-белым чехликом – спорами грибка.
Кожа на месте поражения также покрыта серебристыми чешуйками.
У мужчин лишай может появляться и в области бороды. В большинстве случаев заражение происходит из-за контакта с больным животным. Лишай представлен красными пятнами и гноящимися шишками. Может наблюдаться опухание гланд и выпадение волос. Сопровождается сильным зудом.
Лишай гладкой кожи
Представлен сильно зудящими пятнами с четкими границами, которые по мере увеличения площади образуют валик, состоящего из пузырьков, корочек и узелков. Участок пораженной кожи в центре начинает сильно шелушиться и приобретает бледный оттенок. В результате пораженный участок представлен своеобразным кольцом. Кольца могут быть приподняты над поверхностью кожи и сливаться друг другом.

Стригущий лишай на коже ребенка. Источник: Indian journal of dermatology / Open-i (Attribution 2.0 Generic) (CC BY 2.0)
Отдельно выделяют лишай кожи стопы (спортивная стопа/стопа спортсмена). На коже образуются красноватые пятна, которые могут сильно чесаться и трескаться, вызывают болевые ощущения. Симптомы наиболее выражены между пальцев. Отмечается сильный и неприятный запах от стоп.
Опоясывающий лишай (инфекция паха)
Чаще всего встречается у молодых мужчин. Пятна возникают в паховой области и верхней внутренней части бедра. Лишай не поражает половой член и мошонку.
Помимо пятен пациент испытывает жжение и зуд на пораженных участках. Неприятные ощущения сопровождаются чешуйчатой и шелушащейся кожей. Симптомы усиливаются при быстрой ходьбе, беге и ношении тесной одежды.
Грибок ногтевого ложа (онихомикоз)
К симптомам данной патологии относят:
- Деформацию ногтей, их утолщение или истончение;
- Расслоение, разрушение и крошение ногтя;
- Изменение цвета ногтя на белый, желтый, коричневый, зеленый.
У взрослого человека симптомы стригущего лишая могут не проявляться. Это говорит об эффективной работе иммунной системы. Однако при этом он может быть переносчиком заболевания. У детей до 15 лет вероятность проявления симптомов крайне высока.
Пути заражения и факторы риска
Выделяют два принципиальных типа распространения лишая:
- Антропонозные – передача от человека к человеку при контакте с кожей или волосами;
- Зоонозные – передача от больного животного к человеку. В городских условиях - преимущественно от кошек.
Заражение происходит при прикосновении к животному, страдающему стригущим лишаем. Стригущий лишай может распространяться при игре или уходе за собаками и кошками. К симптомам заболевания у животных относят облысевшие участки на носу, ушах и лапах.
Заболевание довольно часто встречается у домашнего скота, но может наблюдаться и у диких животных, таких как обезьяны, черно-бурые лисицы, грызуны и даже птицы и слоны.
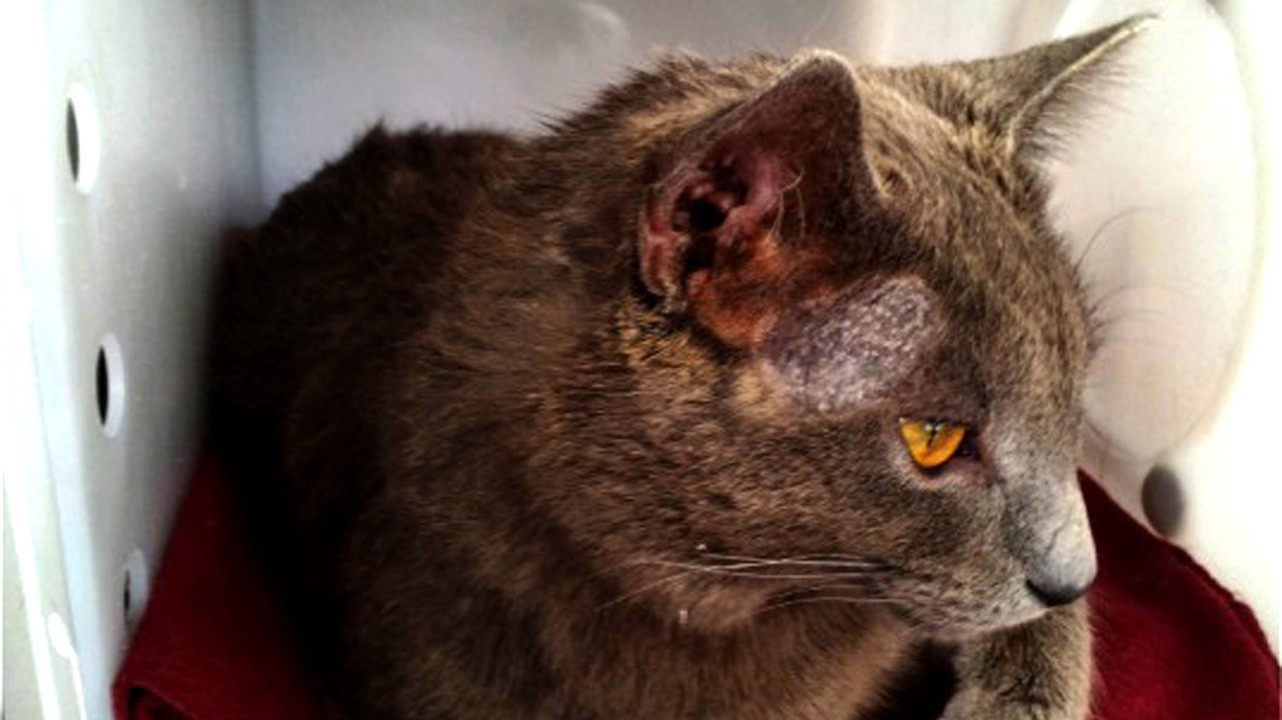
Стригущий лишай у кошки. Источник: Journal of feline medicine and surgery / Open-i (Attribution-NonCommercial 3.0 Unported) (CC BY-NC 3.0)
Существует и третий тип, объединяющий два других способа распространения – от объекта к человеку. Стригущий лишай может распространяться при контакте с предметами или поверхностями, к которым недавно прикасался инфицированный человек или животное, например, одеждой, полотенцами, постельным бельем, расческами и щетками.
Наиболее эффективная передача происходит во влажной среде: общественных банях, бассейнах, раздевалках. В редких случаях, стригущий лишай может передаваться людям при контакте с инфицированной почвой. Заражение, скорее всего, произойдет только при длительном контакте с с почвой, в которой очень много спор грибка.
Важно! Заболевание носит сезонный характер. Максимальное количество заражений приходится с конца июля по октябрь. Это связано с приплодом у кошек и более частым контактом детей с бродячими животными.
На основе принципов распространения заболевания был составлен список факторов провоцирующих его развитие:
- Возраст до 15 лет;
- Ослабленная иммунная система;
- Прием лекарственных препаратов, влияющих на работу иммунной системы;
- Нахождение в теплой и влажной окружающей среде;
- Контакт или близкое нахождение с инфицированными людьми и животными;
- Общее пользование предметов с больным человеком или животным;
- Занятие спортом, подразумевающее близкий контакт (борьба);
- Ношение тесной, слабо проветриваемой одежды.
Диагностика и лечение
Диагноз стригущего лишая устанавливается дерматологом при осмотре. Для его подтверждения врач может воспользоваться специальной люминесцентной лампой (лампа Вуда) – в ее лучах пораженные грибком участки дают зеленое свечение, а также взять несколько кусочков кожи для изучения под микроскопом.
Современные средства полностью излечивают стригущий лишай. При наличии единичного очага на коже применяется местное лечение – 5-10% серно-салициловая или серно-дегтярная мазь, 2—5% спиртовой раствор йода. При множественных поражениях кожи и волосистой части головы может быть назначен курс противогрибкового препарата.
Ребенок может вернуться в коллектив школы или детского сада сразу после исчезновения признаков заболевания и получения трех отрицательных результатов обследования на грибок.
Для профилактики заболевания необходимо избегать общения с бродячими животными, а домашних кошек и собак регулярно осматривать у ветеринара. Заболевшим людям необходимо строго соблюдать правила личной гигиены.
Осложнения
Грибковым инфекция наиболее подвержены только верхние слои кожи. Поэтому риск развития других заболеваний из-за лишая крайне мал. Однако отсутствие лечения провоцирует распространение заболевания на другие участки кожи и усиление зуда.
Пораженный участок кожи более подвержен инфекционным заболеваниям. Риск инфекционного заражения увеличивается при наличии на пораженном участке различных ран и порезов.
Лечение лишая может стать более тяжелым при наличии у пациента в анамнезе заболеваний, нарушающих иммунную функцию организма. Например, вирус иммунодефицита человека (ВИЧ).
Следует помнить о социальном аспекте подобного заболевания. Люди с внешне выраженными заболеваниями могут чувствовать неуверенность в себе и депрессию.
Профилактика
Сложно подобрать конкретные профилактические меры для предотвращения лишая. Грибки, вызывающие это заболевание, широко распространены, а больной человек может быть заразным еще до того, как проявятся первые симптомы.
Чтобы не заболеть стоит следовать ряду правил:
- Соблюдать чистоту тела. Прием душа после интенсивных занятий спортом или в жаркую погоду при повышенном потоотделении. Не ходить босиком по грязному полу;
- Носить чистую, свободную и подходящую для местного климата одежду;
- Избегать лишнего контакта с бродячими или дикими животными если их здоровью ничего не угрожает;
- Строго следить за предметами личной гигиены, гардероба. Не позволяйте одалживать свои и избегайте пользоваться чужими расческами, полотенцами, тапочками или спортивной одеждой.
Помимо правил гигиены следует внимательно отнестись к здоровью своих домашних животных и регулярно посещать с ними ветеринара.
Важную роль в профилактике играет информирование окружающих, особенно детей, об особенностях заболевания, способах его распространения и предотвращения.
Заключение
Стригущий лишай не самое опасное заболевание, однако оно крайне заразное и способно принести сильный дискомфорт в повседневную жизнь. При должном лечении оно быстро проходит, но так же быстро возвращается если не соблюдать правила личной гигиены.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Определение
Туляремия – это природно-очаговое острое инфекционное заболевание, поражающее лимфатические узлы, кожу, иногда слизистые оболочки глаз, зев, легкие и кишечник.
Причины появления туляремии
Заболевание вызывает бактерия Francisella tularensis. Основными источниками инфекции являются грызуны: полевки, водяные крысы и домовые мыши, а также некоторые млекопитающие и определенные виды птиц.
Механизмов передачи туляремии существует несколько:
- контактный — инфекция проникает через слизистые оболочки рта, глаз и через поврежденную кожу (при соприкосновении с зараженной водой, трупами грызунов и других зараженных животных или птиц);
- трансмиссивный — через укус животного (чаще грызуна) или мух, комаров, клещей, слепней, оленьих кровососок;
- фекально-оральный — бактерии попадают в организм с инфицированной пищей или водой;
- воздушно-пылевой или воздушно-капельный — при вдыхании пыли или воздуха, в которых содержатся бактерии.
От человека к человеку заболевание не передается, т. е. больной для окружающих опасности не представляет.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют: бубонную, язвенно-бубонную, ангинозно-бубонную, абдоминальную, легочную и генерализованную туляремию.
По продолжительности: острая туляремия – до 3 месяцев, затяжная – до 6 месяцев, рецидивирующая.
По степени тяжести туляремия может иметь легкое, среднетяжелое и тяжелое течение.
Симптомы туляремии
Инкубационный период заболевания может продолжаться от трех дней до трех недель, но в среднем составляет около семи суток.
Начальные симптомы, которые продолжаются 2-3 дня, одинаковы для всех форм заболевания: туляремия манифестирует остро: температура тела повышается до 38–40°С, артериальное давление снижается, наблюдается относительная брадикардия. Пациенты жалуются на нарастающую слабость, головную боль, ломоту в теле, тошноту, отсутствие аппетита и нарушение сон. Появляются выраженные мышечные боли и сильная потливость.
В тяжелых случаях человек может испытывать эйфорию, редко наблюдаются бред и галлюцинации. У больного начинаются сильные головные боли и рвота.
Характерными признаками тяжелого течения туляремии считаются отечность и синюшно-багровый цвет лица (особенно мочек ушей, век и губ), покраснение белков глаз с возможным развитием конъюнктивита, носовые кровотечения.
Затем следует период разгара, во время которого сохраняются лихорадка, симптомы интоксикации и присоединяются типичные для каждой конкретной формы проявления болезни.
Если входными воротами инфекции стал кожный покров, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении отмечаются вторичные бубоны. Пораженные лимфоузлы увеличены (иногда достигают размера куриного яйца), имеют отчетливые контуры, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), рубцуются либо нагнаиваются, формируя абсцессы, которые затем вскрываются с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. На коже в месте внедрения микроорганизмов появляется сначала пятно, затем папула, превращающаяся в везикулу и пустулу, последняя вскрывается, обнажая небольшую (5-7 мм) малоболезненную язвочку, которую больные нередко вовсе не замечают. Язвочка имеет приподнятые края и покрытое темной корочкой дно, заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву манифестирует язвенно-гнойный конъюнктивит с регионарным лимфаденитом.
Конъюнктивит проявляется покраснением, отеком, болезненностью, ощущением песка в глазах, затем формируются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно, осложняясь дакриоциститом – воспалением слезного мешка вплоть до флегмоны, но, к счастью, встречается достаточно редко.
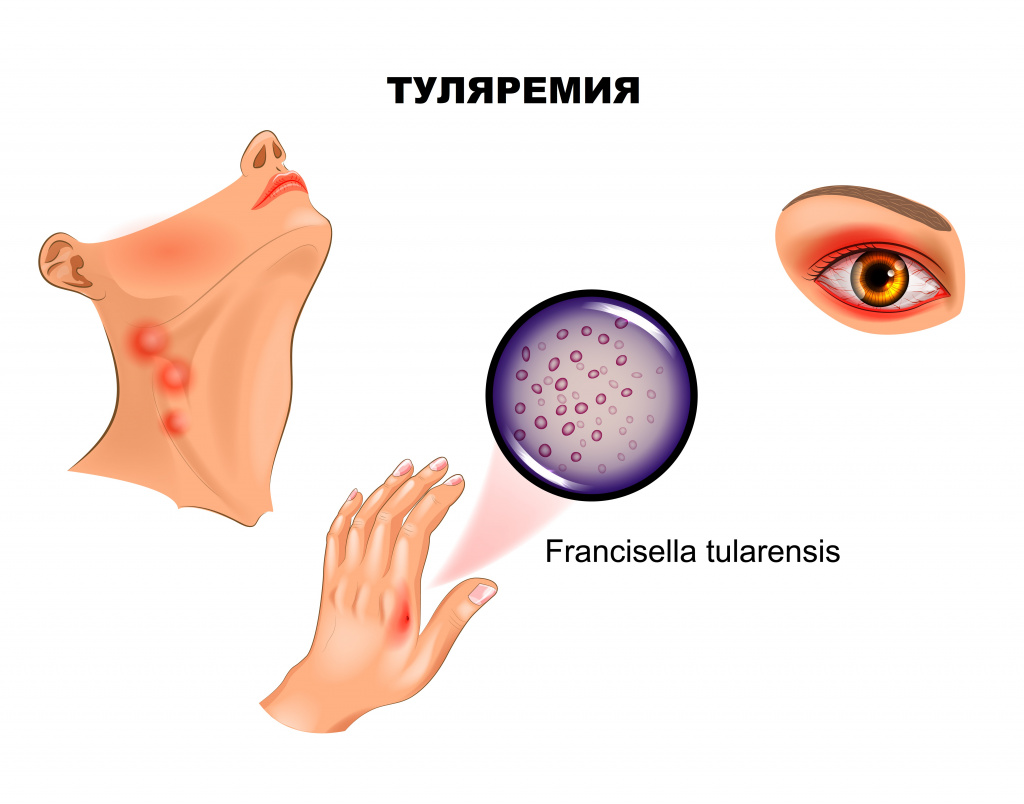
Ангинозно-бубонную форму регистрируют, если воротами инфекции служит слизистая глотки. Клинически проявляется болью в горле, дисфагией (затруднением глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания на миндалинах формируются язвы, а позднее – рубцы. Лимфаденит при этой форме туляремии развивается в околоушных, шейных и подчелюстных узлах.
При проникновении возбудителя с пищей или водой возникает абдоминальная форма. Для нее характерна боль в животе, тошнота (иногда рвота), отказ от пищи, диарея. Болезненность локализуется в области пупка, отмечается гепатоспленомегалия (увеличение печени и селезенки).
Легочная форма туляремии развивается при вдыхании пыли или аэрозоли, содержащих бактерии, и встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитический вариант (при поражении бронхиальных, паратрахеальных, средостенных лимфатических узлов) характеризуется сухим кашлем, умеренной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма имеет длительное, изнуряющее течение и признаки очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами (стойким расширением просвета бронхов), плевритом, абсцессами, вплоть до легочной гангрены.
При любой форме туляремии лихорадка держится не более 2-3 недель, и лишь в отдельных случаях – до нескольких месяцев.
В период выздоровления температура тела редко превышает 38°С, но присутствует астенический синдром (отсутствие сил).
Диагностика туляремии
Диагностические мероприятия начинаются с осмотра пациента. Внимание обращают на воспаленные лимфоузлы, повышенную температуру тела, пятна или язвы на коже или слизистых. При обнаружении этих симптомов врач собирает эпидемиологический анамнез: возможный контакт с грызунами, укусы насекомых, купание в открытых водоемах, употребление из них сырой воды.
-
Общий анализ крови. В начале болезни обычно определяется лейкопения (снижение количества лейкоцитов), а затем лейкоцитоз (увеличение количества лейкоцитов). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, взрастает уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Туляремия - природно-очаговая инфекция, передаваемая от животных.
Возбудитель заболевания - мелкая бактерия Francisella tularensis. Возбудитель туляремии характеризуется высокой устойчивостью в окружающей среде, особенно при низких температурах и высокой влажности (выживает при −30 °C, сохраняется во льду до 10 месяцев, в мороженом мясе до 3 месяцев), менее устойчив к высыханию (в шкурках павших от туляремии грызунов сохраняется до 1,5 месяцев при комнатной температуре и до 1 недели при температуре 30 °C). Остается жизнеспособным в речной воде при температуре 10 °C до 9 месяцев, в почве до 2,5-4 месяцев, на зерне, соломе при температуре −5 °C до 190 дней, при 8 °C до 2 месяцев, при 20-30°С до 3 недель. Длительно сохраняется в молоке, сливках при низких температурах. Малоустойчив к высоким температурам (при 60 °C погибает через 5-10 минут, при 100° С - в течение 1-2 минут), солнечному свету, УФ-лучам, дезинфицирующим средствам (растворы лизола, хлорамина, хлорной извести убивают его за 3-5 минут).
Природные очаги туляремии распространены на всех континентах Северного полушария в Европе, Азии и Северной Америке.
Рост заболеваемости наблюдается в годы повышения численности грызунов.
Носители палочки туляремии - зайцы, кролики, водяные крысы, полевки. В природных очагах периодически возникают эпизоотии. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путем (при дыхании - при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар и др.).
Клинические проявления заболевания.
Инкубационный период от нескольких часов до 3-7 дней. Различают бубонную, легочную и генерализованную (распространенную по организму) формы. Болезнь начинается остро с внезапного подъёма температуры до 38,5-40°С. Появляется резкая головная боль, головокружение, боли в мышцах ног, спины и поясничной области, потеря аппетита. В тяжелых случаях может быть рвота, носовые кровотечения. Характерны выраженная потливость, нарушение сна в виде бессонницы или наоборот сонливости. Часто наблюдается эйфория и повышение активности на фоне высокой температуры. Отмечается покраснение и отечность лица и конъюнктивы уже в первые дни болезни. Позднее на слизистой оболочке полости рта появляются точечные кровоизлияния. Язык обложен сероватым налетом. Характерный признак - увеличение различных лимфатических узлов, размеры которых могут быть от горошины до грецкого ореха. Боли в животе возможны при значительном увеличении лимфатических узлов брюшной полости. Со стороны сердечно-сосудистой системы отмечается урежение сердцебиений, снижение артериального давления. Лихорадка длится от 6 до 30 дней.
При бубонной форме туляремии возбудитель проникает через кожу, не оставляя следа, через 2-3 дня болезни развивается воспаление регионарных лимфатических узлов (лимфаденит). Бубоны мало болезненны и имеют чёткие контуры величиной до 5 см. В дальнейшем происходит либо размягчение бубона (1-4 мес.), либо его самопроизвольное вскрытие с выделением густого сливкообразного гноя и образованием туляремийного свища. Чаще поражаются подмышечные, паховые и бедренные лимфатические узлы. Язвенно-бубонная форма характеризуется наличием первичного поражения на месте входных ворот инфекции.
Глазо-бубонная форма развивается при попадании возбудителя на слизистые оболочки глаз. Типично появление пузырьковых разрастаний желтого цвета размером до просяного зерна на конъюнктиве. Бубон развивается в околоушных или подчелюстных областях, течение болезни длительное.
Ангинозно-бубонная форма возникает при первичном поражении слизистой оболочки миндалин, обычно одной. Встречается при пищевом пути заражения. Есть формы туляремии с преимущественным поражением внутренних органов.
Легочная форма - чаще регистрируется в осенне-зимний период.
Генерализованная форма протекает по типу общей инфекции с выраженным токсикозом, потерей сознания, бредом, сильной головной и мышечной болями.
Осложнения могут быть специфические (вторичная туляремийная пневмония, перитонит, перикардит, менингоэнцефалит), а также абсцессы, гангрены, обусловленные вторичной бактериальной флорой.
Диагностика основывается на кожноаллергической пробе и серологических (иммунологических) реакциях. Больных с туляремией или подозрением на неё следует госпитализировать.
Профилактика. Предусматривает контроль за природными очагами туляремии, своевременное выявление вспышек заболеваний среди диких животных, проведение мероприятий по борьбе с крысами и насекомыми.
В случае заболевания людей устанавливаются источники возбудителя инфекции и обстоятельства заражения. При водной вспышке необходимо запретить употребление некипяченой воды; при трансмиссивном заражении (укус насекомых) временно ограничивают посещение мест, где оно могло произойти
Специфическая профилактика (вакцинация) проводится живой туляремийной вакциной. Вакцина через 20-30 дней обеспечивает развитие иммунитета до 5 лет.
Прививкам подлежит население, проживающее на неблагополучных по туляремии территориях и выполняющие следующие виды работ: сельскохозяйственные, строительные, гидромелиоративные, работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательные, экспедиционные, дератизационные и дезинсекционные; по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
Читайте также:

