Как переносится ревакцинация акдс и полиомиелит
Обновлено: 23.04.2024
Отвечает Полибин Роман Владимирович
Для полного ответа на вопрос о том, что было с ребенком на вакцинацию против гепатита В в родильном доме и на последующие два введения АКДС необходимо проанализировать медицинскую документацию. На первый взгляд, возможно, имела место аллергическая реакция (если Вы имели ввиду отек слизистых оболочек) и местная реакция на АКДС. В настоящее время, с учетом того, что против полиомиелита девочка привита полностью, необходимо продолжить иммунизацию вакциной Инфанрикс (или АКДС) третье и четвертое введение с подготовкой противоаллергическими препаратами. При невозможности – АДС-вакциной. Можно за 30 минут до прививки ввести в/мышечно Супрастин в возрастной дозировке для профилактики острых аллергических реакций. Далее спланировать вакцинацию против гепатита В и кори, паротита, краснухи.
Моей дочке сейчас ровно 2 года. Из-за проблем с неврологией до года график прививок не соблюдался. 19.08.14 сделали пентаксим, почти через год 18.06.15 инфанрикс и полиомиелит. Третий инфанрикс сделать никак не можем - болела с небольшими перерывами всю зиму, сейчас аллергический коньюктивит долечиваем. Врач сказала, что в ближайшее время, т. е. в апреле надо обязательно сделать третью прививку, иначе "пропадет" коклюш. Права ли она и надо ли мне торопиться или спокойно долечить аллергию и продолжить прививки? И как быть с гемофильной инфекцией? Для информации: еще была БЦЖ в роддоме и год назад корь, краснуха, паротит. Гепатит В думаю сделать ближе к школе. Каковы мои дальнейшие действия и график прививания?
Отвечает Полибин Роман Владимирович
Учитывая длительные интервалы между Пентаксимом и Инфанриксом+ИПВ, третью прививку необходимо сделать в возможно кратчайшие сроки, но конечно не в период обострения аллергического конъюнктивита. Гемофильную инфекцию необходимо сделать однократно (в составе Пентаксима или Инфанрикса Гекса). Что касается прививки против Гепатита В, то по международным рекомендациям ее необходимо делать как можно в более раннем возрасте, так как чем младше ребенок, тем выше риск хронизации инфекции (хронического гепатита В с исходом в цирроз) при встрече с вирусом. Таким образом, график в данном случае может выглядеть так: третья прививка Инфанрикс Гекса (аАКДС-полиомиелит-гемофильная инфекция-Гепатит В), затем через 1 месяц второй Гепатит В и через 5 месяцев – третий.
Можно ли сделать прививки от полиомиелита и противо пневмококковую вместе?
Отвечает Харит Сусанна Михайловна
Да, сочетанная вакцинация разрешена. Обе прививки переносятся хорошо.
У моей дочери (3 года) есть две прививки убитой вакциной от полиомиелита. Какие у неё шансы заразиться полиомиелитом от привитых живой вакциной детей в детском саду?
Отвечает Харит Сусанна Михайловна
Минимальные скорее теоретические, риск не сформировать иммунитет после 2-х прививок ИПВ и заболеть вакциноассоциированным полиомиелитом менее 0, 0001%.
График прививок у нас нарушен, так первая прививка от полиомиелита (отечественная) сделана в 4 месяца, вторая такая же в 7 месяцев, в 1 г. 2 мес. в травм пункте была сделана экстренная прививка от столбняка, после чего в 1 г. и 3 мес. была сделана прививка Пентаксином (АКДС +полиомиелит +гемофильная инф.). Подскажите, пожалуйста, схему дальнейших прививок АКДС - чем лучше прививаться? И полиомиелита - какую лучше сделать, уколы или капли?
Отвечает Харит Сусанна Михайловна
Не очень понятно, какой на данный момент возраст ребенка. Предполагаем, что около 1.5 лет. Тогда вы можете привиться вновь Пентаксимом, через 2 месяца- вновь Пентаксим, через 1,5 месяца Инфанрикс или АКДС. В целом у ребенка должно быть пять прививок против полиомиелита (в любом возрате) и 4 введения коклюшных вакцин (к 4 годам).
Моей дочери 3 месяца и нам предстоит сделать прививку от коклюша, дифтерии, столбняка, полиомиелита и гемофильной инфекции. Подскажите пожалуйста можем ли мы поставить сейчас вакцину Пентаксим, а второе введение произвести через 2 месяца, а не 1,5? Насколько соблюдение точных сроков повторного введения влияет на эффективность вакцины?
Отвечает Полибин Роман Владимирович
Удлинение интервала до 2 месяцев при вакцинации Пентаксим допустимо.
Вакцинацию столбняк-полиомиелит-дифтерия-коклюш проводили импортной вакциной Инфанрикс. Сейчас нам 7 лет и нужна ревакцинация. Какую вакцину использовать в этом возрасте для ревакцинации? Можно ли также использовать импортную вакцину, Инфанрикс или Пентаксим?
Отвечает Харит Сусанна Михайловна
В вашем возрасте Инфанрикс и Пентаксим не прививают, только до 4-х лет, согласно национальному календарю прививок, после 6 лет вводится АДСм –вакцина против столбняка и дифтерии без коклюшного компонента. Летом 2017 года ожидается появление вакцины Адацел, которой можно прививать против коклюша детей школьного возраста и подростков.
Каков максимальный период может быть между второй и третьей вакцинацией от гепатита В? В роддоме от гепатита не прививали, начали самостоятельно в возрасте 8 месяцев - в июле 2015 первое введение, в августе 2015 второе введение. В ПК сказали, что третью можно сделать до июля 2016, но так получилось, что до июля уложиться не смогли. Как теперь быть, начинать комплекс прививок от гепатита заново?
Отвечает Харит Сусанна Михайловна
Сделайте сейчас третью прививку и через 1 мес. проверьте титр антител, если он будет более 10 МЕ/мл ничего больше делать не надо.
Сыну 7 лет, дата рождения август 2008. У него атопический дерматит, поэтому прививки делаем с большими интервалами, в период ремиссии. На данный момент: - БЦЖ в роддоме 1. 21.03.09 - имовакс полио 2. 28.08.09 - имовакс полио 3. 21.04.10 - имовакс полио 4. 12.06.10 - инфанрикс 5. 27.10.10 - инфанрикс 6. 06.05.11 - пентаксим (с гемофильной составляющей). Последняя Манту август 2015 г. Как продолжить прививки, чтобы полностью закрыть полиомиелит, коклюш, столбняк, дифтерию? И я ведь правильно помню, что сделанные прививки не пропадают, несмотря на большие интервалы? Т.е. Пентаксим последний не пропал? Заранее спасибо!
Отвечает Полибин Роман Владимирович
Необходимо понимать, что инфекции у детей с различными заболеваниями, в том числе аллергией протекают наиболее тяжело, могут провоцировать обострения, утяжелять течение основного заболевания. Пневмококк, например, является триггером бронхиальной астмы. Основной рекомендацией при вакцинации детей с аллергией является как раз максимальное использование комбинированных вакцин и сочетанной иммунизации, т.е. делать все необходимые прививки в один день, что минимизирует сенсибилизацию (аллергизацию) организма.
Что касается дальнейшего графика вакцинации, все сделанные прививки засчитываются. Мальчику далее следует провести ревакцинацию АДС-М (дифтерия-столбняк) + первую ревакцинацию против полиомиелита (ОПВ или ИПВ), через 2 месяца вторую ревакцинацию против полиомиелита (ОПВ или ИПВ), с которой можно сделать также прививку против пневмококковой инфекции (Превенар 13 или Пневмо 23). Кроме того, запланировать вакцинацию против кори, паротита, краснухи. Иммунизация против коклюша в России детям старше 4-х лет не предусмотрена.
Мне 31 год, знаю, что нужно делать ревакцинацию, но карты детской не сохранилось, а ведь появились и новые вакцины (которых в детстве не было, например, от ветрянки, которой я не болела). Какие прививки мне нужно сделать, какие можно объединить, есть ли какие-то бесплатные для взрослых? Слышала, что прививки от ВПЧ продлили до 45, так ли это? Нужно ли предварительно сдавать на наличие высоконкогенных типов ВПЧ?
Отвечает Полибин Роман Владимирович
Каждые 10 лет, начиная с 14 лет, проводится обязательная ревакцинация против дифтерии и столбняка (АДС-М). Если Вы пропустили сроки ревакцинации, может потребоваться вакцинация заново. Или можно оценить уровень специфического иммунного ответа по анализу крови на антитела к дифтерии и столбняку и в зависимости от полученных показателей спланировать прививки. Для взрослых также актуальна вакцинация против пневмококковой инфекции, клещевого энцефалита, гриппа ежегодно. Эти прививки должны предоставляться поликлиникой по месту жительства бесплатно. Вакцинация против ветряной оспы, в случае если Вы не болели ветрянкой, также будет иметь необходимость, однако не всегда можно получить ее бесплатно. Прививка против вируса паппиломы человека в настоящее время согласно инструкции применяется до 45 лет. Все вакцины сочетаются друг с другом.
В некоторых вакцинах используются вредные химические вещества в малых не смертельных дозах. Не накапливаются ли данные вещества в организме в течении плановой вакцинации и у всех ли без последствий они легко выводятся?
Отвечает Полибин Роман Владимирович
Добрый день! Моей дочери 7 лет. Из прививок только БЦЖ и первая от гепатита В. Их нам поставили в роддоме. С одного месяца у нее сильнейший атопический дерматит. Сейчас к нему прибавилась бронхиальная астма. Сильнейшая аллергия на все молочные и кисло-молочные продукты. Пример: даже если на кожу попадает молоко, моментально проявляется крапивница. Несколько раз увозили в больницу с отеком Квинке.
Также аллергия на яйца, злаки, пыльцу березы, сорных и луговых трав.
С возраста один месяц у нас медотвод от прививок. Поскольку кожа совершенно чистой не бывает - постоянно какие-то высыпания. Мы состоим на учете у дерматолога и аллерголога, соблюдаем все рекомендации. Постояно придерживамся базисной терапии, строго соблюдаем диету.
Скажите, пожалуйста, какие прививки нам все-таки можно ставить? И как обезопасить себя от аллергической реакции? И самое главное - атопический дерматит до конца с кожи не сходит, высыпания на том или ином месте проявляются постоянно,можно ли нам, в принципе, ставить прививки?
Если необходимо, могу предоставить дополнительную информацию, выписки, результаты анализов и проб.
Отвечает Полибин Роман Владимирович
Дети с различными заболеваниями, в том числе аллергией должны прививаться в первую очередь, так как инфекции протекают у них наиболее тяжело и могут вызывать осложнения. Так, дети и взрослые с бронхиальной астмой являются группой риска по пневмококковым инфекциям. Вакцинация против пневмококка является благоприятным фактором, улучшающим течение бронхиальной астмы за счет снижения частоты и тяжести приступов. Кроме того, такие заболевания как дифтерия и столбняк являются угрожающими жизни, а полиомиелит – инвалидизирующим заболеванием. Поэтому, вы должны настроиться и спланировать вакцинацию. Предлагаю вам для исключения туберкулезного процесса вместо реакции Манту сделать Диаскин-тест и затем начать вакцинацию с противопневмококковой вакцины (Пневмо 23). Продолжить основную иммунизацию против дифтерии, столбняка (АДС-М) и полиомиелита (ИПВ). Рекомендуется сочетанное введение всех вакцин. Прививки необходимо проводить, соблюдая диету, гипоаллергенный быт, базисную терапию по бронхиальной астме и атопическому дерматиту. Выбирать период, когда отсутствует цветение причинно-значимых растений, а состояние кожи – без ухудшения. В день вакцинации, учитывая наличие в анамнезе у ребенка острых аллергических реакций, за 30 минут до прививки можно ввести в/мышечно Супрастин в возрастной дозировке. Примерно в 10% случаев возможно обострение, но это не приводит к утяжелению (ухудшению) основного заболевания.
Подскажите, в 2 месяца поставили ребенку превенар. Сейчас ему 2 года. По какой схеме лучше поставить прививку от пневмококка сейчас?
Отвечает Харит Сусанна Михайловна
Однократно сделать Превенар.
сейчас(завтра) предлагают моему ребенку в СПб сделать ОПВ, ребенку 7 лет и 10 мес
9.04.10, 27.05.10, 12.08.10 (1г4м, 1г5м, 1г8м) имоваксполио
18.09.11 2г9м пентаксим
сейчас опв предлагают.
что лучше сделать опв или ипв? и каким препаратом.
Отвечает Харит Сусанна Михайловна
Возможно использование и той и другой вакцины – и инактивированной и живой. Живая вакцина – одна, а инактиврованная может быть применена или имоваксполио или полиорикс, они практически идентичны.
Ребенку 1 г 10 мес. В 6 мес. была сделана прививка Инфанрикс-Гекса, две недели назад прививка корь-краснуха-паротит. Ребенок начал ходить в детский сад, сейчас узнала, что в группе есть дети, которым некоторое время назад сделали живую вакцину от полиомиелита.
Представляет ли пребывание с такими детьми опасность для моего ребенка?
Когда и какую можно сделать прививку от полиомиелита нам сейчас? У меня выбор: поставить комплексную АКДС Инфанрикс или только полиомиелит, можно ли сделать прививку от полиомиелита через две недели после Приорикса?
Отвечает Харит Сусанна Михайловна
Для защиты от любых форм полиомиелита ребенок должен иметь как минимум 3 прививки. При вакцинации других детей живой оральной вакциной против полиомиелита непривитые или не полностью привитые дети высаживаются из детского сада на 60 дней для предупреждения развития вакциноассоциированного полиомиелита.
Нет, через 2 недели вы не можете начать прививки, интервал между прививками не меньше 1 месяца. Вам нужно сделать как минимум 2 прививки против полиомиелита прежде, чем ребенок будет защищен от этой инфекции. Т.е если ребенок привит дважды, то только через 1 месяц после последней прививки выработается достаточный иммунитет. Лучше привиться 2-х кратно с интервалом в 1,5 месяца АКДС+ ИПВ(Пентаксим, ИнфанриксГекса), через 6-9 месяцев делается ревакцинация. АКДС+ИПВ/ОПВ(Пентаксим). Прививка против гепатита В у вас пропала, но если вы будете прививаться ИнфанриксГекса дважды с интервалом в 1,5 месяца, 3ю прививку против гепатита В можно сделать через 6 месяцев от первой. Рекомендую сделать полный курс вакцинации, поскольку ребенок посещает детский сад (организованный коллектив) и практически не имеет никакой защиты от опасных и тяжелых инфекций.
Несмотря на существование массы противоречивых мнений, надежным средством избежать многих тяжелых заболеваний по-прежнему остается вакцинирование. В результате прививок у ребенка формируется устойчивый иммунитет против целого ряда серьезных инфекций.
В современности, когда многие вирусы и возбудители мутировали так, что смазанная клиническая картина не позволяет вовремя поставить правильный диагноз, драгоценное для лечения время может быть упущено. В результате создается серьезная угроза не только здоровью, но и жизни ребенка. Поэтому проблемы вакцинации и необходимости её планового проведения снова встали особенно остро.
Прививка и капли от полиомиелита: на страже здоровья детей
Одним из серьезных заболеваний, протекающих тяжело и дающих массу осложнений, является полиомиелит. При попадании внутрь его вирус поражает спинной мозг. В результате того, что в воспалительный процесс оказываются вовлеченными ключевые звенья центральной нервной системы, результатом болезни или её последствием может стать развитие паралича. Его проявления порой так и не проходят до конца, оставляя человека инвалидом на всю оставшуюся жизнь. Могут быть и ещё более страшные последствия: если вирусом поражается дыхательная система, это влечет за собой неизбежную смерть.
Для того, чтобы заразиться болезнью, достаточно контакта с носителем вируса. Возбудитель может быть передан через прикосновения или воздушно-капельным путем. Заболевание очень заразно. Особенно восприимчивы к нему маленькие дети, преимущественно, в возрасте до 7 лет. Поэтому лучшим средством уберечь ребенка от опасной инфекции в этом случае, безусловно, является прививка.
Активные противники вакцинации утверждают, что практически все современные страны отказались от нее, но все это предрассудки. Прививки против полиомиелита были разработаны и стали активно применяться в мировой педиатрии с середины прошлого века и проведенные статистические и научные исследования подтверждают их эффективность: с ростом количества привитых детей распространение заболевания почти прекращается.
В числе наиболее проблемных с этой точки зрения регионов - азиатские страны с низким уровнем жизни и качеством медицины. Именно выходцы из этих государств составляют основной процент трудовых мигрантов в современной России. Так вирус может попасть в среду обитания российских детей. А их родители в это время утверждают, что вакцинирование - прошлый век, а потому малыши не только не нуждаются в нем, а должны быть полностью ограждены в связи с большим количеством серьезных осложнений. В результате возникает огромная опасность, угрожающая жизни и здоровью самых маленьких и незащищенных российских граждан.
Особенности и этапы вакцинирования
График вакцинирования от полиомиелита утвержден в соответствии с национальным календарем прививок, который действует в России. Согласно его содержанию, эти сроки определены как 3, 4.5 и 6 месяцев. После этого в возрасте 1,5 лет (18 месяцев) назначается первая ревакцинация, а в 20 месяцев - вторая ревакцинация прививки. В 14 лет проводится третья ревакцинация.
АКДС. Делает Россия, Биомед.
Тетракок. Франция. Профилактика коклюша, дифтерии, столбняка, полиомиелита. Классическая АКДС-вакцина
Бубо-М. Россия. Вакцина от дифтерии, столбняка и гепатита В.
Имовакс. Франция. Профилактика дифтерии и столбняка.
АДС-анатоксин. Россия. Профилактика дифтерии и стобняка, если нельзя вводить ребенку коклюшный компонент.
Имовакс Полио. Франция. Инактивированная вакцина против полиомиелита.
Вакцина полиомиелитная пероральная 1, 2, 3 типов. Живая вакцина! Содержит ослабленные вирусы. Внимание! После такой вакцины нельзя привитому ребенку контактировать с непривитым, в течение 2 недель возможно заражение, так как вакцина живая.
В соответствии с особенностями используемого препарата, применяются инактивированная и оральная живая вакцина. Они различаются, как составом компонентов, так и формой введения:
В числе элементов инактивированной неживой вакцины, в соответствии с её названием - убитые возбудители заболевания. Такой препарат вводится внутримышечно или подкожно. При его использовании гарантировано формирование общего иммунитета к инфекции, однако, по мнению исследователей, он будет менее сильным, чем при введении живой вакцины.
В составе последней, в свою очередь - ослабленные вирусы полиомиелита. Они вводятся в виде раствора оральным путем. После того, как препарат поступает в кишечник, формируется местный иммунитет, который представляет собой надежную защиту против болезни.
Грудничкам до года капли вводятся на корень языка. Это связано с тем, что именно в этой части находятся лимфоидные фолликулы. Детям более старшего возраста капли наносятся на поверхность небной миндалины, с которой и начинается реакция и формируется иммунный ответ на введение препарата. Кроме того, на выбранных областях отсутствуют совсем или минимально скопление рецепторов, соответственно, мала вероятность того, что ребенок быстро распробует неприятный вкус и выплюнет препарат или, наоборот, проглотит его слишком рано.
Вакцина закапывается с помощью специальной пластиковой капельницы или с использованием шприца без иголки. В зависимости от дозировки основного компонента в растворе вводится 2 или 4 капли. При однократном срыгивании препарат дается ещё раз, при повторении подобной реакции – вакцинация повторяется через полтора месяца.
Главным недостатком использования данной формы вакцины является ряд существующих ограничений: в частности, в течение одного часа после прививки нельзя ни есть, ни пить. Если во время этого же промежутка ребенка вырвало, необходимо повторное введение. У данного вида вакцин, кроме этого, имеется и ещё одно полезное качество – с их помощью в организме продуцируется развитие отдельных веществ, обладающих защитными функциями. В результате в косвенной форме формируются барьеры от некоторых вирусных инфекций кишечника.
В соответствии с тем, что сроки вакцинирования против полиомиелита первоначально совпадают со временем проведения ещё одной важной прививки – АКДС, предупреждающей развитие коклюша, дифтерии и столбняка, оба направления совмещаются. В зависимости от того, какая вакцина используется для АКДС, необходимость в ещё одном уколе или дополнительном оральном приеме препарата может отпасть. В настоящее время разработаны и используются две вакцины, которые позволяют совместить обе прививки в одном уколе – это Пентаксим и Тетракок. Первый препарат представляет собой комплексную вакцину, которая позволяет предупредить заражение не только столбняком, дифтерией и коклюшем, но и полиомиелитом, а также гемофильной инфекцией. Вторая совмещает в себе вакцину АКДС и против полиомиелита. При использовании любого другого препарата одновременно с прививкой АКДС ставится второй укол или даются капли от полиомиелита.
В числе противопоказаний для проведения прививки выделяются следующие основания:
возникновение неврологических расстройств при предыдущей вакцинации;
выявление первичных иммунодефицитных состояний;
наличие злокачественных новообразований;
обострение хронических заболеваний;
прохождение ребенком иммуноподавляющей терапии (прививка запрещена также в течение полугода после её завершения);
острые респираторные или иные заболевания на момент предполагаемой вакцинации.
Педиатр должен быть обязательно предупрежден о любом возможном противопоказании. Решение о подтверждении или отмене прививки принимается индивидуально в каждом конкретном случае. Дети до года не должны иметь противопоказаний и от узких специалистов, прежде всего, невролога. Малейшее недомогание, тем более, обострение хронических заболеваний должно стать поводом для медицинского отвода.
Реакция на прививку против полиомиелита
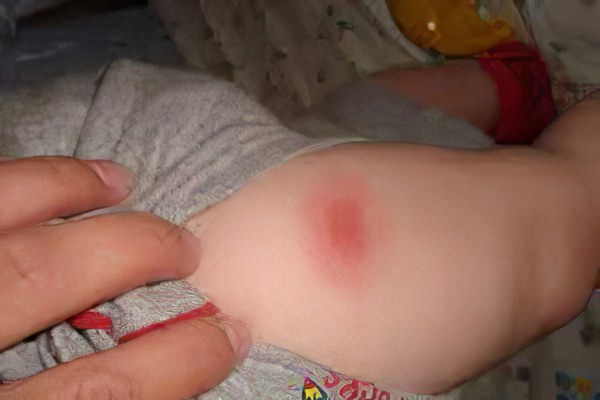
В числе нормальных побочныхэффектов её применения возможно возникновение:
незначительных расстройств кишечника, которые продолжаются в течение одних - максимум двух суток, и проходят самостоятельно;
В числе редких осложнений, вероятность которых минимальна, но, тем не менее, существует – развитие болезни, против которой ребенок и был изначально привит. Одной из главных причин подобного явления педиатры называют серьезно ослабленный иммунитет. Если заболевание развивается как результат поступления в организм ослабленных возбудителей в составе прививки, оно называется вакциноассоциированным полиомиелитом (или, сокращенно, ВАП).
Основным средством исключить подобную вероятность абсолютно, является предварительная проверка иммунного статуса ребенка, которая выявит противопоказания, если они существуют. В случае наличия любых нарушений иммунитета стоит временно отказаться от использования живых вакцин в целом. То же самое рекомендуется и в том случае, если присутствуют проблемы желудочно-кишечного тракта. При несбалансированной микрофлоре ослабленного кишечника любой из вводимых возбудителей может дать картину, противоположную ожидаемому результату.
В числе возможных побочных эффектов, которые не требуют экстренной медицинской помощи, также выделяются: повышенная возбудимость и нервозность, повышение температуры тела до 38 – 38,5°C, боль и отек в месте инъекции, тошнота, однократная рвота.
Однако немедленная госпитализация и срочная медицинская помощь необходима при проявлении следующих симптомов:
проявления адинамии и необычной вялости;
внезапные затруднения дыхания, одышка;
возникновение крапивницы, сильного зуда;
сильная отечность, в том числе лица и глаз;
повышение температуры выше 39°C.
Если серьезных последствий после вакцинирования не наблюдается, ни прогулки, ни тем более купание ребенка не противопоказаны.
Температура после прививки полиомиелита
Гипертермия может возникнуть как в течение нескольких часов после прививки, так и через два-три дня после поступления препарата в организм. Такая температура тела может сохраниться в течение двух-трех суток. В некоторых случаях она держится до двух недель. Если повышение температуры не сопровождается прочими видами реакции и не беспокоит малыша, снижать её дополнительно не стоит. Однако применение жаропонижающих средств возможно.
Последствия прививки от полиомиелита
Последствия прививки от полиомиелита, несмотря на наличие рисков развития осложнений, не так страшны, как возможные результаты самого заболевания для ребенка, не прошедшего вакцинирование. В этом случае родители должны помнить, что риски в определенной степени свойственны любым сферам человеческой жизни, и застраховаться от них абсолютно невозможно. Но опасность, которой подвергается ребенок, не привитый от самых опасных инфекций – во стократ превышает все возможные страхи возникновения сильных аллергических реакций или мифические слухи о частых случаях развития ВАП. Стоит помнить, что по статистике вакциноассоциированный полиомиелит развивается в одном случае на три миллиона прививок. Нетрудно подсчитать, насколько мала эта вероятность. Тогда как возможность остаться инвалидом или даже погибнуть в случае попадания вируса в организм, напротив, очень велика.
Стоит также знать, что в течение определенного времени дети, привитые живой вакциной, могут выступать носителями заболевания. В этом случае контакты с ними совершенно безопасны для здоровых и привитых детей и взрослых. При наличии же иммунодефицита у тех, кто не получал инактивированную вакцину, подобное взаимодействие может грозить развитием ВАП. Такие дети или взрослые при проведении всеобщей оральной вакцинации нуждаются во временном карантине
Итак, любые возможные осложнения, в соответствии с их редкостью и тем, что все они объясняются состоянием здоровья, ослабленным иммунитетом, никак не перевешивают по уровню риска тех страшных последствий полиомиелита, которые наступают в случае, если вирус поражает организм не привитого ранее ребенка.


Всемирная организация здравоохранения признала прививки одним из самых эффективных и безопасных средств для профилактики инфекционных заболеваний. После массового введения вакцинации процент детской заболеваемость и смертности упал в несколько десятков раз. Однако, несмотря на высокое качество современных вакцинальных препаратов, как и у любого другого вида медицинского вмешательства, у прививок есть как противопоказания так и осложнения после их применения.
В подавляющем большинстве случаев, ребенок переносит прививки абсолютно бессимптомно, или с незначительными изменениями в состоянии. Однако, любой маме стоит знать, что может случиться с ребенком после прививки, и как ему можно помочь.
В первую очередь, следует различать поствакцинальные реакции и поствакцинальные осложнения.
Поствакцинальная реакция – ответная реакция организма ребенка на введение вакцины.
Поствакцинальные реакции обычно:
- не продолжительные (в зависимости от типа вакцины, от 1 до 5 дней);
- не стойкие (всегда проходят самостоятельно без постороннего вмешательства);
- не приводят к последствиям для здоровья ребенка;
- зависят от типа вакцины. Так для живых вакцин характерны специфические реакции, сходные по клинике с легким течением заболевания. Для не живых – реакции менее выражены.
Поствакцинальные реакции бывают:
- Местные: покраснение, отек, уплотнение места введения, болезненность в месте введения.
При этом, размер покраснения не должен превышать 8 см в диаметре, а размер отека – 5 см. Если местная реакция более выраженная, стоит рассмотреть замену вакцинального препарата на другой, если это возможно. Болезненность в месте введения прививки может сохраняться первые 1-3 дня. Если боль беспокоит малыша и мешает ему спать, можно дать ему обезболивающее, порекомендованное лечащим врачом, в дозировке, соответствующей возрасту.
Местные реакции чаще возникают на повторное введение вакцин. Такие реакции характерны для введения прививки АКДС (до 50% всех прививок), пневмококковой (примерно 20%). Другие прививки вызывают реакцию лишь в 5-15% случаев.
Из живых вакцин местные поствакцинальные реакции характерны для прививки от туберкулеза (БЦЖ). Через 6-8 месяцев после прививки место введения вакцины воспаляется, образуется гнойничок, а затем корочка. После отпадания корочки формируется рубчик (примерно на 3-й месяц после прививки), который остается на всю жизнь. Степень воспаления у разных малышей разная. У некоторых деток рубчик совсем незначительный, у других – довольно крупный. Кроме того, местные реакции характерны для вакцины от туляримии, которая входит в календарь прививок по эпидпоказаниям.
- Общие: недомогание, капризность, нарушение сна, потеря аппетита, повышение температуры.
При этом общие реакции проходят за 1-3 дня. Высокая температура у ребенка может наблюдаться на следующий день, иногда через день. Обычно не достигает высоких цифр, до 38,5*С, и проходит самостоятельно. Если при этом ребенок плохо себя чувствует - вялый, сонливый, плохо спит, жалуется на слабость мышц и ломоту в суставах, капризничает, то можно дать ему жаропонижающий препарат в возрастных дозах.
Очень высокая температура встречается редко. Еще в более редких случаях, такая температура сопровождается фебрильными судорогами. Это судороги, которые возникают у ребенка в ответ на повышение температуры. Причиной их появления, служит не сама вакцина, а особенность работы нервной системы организма ребенка. То есть, с такой же вероятностью у малыша фебрильные судороги, могут возникнуть и после любой инфекции, сопровождающейся повышением температуры.
Дети у которых после прививки было повышение температуры с фебрильными судорогами, обязательно должны быть осмотрены педиатром и неврологом. Прививки в таких случаях вводятся с осторожностью. Живые вакцины, при возможности, заменяются на инактивированные или субъединичные.
Специфические реакции характерные для вакцин из национального календаря прививок:
- реакции на прививку от кори. На 7-12 день после введения вакцины может подняться температура, обычно не требующая использование жаропонижающего. Может сохраняться 1-3 дня. Примерно у 2% малышей после прививки может появиться характерная коревая сыпь;
- реакции на прививку от краснухи. На 6-14 день от прививки может появиться незначительное повышение температуры, иногда с насморком, першением в горле, и конъюнктивитом. Все проходит самостоятельно через несколько дней;
- реакции на прививку от эпидемического паротита. На 5-15 день от прививки может незначительно повыситься температура и появиться легкое недомогание. Примерно месяц после прививки есть риск бессимптомного незначительного увеличения слюнных желез.
Специфические реакции характерные для вакцин не входящих в национальный календарь:
- реакции на прививку от ветряной оспы. В течении 3-х недель после прививки возможно появление характерных элементов ветряночной сыпи (не более 10 штук), незначительное повышение температуры;
- реакции на прививку от ротавирусной инфекции. После применения вакцины может наблюдаться повышение температуры, быстро проходящие рвота и диарея.
Поствакцинальные осложнения
Поствакцинальные осложнения наблюдаются очень редко. В среднем с частотой — 1 на несколько сотен тысяч детей получивших прививку. Тяжелые осложнения – 1 на несколько миллионов.
Осложнения после прививки делятся на несколько больших групп:
- Реакция на компоненты прививки. К таким реакциям относится:
- развитие острой аллергической реакции: отека Квинке, крапивницы, анафилактического шока. Чаще всего эти состояния протекают без последствий, при условии своевременного и правильного оказания помощи;
- пронзительный крик. Возникает чаще, после АКДС. Через 2-8 часов после прививки ребенок громко плачет, с переходом на визг, в течении примерно 3-х часов. Очень неприятное для родителей осложнение, но оно ни чем не грозит малышу.
- резкая мышечная слабость, проходящая самостоятельно. Возникает примерно через 1-3 часа после прививки.
- Реакции, обусловленные качеством прививки. Сюда входят изменения, которые возникают вследствие нарушения условий производства, хранения, транспортировки вакцин. При применении таких прививок может происходить:
- потеря активности вакцины (иммунитет не формируется);
- повышение риска выраженных местных реакций;
- острые воспалительные изменения (абсцессы или флегмоны). Такое бывает при нарушении стерильности препарата.
- Реакции, обусловленные нарушением правил введения препарата. Такая реакция характерна для вакцины БЦЖ. При неверном введении ее внутримышечно, или подкожно, а не внутрикожно, может развиться абсцесс. При введении вакцины в ягодичную мышцу, вместо большеберцовой или дельтовидной, усиливается риск травмы седалищного нерва и развития воспаления подкожной жировой клетчатки. При нарушении правил антисептики может развиться острое местное или общее воспаление. Бывает такое, что вакцины предназначенные для приема через рот, вводятся инъекционно. Это грозит выраженными местными или общими реакциями.
- Заболевания спровоцированные прививкой. Такие осложнения, с большой вероятностью, развились бы у малыша и позже, вне связи с прививкой, вызванные другими факторами. Например, перенесенной инфекцией.
К ним относятся: артриты, тромбоцитопеническая пурпура, аутоиммунные заболевания, иммунодефицитные состояния. Отдельно стоит сказать, что у детей с иммунодефицитами введение вакцины может спровоцировать развитие тяжелых состояний: вакцинассоциированный полиомиелит, БЦЖ-остеомиелит, развитие генерализованной БЦЖ-инфекци, вакцинассоциированый энцефалит, менингит. Однако все эти осложнения редки, даже у детей с ииммунодефицитами. Нужно понимать, что у этой группы детей любое из инфекционных заболеваний будет нести гораздо более выраженные последствия, чем прививка от них. Поэтому, детям с иммунодефицитами прививки не отмененяют полностью, а проводят с осторожностью, по индивидуальному календарю и с учетом состояния ребенка.
Что можно сделать, что бы уменьшить риск осложнений после прививки?
До проведения вакцинации ребенок должен быть осмотрен и обследован врачом. Еще в период беременности, плод обследуют разными методами на предмет заболеваний и аномалий развития. Мама четко должна проходить все обследования, предлагаемые доктором, во время беременности. До прививки, детей в роддоме осматривает врач-неонатолог. При выявлении подозрительных состояний, вакцинация не проводится, назначаются дополнительные обследования. Только после них, при отсутствии противопоказаний, ребенок может быть привит. Кроме того, в роддоме проводится скрининг всех новорожденных на самые частые генетические аномалии. Родителям не стоит отказываться от проведения обследования.
Прививки в поликлинике проводят только после осмотра врача и измерения температуры. Мама может сама предварительно померить температуру малышу дома, перед тем, как прийти в поликлинику. Если возникает подозрение, что ребенок не здоров, имеет смысл отложить прививку на несколько дней и понаблюдать за ребенком. Детки, которые не наблюдаются педиатром регулярно, должны быть обследованы перед прививкой (общий анализ мочи и крови). У детей с хроническими заболеваниями, нужно убедиться в наличии ремиссии. Обычно их осматривают профильные специалисты и при необходимости обследуют. Не стоит полностью отказываться от прививок у детей с тяжелыми хроническими заболеваниями. Для них нужно составлять индивидуальный календарь. Такие дети имеют большой риск осложнений инфекционных заболеваний. Детям имеющим аллергические заболевания, перед вакцинацией необходимо постараться исключить контакт с аллергеном.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
5 Мифов о прививках
Среди родителей бытует очень много мифов о том, что может произойти после прививки. Часто такая связь или выдумана или, предполагалась раньше, но уже опровергнута медиками в многочисленных исследованиях.
- Прививки вызывают аутизм. Такая связь не была доказана в исследовании с более чем 500 000 испытуемых.
- Прививки вызывают онкологические заболевания. Напротив, доказано, что некоторые вакцины приводят к выраженному снижению частоты онкологии. Например, вакцина от гепатита В, снижает риск рака печени, а прививка от вируса папилломы человека – рака шейки матки.
- Прививки вызывают аллергические заболевания. Прививки не повышают риск аллергических реакций, а так же бронхиальной астмы или атопического дерматита. Прививка от пневмококковой инфекции, гриппа, БЦЖ, АКДС напротив - снижает частоту возникновения бронхиальной астмы.
- Прививки вызывают сахарный диабет. Напротив, в исследованиях подтвержден эффект коклюшно-паротитно-коревой вакцины в профилактике развития сахарного диабета 1 типа.
- Прививки вызывают синдром внезапной младенческой смерти. Частота проявления синдрома максимальна в период 1-3 месяцев. В этот период малыш обычно получает первые прививки. Отсюда возникло неверное мнение. На самом деле в исследованиях такой зависимости не выявили.
Когда прививки делать нельзя?
Абсолютным противопоказание является острое инфекционное заболевание, обострение хронического и тяжелый первичный иммунодефицит. Надо отметить, что по жизненным показаниям, прививка может быть сделана и в этом случае. Например, вакцина от бешенства. Она вводится без всяких противопоказаний, если известно, что животное, укусившее ребенка, было инфицировано.

Вакцина АКДС – это прививка, включающая в себя компоненты для создания иммунитета от трех инфекций: коклюша, дифтерии и столбняка. Введение всех доз вакцины АКДС и АДС, предусмотренных календарем прививок помогает создать пожизненную защиту от столбняка и дифтерии. Особенно важно защитить от коклюша маленьких детей. Они болеют гораздо тяжелее взрослых.
Для начала рассмотрим заболевания, против которых направлена вакцина АКДС. Это даст возможность адекватно оценить необходимость вакцинации и поможет каждому родителю в принятии правильного решения.
Дифтерия
Дифтерия – это бактериальная инфекция, для которой характерны специфические изменения в ротоглотке и выраженный токсический синдром. Дифтерия передается воздушно-капельным путем (от больного или носителя при дыхании), реже контактным (с загрязненных предметов). Заражение наступает примерно на 2-10 день от момента контакта.
Для дифтерии характерны выраженные изменения в ротоглотке. Горло краснеет, затем покрывается плотной фибриновой пленкой, которая тяжело отделяется со слизистых оболочек, и иногда затрудняет дыхание. Дифтерия гортани сопровождается осиплостью и потерей голоса, затруднением дыхания, в некоторых случаях кровотечением.
Дифтерийная палочка – возбудитель инфекции, способна продуцировать токсин. Под его влиянием в организме развивается токсический синдром – отек верхних дыхательных путей, подкожно-жировой клетчатки. При этом у больных выраженно плохое самочувствие: высокая температура, затрудненное дыхание, головные боли. Кроме того, заболевание часто осложняется миокардитами и патологией нервной системы (энцефалит). Для лечения дифтерии применяют антибиотики, а также антитоксическую сыворотку или иммуноглобулин.
Коклюш
Коклюш – инфекционное заболевание, передающееся воздушно-капельным путем. Оно проявляется длительным, интенсивным, навязчивым кашлем. Инкубационный период у коклюша длится от 1-й до 2-х недель. После развития заболевания больной может являться источником инфекции до месяца. Кроме того, возможно бессимптомное носительство.
У детей до года инфекция коклюша часто приводит к приступам остановки дыхания. А на этом фоне развиваются осложнения со стороны нервной и сердечно-сосудистой системы. У детей старшего возраста, заболевание начинается с симптомов обычной простуды: повышения температуры, насморка, кашля, покраснения горла. Затем развивается длительный мучительный приступообразный кашель. Приступы иногда сопровождаются рвотой, кровоизлияниями в кожу лица и конъюнктиву, слюно и слезотечением, вздутием вен шеи. Длится такой кашель может до полугода.
Для лечения коклюша используют антибактериальные препараты. Однако, они могут быть эффективны только в начальный период, когда коклюш практически невозможно отличить от других ОРВИ. В период приступообразного кашля антибиотикотерапия не эффективна. Лечение проводится симптоматически и практически не может повлиять на длительность кашля.
Коклюш чрезвычайно заразен. Им заболевают до 95% контактировавших не привитых. Даже сейчас, на фоне всеобщей вакцинации, случаи коклюша нередки. Особенно опасно заболевание у малышей, еще не успевших получить прививку по какой-то причине.
Столбняк
Столбняк – тяжелая бактериальная инфекция с контактным механизмом передачи, для которой характерно поражение нервной системы с развитием судорог и тонического напряжения мышц. Инфекция передается контактным путем. Микроб широко распространён в природе, особенно в сельскохозяйственных районах. Его находят в почве, воде, домашней пыли. Часто он является обитателем кишечника животных, иногда человека. Столбнячная палочка может образовывать споры, которые устойчивы к воздействию высоких и низких температур, растворов антисептиков.
Свои патогенные свойства столбнячная палочка приобретает в отсутствии кислорода (анаэробной среде). Попадая в рану с загрязненных поверхностей, микроб начинает размножаться и выделять токсин. Токсин через кровь попадает в нервную систему. Развивается клиническая картина. От заражения до первых симптомов проходит примерно от 1-й до 3-х недель. Вначале поражаются мышцы лица и головы – происходит резкий спазм мускулатуры. Затем изменения переходят на туловище и конечности, появляются судороги. Мышечные сокращения могут быть настолько интенсивными, что травмируют суставы и связки. Нередки поражения мышц сердца и дыхательных путей.
В современных условиях пациент погибает от столбняка примерно в 20% случаев. Особенно опасна инфекция у детей первого года жизни. Летальность достигает 90-95%. Своевременное лечение позволяет снизить летальность и уменьшит проявления болезни. Однако, даже при его применении выздоровление наступает только после 2-4 месяцев, некоторые последствия остаются необратимые для нервной системы.
Столбняк очень опасная инфекция. До сих пор встретить споры столбнячной палочки в природе не редкость.
Какие бывают прививки от коклюша, дифтерии и столбняка?
Когда делают прививку АКДС?
Согласно национальному календарю прививка АКДС делается в 3 месяца, 4,5 месяца и 6 месяцев. Ревакцинацию делают в 18 месяцев. Вторая ревакцинация в 6-7 лет проводится без коклюшного компонента. Третья – в 14 лет, а затем каждые 10 лет – также без добавления коклюшного компонента.
Как быть, если прививка АКДС не была сделана вовремя?
Если прививки не доделаны, календарь продолжают с теми же промежутками, которые указаны в календаре. Вторую вакцину делают не менее чем, через 1,5 месяца от первой. Третью не менее чем через 1,5 месяца от второй. Ревакцинация не менее, чем через 12 месяцев от последней прививки.
Прививку АКДС делают до 4-х лет. После 4-х делают АаКДС (в этом случае интервал между третьей прививкой и ревакцинацией может быть сокращен до 6 месяцев).
Какие осложнения могут быть после прививки АКДС?
АКДС одна из наиболее реактогенных прививок в календаре. Стоит ли ее бояться и отказываться от нее?
Действительно, после введения АКДС часто встречаются побочные реакции:
К тяжелым и редко встречающимся осложнениям после прививки можно отнести:
- Острые аллергические реакции. Сразу после прививки маме с малышом рекомендуют провести около получаса в стенах медицинского учреждения.
- Гипотензивно-гипореспонсивный синдром. Его риск имеется примерно первые 12 часов после прививки. Ребенок резко бледнеет, становится вялый, заторможенный. Это осложнение не требует лечения, проходит само, но при нем необходимо наблюдение врача. Гипотензивно-гипореспонсивный синдром после прививки АКДС ставит вопрос о дальнейшей вакцинации.
Чтобы уменьшить риск тяжелых побочных реакций рекомендуют осмотр перед вакцинацией. Ребенок перед прививкой не должен быть болен острой респираторной инфекцией. Хронические заболевания должны быть в стадии ремиссии. При необходимости лечащий врач может назначить ребенку с хроническим заболеванием лечение на время вакцинации.

Вакцина от трех инфекций – кори, краснухи и эпидемического паротита согласно национальному календарю прививок, делается в одни и те же сроки. Иногда эту прививку делают одним уколом, иногда двумя. В чем разницу этих подходов, и какие противопоказания есть у этих вакцин — читайте в нашей статье.
Корь - острая вирусная инфекция, которая характеризуется повышением температуры, развитием катаральных явлений и появлением специфической сыпи. Корь очень заразна. Передается от человека к человеку воздушно-капельным путем. Болезнь развивается примерно через 10 дней после контакта.
Проявления болезни начинаются с повышения температуры, насморка, кашля. Развивается конъюнктивит и светобоязнь. Примерно с 4 дня болезни появляется характерная сыпь на слизистых оболочках полости рта и на коже. Сыпь на коже появляется этапами начиная с головы. Затем переходит на туловище, руки и ноги. К 4 дню сыпь начинает темнеть и шелушиться. После сходит в той же последовательности, в которой появлялась. Специфического лечения кори не существует. Осложнения инфекции возникают примерно в четверти случаев заболевания. К ним относятся: бронхиты, синуситы, пневмонии и энцефалиты.
Краснуха – вирусная инфекция, для которой характерны неяркие катаральные явления и появление сыпи. Краснуха имеет длительный инкубационный период. От инфицирования до развития болезни проходит 2-4 недели. При этом человек становится заразным уже в середине инкубационного периода и остается заразным после схода краснушной сыпи. Первые симптомы заболевания неспецифические – незначительное повышение температуры, легкий насморк, слабость, увеличение лимфоузлов. Примерно через 2 дня болезни появляется характерная мелкоточечная яркая сыпь. Сначала на голове, затем постепенно спускается на конечности. Через несколько дней сыпь проходит самостоятельно бесследно. Краснуха у детей обычно протекает не тяжело. Редко приводит к осложнениям.
Краснуха имеет легкое течение у детей. Однако, в связи с тем, что больной длительно заразен, даже не имея клиники, краснуха легко распространяется. Инфицирование краснухой чрезвычайно опасно для беременных женщин, особенно в первом триместре беременности. Примерно в четверти случаев у женщин, перенесших краснуху, рождаются малыши с той или иной тяжелой патологией. Самая частая из них – врожденная катаракта (нарушение зрения, вплоть до слепоты).
Эпидемический паротит (свинка) – острое инфекционное заболевание, характеризующееся поражением желез внутренней секреции (чаще околоушной слюнной железы). Вирус передается воздушно-капельным, реже контактным (с зараженных поверхностей) путем. Болезнь имеет длительный инкубационный период – примерно 16-18 дней. При этом с середины инкубационного периода ребенок может быть заразен. Болезнь начинается с незначительного повышения температуры, общей слабости, сухого кашля. На 2-3 день увеличиваются околоушные слюнные железы. Примерно через неделю, размер желез начинает уменьшаться и больной выздоравливает. В некоторых случаях, выздоровления не происходит, появляются осложнения – поражение поджелудочной, молочной или половых желез, нервной системы, нарушением слуха.Важно отметить, что эпидемический паротит не имеет специфического лечения.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Эпидемический паротит чаще течет не тяжело и редко дает осложнения. Но эти осложнения сохраняются на всю жизнь. К ним относится бесплодие, глухота или развитие сахарного диабета. Кроме того, у переболевших эпидемическим паротитом, не всегда развивается иммунитет. Может возникнуть повторное заболевание во взрослом возрасте. Риск развития осложнений у взрослых значительно повышается.
Какие бывают прививки от кори, краснухи и эпидемического паротита?
Среди вакцин выделяют:
- моновакцины. Отдельно паротитную, коревую и краснушную;
- дивакцины. В нашей стране распространена паротитно-коревая вакцина;
Когда делают прививку от кори, краснухи и эпидемического паротита?
Согласно национальному календарю прививок вакцину (или 2 вакцины, отдельно краснушную и паротитно-коревую) вводят в 12 месяцев. Этот возраст выбран потому, что примерно до 11 месяцев у ребенка может сохраняться иммунитет, переданный внутриутробно от матери.
Вторую вакцинацию делают в 6 лет. Повторное введение рекомендовано потому, что первая прививка дает примерно 70 – 80% защиты от инфекции. Повторная вакцинация повышает уровень защиты примерно до 95%.
Отдельно календарем предусмотрена прививка для девушек от 18 до 25 лет. С целью предотвращения развития врожденной краснухи у детей.
Прививка от краснухи и беременность.
Доказано, что антитела после прививки от краснухи сохраняется примерно 10 – 20 лет.
- Если женщина, планирующая беременность, уверена, что она была привита не более, чем 10 лет назад, при этом за всю свою жизнь получила не менее 2-х прививок, она может спокойно планировать беременность.
- Второй вариант, если женщина не была привита, график вакцинации был незакончен или она не знает, какие прививки были сделаны и когда. Перед тем, как планировать беременность лучше сделать прививку от краснухи.
- Если женщина была привита двукратно, но после прививки прошло больше 10 лет. В этом случае перед тем как планировать беременность, можно сдать анализ крови на антитела. Если уровень антител будет достаточным, можно планировать беременность. В случае снижения уровня антител или их отсутствия, женщине рекомендуют сделать прививку.
Как быть, если прививки от кори, краснухи и эпидемического паротита не были сделаны вовремя?
Детям, не получившим ни одной прививки, после годовалого возраста также рекомендуют двукратное введение вакцины. Вторая прививка делается минимум через 6 месяцев от первой. Для прививки от краснухи время между первой и второй вакциной можно сократить до 3-х месяцев. Согласно национальному календарю, прививка от кори, краснухи и паротита должна быть сделана всем людям до 35-летнего возраста.
Что входит в состав прививки от кори, краснухи и эпидемического паротита?
Основным компонентом вакцины являются живые, ослабленные и модифицированные вирусы.
Кроме основных компонентов, вакцины содержат консервант (желатин) и стабилизаторы: сахарозу, лактозу, глицин, пролин. Трехкомпонентные вакцины содержат антибиотик неомицин для профилактики развития инфекционных осложнений.
Какие осложнения могут быть после прививки от кори, паротита и коклюша?
Все побочные реакции можно условно разделить на 2 большие группы: неспецифические и специфические.
Неспецифические реакции обычно возникают не позднее третьего дня после прививки. К ним относится:
-повышение температуры до незначительных цифр. Этот симптом встречается нечасто, с ним можно бороться приемом жаропонижающего;
-при высокой температуре, у детей имеющих предрасположенность, могут возникнуть фебрильные судороги. Это доброкачественное состояние, обычно проходящее с возрастом и не требующее специфического лечения. Однако, малыша с приступом таких судорог обязательно должен наблюдать врач. Календарь вакцинации у детей, имеющих такую реакцию на прививку, должен составляться индивидуально;
-общее нарушение самочувствия – слабость сонливость или, наоборот, беспокойство и нарушение сна. Это проходит самостоятельно и коррекции не требуют;
-отечность и покраснение в месте введения. У таких вакцин этот симптом встречается редко, проходит сам и не требует лечения;
-острые аллергические реакции. Очень редкий побочный эффект для этого вида вакцин. Встречается примерно в 1 случае на 3,5 млн прививок. Развивается в первом часу после получения вакцины и требует оказания квалифицированной медицинской помощи. Чтобы успеть помочь малышу, у которого развилась острая аллергическая реакция, маму первые 30-40 мин. после прививки просят находиться в непосредственной близости от лечебного учреждения.
Специфические реакции развиваются из-за того, что вакцина содержит живой ослабленный вирус. Такие реакции возникают не сразу, а через 2-3 недели после прививки. К ним относятся:
- общее недомогание, симптомы легкого ОРВИ;
- незначительная сыпь на теле, проходящая самостоятельно через несколько дней;
- легкий отек и болезненность околоушных слюнных желез;
- временное снижение уровня тромбоцитов крови.
Все эти симптомы не требуют лечения.
Когда прививку от кори, краснухи и эпидемического паротита делать нельзя?
- Если в прошлом у ребенка были тяжелые аллергические реакции на аминогликозидный антибиотик.
- Тяжелые иммунодефицитные состояния (ВИЧ-инфекция, онкологические заболевания, заболевания крови). Однако, в период ремиссии и под наблюдением лечащего врача такие дети могут быть привиты.
- Период беременности и грудного вскармливания.
- Выраженная реакция на предыдущее введение препарата (температура выше 40*С, выраженное покраснение и отек).
- Временно прививку откладывают, если у ребенка протекает острая инфекция или обострение хронического заболевания.
Прививка от кори и аллергия на куриные яйца
Прививка от кори и аутизм
В 1998 году британский ученый в научном журнале опубликовал статью о том, что консервант мертиолят ртути, содержащейся в вакцине от кори, вызывает у детей воспаление кишечника и аутизм. Немногим позже другие исследователи опровергли статью и установили, что факты в ней были подтасованы. А сам автор признался, что исследование свое он опубликовал с коммерческой целью. Он хотел поддержать продажи вакцины без мертиолята. Статья была опровергнута, ученый лишен всех регалий и звания врача.
Публикация успела породить такое количество слухов, что и сейчас на приеме я часто слышу предположение о связи прививок с аутизмом. С тех пор проводилось большое количество исследований. Последнее, длительное, с участием 400 тысяч привитых детей завершилось в 2020 году.
Ни одно из проведенных исследований не подтвердило связь прививки с аутизмом. К сожалению, причины развития этого заболевания до сих пор не установлены.
Читайте также:

