Как пить итраконазол при молочнице
Обновлено: 24.04.2024
Ключевые слова: кандидозный вульвовагинит, микробиоценоз влагалища, лактобактерии.
Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis
P.N. Krotin, O.V. Kirilenko
City Consultative Diagnostic Center “Juventa”, St. Petersburg, Russian Federation
Aim: To assess efficacy and safety of Ecofucin ® vaginal suppositories based on the time to clinical and microbiological remission in women with acute vaginal or vulvovaginal candidiasis.
Patients and Methods: The study enrolled women aged 18–45 with acute vaginal or vulvovaginal candidiasis. All patients were subdivided into 2 groups. Study group included 36 patients who received Ecofucin ® vaginal suppositories (natamycin 100 mg plus lactulose 300 mg) once a day for 6 days. Control group included 36 patients who received Pimafucin ® vaginal suppositories (natamycin 100 mg) once a day for 6 days. Efficacy and safety of medications were assessed by gynecological examination, laboratory tests, and patient diaries. Follow-up examinations were performed at days 4, 7, and 37 (±2 days) after treatment begins (30±2 days after treatment finishes).
Results: Combination of antifungal medication (natamycin) and prebiotic in a vaginal suppository provides more rapid clinical remission and complete elimination of VVC causative agent thus resulting in active growth of lactobacilli, principal competitors of yeasts in vaginal microbiocoenosis.
Conclusions: Good tolerability of Ecofucin ® was demonstrated, no adverse reactions were reported.
Keywords: vulvovaginal candidiasis, vaginal microbiocoenosis, lactobacilli.
For citation: Krotin P.N., Kirilenko O.V. Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis. Russian Journal of Woman and Child Health. 2019;2(2):120–125.
Статья посвящена оценки эффективности комбинации противогрибкового препарата и пребиотика в терапии острого кандидозного вульвовагинита.
Материал и методы
Результаты и обсуждение
В ходе исследования были отобраны и рандомизированы 72 пациентки, у которых обнаруживались дрожжеподобные грибы и почкующийся мицелий. При этом у 71 пациентки в бактериологических посевах образцов обнаружены Candida albicans и только у одной — Candida glabrata. Пациентки были разделены на 2 группы: основная группа — 36 человек — получала интравагинально Экофуцин ® (натамицин 100 мг с лактулозой 300 мг); контрольная группа — 36 пациенток — получала свечи Пимафуцин ® (натамицин 100 мг).
Поскольку одним из важных параметров эффективности лечения КВВ является срок наступления клинической ремиссии, первоначально была проведена оценка частоты жалоб в группах на 4, 7 и 37-й день наблюдения, результаты представлены в таблице 1.
Стоит заметить, что до начала терапии достоверных различий среди пациенток в группах по частоте встречаемости жалоб не отмечено. При этом уже через 4 дня после начала терапии исследуемыми препаратами в обеих группах у пациенток наблюдалось значимое уменьшение практически всех жалоб в сравнении с их частотой до начала терапии. В то же время не отмечено различий в частоте жалоб между группами на 4, 7 и 37-й день от начала терапии, что указывает на схожую эффективность обоих исследуемых препаратов. По всей видимости, это связано с наличием в их составе одинаковых дозировок натамицина. Как известно из данных литературы, натамицин проявляет высокую противогрибковую активность в отношении Candida albicans и Candida glabrata, которые были обнаружены у пациенток [20]. Действие натамицина привело к снижению численности грибов Candida во влагалище, что отразилось в уменьшении воспаления слизистой и соответственно уменьшении жалоб пациенток. Положительный эффект натамицина подтвержден результатами клинического осмотра. Результаты исследования представлены в таблице 2. Значение уровня значимости (p) оценивали при сравнении двух групп по двустороннему критерию Фишера.
Как видно из результатов, представленных в таблице 2, уже на 4-е сут от начала терапии наблюдалась высокая эффективность Экофуцина и Пимафуцина, которая выражалась в исчезновении клинических проявлений КВВ у 75 и 64% пациенток соответственно. Обращает также на себя внимание бóльшая эффективность препарата Экофуцин ® по сравнению с Пимафуцином на 7-е сут после начала терапии, поскольку в группе Экофуцина пациенток без клинических проявлений КВВ было на 25% достоверно больше, чем в группе Пимафуцина (p=0,022). По всей видимости, превосходство препарата Экофуцин ® над Пимафуцином на 7-е сут после начала терапии связано с тем, что лактулозе, содержащейся в составе препарата Экофуцин ® , для восстановления естественной микрофлоры влагалища 4 сут недостаточно, чтобы препарат мог проявить более выраженные лечебные свойства у большинства пациенток [19]. Вероятно, за 7 сут лактулоза более эффективно повлияла на восстановление микрофлоры и подавление роста болезнетворных грибов у большинства пациенток, что отразилось в преобладающем числе пациенток без клинических признаков КВВ в группе Экофуцина. На 37-е сут от начала терапии такой разницы между группами уже не наблюдали. Вероятно, это было связано с одновременным прекращением действия натамицина в обеих группах после его отмены на 7-й день от начала лечения, что подтверждает его основную роль в лечении КВВ. Такое предположение согласуется с данными других исследований, в которых изучалась частота наступления микробиологической ремиссии (табл. 3). Значение уровня значимости (p) оценивали при сравнении обеих групп по двустороннему критерию χ 2 Пирсона.
Как следует из таблицы 3, уже на 4-е сут от начала терапии наблюдалась высокая частота микробиологической ремиссии у пациенток, получавших Экофуцин ® и Пимафуцин ® , что выражалось в исчезновении возбудителя у 75 и 72% пациенток соответственно. При этом значимых отличий между группами по частоте элиминации Candida albicans не выявлено, что, по всей видимости, свидетельствует об отсутствии прямой противогрибковой активности лактулозы. Полученные результаты соответствуют данным других исследователей, которые оценивали эффективность интравагинально применяемого натамицина в схожей дозировке [20]. В целом в клинической практике лечения КВВ установленная в исследовании эффективность препаратов, содержащих натамицин, оценивается как высокая [20, 21].
При исследовании усредненного срока наступления клинической ремиссии в группах, получавших Экофуцин ® и Пимафуцин ® , наблюдается более выраженная эффективность Экофуцина (рис. 1).
В группе, получавшей Экофуцин ® , клиническая ремиссия наступала на 0,7 сут раньше, чем в группе Пимафуцина. Такая разница в скорости наступления ремиссии, вероятнее всего, связана с процессом восстановления микрофлоры влагалища за счет действия лактулозы в составе Экофуцина. Известно, что лактулоза способна стимулировать рост различных пробиотических бактерий, например тех, которые играют приоритетную роль в микробиоценозе влагалища и обеспечивают защиту от различных патогенов [19].
Содержание лактобактерий в мазках пациенток обеих групп показало существенное увеличение численности Lactobacillus spp. в группе, получавшей Экофуцин ® (рис. 2).
Как видно из рисунка 2, уровни Lactobacillus spp. у пациенток до начала терапии в обеих группах значимо не различались между собой. Тем не менее на 37-е сут после начала лечения в группе, получавшей Экофуцин ® , наблюдали достоверное увеличение числа Lactobacillus spp. практически в 100 раз по сравнению с группой пациенток, получавших Пимафуцин ® . Такое увеличение числа Lactobacillus spp., вероятно, связано с прямым действием лактулозы, которая, как известно, является предпочтительным субстратом для этих бактерий и усиливает их рост [19]. Также можно отметить тенденцию к увеличению числа Lactobacillus spp. в группе Пимафуцина, сопряженную, скорее всего, с естественным восстановлением микрофлоры, что подтверждается исследованиями других авторов [21]. Учитывая, что к 37-му дню после начала терапии лактулоза не поступала во влагалище пациенток вместе с препаратом более 30 дней, можно судить о стойком и длительном эффекте лактулозы. Уровни Lactobacillus spp., которые были выявлены в ходе исследования, не являются достаточными и соответствующими нормальному составу микрофлоры влагалища. Так, считается, что в норме содержание лактобактерий должно быть не менее 10 9 КОЕ/мл, т. е. в 1000–10000 раз больше, чем наблюдали в данном исследовании (в пересчете с количества КОЕ в мазке). По всей видимости, недостаточно высокий уровень лактобактерий во влагалище после терапии, который не может обеспечить надлежащую защиту от патогенов, может оказаться причиной развития рецидивов КВВ, обычно возникающих в 10% случаев [1]. Учитывая полученный в ходе данного исследования опыт интравагинального применения препарата Экофуцин ® , можно предположить, что местное применение препаратов, содержащих лактулозу, сразу после терапии КВВ противогрибковыми средствами, такими как натамицин, в течение дополнительных 7 дней позволит более существенно восстановить нормальную микрофлору влагалища и обеспечить значимое снижение риска развития рецидивов КВВ. Применение лактулозы с натамицином при КВВ также перспективно, поскольку дает более высокую эффективность и способствует более интенсивному восстановлению микрофлоры влагалища уже на этапе лечения.
Обращает на себя внимание хорошая переносимость препарата Экофуцин ® пациентками в течение всего курса терапии КВВ. В результате исследования не было отмечено ни одного случая нежелательных реакций на данный препарат, а также каких-либо местных или общих отклонений в здоровье пациенток, которые могли бы быть связаны с его использованием.
Заключение
Здравствуйте, Елена! Что то много получается препаратов! А Вы не сдавали посев из влагалища, цервикального канала на флору с чувствит. к препаратам (в т..ч. к кандиде)? Так указывается чувствительность к конкретным противогрибковым препаратам.

А какие Вы принимали препараты противогрибковые? Только те, которые перечислили? Есть еще миконазол, зачастую в таких случаях, как у Вас, чувствительность к нему выявляется. Попробуйте клион Д вагинально 10 дней проделать.

Тогда выберите один какой то, который еще не принимали и принимайте только его. Т.е интраконазол или миконазол.

Елена, если миконазол, то Клион Д по 1 вагинальной таблетке (предварительно смочив водой) вводите глубоко во влагалище вечером перед сном в течение 10 дней. А муж в это время Миконазол крем ( слегка втирать в головку полового члена) 2 раза в день, утром и вечером 7 дней Если интраконазол, то он таки и называется Интраконазол , при вульвовагинальном кандидозе его по 200 мг 1 раз в сутки в течение 3 дней (вместе с мужем пить). И половой жизнью желательно не жить эти дни, либо с презервативом.

Если Вы не принимали, то да. Например, Ливарол, при хроническом кандидозе применяют по 1 суппозиторию 10 дней.

Можно тогда и его попробовать. Кетоконазол (такое торговое название) даже дешевле, чем Ливарол.. так что можно его и взять.

Араксия, ещё я читала, что нужно пить итраконазол 6 мес. по одной таб. перед каждым месячными, чтобы не было рецидива. Это так?

Вы посмотрите, какой еще препарат Вам подойдет. жалобы должны хоть уменьшится или прекратиться за курс лечения.. Вы же не знаете к чему чувствительность..
Араксия, здравствуйте. Скажите ещё для профилактики назначают кетоконазол 5 дней. Но я не совсем поняла, до месячных или после? За сколько дней до или за сколько дней после месячных нужно проставлять кетоконазол? Спасибо.





Добрый день! Сдайте анализ фемофлор 13 или 16 , он поможет определиться с правильным лечением и диагнозом. От молочницы есть много препаратов. В норме дрожжевые клетки есть у 20% женщин и при определенных изменениях (питание - много мучного сладкого, белье синтетическое , стресс, реакция на презерватив, антибиотики и т.д) этих клеток становится много. Если молочница больше 4 раз за год, тот это уже рецидивирующая молочница и использовать препараты надо 6 месяцев. Сейчас если думать что это и есть молочница (а может в сочетание с дисбактериозом-поэтому и сдать лучше фемофлор 16) можно проставить ливарол по 1 св во влагалище 10 дней. Затем в течение 3- 6 месяцев можно перед менструацией (во 2 фазе цикла) вводить ливарол по 1 св 1 раз в сутки на ночь в течение 5 дней.

Здравствуйте, Елена. Первым этапом вам необходимо сдать бак.посев из влагалища на КАНДИДУ с чувствительностью к антимикотическим препаратам, если у вас на самом деле кандидоз рецидивирует. После этого, учитывая данные бак.посева, можно подобрать препараты, лечение при хроническом процессе не менее 6 мес.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Учитывая чувствительность к препаратам, я подобрала Вам такую схему:
1. Амоксиклав по 625 мг 2 раза в день 10 дней.
2. Максилак по 1 к 1 раз в день 10 дней.
3. Вагинально Кетоконазол по 1 суппозиторию в течение 10 дней.
Половая жизнь с презервативом.
Также ограничьте сладкое, жирное и жареное, побольше употребляйте кисломолочной продукции. Повышайте иммунитет, прогулки на свежем воздухе не менее 2 ч в день, закаливание, овощи и фрукты.

Здравствуйте!
Анализов пока не видно.
Напишите, пожалуйста, все препараты, которыми Вы уже лечились, чтобы назначить максимально эффективное лечение.
Скажите, пожалуйста, какими жалобами проявляется Кандидоз?
Адэль, зуд,отечность,творожистые выделения. Лечилась
Натомицин, пимафуцин, флуконазол,содовве спринцивания. Помогает временно. Каждый месяц в серндине цикла все повторяется, ухудшаясь ближе к месячным

Купирование рецидива: Свечи Ливарол по 1 свече на ночь 10 дней
Поддерживающая терапия: Итраконазол (капсулы 100мг) по 2 капсулы (получается всего 200 мг) 1 раз в месяц в течение 6 месяцев.
Ко всем этим препаратам Кандида чувствительна.
1 Исключить прокладки ежедневные и синтетическое белье. Только свободное хлопоковое белье.
2 Диета - ограничить сладкое, дрожжевое - это питательный субстрат для кандиды, добавить кисломолочные продукты. И в принципе диета для нормализации функции кишечника, так как основная проблема при кандидозе - это дисбактериоз кишечника.
3 Исключить стрессы, снижается иммунитет, в том числе местный - результат - дисбиозы всех локализаций
4 Никаких спринцеваний, интимных средств с отдушкой - чем меньше химии, тем лучше.
Скорейшего Восстановления.





Здравствуйте! Противорецедивная схема лечения кандидоза одна свеча противогрибкового препарата 1 раз в неделю 6 месяцев по чувствительности независимо от симптомов. Исключить из рациона мучное и сладкое, ежедневно на ночь стакан свежего кефира, исключить ежедневные прокладки, стринги, синтетическое нижнее белье, если носите. Подмываться строго сверху в низ простой водой или аптечными средствами для интимной гигиены, внутри во влагалище не мыть. Мылом не подмываться. Какой сахар крови? Кровь на сифилис ВИЧ геппатиты сдавали?
Ольга, в моих анализах повышены показатели гемолитической кишечной палочки и клебсиелы, доктор настаивает на приеме антибиотиков. Вы ничего не пишете о их необходимости?

Микрофлора влагалища и кишечника тесно взаимосвязаны, если нет благополучия в кишечнике, его не будет и во влагалище. Очередной курс антибиотиков на пользу не пойдет. Основное сейчас это адекватная гигиена и питание. Учитывая наличие патогенной микрофлоры в большом титре сейчас во влагалище макмирор комплекс 8 штук по 1 на ночь, действует и на кандида, и на широкий спектр патогенной микрофлоры, далее 1 раз в неделю во влагалище ирунин или кетоконазол, независимо от симптомов. Внутрь вагилак, по 1 капсуле 2 раза в день 2 недели, далее по 1 капсуле 1 раз в день ещё 2 недели. Через месяц пересдайте посев на патогенную микрофлору из цервикального канала, по результатам решать что делать дальше. Антибиотик начать всегда успеете. В Вашей ситуации на данном этапе я бы пробовала местное лечение с восстанавлением микрофлоры влагалища и кишечника. Здоровья Вам!

Микрофлора влагалища и кишечника тесно взаимосвязаны, если нет благополучия в кишечнике, его не будет и во влагалище. Очередной курс антибиотиков на пользу не пойдет. Основное сейчас это адекватная гигиена и питание. Учитывая наличие патогенной микрофлоры в большом титре сейчас во влагалище макмирор комплекс 8 штук по 1 на ночь, действует и на кандида, и на широкий спектр патогенной микрофлоры, далее 1 раз в неделю во влагалище ирунин или кетоконазол, независимо от симптомов. Внутрь вагилак, по 1 капсуле 2 раза в день 2 недели, далее по 1 капсуле 1 раз в день ещё 2 недели. Через месяц пересдайте посев на патогенную микрофлору из цервикального канала, по результатам решать что делать дальше. Антибиотик начать всегда успеете. В Вашей ситуации на данном этапе я бы пробовала местное лечение с восстанавлением микрофлоры влагалища и кишечника. Здоровья Вам!

Ещё важно, сдавать посев в лаборатории, где материал сразу сеют, никуда не транспортируют, часто при транспортировке, если правила не соблюдены, растет то, чего на самом деле нет. Самые точные результаты всегда в кожно венерологическом диспансере.
Для цитирования: Петрова Т.Л. Опыт применения итраконазола в лечении урогенитального кандидоза. РМЖ. 2014;8:606.
В последнее десятилетие все большее внимание уделяется проблеме кандидоза, который занимает в структуре кандидозных заболеваний вульвы и влагалища 30–45% [1, 2].
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются С. albicans – в 80%, C. glabrata – в 10–15%, C. tropicalis, C. crusei, C. parapsilosis – в 4–7% случаев [3, 4].
Грибы Сandida относятся к условно-патогенным растительным микроорганизмам, которые имеют округлые, овоидные, цилиндрические или удлиненные, иногда неправильной формы, клетки. Истинного мицелия дрожжеподобные грибы не имеют, а образуют псевдомицелий [5]. Установлено наличие у псевдомицелиальной формы гриба перфоративного органа, который способствует выраженному повреждающему воздействию его на клетки хозяина [6].
Урогенитальный кандидоз чаще встречается у женщин, реже – у мужчин. Заболевание составляет до 40% в структуре инфекционной патологии нижнего отдела гениталий [7]. В последние годы появились стертые и атипичные формы заболеваний, а также хронические, резистентные к проводимой терапии случаи урогенитального кандидоза. По мнению различных авторов, 75–80% женщин имеют по меньшей мере один эпизод кандидозного вульвовагинита (КВВ), а у 40–45% развивается рецидив заболевания [1–3].
Возбудители урогенитального кандидоза распространяются половым путем и при этом определенное значение имеют различные факторы:
- физиологические состояния организма (возраст, гормональный статус, например, беременность);
- наличие эндокринных заболеваний;
- новообразования, инфекционные заболевания, истощение;
- медикаментозные факторы: антибиотики, кортикостероиды, цитостатики;
- оперативные вмешательства;
- применение гормональных контрацептивов [6].
Общепринятой клинической классификации урогенитального кандидоза не существует. Рекомендуют различать следующие клинические формы:
- кандиданосительство;
- острый урогенитальный кандидоз;
- хронический рецидивирующий урогенитальный кандидоз [6].
- Под кандиданосительством подразумевают:
- полное отсутствие клинических проявлений кандидоза;
- постоянное обнаружение псевдомицелия в биологических средах, в основном почкующихся клеток дрожжеподобного гриба, в незначительном количестве и только изредка [8].
Увеличение случаев кандиданосительства у женщин обусловлено рядом эпидемиологических факторов:
- частая передача дрожжеподобных грибов от матери к ребенку при прохождении по родовым путям;
- возможность инфицирования половым путем;
- нередкая диссеминация кандидозной инфекции из влагалища в другие органы [6].
Острая и подострая формы кандидоза характеризуются ярко выраженными воспалительными явлениями: гиперемией, отеком, высыпаниями везикул на коже и слизистых оболочках. Давность заболевания не превышает 2 мес. При хронических формах на коже и слизистых оболочках преобладают вторичные элементы в виде инфильтрации, лихенизации, атрофичности тканей.
В последние годы отмечается учащение инфицированности мужчин дрожжеподобными грибами [9].
Кандидозный баланопостит развивается при определенных условиях, благоприятных для внедрения грибов: узкая или удлиненная крайняя плоть, скопление и разложение смегмы, мацерация кожно-слизистых покровов. Кандидозный баланопостит в 85–90% случаев развивается медленно, малозаметно для больного. Пациент не обращается за помощью, не получает адекватного лечения и может явиться источником инфицирования урогенитальным кандидозом. Учитывая высокую вероятность инфицирования урогенитальным кандидозом при сексуальных контактах, необходимо обследование и лечение партнеров.
Под нашим наблюдением находились 16 женщин в возрасте от 16 до 32 лет с острым и хроническим рецидивирующим кандидозом и 4 мужчины в возрасте от 24 до 30 лет с острым кандидозным уретритом и баланопоститом. Наличие кандидозной инфекции подтверждалось микроскопическим исследованием. У всех больных при микроскопическом исследовании влагалищного отделяемого, соскоба с головки полового члена или уретры определялось значительное количество нитей дрожжеподобных грибов, псевдомицелия почкующихся форм грибов рода Сandida, большое количество эпителиальных клеток и лейкоцитов.
Все больные прошли клинико-лабораторное обследование, для исключения смешанных инфекций проводилось исследование соскобов из цервикального канала и уретры методом ПИФ. У одной больной был выявлен уреаплазмоз.
Давность заболевания урогенитальным кандидозом составила от 1 нед. до 5 лет, острый КВВ и острый баланопостит были диагностированы у 8 больных, у 12 – хронический рецидивирующий вульвовагинит.
У женщин с острым КВВ отмечалась яркая симптоматика – гиперемия и отечность гениталий, вульвы, слизистой влагалища, обильные творожистые или желтовато-белесоватые выделения, интенсивный зуд во влагалище.
Кандидозный баланопостит характеризовался покраснением и отечностью головки полового члена, беловатым налетом.
У пациенток с хроническим КВВ жалобы были менее выражены и клиническая картина более стертая – небольшой дискомфорт, умеренный зуд и выделения.
Большинство женщин ранее лечились препаратами из группы флуконазола, местными антимикотическими средствами, 4 мужчин лечения по поводу кандидоза не получали.
У 4 женщин была выявлена эрозия шейки матки, у 4 – хронический сальпингоофорит.
Больные были разделены на 3 группы:
I группа – 8 пациентов (4 мужчины и 4 женщины) с острым кандидозным баланопоститом, уретритом и вульвовагинитом. Они получали Итразол по 200 мг за один прием в течение 3 дней.
II группа – 5 пациенток с хроническим рецидивирующим КВВ (обострение чаще 4–6 раз в год). Им назначался Итразол по 200 мг/сут в течение 7 дней, а затем – поддерживающая терапия – по 200 мг в 1-й день менструального цикла в течение 4 мес.
III группа – 7 женщин с рецидивами КВВ до 4 раз в году. Они получали Итразол по 200 мг в течение 3 дней и в последующие 4 мес. – профилактическое лечение по 200 мг в месяц однократно (рис. 1).
Улучшение состояния уже на 3-й день отмечали все пациенты с острым кандидозным баланопоститом и вульвовагинитом и большинство пациенток (67%) с хроническим вульвовагинитом, что проявлялось в уменьшении зуда, выделений, а у мужчин – уменьшением гиперемии и налета на головке полового члена.
При осмотре через 2 и 4 нед. в I группе у всех пациентов наступило полное разрешение воспалительного процесса и этиологическое излечение. Во II группе через 2 нед. у 2 женщин сохранялись жалобы на небольшой дискомфорт во влагалище, в мазках – лейкоцитоз до 15–20 лейкоцитов в поле зрения, при микроскопическом исследовании обнаружили единичные дрожжевые клетки.
При повторном контрольном исследовании через 4 нед. отмечалась дальнейшая положительная динамика. У 1 пациентки с хроническим вульвовагинитом сохранился периодический легкий зуд и единичные дрожжевые клетки в мазках из заднего свода влагалища. У остальных женщин наступило клиническое и этиологическое выздоровление.
В III группе – при осмотре через 2 нед. клинико-этиологическое излечение отмечалось у 2-х пациенток, 5 женщин жаловались на небольшой зуд, сохранялись явления кольпита.
При микроскопическом исследовании у 2-х женщин обнаружены единичные дрожжевые клетки.
Через 4 нед. этиологическое излечение отмечено у 6 больных, у одной пациентки сохранялся дискомфорт и в мазках обнаружены дрожжеподобные грибы (рис. 2).
Полученные результаты лечения Итразолом 20 больных урогенитальным кандидозом позволяют сделать заключение, что:
- Итразол высокоэффективен при системном лечении мужчин и женщин, страдающих этим заболеванием. Этиологическое излечение наступило в 100% случаев с острой формой кандидоза и 83,4% – с хроническими формами;
- лучший результат был достигнут у больных, получавших препарат по 200 мг в течение 7 дней;
- Итразол хорошо переносится больными, а наблюдавшаяся побочная реакция в виде тошноты (у 3 больных) имела преходящий характер и не служила поводом для прерывания лечения;
- Итразол является эффективным препаратом для лечения как острого, так и хронического урогенитального кандидоза. При пероральном приеме лечение имеет меньшую продолжительность, чем при местной терапии, а пациенты часто предпочитают пероральный прием местному применению антимикотиков из-за более короткого курса лечения и простоты применения, что существенно повышает приверженность терапии.
Для цитирования: Потекаев Н.Н., Жукова О.В., Цыкин А.А., Сирмайс Н.С. Опыт успешного лечения онихомикозов итраконазолом (Итразол®). РМЖ. Медицинское обозрение. 2014;22(24):1790.
Онихомикоз – широко распространенное среди населения хроническое грибковое поражение ногтей, вызываемое патогенными грибами рода Trichophyton, Epidermophyton, дрожжеподобными грибами рода Candida, плесневыми грибами. Данное заболевание является одним из самых распространенных во всем мире. Так, по различным статистическим данным, частота онихомикоза составляет от 2 до 18,5%, а в старшей возрастной группе после 60 лет – до 50% [1–4], хотя на деле распространение зависит от социальных и климатических условий, профессии, пола, а также растет пропорционально возрасту, поэтому истинная цифра заболеваемости гораздо выше 20% [5, 6].
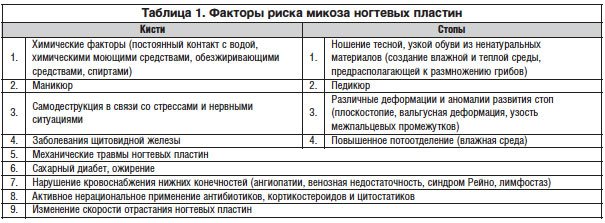
Существует достаточно много факторов риска для возникновения онихомикозов, таких как плотная и тесная обувь, занятия спортом, повышенная потливость стоп, хроническая внутрисемейная инфекция, сахарный диабет, различные деформации стопы, нарушение кровоснабжения нижних конечностей (ангиопатии, венозная недостаточность, синдром Рейно, лимфостаз) и др. [7]. Основные факторы риска указаны в таблице 1.
Первичное поражение ногтевых пластин грибами наблюдается редко, чаще онихомикозы являются одним из клинических проявлений микозов стоп или кистей.
Всех возбудителей онихомикозов принято делить на 3 основные группы:
1. Дерматомицеты. Было отмечено, что около 20 видов дерматофитов могут вызывать поражение ногтевых пластин, но в настоящее время наиболее частым возбудителем онихомикозов является красный трихофитон (T. rubrum). Так, в России дерматомицеты определяются в среднем в 75% случаев [8], в Канаде – в 87% [9], в Германии – в 65% [10]. Эти грибы обладают выраженной кератофильностью за счет протеолитических ферментов, позволяющих им проникать в кожу и ногти, а также разрушать и усваивать кератин. Поражение начинается обычно со свободного или бокового края ногтя, при этом основной микотический процесс идет в ложе ногтя. Ногтевая пластинка утолщается, имеет желтоватую окраску и зазубренный край, наблюдается подногтевое скопление роговых масс (подногтевой гиперкератоз), ногтевой валик не поражен. На кистях поражение ногтей встречается реже и представлено, как правило, онихолизисом за счет нарушения соединения ложа с пластинкой ногтя из-за утолщения рогового слоя с дистального края. Патологический процесс, постепенно распространяясь к проксимальному краю, захватывает весь ноготь полностью.
2. Дрожжеподобные грибы рода Candida. На долю кандидоза ногтей приходится около 10–15% от всех онихомикозов. Для дрожжевой онихии характерна комбинация ее с паронихией – воспаление околоногтевого валика с выделением из-под него небольшого количества гноя. Отек и утолщение валика приводят к тому, что кутикула ногтя отделяется от его дорсальной поверхности с последующим исчезновением эпонихиона. Сам ноготь при этом теряет блеск, становится желтоватым, неровным, с поперечными бороздами, чаще с проксимальной части или боковых участков. Следует отметить, что при кандидозе ногтей процесс чаще начинается с кистей, хотя в последнее время наблюдается и частое изолированное поражение Candida ногтевых пластин стоп.
3. Плесневые грибы, из которых чаще выявляются Aspergillus spp., Fusarium spp., Scytalidium spp., Acremonium spp., Scopulariopsis brevicaulis [11]. Особенностями поражения ногтей плесневыми грибами являются изменение цвета ногтевой пластины от желтого и зеленого до красного и черного, истончение и тусклость ногтей.
При анализе 231 случая в МНПЦДК ДЗМ при культуральном обследовании наблюдается несколько иная картина, и в последнее время в посевах все чаще стали высеваться дрожжевые и плесневые грибы. Данные наших наблюдений представлены на рисунке 1.
Возможно, эти данные можно связать с модным течением индустрии красоты – наращиванием ногтевых пластин, покрытием ногтей гелями, акрилом или гель-лаком Shellac, но это требует дальнейшего изучения и отслеживания.
Клинически различают три типа поражения ногтевых пластин [3, 12, 13], данная классификация разработана А.М. Ариевичем (1967 г.).
При нормотрофическом типе онихии наблюдается частичное изменение ногтевых пластинок в виде краевого поражения или полос в толще ногтя белого или желтоватого цвета (рис. 2).
При гипертрофическом типе, наблюдаемом чаще на стопах, ногтевая пластинка утолщается, легко крошится со свободного края, ломается, отмечается подногтевой гиперкератоз, могут наблюдаться белые или желтоватые полосы (рис. 3).
Атрофический тип (онихолитический) характеризуется значительным разрушением или истончением ногтевой пластинки, которая лишь частично сохраняется у ногтевого валика, ноготь становится тусклым. Часто наблюдается отхождение ногтевой пластины от ногтевого ложа (рис. 4).
В последнее время в клинической практике чаще применяют классификацию онихомикозов N. Zaias (1972 г.), в которой выделены 4 формы: дистальная (дистально-латеральная) подногтевая, поверхностная (поверхностная белая), проксимальная подногтевая, тотальная дистрофическая.
У детей онихомикоз зачастую представлен изменениями, характерными и для заболеваний ногтей негрибковой природы: так, поверхность ногтей часто шероховатая, подногтевой гиперкератоз встречается редко, форма ногтя зачастую не меняется. Наиболее часто у детей выявляется онихомикоз, вызванный Candida spp. (рис. 5).
Дифференциальный диагноз проводят с теми дерматозами, при которых в процесс могут вовлекаться ногтевые пластинки: псориаз, красный плоский лишай, экзема и др., а также с ониходистрофией, которая, по статистическим данным, встречается в 3–4 раза чаще, чем микоз ногтевых пластин [7].
Диагностика сводится к клиническим проявлениям, микроскопии и выделению культуры гриба на питательных средах (среда Сабуро). В последнее время иногда применяют ПЦР- диагностику, но широкого распространения этот метод не получил в связи со своей чувствительностью только к дерматомицетам.
Существует три основных метода терапии микоза ногтевых пластин.
Первый – местная терапия, заключается в нанесении противогрибковых средств (кремов, растворов, лаков) на поверхность ногтя и околоногтевых валиков. Этот метод исключает воздействие активного вещества на весь организм в целом и взаимодействие с другими препаратами, принимаемыми пациентами, но было отмечено, что наружные средства не всегда достигают возбудителя или дерматофитомы, полостного образования на ногте, тем самым только приостанавливая процесс, но не излечивая его.
Второй метод – системные препараты, которые принимаются пациентами согласно инструкции или указаниям врача несколько месяцев по изученным и рекомендуемым схемам. В данном случае необходимо тщательно следить за пациентами в связи с тем, что препараты могут влиять на другие органы и системы, а также может присутствовать индивидуальная непереносимость того или иного препарата с возможным развитием токсикоаллергической реакции. В то же время, системные препараты способны через кровь достигнуть матрикса ногтя, костномозгового канала пальцев, но в большинстве своем не обладают фунгицидным действием и не способны убрать дерматофитому. Первоначальное мнение о высокой токсичности препаратов для системной терапии микозов в настоящее время сменилось опытом их применения в различных ситуациях, разработкой более четких критериев ограничения терапии для различных фармакологических групп антимикотиков.
При лечении онихомикоза более стойкий терапевтический эффект достигается при применении третьего метода – комбинации удаления ногтей по любой методике (механическим путем или с применением кератолитиков), наружного лечения антимикотическими растворами, лаками, кремами и системными противогрибковыми препаратами (тербинафин, итраконазол, кетоконазол, флуконазол и др.), однако системные препараты необходимо назначать только после биохимического анализа крови.
Врачу на приеме, ориентируясь на возраст, пол пациента, тип онихомикоза, сопутствующие заболевания, а также свой опыт, необходимо подобрать курс терапии. При том, что на фармацевтическом рынке представлен огромный арсенал противогрибковых средств, оригинальные препараты не всегда финансово доступны пациентам, а ряд препаратов может быть противопоказан пожилым больным или отягощенным пациентам, и по этой причине некоторые больные и вовсе готовы отказаться от лечения. Одним из методов уменьшения затрат на лечение является использование дженериков. Для системной терапии онихомикозов чаще всего применяются тербинафин и итраконазол, которые способны накапливаться и сохраняться в ногтях, высокоэффективны и, как правило, хорошо переносятся большинством пациентов.
Ранее было установлено, что итраконазол приводит к гибели гриба посредством своего активного действия на синтез эргостерола, фосфолипидов и триглицеридов клеточной стенки грибов, что ведет к нарушению функции мембран, накоплению в грибковой клетке 14-метилированных стеринов и токсичных эндопероксидов, набуханию клеток и разрушению клеточных органелл. Поэтому препараты итраконазола заняли свою нишу среди наиболее часто рекомендуемых препаратов для лечения онихомикоза, делая максимально возможным излечение грибковой инфекции более чем у 95% пациентов.
Материалы и методы
Под наблюдением находились 48 пациентов с онихомикозом стоп и кистей со множественным поражением ногтей от 5 до 14, в возрасте 35–52 лет, из них было 23 женщины и 25 мужчин (рис. 6).
Давность заболевания составляла от 7 мес. до 23 лет. У 29 пациентов наблюдался гипертрофический тип онихии, у 10 – нормотрофический, у 9 – онихолитический тип (табл. 2).
Полученные данные говорят о том, что в нашей выборке больше мужчин, чем женщин, а это указывает на популяризацию здорового образа жизни и то, что мужчины стали более бережно и тщательно следить за собой во всех аспектах, включая здоровье. Следует отметить, что, несмотря на то, что обращаемость мужчин на прием повысилась, женщины во всех возрастах приходят с меньшими поражениями и меньшим количеством пораженных ногтей. И если мужчины чаще связывают поражение ногтей со спортом, травмами и узкой обувью, то женщины все чаще стали отмечать появление изменений ногтей после посещения салонов красоты с покрытием ногтей разными гелями и лаками.
Часть пациентов (5 человек) ранее проходили лечение по поводу онихомикоза наружными и системными препаратами с хорошим эффектом, остальные обратились первично, терапии у врачей не получали, но самостоятельно большинство из них (34 человека) применяли различные средства наружной терапии без видимого улучшения (табл. 3).
В нашей выборке у всех пациентов диагноз был подтвержден как микроскопически, так и культурально. При этом материал для микроскопии и посева брался из глубоких слоев ногтя – там, где находится зона активного микотического процесса, после специальной подготовки с помощью распаривающих ванночек и герметизации тканевым пластырем за несколько дней до исследования.
Для объективности мы рассматривали три равные группы, согласно выделенным при посеве грибам – дерматомицетам, Candida spp. и плесневым грибам (табл. 4).
Перед началом терапии всем пациентам проводили комплексное обследование, которое включало общий и биохимический анализ крови, общий анализ мочи, кровь на сахар.
Параметры исключения пациентов:
– период беременности и лактации;
– возраст до 18 и старше 55 лет;
– пациенты с хроническими заболеваниями печени и почек, с серьезными соматическими заболеваниями, включая онкологию;
– пациенты, которые получали системную терапию различными антимикотиками менее полугода назад;
– изменения крови и мочи с существенными отклонениями от нормы, требующие дообследования;
– пациенты, не желающие проходить терапию препаратами, назначаемыми внутрь.
Всем пациентам вне зависимости от группы при гиперкератотическом типе онихомикоза проводили чистку аппаратным методом (скалеры, фрезы) с оставлением вентральной ногтевой пластинки либо кератолитиками (бифоназол). При других типах онихии чистка ногтевых пластин не проводилась.
Итразол® (итраконазол) назначался по схеме пульс-терапии по 2 капсулы 100 мг 2 р./сут 7 дней с последующим трехнедельным перерывом, 3–4 пульса в зависимости от степени поражения ногтевых пластин. Наружно во всех группах назначался раствор бифоназол 2 р./сут на протяжении всего лечения. Дезинфекция обуви проводилась 1 раз в неделю противогрибковым аппаратом для обработки обуви Timson.
На каждом приеме осуществлялась оценка субъективного состояния пациентов и переносимости препарата с фиксацией нежелательных явлений. С целью контроля терапии на повторных приемах проводилось измерение протяженности нарастания здоровой части ногтя с фиксацией в амбулаторных картах.
Таким образом, препарат Итразол® может быть рекомендован для широкого практического применения в связи с его высокой эффективностью, безопасностью, хорошей переносимостью и доступной стоимостью по сравнению с аналогами и оригинальным препаратом.





Читайте также:

