Как повышать иммунитет у детей при лишае
Обновлено: 18.04.2024
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
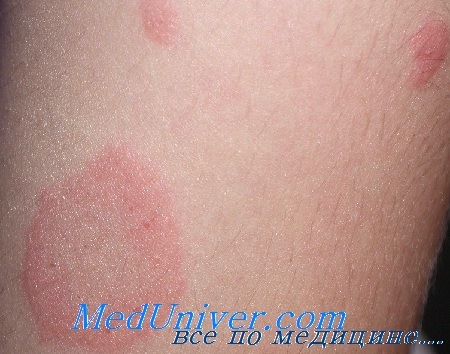
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
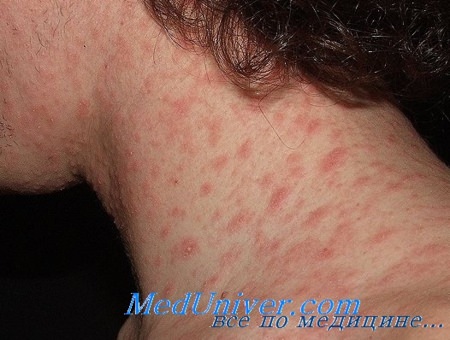
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Как правильно защитить ребенка от простуды с помощью витаминов и пищевых добавок – это вопрос, волнующий каждую маму. Действительно существует целый ряд витаминов, минералов и продуктов, их содержащих, включение которых в рацион ребенка необходимо для поддержания здоровья ребенка.
С научной точки зрения верен обратный тезис:
Недостаток витаминов может способствовать повышению заболеваемости. Различные дефициты питательных микроэлементов — например, дефицит цинка, селена, железа, меди, фолиевой кислоты и витаминов А, В6, С, D и Е действительно играют роль в развитии некоторых заболеваний. Витамины могут помочь предотвратить болезни и другие проблемы со здоровьем, но только у детей и взрослых с серьезным недостатком витаминов.
Что такое витамины?
Витамины (жизненно важные амины) представляют собой группу органических соединений, которые необходимы для нормального физиологического функционирования, но которые не синтезируются организмом эндогенно, либо не синтезируются в достаточном количестве. Поэтому витамины должны поступать с пищей, либо в виде препаратов или пищевых добавок.
Прежде всего, для нормального развития ребенку и взрослому требуется адекватное потребление 13 витаминов:
четыре жирорастворимых витамина (A, D, E, K)
и девять водорастворимых витаминов : витамин C, восемь витаминов типа B: тиамин -B1, рибофлавин — B2, ниацин — B3, пантотеновая кислота -B5, витамин B6, фолат — B9 и витамин B 12.
Витамины и их метаболиты необходимы организму для большого числа физиологических процессов, выполняя разнообразные функции гормонов и антиоксидантов, регуляторов роста и дифференциации тканей, эмбрионального развития и метаболизма кальция. Кроме того, витамины играют важную роль в иммунной системе, которая распространяется как на регуляцию врожденных, так и адаптивных иммунных реакций. Хотя некоторые витамины, такие как витамины C, E, витамины группы B, могут действовать относительно неспецифическим образом в иммунной системе (например, в качестве антиоксидантов), то другие витамины, такие как витамины A и D, могут влиять на иммунный ответ очень специфическими способами: активировать и способствовать пролиферации лимфоцитов, дифференцировке Т-хелперов, обеспечивать продукцию специфических антител. Витамины А и D также заметно отличаются от других витаминов тем, что продукты их превращения в организме обладают гормоноподобными свойствами.
Одним из самых важных витаминов для поддержания нормального функционирования иммунной системы ребенка является витамин D.
Недостаток витамина D влияет на развитие заболеваний, характеризующихся аутоиммунной дисфункцией, таких как астма, сахарный диабет 1 типа и рассеянный склероз. Но эффекты витамина D на иммунную систему выходят за рамки лишь аутоиммунных заболеваний. Витамин участвует в механизмах врожденного и адаптивного иммунного ответа. В целом, он действует не только для стимулирования врожденного иммунного ответа на микробные патогены, но и для подавления избыточного иммунного ответа. При этом витамин D влияет на способность врожденной иммунной системы давать указания адаптивному иммунному ответу.
Несколько недавних эпидемиологических исследований выявили связь между недостатком витамина D и возникновением респираторной инфекцией среди детей. Частота возникновения вирусных инфекций, особенно у детей, обычно достигает пика в зимние месяцы, когда кожный синтез витамина D естественным образом нарушается из-за нехватки солнечного света. Инфекции, наблюдаемые у детей с недостаточным запасом витамина D, чаще всего являются вирусными по природе возбудителя. Многие научные исследования показывают, то поддержание адекватной концентрации витамина D играет значительную роль в защите от инфекций верхних и нижних дыхательных путей. Например, у детей с недостатком витамина D чаще наблюдается острый вирусный бронхиолит.
Недостаток витамина D у взрослых тесно связан заболеваемостью туберкулезом, гриппом, аутоиммунными заболеваниями, раком простаты, толстой кишки и молочной железы, инфарктом миокарда. У детей недостаток витамина D, кроме рахита, приводит к возникновению сахарного диабета 1 типа, повышается риск развития аллергии и атопических заболеваний. Например, витамин способен индуцировать антимикробную активность в макрофагах при ответе на туберкулезную инфекцию. Также витамин участвует в действии триллиновых рецепторов, вызывающих антимикробную реакцию на инфекцию. Витамин D может играть роль даже при восстановлении нарушений иммунитета при ВИЧ инфекции. ВИЧ-позитивные пациенты, получающие витамин D, демонстрируют увеличение числа иммунных клеток CD4 и Т-клеток.
Витамин А
Дефицит витамина А связан с нарушениями иммунных реакций кишечника, и повышенной смертностью, связанной с желудочно-кишечными и респираторными инфекциями. Витамин А поступает в организм с пищей в виде полностью трансретинола, сложных эфиров ретинила или бета-каротина. Каротин встречается в жёлтых, оранжевых и зелёных листьях фруктов и овощей, например, в моркови, шпинате, салате, томатах, батате и других. Запас витамина А хранится в печени.
Метаболиты витамина А влияют на некоторые аспекты адаптивного иммунного ответа. Ретиноевая кислота усиливает активность и пролиферацию защитных Т-клеток. Также в некоторых случаях ретиноевая усиливает активацию иммунных В-клеток и уменьшает их гибель, и обладает способностью стимулировать дифференцировку иммуноглобулина IgA.
Витамин С и простуда
Витамин С, также известный как аскорбиновая кислота, является витамином, который содержится в определенных источниках пищи, таких как цитрусовые, ягоды, картофель и перец. Также витамин продается в виде пищевых добавок. Витамин С важен для формирования коллагена, кровеносных сосудов, хрящей и мышц, поэтому он помогает поддерживать целостность многих тканей организма, включая кожу. Он участвует в синтезе нейротрансмиттеров, химических веществ, которые важны для передачи сигналов в нервной системе. Кроме того, витамин С способствует выработки карнитина, химического вещества, которое поддерживает транспорт и расщепление жирных кислот для выработки энергии.
Витамин С жизненно важен для поддержания общего состояния здоровья организма, и его концентрация в иммунных клетках высока. Это повышает вероятность того, что витамин С является иммуностимулятором, хотя механизм его действия пока не ясен.
Организм человека не может образовывать или вырабатывать витамин С, и поэтому крайне важно, чтобы витамин С в нужных дозах поступал от внешних источников.
Лучшие растительные источники витамина С:
- Черная смородина, шиповник,
- помидоры, перец
- брокколи, киви
Очевидным преимуществом потребления витамина С является предотвращение цинги, особенно у детей из группы риска, таких как недоедающие, имеющие ограниченный выбор питания или имеющие заболевания кишечника.
Роль витамина С в профилактике простуды была тщательно исследована, и все данные свидетельствуют о том, что витамин С не помогает предотвратить простуду и не способствует ее излечению. Некоторые исследования показывают, что прием витамина С может уменьшить продолжительность болезни. Тем не менее, прием витамина С на регулярной основе не снижает заболеваемость и не уменьшает тяжесть простуды. Учитывая невысокую стоимость препарата и его высокий профиль безопасности, родители могут использовать аскорбиновую кислоту как вспомогательное средство при лечении простуды. Но в профилактическом приеме витамина С ежедневно в течение зимних месяцев в качестве профилактической меры при простуде нет никакой необходимости. Более того, это не рекомендуется из-за возможности увеличения экскреции оксалата с мочой и, следовательно, увеличения риска образования кальциевых (оксалатных) камней.
Витамины группы В
Витамины группы В включают группу из восьми водорастворимых витаминов, которые выполняют важные, тесно взаимосвязанные роли в клеточном функционировании, выступая в качестве коферментов в широком спектре катаболических и анаболических ферментативных реакций: Витамины группы В обычно синтезируются растениями, причем их синтез в растительных хлоропластах, митохондриях и цитозоле тщательно регулируется в соответствии с меняющимися потребностями растения. Исключением является витамин B12 , который синтезируется бактериями и обычно выделяется из продуктов животного происхождения,
Витамин B6 важен для поддержания определенных биохимических реакций в иммунной системе. К пище, богатой витамином В6, относятся курица, лосось и тунец. Витамин B6 также содержится в зеленых овощах и в нуте.
Источники витаминов для здоровья ребенка
Во время внутриутробного развития ребенок получает большинство необходимых витаминов от своей матери. Водорастворимые витамины группы В и С активно транспортируются через плаценту на протяжении всей беременности, тогда как жирорастворимые витамины А, D и Е начинают поступать к плоду только в конце беременности. Витамин К передается в незначительных количествах.
После рождения, если ребенок на грудном вскармливании: он получает витамины с молоком матери. Здоровая мама без витаминной недостаточности может обеспечить ребенка через грудное молоко большинством необходимых витаминов, кроме витаминов D и K. Синтез витамина К происходит с помощью микрофлоры кишечника. Также организм новорожденного использует запасы витамина К, накопленные в печени за время внутриутробного развития. Витамин D синтезируется в коже под воздействием солнечного света.
При кормлении молочной смесью ребенок получает набор необходимых витаминов, включенных в состав смеси. Детские смеси составлены таким образом, чтобы дети, получающие 150 мл смеси на кг массы тела в день, получали адекватное потребление всех витаминов. Однако при питании детскими смесями показано, что она может негативно влиять на функции кишечника, что приводит к изменению всасывания витаминов и их усвоению по сравнению с грудным молоком. Поэтому даже при достаточном объеме потребления молочной смеси, ребенок может испытывать недостаток отдельных витаминов.
В группе риска находятся все дети веганов и вегетарианцев, так как грудное молоко их матерей заведомо не содержит набора всех необходимых витаминов в достаточном количестве.
Естественные диетические источники витамина D ограничены. К пище, богатой витамином D, относятся жирная рыба (например, сёмга, маринованная сельдь и консервированный розовый лосось с костями в масле), рыбий жир, печень трески и высушенные на солнце грибы шиитаке. Но ни один из этих продуктов не входит в типичную диету для подростков, детей или младенцев. Обогащенные витамином продукты, такие как смеси для детского питания, коровье молоко, апельсиновый сок, хлопья для завтрака, сыр и масло, с большей вероятностью потребляются детьми, но содержат значительно меньше требуемого количество витамина D.
Как правило, пищевые добавки с мультивитаминами стали широко распространенным источником для устранения недостатка витамина. Большинство пищевых добавок содержат растительный витамин D2 (кальциферол), который биохимически менее активен, чем витамин D3, получаемый из масла печени трески.
Сколько, когда и каких витаминов необходимо давать ребенку?
Витаминные добавки могут вводиться с возраста 6 месяцев. В некоторых случаях по назначению врача прием витаминных добавок может быть начат после 1 месяца жизни. В условиях недостатка витамины А, С и D нужно давать ребенку не менее чем 3 года подряд, а еще желательнее продлить курс витаминизации на пять лет. Особенно тщательно следует относится к приему витаминов детьми веганов и вегетарианцев, малышей, которые выпивают в день менее 500 мл молочной смеси, не имеют возможности ежедневно находиться на солнечном свете. Например, в Санкт-Петербурге из-за недостатка инсоляции наблюдается клинический дефицит витамина D у 75% населения. Дефицит витамина D приводит к рахиту и развитию симптоматической гипокальциемии. Усугубляют проблему дефицита витамина недоношенность и длительное, исключительно грудное вскармливание с отсроченным отлучением от груди.
В России не редкость дефицит витамина А, который связан со слепотой и повышенной смертностью и заболеваемостью от инфекционных заболеваний. При этом введение высоких доз витамина А улучшает выживаемость младенцев.
Кровотечение при дефиците витамина К встречается редко, но все же встречается, особенно у грудных детей, которые не получали витамин К при рождении. Витамин К назначается либо в виде одной внутримышечной дозы 1 мг для новорожденных (0,4 мг / кг для недоношенных детей), либо путем альтернативной схемы приема внутрь по 3 мг в течение первых 6–8 недель. Детские молочные смеси обогащены витамином К, обеспечивающим поступление около 4–10 мкг / кг / день.
Диета играет лишь частичную роль для восполнения запасов витаминов D и K, но важна для всех остальных витаминов. Ключевыми шагами для обеспечения адекватного витаминного статуса детей являются введение витамина К при рождении, оптимизация рациона питания в раннем возрасте и обеспечения дополнительного приема витамина D. Прием витамина D можно начинать в течение первых 2 месяцев жизни в качестве добавки для детей, находящихся на грудном вскармливании, и для детей, которые питаются молочной смесью с дозировкой
Таблица: Сводная информация об эталонном суточном потреблении витаминов (ед. / День)
| витамин | 0–3 месяца и 4–6 месяцев | 7–9 месяцев или 10–12 месяцев | 1–3 года | Допустимый верхний предел потребления |
| А (мкг) | 350 | 350 | 400 | 800 мкг / день (1-3 года) |
| D (мкг) | 8,5 | 7 | 7 | 25 мкг / день (0–24 месяца) |
| Е (мг) | 0,4 мг / г ПНЖК | 0,4 мг / г ПНЖК | 0,4 мг / г ПНЖК | 10 мг / 100 ккал формулы |
| К (мкг) | 10 | 10 | 10 | Нет данных |
| B 1 (тиамин) (мг) | 0.2 | 0,2 / 0,3 | 0,5 | Нет данных |
| B 2 (рибофлавин) (мг) | 0,4 | 0,4 | 0.6 | Нет данных |
| Ниацин (эквиваленты мг) | 3 | 4/5 | 8 | 2 мг / день (1-3 года) |
| B 6 (пиридоксин) (мг) | 0.2 | 0,3 / 0,4 | 0.7 | 5 мг / день (1-3 года) |
| B 12 (мкг) | 0,3 | 0,4 | 0,5 | Нет данных |
| Биотин (мкг) | Не дано | Не дано | Не дано | 7,5 / 100 ккал |
| Пантотенат (мг) | 1,7 | 1,7 | 1,7 | 1,2 / 100 ккал |
| Фолиевая кислота (мкг) | 50 | 50 | 70 | 200 мкг / день (1-3 года) |
| С (мг) | 25 | 25 | 30 | 30 мг / 100 ккал |
5 лучших продуктов для детей, которые поддерживают здоровый иммунитет
Йогурт: содержит полезные микробы, называемые пробиотиками. Эти микроорганизмы живут в кишечнике ребенка и помогают усваивать полезные питательные вещества из пищи. Также они играют важную роль в формировании иммунной защиты организма. Одно исследование показало, что у детей, которые постоянно употребляли натуральный йогурт с живыми бактериями, заболеваемость простудой, ушными инфекциями и фарингитом стала ниже на 19%. Лучшие сорта натурального йогурта с живыми бактериями отличаются тем, что открыв упаковку, поверх йогурта можно обнаружить небольшой слой жидкости. Это признак высокого качества продукта и его натурального происхождения.
Кефир: кисломолочный напиток также содержит много полезных пробиотиков и может помочь усилить иммунную защиту организма.
Грецкие орехи: содержат омега-3 жирные кислоты, которые полезны для организма во многих отношениях. Одно небольшое исследование показало, что употребление омега-3 снижают количество респираторных инфекций у детей. Тертыми грецкими орехами легко посыпать детские пюре или хлопья на завтрак.
Фрукты и овощи: Многие фрукты и овощи богаты витамином С, который помогает организму бороться с инфекцией при простуде и гриппе. К богатым аскорбиновой кислотой продуктам относятся цитрусовые, клубника, сладкий перец, брокколи и сладкий картофель. Морковь, зеленая фасоль, апельсины и клубника также содержат каротиноиды (провитамины А), которые повышают иммунитет. Они помогают увеличивать выработку организмом борющихся с инфекцией лейкоцитов и интерферона, антител, которые блокируют вирусы. Исследования показывают, что диета, богатая фитокаротиноидами, может также защитить от таких хронических заболеваний, как рак и болезни сердца во взрослом возрасте. Оптимально, если ребенок будет съедать не менее пяти порций фруктов и овощей за день. Одна стандартная порция — это около двух столовых ложек для малышей и одна чашка для детей старшего возраста.
Диетическое мясо: Постное мясо содержит белок, который важен для поддержания сил. Во-вторых, мясо также содержит цинк, который помогает лейкоцитам бороться с инфекциями.
Если у вас есть вопросы по питанию ребенка, вы можете получить квалифицированную консультацию педиатра, который поможет вам скорректировать диету и режим питания для малыша в соответствии с его возрастом, особенностями и статусом здоровья.
Если у вас новорожденный ребенок, вам поможет наш специалист по грудному вскармливанию, которого можно вызвать на дом. Он проведет консультацию для кормящей мамы, разъяснит, что когда и как можно и нужно есть, а каких продуктов лучше избежать, чтобы малыш правильно рос и гармонично развивался.
Когда может давать сбой иммунная система у детей? Чаще всего когда она истощается от череды бесконечно повторяющихся простудных заболеваний. Но достаточно часто в детском возрасте это может быть связано и с причинами более глубокими.
Здравствуйте, дорогие друзья. Я – Гордиенко Наталия, врач-инфекционист, врач-иммунолог. В клинической иммунологии пятнадцать лет, в инфектологии уже тридцать лет. И сегодня хочу с вами поговорить о достаточно серьёзной проблеме – часто болеющие дети, или часто и длительно болеющие дети. На самом деле это очень серьёзная проблема, и по данным различных авторов от 30% до 60% детей так или иначе прибывают в периоде, когда они часто болеют.
Какие дети считаются часто болеющими
Почему введён такой термин – “часто болеющие дети”?
Для примера: в Великобритании считается, что отнести ребёнка к часто болеющим можно, если в году он болеет восемь раз.
У нас более жёсткие критерии. Часто болеющим ребенок считается если:
- ребёнок до года болеет более 4 раз за год;
- ребенок от года до трёх, болеет более шести раз за год;
- ребёнок от трёх до семи лет болеет чаще 8ми раз за год;
- если ребёнок старше семи-восьми лет, и он болеет чаще 4х раз в год.
Причины ослабления иммунитета у детей
На самом деле это и достаточно серьезная социальная проблема, и экономическая проблема. Когда ребёнок часто страдает, в семье нет нормального психологического климата. Почему так случается? Потому что, к сожалению, другие члены семьи испытывают дефицит внимания. И 70% семей, у которых ребёнок часто болеет, отмечают, что у них создаются напряжённые психологические отношения. Они не могут додать тепла, внимания друг другу, а это очень сильно меняет качество жизни в семье.
Кроме этого, это достаточно серьёзная материальная проблема. Почему? Потому что, к сожалению, лечить ребёнка каждый месяц очень сложно. Это требует определённых материальных затрат с одной стороны, а с другой стороны, сегодня молодёжь, родители работают, и, если они длительно пребывают на больничном листе, то не могут уделить внимание своему бизнесу, соответственно такие материальные затраты увеличиваются, потому что приход материальных средств в семью тоже сокращается. И с точки зрения государства это тоже серьёзная материальная проблема, потому что работник выпадает на длительный период жизни, пока болеет ребёнок, из работы, из социальной сферы, из трудовой сферы.
Но что же может быть фактором, который приводит к созданию вот таких вот условий, когда ребёнок часто болеет? На самом деле причин таких может быть много. Я, как инфекционист, хочу отметить в первую очередь те причины, которые могут быть связаны с внешними факторами, с хроническими заболеваниями, с состоянием иммунной системы, с психологическими состояниями, потому что часто болеющий ребёнок, к сожалению, достаточно часто может формировать психопатическое развитие личности. Он требует всё больше и больше внимания себе, и начинает специально привлекать ещё больше внимания со стороны близких, своих родственников, своих родителей.
Достаточно часто я слышу от своих пациентов, от родителей болеющих детей, что у ребёнка что-то не в порядке с иммунной системой. Это не всегда так. Например, в 20% случаев у болеющего ребёнка может за чередой постоянно повторяющихся респираторных либо простудных заболеваний, скрыватся такое серьёзное заболевание, как бронхиальная астма. И конечно такого ребёнка нужно серьёзно и всесторонне обследовать для того, чтобы выявить начало этого заболевания.
Если ребёнок определённый период времени жизни жил спокойно, и у него не было частых заболеваний, а потом вдруг он “втянулся”, причиной этому может стать контакт с большим количеством детей. Особенно это сказывается у деток старше трёх лет, когда они идут в детский коллектив, в детские сады, в ясельки и начинают тесно контактировать с большим количеством деток, у которых своя микрофлора, свои вирусы, свои бактерии в носоглотке. Они начинают всем этим перезаражаться. И вот здесь какой-то период иммунная система справляется, а потом она начинает давать сбой.
Когда может давать сбой иммунная система? Когда она истощается, либо от череды бесконечно повторяющихся простудных заболеваний. Но достаточно часто в детском возрасте это может быть связано с причинами более глубокими, такими, как паразитарные инвазии, на которые ни родители, ни врач могут не обратить внимание. Поэтому, когда мы работаем с часто болеющими детьми, в первую очередь мы занимаемся определением – что является ключевым фактором изменения работы иммунной системы. Нет ли там паразитарных инвазий.
Вторая группа серьёзных заболеваний в XXI веке – группа герпес-вирусных инфекций. Сами по себе эти инфекции могут как остро протекать, так и хронически. Если они затягиваются в хроническое состояние, то могут при длительной активации угнетать работу иммунной системы. И потом у иммунитета ребёнка не хватает сил бороться с новыми, встречными, простудными вирусами. И такие детки тоже могут переносить либо транзиторы, временный иммунодефицит, либо он может затягиваться на месяцы, иногда даже на года.
Как стресс влияет на иммунитет ребенка
Что ещё может вызывать подвижки и приводить ребёнка к состоянию часто болеющего? Это стрессовые ситуации. Достаточно часто мы можем даже не понимать, что ребёнок может переносить стресс. Когда он идёт в детский коллектив для него это может быть психологическим напряжением. И такое состояние, как затяжной стресс, тоже может привести к снижению иммунитета. Любое инфекционное заболевание, любая вирусная инфекция может потянуть за собой шлейф какого-то затяжного иммунодефицитного состояния, которое может привести ребёнка в состояние часто болеющего.
Кроме стрессов ещё большое значение имеет соединительная ткань. Человек на 80% состоит из соединительной ткани. К сожалению, сегодня около 45% детей рождаются с недифференцированными дисплазиями соединительных тканей. Эти ткани пронизывают всё тело, объединяют человеческий организм в единое целое – сосуды, кровь, и клетки иммунной системы тоже представители соединительной ткани, если ребёнок родился с такими особенностями, он чаще других детей будет попадать в группу часто болеющих.
Что ещё важно? Важно понимать, нет ли у ребёнка скрытого хронического заболевания. Потому что любое скрытое хроническое заболевание — проблема почек, лёгких, бронхов – любая хроническая патология у ребёнка может вызвать состояние часто болеющего. И проявляться это будет в виде частых респираторов, на первом этапе. Потом, конечно, клиническая картина начнёт вырисовываться более чётко по заболеванию того органа, который спровоцировал частные заболевания.

Что делать, если ребенок часто болеет ?
Разобраться в проблеме!
Как же во всей этой проблеме разобраться, если у вас ребёнок часто болеет простудными заболеваниями? Если эти заболевания часто завершаются либо отитами, либо бронхитами, либо гайморитами, при том, что ребенок болеет не просто часто, но ещё и длительно. Считается нормальным, если обычная респираторная инфекция заканчивается в течение пяти, максимум семи дней. В среднем три-пять дня длиться состояние ребёнка, когда он не может ходить в детский коллектив. Всё, что более, говорит о том, что есть какие-то подвижки не в лучшую сторону со стороны работы иммунной системы.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Достаточно часто родители у меня спрашивают, что попить ребёнку, чтобы восстановить иммунитет? Было бы всё так просто. Можно было бы дать “волшебную” таблетку, и всё было бы прекрасно. На самом деле всё гораздо сложнее и проблематичнее может быть. Важно, чтобы эта “волшебная” таблетка, даже если такова найдётся, нормально всосалась, дошла до места приложения, в частности в костный мозг для того, чтобы дать возможность восстановится клеткам иммунной системы, эти клетки должны быстро дозреть. Поэтому, работая с часто болеющими детьми, у которых иммунодефицитное состояние уже имеется, я родителям сразу говорю, что минимум три месяца, а может быть шесть, а может быть и три года понадобится, для того, чтобы можно было считать ребёнка практически здоровым. Дальше я просто пошагово хочу сказать, что в таких ситуациях нужно делать
1. Нужно выявить все хронические очаги заболеваний у ребёнка, если таковые имеются.
2. Тщательно их просанировать. Возможно нужно будет привлечь узких специалистов.
4. Нужно “накормить” иммунную систему. Подобрать витаминно-минеральные комплексы, антиоксиданты, насыщенные жирные кислоты и аминокислоты. Ребёнок растёт, у него положительный баланс, ему нужны строительные материалы для построения молодых новых клеток, как для всех тканей и органов, так и для работы иммунной системы. И не случайно одна из причин иммунодефицитных состояний – это голодание, в частности белковое. Потому что белковое голодание обязательно приведёт к дефициту работы иммунной системы.

Такой диагноз у детей означает, что поражен один или несколько элементов системы иммунитета. При такой патологии тяжело протекают инфекционные заболевания, часто проявляются аутоиммунные болезни, возникают опухоли, могут быть аллергии.
Виды заболеваний
Данный синдром может быть как первичным (генетически обусловленным), так и вторичным (появляется ввиду внешних факторов или заболеваний).
Первичный иммунодефицит у детей – что это и откуда берется?
Врожденный иммунодефицит (ИД) у ребенка – это то, что развивается из-за генетических факторов, это первичные нарушения работы иммунной системы. В результате развиваются тяжелые инфекции, быстро переходящие в хроническую форму, а органы и ткани поражаются воспалительными процессами. Без лечения первичный иммунодефицит приводит к смертности детей от осложнений различных инфекционных болезней.
Симптомы первичного иммунодефицита могут не обнаруживаться у детей, потому что болезнь не имеет уникальных признаков. Это может быть простая, но часто повторяющаяся инфекция, например легких или ЛОР-органов, или проблемы с ЖКТ, воспаления суставов. Часто ни родители, ни врачи не осознают, что все эти проблемы – результат дефекта иммунной системы ребенка. Инфекционные заболевания становятся хроническими, проявляются осложнения, нет реакции на курс антибиотиков. Обычно тяжелые формы иммунодефицита видны сразу после рождения младенца или через некоторое время. Источник:
Доан Тхи Май
Рецидивирующие инфекции у детей – риск иммунодефицита
// Педиатр, 2017, т.8, спецвыпуск, с.109-110
Почему у ребенка появляется вторичный иммунодефицит, и что это такое?
Такое заболевание – это тоже нарушение в работе иммунной системы, оно появляется у детей и взрослых и не является результатом дефектов в генах. Вторичный иммунодефицит может вызывать ряд факторов – внешних и внутренних. Любые внешние неблагоприятные факторы, которые нарушают процесс обмена веществ в организме, могут привести к развитию такой патологии. Самые распространенные из них:
- плохая экология, грязный воздух;
- ионизирующее излучение, воздействие СВЧ;
- острые отравления в хронической форме;
- длительный курс некоторых лекарств;
- хроническое переутомление, стресс. Источник:
М.В. Кудин, С.А. Сергеева, А.В. Скрипкин, Ю.Н. Федоров
Профилактика заболеваемости у детей с вторичным иммунодефицитом в неблагополучных экологических регионах
// Вестник ВолГМУ, 2009, №1(29), с.87-95
Все эти факторы комплексно воздействуют на организм и все его системы, включая иммунную. А такие, как ионизирующее излучение, избирательно угнетают систему кроветворения. У людей, живущих в условиях загрязненности окружающей среды, снижен иммунитет, они чаще переносят инфекции, увеличиваются риски развития онкологии.
Диагностика ИД
Проводится сбор семейного анамнеза и жалоб ребенка (если он не новорожденный), осмотр, а также ряд лабораторных исследований: молекулярно-генетическое, клинический анализ крови и др.
Важно! Если в семье уже есть ребенок с первичной иммунной недостаточностью, то при вынашивании второго крайне важна пренатальная диагностика.
Признаки и симптомы первичного иммунодефицита обнаруживаются у детей уже в первые недели жизни. Когда врач собирает анамнез, особое внимание он обращает на частую заболеваемость вирусами и бактериальными инфекциями, на наследственность, отягощенную нарушениями работы иммунитета, на врожденные пороки развития.
Нередко такую патологию выявляют намного позже и случайно, когда проводят другие анализы.
Основные методы диагностики как врожденных, так и приобретенных нарушений работы иммунитета:
- осмотр ребенка, при котором особое внимание обращают на состояние кожи, так как могут быть грибковые поражения, эрозии, дистрофия, гнойники, отечность разных частей тела;
- анализы крови – о патологии говорит нарушение лейкоцитарной формулы;
- специальные иммунологические исследования;
- молекулярно-генетический анализ.
Лечение заболевания
Первичная форма заболевания предполагает:
- недопущение контакта с возможными источниками заражения.
- в периоды ремиссии ребенок может и должен вести нормальный образ жизни, поддерживать гигиену, посещать образовательное учреждение.
- если существует угроза инфекции, назначаются антибиотики широкого спектра.
- при наличии эффекта лечить ребенка нужно около 3-4 недель одновременно с приемом противовирусных, антигрибковых средств. Иногда противомикробное лечение растягивается на годы.
Скорректировать иммунодефицит можно, применяя иммунореконструкцию, заместительное лечение, иммуномодуляторы. При первичной форме патологии применяют иммуноглобулины, при вторичной используют иммунотропы, заместительную терапию, иммунизацию.
Крайне важна при первичной патологии изоляция ребенка от всех источников заражения. Когда нет обострений инфекций, ребенок может вести нормальный образ жизни. При первичном иммунодефиците на фоне общей недостаточности антител детей нельзя прививать от:
- кори;
- эпидемического паротита;
- полиомиелита;
- краснухи;
- ветряной оспы;
- туберкулеза.
Проживающим вместе с ребенком можно делать прививки только инактивированными вакцинами.
Противомикробное лечение заключается в приеме антибиотиков широкого спектра. При отсутствии быстрого ответа на терапию препарат меняют. Если же эффект есть, то принимать антибиотик ребенок должен минимум 3-4 недели. Лекарства вводятся внутривенно или парентерально. Одновременно назначают противогрибковые препараты и при показаниях – противовирусные, антипротозойные, антимикобактериальные лекарства. Противомикробная терапия может быть даже пожизненной.
При серьезном вторичном или первичном Т-клеточном ИД нужно профилактировать пневмоцистовую пневмонию, в зависимости от показателей анализов крови. Для этого врачи обычно прописывают триметопримсульфометаксозол.
Важно! Любые лекарства должен назначать только врач, самолечение смертельно опасно для ребенка!
Способы коррекции недостаточности иммунитета:
- заместительное лечение;
- реконструкция иммунитета;
- иммуномодуляция.
Иммунореконструкция предполагает пересадку костного мозга или стволовых клеток, которые получают из пуповинной крови. При первичном ИД заместительная терапия – это чаще всего прием аллогенного иммуноглобулина, который в последние годы принято вводить внутривенно.
Лечение детей с первичным ИД с общими дефектами выработки антител
В этом случае проводится заместительная терапия иммуноглобулинами, которые вводятся внутривенно, и антибиотиками. Иммуноглобулины вводятся один раз в три-четыре недели пожизненно. Постоянная терапия антибиотиками нужна для профилактики бактериальных инфекций.
При обострении бактериальной инфекции назначаются антибиотики широкого спектра, вводимые парентерально. При гипер IgM-синдроме и общей вариабельной иммунной недостаточности (ОВИН) нужно постоянно принимать противогрибковые и противовирусные препараты. Они могут назначаться курсами. Это определяется врачом индивидуально. Если у ребенка Х-сцепленный гипер IgM-синдром, то ему показана пересадка костного мозга от HLA-идентичного донора.
Методы лечения вторичного ИД
В основном применяется иммунотропная терапия, которая может быть разных направлений:
- активная иммунизация;
- заместительная терапия;
- прием иммунотропов.
Выбор иммунотропной терапии зависит от того, насколько остро выражен воспалительно-инфекционный процесс и какой иммунологический дефект выявлен. Когда симптомы болезни отступают, для профилактики может проводиться вакцинотерапия.
В качестве заместительной терапии применяются иммуноглобулины, вводимые внутривенно. Основное их действующее вещество – специальные антитела, получаемые от доноров. Часто назначаются иммуноглобулины, содержащие только IgG.
Иммунотропное лечение вторичного ИД
С помощью иммуномодуляторов можно повысить эффективность антимикробной терапии. Иммуномодуляторы должны быть частью комплексной терапии совместно с этиотропным лечением инфекции. Схемы и дозировку рассчитывает врач индивидуально.
Во время приема иммуномодуляторов должен проводиться иммунологический мониторинг. Если инфекция находится в острой стадии, иммуномодуляторы применяют с осторожностью. Иначе можно вызывать тяжелый общий воспалительный ответ и септический шок в результате него. Источник:
Г.А. Самсыгина, Г.С. Коваль
Проблемы диагностики и лечения часто болеющих детей на современном этапе
// Педиатрия, 2010, т.89, №2, с.137-145
Способы профилактики
ИД проще предупредить, чем лечить. Важно помнить, что состояние ребенка напрямую зависит от того, насколько правильно планировалась беременность. Если у одного из родителей есть проблемы с иммунитетом, он должен пройти специальные процедуры, чтобы исключить подобную патологию у ребенка.
В первые шесть месяцев жизни рекомендуется только грудное вскармливание, потому что в материнском молоке есть все нужные элементы, способствующие выработке полноценного иммунитета. Если нет лактации, нужны качественные искусственные смеси, но обязательно дополняемые поливитаминами.
Источники:
- Доан Тхи Май. Рецидивирующие инфекции у детей – риск иммунодефицита // Педиатр, 2017, т.8, спецвыпуск, с.109-110.
- М.В. Кудин, С.А. Сергеева, А.В. Скрипкин, Ю.Н. Федоров. Профилактика заболеваемости у детей с вторичным иммунодефицитом в неблагополучных экологических регионах // Вестник ВолГМУ, 2009, №1(29), с.87-95.
- Г.А. Самсыгина, Г.С. Коваль. Проблемы диагностики и лечения часто болеющих детей на современном этапе // Педиатрия, 2010, т.89, №2, с.137-145.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

