Как снизить риск заражения инфекциями
Обновлено: 24.04.2024
Вероятность заражения ВИЧ существует при половом акте с носителем инфекции, а также при контакте с его кровью.
Есть также риск заражения у ребенка, родившегося от ВИЧ-инфицированной женщины.
Какова вероятность заражения ВИЧ половым путем
Вероятность заражения ВИЧ при однократном незащищенном половом акте нельзя точно рассчитать для одного конкретного человека.
Имеются статистические данные, которые показывают процент вероятности заражения ВИЧ.
Учитываются определенные особенности и обстоятельства, но далеко не все.
Риск инфицирования в среднем в популяции не отражает частоту передачи инфекционного заболевания для конкретного индивида.
Ведь это только средние цифры.
К примеру, для одного человека риск заражения будет 10%, ещё для двоих людей – 1%.
В среднем для каждого из них получится 4%.
Но очевидно, что ни для одного из трех человек эта цифра не будет соответствовать реальности.
Поэтому ориентироваться на усредненные данные можно.
Однако принимать их слишком близко к сердцу и проецировать на себя не стоит.
Потому что риск передачи ВИЧ половым путем зависит от:
- стадии инфекции;
- сопутствующих патологий;
- повреждения слизистых оболочек репродуктивных органов;
- пола и возраста;
- вида полового контакта;
- его длительности и особенностей;
- обрезания;
- наличия других ИППП и т.д.
Рассмотрим вероятность заражения ВИЧ при единственном контакте.
При анальном сексе для пассивного партнера риск инфицирования достигает от 0,1 до 7,5%.
Для женщины при вагинальном акте риск инфицирования – 0,05-0,15%.
Она низкая, если практикуется прерванный половой акт.
Но значительно повышается, если сперма попадает во влагалище.
Потому что эякулят содержит множество вирусных частиц.
Для мужчины при вагинальном половом контакте риск заражения выше, чем для женщин.
Он составляет от 0,03 до 5,6%.

При оральном сексе риск инфицирования практически равен нулю.
Инфицирование возможно только в случае попадания спермы в рот.
И даже тогда оно будет крайне маловероятным.
Вероятность заражения ВИЧ при правильном использовании качественного презерватива близка к нулю.
Нельзя заразиться и при кунилингусе.
Когда повышается риск заражения ВИЧ
Вероятность заражения ВИЧ при однократном контакте не самая высокая.
Однако она значительно увеличивается, если пара занимается сексом несколько дней подряд.
И особенно если происходит контакт со спермой или кровью.
Наиболее контагиозными, способными распространять инфекцию, являются люди, которые заразились недавно.
Это период острой инфекции, когда концентрация вируса в крови огромная, а антитела к нему ещё не успели выработаться.
На этой стадии пациент ещё не знает о своем диагнозе.
Поэтому он продолжает вести половую жизнь и распространять инфекцию.
Второй этап высокой заразности наблюдаются на стадии преСПИДа.
То есть, на стадии первых иммунологических нарушений, которые приводят к оппортунистическим заболеваниям.
Ещё одним фактором, значительно увеличивающим риск заражения, считаются венерические инфекции.
ВИЧ распространяется половым путем.
Бактериальные и вирусные венерические болезни – тоже.
Поэтому нет ничего удивительного, что они нередко наблюдаются одновременно у одного и того же пациента.
Часто ВИЧ развивается на фоне гонореи, хламидиоза, трихомониаза.
Наиболее весомым фактором риска считается генитальный герпес.
Это связано с тем, что он вызывает эрозии на слизистой оболочке урогенитального тракта.
В этом случае повышается риск попадания ВИЧ-инфекции непосредственно в кровь.
Когда нельзя заразиться ВИЧ
Невозможно или почти невозможно заразиться при:
- поцелуях;
- минете;
- кунилингусе;
- римминге;
- сексе с презервативом.

Также риск инфицирования близок к нулю, если страдающий ВИЧ-инфекцией пациент:
- получает антиретровирусную терапию более полугода;
- имеет неопределяемую нагрузку;
- соблюдает схему лечения;
- с определенной периодичностью посещает доктора;
- не имеет сопутствующих половых инфекций.
Как снизить риск заражения ВИЧ во время секса
Нужно использовать презерватив.
Если он не использовался или порвался, может потребоваться медикаментозная профилактика.
У источника инфекции определяется вирусная нагрузка.
Если она меньше 50 копий в мл, то профилактика не нужна.
Потому что риск заражения близок к нулю.
Если нагрузка менее 1000 копий в мл, пациенту предлагают профилактику.
Но шанс заражения хоть и присутствует, он очень низкий.
Составляет доли процента.
Если же нагрузка у носителя инфекции больше 1000 копий в мл, профилактика проводится обязательно.
Потому что риск инфицирования оценивается как клинически значимый.
Вероятность заражения при вертикальном способе передачи ВИЧ
ВИЧ передается во время родов.
Инфицирование возможно и при грудном вскармливании.
При естественном течении беременности и родов риск инфицирования плода достигает 40%.
Это случается, если женщина не знает о своем заболевании.
Но если она осведомлена, проводятся профилактические мероприятия.
Они позволяют снизить риск заражения ребенка до 1-2%.
Для этого женщине назначается антиретровирусная терапия.
Если она приводит к неопределяемой вирусной нагрузке, то пациентка может рожать через естественные родовые пути.
Если такой результат терапии не достигнут, показано кесарево сечение.
В дальнейшем новорожденный ребенок получает антиретровирусную терапию.
Кормление грудью женщине с ВИЧ запрещено.

Как при ВИЧ уменьшить риск инфицирования плода
Ещё несколько десятилетий назад единственной мерой для предотвращения передачи инфекции оставалось кесарево сечение.
Поэтому инфицировалось в среднем 15% новорожденных.
Сегодня этот показатель снизился до 1-2%.
Все женщины, имеющие ВИЧ-позитивный статус, которые забеременели, получают антиретровирусную терапию.
Она назначается сразу после диагностики беременности.
Иногда применяется после окончания эмбрионального периода внутриутробного развития.
То есть, с 14 недели беременности.
Если со стороны женщины показаний к антиретровирусной терапии нет (у неё низкая вирусная нагрузка), то лечение может быть назначено позже.
Антиретровирусную терапию в таком случае начинают за 12 недель до родов.
При определении показаний к лечению учитывают, что у беременных в среднем на 15% снижается уровень СД4 лимфоцитов в норме.
Поэтому терапию назначают при уровне СД4 менее 350-500 клеток в мкл.
В некоторых клиниках лечение назначают всем без исключения беременным.
В том числе если у них нормальный иммунологический статус и низкая вирусная нагрузка.
Риск инфицирования плода считается крайне низким, если вирусная нагрузка меньше 50 копий в мл.
Особенности антиретровирусной терапии при беременности:
- препаратом выбора является азидотимидин;
- требуется анализ на резистентность до начала терапии (частота резистентности к азидотимидину составляет 17%);
- эвафиренз не назначают до 8 недели из-за его тератогенности;
- невирапин токсичен, поэтому его назначают только при уровне СД4 меньше 250 клеток в мкл;
- при комбинированной терапии 1 раз в месяц проводятся общеклинические исследования, включая печеночные пробы;
- 1 раз в месяц оценивается уровень СД4 и вирусная нагрузка;
- требуется оценка плазменной концентрации препарата в случае недостаточной динамики изменения показателей крови.
Правильно назначенное лечение позволяет избежать необходимости в кесаревом сечении.
В Европе частота естественных родов с ВИЧ-инфекцией составляет 60%.
Вероятность инфицирования ВИЧ при уколе иглой
Существует огромное количество способов передачи ВИЧ инфекции.
Но на практике наиболее часто встречаются три из них.
Первый – это половой контакт.
Второй – от матери к ребенку.
Третий – через общие шприцы.
Так заражаются наркозависимые люди.
Остальные случаи передачи возможны, но встречаются очень редко.
Иногда можно заразиться:
- при маникюре;
- при уколе;
- при разбрызгивании крови и её попадании в глаза;
- при посещении стоматолога и т.д.
Но эти факторы не влияют на общую эпидемиологическую обстановку.
Подобные случаи – большая редкость.
Риск инфицирования при случайном уколе иглой, которая содержит ВИЧ-инфицированный материал, в среднем 0,3%.
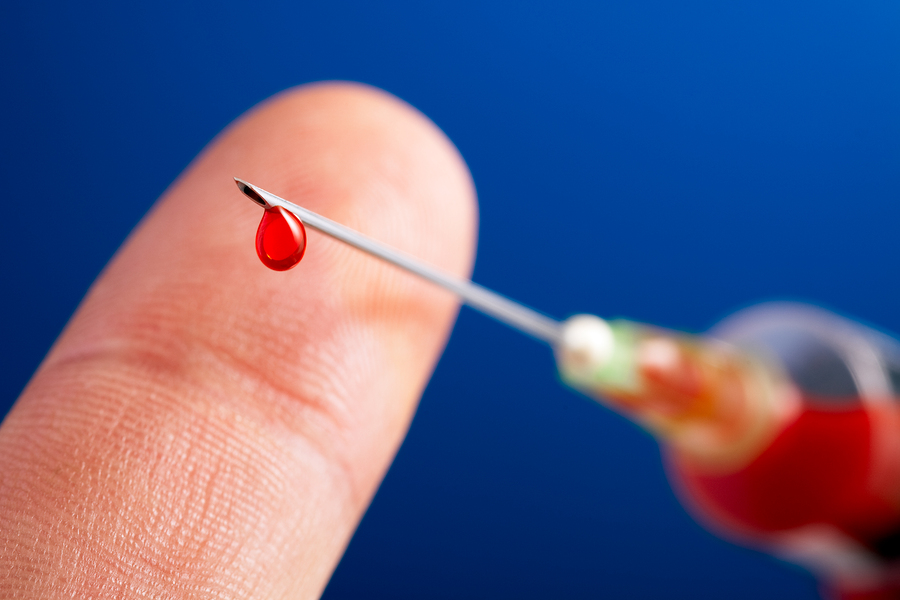
Риск ниже при уколе хирургической иглой.
Он значительно выше при повреждении кожи полой иглой (как в шприце).
Риск профессионального инфицирования ВИЧ
Работая с ВИЧ-инфицированными, доктора и средний медицинский персонал подвергаются риску этого заболевания.
Однако он не очень большой.
ВИЧ – далеко не самая контагиозная инфекция.
Она в 10 раз менее контагиозная, чем гепатит C, и в 100 раз – чем гепатит B.
На риск заражения влияет:
- вирусная нагрузка ВИЧ-инфицированного;
- быстрота удаления инфицированного материала из раны;
- раннее промывание раны водой или антисептиком.
Факторы, увеличивающие шанс заражения:
- большая глубина пореза – в 16 раз;
- свежая кровь на инструменте – в 5 раз;
- игла была размещена в вене больного – риск выше в 5 раз;
- высокая вирусная нагрузка – в 6 раз.
Снижается риск, если человек получает антиретровирусные средства.
Как снизить риск профессионального заражения ВИЧ
ВИЧ можно предотвратить даже после укола или пореза инструментом, содержащим зараженный материал.
Эксперименты на животных показали, что ВИЧ не сразу вызывает генерализованное поражение всех иммунных клеток в организме.
Это происходит только через несколько дней.
Изначально вирус проникает лишь в местные клетки в зоне входных ворот.
Миграция этих клеток занимает 1-2 суток.
В этот период возможно проведение успешной профилактики.
Монопрофилактика азидотимидином снижает риск заражения в 5 раз.
Случаи неудачи связаны с резистентностью вируса.
К сожалению, анализ на резистентность после укола иглой выполнять некогда.
Потому что исследование занимает несколько дней.
А профилактику нужно начинать уже в первые сутки.
Для увеличения эффективности может использоваться комбинированная профилактика с использованием 2 препаратов.
Показания к профилактике определяются индивидуально.
Не каждый случай контакта с зараженным материалом требует назначения препаратов.
Контакт с материалом человека, который получает антиретровирусную терапию и имеет неопределяемую вирусную нагрузку, считается неопасным.
Также после укола иглой необходимо точно знать, что пациент ВИЧ-инфицирован.
Бывают случаи, когда диагноз предполагается, но ещё не подтвержден.
Потому что для образования антител нужно определенное время.
В таком случае в срочном порядке проводится ПЦР на ВИЧ.
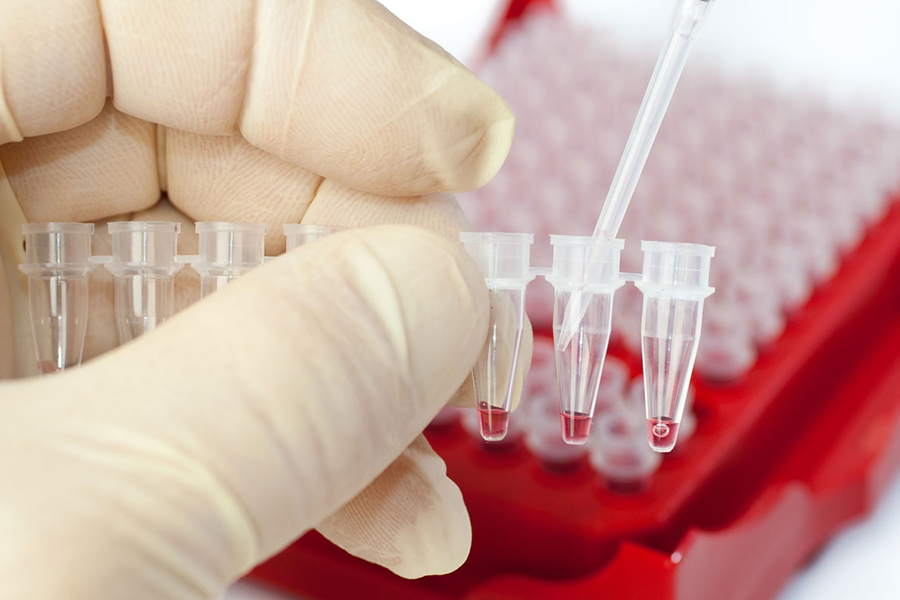
Метод позволяет установить диагноз даже на ранних сроках.
При позитивном результате человеку, который укололся иглой, назначается профилактика.
Когда нет риска заражения ВИЧ
Иногда даже после контакта с биологическим материалом больного профилактика не требуется.
Риск оценивается как клинически не значимый, если:
- повреждение состоялось хирургической иглой (без полости) без последующего кровотечения при вирусной нагрузке пациента менее 50 копий в мл;
- контакт крови с неповрежденной кожей;
- контакт слизистой оболочки или кожи с мочой или слюной;
- чрезкожный контакт с любой биологической жидкостью пациента, за исключением мочи, слюны и крови.
Что делать для профилактики ВИЧ сразу после контакта
Некоторые меры позволяют снизить риск инфицирования ВИЧ.
После укола нужно усилить процесс кровотечения.
То есть, необходимо попросту выдавить вытекающую кровь из раны.
При необходимости – развести края раны.
Затем в течение 10 минут промывать антисептическим раствором.

При попадании крови в глаза следует промыть их большим количеством воды.
В случае проникновения биоматериала в рот нужно прополоскать его водой.
После полового контакта нужно сразу вымыть половые органы с мылом.
Затем сходить в туалет, чтобы вымыть остатки биологических жидкостей из уретры.
Промывать прямую кишку или влагалище не стоит.
Потому что эта процедура связана с дополнительным риском повреждения слизистой оболочки.
Она может повысить риск инфицирования ВИЧ, а не снизить его.
После выполнения всех профилактических мероприятий нужно в тот же день обратиться к врачу.
Он определит показания к экстренной медикаментозной профилактике и в случае необходимости назначит препараты.
При подозрении на заражение ВИЧ обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

Чистите и дезинфицируйте поверхности, используя бытовые моющие средства.
Гигиена рук - это важная мера профилактики распространения гриппа и коронавирусной инфекции. Мытье с мылом удаляет вирусы. Если нет возможности помыть руки с мылом, пользуйтесь спиртсодержащими или дезинфицирующими салфетками.
Чистка и регулярная дезинфекция поверхностей (столов, дверных ручек, стульев, гаджетов и др.) удаляет вирусы.
ПРАВИЛО 2. СОБЛЮДАЙТЕ РАССТОЯНИЕ И ЭТИКЕТ
Вирусы передаются от больного человека к здоровому воздушно -капельным путем (при чихании, кашле), поэтому необходимо соблюдать расстояние не менее 1,5 метра друг от друга.
Избегайте трогать руками глаза, нос или рот. Коронавирус, как и другие респираторные заболевания, распространяется этими путями.
Надевайте маску или используйте другие подручные средства защиты, чтобы уменьшить риск заболевания.
При кашле, чихании следует прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать.
Избегая излишних поездок и посещений многолюдных мест, можно уменьшить риск заболевания.
Здоровый образ жизни повышает сопротивляемость организма к инфекции. Соблюдайте здоровый режим, включая полноценный сон, потребление пищевых продуктов богатых белками, витаминами и минеральными веществами, физическую активность.
Среди прочих средств профилактики особое место занимает ношение масок, благодаря которым ограничивается распространение вируса.
Медицинские маски для защиты органов дыхания используют:
- при посещении мест массового скопления людей, поездках в общественном транспорте в период роста заболеваемости острыми респираторными вирусными инфекциями;
- при уходе за больными острыми респираторными вирусными инфекциями;
- при общении с лицами с признаками острой респираторной вирусной инфекции;
- при рисках инфицирования другими инфекциями, передающимися воздушно-капельным путем.
Маски могут иметь разную конструкцию. Они могут быть одноразовыми или могут применяться многократно. Есть маски, которые служат 2, 4, 6 часов. Стоимость этих масок различная, из-за различной пропитки. Но нельзя все время носить одну и ту же маску, тем самым вы можете инфицировать дважды сами себя. Какой стороной внутрь носить медицинскую маску - непринципиально.
Чтобы обезопасить себя от заражения, крайне важно правильно ее носить:
- маска должна тщательно закрепляться, плотно закрывать рот и нос, не оставляя зазоров;
- старайтесь не касаться поверхностей маски при ее снятии, если вы ее коснулись, тщательно вымойте руки с мылом или спиртовым средством;
- влажную или отсыревшую маску следует сменить на новую, сухую;
- не используйте вторично одноразовую маску;
- использованную одноразовую маску следует немедленно выбросить в отходы.
При уходе за больным, после окончания контакта с заболевшим, маску следует немедленно снять. После снятия маски необходимо незамедлительно и тщательно вымыть руки.
Маска уместна, если вы находитесь в месте массового скопления людей, в общественном транспорте, магазине, аптеке, а также при уходе за больным. Вместе с тем, медики напоминают, что эта одиночная мера не обеспечивает полной защиты от заболевания. Кроме ношения маски необходимо соблюдать другие профилактические меры.
ПРАВИЛО 5. ЧТО ДЕЛАТЬ В СЛУЧАЕ ЗАБОЛЕВАНИЯ ГРИППОМ, КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Оставайтесь дома и срочно обращайтесь к врачу.
Следуйте предписаниям врача, соблюдайте постельный режим и пейте как можно больше жидкости.
СИМПТОМЫ ГРИППА/КОРОНАВИРУСНОЙ ИНФЕКЦИИ высокая температура тела, озноб, головная боль, слабость, заложенность носа, кашель, затрудненное дыхание, боли в мышцах, конъюнктивит. В некоторых случаях могут быть симптомы желудочно-кишечных расстройств: тошнота, рвота, диарея.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Среди осложнений лидирует вирусная пневмония. Ухудшение состояния при вирусной пневмонии идёт быстрыми темпами, и у многих пациентов уже в течение 24 часов развивается дыхательная недостаточность, требующая немедленной респираторной поддержки с механической вентиляцией лёгких. Быстро начатое лечение способствует облегчению степени тяжести болезни.
ЧТО ДЕЛАТЬ ЕСЛИ В СЕМЬЕ КТО-ТО ЗАБОЛЕЛ ГРИППОМ ИЛИ
КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Вызовите врача.
Выделите больному отдельную комнату в доме. Если это невозможно, соблюдайте расстояние не менее 1 метра от больного.
Ограничьте до минимума контакт между больным и близкими, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями.
Часто проветривайте помещение.
Сохраняйте чистоту, как можно чаще мойте и дезинфицируйте поверхности бытовыми моющими средствами.
Часто мойте руки с мылом.
Ухаживая за больным, прикрывайте рот и нос маской или другими защитными средствами (платком, шарфом и др.).Ухаживать за больным должен только один член семьи.
Лучшая защита от ИППП – тщательный подбор половых партнеров. Если с этим есть проблемы, презерватив обязателен. Хотя и он не дает 100% гарантии, потому что может порваться. Также риск ЗППП останется при очагах инфекции на открытых участках тела.
Своевременная профилактика после такого контакта предупредит заражение. В тяжелых случаях потребуется прием сильных антибиотиков, которые остановят размножение бактерий. Их тип и продолжительность приема подбирает врач по результатам анализов.
Стоимость консультации по предупреждению ЗППП
Расчет стоимости лечения Все цены
Экстренная профилактика ЗППП
После незащищенного акта у вас есть не больше 5 часов, чтобы позаботиться о своем здоровье. Лучше всего антисептики действуют против ЗППП в первые 2 часа, потом эффективность будет снижаться. После 5 часов профилактика заболеваний, передающихся половым путем, бесполезна. За это время нужно успеть:
- обильно помочиться, чтобы возбудители ЗППП не прошли по уретре дальше;
- сменить нижнее белье;
- обработать наружные половые органы и внутреннюю сторону бедер антисептиком;
- ввести антисептический раствор во влагалище и уретру;
- выполнить обработку других частей тела, соприкасавшихся с очагами ИППП.
Специалисты

Средства для дезинфекции
- Хлоргексидин или Мирамистин. Предназначены для профилактики поражения слизистых оболочек ЗППП. Для мужчин в комплекте есть специальная насадка. Женщинам рекомендуется использовать спринцевание.
- Гексикон. Свечи для женщин, действующее вещество – хлоргексидин. Средство обеспечит защиту от гонококков, вируса герпеса, хламидии, стрептококков, кишечной палочки и стафилококков. Не подходит для профилактики при высокой чувствительности к хлоргексидину.
- Бетадин. Это вагинальные свечи с повидон-йодом. Нужны для предохранения от грибков, вирусов и бактериальных заболеваний, передающихся половым путем. Средство не вызывает привыкания, плохо всасывается в кровь, противопоказаний мало. Профилактика не рекомендована при чувствительности к йоду и дисфункции щитовидной железы.
Перечисленные меры профилактики различных ИППП только снижают вероятность заражения в 2-3 раза, но не дают гарантии. Поэтому экстренная обработка должна проводиться в редких случаях, а не становиться частью регулярного ритуала. Обнаружить заражение можно уже на 3 день, поэтому не стоит затягивать поход к врачу.
Антисептические препараты нельзя применять слишком часто, такая профилактика только навредит. Обеззараживающие составы уничтожают и возбудителей ЗППП, и полезные бактерии, приводя к нарушению баланса. Для его восстановления потребуется дополнительное лечение, без этого риск ЗППП вырастет в несколько раз.
Медикаменты против ЗППП
Не существует универсальных таблеток, которые спасут от любого типа инфекций, передающихся половым путем. Поэтому выбором профилактических мероприятий должен заниматься врач. Против вирусов, которые вызывают ВПЧ, гепатит В или генитальный герпес, применяется вакцинация. Возможна личная непереносимость компонентов прививки.
Вариант подходит для страховки от ИППП, но не для экстренных случаев. После случайной связи может потребоваться медикаментозная помощь. Профилактику или лечение должны проходить оба партнера, чтобы предотвратить повторное заражение и распространение заболеваний, передающихся половым путем.
Антибиотики
- Тикарциллин, Оксациллин и Ампиокс. Это препараты пенициллиновой группы, которые применяют для лечения сифилиса. Лекарства быстро растворяются в желудке, из-за этого чаще назначаются в виде инъекций в вену или мышцу.
- Сумамед, Азитромицин, Эритромицин. Используются, если ИППП не удалось уничтожить при помощи пенициллина. Макролиды эффективны против сифилиса, хламидиоза и гонореи, имеют мало противопоказаний и побочных действий. Для борьбы с инфекциями, передающимися половым путем, выписываются в виде таблеток или инъекций.
- Цефтриаксон, Цефтаролин, Цефиксим и Цефпиром. Антибиотики работают против ряда ЗППП: гонореи, патогенных микроорганизмов и сифилиса. Цефалоспорины оказывают сильное воздействие, профилактика с их помощью проводится под строгим контролем. Для лечения ИППП назначаются уколы.
- Офлоксацин и Норфлоксацин. Используются для профилактики и лечения хламидиоза, гонококков. Препараты подходят для длительного приема, имеют несколько форм выпуска. Их включают в схему лечения при различной тяжести ЗППП.
- Окситетрациклин, Тетрациклин и Доксициклин. Мощные антибиотики, которые оказывают токсичное воздействие на организм. Редко назначаются для профилактики. Применяются только в случае тяжелых ЗППП, когда не помогли препараты других групп. Борются с осложненной гонореей, сифилисом и хламидиозом. Терапия ИППП этими средствами может вызвать повышение внутричерепного давления, сильную аллергию, проблемы пищеварения. По этой причине вводятся только внутривенно.
- Оринидазол, Метронидазол. Применяются для профилактики и терапии трихомониаза. Их токсичность оценивается, как умеренная. Подходят для комплексной борьбы с ЗППП, выпускаются в виде свечей и таблеток.
- Гентамицин, Немицин, Спектомицин и Амикацин. Вводятся внутримышечно. Нужны для профилактики гонореи и лечения ЗППП со скрытым течением. Также применяются для устранения тяжелых форм венерических болезней.
Профилактика после незащищенного акта не превышает 7 дней. При Продолжительность подбирает врач в зависимости от типа ИППП и тяжести поражения. Все антибиотики оказывают негативное влияние на организм. Поэтому их прием сочетают с приемом противогрибковых препаратов. При наличии проблем с пищеварением дополнительно назначаются пробиотики.
Противовирусные средства
Используются для профилактики или лечения генитального герпеса и ВПЧ. Необходимы, если от этих вирусов ранее не были сделаны прививки. Лекарства работают против внешних проявлений, вирус навсегда остается в организме. Предупредить появление этих ЗППП может только вакцина, но ее рекомендуется вводить в подростковом возрасте.
- Ацикловир. Выпускается в виде мази, из противопоказаний только личная непереносимость. Применяется для профилактики генитального герпеса и его рецидивов. Предотвращает появление новой сыпи, ускоряет заживление. Наносится с первого дня появления ИППП 4-6 раз в сутки. Курс составляет 5-10 дней. В сложных случаях рекомендуется дополнительно принимать таблетки. Для беременных и кормящих женщин обязателен контроль врача.
- Олететрин и Сафоцид. Препараты комбинированного действия, работают против ЗППП, вызванных вирусами, грибками и бактериями. Справляются с предупреждением гонореи, герпеса, хламидиоза и трихомониаза. Имеют множество побочных действий, применяются для лечения ЗППП с осторожностью. Не выписываются лекарства пациентам до 18 лет, при беременности, заболеваниях сосудов, печени и почек.
Противогрибковые средства
При незащищенном сексе нужно позаботиться и о предупреждении кандидоза. Заболевание может на первых этапах не вызывать сильного дискомфорта. Но игнорировать его нельзя, запущенные формы молочницы приводят к тяжелым последствиям. Для предотвращения ЗППП применяются следующие лекарства:
- Флуконазол. За один прием уничтожает всех возбудителей ИППП. Применяется для лечения разных степеней заболевания, в этом случае дозы и длительность терапии подбирается индивидуально. Имеет побочные действия, может стать причиной галлюцинаций при длительном приеме.
- Пимафуцин. Имеет разные формы выпуска, подходит для обоих партнеров. Имеет мало негативных эффектов, назначается беременным и кормящим мамам для лечения ИППП. Возможна личная непереносимость компонентов препарата.
- Нистатин. Выпускается в виде таблеток, мази и свечей. В малых дозах применяется для предотвращения ЗППП. При терапии назначается обеим партнерам, даже если возбудитель обнаружен у одного.
- Дифлюкан. Обладает сильным действием, работает даже против хронического течения. Убивает грибки разного происхождения, назначается с осторожностью. Нельзя принимать с некоторыми лекарствами. Запрещено применение при болезнях почек и сердца, не выписывается беременным и кормящим женщинам. Побочные действия встречаются редко.
- Тержинан. Производит комбинированный эффект: убивает грибки и патогенные микробы. Выпускается в виде вагинальных таблеток. Подходит для профилактики, имеет мало негативных последствий. Под наблюдением врача возможен прием при беременности и лактации.
Будьте внимательны: вся информация представлена только для ознакомления! Таблетки от венерических заболеваний назначает врач после обследования, бесконтрольный прием приведет к негативным последствиям. Не занимайтесь самолечением ИППП, обратитесь к специалисту МЖЦ за точным диагнозом.
Перед назначением препарата врач порекомендует сделать анализы, чтобы выявить возбудителя. Без этого не получится правильно подобрать лекарства, и предотвратить развитие болезни. ИППП опасны, легко передаются половым партнерам. Поэтому не забывайте о мерах защиты, а при небезопасном контакте не медлите с проведением профилактики.


Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями.
Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации.
Паводки - подъёмы уровня воды, возникающие в результате выпадения обильных осадков.
Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения.
Острые кишечные инфекции - группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные - в теплое время года.
В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде - 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях - более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) - отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции?
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение ?
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди, страдающие алкоголизмом
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Клиническая картина и профилактика некоторых инфекций.
Инфекции, вызванные бактериями.
Холера.
Вызывает холеру бактерия вида Vibrio Cholerae.
Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными.
Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня.
Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги.
Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов.
Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев).
Сальмонеллез
Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения.
Основные пути заражения:
Пищевой: мясо зараженных животных и птиц, недостаточно термически обработанные; питье загрязненной воды
При купании в загрязненной воде.
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа.
Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье.
Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи.
Дизентерия (шигеллез).
Возбудители дизентерии принадлежат к роду Shigella.
Источником инфекции является больной или бактерионоситель.
Механизм передачи - фекально-оральный.
Основные пути передачи - контактно-бытовой, водный, алиментарный.
Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи.
Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток.
Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита.
Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики.
Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика - санитарно-гигиенические мероприятия.
Ботулизм.
Возбудитель болезни - Clostridium botulinum
Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин.
Инкубационный период продолжается от 2 - 4 часов до 10 суток. В среднем - 2 суток.
Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания.
При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводят очищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких.
Строгое соблюдение технологии производства консервированных продуктов.
Домашние заготовки хранить в холодильнике.
Лицам, употребившим подозрительный продукт, вводят половину лечебной дозы противоботулинистической сыворотки.
Инфекции, вызванные вирусами.
Ротавирусная инфекция.
Возбудителем инфекции является ротавирус.
Болеют в основном дети от 6 месяцев до 4 лет.
Механизм передачи возбудителя - фекально-оральный, чаще через воду.
Источник заболевания - больной, в меньшей степени вирусоноситель.
Инкубационный период длится от 15 часов до 7 суток.
Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших - рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Выявление и изоляция больных.
Дезинфекция в очаге инфекции.
Энтеровирусные инфекции.
Возбудитель - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Механизм передачи - фекально-оральный. Путь передачи - алиментарный. Факторы передачи чаще всего - овощи.
Источник инфекции - больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей.
Инкубационный период составляет от 2 до 10 суток.
Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию.
Раннее выявление заболевших
Изоляция заболевших на 2 недели
В очаге инфекции - дезинфекция
Детям до 3 лет, имевшим контакт с больными, вводится нормальный человеческий иммуноглобулин, в нос закапывается лейкоцитарный интерферон в течение 7 дней.
Инфекции, вызванные простейшими.
Лямблиоз.
Возбудитель инфекции - Lamblia intestinalis, относится к простейшим.
Источник инфекции - больной человек или цистоноситель. Источником цист могут быть собаки и другие животные.
Механизм передачи - фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду).
Инкубационный период составляет 10-15 дней.
У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон.
Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета.
Своевременное выявление больных и их лечение
Защита продуктов от загрязнения
Борьба с мухами
Не использовать воду из открытых источников без предварительного кипячения
Мытье фруктов, овощей
Соблюдение правил личной гигиены.
Диагностика острых кишечных инфекций.
Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Лечение острых кишечных инфекций.
При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Жидкий стул чаще 5 раз в сутки
Схваткообразные боли в животе
Выраженная слабость и жажда
Наличие сопутствующих хронических инфекций.
Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику
Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
Использовать грелку. Это только усилит воспалительный процесс.
Профилактика острых кишечных инфекций.
Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости.
Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек.
На сегодняшний день половые инфекции чрезвычайно распространены во всем мире.
По данным статистики, около 60% населения сексуально активного возраста хотя бы раз в жизни болели тем или иным ЗППП.
Особенно в Москве наблюдается очень широкое распространение урогенитальных инфекций и венерических заболеваний.
Задача современной медицины - их своевременная диагностика и качественная профилактика.
Возбудители ИППП могут передаваться половым путем (в большинстве случаев).
Реже через бытовые контакты, при переливании крови и внутриутробно.
По происхождению половые инфекции подразделяют на бактериальные, вирусные, грибковые и протозойные.
Кроме того, выделяют еще и паразитарные ЗППП (чесотка, лобковый педикулез).
Меры профилактики ЗППП для взрослых и подростков
В первую очередь, следует соблюдать высокий уровень личной и сексуальной гигиены.
То есть заниматься сексом с постоянным половым партнером.
При половой близости желательно использовать средства барьерной контрацепции (презервативы).
Нужно помнить, что секс-игрушки и прочие приспособления, предметы личной гигиены должны быть сугубо и строго личными.
Профилактика ЗППП после случайной связи: препараты
После полового акта рекомендуется проводить медикаментозную профилактику.
Обычно такая профилактика проводится в течение 1-3 дней.
Экстренная профилактика эффективна в течение 72 часов поле контакта.
Чем раньше будет проведены мероприятия, тем лучше.
Выполнять её следует после пройденных экспресс-анализов.
По их результатам назначаются таблетки или уколы.
Проводить медикаментозную профилактику ЗППП следует после орального, генитального или анального секса.
Кроме того существует ряд других причин требующих профилактики:
- Если стало известно, что у партнера ЗППП.
- Мужчинам, в том числе, если супруга беременна.
- При половом акте без средств контрацепции.
- Во время случайных связей.
Внимание! Для проведения профилактики обязательно обратитесь в больницу.
Профилактика после случайного полового контакта предусматривает борьбу с венерическим заболеванием.
При проведении профилактических мероприятий используют:
После введения препарата половую жизнь следует прекратить сроком на 1-5 дней.
Профилактика ЗППП у женщин
Существует два вида профилактики.
Выделяют следующие виды:
Разберем каждый из этих видов.
Для первого характерно использование методов соблюдения интимной гигиены.
Она включает в себя следующие принципы:
- Применять барьерные контрацептивы.
- Исключить нетрадиционные сексуальные отношения (оральный, анальный секс).
- Не вступать в случайные и множественные половые контакты.
- Использовать средства профилактики в виде свеч и пластырей (вводятся за 5 минут до полового контакта).
- Проводить профилактические медицинские осмотры.
Экстренная профилактика ЗППП у женщин основана на использовании препаратов при незащищенном сексе.
Такой вид профилактики позволяет уничтожить бактерию еще в инкубационном периоде.
Для медикаментозной профилактики ЗППП используют вагинальные свечи или раствор Бетадин.
Кроме этого сюда относят Мирамистин и Хлоргексидин.
Для более сложных ситуаций применяют антибактериальные, противовирусные и противогрибковые препараты.
Запомните! Все медикаменты назначаются врачом и могут иметь свои противопоказания.
Профилактика ЗППП у мужчин
Вероятность заражения ЗППП у мужчин достаточно высока.
После незащищенного секса можно заразиться:
- Микоплазмой.
- Уреаполазмой.
- Хламидией.
- Трихомониазом.
- Сифилисом.
- ВИЧ.
И это далеко не весь список возможных венерологических заболеваний.
Что же делать, если секс без использования средств защиты произошел?
Первым делом необходимо:
- Помочиться.
- Провести гигиену полового органа с использованием мыла.
- Протереть член антисептическим средством (мирамистин).
Можно приобрести в аптеке таблетки для проведения экстренной профилактики.
Важно! Проведение экстренной профилактики ЗППП самостоятельно приводить к серьезным последствиям.
Следует посетить врача немедленно и провести все необходимые мероприятия.
Целесообразно сдать анализ ПЦР через 14 дней на наличие возбудителя болезни.
Кроме того, спустя шесть недель обязательно сдайте кровь на наличие ВИЧ, гепатита и трихомониаза.
Профилактика ЗППП у подростков
Вероятность получить заражение ЗППП у подростков находится на достаточно высоком уровне.
У молодых людей происходит это из-за малого опыта в сексуальной жизни.
Именно в этот период происходит частая смена половых партнеров.
Как известно мы сами заботимся о своем здоровье.
Поэтому необходимо обязательно предохраняться.
Если незащищенный половой контакт все-таки произошел, следует обратиться к врачу.
Самолечением в данной ситуации лучше не заниматься.
Экстренная профилактика заражения ЗППП
Если произошел незащищенный секс со случайным партнером, рекомендуется провести экстренную профилактику ЗППП.

Что для этого нужно пить и использовать?
Прежде всего, нужно сказать, что эффективность превентивных экстренных мероприятий высока лишь в первые два дня после случайного секса.
В более поздние сроки инактивировать патогенный возбудитель уже невозможно.
С целью профилактики ЗППП у взрослых и подростков могут использоваться такие фармпрепараты, как мирамистин, хлоргексидин и бетадин.
Сразу после полового акта раствор мирамистина используют для спринцевания влагалища или введения в канал уретры.
Это позволит губительно воздействовать на патогенные микроорганизмы – бактерии и грибки.
Раствор хлоргексидина используется для наружной обработки гениталий после секса.
Также для спринцевания и интрауретральных инстилляций.
Он обладает довольно высокой эффективностью в отношении болезнетворных бактерий и грибков.
Однако, к сожалению, на вирусы их действие не распространяется.
Раствор бетадина может использоваться в виде растворов для наружного применения.
Свечи и вагинальные таблетки широко применяются женщинами.
Профилактика ЗППП: мирамистин, панавир интим
Очень важно проводить профилактику заболеваний передающихся половым путем.
Особенно если произошел незащищенный половой контакт.
Самое часто используемое средство в этом случае является Мирамистин.
Рассмотрим подробнее все методы его применения.
Это раствор, который предназначен для наружного использования.
Спектр действия на микроорганизм у данного средства достаточно большой.
Он без труда справляется с вирусами, грибками и бактериями.
Данным препаратам следует обработать половой орган после незащищенного секса.
Женщинам можно ввести препарат во влагалище в количестве 5-10 мл.
Мужчинам 1-2 мл в отверстие уретры.
После обработке в течение нескольких часов рекомендуется не мочиться.
Так же применяется такой препарат как панавир интим.
Перед половым актом и после, рекомендуют нанести данный препарат на половой орган.
Это поможет снизить риск проникновения инфекции.
Существуют ли таблетки для экстренной профилактики ЗППП?
Да, но лишь для некоторых ЗППП, примерно 1/3.
Как предупредить развитие урогенитальной инфекции в первые два дня после случайного секса?
Следует принять антибиотики широкого спектра действия.
Однако назначать препарат, его дозу и схему применения должен исключительно лечащий врач – компетентный и опытный специалист.

Препараты могут назначаться как для внутреннего применения, так и в виде уколов.
Как правило, бывает достаточно однократного приема.
Попытки самостоятельного лечения в данном случае могут оказаться не только бесполезными и неэффективными. Но и угрожающими здоровью, способными привести к серьезным осложнениям и побочным последствиям.
Экстренная медикаментозная профилактика ЗППП
Провести профилактику при помощи препаратов вы можете в течение нескольких суток.
Экстренная профилактика ЗППП проводится по схеме лечения заболеваний в острой форме и без осложнений.
Проводится такой вид профилактики путем введения антибиотика в присутствии врача.
Антибактериальное средство способствует прекращению развития и размножения бактерий.
Важно! Не рекомендуется частое проведение экстренных профилактик.
Микроорганизмы имеют способность привыкать к лекарственным средствам.
Для профилактики заражения ЗППП используют следующие антибиотики:
- Доксициклин.
- Амоксициллин.
- Азитромицин.
- Сафоцид.
- Сумамед.
Поговорим про каждый препарат.
Доксициклин относится к препаратам широкого спектра действия.
Применяют для профилактики ЗППП.
Взрослым назначают по 200 мг однократно.
После этого рекомендуется переходить на дозу 100 мг.
Пить следует во время приема пищи, при этом запивая большим количеством жидкости.
Сафоцид рекомендуют принимать после незащищенного полового акта.
В упаковке содержится три вида таблеток:
- В большую таблетку входит Флуконазол в количестве 150 мг;
- Две поменьше содержат секнидазол 1000 мг в одной;
- Маленькая – азитромицин 1000 мг.
Препарат выпускается с 4 и 12 таблетками.
Прием препарата необходимо выполнять спустя два часа после еды или за час до неё.
Все четыре таблетки выпиваются сразу с большим количеством воды.
Во время профилактики ЗППП его принимают однократно.
Амоксициллин назначается в дозе 250-500мг один раз.
Рекомендуется приминать в день этот препарат три раза.
Интервал между приемами должен составлять 8 часов.
Азитромицин следует пить один раз в сутки 1грамм.
Сумамед относится к макролидам.
Содержит в себе азитромицин.
Выпускается в виде порошка, таблеток и капсул.
В целях профилактики ЗППП следует принять за час до еды 1 г препарата однократно.
Обратите внимание! Все антибиотики противопоказано принимать при беременности и кормлении грудью.
Часто люди обмениваются своим опытом.
Следует понимать, что применение лекарств для профилактики может иметь вои последствия и обязательно должно выполняться под контролем врача.
Читайте также:

