Как убрать интоксикацию в организме при панкреатите
Обновлено: 25.04.2024
Применение экстракорпоральной детоксикации в комплексном лечении тяжелого острого панкреатита
Журнал: Анестезиология и реаниматология. 2020;(5): 23‑29
Острый панкреатит является одним из наиболее жизнеугрожающих ургентных хирургических заболеваний. Летальность при тяжелой форме острого панкреатита остается высокой и не имеет отчетливой тенденции к снижению в течение последних десятилетий. Основным патогенетическим фактором, обусловливающим развитие полиорганной недостаточности при тяжелом остром панкреатите, является эндогенная интоксикация, что придает особое значение применению детоксикационной терапии в составе комплексного лечения заболевания. Потенциально наиболее эффективными методами купирования эндогенной интоксикации и предупреждения прогрессирования мультиорганных повреждений являются методы экстракорпоральной детоксикации. К настоящему времени не сформированы четкие подходы к применению данных методов в ранней фазе развития заболевания. Выполнен анализ результатов современных исследований, посвященных применению экстракорпоральной детоксикации при тяжелом остром панкреатите, даны рекомендации по рациональному использованию данных методов в составе интенсивной терапии в ранней фазе заболевания.
Дата принятия в печать:
В последнее время наблюдается отчетливый прогресс в создании научно обоснованных клинических протоколов лечения больных тяжелым острым панкреатитом (ТОП). Эффективность консервативных и хирургических методов, включенных в подобные рекомендации, доказана многочисленными мультицентровыми исследованиями, проведенными в клиниках разных стран мира, обоснована метаанализами литературных данных. Но, несмотря на пристальное внимание мирового медицинского сообщества к вопросу лечения ТОП и строгую приверженность принципам доказательной медицины, современные клинические протоколы не гарантируют серьезного прорыва в снижении летальности данной категории больных. В последние годы показатель общей летальности среди пациентов с ТОП не демонстрирует статистически значимой динамики снижения, находится на уровне 40% [1, 2]. Наиболее существенно риск развития летального исхода при ТОП связан с такими осложнениями ранней фазы заболевания, как сердечно-сосудистая недостаточность (панкреатогенный шок) и острый респираторный дистресс-синдром, а также с наличием или отсутствием гнойно-септических осложнений в поздней фазе. При асептическом варианте течения заболевания летальность составляет около 11%, тогда как инфицирование панкреонекроза сопровождается увеличением данного показателя до 60% [3, 4].
Эндогенная интоксикация при тяжелом остром панкреатите
Основным звеном патогенеза ТОП является эндогенная интоксикация (ЭИ), от выраженности которой во многом зависит тяжесть системных осложнений ТОП и, как следствие, уровень летальности. Механизм патогенетического воздействия ЭИ и особенности поражения функциональных систем организма зависят от состава повреждающих факторов, который, в свою очередь, определяется фазой течения острого панкреатита [7, 8]. Современная классификация острого панкреатита подразумевает выделение двух фаз заболевания [5]: это I фаза (ранняя) и II фаза (поздняя). Ранняя фаза, как правило, протекает в течение двух недель от начала ТОП и подразделяется на две стадии:
— IA фаза, длительность которой в большинстве случаев не превышает 7 суток от начала заболевания. Данный период характеризуется формированием некроза тканей поджелудочной железы и окружающей клетчатки, развитием ферментативного перитонита и парапанкреатита, ЭИ, а также органных дисфункций при тяжелом течении ОП.
— IB фаза — вторая неделя заболевания, характеризуется формированием перипанкреатического инфильтрата. Клинические проявления в данный период отражают реакцию организма на сформировавшиеся очаги панкреонекроза, поражение парапанкреальной клетчатки и заключаются в наличии резорбтивной лихорадки.
Поздняя фаза (фаза секвестрации) в большинстве случаев начинается с третьей недели заболевания, ее продолжительность может составлять несколько месяцев. Характерной чертой данной фазы является формирование секвестров в поджелудочной железе и в забрюшинной клетчатке. Существует два варианта течения II фазы:
— стерильный панкреонекроз (асептическая секвестрация) — заключается в формировании изолированных скоплений жидкости и псевдокист поджелудочной железы;
— инфицированный панкреонекроз (септическая секвестрация) — характеризуется развитием гнойно-септических осложнений с формированием абсцесса или гнойно-некротического парапанкреатита.
В соответствии со сроком течения ТОП в патогенезе заболевания превалируют те или иные факторы ЭИ [5]:
1. Первичные факторы — активированные ферменты поджелудочной железы:
— фосфолипаза A2 оказывает деструктивное воздействие на клеточные мембраны;
— трипсин и химотрипсин вызывают протеолиз белков тканей;
— липаза потенцирует гидролиз внутриклеточных триглицеридов до жирных кислот, вызывает липолитический некроз;
— эластаза повреждает сосудистую стенку и соединительнотканные структуры.
2. Вторичные факторы являются продуктами активации ферментами поджелудочной железы калликреин-кининовой системы, к ним относятся: брадикинин, серотонин, гистамин. Патологическое воздействие данной группы факторов проявляется в виде увеличения проницаемости сосудов, отека, нарушений микроциркуляции, ишемии, гипоксии и ацидоза тканей.
3. Третичные факторы — это продуцируемые макрофагами, нейтрофилами и мононуклеарными клетками в условиях системной воспалительной реакции и тканевой гипоксии цитокины: интерлейкины IL-1, IL-6, IL-8, простагландины, тромбоксан, лейкотриены, фактор активации тромбоцитов, фактор некроза опухоли.
4. Факторы четвертого порядка имеют бактериальную природу — это микроорганизмы и продукты их жизнедеятельности, которые попадают в системный кровоток путем транслокации через стенку кишечника при нарушении ее проницаемости в ответ на воздействие других факторов ЭИ (ферментов, цитокинов и проч.).
Все перечисленные выше факторы ЭИ способны оказывать повреждающее воздействие на системном уровне уже в течение первой недели заболевания, то есть во время фазы IA. Однако наибольшим патогенетическим потенциалом в данный период обладают активированные ферменты поджелудочной железы, которые вызывают первичное повреждение тканей сначала на местном уровне, а затем, после попадания в системный кровоток, приводят к развитию органных дисфункций, поражая в первую очередь сердечно-сосудистую и дыхательную системы. Таким образом, наиболее частыми компонентами полиорганной недостаточности (ПОН) в период данной фазы являются острая сердечно-сосудистая недостаточность (панкреатогенный шок) и острый респираторный дистресс-синдром [8, 9].
Инфекционная составляющая ЭИ при ТОП, как правило, развивается не раньше 14-х суток от момента начала заболевания, то есть во время II фазы его течения, и проявляется классической картиной абдоминального сепсиса, сопровождающегося крайне высокой летальностью, несмотря на проведение исчерпывающего лечения [4].
Таким образом, летальность при ТОП имеет два пика, что обусловлено наибольшей выраженностью ЭИ в данные периоды заболевания. Первый приходится на период фазы IA, для которой характерна ферментная токсемия, обусловливающая первичное повреждение тканей на местном уровне и системное поражение органов. По мере течения заболевания структура ЭИ меняется: ведущая роль переходит от активированных панкреатических ферментов к факторам следующих порядков. Наибольшая выраженность гиперферментемии характерна для 1—5-х суток от начала заболевания. Следует отметить, что для наиболее обширных поражений поджелудочной железы (тотального или субтотального панкреонекроза), как правило, не характерно наличие очень высоких уровней панкреатических ферментов в крови, так как в данном случае значительная часть активированных энзимов попадает не в системный кровоток, а в брюшную полость. Это происходит вследствие обширного повреждения тканей в области первичного очага поражения с нарушением местных биологических барьеров и сопровождается развитием ферментативного перитонита. В подобных случаях уже на ранних этапах течения ТОП основными факторами ЭИ становятся не сами активированные ферменты поджелудочной железы, а многочисленные продукты их агрессивного воздействия на окружающие ткани [8, 10].
Тактика детоксикационной терапии должна определяться индивидуально в каждом отдельном случае ТОП. При этом основными параметрами, на которые следует ориентироваться, рассматривая возможность применения того или иного метода экстракорпоральной детоксикации (ЭКД), являются выраженность клинических и лабораторных признаков ЭИ, фаза течения заболевания, состояние функции естественных органов детоксикации.
Учитывая то, что специфическим признаком ТОП является наличие ферментной токсемии, обусловливающей особенности течения острого панкреатита по сравнению с другими неотложными хирургическими заболеваниями органов брюшной полости, в рамках данной статьи мы осветим вопросы применения ЭКД в ранней фазе заболевания. Необходимость использования методов эфферентной терапии в поздней фазе ТОП определяется наличием и выраженностью гнойно-септических осложнений, а показания к применению ЭКД не отличаются от таковых при непанкреатогенном абдоминальном сепсисе.
Экстракорпоральная детоксикация при тяжелом остром панкреатите
Следует отметить, что зарубежные авторы основным показанием к применению плазмафереза при остром панкреатите считают гипертриглицеридемию [26—28]. В ряде источников указывается на то, что включение плазмафереза в состав лечения острого панкреатита, индуцированного гипертриглицеридемией, позволяет существенно снизить уровень триглицеридов в крови и сократить сроки пребывания пациентов в стационаре, при этом убедительных данных за снижение летальности при применении плазмафереза не получено [29, 30]. Альтернативой использованию плазмафереза при лечении острого панкреатита, индуцированного гипертриглицеридемией, является применение каскадной плазмафильтрации (double filtration plasmapheresis). Данный метод позволяет селективно элиминировать из системного кровотока триглицериды без существенных потерь альбумина. Сообщается, что применение каскадной плазмофильтрации в составе комплексного лечения индуцированного гипертриглицеридемией острого панкреатита сопровождается снижением частоты развития его рецидивов и сокращением сроков стационарного лечения [31, 32].
Следует отметить, что почти 100% зарубежных научных исследований, посвященных применению ЗПТ в составе комплексного лечения ТОП, данные о проведении которых можно обнаружить в международных поисковых информационных системах, выполнены в Китайской Народной Республике. Так, в 2019 г. Y. Hu и соавт. опубликовали систематический обзор и метаанализ, посвященные сопоставлению применения продленных методов ЗПТ и стандартной терапии при лечении ТОП. Авторы проанализировали публикации с 1980 по 2018 г., при этом отобрали 12 клинических исследований, 4 из которых были рандомизированными и контролируемыми. В результате проведенного метаанализа установлено, что среди пациентов, в схему лечения которых включена ЗПТ, наблюдались статистически значимо более низкие показатели сроков пребывания в отделении реанимации и летальности. При этом авторы отмечают наличие ряда существенных ограничений данного метаанализа, к которым относится тот факт, что все отобранные работы опубликованы китайскими исследователями [2].
В последнее время появляются публикации зарубежных авторов об успешном применении сорбции цитокинов с использованием колонок CytoSorb в составе комплексной интенсивной терапии ТОП в ранней фазе. Авторы отмечают, что использование данных колонок позволяет снизить выраженность системного воспаления и улучшить гемодинамические показатели за счет удаления из системного кровотока широкого спектра цитокинов [38, 39]. Следует отметить, что указанные работы представляют собой единичные клинические наблюдения или серии наблюдений. Более крупные исследования, направленные на изучение эффективности применения сорбции цитокинов при лечении ТОП, продолжаются в настоящее время.
Заключение
Одним из основных средств улучшения исходов тяжелого острого панкреатита является проведение адекватной детоксикационной терапии, цель которой заключается в снижении выраженности эндогенной интоксикации как ведущего патогенетического фактора развития органных дисфункций в ранней фазе заболевания. В большинстве случаев для решения данной задачи достаточно проведения инфузионной терапии в объеме не менее 40 мл на 1 кг массы тела в сутки. Однако нередкими являются клинические ситуации, когда возможность применения высокообъемной инфузии ограниченна или эффективность ее проведения снижается на фоне развивающейся недостаточности функций органов детоксикации. Наиболее частыми причинами подобных ограничений эффективности стандартной терапии являются острая почечная недостаточность, острый респираторный дистресс-синдром, острая печеночно-клеточная недостаточность.
Исходя из данных обзора литературы и собственного клинического опыта, мы можем рекомендовать применение следующих показаний к включению методов экстракорпоральной детоксикации в состав комплексного лечения больных в ранней фазе тяжелого острого панкреатита:
1. Показания к применению плазмафереза (плазмообмена, селективной плазмофильтрации):
1.1. Сочетание выраженной ферментемии (повышения уровня панкреатической альфа-амилазы и/или липазы крови в 5 раз по сравнению с верхней границей нормы) и острой почечной недостаточности I стадии по KDIGO (неолигурической формы), в случае если гиперферментемия и азотемия прогрессируют в течение 12 ч после поступления пациента в отделение реанимации и интенсивной терапии на фоне проведения исчерпывающего комплексного лечения.
1.2. Сочетание выраженной ферментемии (повышения уровня панкреатической альфа-амилазы и/или липазы крови в 5 раз по сравнению с верхней границей нормы) и гипербилирубинемии, в случае если гиперферментемия и гипербилирубинемия прогрессируют в течение 12 ч на фоне проведения исчерпывающей комплексной интенсивной терапии. Важным условием успешного применения плазмафереза в данном случае является исключение обтурации желчевыводящих путей.
1.3. Индуцированный гипертриглицеридемией острый панкреатит при уровне триглицеридов в крови 10 и более ммоль/л. В данной ситуации селективная плазмофильтрация не показана ввиду низкого клиренса триглицеридов, однако возможно применение каскадной плазмофильтрации.
2. Показания к применению гемофильтрации (гемодиафильтрации):
2.1. Острая почечная недостаточность II—III стадии (по KDIGO).
2.2. Олиго- или анурия при любой стадии острой почечной недостаточности (после устранения гиповолемии) в сочетании с острым респираторным дистресс-синдромом.
2.3. Острая почечная недостаточность I—II стадии при наличии нестабильной гемодинамики (панкреатогенного шока), несмотря на устранение гиповолемии.
Представленные рекомендации по применению методов экстракорпоральной детоксикации для лечения больных тяжелым острым панкреатитом носят ориентировочный характер. Вопрос об использовании экстракорпоральной детоксикации в ранней фазе тяжелого острого панкреатита должен решаться индивидуально с учетом данных комплексного обследования пациента, динамики течения заболевания, его осложнений.
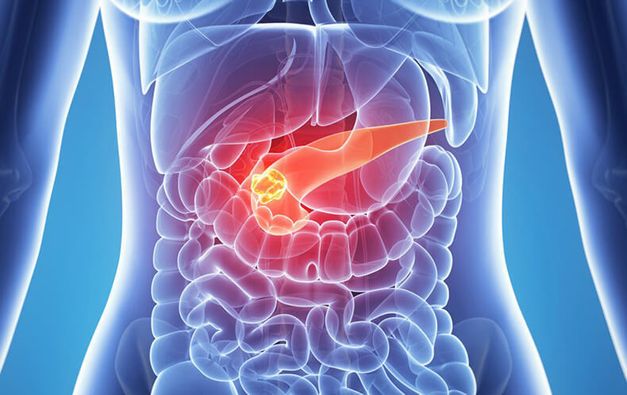
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты.
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Он располагается за желудком и двенадцатиперстной кишкой. Железа небольшая – 15-20 см в длину, имеет вытянутую форму.
Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты. Поджелудочная железа содержит клетки, которые вырабатывают глюкагон и инсулин. Эти гормоны поступают в кровь и регулируют обмен глюкозы в организме. Инсулин влияет на человеческое тело, так как его недостаточность может спровоцировать серьезные заболевания, например, сахарный диабет.
Существует множество заболеваний, которые поражают поджелудочную железу. Чаще всего воспаление этого органа сопровождается перманентными или периодическими болями различного характера. Например, это является чуть ли не основным симптомом панкреатита.
Причины появления болезней поджелудочной железы
По данным ВОЗ, самым распространенным недугом поджелудочной железы считается именно панкреатит. Это асептическое воспаление органа, которое провоцирует распад тканей. Оно возникает вследствие скопления вырабатываемых ферментов в железе и их негативного воздействия на сам орган.
Специалисты выделяют множество причин, которые провоцируют появление болезней поджелудочной железы. Основные из них:
- Неправильное питание – злоупотребление жирной, острой пищей и фастфудом.
- Несоблюдение водного баланса – человек должен потреблять не менее 2 литров воды ежедневно.
- Наличие вредных привычек – злоупотребление спиртными напитками и курение.
- Чрезмерный стресс и нервные перегрузки.
Основные симптомы болезней поджелудочной железы
Существует ряд признаков недугов поджелудочной железы. Они отличаются в зависимости от типа болезни и формы ее течения. Однако специалисты выделяют несколько основные клинические проявления, которые указывают на развитие поражения в этом органе.
Основные симптомы заболеваний поджелудочной железы у женщин и мужчин:
- Наличие нестерпимой острой боли в области левого подреберья. Болевой синдром может переходить в лопатку, спину и грудину. Продолжительность болей варьируется от нескольких часов до нескольких дней. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом.
- Нарушение обмена веществ также является основным признаком болезней поджелудочной железы. Он развивается вследствие отмирания здоровых клеток органа. Таким образом снижается выработка пищеварительных ферментов. Из-за этого в организме пациента может начать развиваться сахарный диабет и другие гормональные заболевания.
- Тошнота, рвота и острая диарея нередко сопровождают пациентов с нарушениями поджелудочной железы. Все начинается со вздутия живота, частой отрыжки, после чего появляется метеоризм. Также возможно повышение температуры тела.
- Появление высыпаний в области груди, спины и живота. Сыпь выглядит как скопление небольших красных пятнышек. Они возникают в следствие разрыва капилляров.
- Усиление болей в животе и подреберье после приема пищи. Обычно пациенты для облегчения болевого синдрома меняют свой рацион – питаются реже. Вследствие чего происходит потеря массы тела, организм начинает утрачивать свои защитные функции. На этом фоне может развиться тяжелая форма гиповитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.
Панкреатит – заболевание поджелудочной железы: симптомы заболевания у женщин и мужчин
Панкреатит – это воспаление тканей поджелудочной железы. Недуг характеризуется нарушением оттока секреции органа. Поражение происходит вследствие повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
По данным ВОЗ, распространенность заболевание выросла в несколько раз. Основные факторы, влияющие на появление панкреатита – нарушение рациона питания и злоупотребление алкогольными напитками.
Специалисты разделяют панкреатит на две формы – острую и хроническую. Первая требует срочную госпитализацию, лечение в стационаре под наблюдением специалистов.
Основные симптомы острого панкреатита у мужчин и женщин:
- Изменение цвета кожного покрова – кожа становится тусклее и приобретает землистый цвет. В области поясницы и над пупком возникают коричневые или синие пятна. Некоторые пациенты сообщают о появлении механической желтухи.
- Ощущение острой боли в подреберье – синдром бывает опоясывающим или же локализоваться только в левой или правой стороне тела.
- Нарушение функционирования пищеварительного тракта – появление икоты, отрыжки с неприятным запахом, тошнота и непрерывные приступы рвоты, диарея и запор.
- Общее ухудшение состояния организма – обезвоживание, ощущение сухости во рту, сильная слабость, апатия. Изменение артериального давления – повышение или понижение, усиленное потоотделение, одышка, повышение температуры тела.
Признаки хронического панкреатита
Они выражены слабее. Специалисты выделяют следующий ряд симптомов при таком недуге:
- Присутствуют изменения цвета кожного покрова – желтушность.
- В запущенных формах наблюдается резкая потеря веса.
- Возможно возникновение серьезных заболеваний и нарушение пищеварения – анемия, сахарный диабет, запор или диарея.
- Ощущение боли после приема пищи. Чаще всего болевой синдром возникает после употребления жирной или жареной пищи, а также большого количества алкогольных напитков. Боль локализуется в области подреберья.
- Нарушение работы желудочно-кишечного тракта – запор, метеоризм, отрыжка, отрыжка с неприятным запахом.
На ранних стадиях обнаружить заболевание практически невозможно без вмешательства специалиста, так как хроническая форма протекает без ярко выраженных симптомов.
Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему – печень, желчный пузырь и протоки, двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Лечение панкреатита поджелудочной железы
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Врач, занимающийся диагностикой и лечением панкреатита – гастроэнтеролог.
Терапия острой формы проходит в стационаре под присмотром доктора. А хроническая форма лечится на протяжении долгого времени с применением различных процедур.
Диффузные изменения поджелудочной железы: симптомы и лечение
Это признаки патогенеза органа, которые можно обнаружить лишь при помощи ультразвукового исследования.
Специалисты выделяют разнообразные причины появления такого недуга. Диффузные изменения могут развиваться на фоне нарушения кровообращения в поджелудочной железе, эндокринных и обменных заболеваниях, а также при нарушении работы желчевыводящих путей и печени.
Например, у людей пожилого возраста и пациентов с сахарным диабетом ткань органа заметно уменьшается в объеме. Его недостающее количество восполняется жировой тканью. Такие изменения в органе не считаются патологическими и не требуют терапии. По результатам ультразвукового исследования, диагноз будет звучать как, диффузное изменение поджелудочной железы при повышенной эхогенности при нормальных размерах органа.
Диффузные изменения возникают и при равномерном замещении разрушенных тканей поджелудочной железы соединительной тканью. Размеры органы могут соответствовать норме или немного меньше. Такая ситуация наблюдается при наличии хронических обменно-дистрофических нарушений или при остром панкреатите. Если диагноз острый панкреатит не подтверждается, то диффузные изменения не требуют лечения.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Онкология является одним из самых известных неизлечимым заболеванием. Рак – это злокачественная опухоль, при которой происходит хаотичное размножение клеток, сопровождающееся инвазией в подлежащие ткани и метастазированием в отдаленные органы с током лимфы или крови. Если говорить простым языком, то недуг вызывает мутацию клеток. Раковые клетки не умирают в теле человека, а скапливаются и тем самым образуют опухоль. Это может произойти в теле любого человека – болезнь не выбирает жертву по полу или цвету кожи. Однако есть один важный фактор – общее состояние организма и иммунитета, от этого зависит, справится ли наше тело с борьбой с больными клетками или нет.
В большинстве случаев онкология воспринимается пациентами как смертный приговор. Но не все раковые образования приводят к гибели. Часть заболевших все же избавляется от недуга и вспоминают об этом как о страшном сне. Однако есть и большое количество летальных исходов.
Врачи выделяют несколько типов рака в зависимости от пораженного органа. Злокачественная опухоль может в любом органе человека, потому рак можно назвать группой заболеваний.
Виды рака:
- Меланома – поражение кожных покровов;
- Лейкоз – образование в кроветворной системе;
- Карцинома – поражение эпителиальной ткани органа;
- Лимфома – поражение лимфатической системы;
- Саркома – злокачественная опухоль в нервной, соединительной или опорной ткани тела.
Существуют и другие виды заболевания, такие как тератома, глиома, хориокарцинома, бластома. Но они встречаются намного реже, чем те, которые перечислены выше. Но в этом и состоит их опасность – они не исследованы так хорошо, поэтому они чаще приводят к летальному исходу.
Свидетельствовать о наличии онкологии могут самые разные симптомы. Они также зависят от органа, который поразил недуг. Список симптомов рака очень большой, поэтому стоит подробно разобраться в этом вопросе.
Симптомы рака кишечника
Это одна из разновидностей злокачественных опухолей, расположенная на слизистой оболочке толстой кишки. Сегодня такой недуг занимает второе место по распространенности у людей старше 45 лет. Рак кишечника отличается от других онкологических заболеваний более тяжелым течением, серьезными осложнениями и неблагоприятными прогнозами. Локализация рака кишечника может быть любой, так как опухоль образовывается на слизистой оболочке любого участка кишечника.
Главная сложность – полное отсутствие острых болезненных проявлений на начальной стадии. Из-за этого люди поздно обнаруживают наличие недуга, примерно половина случаев обнаруживаются на поздних стадиях.
При раке кишечника симптомы у женщин и мужчин одинаковы, но разнятся у всех в зависимости от локализации опухоли. Случай, при котором новообразование возникает в подвздошной, тощей и двенадцатиперстной кишках – достаточно редкое явление. В таком случае появляются следующие симптомы:
- Отвращение к пище;
- Изжога;
- Отрыжка;
- Тошнота;
- Болезненность в любой части живота;
- Чувство давления в желудке;
- Окрашивание кала в темный цвет.
Если раковая опухоль находится в толстом кишечнике, то заболевшего беспокоят следующие симптомы:
- Нарушение функционирования кишечника;
- Развитие анемии;
- Схваткообразные боли в животе;
- Нерегулярный стул (запор сменяется диареей);
- Вздутие левой части живота;
- Развивается частичная непроходимость кишечника.
Симптомы рака прямой кишки
Такой недуг развивается на фоне предшествующего хронического заболевания. Люди, имеющие хроническую патологию кишечника, должны проходить регулярное медицинское обследование. Это требуется для того, чтобы обнаружить заболевание на ранних стадиях и избежать осложнения.
В начале симптомы выражаются не ярко, однако регулярное их появление должно насторожить и послужить поводом для обследования. О раке кишки свидетельствуют следующие симптомы:
- Анемия;
- Боли;
- Общая усталость;
- Слизистые или гнойные выделения;
- Острые боли в нижней части живота и промежности, возникающие до дефекации и во время нее;
- Ложные позывы к дефекации;
- Недержание газа и кала;
- Выделение крови при дефекации.
Особенно опасным является наличие крови в кале – стоит отметить, этот симптом не относится к ранним, он свидетельствует об уже развитой в организме опухоли, однако нередко именно он становится первым, обращающим на себя внимание пациента.
Симптомы рака желудка
Специалисты относят рак желудка к одному из самых распространенных типов онкологии. Однако, как и в предыдущих случаях, выявить его наличие достаточно сложно. Клиническая картина сглажена, патологию легко перепутать с обычным недомоганием. Первые симптомы рака желудка не дают выявить патологию до поздних стадий.
Первые признаки заболевания:
- Слабость;
- Снижение работоспособности;
- Апатия;
- Вялость;
- Упадок сил;
- Легкий дискомфорт;
- Изжога;
- Приступы тошноты и рвоты;
- Отрыжка воздухом;
- Головная боль;
- Тяжесть в области живота.
- Резкое и беспричинное похудение;
- Анорексия;
- Вздутие живота;
- Кровотечение;
- Узелки;
- Зоб;
- Тошнота и рвота;
- Чувство быстрого насыщения;
- Желтуха;
- Анемия.
Симптомы рака поджелудочной железы
Долгое время заболевание протекает бессимптомно. Зачастую первые жалобы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию просвета протоков, интоксикации организма продуктами распада.
Первые симптомами рака поджелудочной железы:
- Тяжесть и дискомфорт в верхних отделах живота;
- Жажда;
- Апатия;
- Быстрая утомляемость;
- Потеря аппетита;
- Повышение уровня сахара в крови;
- Частый жидкий стул.
Симптомы рака молочной железы
Человеческие молочные железы состоят из трех типов тканей – соединительной, жировой и железистой. Раком груди же называют злокачественную опухоль, которая развивается в железистой ткани. Существует миф, что этот недуг преследует только женскую часть населения, однако это не так, мужчины с таким диагнозом есть. Однако у женщин такой тип онкологии встречается в 100 раз чаще. Мутации, приводящие к развитию онкологии, бывают наследственными и приобретенными.
Как и многие другие злокачественные опухоли, рак груди развивается бессимптомно. Зачастую недуг обнаруживается самими больными или выявляется случайно при проведении профилактических исследований. Специалисты выделяют целый ряд симптомов рака груди:
Признаки и симптомы рака печени
В России ежегодное число вновь диагностированных случаев за последние 10 лет выросло с 3500 до 5000. Мужчины болеют в 3 раза чаще, чем женщины.
Рак печени – это злокачественная опухоль, развивающаяся из клеток печени в результате их трансформации. Недуг развивается на фоне длительного воспаления в органе, обычно у пациентов с циррозом. Специалисты разделяют заболевание на первичный и вторичный рак. Они имеют одинаковые признаки. Симптомы недуга неспецифичны и могут встречаться при других заболеваниях, например, при гепатите, циррозе, раке желчных протоков
Ранние признаки злокачественной опухоли печени:
- Запоры и поносы;
- Сниженный аппетит;
- Постоянное недомогание и усталость;
- Снижение веса;
- Ощущение дискомфорта из-за вздутия живота;
- Тошнота, иногда рвота;
- Озноб;
- Повышение температуры.
Симптомы рака печени:
- Расстройство ЖКТ проявляются как изменение стула – диарея, запор или метеоризм;
- Боли в животе из-за роста опухоли;
- Высокая концентрация жидкости в животе;
- Резкая потеря веса;
- Желтуха.
Симптомы рака горла
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани.
Среди наиболее распространённых причин рака горла и негативных факторов, провоцирующих болезнь, можно обозначить следующие:
- Длительное курение;
- Частое употребление спиртных напитков;
- Значительные изменения в тканях, наличие доброкачественных образований – кисты, фибромы, невылеченное воспаление в организме;
- Постоянное вдыхание вредных газов, кислот, щёлочи, бензина и выхлопных газов, а также попадание в лёгкие пыльного воздуха.
В течение первых нескольких месяцев пациенты ощущают:
- першение в горле;
- сухость;
- ощущение присутствия инородного тела.
Позднее присоединяется следующая симптоматика:
- нарушение глотания;
- утомляемость;
- глухой голос;
- боль при глотании;
- утренняя боль при глотании, а позднее – постоянная.
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита. Клиническая картина при поражении этой области следующая:
Симптомы рака легких
Рак легких – злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения процесс развития опухоли может распространиться за пределы легкого в близлежащие или отдаленные органы.
Причиной рака легких, в подавляющем большинстве случаев, становится долгосрочное курение. Реже вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно всему виной сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Специалисты выделяют следующие симптомы заболевания:
- Сильный частый кашель;
- Кашель с выделением крови;
- Боль в груди;
- Большой стаж курильщика;
- Изменение голоса - хрипота;
- Свистящее дыхание;
- Резкая потеря веса.
Любая раковая опухоль помимо локальной симптоматики вызывает интоксикацию организма, при локализации очага в легких эти проявления особенно выражены.
Симптомы рака шейки матки
Один из самых распространенных видов онкологии среди женщин. Этот вид злокачественной опухоли возникает в основном в возрасте 35-55 лет. Реже в более молодом возрасте.
На ранних стадиях опухоль не дает о себе знать. Врачи выделяют следующие основные симптомы рака матки:
- Обильные вагинальные кровотечения, которые возникают после визита к гинекологу, полового акта, в период менопаузы, в промежутках между месячными;
- Кровянистые или гнойные выделения с резким и неприятным запахом;
- Продолжительные спазмические боли внизу живота и области матки, отдающиеся в пояснице;
- Тазовые боли во время полового акта и излишняя сухость влагалища;
- Резкая потеря в весе за несколько недель;
- Присутствие крови в моче и резкое учащение мочеиспускания;
- Отечность конечностей;
- Беспричинное высокое потоотделение;
- Повышение температуры без признаков простуды (37,5 и 37,8℃).
Симптомы рака кожи
Рак кожи – злокачественное новообразование, представляющие серьезную угрозу здоровью. С каждым годом число пациентов с этим диагнозом неуклонно растет. Основным симптомом этой злокачественной опухоли является появление новообразования в виде небольшого уплотнения, окрашенного в тёмно-коричневый, красный или даже чёрный цвета, хотя окрас опухоли может особо и не отличаться от цвета здоровой кожи.
Врачи выделяют следующие основные симптомы:
- Кровотечения и образование язв;
- Изменение цвета кожи;
- Боль в области образования, которая может усиливаться при надавливании;
- Жжение и зуд;
- Болезненность и увеличение лимфоузлов рядом с опухолью;
- Уплотнение области кожи.
Симптомы рака яичников
Это злокачественная опухоль, которая возникает из-за бесконтрольного роста клеток в ткани яичников. В начале недуг протекает бессимптомно и даёт о себе знать только на поздних стадиях.
Специалисты выделяют следующие основные симптомы:
- Болевой синдром, вызванный перекрутом ножки опухоли;
- Слабость;
- Вздутие живота;
- Недомогание;
- Ухудшение аппетита;
- Нарушение функционирования ЖКТ – метеоризм, запоры и тошнота;
- Развитие асцита;
- Развитие опухолевого плеврита;
- Сердечно-сосудистая и дыхательная недоста
- точность;
- Отеки нижних конечностей;
- Тромбозы;
- Метастазы в печени легких и костях.
Симптомы рака мозга
Это онкологическое заболевание также может протекать бессимптомно и поражает ткани и участки головного мозга. Такой недуг встречается реже чем другие опухолевые заболевания. Он отличается своим стремительным развитием и метастазированием.
Признаки рака головного мозга подразделяются на общемозговые, то есть проявляющиеся при всех без исключения видах заболевания, и очаговые, по совокупности которых можно составить первичное представление о локализации новообразования.
К общим симптомам рака головного мозга относят:
- внезапные головокружения, тошнота и рвота, обморочные состояния;
- ощущение постоянной усталости, сонливость;
- появление проблем со зрительным восприятием – расплывчатость картины и галлюцинации;
- появление постоянных головных болей, которые усиливаются при резких движениях головы и не снимаются лекарствами;
- нарушение ориентации в пространстве и координации.
Симптомы рака почки
Заболевание может быть представлено одной опухолью почки. В некоторых же случаях встречаются одновременно поражения обеих почек, или 2 или более опухоли в одном органе. Раковые клетки провоцируют разрушение здоровой почечной ткани, за счёт которой в дальнейшем они растут. Токсины, выделяемые в процессе роста опухоли, приводят к отравлению организма, которое может закончиться летальным исходом.
Ряд основных симптомов при онкологии почек:
- Повышенного артериального давления;
- Нарушение белкового обмена;
- Истощение или снижение массы тела;
- Гипертермии;
- Лихорадки;
- Изменения в крови – повышенная скорость оседания эритроцитов, анемия, гиперкальциемия, полицитемия;
- нарушения функции печени.
Где лечат рак в Красноярске?
Актуальность проблемы острого панкреатита определяется высокой заболеваемостью, большой продолжительностью лечения, значительным уровнем послеоперационной летальности при деструктивных формах [4, 5]. Тяжелое состояние больных и летальные исходы при остром панкреатите уже в ранние сроки, определяемые часами с момента начала заболевания, обусловлены тяжелым панкреатогенным эндотоксикозом. Печень оказывается первым органом-мишенью, на который приходится основной удар токсичных продуктов в виде массивного поступления в кровь воротной вены токсинов, активированных панкреатических и лизосомальных ферментов, биологически активных веществ [2, 6], что в последующем приводит к развитию недостаточности печеночной функции различной степени выраженности. В настоящее время важная роль в насыщении организма эндотоксинами придается энтеральной недостаточности, которая потенцирует степень эндогенной интоксикации и обусловливает дальнейшее прогрессирование синдрома полиорганной недостаточности [3]. Патогенетический подход к терапии острого панкреатита, основанный на изучении его молекулярных механизмов, является одним из наиболее перспективных в повышении эффективности лечения [1, 8]. С учетом значимости функциональной недостаточности печени и кишечника в прогрессировании синдрома эндогенной интоксикации становится очевидной необходимость своевременной гепато- и энетеропротекторной терапии [7], которая может быть наиболее адекватной при углубленных знаниях патогенеза острого панкреатита.
Цель работы - изучение влияние нового мембранопротектора ремаксола (комплексный инфузионный отечественный препарат, содержащий янтарную кислоту, рибоксин, никотинамид, метионин, натрий, калий, магния хлорид) на показатели функционально-метаболических характеристик печени и кишечника в аспекте оценки эффективности препарата в коррекции синдрома эндогенной интоксикации при остром панкреатите.
Материал и методы
В основу работы положены экспериментальные исследования на взрослых беспородных половозрелых собаках обоего пола массой от 7,8 до 12,1 кг, разделенных на 2 группы. 1-я группа (n=15) – контрольная: животным с целью воспроизведения синдрома эндогенной интоксикации моделировали острый панкреатит по способу В.М. Буянова и соавт. (1989). Собакам под тиопентал-натриевым наркозом (0,04 г на 1 кг массы) выполняли срединную лапаротомию, пунктировали желчный пузырь, забирали желчь с последующим лигированием места пункции. Затем желчь вводили в паренхиму вертикальной части поджелудочной железы по 0,6 мл в 5 точек. В контрольные сроки (1-е, 3-и, 5-е сутки) животным осуществляли биофизические исследования, забор крови, биопсию ткани печени, кишечника. В динамике заболевания исследовали функционально-метаболические параметры печени и кишечника, определяли состав мембранных липидов, содержание маркеров эндотоксикоза. В послеоперационном периоде животным проводили инфузионную терапию (внутривенные введения 5% раствора глюкозы и 0,89% раствора натрия хлорида из расчета 50 мл на 1 кг массы животного). 2-я группа (n=15) - опытная: при развитии синдрома эндогенной интоксикации оценивали эффективность ремаксола (внутривенные введения препарата из расчета 15 мл/кг) в коррекции патологических изменений изучаемых показателей гомеостаза.
Проводили определение молекул средней массы (О.И. Пикуза, Л.З. Шакирова; 1994 г.), общей и эффективной концентрации альбумина - ОКА, ЭКА (Ю.А. Грызунов, Г.Е. Добрецов, 1994 г.), мочевины в сыворотке крови (Р. Досон и соавт., 1991 г.), креатинина, билирубина (метод Яффе), активности аланиновой и аспарагиновой аминотрансфераз в сыворотке крови (Р. Досон и соавт., 1991 г.), вено-венозный градиент определяли по методу Лендиса; регистрировали окислительно-восстановительный потенциал, устанавливали коэффициент диффузии кислорода на основе учета темпа падения диффузного тока восстановления по уравнению И.М. Эпштейна, использовали хроматографические методы анализа липидов (тонкослойная хроматография); количественное определение липидов, изучение показателей интенсивности ПОЛ (Д.Ю. Егоров, А.В. Козлов, 1988 г.) и активности фосфолипазы А2.
Результаты

Экспериментально установлено, что при выбранной модели у всех животных возникал острый панкреатит с соответствующими макро- и микроскопическими проявлениями (рис. 1), Рисунок 1. Макроскопическая картина поджелудочной железы с прилежащими к ней тканями на 3-и сутки развития острого панкреатита. причем в 4 случаях происходило прогрессирование панкреатита, развивался тотальный панкреонекроз. Одним из клинико-лабораторных признаков острого панкреатита явилось повышение (на 145-297,9%) уровня α-амилазной активности и синдром эндогенной интоксикации, прогрессирующий несмотря на применение инфузионной терапии, что проявлялось существенным повышением в плазме крови уровня гидрофильных и гидрофобных токсичных продуктов (индекс токсичности плазмы крови превышал норму на 60,0-290,2%; р<0,05).
Известно, что функциональная активность паренхиматозных клеток зависит от количества и состава липидов тканевых структур [2]. Данный факт нашел подтверждение и в этой серии экспериментов при выявлении существенных липидных дестабилизаций тканевых структур печени и кишечника на фоне эндогенной интоксикации. Это сопровождалось интенсификацией основных липидмодифицирующих процессов.
Проведенные исследования выявили достоверную корреляционную зависимость (r=0,75-0,98) между нарушениями функционально-метаболического статуса печени и кишечника и выраженностью синдрома эндогенной интоксикации, что подтверждает необходимость своевременной коррекции обнаруженных расстройств с включением в терапию острого панкреатита гепато- и энтеропротекторного компонента.
Экспериментально установлено, что включение ремаксола в терапию не только предупреждало прогрессирование острого панкреатита, но и способствовало сравнительно быстрому купированию воспалительных явлений в поджелудочной железе (рис. 2), Рисунок 2. Макроскопическая картина поджелудочной железы с прилежащими к ней тканями на 3-и сутки развития острого панкреатита на фоне применения ремаксола. что сопровождалось снижением активности α-амилазы на 19,7-48,43% (р <0,05) относительно контроля. Одним из характерных признаков благотворного действия препарата явилось уменьшение случаев трансформации морфологических поражений органа (тотальный панкреонекроз отмечен у 1 животного). Безусловно, одним из факторов положительного влияния препарата была быстрая и эффективная коррекция функциональной активности печени и кишечника. Так, на фоне применения препарата активность АСТ и АЛТ незначительно возрастала относительно нормы, но была достоверно ниже контроля на 12,9-11,4 и 14,2-16,0% (р<0,05) соответственно; содержание билирубина и креатинина уменьшалось по сравнению с контролем на 8,3-16,2 и 9,6-34,1% (р<0,05) соответственно. Проницаемость сосудов микроциркуляторного русла кишечника для воды и белка была ниже, чем в контрольной группе (рис. 3); Рисунок 3. Показатели транскапиллярного обмена в ткани кишечника при остром панкреатите на фоне применения ремаксола. Здесь и на рис. 4: * - достоверность различия показателей по отношению к контролю при p<0,05; к - данные контрольной группы исследований; о - данные опытной группы исследований); КФ - капиллярный фильтрат, ПБ - потеря белка. коэффициент диффузии кислорода возрастал относительно контрольных данных на 53,9-57,1% (p<0,05); окислительно-восстановительный потенциал превосходил контроль на 22,93-29,68% (p<0,05).

Восстановление функционального состояния печени и кишечника на фоне применения ремаксола тесно коррелировало со снижением выраженности дислипидных явлений в биомембранах клеточных структур печени и кишечника. На фоне применения апробируемого препарата была зафиксирована положительная динамика состава липидов тканевых структур печени уже в 1-е сутки терапии (табл. 1).

В ткани кишечника содержание суммарных фосфолипидов, холестерола, эфиров холестерола, триацилглицеролов и фосфатидилхолина было выше данных контроля и существенно не отличалось от нормы (за исключением двух последних фракций); содержание фосфатидилинозита возрастало относительно контроля на 30,0-71,2% (p <0,05), фосфатидилсерина - на 23,2-48,2% (p<0,05); удельный вес свободных жирных, лизофосфолипидов, моноацилглицеролов и диацилглицеролов был достоверно ниже контрольных данных (рис. 4). Рисунок 4. Состав липидов ткани кишечника при остром панкреатите на фоне применения ремаксола. ЛФЛ - лизоформы фосфолипидов, СЖК - свободные жирные кислоты.
Экспериментально установлено, что применение ремаксола в терапии острого панкреатита приводит к уменьшению воспалительных явлений в поджелудочной железе, обусловливает снижение выраженности эндогенной интоксикации, что было зафиксировано в виде уменьшения концентрации в плазме крови токсичных продуктов гидрофильной и гидрофобной природы. Корреляционный анализ показал, что важную роль в реализации детоксикационного эффекта ремаксола играют выявленные гепато- и энтеропротекторные эффекты препарата.
Применение ремаксола способствовало восстановлению функционального потенциала печени. Так, снижение содержания неутилизированных продуктов в плазме крови на фоне терапии острого панкреатита ремаксолом являлось фактическим доказательством восстановления метаболизма данных веществ в печени. Кроме того, применение апробируемого препарата приводило к восстановлению пигментрегулирующей функции печени, что проявилось снижением концентрации общего билирубина в плазме крови. Уменьшение активности в крови печеночных ферментов - аланин- и аспартатаминотрансферазы следует расценивать как снижение интенсивности воспалительных и цитолитических процессов в печени, что свидетельствует о значительном гепатопротекторном эффекте препарата. Использование ремаксола в комплексном лечении острого экспериментального панкреатита позволило ограничить нарушения функциональных параметров кишечника за счет восстановления трофики, микроциркуляции и биоэнергетики тканей органа.
Следует отметить, что механизмом коррекции печеночной и кишечной дисфункции ремаксола явилась его способность восстанавливать липидный метаболизм тканевых структур органов. Мембранопротекторное действие препарата в отношении клеточных структур исследованных органов проявляется за счет его способности снижать интенсивность процессов перекисного окисления липидов, фосфолипазной активности, повышать антиоксидантный энзимный потенциал, предотвращая прогрессирование печеночной и энтеральной недостаточности с начальных стадий заболевания. Подчеркнем, что положительный эффект ремаксола проявляется уже с первых суток применения.
Таким образом, применение ремаксола в терапии острого панкреатита способствует уменьшению воспалительных явлений в органе, эффективной коррекции синдрома эндогенной интоксикации, что определяется способностью препарата предупреждать развитие печеночной и энтеральной недостаточности, корригируя начальные проявления дисфункции печени и кишечника.
Выраженный гепато- и энтеропротекторный эффект ремаксола обусловлен мембраностабилизирующим действием за счет его способности уменьшать интенсивность процессов перекисного окисления липидов и активность фосфолипазы А2, улучшать трофику, электрогенез и диффузионную способность тканей для кислорода.
Читайте также:

