Как удалить ногтевую пластину при онихомикозе
Обновлено: 24.04.2024
Онихомикоз – грибковое поражение ногтей стоп (кистей) широко распространенное во всех странах мира. По данным ВОЗ (1992), микозами стоп страдает от 11,5 до 18% населения. При изучении заболеваемости онихомикозом, проводимом в различных странах, было установлено, что в Финляндии (1995) он встречается в 8,4% случаев, Канаде (1997) – в 9,1%, в Испании (1993) – 2,6%, в Италии (1996) – 26,3%, в Великобритании (1995) у лиц в возрасте от 55 лет и старше – 4,7%, подобные данные получены и в США. В последние годы повсеместно наблюдается рост заболевания.
Эпидемиология
Заражение онихомикозом может произойти в семье через предметы обихода: коврики в ванной, мочалки, маникюрные принадлежности, обувь; а также при посещении бассейна, бани, сауны, душевой на предприятии, спортзала. Болеют в любом возрасте, в том числе и дети, причем в последние десять лет заболеваемость у детей и подростков возросла. Так, среди британских подростков в возрасте 16 лет и старше онихомикоз встречается в 2,6 – 2,8% случаев.
Инфицированию ногтей способствуют травмы ногтей, переломы костей стоп, кистей, нарушение кровоснабжения конечностей (сердечная недостаточность, облитерирующий эндартериит, болезнь Рейно, варикозное расширение вен и др.) Более подвержены заболеванию и тяжелому распространению процесса лица, страдающие тяжелыми соматическими и эндокринными заболеваниями (особенно сахарным диабетом), а также иммунными нарушениями, аномалиями рогообразования; получающие кортикостероидные гормоны, иммуносупрессивную и массивную антибиотикотерапию. Частота микозов стоп с поражением ногтей почти в 3 раза выше у больных сахарным диабетом, чем в общей популяции.
Клинические проявления онихомикоза разнообразны, что зависит от вида возбудителей. Чаще поражаются ногти на стопах (до 80%), реже кистях, наблюдается и одновременное поражение на стопах и кистях (см. рисунки на стр. 657). Необходимо отметить, что внешний вид ногтей в некоторых случаях может быть одинаковым как при онихомикозе, так и заболеваниях негрибковой природы. При подобном сходстве возможны диагностические ошибки.
При нормотрофической форме длительно сохраняется нормальная конфигурация пораженных ногтей, они становятся тусклыми, желтоватой окраски у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. При гипертрофической форме ногтевая пластинка утолщена, вначале желтоватой окраски, постепенно ногти становятся деформированными с поперечной исчерченностью, тусклыми, грязно-серой окраски, разрыхленные у свободного края. У части больных ногти приобретают клювовидную форму или изменяются по типу онихогрифоза, чаще на первых пальцах стоп. При атрофической форме пластины значительно разрушаются, деформируются и выглядят как бы изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением крошащихся рыхлых роговых масс, ногти становятся тусклыми, желтоватого и сероватого цвета. При поражении по типу онихолизиса пластины истончаются, отделяются от ногтевого ложа, теряют блеск, становятся тусклыми грязно-серого или желтоватого цвета. Однако в области матрикса сохраняется нормальная окраска. У одного больного может быть комбинированное поражение ногтей.
При онихомикозе, вызванном T.interdigitale, чаще наблюдается нормотрофическая форма поражения, в толще пластины в центре её появляются пятна или полосы ярко-желтого цвета, иногда наблюдается утолщение ногтя у свободного края, деформация пластины, которая выглядит как бы изъеденной.
Поражение ногтей, обусловленное антропофильными трихофитонами (T.violaceum, T.tonsuraus, T.schoenleinii) наблюдается, как правило, при одновременном поражении волосистой части головы и гладкой кожи. При поверхностной трихофитии чаще заболевание начинается с поражения ногтей на кистях, позже вовлекаются в процесс и ногти стоп. У дистального края и на боковых частях ногтя появляются пятна или полосы серого цвета, пластина становится утолщенной, с бороздками, крошится. При фавусе в толще ногтя образуется желтоватого цвета пятно, которое, постепенно увеличиваясь, захватывает всю пластину. Конфигурация ногтя длительное время не изменяется, затем пластина утолщается, деформируется и начинает крошиться. Обычно поражаются ногти кистей, ногти стоп – у больных, длительно страдающих фавусом.
Поражение ногтей, обусловленное зоофильными трихофитонами и микроспорумами, встречается крайне редко. Под наблюдением автора было 2 больных детей с микроспорийным онихомикозом, вызванном Microsporum canis, клиническая картина напоминала ониходистрофию, заболевание начиналось с лейконихии, затем изменения конфигурации ногтя, позже отмечалось разрушение пластины от дистального или проксимального края, она не прирастала к ложу, окраска была нормальной или желтоватого цвета.
При онихомикозе, вызванном дрожжеподобными грибами рода Candida, поражение начинается с заднего или боковых валиков преимущественно на пальцах кистей. Валики становятся утолщенными, отечными, гиперемированными, по краю видны серебристые чешуйки, исчезает эпонихион, при пальпации возникает болезненность, иногда отделяется капелька гноя. Ногтевые пластины обычно неровные, на них появляются поперечные борозды, идущие параллельно заднему валику, иногда пластина разрушается в проксимальной области. Однако эти изменения ногтя обусловлены трофическими нарушениями в области валика. При кандидозном поражении ногтевая пластина истончается чаще с боковых краев, реже дистальной части, не прирастает к ложу, желтоватой окраски. Может быть поражение ногтя без изменения валика.
Онихомикоз, обусловленный плесневыми грибами, как правило, развивается вторично на фоне ониходистрофии различной этиологии, поражение поверхностное. Цвет ногтевой пластины изменяется в зависимости от вида возбудителя, она может быть желтого, зеленого, синего, коричневого, черного цвета.
В зависимости от локализации поражения необходимо различать дистальный, латеральный, дистально-латеральный, проксимальный, тотальный и поверхностный онихомикоз. Причем латеральное поражение может распространяться по краю пластины на 1/3, 2/3, а также до матрикса и глубже. Это крайне важно учитывать при назначении терапии.
Диагностика
Диагноз онихомикоза устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании патологического материала и выделения культуры гриба на питательных средах.
Для этого мелкие кусочки ногтей, подногтевые роговые наслоения заливают в центрифужной пробирке 15 – 20% раствором KOH или NaOH, оставляют на сутки при комнатной температуре. Затем пастеровской пипеткой переносят осадок на предметное стекло, покрывают покровным стеклом и просматривают под микроскопом при малом и большом увеличении. В препарате при наличии грибкового поражения обнаруживается мицелий гриба в виде нитей, которые могут быть тонкими и толстыми, ровными, разветвленными, септированными или спорулированными, группы почкующихся спор или мицелий с почкованием при кандидозном поражении.
Вид гриба определяется при посеве на питательную среду Сабуро. Однако опытный лаборант уже при микроскопическом исследовании патологического материала может отличить мицелий дерматофитный от дрожжевого или плесневого.
Дифференциальная диагностика
Онихомикоз следует дифференцировать с изменениями ногтей, которые наблюдаются при псориазе, красном плоском лишае, экземе, а также с ониходистрофиями неясной этиологии. Изменение ногтей при кожных заболеваниях может предшествовать высыпаниям на коже и даже длительное время быть изолированным.
При псориазе часто наблюдается отслаивание ногтей от ложа у дистального края (онихолизис); может быть утолщение пластин за счет подногтевого гиперкератоза, у некоторых больных – наперстковидная истыканность пластин с шелушением в ямках; иногда ногти разрушаются, приобретают желтоватую окраску, но наиболее характерным признаком является уплотнение кожного валика у измененного дистального края пластины, что никогда не наблюдается при ониходистрофии.
При красном плоском лишае часто наблюдается глубокая трещина в центре ногтя, но изменение может быть и в виде продольных гребешков, трещин, с выраженным подногтевым гиперкератозом, у дистального края пластины обламываются. Вследствие расщепления, ломкости иногда наступает частичная или полная потеря ногтя.
При экземе на пальцах кистей или стоп ногти становятся неровными за счет образования поперечных борозд, они размягчаются, отслаиваются у дистального края. Как правило, утолщен ногтевой валик, может отсутствовать эпонихион, как при кандидозном поражении, но воспалительные явления незначительные.
Ониходистрофия или трофические изменения ногтей могут развиваться вследствие непосредственного воздействия различных факторов: контакт со стиральным порошком, чистящими средствами, профессиональными вредностями и др., а также возникать в результате патологии внутренних органов.
При рекомендации больному онихомикозом метода лечения необходимо учитывать тип и форму поражения, распространенность процесса, скорость роста ногтей, общее состояние, безопасность, способ применения, а также материальные затраты.
Местное лечение
Больным с дистальным, латеральным и дистально-латеральным типом, при площади поражения до 50%, если не затронут матрикс, инфицированы не все ногти, можно назначить местную терапию.
Наиболее эффективным препаратом является крем бифоназола для лечения ногтей в сочетании с 1% кремом бифоназола. Лечение проводится в два этапа. На первом этапе удаляются ногтевые пластины с помощью крема, в состав которого входят бифоназол и мочевина. Крем накладывают на пораженные ногти с помощью дозатора и оставляют на сутки под водозащитным пластырем. Перед очередным нанесением крема повязку снимают, делают мыльно-содовую ванночку и удаляют пораженные участки ногтя специальной пилкой. Процедуры повторяют до полного удаления пластины. Безболезненное послойное удаление ногтя происходит в среднем за 2 недели (от 4 до 28 дней). Преимуществом данного метода является то, что уже на первом этапе происходит лечение ногтевого ложа. В дальнейшем рекомендуется втирать 1% крем бифоназола 1 раз в день вечером ежедневно в течение 4 недель и больше в зависимости от степени поражения ногтя, одновременно крем применяют на кожу стоп (кистей). Продолжительность лечения зависит от клинической формы и площади поражения. Переносимость крема бифоназола для лечения ногтей удовлетворительная, поэтому данная методика может быть применена больным, страдающим онихомикозом и экземой стоп (кистей).
Для местной терапии можно рекомендовать 5% лак и 0,25% крем аморолфин или 8% лак циклопирокс в сочетании с 1% кремом или 1% раствором циклопирокс.
При дистальном типе поражения единичных ногтей можно удалить инфицированные части пластины после предварительного размягчения любым кералитическим средством и в дальнейшем использовать антимикотики широкого спектра действия в виде раствора или крема 2 раза в день (нафтифил, эконазол, кетоконазол и др.). Одновременно проводится лечение гладкой кожи. При необходимости следует повторять чистку ногтевого ложа, если остаются роговые наслоения. Лечение продолжают до отрастания здоровых ногтей.
Методы наружной терапии следует назначать и при наличии противопоказаний к применению антимикотиков системного действия.
Пероральные препараты
Больным с множественным поражением ногтей и кожи, с дистально-латеральным типом поражения и вовлечением в процесс матрикса, проксимальным, тотальным типом, а также при отсутствии эффекта от местной терапии показано лечение антимикотиками системного действия.
Следует отметить, что терапевтический эффект может быть достигнут при монотерапии высокоэффективными антимикотиками системного действия, однако, как показывают собственные наблюдения и опыт другиx исследователей, при гиперкератотической форме, тотальном поражении следует удалить пораженные ногти и роговые наслоения в области ложа с помощью кератолитических средств, что позволяет сократить продолжительность лечения и повысить процент излечения.
В настоящее время имеется 5 противогрибковых препаратов для перорального применения (гризеофульвин, кетоконазол, тербинафин, итраконазол, флуконазол), но высокоэффективными являются 3 из них: тербинафин, итраконазол и флуконазол.
Тербинафин – фунгицидный противогрибковый препарат широкого спектра действия из класса аллиламинов, эффективный в отношении дерматофитов, дрожжей и плесеней. Выпускается в таблетках по 250 мг. Суточная доза для взрослых – 250 мг. Для детей суточная доза рассчитывается в зависимости от массы тела ребенка и составляет при массе тела до 20 кг – 62,5 мг/сут, от 20 до 40 кг – 125 мг/сут, более 40 кг – 250 мг/сут. Тербинафин назначают 1 раз в сутки, прием пищи и кислотность желудочного сока не влияют на его всасывание. Продолжительность лечения в среднем составляет при поражении ногтей на пальцах кистей 6 нед, стоп – 12 нед. У пациентов молодого возраста с нормальной скоростью роста ногтей возможно сокращение сроков терапии и наоборот, при плохом росте ногтей терапия тербинафином показана в течение более 3 мес. Тербинафин обладает самой высокой среди системных антимикотиков активностью в отношении дерматофитов, вызывающих большинство (до 94%) случаев дерматомикозов. Фунгицидные концентрации препарата сохраняются в коже и ногтевых пластинах в течение 30 – 36 нед после окончания лечения, т.е. действие препарата в ногте сохраняется еще до 9 месяцев, что существенно повышает процент полного излечения. Побочные явления в виде ощущения дискомфорта в эпигастрии, тошноты, потери вкуса, зуда кожи носят кратковременный характер и не требуют прекращения лечения. В целом тербинафин переносится хорошо.
Тербинафин в отличие от других системных антимикотиков не влияет на систему цитохрома P 450 и поэтому не вступает во взаимодействие с другими лекарственными средствами (антигистаминными, пероральными сахароснижающими препаратами, оральными контрацептивами). Благодаря этому тербинафин может применяться при лечении онихомикоза у пожилых, при наличии сопутствующей патологии и приеме других лекарств, при хронических компенсированных заболеваниях печени и почек. Тербинафин может применяться при лечении онихомикоза у детей (официально разрешен к применению в детской практике).
Благодаря фунгицидному эффекту, короткому курсу лечения и высокому проценту полного излечения (93-96%) тербинафин считается препаратом выбора для лечения онихомикозов.
Итраконазол
Итраконазол – противогрибковый препарат из класса азолов широкого спектра действия. Его назначают больным онихомикозом, обусловленным дерматофитами, дрожжевыми и плесневыми грибами. Итраконазол наиболее эффективен при назначении по методу пульс-терапии, т.е. принимают по 2 капсулы по 100 мг утром и вечером (400 мг/сут) в течение 7 дней, затем после трехнедельного перерыва курс повторяется. При поражении ногтей на пальцах кистей больные получают два курса терапии, на пальцах стоп – 3-4 курса в зависимости от типа, формы, площади поражения, скорости роста ногтей. После прекращения лечения эффективная концентрация препарата в ногтях на кистях сохраняется в течение 3 месяцев, на стопах после 3 курсов – 6-9 мес, после 4 курсов – до 1 года. Переносимость препарата удовлетворительная. Побочные явления в виде дисфункции желудочно-кишечного тракта, головной боли, кожного зуда кратковременны и не требуют перерыва в лечении.
Флуконазол – препарат из класса триазольных противогрибковых средств, в капсулах по 50, 100, 150 и 200 мг, обладает широким спектром действия. При онихомикозе, вызванном дерматофитами, его назначают по 150 мг 1 раз в неделю в течение 3 – 12 мес (3 – 6 мес при поражении ногтей кистей и 6 – 12 мес – стоп). После 4-месячного лечения препарат сохраняется в ногтях до 6 мес. В литературе имеются данные о назначении флуконазола до 450 мг в сутки 1 раз в неделю. По собственным данным, излечение ногтей может быть получено при приеме флуконазола по 150 мг 1 раз в неделю в течение 3 месяцев при дистально-латеральном типе поражения, но в сочетании с чисткой ногтей и ложа; при поражении матрикса, гипертрофической форме продолжительность лечения должна быть увеличена, но она в каждом случае будет индивидуальной в зависимости от возраста больного, скорости роста и числа пораженных ногтей.
Флуконазол наиболее эффективен при онихомикозе, обусловленном дрожжеподобными грибами. При этом заболевании его назначают по 200 мг в день после приема пищи (в первый день доза должна быть удвоена) ежедневно в течение 3 – 4 мес.
Лечение онихомикоза кетоконазолом и гризеофульвином из-за гепатотоксичности проводится в настоящее время реже. При назначении данных препаратов лечение осуществляется под контролем биохимического исследования функции печени до начала лечения и ежемесячно в процессе лечения, а также клинических анализов крови и мочи.
Кетоконазол – противогрибковый препарат из класса азолов, обладает фунгицидным и фунгистатическим действием в отношении дерматофитов и дрожжевых грибов. При онихомикозе его принимают по 200 мг в день во время еды ежедневно (при пониженной кислотности назначают корригирующую терапию) до отрастания здоровых ногтей. Препарат более эффективен при кандидозном онихомикозе.
Гризеофульвин – противогрибковый антибиотик, обладающий фунгистатической активностью в отношении дерматофитов, в таблетках по 0,125 г. При онихомикозе у взрослых его назначают с учетом массы тела: до 50 кг 5 таблеток, от 50 до 60 кг – 6, от 60 до 70 кг – 7, свыше 70 кг – 8 таблеток. При его применении лечение должно быть комплексным, включающим удаление ногтей и патогенетическую терапию.
Антимикотики системного действия не должны назначаться больным онихомикозом с активными заболеваниями печени, почек, беременным, а также в период лактации.
При всех методах терапии онихомикоза обязательно проводится дезинфекция обуви (перчаток) до отрастания здоровых ногтей. В качестве дезинфектантов можно рекомендовать 1% раствор хлоргексидина биглюконата и 25% раствор формалина.
Итраконазол – Орунгал (торговое название)
Тербинафин – Ламизил (торговое название)
(Novartis Pharma Services Inc.)
больным с дистальным, латеральным и дистально-латеральным типом, при площади поражения до 50%, если не затронут матрикс, инфицированы не все ногти.
Пероральные антимикотики показаны
больным с множественным поражением ногтей и кожи, с дистально-латеральным типом поражения и вовлечением в процесс матрикса, проксимальным, тотальным типом, а также при отсутствии эффекта от местной терапии.
В комбинированной терапии стараются сочетать преимущества местной и системной терапии, избегая недостатков каждого из этих методов. Чаще всего средства местной и системной терапии сочетаются по желанию изобретательного врача, стремящегося повысить эффективность доступных ему методов лечения или сделать лечение более безопасным и удобным (табл. 9).
Таблица 9.
Факторы, влияющие на выбор комбинированной терапии
Категория
Факторы
Объективные клинические характеристики онихомикоза
Значения КИОТОС >16
Поражение отдельных медленно растущих ногтей. Безуспешная или недостаточно эффективная монотерапия системными или местными препаратами
Любые состояния, вынуждающие отменить системную терапию в дальнейшем
Возраст > 50 лет. Медленно растущие ногти
Несогласие пациента на длительную местную или системную терапию. Социально-экономические особенности, делающие невозможной полноценную системную или местную монотерапию
Само понятие "комбинированная терапия онихомикоза" воспринимается по-разному. Одни вслед за A. Polak-Wyss и др. зарубежными авторами подразумевают под этим сочетание местных и системных препаратов, вообще разных антимикотиков, как в комбинированной терапии глубоких микозов. Другие понимают комбинированную терапию как сочетание системной противогрибковой терапии с любыми приемами местной терапии онихомикозов (местные антимикотики и антисептики, кератолитики, удаление ногтя). Мы склоняемся к последнему определению, не включая в него, впрочем, механического удаления пораженных частей ногтевой пластинки, которое может производить сам пациент во время системной монотерапии.
3.1. Обоснование комбинированной этиотропной терапии
Теоретическими предпосылками сочетания различных антимикотиков являются возможный синергизм и расширение спектра их противогрибкового действия.
Синергизм действия проявляется в повышении эффективности от сочетания противогрибковых препаратов, обладающих разным механизмом действия. Как правило, это сочетание антимикотика - ингибитора синтеза эргостерола (из группы аллиламинов, азолов, или аморолфина) - с антимикотиком иного механизма действия (гризеофульвином или циклопироксом). Возможно сочетание 2 ингибиторов синтеза эргостерола, действующих на разных стадиях этого синтеза (например азолов или аморолфина с тербинафином). Большой выбор местных и системных противогрибковых средств - ингибиторов синтеза эргостерола делает возможным множество вариантов сочетания препаратов. В настоящее время доказан синергизм действия аморолфина с гризеофульвином, кетоконазолом и другими системными препаратами.
Расширения спектра действия системных препаратов, не обладающих его достаточной широтой, можно достичь за счет назначения местных средств. Те концентрации, которые создаются при нанесении местных средств, превосходят МПК в тысячи раз и губительны для большинства возбудителей. Кроме того, нами в 1998 г. была показана возможность последовательного назначения 2 системных препаратов разной широты спектра применения: тербинафина и итраконазола, позднее подтвержденная Gupta и соавт. (2001). Комбинации с расширением спектра действия препаратов целесообразно назначать при инфекциях смешанной или неизвестной этиологии.
3.2. Виды и возможности комбинированной этиотропной терапии
Мы выделяем 2 разновидности комбинированной этиотропной терапии: параллельную и последовательную. При параллельной комбинированной терапии оба препарата, системный и местный, применяют одновременно. Продолжительность лечения ими может быть одинаковой или различной. В последнем случае системный препарат дают на ограниченное время, а местный назначают и после его отмены. Большинство изученных комбинированных схем (табл. 10) относятся именно к параллельной терапии [5].
Внедрение методик комбинированного лечения возродило к жизни гризео-фульвин и кетоконазол, которые с появлением современных препаратов были исключены из списка средств выбора при онихомикозах. Несмотря на то,
что использование указанных препаратов в наши дни резко сократилось, их сочетание с готовыми или экстемпоральными местными формами антими-котиков либо антисептиков может стать выходом для той части пациентов, которой недоступны современные средства.
Таблица 10.
Исследования эффективности комбинированной этиотропной терапии онихомикоза
Авторы, год
Системный препарат, доза, схема назначения
Местный препарат, доза, схема назначения
Сергеев А.Ю., Сергеев Ю.В., 1998
Флуконазол (Дифлюкан), 150 мг/сут, 1 раз в неделю в течение 3 мес
Аморолфин 5% (Лоцерил), 1 раз в неделю в течение 6 мес
Сергеев Ю.В., Сергеев А.Ю., 1998
Тербинафин (Ламизил), 250 мг/сут, 1 0 дней с последующим 10-дневным интервалом в течение 3 мес
Аморолфин 5% (Лоцерил), 1 раз в неделю в течение 4-5 мес
Сергеев Ю.В., Владимиров В. В., 1996
Тербинафин (Ламизил), 250 мг/сут, 10 дней с последующим 10-дневным интервалом в течение 10 нед (3 мес)
Циклопирокс 8% (Батрафен), 1 раз в неделю в течение 3-5 мес
Вагап с соавт., 2000
Тербинафин (Ламизил), 250 мг/сут, ежедневно в течение 1 ,5 или 3 мес
Аморолфин 5% (Лоцерил), 1 раз в неделю в течение 15 мес
Комбинированная терапия позволит повысить эффективность и ряда генериков современных системных противогрибковых средств, использование которых при онихомикозе было изучено недостаточно.
Следующим преимуществом комбинированного лечения является сокращение его сроков при сохранении эффективности лечения. Это делает системную терапию онихомикозов более безопасной и удобной. Назначение местных препаратов во время и после приема системных средств позволяет, во-первых, сократить продолжительность любых схем и, во-вторых, повысить эффективность укороченных и прерывистых схем.
Комбинированные схемы позволяют на 6-8 мес сократить срок лечения гризеофульвином и кетоконазолом.
Возможность сокращения продолжительности терапии современными системными антимикотиками за счет их комбинации с местными средствами изучена недостаточно. Так, при использовании тербинафина это не удалось [Вагап с соавт, 2000]. На основании собственного опыта мы можем заключить, что этот эффект может быть достигнут только при поражении относительно быстро растущих ногтей. В прочих случаях эффективной может оказаться интермиттирующая терапия (например, использование тербинафина 7-, 10- или 14-дневными циклами с промежутками аналогичной продолжительности). В связи с исключительно долгим сохранением итраконазола в ногтях мы не считаем целесообразным использование данного препарата в схемах параллельной комбинированной терапии. Широкий спектр действия и особенности фармакокинетики обусловливают высокую эффективность итраконазола уже при монотерапии.
3.3. Последовательная комбинированная терапия на основе КИОТОС
Последовательная комбинированная терапия онихомикоза заключается в том, что местный препарат назначается не одновременно с системным средством, а после него, так что процесс является двухфазным. Преимущество последовательной комбинированной терапии представляется нам очевидным, поскольку отпадает необходимость назначения местного препарата в начале лечения, на фазе системной терапии. Принцип последовательной комбинированной терапии - сохранение эффекта системных препаратов после их отмены до отрастания здоровой ногтевой пластинки за счет назначения местных средств. Однако в этом случае возникает вопрос: когда следует начинать местную терапию? Неясным и в данном случае, и при параллельной комбинированной терапии остается срок, в течение которого следует назначать местный антимикотик.
С внедрением индекса КИОТОС как средства для принятия терапевтического решения при онихомикозе стало возможным рассчитывать последовательные комбинации системных и местных препаратов. Сначала с помощью КИОТОС или его клинической части (КИ) врач определяет необходимый принцип лечения. Если требуется комбинированная противогрибковая терапия (значение КИ равно 3 или 4, значение КИОТОС - от 12 до 20), назначают системный противогрибковый препарат по стандартной схеме, например 3 цикла пульс-терапии или 3 мес укороченной схемы с тербинафином. Через 9-12 мес, в зависимости от значения КИОТОС, т.е. скорости роста ногтя, врач снова оценивает состояние ногтей. Если наступает клиническое улучшение и сохраняющиеся изменения соответствуют значениям КИ 1-2 (КИОТОС - не более 6), назначают местную терапию до отрастания здоровой ногтевой пластинки.
Особое преимущество последовательной комбинированной терапии проявляется при поражении многих ногтевых пластинок, включая медленно растущие (например, на больших пальцах). В данном случае системной терапии по стандартной схеме достаточно для быстро растущих ногтей. На ногти больших пальцев по достижении соответствующих значений КИОТОС дополнительно назначают местные противогрибковые средства. Например: у больного поражены ногти всех пальцев стоп. Значение КИОТОС для больших пальцев стоп равно 18 (нужна комбинированная терапия), а для осталь-12 (достаточно системной монотерапии). Назначают системный препарат. Через 12 мес на ногти больших пальцев назначают местную терапию до отрастания здоровой ногтевой пластины.
Нами была показана эффективность так называемой комбинированной пульс-терапии: назначения флуконазола по 150 мг 1 раз в неделю, а после его отмены - лака "Лоцерил" [Sergeev Y.V., Sergeev A.Y., 2001]. Таким путем удается избежать излишнего назначения местного препарата в начале лечения.
Общее преимущество и параллельной, и последовательной комбинированной терапии заключается в снижении вероятности рецидива. При назначении местного препарата на срок до отрастания здоровой ногтевой пластины удается покрыть тот период, когда концентрация системного антимико-тика ниже необходимой, а в ногте еще сохраняются элементы гриба.
3.4. Комбинированная терапия с удалением пораженных структур ногтя
В практике отечественных дерматологов очень часто удаление пораженных структур ногтя с помощью кератолитических пластырей и чисток ногтевого ложа производится в дополнение к назначению системных препаратов. С одной стороны, это обусловлено традицией, поскольку раньше, при наличии лишь относительно малоэффективных системных антимикотиков, без удаления ногтевой пластинки обойтись было нельзя. С другой стороны, значительную часть пациентов в настоящее время составляют пожилые с длительно существующим онихомикозом, обусловленным Т. rubrum, и, как правило, с более или менее выраженным гиперкератозом. Для таких пациентов назначение системных препаратов, продолжительность приема которых превышает стандартную схему, является нежелательным как в силу сопутствующих заболеваний и фоновых состояний, так и по причине невысокой ком-плаентности и социально-экономических особенностей пациентов. Кроме того, выраженный гиперкератоз зачастую обесценивает системную терапию у любых пациентов даже при продолжительном назначении системных препаратов и сочетании их с местными антимикотиками. В аморфной толще роговых масс, расположенных между пластинкой и ложем ногтя, в полостях и расщелинах сохраняются скопления грибов, зачастую недосягаемые для системных антимикотиков. В системе КИОТОС абсолютными показаниями к удалению пораженных частей ногтя являются значения выше 20 (КИ=5).
i этих случаях целесообразно сочетание кератолитической терапии или удаления ногтя с коротким курсом системной терапии. Назначение стандартных схем в дополнение к удалению ногтевых пластин с помощью кера-толитического пластыря и чисток ногтевого ложа оправдано лишь в тех случаях, когда поражено много ногтей, а удаляют ногтевые пластины лишь у одного или нескольких - наиболее измененных или медленно растущих. В прочих случаях достаточно назначения короткого курса системного антимикотика, например 1 цикла пульс-терапии итраконазолом (400 мг/сут в течение 1 нед). Тем самым ликвидируется источник возбудителя на коже, в том числе на участках, окружающих ноготь. Поскольку источник возбудителя в ногте - ногтевая пластинка и кератотические массы под ней удаляются, длительная системная терапия для данного ногтя не нужна. Если комбинация с местными антимикотиками позволяет предотвратить рецидив инфекции, т.е. ее возобновление за счет выживших в ногте грибов, то сочетание системной терапии с удалением ногтевых пластин проводится также для того, чтобы избежать реинфекции - проникновения возбудителя из других ногтей или окружающей кожи. Хирургическое удаление ногтевых пластин, на наш взгляд, имеет немного преимуществ перед кератолитиками как метод удаления полостей, содержащих скопления гриба.
После удаления ногтевых пластин возможно лечение и только местными противогрибковыми средствами до отрастания здорового ногтя, однако вероятность реинфекции в данном случае выше, чем при сочетании с системной терапией. Возможна также сочетанная с удалением ногтевой пластины параллельная или последовательная комбинированная этиотропная терапия. Преимущества различных видов комбинированной терапии приведены в табл. 11.
Таблица 11.
Преимущества разных видов комбинированной терапии
При грибковой инфекции врач старается сделать все, чтобы избавить пациента от недуга. Но медикаментозная терапия не всегда эффективна. Если лекарства не помогают, приходится идти на крайние меры и удалять пораженные грибком ногти. Не стоит пугаться: сегодня эту процедуру можно сделать совершенно безболезненно.
Зачем нужно удалять ногтевую пластину

В первую очередь, грибок (онихомикоз) атакует большой палец ноги. Причина проста: основная часть ногтя часто находится в обуви. Бактерии, попавшие на пластину, начинают активно распространяться и наносить вред. Ноготь может изогнуться, а палец опухнуть. Обычно человек обращается за помощью медиков именно на этой стадии: безуспешное самолечение приводит к запущенности состояния. При появлении грибка лечащий врач проводит терапию, выписывая разные мази, капли. Они предназначены для уничтожения корня заболевания. Если стадия из поздних, то медикаменты не могут добраться до цели. Запущенные случаи требуют длительной терапии. Затруднить лечение могут такие факторы, как повышенная потливость ног или отдельные особенности обуви.Для доступа лекарств к очагу заражения необходимо удаление пораженного участка. Это самый быстрый способ избавиться от онихомикоза. Снятие пластины назначают в следующих случаях:
- инфицировано не меньше 70% ногтя;
- пораженная структура пластины и опухоль пальца мешают ходить;
- инфекция спровоцировала врастание ногтя;
- инфицирован корень ногтевой пластины;
- рецидивы.
Так как ноготь носит защитную функцию, удалять его полностью опасно. Это может спровоцировать дополнительное инфицирование и вызвать сильный дискомфорт в восстановительный период. В некоторых случаях удаления требует только верхний слой или определенная часть ногтевой пластины.Если раньше от грибка избавлялись только с помощью лекарств или хирургического вмешательства, то сегодня появились более эффективные и безболезненные способы.
Хирургическое снятие ногтя
Радикальные меры стали одним из первых способов борьбы с поражениями ногтевых пластин. Сегодня они используются достаточно редко, разве что в небольших государственных медучреждениях. Исключение составляют сложные и запущенные случаи. В подобных ситуациях требуется полностью снять ногтевую пластину с ложа, чтобы открыть путь к росту здорового ногтя.Перед процедурой пациент проходит обследование, чтобы исключить противопоказания:
- плохая свертываемость крови;
- капиллярная проницаемость и расширенные вены;
- сахарный диабет (тоже отрицательно влияет на остановку кровотечения);
- непереносимость анестезии;
- заболевания иммунной системы;
- кратковременные воспаления и инфекции (ОРВИ, ангина).
Затем назначают день операции. Процедура болезненна, поэтому местная анестезия здесь обязательна. Сама операция несложная и проходит быстро. Пациенту предстоит пройти через следующие манипуляции:
Когда действие анестезии заканчивается, пациент может ощущать боль, зуд. Первые 30 дней после операции обязателен постельный режим. Это нужно для того, чтобы здоровый ноготь рос ровно, по ложу. Открытая рана требует ежедневного ухода с перевязкой и наложением лекарственных средств. В первые дни возможно кровотечение, поэтому до образования корочки важно не допускать попадания новой инфекции.После хирургического удаления ногтя, на время адаптации, лучше лечь в больницу. Это избавит вас и вашу семью от хлопот с перевязками, защитит от новых инфекций. Вы всегда будете под присмотром, и, если что-то пойдет не так, врач сможет быстро среагировать.При лечении на дому посещать больницу нужно раз в неделю, чтобы доктор держал под контролем новую ногтевую пластину. Скорость роста ногтей у всех индивидуальна. В среднем полностью здоровая пластина появляется за полгода.В этом видео продемонстрированы все этапы проведения операции по удалению ногтя при грибке. Детям и людям с непереносимостью вида крови лучше отказаться от просмотра.
Аппаратный педикюр
Этот способ еще называют механическим. Для процедуры необходим специальный аппарат – фрезер, который используют для косметического маникюра. Он имеет вращающийся элемент и сменные абразивные насадки. Важно знать, что удаление ногтя – не косметическая процедура, и работать фрезером должен врач, а не мастер педикюра.
- заболевания, связанные с плохой свертываемостью крови;
- инфицирование ВИЧ;
- капиллярная проницаемость;
- заболевания воспалительного или инфекционного характера.
После консультации выявляют очаги заражения и приступают к удалению. Это довольно длительный процесс: на один палец может уйти полчаса. Во время обработки участок нагревается от трения, но в целом, процедура безболезненная. Она проходит следующим образом:
- зона обработки и сам аппарат дезинфицируются;
- на ноготь наносится размягчающий состав, который облегчает спиливание;
- врач последовательно снимает роговые слои, добираясь до корня инфекции;
- наносятся противогрибковые и антимикробные средства.
Большой плюс аппаратного воздействия – в экономии времени: спиливание делают один раз. Обезболивание не требуется, значит, никаких химических веществ. По сравнению с хирургическим удалением, это более щадящий метод, при котором кровотечение бывает редко. Так как открытой раны нет, реабилитация занимает меньше времени, а дискомфорт отсутствует.
Лазерная терапия
Это самый современный способ удаления ногтя при грибке на ноге. Он же обладает максимальной эффективностью. В отличие от хирургического метода, лазер избирательно подходит к проблеме. Тепловая волна проникает в роговой слой, высушивая только пораженные части и не затрагивая здоровые. В зависимости от применяемого оборудования, волны могут иметь разную длину и интенсивность температуры. От этого варьируется время проведения терапии.Сеанс воздействия для одного пальца занимает 5-7 минут. Чтобы избавиться от возбудителя инфекции, требуется несколько процедур. Сеансы проводят с частотой в 1-2 недели. Продолжительность всего курса зависит от размера и количества пораженных участков.
- параллельное лечение онкологии;
- эпилептические припадки и иные психические расстройства;
- вынашивание ребенка, лактация;
- инфицирование ВИЧ.
Людям с низким болевым порогом лучше предупредить врача, чтобы он поставил местную анестезию. Лазерная терапия безболезненна, но в процессе нагревания может ощущаться сильное жжение. Особенно это проявляется, если грибок находится в нижних слоях ногтевой пластины.
Этот способ отличается отсутствием рецидива заболевания: грибок уничтожается полностью. К сожалению, лазерная терапия редко встречается в государственных поликлиниках, поэтому за ней нужно обращаться в специализированные центры. Стоимость курса лечения для одного пальчика – более полутора тысяч рублей.
Как снять ноготь самостоятельно
В современном ритме каждому не хватает времени, в том числе на посещение врачей. А многие просто не доверяют молодым докторам. Поэтому вопрос о самостоятельном удалении ногтя при грибке на ноге всегда актуален. В условиях клиники рисков значительно меньше, но если другого выхода нет, то нужно четко следовать инструкциям ниже.Существует ряд хороших аптечных средств для удаления грибковых участков. Перед их использованием нужно замочить пораженные пальцы в растворе из горячей воды, мыла и соды (на литр воды по одной чайной ложке). Ноготь должен распариться и смягчиться. Верхний слой пластины стоит спилить. Препараты агрессивные, поэтому для защиты закройте околоногтевую область простым пластырем.
Вышеперечисленные препараты и их аналоги применяются только для удаления ногтевых пластин. Они не обладают противогрибковыми свойствами.Самолечение от грибковых инфекций чревато плохими последствиями. Не до конца удаленные споры провоцируют повторное заражение. Отсутствие стерильности повлечет распространение грибковой инфекции. Кроме того, без должной дезинфекции может быть занесен другой вирус, из-за которого вновь начнется воспалительный процесс.
Протезирование ногтя
После удаления ногтевой пластины остается некрасивая корочка. Особенно страдают женщины, более требовательные к вопросам эстетики. Пропадает чувство защищенности ног, что отрицательно влияет на психологическое состояние. Большое неудобство ощущается при ходьбе.
Чтобы вернуть комфорт на время реабилитации, можно воспользоваться протезированием ногтя – установить искусственную пластину из акрила или геля.
Сразу делать протезирование нельзя: необходимо, чтобы рана закрылась и образовалась корочка. Не должно быть воспалительных процессов, нагноений, псориаза и прочих проблем. Искусственный ноготь кладут только на чистый, здоровый покров. Перед процедурой обязательно дезинфицируют не только ноги, но и используемые инструменты.
- Геволь – полимерная масса, которая закладывается в пустое ложе. Из нее формируется ноготь, а после застывания пластину корректируют по форме.
- Унигзан – подходит только в случаях, когда осталась часть натуральной ногтевой пластины (не менее 3 мм).
- Клей и канолин. Для лечения потребуется сложная система поочередного наложения клея и полимерного состава. Зато материал дышащий, и пластинка получается тонкой.
- Акрилат – используют для выравнивания роста здорового натурального ногтя.
Не путайте протезирование и наращивание. Сама процедура схожа, но у используемых полимеров различные составы. Введенные в состав протеза пластификаторы делают искусственный ноготь гибким и прочным. А специальные компоненты лечат от грибка, защищают от повторного заражения. В качестве основного противогрибкового средства протезы не подходят. Зато с профилактикой и поддержанием здоровья ног справляются.
Как ухаживать за ногтем после удаления
Независимо от метода удаления обязательно нужно ухаживать за оставшейся ранкой. Это необходимо для предупреждения воспалительных процессов и рецидива заражения. Сразу после удаления поверхность еще раз дезинфицируют, накладывают заживляющие и противогрибковые мази под марлевую повязку. Затем выписывают лечение и для наружного применения, и для приема внутрь.
- перевязку делать каждый день, пока ранка не заживет;
- повязку содержать в стерильности и сухости. Если она намокла или замаралась, сразу заменить;
- в первые дни прописывают строгий постельный режим;
- во время ходьбы не нагружать весом больную ногу;
- на время реабилитации стараться не надевать обувь, носить чистые носки из хорошо проветриваемой, натуральной ткани.
Если на ложе появились припухлость или нагноение, нужно срочно обратиться к лечащему врачу.Отрастает здоровый ноготь не так быстро, как хотелось бы. Через две-три недели рана заживет, и можно немного ослабить строгий надзор, сделать протезирование. В среднем ноготь отрастает на 3 мм за месяц. Из-за физиологических особенностей организма, на ногах этот процесс протекает медленнее, чем на руках. Таким образом, полностью пластина отрастет не раньше, чем через полгода.

Перед лечением грибка проводится процедура зачистки ногтей с онихолизисом. Аппаратная чистка пользуется большой популярностью благодаря своим преимуществам:
- Безопасность для кожи и ногтей (ногтевая пластина на травмируется, кожа не повреждается, даже при сильном грибке есть возможность сохранить ноготь);
- Быстрое удаление поврежденных тканей;
- Короткий восстановительный период;
- Моментальное улучшение внешнего вида ногтя;
- Отсутствие побочных эффектов;
- Высокая эффективность и устранение неприятных симптомов грибка;
- Возможность взять ткани для анализов.
*Зачистка ногтей под лечение онихомикоза позволяет эффективно бороться с грибком и предотвращать рецидивы заболевания.
Техника лечебного педикюра
Со стороны обычный гигиенический и лечебный педикюр выглядят одинаково, но они имеют существенные различия. Не все знают, что значит зачистка ногтей и почему она помогает избавляться от грибка. Это более глубокое очищение и дезинфекция ногтей. Стандартная процедура педикюра состоит из следующих шагов:
- Осмотр ноги и ногтей, диагностика и внешнее определение дефектов, оценка состояния кожи и ногтевых пластин;
- Обработка кожи антибактериальными средствами;
- Нанесение смягчающего масла на кутикулы и стопы;
- Обработка всех стоп размягчающим раствором;
- Применение различные пилок и медицинских приборов с насадками для устранения омертвевших, пораженных грибком, загрубевших участков кожи и ногтей;
- Удаление натоптышей, которые причиняют дискомфорт;
- Скрабирование для устранения оставшейся отмершей кожи, пилинг стоп и ногтей;
- Нанесение на пораженные участки специальных антигрибковых средств, рекомендованных врачом-дерматологом для данного вида грибка;
- Проведение легкого массажа для расслабления, улучшения микроциркуляции, снятия тяжести в ногах.
Мастер после проведения процедуры расскажет, как ухаживать за ногтями и стопами дома, что необходимо предпринять для эффективной борьбы с грибком. Стоит помнить, что для победы над грибковым заболеванием необходимы комплексные меры. Назначать препараты и лечение должен врач. Зачистка ногтей перед лечением грибка является скорее подготавливаемой процедурой.
Особенности процедуры микозной чистки ногтей от грибка
Во время чистки мастер удаляет поврежденные и пораженные грибком ткани, являющиеся источником инфекции. Процедура имеет следующие особенности:
В конце специалист проконсультирует клиента, даст рекомендации по домашнему уходу за стопами и ногтями, расскажет о лечении и профилактике грибковых заболеваний.
Основные преимущества данного метода лечения

- Безболезненность. Благодаря современным методам обработки чистка проводится максимально безопасно для здоровых тканей.
- Безопасность. Все процедуры проводят опытные специалисты с соблюдением правил безопасности. Чистка не наносит вреда здоровью и проводится в соответствующих условиях.
- Оперативность. Эффект можно заметить после первой же процедуры, при этом она занимает немного времени.
Аппаратное удаление ногтя с грибком
Если ноготь сильно поражен грибком, его приходится удалять. Делать это хирургическим способом травматично и больно, поэтому все чаще используют аппаратное удаление пораженного ногтя.
Чтобы убрать ногтевую пластину используют тот же аппарат для шлифовки ногтей. Он позволяет регулировать скорость вращения. Метод безболезненный, поэтому анестезия не понадобится. Таким образом чистку проводят еженедельно, пока не будут удалены все поврежденные ткани. После этого начинается медикаментозное лечение.
Аппаратное удаление ногтя имеет множество преимуществ:
- Минимальная травматичность;
- Безболезненность;
- Минимум противопоказаний;
- Возможность взять материал для анализа, поставить диагноз и назначить лечение.
В результате чистки эффективность борьбы с грибком возрастет до 95%.
Наши преимущества

Редкие специалисты в России

Сдать анализы можно в нашей клинике


Мы находимся рядом с метро Коньково!
Отзывы об удалении ногтя при грибке
Виктор Олегович, 45 лет, миколог:
За высокое качество услуг мы получили награду "Хорошее место" от Яндекс. Ждем вас в нашем центре!
Онихомикоз – инфицирование ногтей на ногах и руках представителями различных классов патогенной и условно-патогенной грибковой микрофлоры. Клиническая картина онихомикоза зависит от причины, вызвавшей микоз. Поражённые грибком ногти меняют цвет и прозрачность, теряют гладкость, утолщаются, становятся ломкими и шероховатыми, расслаиваются, начинают крошиться. При этом подногтевое и околоногтевое пространство может оставаться неизмененным либо краснеть, отекать и поражаться вторичной патогенной флорой. Диагностируется онихомикоз клинически, с помощью осмотра под лампой Вуда, конфокальной микроскопии соскобов и бакпосева. Терапия антимикотическая комбинированная.
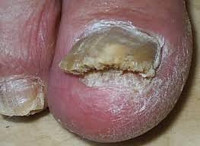
Общие сведения
Онихомикоз – часто встречающееся грибковое заболевание ногтей. В патологический процесс может быть вовлечён один или несколько ногтей отдельно на пальцах кистей, отдельно на ногах, возможны и смешанные варианты. При этом онихомикоз рук и ног совершенно идентичен клинически. Термин онихомикоз введён в дерматологическую практику в 1854 году, но в России первое упоминание о заболевании относится к 1861 году. Патология не имеет возрастных ограничений, единственным возрастным отличием является скорость выздоровления. Гендерная окраска отсутствует. Дебют онихомикоза возможен в любое время года.
На распространенность заболевания накладывают отпечаток климатические условия, обуславливающие необходимость длительного ношения тесной теплой закрытой обуви. Например, в Испании онихомикозом страдает только 1,7% населения, в Финляндии – 8,4%, в России – 5%. На заболеваемость влияет и социальный статус пациентов. По данным разных авторов, от 10% до 20% жителей планеты заражены онихомикозом, в структуре дерматологической патологии ему принадлежит более трети всех поражений ногтевых пластинок. Актуальность проблемы заключается в росте заболеваемости, распространённости патологии среди детей и наличии большого количества латентно инфицированных пациентов.

Причины онихомикоза
Триггером патологии является патогенный или условно-патогенный грибок. Развитие онихомикоза провоцируют травмы, плоскостопие, варикоз, гипергидроз, эндокринные и иммунологические нарушения, заболевания крови, патология сосудов, длительный приём гормональных препаратов, антибиотиков и цитостатиков, ношение тесной обуви и отказ от соблюдения общепринятых норм личной гигиены. Заболевание развивается не сразу, ему предшествует поражение кожных покровов подошв и ладоней, и только потом возбудитель внедряется в ноготь.
На здоровую кожу возбудитель попадает с заражённых предметов быта или при рукопожатии с инфицированным человеком. Вместе с роговыми клетками поверхностного слоя эпидермиса, содержащими заразные формы существования грибка, патогенное начало переносится на чистые кожные покровы. Затем грибок распространяется по коже при прикосновениях к загрязненным участкам. Колонизация подногтевого пространства грибком приводит к бессимптомному размножению возбудителя, достижению им критической массы и проникновению из-под свободного края ногтевой пластинки в роговые слои ногтя при любом провоцирующем воздействии (например, при травме ногтя или околоногтевых тканей). Попав в ногтевую пластинку, грибок размножается, формируя в ткани ногтя туннели, ходы и каналы. Степень поражения ногтевой пластинки зависит от химической структуры ногтя и от вирулентности грибка.
Грибок продвигается по направлению к ногтевому ложу, при этом скорость его продвижения превышает скорость роста ногтевой пластинки. Вместо того чтобы быть вытесненным за пределы ногтя здоровыми клетками, грибок достигает основания ногтя, становясь причиной патологических изменений и в ногте, и в ложе. Достигнув ногтевого ложа, грибок провоцирует специфическое воспаление в дерме, сенсибилизирует подногтевое пространство, вызывает отслоение ногтя с явлениями гиперкератоза. Воспаление охватывает и околоногтевые валики, что способствует дополнительному проникновению грибка в ноготь, в котором происходят дистрофические изменения.
Классификация онихомикоза
В современной дерматологии существуют две рабочие классификации онихомикоза, одна – с учетом морфологических изменений в ногте, другая – с учетом места возникновения патологического процесса.
Патоморфологически выделяют три разновидности онихомикоза:
- Нормотрофическая – сохраняются естественная форма и размеры ногтя. Цвет ногтевой пластинки меняется, вместо монохромного телесного появляются белесые вкрапления и линии в латеральных отделах.
- Гиперкератотическая – роговая пластинка тускнеет, преобладает деформирующий ноготь подногтевой гиперкератоз, вызывающий болевые ощущения при ходьбе.
- Атрофическая – роговая пластинка становится бурой, ноготь отслаивается от ложа с явлениями дистрофии.
По месту возникновения различают следующие формы онихомикоза:
- Поверхностная – выявляется практически неизменённая роговая пластинка ногтя опалово-белого цвета, вкрапления визуально напоминают рассыпанный по поверхности ногтя порошок.
- Дистальная – патологические изменения начинаются со свободного края ногтя.
- Латеральная – процесс затрагивает одну или две боковые поверхности.
- Проксимальная – ноготь поражается у основания лунки.
- Тотальная – поражается вся ногтевая поверхность.
- Дистально-латеральная – сочетанное инфекционное поражение ногтя, подногтевого промежутка и околоногтевого пространства.
Кроме того, в клинической практике иногда используется классификация онихомикоза по типу возбудителя, имеющая большое значение для выбора адекватной схемы терапии патологического процесса. Согласно этой классификации, выделяют дерматофитный, кандидозный и плесневый онихомикоз.
Симптомы и диагностика онихомикоза
Визуальные проявления заболевания определяются тяжестью течения патологии. При этом существуют общие клинические симптомы онихомикоза, к которым относятся обязательное поражение кожи стоп и ладоней грибком с явлениями зуда, трещинами и шелушением. Степень поражения зависит от вирулентности возбудителя и сенсибилизации кожных покровов. Кроме того, наблюдается появление белых или жёлтых пятен в роговом веществе ногтя, изменение его прозрачности и окраски. Возможно возникновение воспалительных явлений в околоногтевом пространстве, присоединение вторичной инфекции. Отмечается нарушение трофики дермы и роговой пластины ногтя, изменение консистенции, плотности и конфигурации ногтевой пластинки, образование гиперкератотического утолщения, повышение ломкости ногтя и его способности крошиться, дистрофические проявления, отделение роговой пластинки от ногтевого ложа (онихолизис) с атрофией ногтя и подногтевой дермы.
Заболевание предварительно диагностируют на основании анамнеза и клинических проявлений. Диагноз подтверждают при осмотре пораженного участка в лучах лампы Вуда (люминисцентная диагностика), конфокальной лазерной микроскопии соскобов с очага поражения на грибки, посеве исследуемого материала на питательные среды. При подозрении на онкологический процесс в околоногтевом и подногтевом пространстве проводят микробиологические и гистологические исследования. Онихомикоз дифференцируют с псориазом, красным плоским лишаём, ониходистрофиями, кератодермиями, болезнью Дарье, паронихией, экземой, фотоонихолизисом, травмами и врождённой пахионихией.
Лечение онихомикоза
Методы лечения определяются клинической разновидностью патологии. Для практикующих врачей разработана специальная программа – индекс КИОТОС, который регламентирует выбор терапии в зависимости от вида онихомикоза, распространённости процесса и степени гиперкератотических изменений. Поверхностное поражение ногтей требует только местной терапии с применением антимикотических, антибактериальных и кератолитических лаков и кремов, пластырей на основе клотримазола и миконазола.
Более глубокое поражение ногтевой пластинки с частичной отслойкой ногтя предполагает подключение системной или комбинированной терапии с использованием специальной обработки ногтя, антимикотиков группы азолов и аллиламинов внутрь, коррекцией фоновой патологии и симптоматической терапией препаратами, улучшающими микроциркуляцию крови, для гарантированной транспортировки необходимой терапевтической дозы антимикотика в очаг тлеющей инфекции.
Полное поражение ногтя грибковой инфекцией требует малоинвазивного (с помощью кератолитического пластыря) или радикального удаления роговой пластинки в сочетании с санацией ложа, послеоперационными антисептическими и антимикотическими перевязками, последующей восстанавливающей терапией желатиновыми растворами и минерально-витаминовыми комплексами. На заключительной стадии лечения показано применение физиопроцедур: УВЧ, амплипульс-терапии, диатермии и других методик. Продолжительность курса лечения определяют с учетом индекса КИОТОС. При использовании современных препаратов терапия онихомикоза достаточно эффективна, в 10% случаев возможны рецидивы, требующие индивидуального подхода к пациенту.
Профилактика онихомикоза
Выделяют первичную и вторичную профилактику заболевания. Первичная профилактика предполагает предотвращение развития онихомикоза у здоровых людей, вторичная – исключение возможности рецидива. При первичной профилактике приоритет принадлежит соблюдению правил индивидуальной гигиены, адекватному регулярному уходу за ногтями рук и ног, профилактическому использованию наружных противогрибковых средств (лаков, кремов) при посещении бассейнов, саун, бань, спортивных и тренажёрных залов, своевременному обращению к дерматологу при первых подозрениях на онихомикоз. Вторичная профилактика заключается в чётком разграничении реинфекции и рецидива, что играет решающую роль в назначении терапии. Прогноз относительно благоприятный с учётом косметических дефектов, ухудшающих качество жизни пациентов, длительности терапии и возможности рецидивов.
Читайте также:

