Как ухаживать за больным скарлатиной
Обновлено: 18.04.2024
31 декабря 1879 года Генри Фолдс, главный врач токийской больницы Цукидзи, начал собирать коллекцию отпечатков пальцев. Вскоре больница подверглась ограблению, и антропологическое исследование привело к созданию универсального метода идентификации преступников.
Знакомьтесь, Генри Фолдс
Фолдс прибыл в Японию как представитель общества шотландских миссионеров-протестантов. За отказ от политики изоляционизма стране пришлось расплачиваться вспышками инфекционных заболеваний – то азиатской холерой, то английской скарлатиной. Фолдс положил конец обеим эпидемиям, и японцы его очень уважали.
Секрет чайной чашечки
Миссионерское общество организовало больницу в Цукидзи – районе Токио, где селились европейцы. Больница была клинической: Фолдс обучал японских студентов. С некоторыми он дружил и бывал у них дома на чайных церемониях. Там ему как-то показали старинную посуду с отпечатками пальцев древних мастеров. Коллекционеры очень ценили такую особенность. На Дальнем Востоке было хорошо известно, что узоры отпечатков пальцев каждого человека уникальны и могут служить автографом гончара.
Фолдс заинтересовался, можно ли по отпечаткам установить принадлежность разных гончаров к одной семье. И проецируя этот вопрос на всё человечество: есть ли у папиллярных узоров какие-то национальные или расовые особенности?
Одна из первых дактилоскопических карточек, заполненная рукой врача Генри Фолдса.
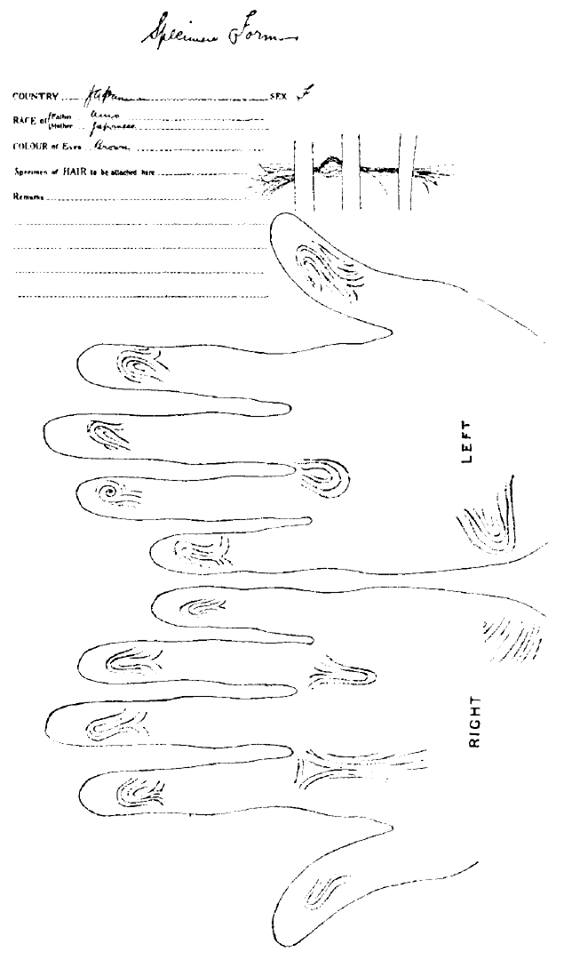
Добровольцы поневоле
Для такого исследования в распоряжении Фолдса были представители самых разных народов – его больница считалась лучшей в Токио, крупном международном порту. Мало того, в инфекционном отделении больные скарлатиной лежали без сознания, и можно было совершенно спокойно дактилоскопировать их и даже, например, стёсывать папиллярные узоры пемзой или наждаком. Такой опыт провели студенты Фолдса, убеждаясь, что после восстановления узор точно совпадает с первоначальным. Коллекция отпечатков имела чисто академический характер – карточки содержали описание человека без указания его имени.
Ограбление по-японски
Так всё и было, пока в январе 1880 года больницу не ограбили. Сторож заметил огонёк в главном корпусе, началась погоня. Взломщик задул свечу, побежал, в темноте наткнулся на жаровню и испачкал руку сажей. От сторожа он спасся, перемахнув забор. По случайному совпадению, забор недавно побелили, и теперь на нём ярко выделялись угольные отпечатки пальцев грабителя.
Позвали Фолдса, и оказалось, что такие папиллярные узоры есть в его коллекции на карточке с именем одного слуги. Тому оставалось только чистосердечное признание.
Подарок для Шерлока Холмса
Случай в Буэнос-Айресе
Но его начинание не пропало. Гальтон всё же взялся за дело и повёл его с размахом. Теоретическая работа Гальтона о классификации папиллярных узоров стала широко известной. На другом конце Земли, в Буэнос-Айресе, эту книгу прочёл полицейский комиссар Хуан Вучетич. То был первый криминалист, который научился выявлять на месте преступления невидимые отпечатки пальцев. Мы замечаем выделения потовых желез только на стекле или полированной поверхности. Вучетич придумал посыпать порошком ликоподия или сажи любые твёрдые предметы, не имеющие способности впитывать жир. После этого отпечатки можно фотографировать. Когда таким образом раскрыли убийство, аргентинская полиция взяла дактилоскопию на вооружение вполне официально. А её примеру последовали во всём мире.
Скарлатина (лат. scarlatina) — острая антропонозная инфекция с аэрозольным механизмом передачи возбудителя, которой свойственны острое начало, лихорадка, интоксикация, тонзиллит (экссудативный фарингит), и мелкоточечная сыпь.
Исключая: J02.0 Стрептококковый фарингит
Период протекания
Минимальный инкубационный период (дней): 1
Максимальный инкубационный период (дней): 12
Инкубационный период чаще всего 2-5 дней. Длительность заболевания варьируется в зависимости от формы и тяжести. При нетяжёлых, неосложнённых формах все симптомы проходят через 2-4 недели.
Классификация
Единая классификация отсутствует. Существующие варианты классификации не имеют клинического преимущества друг перед другом.
Пример классификации 1.
По типу
1 Типичные.
2 Атипичные (экстратонзиллярные):
-ожоговая;
-раневая;
-послеродовая;
-послеоперационная.
По тяжести:
1.Легкая форма.
2.Среднетяжелая форма.
3.Тяжелая форма:
-токсическая;
-септическая;
-токсико-септическая.
3.1.Критерии тяжести:
-выраженность синдрома интоксикации;
-выраженность местных изменений.
По течению (по характеру)
1. Гладкое.
2. Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Пример классификации 2.
I. Типичные формы
По тяжести:
а) легкая;
б) среднетяжелая.
II. По течению
1. Без аллергических волн и осложнений.
2. С аллергическим волнами.
3. С осложнениями:
а) аллергического характера (нефрит, синовит, реактивный лимфаденит, миокардит);
б) гнойными.
4. Абортивное течение
Атипичные формы
1. Стертая
2. С агравированными симптомами (гипертоксическая, геморрагическая) при которых процесс происходит так бурно, как разовьется типичная клиника скарлатины (ангина, сыпь и т. д.).
3. Экстрабуккальная (ожоговая, раневая, послеродовая) начинаются бурно, с отсутствием ангины, либо ее слабой выраженностью.
Этиология и патогенез
Возбудитель — β-гемолитический стрептококк группы А (S. pyogenes).
Возбудитель проникает в организм человека через слизистую оболочку зева и носоглотки; в редких случаях возможно заражение через слизистую оболочку половых органов или повреждённую кожу (экстрабуккальная скарлатина). В месте адгезии бактерий формируется воспалительно-некротический очаг. Развитие инфекционно-токсического синдрома обусловлено поступлением в кровоток эритрогенного токсина (токсина Дика), а также действием пептидогликана клеточной стенки стрептококков. Вследствие токсинемии происходит генерализованное расширение мелких сосудов во всех органах, в том числе в кожных покровах и слизистых оболочках, и возникает характерная сыпь. В результате выработки, накопления антитоксических антител при развитии инфекционного процесса и связывания ими токсинов ослабевают симптомы интоксикации и постепенно исчезает сыпь. Одновременно возникают умеренные признаки периваскулярной инфильтрации и отёка дермы. Эпидермис пропитывается экссудатом, и клетки эпидермиса ороговевают, что приводит к шелушению кожи после угасания скарлатинозной сыпи. Крупнопластинчатый характер шелушения в толстых слоях эпидермиса на ладонях и подошвах можно объяснить сохранением прочной связи между ороговевшими клетками в этих местах.
Компоненты клеточной стенки стрептококка (групповой А-полисахарид, пептидогликан, белок М) и внеклеточные продукты (стрептолизины, гиалуронидаза, ДНКаза и др.) обусловливают развитие реакций ГЗТ, аутоиммунных реакций, формирование и фиксацию иммунных комплексов, нарушения системы гемостаза. Во многих случаях их можно считать причиной развития миокардита, гломерулонефрита, артериитов, эндокардита и других осложнений иммунопатологического характера. Из лимфатических образований слизистой оболочки ротоглотки возбудители по лимфатическим сосудам попадают в регионарные лимфатические узлы, где происходит их накопление, сопровождающееся воспалительными реакциями с очагами некроза и лейкоцитарной инфильтрации. Последующая бактериемия может вызвать попадание микроорганизмов в различные органы и системы и формирование гнойно-некротических процессов в них (гнойный лимфаденит, отит, поражения костной ткани височной области, твёрдой мозговой оболочки, височных синусов и др.).
Эпидемиология
Резервуар и источник инфекции — больной ангиной, скарлатиной и другими клиническими формами респираторной стрептококковой инфекции, а также здоровые носители стрептококков группы А. От больных скарлатиной стрептококки начинают выделяться с первого дня заболевания. Максимальное выделение возбудителей отмечается на первой неделе заболевания, а затем по мере угасания клинических симптомов происходит уменьшение выделения стрептококков и к 3-5 неделе заразительность резко снижается, если больной не становится носителем. Носительство стрептококков группы А широко распространено в популяции (15-20% здорового населения); многие из носителей выделяют возбудитель на протяжении длительного времени (месяцы и годы). Реконвалесцентное носительство стрептококков формируется в среднем у 3-5% лиц, переболевших скарлатиной. Длительное носительство (несколько месяцев) встречается относительно редко – у 1-2% перенесших скарлатину. Период носительства может удлиняться при наличии сопутствующих заболеваний – ринита, синусита, тонзиллита и др. Наличие здорового носительства стрептококков подтверждено многочисленными наблюдениями. Особенно часто такие носители выявляются в окружении больного, а также во вновь сформированных организованных коллективах. Отмечается увеличение частоты здорового носительства в осенний период. В отдельных ситуациях здоровые носители стрептококков могут представлять реальную опасность. Однако эпидемическую значимость этой категории источников инфекции при скарлатине не следует переоценивать. Это связано с тем, что массивность выделения стрептококков у здоровых носителей значительно меньше, чем у больных скарлатиной и подавляющее большинство здоровых носителей освобождается от стрептококков уже в течение первой недели.
Механизмы передачи — аэрозольный (воздушно-капельный путь) и контактный (пищевой и контактно-бытовой). Заражение происходит при тесном длительном общении с больным или носителем.
Пол. Различий не выявлено.
Раса.Различий не выявлено.
Возраст. Основное число заболевших составляют дети (около 96%). Наиболее часто встречается в возрасте 3-8 лет. Заболеваемость детей в возрасте менее 2 лет невысока (наличие материнских антител, пребывание дома и пр.).
Естественная восприимчивость людей высока. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета, при их инфицировании токсигенными штаммами стрептококка, продуцирующими эритрогенные токсины типов А, В и С. Индекс контагиозности – 40% (не учитываются стертые и иннапарантные формы).
Постинфекционный иммунитет типоспецифический; при инфицировании стрептококками А другого серовара возможно повторное заболевание.
Факторы и группы риска
- Детский возраст
- Пребывание в организованных коллективах
- Контакт с больным или носителем стрептококковой инфекции
Клиническая картина
Клинические критерии диагностики
лихорадка, мелкоточечная сыпь, боль в горле, фарингит, тонзиллит, лимфаденит, язык малинового цвета, шелушение кожи после исчезновения сыпи.
Cимптомы, течение
Типичным считают острое начало. В некоторых случаях уже в первые часы болезни температура повышается до высоких цифр, возникают озноб, слабость, недомогание, головная боль, тахикардия, иногда — боли в животе и рвота. При высокой лихорадке в первые дни заболевания больные возбуждены, эйфоричны, подвижны или, наоборот, вялы, апатичны, сонливы. Следует подчеркнуть, что при современном течении скарлатины температура тела может быть невысокой.
Наряду с типичной скарлатинозной сыпью можно отметить мелкие везикулы и макулопапулёзные элементы. Сыпь может возникать поздно, лишь на 3-4-й день болезни, или отсутствовать. К 3-5-м суткам самочувствие больного, улучшается, температура начинает постепенно снижаться, сыпь бледнеет, постепенно исчезает и к концу 1-2-й недели сменяется мелкочешуйчатым (на ладонях и подошвах — крупнопластинчатым) шелушением кожи.
Интенсивность экзантемы и сроки её исчезновения различны. Иногда при лёгком течении скарлатины скудная сыпь исчезает через несколько часов после возникновения. Выраженность и длительность шелушения кожи прямо пропорциональны обилию предшествующей сыпи.
Типичные формы делятся на:
-легкие;
-среднетяжелые;
-тяжелые (токсические, септические, токсико-септические)
Критерием тяжести является выраженность симптомов интоксикации и местных воспалительных явлений в ротоглотке.
В современных условиях легкая форма скарлатины встречается наиболее часто (80-90%) и характеризуется:
-слабой выраженностью интоксикационного синдрома, лихорадкой не выше 38,5оС в начальном периоде
-катаральной ангиной;
-необильной, неяркой мелкоточечной сыпью, исчезающей к 3—4-му дню;
-отсутствием фазности вегетативных изменений со стороны сердечно-сосудистой системы;
-клиническое выздоровление – к концу первой недели болезни.
Среднетяжелая форма (10-20%) характеризуется:
-выраженными симптомами интоксикации, лихорадкой до 39°С, повторной рвотой;
-фолликулярной или лакунарной ангиной;
-регионарным лимфаденитом;
-яркой, обильной мелкоточечной сыпью на гиперемированном фоне кожи, которая держится 5-6 суток;
-выражена фазность вететативных изменений сердечно-сосудистой системы;
-токсические изменения со стороны печени проявляются нарушениями белкового обмена и гиперферментемией;
-выздоровление наступает через 2-3 недели.
Тяжелая форма (0,5%) встречается в настоящее время редко и характеризуется:
-резко выраженными явлениями токсикоза (токсическая форма);
-преобладанием септических поражений (септическая форма);
либо протекает как токсико-септическая форма (сочетанием указанных явлений).
Токсическая форма характеризуется:
-гипертермией 40°С и выше, многократной рвотой, бредом, спутанностью сознания, судорогами, менингеальными симптомами;
-яркой сыпью, нередко с геморрагиями,
-быстро нарастающими расстройствами со стороны сердечно-сосудистой системы (изменения на ЭКГ, соответствуют токсическому миокардиту);
-возможным развитием симпатикопареза (резко падает АД, сыпь цианотичная);
С первых часов болезни возможно развитие шока (при молниеносной гипертоксической форме), при которой гибель больного может наступить в течение нескольких часов или первых су ток на фоне развития ДВС-синдрома и ОПН.
При септической форме:
-резко выражены воспалительные (гнойно-некротические) изменения, исходящие из первичного очага, в виде глубоких некрозов в области миндалин, дужек и основания язычка;
-регионарные лимфоузлы резко болезненны, увеличены и уплотнены;
-возможно развитие некроза тканей, окружающих шейные лимфоузлы (периаденита и аденофлегмоны), а также этмоидита, отита, мастоидита, остеомиелита.
Токсико-септическая форма характеризуется выраженной тяжестью общих и местных проявлений скарлатины.
К атипичным относят: стертые (легчайшие) формы со слабой и кратковременной выраженностью клинических симптомов болезни, в т.ч. с отсутствием сыпи, которые могут диагностироваться только в очаге скарлатины;
-экстрабуккальную (экстрафарингеальную) скарлатину — раневую, ожоговую, послеродовую, при которой отсутствуют симптомы ангины, нo насыщеннее сыпь в месте входных ворот инфекции;
-аггравированные формы (самые тяжелые) — геморрагическую и гипертоксическую (с развитием ДВС-синдрома и инфекционно токсического шока).
По течению скарлатина может быть:
-гладкое (без аллергических волн и осложнений);
-с осложнениями (аллергическими, гнойными);
-с аллергическими волнами;
-рецидив скарлатины.
Гнойные осложнения могут быть ранними (1 неделя) и поздними (2-3 неделя) - см. осложнения
Особенности течения скарлатины у детей грудного и раннего возраста
У детей грудного возраста с остаточным трансплацентарным иммунитетом заболевание протекает:
-как рудиментарная (стертая) форма с минимальной выраженностью интоксикации;
-с необильной и быстро исчезающей сыпью
-при мало заметном шелушении или без него
У неиммунных к скарлатине детей раннего возраста заболевание может протекать:
-по типу септической формы с гнойно-некротическими осложнениями;
-редко встречаются проявления аллергического синдрома.

Скарлатина — острое инфекционное заболевание, сопровождающееся подъемом температуры тела, ангиной, кожной сыпью и явлениями общей интоксикации. Болезнь распространена повсеместно и чаще всего поражает детей в возрасте от 2 до 7 лет. В большинстве случаев инфекция благополучно проходит, но возможны осложнения на сердце и почки, что может иметь долгосрочные последствия. О характерных симптомах, лечении, профилактике и осложнениях подробно рассказываем в нашем материале.
Что это такое
Скарлатина представляет собой инфекционное заболевание, которое вызывают болезнетворные бактерии — пиогенные стрептококки. Они провоцируют местные воспалительные изменения в миндалинах и области зева. Также данная группа микроорганизмов в ходе жизнедеятельности выделяет в кровь ядовитые вещества (токсины), самым сильным из которых является эритрогенный (скарлатинозный) токсин.
Насколько опасен токсин стрептококков
Токсин приводит к патологическим изменениям во всех органах, в том числе на коже и слизистых оболочках, расширяются мелкие сосуды, что является причиной появления характерной сыпи. Происходит нарушение процессов кератинизации в поверхностном слое кожи (эпидермисе) — кожа сильно шелушится и отслаивается. Токсин также повреждает эритроциты и другие клетки, вызывая лихорадку, слабость и другие симптомы интоксикации.
Еще стрептококки способны вызывать серьезные аллергические и аутоиммунные поражения, обусловленные избыточной реакцией иммунной системы на скарлатинозный токсин. Вследствие этого поражаются сердце и почки, развивается болезнь под названием острая ревматическая лихорадка.
Эпидемиология
Скарлатина на данный момент — редкая болезнь, но встречается повсеместно. Источником инфекции может являться только человек.
Заболевание называют детской инфекцией, наравне с коклюшем, корью, краснухой, свинкой и ветрянкой. Эти инфекции характерны преимущественно для детей дошкольного и младшего школьного возраста, так как в этот период жизни они впервые попадают в большие детские коллективы, где могут встретить больного или скрытого бактерионосителя. Во взрослом периоде болезнь встречается значительно реже.
От инфицирования до первых симптомов проходит в среднем от 2 до 7 дней 4 . Пик заболеваемости отмечается в осенне-зимний период.
Причина заболевания
Непосредственной причиной заболевания является вид бактерий Streptococcus pyogenes группы А, которые также являются возбудителем простой ангины (фарингита), поверхностных инфекций кожи (импетиго), рожистого воспаления и флегмоны. Возбудитель передается преимущественно воздушно-капельным путем от больного или бактерионосителя. Заражение контактным путем через различные предметы маловероятно.
После выздоровления (даже после бессимптомного течения болезни), как правило, формируется стойкий иммунитет. Тем не менее изредка инфекция все-таки может повториться.
Можно ли заболеть скарлатиной повторно?
Можно. Причина повторного заболевания заключается в следующем. В ходе инфекционного процесса вырабатывается 2 типа иммунитета — антитоксический и антимикробный. Первый эффективен против токсинов любых подтипов стрептококков группы А, второй же активен только в отношении конкретного подтипа данного вида бактерий. Этим объясняется повторное заболевание, вызванное новым подтипом возбудителя. У него более легкое течение.
Симптомы скарлатины
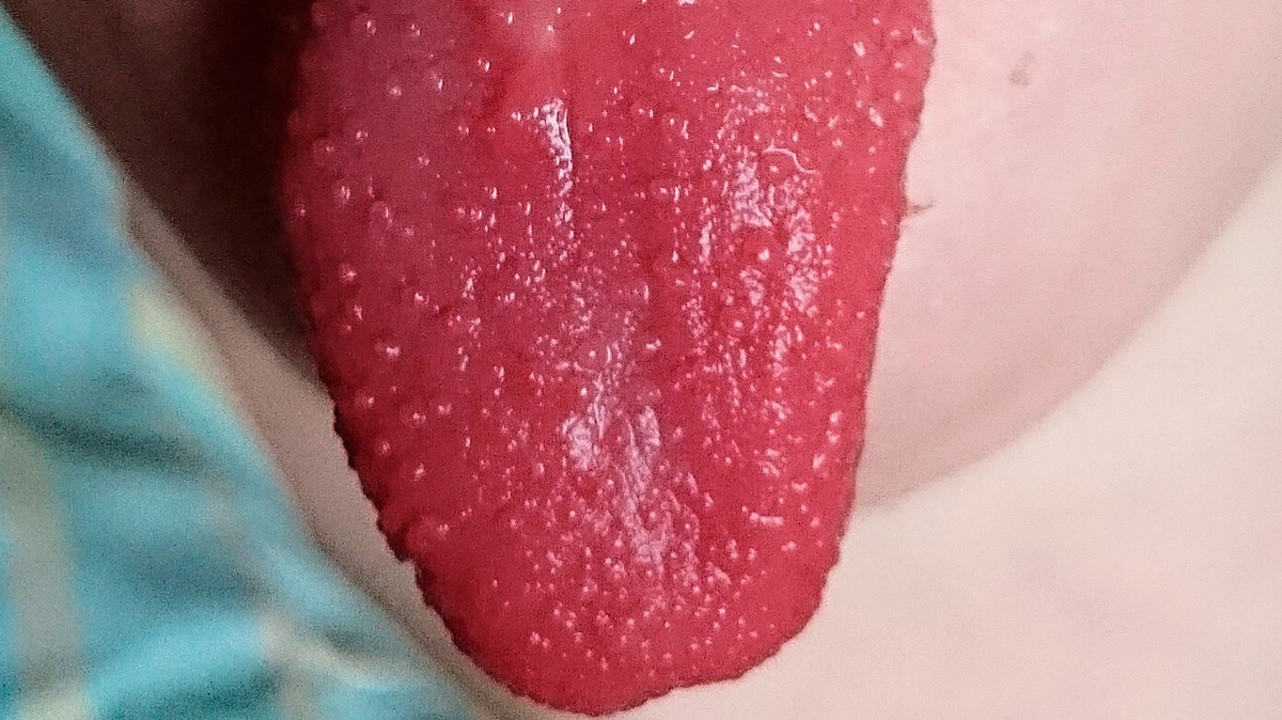
Ярко-красный цвет языка — один из наиболее характерных симптомов скарлатины. Фото: SyntGrisha / Wikipedia(Creative Commons Attribution-Share Alike 4.0 International license)
Скарлатина проявляется характерными симптомами, позволяющими без труда установить диагноз. Выделяются следующие из них:
При обнаружении перечисленных симптомов необходимо исключить контакты с другими людьми и обратиться к врачу. При высокой температуре (под 40°C), выраженной рвоте, судорогах нужно в обязательном порядке вызвать скорую помощь. При выявлении больного скарлатиной вводят карантин. Поэтому нужно предупредить учебную/рабочую организацию о возникшем заболевании.
Классификация и стадии заболевания
В России заболевание принято классифицировать по симптомам, тяжести и характеру течения (см. таблицу ниже).
- Типичная форма — характеризуется стандартным набором симптомов, который встречается чаще всего
- Атипичная форма — резко отличающееся по клинической картине течение. Среди таких форм выделяют: стертую, экстрафарингеальную и усиленную*
- Легкая степень. Характеризуется легкой симптоматикой: температура до 38,5°C, необильная кратковременна ясыпь, длительность до недели и отсутствие осложнений
- Средняя степень. Интоксикация более выраженная, температура достигает 39,5°C, яркая сыпь, симптом Филатова, могут быть признаки поражения печени, выздоровление через 2–3 недели, нередки осложнения
- Тяжелая степень. Резко выраженная интоксикация, температуры выше 39,5°C, яркая распространенная сыпь, тяжелый фарингит, симптом Филатова, признаки поражения печени, течение до 4 недель, протекает с осложнениями
*Атипичные формы встречаются относительно редко. При стертом варианте симптомы выражены очень слабо, сыпь может вообще отсутствовать, заболевание быстро регрессирует в течение нескольких дней.
Усиленные (или аггравированные) формы характеризуются тяжелейшим течением с развитием кровотечений, токсического шока и являются наиболее тяжелыми вариантами заболевания.
Особенности заболевания у взрослых
У взрослых инфекция протекает, как правило, более тяжело — с сильной лихорадкой и судорожными явлениями. Сложности вызывает также постановка диагноза: обычно врач не ожидает увидеть скарлатину у взрослого человека.
Скарлатина у детей раннего возраста
У детей до года инфекция встречается реже. Довольно часто болезнь осложняется пневмонией, бронхитом, отитом и другими патологиями, увеличивающими объем лечения.
Скарлатина у беременных
Скарлатина при беременности может стать причиной выкидышей, а также тяжелых стрептококковых послеродовых инфекций у матери, которые плохо поддаются лечению. Основная сложность связана с тем, что в период беременности использование антибактериальных препаратов ограничено.
Стадийность
Инфекция протекает с определенными закономерностями. Так, говорят о четырех основных периодах или стадиях заболевания:
Осложнения скарлатины
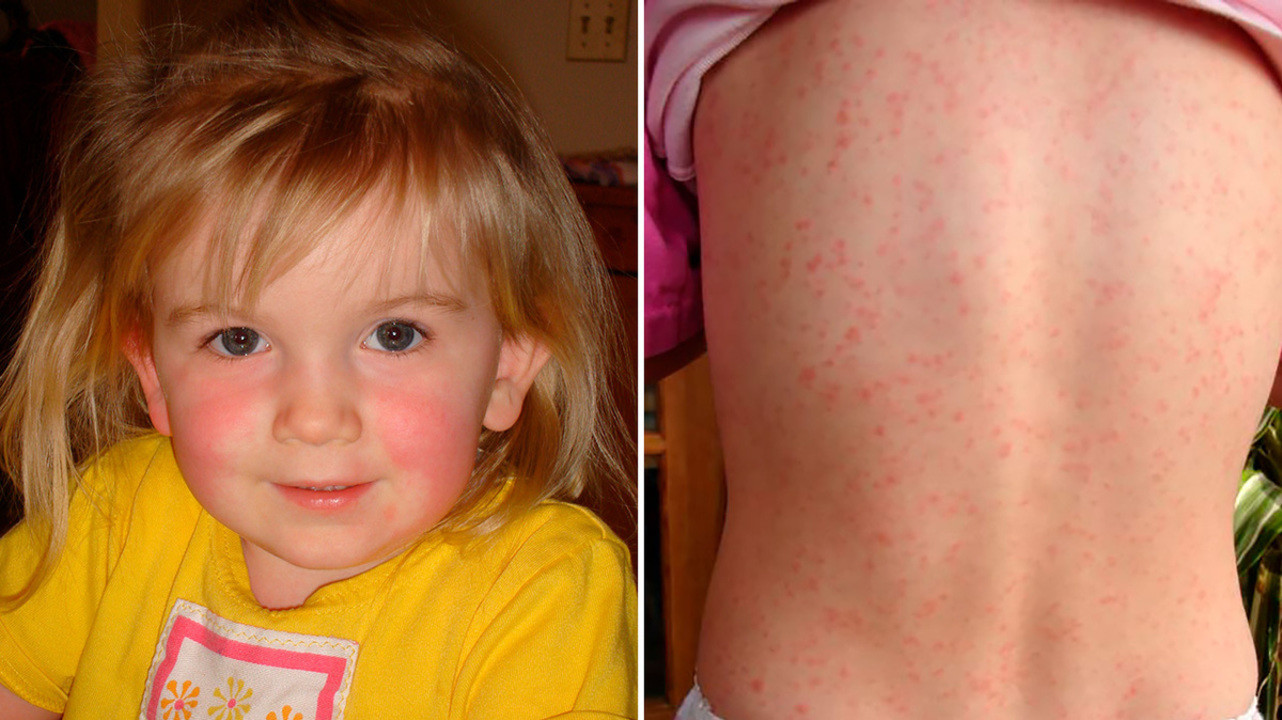
Симптом Филатова (слева) и характерная сыпь на теле - признаки скарлатины. Фото: Estreya at English Wikipedia(Creative Commons Attribution 2.5 Generic license)
Осложненное течение инфекции может быть обусловлено токсическими, септическими и аллергическими осложнениями. Причем первые два типа чаще относят к ранним осложнениям, в то время как аллергические в основном расценивают как поздние.
Для токсической формы характерна крайняя степень проявлений интоксикационного синдрома:
- повышение температуры свыше 40°C;
- многократная рвота;
- судороги;
- нарушения сознания;
- яркая обильная сыпь с подкожными кровоизлияниями;
- ЭКГ-признаки токсического миокардита;
- снижение артериального давления;
- (в некоторых случаях) летальный исход от токсического шока.
Септическую форму отличает чрезмерно выраженный воспалительный процесс гнойно-некротического характера:
- миндалины, дужки и основание язычка воспалены;
- воспаление в лимфатических узлах (что может привести к некрозу окружающих их тканей);
- бронхит;
- пневмония;
- отит;
- паратонзиллярный абсцесс (локальное скопление гноя в области миндалин);
- (при отсутствии своевременного лечения) сепсис и летальный исход.
Важно! Токсическая и септическая формы скарлатины, как правило, развиваются в условиях отсутствия или некорректности лечения. Ранняя грамотная антибиотикотерапия минимизирует риск подобного рода осложнений.
К осложнениям аллергической формы относят:
- миокардит;
- постстрептококковый гломерулонефрит;
- острую ревматическую лихорадку;
- ряд других патологий.
Причины этих осложнений до сих пор являются предметом дискуссии. Чаще всего врачи склоняются к аутоиммунным нарушениям, которые вызваны одним из компонентов клеточной стенки стрептококка. Такие осложнения редко являются причиной летального исхода, но могут привести к долгосрочным последствиям — хроническим поражениям сердца и почек.
Диагностика скарлатины
При установлении диагноза врачи руководствуются типичными симптомами заболевания и рядом клинико-лабораторных методов:
- Клинический анализ крови. Характерно появление неспецифических признаков воспаления: повышение количества лейкоцитов, увеличение скорости оседания эритроцитов (СОЭ).
- Посев мазков из ротоглотки. Материал, собранный с поверхности зева, засевают на специальные бактериологические среды. После культивации изучают свойства выросших на средах колоний и идентифицируют возбудителя.
- Экспресс-методы диагностики. Они основаны на поиске фрагментов микроорганизма в собранном с поверхности зева материале с помощью специальных реактивов.
- Анализ крови на наличие специфических антител к стрептококку, выработанных организмом. Исследование доказывает присутствие возбудителя в организме.
Инструментальные методы исследования при скарлатине
Как правило, изучения симптомов и лабораторных исследований более чем достаточно для постановки диагноза. При тяжелых вариантах болезни с поражениями сердца и почек врачи могут прибегнуть к инструментальным методам их исследования: ЭКГ, УЗИ.
Лечение скарлатины

Чаще всего врач оставляет пациента дома, прописав ему курс антибиотиков, противовоспалительных средств для снижения температуры и витаминов. Фото: ccaetano / Depositphotos
В зависимости от степени тяжести лечение проводят амбулаторно или в условиях стационара. Показаниями к госпитализации являются:
- средне-тяжелые формы инфекции;
- безуспешность амбулаторного лечения;
- нарушения иммунитета;
- врожденные пороки развития сердца и сосудов;
- наличие в семье других детей, не болевших скарлатиной.
Важно! Ни в коем случае не рекомендуется заниматься самолечением. Только врач-педиатр должен определять, в каких условиях следует проводить лечение и какие препараты нужно назначить.
Если врач посчитал, что можно ограничиться домашним лечением, не следует забывать, что ребенку нужно обеспечить покой, обильное питье, качественное полноценное питание, обеспечивающее потребности организма в витаминах и микроэлементах.
Медикаментозное лечение
Включает использование различных групп препаратов:
- Антибактериальные препараты из пенициллинового ряда, макролидов, цефалоспоринов. Применяются с целью устранить возбудителя — причину заболевания. Имеют первостепенное значение в медикаментозной терапии.
- Нестероидные противовоспалительные средства: парацетамол, ибупрофен и другие. Их используют как средства для понижения температуры (при 38°C и выше).
- Местные антисептики в виде аэрозолей. Используют как антимикробные и противовоспалительные средства для орошения зева.
- Антигистаминные препараты и электролитные растворы для инфузий. Применяют в качестве средств для снижения интоксикации организма.
Прогноз и профилактика
Прогноз в абсолютном большинстве случаев благоприятный. Чаще всего ранних осложнений с успехом удается избежать благодаря своевременной антибактериальной терапии.
Основными направлениями профилактики являются:
- изоляция больного от коллектива;
- карантинные меры;
- уменьшение скученности и численности коллектива;
- качественный дезинфекционный режим.
Профилактика инфекции представляет некоторые трудности. Это связано с тем, что возбудитель очень заразен и передается воздушно-капельным путем. И на рынке пока нет вакцины от скарлатины.
Заключение
Скарлатина — это стрептококковая инфекция, чаще всего встречающаяся у детей дошкольного возраста. Проявляется очень характерными симптомами: сыпью, ангиной, повышенной температурой тела и другими. Заболевание может осложняться пневмонией, бронхитом, синуситом, а при определенных обстоятельствах — также кардитом и гломерулонефритом, которые нередко имеют долгосрочные последствия.
Однако в большинстве случаев болезнь протекает без осложнений, главное — вовремя обратиться к педиатру и своевременно начать лечение. Это минимизирует риск осложнений и, таким образом, резко улучшит прогноз.
- Врачи
- Лечение
- Диагностика
- Статья обновлена: 15 ноября 2021
Корь считается детским заболеванием. Однако нередко поражает и взрослых людей. Болезнь может привести к серьезным осложнениям и даже летальному исходу. Поэтому важно при появлении первых признаков коревой инфекции обращаться к врачу. Расскажем, как проходит лечение кори, как не спутать ее с другими заболеваниями и почему лучше привиться, чем переболеть.
Определение болезни
Корь — острое инфекционное заболевание, которое вызывает РНК-содержащий вирус из рода Morbillivirus. Он отличается низкой устойчивостью во внешней среде. При комнатной температуре сохраняет свою активность в течение 24–48 часов. Быстро погибает при высушивании, нагревании до 50°C, воздействии ультрафиолетового излучения.
Корь легко передается от одного человека другому, поэтому в прошлом ее эпидемии возникали регулярно. У многих детей болезнь протекала с развитием серьезных осложнений, которые приводили к смерти.
Непривитый ребенок проконтактировал с больным корью. Что делать?


эксперт

Недоверие населения к вакцинации ВОЗ в 2019 году назвала одной из глобальных проблем современного здравоохранения.
Симптомы кори
В клинической картине коревой инфекции выделяют:
- инкубационный период — время от момента заражения до появления первых признаков недомогания;
- продромальный период — появление общих симптомов, которые характерны для многих вирусных заболеваний;
- кожные высыпания;
- реконвалесценция — выздоровление.

Инкубационный период длится от 7 до 17 дней. Он может увеличиться до 21–28 дней в случае профилактического введения гамма-глобулина.
Для кори характерно острое начало. Повышается температуры тела и появляются признаки интоксикации организма:
- головная боль;
- общая слабость;
- снижение аппетита;
- нарушения сна.
Через несколько часов к перечисленным симптомам присоединяется сухой кашель, насморк со слизисто-гнойным отделяемым. Развивается конъюнктивит — воспаление слизистой оболочки глаз. Яркий свет вызывает ощущение дискомфорта в глазах. Этот симптом называется светобоязнью. При осмотре выявляют покраснение и отечность слизистой оболочки глотки, возможно увеличение лимфатических узлов.

Рисунок 1. Симптомы и осложнения кори. Изображение: Artjita / Depositphotos
В некоторых случаях при кори могут наблюдаться признаки диспепсии:
- тошнота, рвота;
- размягчение каловых масс;
- отрыжка воздухом;
- изжога.
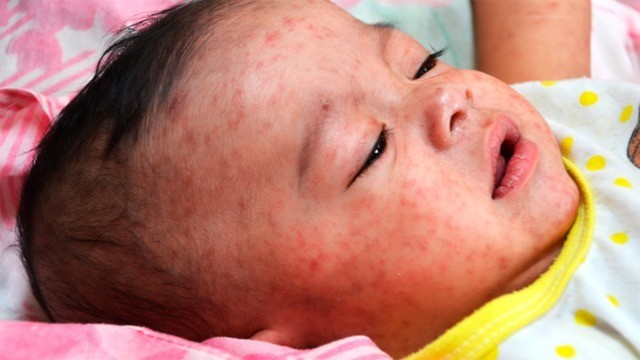
С началом периода высыпаний температура тела еще больше повышается, выраженность симптомов интоксикации и катаральных проявлений усиливается. Основной признак коревой инфекции — четкая последовательность возникновения сыпи. В первый день она появляется на голове и шее, на второй — спускается на плечи и туловище, на третий — охватывает кожу конечностей.


эксперт
Элементы сыпи при кори проявляются ярким розовым или красным цветом, слегка возвышаются над поверхностью кожи. Они могут сливаться, образовывая при этом достаточно крупные фигуры, отделенные друг от друга участками неизмененной кожи.
Примерно через 7–10 дней от появления первых признаков заболевания начинается период реконвалесценции. Элементы сыпи бледнеют, и на их месте остаются пятна светло-коричневого цвета, которые сохраняются на протяжении 5–7 дней. Регресс высыпаний происходит в порядке, обратном их появлению, то есть идет снизу вверх. Температура тела снижается, общее состояние быстро улучшается.
В период реконвалесценции наблюдается значительное ослабление защитных сил организма. В результате этого резко возрастает риск развития других вирусных или бактериальных заболеваний.
Как отличить корь от других заболеваний
Корь необходимо дифференцировать от других инфекционных заболеваний, которые также протекают с возникновением кожной сыпи и, прежде всего, от краснухи (табл. 1).
Лечение кори
Корь в большинстве случаев лечится в домашних условиях. Госпитализация показана только при тяжелом течении заболевания, развитии осложнений.

На протяжении всего периода лихорадки рекомендуется соблюдать постельный режим. Важно избегать яркого света, соблюдать тщательную гигиену полости рта.
Лечение направлено на предотвращение осложнений и облегчение симптомов болезни. Для устранения проявлений интоксикации необходимо обильное теплое питье — минеральная вода без газа, настой шиповника, травяные чаи, морс, компот. При тяжелом протекании может потребоваться дезинтоксикационная терапия — внутривенное введение растворов глюкозы и солевых растворов, прием витаминов. По показаниям используют антигистаминные, отхаркивающие и нестероидные противовоспалительные средства.
Интерфероны и нормальный иммуноглобулин человека используют в терапии тяжелых форм коревой инфекции. Они наиболее эффективны при назначении на ранних стадиях болезни. Лечение бактериальных осложнений проводится антибиотиками широкого спектра действия.
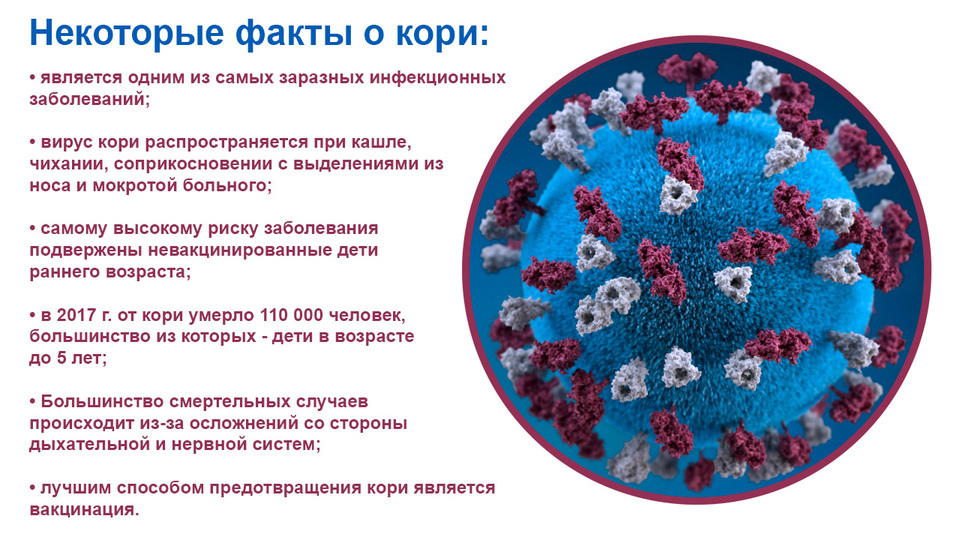
Рисунок 2. Корь в фактах. Источники: ВОЗ и Минздрав Израиля
Корь у взрослого и у ребенка — отличия
Клиническая картина кори у детей и взрослых отличается характерными особенностями, которые представлены в таблице 2.
Корь у детей протекает в более легкой форме, чем у взрослых. Пока специалисты не могут однозначно объяснить это явление. Возможно, оно связано с особенностями иммунного ответа организма ребенка. У детей активно функционирует вилочковая железа, в которой происходит дифференцировка особых клеток — Т-лимфоцитов. Они играют важную роль в защите организма от различных микроорганизмов, в том числе и от вирусов. Но после 5–6 лет активность вилочковой железы снижается, а к 30–40 годам она практически полностью замещается жировой тканью и перестает выполнять свои функции.
Кроме того, у детей младшего возраста в крови количество лимфоцитов, преобладает над количеством нейтрофилов. В возрасте 5–6 лет происходит так называемый перекрест лейкоцитарной формулы. В результате в крови увеличивается содержание нейтрофилов и уменьшается количество лимфоцитов. Нейтрофилы дают защиту от бактериальных инфекций, а лимфоциты — от вирусных. Возможно, с этим обстоятельством связано более тяжелое протекание кори у взрослых людей.
Пожизненный иммунитет
Читайте также:

