Как влияет вич на ноги
Обновлено: 23.04.2024
КТО ПОДВЕРЖЕН РИСКУ?
Женщины подвергаются более высокому риску, чем мужчины, и, кроме того, с возрастом вероятность развития болезни увеличивается. По сравнению с другими расами она также чаще встречается среди белокожего населения и азиатов, и в большей степени угрожает худым мужчинам и женщинам с тонкими костями. Среди женщин одним из главных факторов риска является менопауза, тогда как у мужчин потеря плотности костной ткани может быть вызвана снижением уровня тестостерона. Дополнительными факторами риска являются курение, злоупотребление алкоголем, некоторые заболевания и лекарственные препараты.
У людей, живущих с ВИЧ, также повышен риск развития остеопении и остеопороза, причем в более молодом возрасте, чем у их ВИЧ-отрицательных собратьев.
КАКОВА СВЯЗЬ С ВИЧ?
До сих пор неясно, почему у людей, живущих с ВИЧ, повышен риск потери костной ткани. Возможно, продолжительная иммунная реакция на постоянное присутствие вируса в организме вызывает повышенную ломкость костей, особенно при наличии других факторов риска. Также возможно, что на состояние костей влияют определенные препараты против ВИЧ. Согласно результатам некоторых исследований, снижение плотности костной ткани у людей с ВИЧ может быть связано с приемом ингибиторов протеазы и нуклеозидных/нуклеотидных ингибиторов обратной транскриптазы.
КАК ПРОВЕРИТЬСЯ НА НАЛИЧИЕ ОСТЕОПОРОЗА?
Единственный способ выявить наличие остеопороза – это пройти обследование на измерение минеральной плотности костной ткани (МПКТ). Наиболее широко применяется метод ДЭРА (двойной энергетической рентгеновской абсорбциометрии).
ДЭРА измеряет МПКТ позвоночника, бедренных костей или всего тела. Полное сканирование тела занимает около 20 минут.
А КАКОВЫ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ?
В настоящее время излечиться от остеопороза полностью невозможно. Но есть меры профилактики и способы, помогающие остановить прогрессирование заболевания.
Предотвратить или замедлить процесс потери костной ткани можно путем повышения уровня кальция и витамина D за счет введения в рацион пищевых добавок и увеличения времени пребывания на солнце. Кроме того, помогут упражнения, благодаря которым кости становятся плотнее и сильнее. Снижению риска развития заболевания также способствует поддержание здоровой массы тела и отказ от табака и алкоголя.
При остеопорозе врач порекомендует вам принимать специальные лекарственные препараты, хотя их эффективность в связи с ВИЧ не доказана. При их назначении все равно рекомендуется использовать и другие описанные выше методы борьбы с этим заболеванием.
СОВЕТЫ
Защитить здоровье костей можно множеством различных способов.
Начните со следующих шагов:
Проверьте уровень витамина D.
Низкий уровень витамина D является важным и одним из первых признаков возможной потери костной ткани. Для проверки его уровня нужно всего лишь сдать кровь на анализ.
Пройдите обследование
Обследование методом ДЭРА является легким, точным и безболезненным способом выявления процесса потери костной ткани.
Затушите сигарету
Если вам нужен еще один повод, чтобы бросить курить, то вот она: курение повышает риск развития заболевания костных тканей.
Обратите внимание на препараты, которые вы принимаете
Если вы подвержены риску потери костной массы, обязательно поговорите со своим врачом, особенно при выборе препаратов, применяемых против ВИЧ и других заболеваний.
Начните лечение тогда, когда это нужно
Существуют различные лекарства, помогающие контролировать это заболевание, но у всех у них есть побочные действия и не все они подходят именно вам, особенно на ранней стадии потери костной массы (т. е. при остеопении).
Краткий обзор ревматических проявлений может показаться непонятным для тех, кто далек от этой области медицины. На самом деле, многие врачи, работающие с ВИЧ-инфицированными пациентами, при лечении подобных состояний полагаются на ревматологов. Всё, что вы должны запомнить как пациент, это то, что ваши боли совершенно реальны и требуют принятия соответствующих мер.
Такие инфекции, как ВИЧ, заставляют организм вырабатывать участвующие в иммунном ответе антитела, активированные лейкоциты и различные циркулирующие иммунные комплексы, которые атакуют чужеродные организмы и окружающие ткани. Как правило, эти реакции нацелены только на инфекционный агент, но иногда защитные механизмы утрачивают свою специфичность и поражают здоровые ткани. Иногда защитные механизмы атакуют собственные ткани организма без какой-либо иной мишени.
Из-за умеренной постоянной ноющей боли в суставах пациенты с ВИЧ-инфекцией думают, что у них развивается нейропатия. Однако проявления этих состояний различны. При ВИЧ-инфекции боли чаще всего локализуются в крупных суставах, тогда как при нейропатии неприятные ощущения, прежде всего, возникают в кончиках пальцев рук и ног. Обнадеживает то, что суставные боли при ВИЧ-инфекции не приводят к развитию дегенеративных повреждений суставов или к артриту.
Множество вирусных инфекций может привести к воспалению суставов выражающемуся их припухлостью и местным повышением температуры. Артрит, развивающийся на фоне ВИЧ-инфекции, не является исключением. Артрит может продолжаться до шести недель, облегчение наступает при лечении нестероидными противовоспалительными средствами либо – в более выраженных случаях - стероидными препаратами, такими как преднизолон.
ВИЧ-ассоциированный реактивный артрит характеризуется более сложной картиной. Могут опухать пальцы рук и ног. Возможно воспаление ахиллова сухожилия и подпяточной сухожильной сумки, проявляющихся локализованными там болями и припухлостью. Часто возникает повышенная сухость и шелушение кожи - гиперкератоз. Может развиваться раздражение слизистых оболочек, в частности уретрит. В таких случаях хорошо помогает нестероидный препарат индометацин. Кроме того, в упорных случаях возможно применение средств базисной терапии для лечения ревматоидного артрита и, в частности, — блокаторов фактора некроза опухоли.
На фоне ВИЧ-инфекции псориаз и ассоциированный с псориазом артрит отличаются более неблагоприятным течением, однако возможно улучшение течения и кожных проявлений и артрита на фоне антиретровирусной терапии. С ВИЧ-инфекцией также связан широкий спектр заболеваний мышечной ткани, начиная с выраженных мышечных болей (миалгий), нередко наблюдаемых во время сероконверсии. Около трети пациентов с ВИЧ-инфекцией страдают миалгией или фибромиалгией, последняя также может проявляться болями в суставах. Как и у ВИЧ-негативных пациентов, в этом случае также могут помогать нестероидные противовоспалительные препараты и антидепрессанты.
Полимиозит — это воспаление мышц, характеризующееся мышечной слабостью проксимальных отделов конечностей (а именно плечевого и тазового пояса) и повышением уровня фермента креатинфосфокиназы (КФК), определяемой в биохимическом анализе крови. Причина этого заболевания также неясна, однако при биопсии обнаруживают лимфоцитарную инфильтрацию клетками CD8. Как правило, для лечения используются глюкокортикостероиды, однако могут потребоваться и иммунодепрессанты.
Специфичным для ВИЧ-инфекции состоянием является cиндром диффузного инфильтративного лимфоцитоза (СДИЛ), проявляющийся увеличением околоушных слюнных желез (паротит), расположенных перед ухом. К другим проявлениям СДИЛ относятся сухость во рту и повышение уровня клеток CD8, составляющих основную массу инфильтрата околоушных желез. Для лечения увеличения околоушных желез применяют преднизолон или локальную лучевую терапию.
Интересно отметить, что на фоне прогрессирующей ВИЧ-инфекции возможно развитие ремиссии ревматоидного артрита (РА) и системной красной волчанки (СКВ). При достижении контроля над ВИЧ-инфекцией эти заболевания могут вернуться или даже дебютировать. Это соотносится с тем, что Т–клетки активно участвуют в патогенензе и ревматоидного артрита и системной красной волчанки.
Доктор Бауэрс (Dr. Bowers) является специалистом по лечению ВИЧ-инфекции, практикующим семейным врачом в Нью-Йорке, последние двадцать лет работавшим с множеством ВИЧ–инфицированных пациентов, в том числе из ЛГБТ–сообщества.
Спектр ревматических проявлений при ВИЧ-инфекции достаточно широк и мало чем отличается от тех, которые встречаются в обычной популяции. Клинические проявления разной степени выраженности отмечаются у половины пациентов с ВИЧ-инфекцией. Важно обратить внимание на новые симптомы и сообщить о них лечащему врачу. Как правило, большая часть симптомов проходит после назначения короткого курса НПВП (нестероидных противовоспалительных препаратов). Если же проявления заболевания более выраженные и течение его прогрессирующее – важно обратиться к ревматологу.
В Московском областном центре по борьбе со СПИД – вы можете записаться на прием к зав. амбулаторно-поликлиническим отделением Е.А. Орловой-Морозовой, имеющей опыт в лечении ревматических заболеваний.
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией
Журнал: Клиническая дерматология и венерология. 2011;9(3): 19‑22
Гобена Дорсиса.Легессе., Гузей Т.Н. Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией. Клиническая дерматология и венерология. 2011;9(3):19‑22.
Gobena DorsisaLegesse, Guzeĭ TN. Skin and mucous membrane diseases in patients presenting with HIV infection. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(3):19‑22. (In Russ.).
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
В статье представлены четыре клинических случая поражения кожи на фоне ВИЧ-инфекции.
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ВИЧ-инфекция относится к медленным вирусным инфекциям, для которых характерны многолетнее вялое течение с медленным, но неуклонным прогрессированием, бурный финиш и неизбежный летальный исход. ВИЧ-1 и ВИЧ-2 принадлежат к семейству ретровирусов, геном которых отличается наличием двух молекул одноцепочечной РНК и обратной транскриптазой (ревертазой). Это облигатный внутриклеточный микроорганизм. Основной, но не единственной мишенью ВИЧ являются Т-лимфоциты-хелперы, особенно богатые рецепторами CD4. Рецепторы CD4 имеют моноциты крови, макрофаги тканей, эозинофилы, дендритные клетки крови, лимфатических узлов, селезенки и кожи, а также макроглия, некоторые клоны В-лимфоцитов, эпителиальные клетки кишечника, клетки Лангерганса. Главной особенностью этой инфекции является нарастающее угнетение иммунитета, первоначально клеточного, а затем и гуморального. В итоге развивается полная несостоятельность иммунной системы, что и определяет разнообразие клинических проявлений на коже и слизистых оболочках [1].
Распространение ВИЧ-2 ограничено преимущественно районами Западной Африки с очагами в Анголе и Мозамбике. Описаны также случаи инфекции в Европе — в странах, имевших ранее тесные связи с Западной или Центральной Африкой. По сравнению с инфекцией ВИЧ-1 распространение ВИЧ-2 происходит медленнее, она в меньшей степени способна передаваться половым путем, ее клиническое течение менее активное [2].
От 1 до 3% пациентов со СПИД в эндемических зонах страдают висцеральным лейшманиозом. Лейшманиозная инфекция увеличивает репликацию ВИЧ и приводит к хронической иммунной активации [3, 5, 6]. Сочетанная инфекция лейшманиоза с ВИЧ, риск осложнений для ВИЧ-положительных лиц изучены недостаточно.
Лейшманиоз и ВИЧ могут сочетаться с множественными дерматофибромами, псориазом, синдромом Рейтера, бациллярным ангиоматозом, криптококкозом и афтозным стоматитом, а также с высыпаниями, подобными дерматомиозиту [6—8]. Диагностика таких сочетанных случаев достаточно сложная; могут быть полезны современные методы исследования, такие как полимеразная цепная реакция, RK 39 иммунохроматографический тест и др. [7, 9].
Описание клинических случаев поражений кожи в регионах, где ВИЧ-инфекция является эндемичной, представляет значительный интерес для практических врачей.
Приводим наши наблюдения.
Эфиопская девушка сомалийской нации 25 лет, предъявляет жалобы на незначительный зуд, поражение кожи лица и губ. За 1 мес до обращения на открытых участках кожи, преимущественно на конечностях и лице, появились инфильтраты размером до 2 см, которые быстро изъязвлялись, покрывались корками. За медицинской помощью обратилась впервые. Из анамнеза жизни известно, что она живет на границе Сомали и Эфиопии, ведет кочевой образ жизни (путешествует с рогатым скотом и верблюдом). При опросе пациентки выяснилось, что она ВИЧ-положительная (подтверждено нами лабораторными методами).

Локальный статус: на лице, руках видны множественные язвы, покрытые струпом; на красной кайме губ — язвы с гнойным отделяемым (рис. 1, а). Рисунок 1. Больная 25 лет. Лейшманиоз на фоне ВИЧ-инфекции. а — до лечения, б — после лечения. В отделяемом язв обнаружены лейшмании. На основании анамнестических, клинических и лабораторных данных больной был поставлен диагноз лейшманиоз кожный зоонозный.
Больной была рекомендована высокоактивная антиретровирусная терапия, которую обычно используют для лечения пациентов с ВИЧ-инфекцией, сочетанной с оппортунистическими инфекциями. Из-за высокой стоимости данного лечения больная была отправлена в больницу под наблюдение дерматолога и заведующего отделением, где получала десенсибилизирующую терапию, глюкозу внутривенно, витамины группы В, антибиотик широкого спектра действия клоксациллин (500 мг/сут) в течение 1 нед, антилейшманиозный препарат пентостам (препарат пентавалентной сурьмы — стибоглюконат натрия; 2 мг на 1 кг массы тела в сутки внутривенно) в течение 20 дней. Процесс постепенно разрешился, лицо очистилось от корок, язвы эпителизировались (рис. 1, б). Больной рекомендована антиретровирусная терапия в течение всей жизни.

Мужчина 29 лет, солдат военной базы Эфиопии, по прибытии в Аддис-Абебу обратился в отделение дерматологии и венерологии госпиталя Министерства обороны с жалобами на множественные узелковые высыпания в области головки полового члена. Болен в течение 1 мес. Высыпания на половом члене быстро приобрели множественный характер. За медицинской помощью ранее не обращался, самостоятельно не лечился. Холост. Находясь в армии, имел половые контакты с проститутками. В анамнезе хронические заболевания не отмечены. При осмотре в области головки и листков крайней плоти видны множественные папилломатозные разрастания с плоским основанием на ножке, безболезненные, эластической консистенции. Диагноз: остроконечные кондиломы (рис. 2). Рисунок 2. Больной 29 лет: остроконечные кондиломы на фоне ВИЧ-инфекции. При обследовании на ВИЧ-инфекцию методом иммуноферментного анализа (ИФА) результат оказался положительным. Больному радиоволновым методом были удалены кондиломы, проведено лечение ректальными свечами генферон в течение 10 дней. В дальнейшем у больного отмечались рецидивы заболевания, по поводу чего он вновь получал лечение.
Больная 28 лет, жена солдата, прибывшая из восточной части Эфиопии (Сомали). Обратилась в отделение дерматологии и венерологии с жалобами на болезненные узелковые образования и свищи, расположенные на стопах и голенях, с неприятным запахом, припухлостью, а также на затруднение при ходьбе. Заболела 4 года назад, когда впервые в пяточной области правой ноги заметила узелок темно-красного цвета без субъективных ощущений. Процесс медленно прогрессировал, появлялись новые узелки и узлы на стопах и голени не только правой, но и левой конечности. Поверхность многих узлов приобрела бородавчатый вид, присоединились гнойное отделяемое, болезненность, повышение температуры тела. До прибытия в Аддис-Абебу за медицинской помощью не обращалась.
В мазках гнойного отделяемого определяются сферические тельца (клетки гриба, окруженные толстой двухконтурной стенкой). При посеве на среду Сабуро отмечен рост бархатистых колоний темно-зеленого цвета. На основании анамнестических, клинических и лабораторных данных диагностирована бугорковая форма хромобластомикоза. Больной назначен итраконазол в дозе 400 мг/сут в 2 приема. В настоящее время больная находится на лечении, наблюдается дерматологом и инфекционистом.

Мужчина 28 лет, солдат, прибывший из северной части Эфиопии, обратился в отделение офтальмологии с жалобами на опухоль в области височной кости, орбитальной зоны, снижение зрения. При осмотре в правой скуловой области с захватом глаза определяется узел 5×7 см вишнево-красного цвета, плотной консистенции, в верхней части в стадии изъязвления, покрытый геморрагической коркой. В области лба видны три узелка темного цвета, плотной консистенции размерами от 1 до 1,5 см, безболезненные (рис. 4). Рисунок 4. Больной 28 лет: плоскоклеточный рак в правой орбитальной области на фоне ВИЧ-инфекции (а, б). В результате гистологического исследования биоптата выявлен плоскоклеточный рак II степени с метастазами. При исследовании в лаборатории сыворотки крови пациента выяснилось, что он инфицирован ВИЧ.
Первый клинический случай является наглядным примером того, что у пациентов с ВИЧ-инфекцией кожный лейшманиоз проявляется атипично, с массивным поражением кожи и протекает как оппортунистическая инфекция. Описание больного с остроконечными кондиломами является типичным для ВИЧ-инфицированных пациентов, у которых на фоне иммунодепрессии данное заболевание протекают как СПИД-ассоциированная инфекция с быстрым развитием и резистентностью к терапии. Клинический случай больной с хромомикозом на фоне ВИЧ-инфекции является примером заболевания, характерного для эндемичных регионов земли с тропическим климатом (Африка) и редким — для стран с умеренным климатом. Развитие плоскоклеточной карциномы в четвертом клиническом случае свидетельствует о необходимости обследования подобных больных на ВИЧ-инфекцию.
Является побочным эффектом АРТ и проявляется в изменении распределения подкожного и висцерального жира в организме.
Как часто: Согласно AIDS Map (исследование за 2001 год), у 83% людей, принимающих АРТ, симптомы липодистрофии развились через 21 месяц лечения, а у 11% участников исследования симптомы носили достаточно выраженный характер.
Другое исследование, проведенное во Франции, показало, что 85% людей, принимающих препараты против ВИЧ, имели хотя бы одно из проявлений липодистрофии в течение первых 18 месяцев лечения, включая увеличение толщины брюшной стенки, увеличение размера талии и истончение подкожно-жировой клетчатки в области нижних конечностей и/или ягодиц.
Лечение: Инъекции полиактида (поли-L-лактозная кислота, New Fill, Sculptra) в лицо; липосакция, чтобы перераспределить подкожный жир на другие части тела; инъекции тезаморелина (Egrifta), который уменьшает избыток отложений жира на животе у людей, принимающих препараты против ВИЧ.
Диарея
Как часто: Встречается очень часто. Считается, что диарея является одной из наиболее распространенных причин, из-за которой, живущие с ВИЧ, прекращают лечение или меняют схему лечения.
Лечение: Применение антидиарейных средств, которые замедляют перистальтику кишечника. К ним относятся Имодиум (лоперамид), Ломотил (дифеноксилат и атропин). Данные препараты необходимо применять только по назначению врача, так как бесконтрольное их применение может нести угрозу жизни и здоровья.
Препарат Майтези (Mytesi) – единственный лекарственный препарат для облегчения симпотомов диареи у ВИЧ-позитивных людей и второе лекарственное средство растительного происхождения, который одобрен FDA. Его получают из сока растения Croton lechleri.
В некоторых ситуациях требуется коррекция АРТ.

Изменения настроения, включая депрессию и тревожность
Как часто: По данным AIDS Beacon, 63% ВИЧ-положительных участников недавно проведенного исследования сообщилио том, что имели симптомы депрессии либо в настоящее время, либо в встречались с ними в прошлом, 26% – имели суицидальные мысли, а 13% участников предпринимали попытку самоубийства.
Лечение: Наиболее эффективными препаратами, облегчающими данное состояние, признаны ингибиторы обратного захвата серотонина. Национальный институт здравоохранения США рекомендует принимать следующие лекарственные средства для лечения депрессии у пациентов с ВИЧ: имипрамин, дезипрамин, нортриптилин, амитриптилин, флуоксетин, сертралин, пароксетин, циталопрам, эсциталопрам, флувоксамин, венлафаксин, нефазодон, тразодон, бупропион и миртазапин.

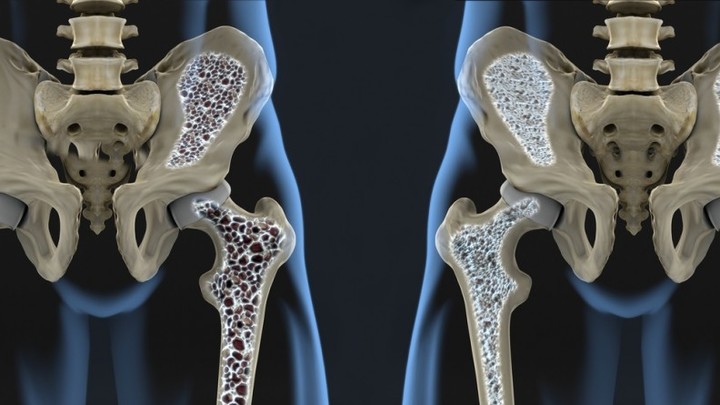
Остеопороз и остеопения
Остеопения – это патологическое состояние, характеризующееся уменьшением минеральной плотности костей. Разница между остеопенией и остеопорозом в том, что при остеопорозе потеря костной массы значительно выше, что приводит к повышенному риску переломов костей.
Как часто: Гораздо больше людей с ВИЧ имеют остеопению (60%) нежели остеопороз (10-15%). По этой причине переломы чаще встречаются у ВИЧ-позитивных молодых людей. Считается, что чем ниже вес вашего тела, тем больше риск развития остеопороза.
Лечение: Терапия бисфосфонатами с витамином D и добавками кальция, включая: Фосамакс, Бонвиву, Актонель, Ательвию и Рекласт. Также рекомендуют занятия спортом.
Заболевания сердечно-сосудистой системы
Как часто: Это вторая ведущая причина смертности среди людей, живущих с ВИЧ.
Лечение: Необходим комплексный подход, который включает в себя различные виды лечения. Существуют препараты, снижающие уровень холестерина, такие как Крестор (розувастатин) и другие. Полезны программы, которые помогают вам бросить курить, снизить лишний вес и заняться спортом. Необходимо сократить потребление алкоголя и соли. Если ваше артериальное давление не находится на нормальном уровне, то ваш врач поможет назначить необходимые лекарства. Среди вариантов: ингибиторы АПФ, блокаторы рецепторов ангиотензина II, бета-блокаторы, блокаторы кальциевых каналов.

Сахарный диабет
Как часто: Существует тип диабета, обусловленный повреждением поджелудочной железы, вызванным лекарствами против ВИЧ. Он менее распространен, чем два других типа, но также опасен.
Лечение: Основными видами лечения являются контроль за уровнем глюкозы в крови, применение сахароснижающих препаратов, лечение инсулином и правильное питание, а также регулярные осмотры врачом для скрининга осложнений, которые легко не заметить.
Артериальная гипертензия
Как часто: Очень часто. Например, Департамент по делам ветеранов США сообщает, что 45% пациентов с ВИЧ имеют диагноз артериальная гипертензия. Однако, среди ученых нет полной уверенности, чо это может быть связано только с ВИЧ-инфекцией или лечением антиретровирусными препаратами, или комбинацией этих факторов.
Лечение: Прекратить курение, снижение веса, ограничение соли. Применяют сосудорасширяющие средства (например, гидралазин), антигипертензивные препараты (см. выше), диуретики (гипотиазид и др.).
Проявления суставных поражений при ВИЧ
![]()
Артралгия
Возникает в 25-45% случаев. Как правило, боли проявляются в крупных суставах (колени, локти, плечи), первое время длятся не более 2-3 часов, затем самопроизвольно купируются. Причиной болевых ощущений является нарушение кровообращения в суставных тканях, особенно выражен синдром в ночное время, когда больной неподвижен.
ВИЧ-ассоциированный артрит
Проявляется в 10% случаев. Обычно поражаются суставы нижних конечностей, мягкие ткани не затрагиваются. В синовиальной жидкости воспалительных процессов не выявляется, рентген также не определяет выраженных патологий. Болевой синдром часто купируется самостоятельно.
ВИЧ-ассоциированный реактивный артрит, синдром Рейтера
Возникает в 3-10% случаев. Сопутствуют такие заболевания, как уретрит, олигоартрит. Преимущественно поражаются суставы нижних конечностей.
- характерна энтезопатия − воспалительные и дегенеративные процессы в районе крепления к костным структурам суставных капсул, связочного аппарата, сухожилий;
- по той же причине развивается фасциит, сопровождающийся сильными пяточными болями;
- поражается суставная сумка ахиллова сухожилия;
- дактилит – воспаление пальцев кистей рук и на ногах, вызывающее их сильное утолщение;
- выраженное ограничение подвижности.
Кроме того, часто наблюдается резкое похудание, диарея, конъюнктивит, стоматит, кератодермия. Синдром Рейтера часто носит хронический характер с периодическими обострениями. Возможно развитие эрозивных артритов, которые довольно быстро приводят к разрушению сустава.
ВИЧ–ассоциированный псориатический артрит
Псориаз развивается в 20% случаев и является усугубляющим признаком. У таких пациентов, как правило, обнаруживается сразу целый ряд кожных патологий, вызываемых псориазом. Суставные проявления прогрессируют быстро, причем между объемом кожных поражений и выраженностью суставных симптомов прослеживается прямая связь.
Поражение мышц
Полимиозит, неосложненная миопатия, фибромиалгия – поражения мышечных тканей, которые встречаются в 30% случаев у ВИЧ-инфицированных. Характерны мышечная слабость, атрофия, исхудание. В итоге суставы лишаются поддержки, развивается артроз.
Остеонекроз, остеопения, остеопороз
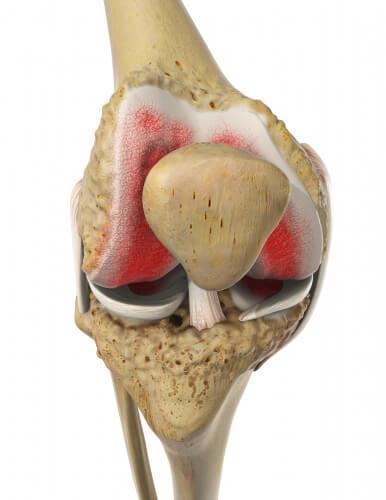
Последние исследования выявили учащение возникновения остеонекроза у взрослых и детей, инфицированных ВИЧ. Поражение костной ткани может быть как результатом действия ВИЧ-инфекции, так и реакцией на антиретровирусную терапию. Чаще всего страдает от некроза головка бедренной кости. Причем в 4% случаев патология обнаруживается случайно во время проведения МРТ, при отсутствии жалоб со стороны больного. Сосудистые нарушения, вызванные ВИЧ, провоцируют деструкцию костной ткани. Более чем у половины пациентов асептический некроз оказывается двусторонним, одновременно могут поражаться мыщелки бедер. При прогрессирующем остеонекрозе пациент ощущает острую пульсирующую боль, которая может как появиться внезапно, так и нарастать постепенно. Чаще всего симптом возникает после физических нагрузок. Локализация болевых ощущений наблюдается в районе тазобедренного сустава, но возможна в коленном, голеностопном, плечевом. В 50% случаев приходится заменять суставы на искусственные.
Патогенез деминерализации костной ткани при ВИЧ, вызывающей остеопороз, до сих пор неясен. Сама инфекция провоцирует лишь легкую степень гипокальцемии. Играет роль и снижение уровня паратиреодного гормона из-за поражения ВИЧ клеток околощитовидных желез. К тяжелой гипокальцемии приводит сочетание некоторых препаратов (например, фоскарнет и пентамедин), используемых для лечения оппортунистических инфекций.
Лечение
Прогноз зависит от того, на какой стадии развития находится ВИЧ-инфекция. Проводится антиретровирусная терапия, лечение оппортунистических инфекций. В случаях, когда боли носят периодический характер, назначаются обезболивающие средства. При артритах применяют нестероидные противовоспалительные средства. В комплекс обязательно включаются ЛФК и физиотерапевтические процедуры.
Если вышеприведенные меры не помогают, то назначается сульфасалазин. Иммунодепрессанты и метотрексат, которые часто используются при артритах, для лечения ВИЧ-инфицированных применяют с большой осторожностью, поскольку они могут спровоцировать прогрессирование инфекции, перерождение новообразований в злокачественные. Если синдром Рейтера или псориатический артрит прогрессируют, то ситуация исправляется заменой суставов.
Наличие ВИЧ-инфекции не является препятствием для проведения эндопротезирования, хотя некоторые больницы отказываются под различными предлогами принимать таких пациентов, пугают осложнениями. Но в РФ есть клиники, где ВИЧ-инфицированным проводят операции по замене суставов по квотам. По законодательству пациент даже по квоте может самостоятельно выбирать лечебное учреждение из списка участвующих в программе ОМС, но вопрос в том, что далеко не везде берут таких больных. Приходится тратить много времени и нервов на поиски, а когда дают положительный ответ, необходимо выждать очередь, иногда до года.
Многие, у кого есть финансовые возможности, отправляются на лечение в Германию или Израиль, где оперируют качественно ВИЧ-инфицированных с таким же процентом осложнений, как и у ВИЧ-отрицательных пациентов.
Читайте также: