Как выглядит кандидоз на ногах
Обновлено: 11.05.2024
Трудности в лечении и реабилитации больных микробной экземой (МЭ) определяются сложностью купирования рецидивов заболевания традиционными методами лечения.
Трудности в лечении и реабилитации больных микробной экземой (МЭ) определяются сложностью купирования рецидивов заболевания традиционными методами лечения. Нередко обострения МЭ возникают на фоне, казалось бы, адекватной терапии, при простудных заболеваниях, обострении очагов хронической инфекции, стрессах и т.п. Ведущую роль впатогенезе МЭ играет бактериальная сенсибилизация. Она связана с наличием и персистенцией очагов хронической инфекции на фоне изменения нейроэндокринной и иммунной систем. Выделяют несколько разновидностей МЭ — паратравматическая, нуммулярная, варикозная, сикозиформная, экзема сосков и пигментного кружка у женщин.
В настоящее время в патогенезе дерматозов аллергического генеза большая роль отводится триггерным факторам. Это бактериальные, микогенные, герпетическая и цитомегаловирусная инфекции, а также дисбиоз кишечника, с повышенной пролиферацией патогенной и условно патогенной флоры. Кроме того, присутствие в кишечнике Helicobacter pylori, паразитирование гельминтов, лямблий могут способствовать развитию заболевания. У больных МЭ установлено изменение кожной реактивности к Staphylococcus aureus, Streptococcus hemolythicus (бета-гемолитический), Candida albicans. Сенсибилизация к указанным аллергенам характеризуется возрастанием частоты и размеров гиперэргической реакции немедленного типа (ГНТ) и снижением этих показателей гиперэргической реакции замедленного типа (ГЗТ).
Кандидозная инфекция из года в год становится значимой междисциплинарной проблемой, что обусловлено ее широким распространением среди населения. Грибы Candida spp. по встречаемости у человека оставляют позади все остальные грибы, вместе взятые. Они выявляются на коже и слизистых оболочках более чем у половины всего населения, являются оппортунистической инфекцией, персистируя у иммунокомпроментированных лиц.
Широкое использование антибиотиков, кортикостероидов, гормональных контрацептивов способствовало трактовке кандидоза как одного из серьезных инфекционных осложнений медикаментозной терапии. Поводы для назначения антибиотиков больным МЭ многочисленны. Это, в первую очередь, традиционные схемы лечения с обязательным назначением антибиотиков, использование последних при обострении очагов бактериальной инфекции, присоединении вторичной пиодермии как следствие нарушения целостности кожи при ее расчесывании. Системные кортикостероиды при лечении МЭ применяются реже. Они показаны при тяжелом течении заболевания и возникновении аллергических реакций на введение медикаментов.
Назначая больному МЭ антибиотики, задумываемся ли мы над рядом вопросов. Какова реальность возникновения кандидоза в каждом конкретном случае? Как колонизация организма больного МЭ грибами Candida spp. может отразиться на течении основного заболевания? Как правильно клинически и лабораторно диагностировать кандидоз? Как выбрать эффективный антимикотик, учитывая их значительное количество на фармацевтическом рынке? Каким антимикотикам отдать предпочтение — системным или топическим? Как после проведенной терапии предотвратить рецидив заболевания, учитывая оппортунистический характер кандидоза? Проводя наши исследования, мы попытались ответить на часть из этих вопросов.
Целью настоящего исследования явилось изучение особенностей течения МЭ, осложненной поверхностным кандидозом кожи (КК) и/или слизистых оболочек (КСО) и совершенствование на этой основе тактики ведения больных.
Материалы и методы исследования. Работа выполнялась на базе научно-исследовательского института вакцин и сывороток им. И. И. Мечникова. Встречаемость больных МЭ среди больных с дерматологической патологией составила 8%. Под наблюдением было 74 больных МЭ в возрасте от 7 до 48 лет, мужчин 34 (46%), женщин 40 (54%). Средний возраст пациентов составил 17,4±11,2 лет. Длительность заболевания сроком до 2 месяцев имели только 12,2% больных. Остальные пациенты болели значительно дольше, в том числе 1/3 — от 6 месяцев до года, а 40,5% более года. Практически все больные МЭ имели очаги хронической инфекции: преобладали заболевания ЛОР-органов (3/4 пациентов), воспалительные заболевания органов малого таза (почти 1/2 женщин), заболевания верхних дыхательных путей (1/3). Важно отметить полиорганность воспалительных заболеваний у больных МЭ. Только на одну систему предъявляли жалобы 16,2% больных. Две системы были вовлечены в процесс у 1/3 (31,1% или 23), три — у 1/3 (33,8% или 24), четыре — у 1/5 (18,9% или 14). Иными словами, у пациентов имела место персистирующая микробная сенсибилизация. Преобладали больные нуммулярной МЭ (78,3%), реже наблюдалась микотическая экзема кистей (18,9%). Сикозиформную экзему (1,4%) и экзему пигментного соска и пигментного кружка (1,4%) имели только один мужчина и одна женщина. Большинство пациентов (86%) до обращения к нам получали лечение, в том числе достаточно интенсивное, по месту жительства или в другом лечебном учреждении.
Учитывая, что культуральная диагностика не позволяет дифференцировать носительство и кандидоз как заболевание, использована окраска мазков по Романовскому–Гимзе, дающая возможность идентифицировать псевдомицелий как ключевой механизм патогенеза. Материалом для культуральной диагностики служило отделяемое зева, носа и половых органов. Посев материала осуществляли на среду Сабуро и питательные селективные среды. При бактериологическом исследовании учитывался только обильный рост колоний. Для оценки состояния микробиоценоза кишечника всем больным проведены исследования микрофлоры толстой кишки по общепринятой методике Р.В.Эпштейн-Литвак иФ.Л.Вильшанской (1970).
Результаты исследования. Клинически и лабораторно поверхностный кандидоз кожи диагностирован у 48 (65%) больных МЭ, а дрожжеподобные грибы рода Candida spp. в данной группе во всех случаях выявлены в зеве (100%), более половины (56%)— в носу и у 1/3 (33%)— в области половых органов. При посеве кала на дисбактериоз они обнаружены только в 10,4% случаев. Не исключено, что отсутствие Candida spp. в культуре при исследовании кала на дисбактериоз связано с нарушением методики забора материала. Из 2 более очагов дрожжеподобные грибы выявлены в 80% случаев, преобладали штаммы C.albicans (92%).
Аналогичная ситуация при МЭ была типична для микробиоценоза носа. В целом по выборке преобладали стафилококки (79,7%), сочетавшиеся с Candida spp. у большинства больных (77,1%). Стафилококки у больных МЭ, ассоциированной с КК и/или КСО и без него, из отделяемого носа высевались практически одинаково часто (77,1% и 84,6%). В то же время в первом случае из отделяемого носа они вырастали в 1,5 раза чаще, чем из отделяемого зева (84,6% против 57,7%). В носу также существенно преобладал S. aureus (86,4%). St.еpidermidis, в отличие от зева, верифицировался только в отделяемом из носа, но в единичных случаях (13,6%). Подтвержден вторично факт антагонизма между стрептококками и Candida spp. Стрептококки из отделяемого носа вырастали только у больных МЭ при отсутствии C.albicans. В отделяемом носа они выявлялись в 1,6 раза реже, чем в отделяемом зева (26,9% против 42,3%). В носу St. hemolyticus (бета-гемолитический) встречался в 1,9 раза чаще (71,4% против 36,4%), чем в зеве. В отличие от зева другая микробная флора у больных МЭ, ассоциированной с КК и/или СО и без него, выявлялась одинаково часто (14,6% и 11,5%). У больных МЭ, ассоциированной с КК и/или КСО, преобладали C.albicans (91,6%). C.tropicalis (4,2%) и C.krusei (4,2%) выявлены у единичных больных.
Клинические манифестации поверхностного кандидоза преобладали на слизистых оболочках. Их осмотр проводился при соответствующем освещении. Большинство больных МЭ имели кандидозный глоссит (85,4%) и тонзиллит (77,1%), 2/3— хейлит (66,7%) и заеды (64,6%), более половины женщин— вульвовагинит (56%), около половины кандидозные паронихии (47,9%) и онихии (41,6%) в пределах 1/5— межпальцевую кандидозную эрозию (20,8%), единичные больные— перианальный кандидоз (6,3%) и мужчины— баланопостит (6,3%). Локализация клинических проявлений КК и/или КСО должна учитываться при назначении специфической топической терапии.
Анамнестически проанализирована роль лекарственных препаратов (системных антибиотиков и кортикостероидов) как возможная причина КК и/или КСО. Опытную группу составили больные МЭ(48 больных или 65%), ассоциированной с КК и/или КСО, контрольную— больные МЭ (26 больных или 35%) без кандидоза. Установлено, что два и более курсов антибиотикотерапии в год получали 85% пациентов опытной группы и только 15%— контрольной. Полученные различия статистически достоверны (р<0,05). Поводом для назначения антибиотиков при МЭ служили традиционные схемы терапии (92%) и санация очагов хронической инфекции (54%), чаще лор-органов (тонзилит, отит, гайморит, ринит). Полученные данные позволяют считать КК и/или КСО инфекционным осложнением антибиотикотерапии при МЭ. Системные кортикостероиды получали только 10% больных опытной и 8% контрольной групп (р>0,05). Для снятия остроты процесса назначали всего 1–2 инъекции Дипроспана или 1–2 процедуры внутривенного капельного введения преднизолона в дозе 30–60мг.Иными словами,системные кортикостероиды не являются причиной возникновения КК и/или КСО при МЭ.
Проведено сопоставление результатов бактериологического исследования с данными иммунологического обследования больных. С этой целью у больных опытной (МЭ+КК и/или КСО) и контрольной (МЭ без КК и КСО) групп проводилось определение в сыворотке крови специфических IgM и IgG к C. albicans. В опытной группе положительные IgM и IgG выявлены у 38% больных, только IgG— у 29%, только IgM— у 14%. Специфические антитела IgM- и IgG-классов отсутствовали у 19% больных даже при обильном росте C. albicans в зеве. В то же время в контрольной группе у 5 (19,2%) больных идентифицированы специфические IgG, а у 1 (3,8%)— IgM. Отрицательные результаты имели место в 84,6% случаев. Полученные данные свидетельствуют, что у 1/5 больных МЭ, ассоциированной с клинически и бактериологически верифицированным КК и/или КСО, отсутствует гуморальный ответ на грибковую колонизацию организма. У 1/4 больных МЭ без КК и/или КСО имеются специфические кандидозные антитела. Иными словами, диагностика КК и/или КСО только по определению специфических антител не всегда свидетельствует о колонизации организма дрожжеподобными грибами рода Candida spp., однако процент совпадения результатов бактериологического и иммунологического обследования достаточно высок.
Для оценки тяжести клинического течения МЭ нами разработан авторский вариант индекса оценки тяжести микробной экземы (ИОТМЭ). В его основу положены 6 клинических проявлений заболевания— эритема, мокнутие, инфильтрация, ипетигинизация, увеличение лимфатических узлов и площадь очагов поражения. ИОТМЭ равнялся сумме баллов, оценивающих каждый из шести клинических проявлений заболевания, и колебался от 3 до 36 баллов. В соответствии с предложенным индексом условно выделены три степени тяжести МЭ: легкая (до 15 баллов), средняя (от 16 до 25) и тяжелая (более 25).
Были представлены варианты клинического течения МЭ, ассоциированной с КК и/или СО. Для заболевания были характерны крупные очаги поражения, значительное мокнутие и ипетигинизация. В процесс нередко вовлекались лимфатические узлы, что возможно связано с синергизмом бактериальной и микотической инфекции. Нередко (23%) наблюдались аллергические высыпания— кандидамикиды, протекающие с симптомами интоксикации (температура, небольшой озноб, головная боль, потливость).
Какова же форма кандидоза у больных микробной экземой? Ответ на этот вопрос был получен при исследовании сыворотки крови всех больных МЭ, ассоциированной с грибами Сandida spp., на наличие антигена-маннана— основного белка клеточной стенки грибов C.albicans. Результат оказался отрицательным во всех случаях.
На рис.4 представлен алгоритм определения вида антимикотической терапии после завершения обследования больного МЭ.
Этиотропное лечение проводилось при наличии поверхностного кандидоза. Существенно, что положительные результаты бактериологического обследования на Candida spp. подтверждались наличием клинических проявлений КК и/или КСО у 89,2% больных, положительным антительным ответом (специфические IgМ и IgG)— у 81,2% и положительными результатами внутрикожного тестирования аллергеном C.аlbicans— у 2/3 пациентов.
Противорецидивную терапию назначали после этиотропной. Ее задача — предотвратить рецидив заболевания и реколонизацию организма грибами Candida spp., пока действует предрасполагающий фактор. Поводами для ее применения были использование системных антибиотиков по различным показаниям, погрешности в диете (чрезмерное употребление углеводов, продуктов с бродильным эффектом), обострение очагов хронической инфекции, различные вирусные и бактериальные инфекции.
Профилактическое лечение проводили с целью предупреждения гиперколонизации организма больного дрожжами рода Candida spp. при действии предрасполагающих факторов. При отсутствии клинических проявлений КК и/или КСО Candida spp. высевали в 10,8% случаев, специфические IgМ и IgG верифицировались в 23% случаев, ГНТ к C.albicans имела место у 57,7% больных, ГЗТ— у 61,6%. Таким образом антимикотическая терапия с профилактической целью показана и больным МЭ при отрицательных результатах обследования на дрожжи.
Тактика ведения больных МЭ (рис.5) заключалась в назначении общей и местной терапии при ведущей роли топических антимикотических и антибактериальных препаратов. Общая терапия включала применение антигистаминных препаратов (Супрастин, Парлазин, Тавегил) в течение 2–3 недель, пробиотиков в зависимости от выявленных нарушений микробиоценоза кишечника (Бифидумбактерин, Колибактерин, Лактобактерин) до месяца. Антибиотики (Флемоксина Солютаб, Флемоклава Солютаб) назначали при тяжелом течении заболевания в течение 7–10 дней. Провоцирующими факторами являлись нарушения общего состояния (температура, озноб, недомогание), обнаружение избыточного роста патогенной флоры в кишечнике (Clostridium perfringens, Proteus spp., Bacteroides spp., Staphylococcus aureus, Pseudomonas aeruginosa и др.), обострение имеющихся очагов хронической инфекции, наличие лимфаденопатии.
Оценка эффективности терапии МЭ проводилась с использованием следующих клинических критериев: выздоровление, значительное улучшение, улучшение, без эффекта. Под выздоровлением понимали полное разрешение очагов МЭ. На месте высыпаний могли оставаться гипо- (реже) и гиперпигментированные пятна. Значительным улучшением считали стойкую положительную динамику процесса, характеризующуюся уменьшением ИОТМЭ в 4 раза. Под улучшением понимали медленную, но положительную динамику процесса, характеризующуюся уменьшением ИОТМЭ в 2 раза. Фиксировались переносимость лечения и медикаментозные осложнения.
Существенным условием профилактики обострений и рецидивов МЭ, ассоциированной с КК и/или КСО, было соблюдение ряда условий. Ограничение в пищевом рационе углеводов и продуктов, содержащих продукты брожения, 1–2-кратный прием Пимафуцина внутрь до и после застолья, связанного с обильным употреблением углеводов. При острой инфекции или обострении очагов хронической инфекции в носоглотке— топическое применение Бетадина. При использовании антибиотиков по любым показаниям 5–7-дневный курс описанной выше терапии.
Кандидозная сенсибилизация организма может развиваться не только при инфекционном процессе, но и при кандидоносительстве различной локализации, а также при попадании метаболитов клеток гриба через дыхательные пути. Рост числа Candida spp. у 1/3 здоровых лиц в посеве из ротовой полости косвенно нашел отражение в наших исследованиях в виде положительных результатов ГНТ у 1/3 здоровых лиц контрольной группы. В то же время нельзя не учитывать и тот факт, что даже при выделении в кале различных грибов рода Candida серологические тесты на специфические антитела были в пределах нормы.
Отсутствие Candida spp. при обследовании только кала на дисбактериоз не должно ограничивать клиническое мышление в плане отсутствия кандидозной гиперколонизации. Отмечено, что слизистая оболочка кишечника поражается дрожжевыми грибами рода Candida spp. только после ее повреждения другими патогенами, например вирусами или бактериями. Механизм патогенного действия грибов рода Candida на организм человека разнопланов— интоксикация, иммунопатология и сенсибилизации.
Наличие у больных МЭ поверхностного КК и/или КСО с большой долей вероятности указывает на целесообразность назначения топических, а не системных антимикотиков. Обоснован выбор препаратов, обладающих одновременно антимикотическим и антибактериальным действием. Таковыми являются Залаин, Бетадин и Пимафукорт. В то же время нельзя допускать развитие у больного другой симптоматики, известной как микофибия.
Заключение
Резюмируя вышеизложенный материал, можно заключить, что МЭ достаточно часто (2/3 случаев) осложняется поверхностным кандидозом кожи и слизистых оболочек, который можно считать инфекционным осложнением антибиотикотерапии. Грибы рода Candida достаточно часто верифицируются в носоглотке. Специфические IgM и IgG к антигену С.аlbicans выявляются в 81% при положительном результате бакпосева на дрожжеподобные грибы и лишь в 15,8% случаев— при отрицательном. Сопутствующий кандидоз значительно ухудшает течение МЭ. Исследование сыворотки крови всех больных МЭ, ассоциированной с грибами Сandida spp., на наличие антигена-маннана во всех случаях было отрицательным, что свидетельствует о наличии неивазивного (поверхностного) кандидоза и определяет тактику лечения. Опыт применения только топической антимикотической терапии, санирующей очаги хронической инфекции в носоглотке, кишечнике, половых органах, показал высокий терапевтический эффект при отсутствии медикаментозных осложнений.
Ежедневно к врачу дерматовенерологу обращается большое количество людей с изменениями ногтевых пластинок. Врач делит заболевания на 2 группы: грибкового и негрибкового характера. Здоровая ногтевая пластинка розового цвета с гладкой поверхностью с природным блеском. Любые изменения ногтевых пластинок-повод обратиться к врачу за консультацией и постановкой правильного диагноза. Зачастую, люди пытаются самостоятельно поставить себе диагноз и назначают самостоятельно лечение, что может привести к ухудшению состояния. Только врач, обладая необходимыми знаниями и опытом, используя дополнительные методы диагностики, может поставить правильный диагноз с назначением эффективного лечения.
Что относится к заболеваниям негрибкового характера:
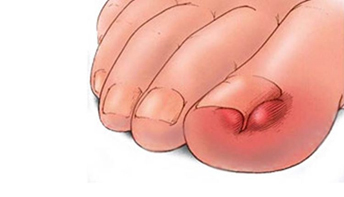
I.Инфекционные заболевания — паронихия (воспаление околоногтевого валика по причине присоединения инфекции)
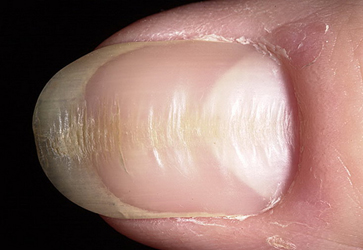
II. Неинфекционные – — дистрофия ногтей (ногти становятся плоскими или вогнутыми, появляются бороздки на поверхности. Чаще причина — эндокринные заболевания и несбалансированное питание.
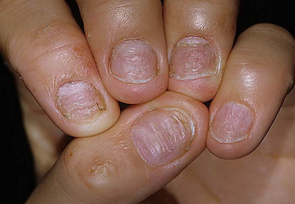
III. Другие- изменения ногтевых пластинок при недостаточности щитовидной железы (тонкость, ломкость, расcлоенность, ногти в виде ‘барабанных палочек’ при заболеваниях легких, cердечно — сосудистых изменениях, ВИЧ- инфекции, изменения ногтей при кожных заболеваниях таких как псориаз, красный плоский лишай.
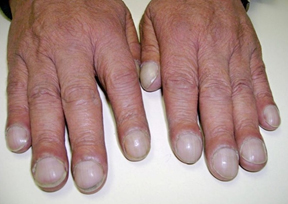
— онихолизис (отделение ногтевой пластинки от мягких тканей пальца)
— онихокриптоз (вросший ноготь) вследствие травмы, ношения тесной обуви, наследственности, неправильной обработки ногтей.
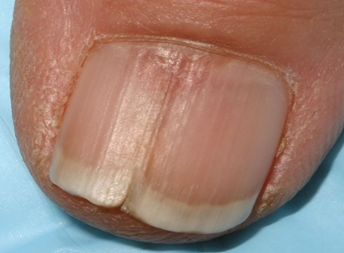
— онихошизм (поперечное расслоение ногтя) Ногтевая пластинка истончается и разделяется на несколько слоев. Причинами могут быть неправильное питание, травма, недостаток железа, и кальция в крови, сахарный диабет, использование некачественных лаков.
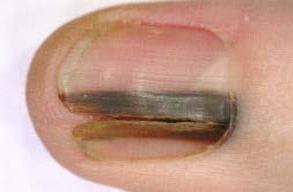
— меланонихия – почернения ногтя или образование полосы бурого цвета вследствие травмы, кровоизлияния в окружающие ткани.

Остановимся на таком серьезном изменении как меланонихия. Она заслуживает серьезного отношения , вследствие того, что является признаком такого серьезного заболевания как меланома ногтевой пластинки. Учитывая, что достаточно долгое время никаких серьезных признаков кроме как появление темных полос не вызывает, люди обращаются достаточно поздно.
Меланонихия начинается с появления бурых пятен или полос от коричневого до черного цвета. К меланонихии может привести:
- хроническая травматизация ногтя (например обувью, чаще 1,5 пальцы)
- поражение ногтей грибковой инфекцией ( некоторые виды грибов дают темный окрас)
- прием некоторых медикаментов, таких как линкомицин, химиотерапевтические препараты, противомалярийные.
- редко, но при такой патологии как амилоидоз, псориаз, ограниченная склеродермия.
- бактериальные инфекции
- Геморрагия в ногтевом ложе. Отличительной особенностью от меланомы является то, что гематома не достигает свободного края. НО! Наличие крови под ногтем не исключает злокачественности.
Лишь врач может провести дифференциальную диагностику с установкой правильного диагноза.
Следует не забывать, что существует ряд факторов, указывающих на наличие подногтевой меланомы:
- локализация на большом пальце руки или ноги
- локализация на одном краю
- возраст старше 60 лет, но не всегда
- внезапное появление на ранее нормальной ногтевой пластинке и быстро распространяющееся потемнение с нечеткими краями
- потемнение без предшествующей травмы
- появление без предшествующей травмы
- появление у людей с диспластическими невусами в анамнезе или семейном анамнезе
При любых изменениях ногтей следует немедленно обращаться к врачу.
10% меланом характеризуются нетипичной локализацией — на коже ладоней, подошв, коже пальцев и ногтевого ложа. Данный вид меланом называется акральная лентиго-меланома. Данный вид меланом опасен тем, что развивается медленно, и ее обнаруживают достаточно поздно.
Чаще всего страдают люди более возрастной группы, но, в последнее время, наблюдается и у более молодой возрастной группы.
Инсоляция является одним из провоцирующих факторов возникновения, не менее важным является механическая травма.
Излюбленным местом патологии ногтевых пластинок являются ногти 1 и 5 пальцев, так как данные пальцы чаще других подвергаются травме. Первый признак данного вида меланом – это появление полоски или пятна от коричневого до черного цвета, начиная от ногтевого валика до свободного края ногтя, также пигментация на околоногтевом валике. В дальнейшем происходит утолщение ногтевой пластинки с последующим разрушением и изъязвлением ногтевого ложа.
На коже ладоней и подошв акральную лентиго-меланому часто расценивают как бородавку, костную мозоль, cтержневую мозоль. На ногтевой пластинке расценивают как грибковое поражение, подногтевую гематому, невус, вросший ноготь, кератоакантому. Поэтому людям с уже имеющимися родинками на стопах и ладонях следует бережно к ним относится и проходить ежегодный осмотр, а людям с вновь образованными родинками своевременно обращаться к врачу.

Микоз ногтей (онихомикоз) – это грибковое поражение ногтевых пластинок, характеризующееся их патологическими изменениями с последующим полным или частичным разрушением.
Синонимы
onychomycosis, грибковая онихия, грибковое поражение ногтей.
Эпидемиология
Возраст: любой, но чаще в 20-50 лет Пол: мужчины болеют чаще.
Анамнез
Поражения ногтей, обусловленные дерматофитами, чаще всего начинаются со свободного или латерального края ногтевых пластинок: ноготь меняет цвет (становится желтовато-серым или грязно-серым, реже – белым), ломким, нередко утолщается или истончается, поверхность его не изменяется или становится неровной (шероховатой). Патологический процесс постепенно прогрессирует, захватывая весь ноготь, в дальнейшем поражаются другие ногтевые пластинки одной стопы, затем инфекция переходит на другую стопу и ногтевые пластинки кистей. Часто онихомикоз сопровождается поражением кожи ладоней и подошв в виде гиперкератоза (в 80-90% случаев) или реже (в 10-20% случаев) встречается на фоне интертригинозной (дисгидротической) формы микоза стоп. Поражения ногтей, обусловленные дрожжеподобными грибами, начинаются, как правило, с поражения заднего и боковых ногтевых валиков, захватывая в дальнейшем проксимальные отделы ногтевой пластинки, вскоре поражается весь ноготь. Ногтевая пластинка приобретает грязно-серый или жёлто-серый цвет, становится неровной, ломкой, нередко выкрашивается в проксимальных отделах с образованием лунки.
Течение
постепенное начало с последующим хроническим прогрессирующим течением в течение многих лет.
Этиология
- Дерматофиты – группа нитчатых грибов, которые питаются кератином, содержащимся в роговом слое эпидермиса, ногтях и волосах, находятся в окружающей среде и паразитируют на человеке и животных. Они вызывают порядка 90% всех случаев онихомикозов. Антропофильные: Trichophyton rubrum (самый частый возбудитель), Trichophyton mentagrophytes var. interdigitale, Trichophyton violaceum, Trichophyton schoenleinii, Epidermophyton floccosum. Зоофильные: Trichophyton verrucosum (обычно поражает ногти на кистях), Trichophyton mentagrophytes var. mentagrophytes.
- Дрожжеподобные грибы рода Candida широко распространены в природе, обитают на предметах обихода и продуктах питания, в первую очередь на богатых сахарами овощах и фруктах, в молочных продуктах, как сапрофиты находятся в желудочно-кишечном тракте и влагалище: Candida albicans, Candida tropicalis,Candida parapsilosis. Они вызывают около 10% всех случаев онихомикозов, поражая преимущественно ногтевые пластинки на руках.
- Плесневые грибы. Известно более 40 видов, которые обычно наслаиваются на онихомикозы, вызванные другими возбудителями (кандидозные или вызванные дерматофитами). Scopulariopsis brevicaulis (широко распространенный обитатель почвы) – самый частый возбудитель онихомикозов среди плесневых грибов. Другие возбудители – Aspergillus spp., Alternaria spp., Acremonium spp., Fusarium spp., Scytalidium dimidiatum, Scytalidium hyalinum. Плесени могут самостоятельно вызывать около 5% всех онихомикозов (преимущественно у больных с выраженным иммунодефицитом). В 10-15% всех случаев онихомикозов плесени поражают ногтевые пластинки совместно с дерматофитами и грибами рода Candida. Заражение патогенными грибами происходит при хождении босиком по зараженной поверхности (коврикам в ванной, при посещении спортзалов, бань, саун, бассейнов, использовании необработанных маникюрных принадлежностей), а также при ношении обуви от больного человека (в чешуйках эпидермиса артроспоры сохраняют жизнеспособность более 12 месяцев).
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- иммунодефицитные состояния;
- служба в армии (пребывание в другом организованном коллективе);
- грибковые заболевания (микозы) у членов семьи;
- грибковые заболевания (микозы) в Анамнезе;
- травматизация (повреждение) ногтей и кожи;
- работа в сельском хозяйстве;
- контакт с животными (кошками, собаками, лошадьми и другими копытными (рогатый скот));
- занятия спортом;
- ношение чужой одежды и обуви, пребывание в чужой постели;
- пребывание в жарком влажном климате (включая ношение закрытой обуви);
- гипергидроз (повышенная потливость) стоп;
- повышенная сухость стоп (например, у атопиков);
- сосудистые расстройства (облитерирующий эндоартериит; хроническая венозная недостаточность) в нижних конечностях;
Жалобы
На изменение цвета и толщины ногтевых пластинок, их повышенную ломкость. Сопутствующие поражения кожи ладоней и подошв.
Дерматологический статус
процесс поражения кожи, обусловленный дерматофитами, чаще всего носит распространенный симметричный характер, захватывая сразу обе стопы и одну кисть (чаще правую), высыпания имеют тенденцию к распространению, захватывая всю поверхность подошв и ладони(-ей). При этом поражаются все или почти все ногтевые пластинки стоп и кистей. При поражениях, вызванных дрожжеподобными грибами, патологический процесс, как правило, носит локализованный несимметричный характер, захватывая одну-две ногтевых пластинки пальцев рук и их околоногтевые валики.
Элементы сыпи на коже
- сплошной кератоз, занимающий всю анатомическую область (ладонь или подошву) на фоне неизмененной кожи, при поскабливании определяется отрубевидное шелушение, наиболее выраженное в кожных бороздах;
- мелкопластинчатые или отрубевидные чешуйки серого или серебристо- белого цвета на фоне кератоза или неизмененной кожи;
- болезненные трещины на фоне кератоза, разрешающиеся бесследно;
- одно или несколько полосовидных воспалительных пятен красного или розового цвета (в области одного или нескольких околоногтевых валиков), имеющих нерезкие границы. Пятна при надавливании на них прозрачным стеклом полностью исчезают. В дальнейшем для них характерен незначительный периферический рост с возвышением и превращением в отёчные пятна, которые иногда нагнаиваются (при надавливании на них может выделяться гной), но впоследствии разрешаются бесследно.
Элементы сыпи на слизистых
Придатки кожи
изменение цвета ногтя со свободного (дистального) края на желто-грязно-серый (без воспалительной каймы красного цвета по периферии пораженного участка ногтя), постепенно распространяющееся на всю ногтевую пластинку; ноготь, как правило, утолщается, реже истончается, поверхность его не меняется или становится неровной – это так называемый дистальный подногтевой онихомикоз. Иногда может встречаться белый поверхностный онихомикоз, когда инфекция начинается на наружной (верхней) поверхности ногтевой пластинки (при этом на поверхности ногтей появляются чётко отграниченные белые пятна и они разрушаются в проекции этих пятен). При кандидозном поражении ногтевых пластинок (а также на фоне ВИЧ-инфекции) развивается проксимальный подногтевой онихомикоз, когда инфекция начинается в области заднего ногтевого валика и эпонихия (с нередким возникновением паронихии), а затем распространяется вглубь на матрикс ногтя, поражая его внутренний (проксимальный) край.
Локализация
онихомикоз: ногтевые пластинки пальцев кистей и стоп; сопутствующий микоз (поражение кожи): наиболее часто – обе стопы (подошвы, включая подошвенную поверхность пальцев), кисти (ладони, включая ладонную поверхность пальцев, иногда (при кандидозном поражении) – околоногтевые валики), при распространённом поражении – любые участки кожи;
Дифференциальный диагноз
Ониходистрофии различного генеза (включая травму, красный плоский лишай, псориаз).
Сопутствующие заболевания
гипергидроз; сахарный диабет; синдром (болезнь) Кушинга; ВИЧ; иммунодефицитные состояния (не ВИЧ-обусловленные); облитерирующий эндоартериит; хроническая венозная недостаточность (включая трофические язвы); атопический дерматит.
Диагноз
Клиническая картина, подтверждённая результатами микроскопии или идентификацией колоний грибов в культуре.
Патогенез
Дерматомицеты вырабатывают энзимы – кератиназы, которые расщепляют кератин, что способствует их проникновению в поверхностные слои кожи и ногтевые пластинки, где в дальнейшем они продолжают паразитировать. Устойчивость к грибковым инфекциям определяется состоянием клеточного иммунитета и фунгицидной активностью нейтрофилов. Под влиянием дерматофитов эпителиальные клетки ногтевого ложа продуцируют мягкий кератин, который накапливается под ногтем и приподнимает ногтевую пластинку. Отложения кератина способствуют ускорению роста грибов и, таким образом, возникает порочный круг. Сама ногтевая пластинка, состоящая из твердого кератина, сначала не страдает, но со временем дерматофиты создают в ней заполненную воздухом сеть туннелей. Когда эта сеть становится достаточно густой, ногтевая пластинка утрачивает свою прозрачность и приобретает грязно- жёлтый или серый цвет. Инфекция часто распространяется вдоль продольных бороздок ногтевого ложа. Дерматофиты не поражают матрикс ногтя, поэтому рост ногтя не нарушается. Подногтевая локализация инфекции делает противогрибковые средства для наружного применения малоэффективными. При кандидозе ногтей и ногтевых валиков грибы поражают сначала задний, потом боковые ногтевые валики, а затем переходят на ногтевую пластинку. При подострой и хронической кандидозной паронихии наблюдается тотальный дистрофический онихомикоз.
Читайте также:

