Какая лихорадка называется перемежающейся
Обновлено: 24.04.2024
Лихорадка представляет собой повышение температуры тела, обусловленное нарушением и перестройкой процессов терморегуляции. Появление лихорадки связано с образованием в организме больного специфических веществ (пирогенов), изменяющих функциональную активность центров терморегуляции. Чаще всего в роли пирогенов выступают различные патогенные бактерии и вирусы, а также продукты их распада. Поэтому лихорадка является ведущим симптомом многих инфекционных заболеваний.
В каких случаях у больного может наблюдаться лихорадка?
Лихорадочные реакции могут наблюдаться и при воспалениях неинфекционной природы (асептических), которые вызываются механическими, химическими и физическими повреждениями. Лихорадкой сопровождается также и некроз тканей, развивающийся в результате нарушения кровообращения, например, при инфаркте миокарда. Лихорадочные состояния наблюдаются при злокачественных опухолях, некоторых эндокринных заболеваниях, протекающих с повышением обмена веществ (тиреотоксикоз), аллергических реакциях, нарушении функций центральной нервной системы (термоневрозах) т. д.
Во многих случаях (с учетом природы лихорадки, возраста больных, сопутствующих заболеваний) лихорадка может играть крайне неблагоприятную роль в течении заболеваний и их исходе. Поэтому терапия лихорадки в каждой конкретной ситуации требует индивидуального и дифференцированного подхода.
От каких факторов зависит выраженность лихорадочной реакции?
Выраженность лихорадочной реакции зависит не только от вызвавшего ее заболевания, но и в немалой степени от реактивности организма. Так, у пожилых людей, ослабленных больных некоторые воспалительные заболевания, например острая пневмония, могут протекать без выраженной лихорадки. Кроме того, больные субъективно по-разному переносят повышение температуры.
Что представляет собой пиротерапия?
Искусственно вызванное повышение температуры тела (пиротерапия) используется иногда в лечебных целях, в частности, при ряде вялотекущих инфекций.
Как разделяется лихорадка по степени повышения температуры?
Как разделяется лихорадка по длительности течения?
По длительности течения различают мимолетную (продолжительностью несколько часов), острую (до 15 дней), подострую (15-45 дней) и хроническую (свыше 45 дней) лихорадку.
Какие типы температурных кривых выделяют в клинической практике?
При длительном течении лихорадочного заболевания можно наблюдать различные типы лихорадки, или типы температурных кривых. Это постоянная, ремитирующая, гектическая, извращенная и неправильная лихорадка.
В зависимости от форм температурных кривых различают возвратную лихорадку с четким чередованием лихорадочных и безлихорадочных периодов и волнообразную лихорадку, которая характеризуется постепенным возрастанием, а затем таким же плавным снижением температуры тела.
По скорости снижения температуры различают критическое и литическое падение температуры.
Что представляет собой постоянная лихорадка?
Постоянная лихорадка, встречающаяся, например, при крупозной пневмонии, отличается тем, что суточные колебания температуры при ней не превышают 1 °С.
Что представляет собой ремитирующая и перемежающаяся лихорадка?
При ремитирующей, или послабляющей, лихорадке суточные колебания температуры превышают 1 °С, причем периоды нормальной температуры, например, утром, отсутствуют.
Перемежающаяся лихорадка также характеризуется суточными колебаниям температуры свыше 1 °С, однако в утренние часы отмечается ее снижение до нормального уровня.
Что характерно для гектической лихорадки?
Гектическая, или истощающая, лихорадка, наблюдающаяся, например, при сепсисе, отличается резким подъемом и быстрым спадом температуры до нормальных значений, так что суточные колебания температуры достигают 4-5 °С. У некоторых больных такие температурные скачки ("свечи") возникают несколько раз на протяжении суток, значительно ухудшая состояние пациентов.
Что такое извращенная и неправильная лихорадка?
Извращенная лихорадка проявляется сменой обычного суточного ритма температуры, так что более высокая температура регистрируется в утренние часы, а более низкая - в вечерние.
Неправильная лихорадка характеризуется отсутствием закономерностей колебаний в течение суток.
Какой уход необходим больному в период повышения температуры?
В первой стадии лихорадки, когда наблюдается увеличение температуры, у больного наблюдаются мышечная дрожь, головная боль, недомогание. В этот период больного необходимо согреть, уложить в постель и внимательно наблюдать за состоянием различных органов и систем организма.
Какой уход необходим больному в период постоянно повышенной температуры?
Во второй стадии лихорадки температура постоянно повышена, что характеризуется относительным равновесием процессов теплопродукции и теплоотдачи. В этот период озноб и мышечная дрожь ослабевают, однако наблюдаются общая слабость, головная боль, сухость во рту. Во второй стадии могут наблюдаться выраженные изменения со стороны центральной нервной системы, а также сердечно-сосудистой системы. На высоте лихорадки возможны бред и галлюцинации, а у маленьких детей - судороги. Необходим в это время тщательный уход за полостью рта больных, смазывание трещин рта и т. д., питание назначают дробное, а питье - обильное. При длительном пребывании пациентов в постели проводят обязательную профилактику пролежней.
Каковы особенности ухода за больным в стадии снижения температуры?
Третья стадия лихорадки - стадия снижения или спада температуры характеризуется значительным преобладанием теплоотдачи над теплопродукцией вследствие расширения периферических кровеносных сосудов, значительного увеличения потоотделения.
Что представляет собой лизис и кризис температурящего больного?
Медленное падение температуры, которое происходит в течение нескольких дней носит название лизиса. Быстрое, часто в течение 5-8 часов, падение температуры от высоких значений (39-40 °С) до нормальных и даже субнормальных значений называется кризисом.
В чем состоит опасность кризиса для больного?
В результате резкой перестройки механизмов регуляции сердечно-сосудистой системы кризис может нести с собой опасность развития коллаптоидного состояния - острой сосудистой недостаточности, которая проявляется резкой слабостью, обильным потоотделением, бледностью и цианозом кожных покровов, падением артериального давления, учащением пульса и снижением его наполнения вплоть до появления нитевидного.
Как осуществляется уход за больным в период кризиса?
Критическое падение температуры тела требует от медицинских работников принятия соответствующих мер: введения препаратов, возбуждающих дыхательный и сосудодвигательный центр (кордиамин, кофеин, камфара), способствующих усилению сердечных сокращений и повышению артериального давления (адреналин, норадреналин, мезатон, сердечные гликозиды, кортикостероидные гормоны и др.).
Больного обкладывают грелками, согревают, дают ему крепкий горячий чай или кофе, своевременно меняют нательное к постельное белье.
Соблюдение всех требований ухода за лихорадящими больными, постоянное наблюдение за их состоянием, прежде всего за функциями органов дыхания и кровообращения, позволяют вовремя предотвратить развитие тяжелых осложнений и способствуют скорейшему выздоровлению больных.
Типы лихорадки - характеристика, примеры
Описано 4 типа лихорадки: интермиттирующая, ремиттирующая, постоянная и возвратная. Определение типа лихорадки лишь иногда оказывает помощь в установлении диагноза. Чрезмерное использование жаропонижающих средств маскирует или искажает типы лихорадки.
Типы лихорадки
| Тип | Характеристика | Примеры* |
| Интермиттирующая | Температура нормализуется один или несколько раз в день | Гнойная инфекция, абсцессы, лимфомы, туберкулез, ювенильный ревматоидный артрит |
| Ремиттирующая | Температура колеблется, но не возвращается к норме | Большинство вирусных и многие бактериальные инфекции |
| Постоянная | Температура постоянно увеличена с небольшими колебаниями | Брюшной тиф, сыпной тиф |
| Возвратная | Безлихорадочные периоды длительностью один и более дней между приступами лихорадки | Малярия, болезнь содоку**, инфекция Borrelia, болезнь Ходжкина (лимфогранулематоз) |
** Инфекции, вызванные Spirillum minus или Streptobacillus moniliformis.
1. Интермиттирующая лихорадка характеризуется падением температуры до нормального уровня по крайней мере один раз в сутки. Нередко такая лихорадка следует за нормальными суточными колебаниями температуры, будучи наиболее низкой по утрам и наиболее высокой по вечерам. Если пик лихорадки особенно высок, то речь идет о гектической или септической лихорадке.
Интермиттирующая лихорадка характерна для гнойных бактериальных инфекций, но нередко отмечается и при туберкулезе, и лимфомах.
2. При ремиттирующей лихорадке температура колеблется, но не возвращается к нормальной. Это наиболее распространенный тип лихорадки.
3. Постоянная лихорадка характеризуется стойким повышением температуры тела с небольшими ее колебаниями или без них. Она отмечается при сыпном и брюшном тифе.
4. Возвратный тип лихорадки наблюдается при малярии, лихорадке содоку и инфекции, вызванной Borrelia (возвратная лихорадка). Если период нормальной температуры является относительно длительным (2 нед или более), то такая лихорадка называется лихорадкой Пеля—Эбштейна. Она характерна для лимфогранулематоза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Периодическая лихорадка у детей - особенности
В нашей стране периодические лихорадочные заболевания (периодическая лихорадка, периодическая болезнь и этиохоланолоновая лихорадка) представляют собой редкую, но весьма серьезную причину лихорадки неустановленного происхождения. Симптомы заболевания могут наблюдаться на протяжении многих лет, прежде чем будет поставлен правильный диагноз.
Периодическая болезнь передается по аутосомно-рецессивному типу и развивается преимущественно у армян, евреев и арабов. Заболевание характеризуется острыми атаками лихорадки с воспалением серозных оболочек, таких, как брюшина, плевра или синовиальная оболочка суставов. Приступы, как правило, возникают через различные и непредсказуемые промежутки времени, продолжаются от 1 до 3 дней и прекращаются самостоятельно.
В большинстве случаев приступы начинаются в первые 20 лет жизни. У арабов и евреев при данном заболевании развивается амилоидоз, но у армян его не наблюдают.
Периодическая лихорадка представляет собой отдельное заболевание или группу заболеваний. Описание этого заболевания, сделанное в 1948 г. Reimann, включает абдоминальные и суставные боли, а также нейтропению. В отличие от периодической болезни приступы лихорадки повторяются через регулярные промежутки времени, чаще всего через 7—21 день .
Кроме того, он считает, что данные, подтверждающие диагноз этиохоланолоновой лихорадки у кого-либо из больных, отсутствуют. В материалах Pizzo, Lohr и McClung не приведены случаипериодической лихорадки, периодической болезни или этиохоланолоновой лихорадки. В работе Feigin дается лишь одно описание периодической лихорадки.
Лихорадка у детей при эпилепсии
Лихорадкой неустановленного происхождения эпилепсия проявляется чрезвычайно редко, и эпилепсия представляет собой чрезвычайно редкую причину лихорадки неустановленного происхождения. Лихорадка в этих случаях является, по-видимому, прямым результатом пароксизмальвой дисфункции центра терморегуляции, а не следствием повышенной мышечной активности.
Патогенез средиземноморской семейной лихорадки
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Лихорадка представляет собой повышение температуры тела, обусловленное нарушением и перестройкой процессов терморегуляции. Появление лихорадки связано с образованием в организме больного специфических веществ (пирогенов), изменяющих функциональную активность центров терморегуляции. Чаще всего в роли пирогенов выступают различные патогенные бактерии и вирусы, а также продукты их распада. Поэтому лихорадка является ведущим симптомом многих инфекционных заболеваний.
В каких случаях у больного может наблюдаться лихорадка?
Лихорадочные реакции могут наблюдаться и при воспалениях неинфекционной природы (асептических), которые вызываются механическими, химическими и физическими повреждениями. Лихорадкой сопровождается также и некроз тканей, развивающийся в результате нарушения кровообращения, например, при инфаркте миокарда. Лихорадочные состояния наблюдаются при злокачественных опухолях, некоторых эндокринных заболеваниях, протекающих с повышением обмена веществ (тиреотоксикоз), аллергических реакциях, нарушении функций центральной нервной системы (термоневрозах) т. д.
Во многих случаях (с учетом природы лихорадки, возраста больных, сопутствующих заболеваний) лихорадка может играть крайне неблагоприятную роль в течении заболеваний и их исходе. Поэтому терапия лихорадки в каждой конкретной ситуации требует индивидуального и дифференцированного подхода.
От каких факторов зависит выраженность лихорадочной реакции?
Выраженность лихорадочной реакции зависит не только от вызвавшего ее заболевания, но и в немалой степени от реактивности организма. Так, у пожилых людей, ослабленных больных некоторые воспалительные заболевания, например острая пневмония, могут протекать без выраженной лихорадки. Кроме того, больные субъективно по-разному переносят повышение температуры.
Что представляет собой пиротерапия?
Искусственно вызванное повышение температуры тела (пиротерапия) используется иногда в лечебных целях, в частности, при ряде вялотекущих инфекций.
Как разделяется лихорадка по степени повышения температуры?
Как разделяется лихорадка по длительности течения?
По длительности течения различают мимолетную (продолжительностью несколько часов), острую (до 15 дней), подострую (15-45 дней) и хроническую (свыше 45 дней) лихорадку.
Какие типы температурных кривых выделяют в клинической практике?
При длительном течении лихорадочного заболевания можно наблюдать различные типы лихорадки, или типы температурных кривых. Это постоянная, ремитирующая, гектическая, извращенная и неправильная лихорадка.
В зависимости от форм температурных кривых различают возвратную лихорадку с четким чередованием лихорадочных и безлихорадочных периодов и волнообразную лихорадку, которая характеризуется постепенным возрастанием, а затем таким же плавным снижением температуры тела.
По скорости снижения температуры различают критическое и литическое падение температуры.
Что представляет собой постоянная лихорадка?
Постоянная лихорадка, встречающаяся, например, при крупозной пневмонии, отличается тем, что суточные колебания температуры при ней не превышают 1 °С.
Что представляет собой ремитирующая и перемежающаяся лихорадка?
При ремитирующей, или послабляющей, лихорадке суточные колебания температуры превышают 1 °С, причем периоды нормальной температуры, например, утром, отсутствуют.
Перемежающаяся лихорадка также характеризуется суточными колебаниям температуры свыше 1 °С, однако в утренние часы отмечается ее снижение до нормального уровня.
Что характерно для гектической лихорадки?
Гектическая, или истощающая, лихорадка, наблюдающаяся, например, при сепсисе, отличается резким подъемом и быстрым спадом температуры до нормальных значений, так что суточные колебания температуры достигают 4-5 °С. У некоторых больных такие температурные скачки ("свечи") возникают несколько раз на протяжении суток, значительно ухудшая состояние пациентов.
Что такое извращенная и неправильная лихорадка?
Извращенная лихорадка проявляется сменой обычного суточного ритма температуры, так что более высокая температура регистрируется в утренние часы, а более низкая - в вечерние.
Неправильная лихорадка характеризуется отсутствием закономерностей колебаний в течение суток.
Какой уход необходим больному в период повышения температуры?
В первой стадии лихорадки, когда наблюдается увеличение температуры, у больного наблюдаются мышечная дрожь, головная боль, недомогание. В этот период больного необходимо согреть, уложить в постель и внимательно наблюдать за состоянием различных органов и систем организма.
Какой уход необходим больному в период постоянно повышенной температуры?
Во второй стадии лихорадки температура постоянно повышена, что характеризуется относительным равновесием процессов теплопродукции и теплоотдачи. В этот период озноб и мышечная дрожь ослабевают, однако наблюдаются общая слабость, головная боль, сухость во рту. Во второй стадии могут наблюдаться выраженные изменения со стороны центральной нервной системы, а также сердечно-сосудистой системы. На высоте лихорадки возможны бред и галлюцинации, а у маленьких детей - судороги. Необходим в это время тщательный уход за полостью рта больных, смазывание трещин рта и т. д., питание назначают дробное, а питье - обильное. При длительном пребывании пациентов в постели проводят обязательную профилактику пролежней.
Каковы особенности ухода за больным в стадии снижения температуры?
Третья стадия лихорадки - стадия снижения или спада температуры характеризуется значительным преобладанием теплоотдачи над теплопродукцией вследствие расширения периферических кровеносных сосудов, значительного увеличения потоотделения.
Что представляет собой лизис и кризис температурящего больного?
Медленное падение температуры, которое происходит в течение нескольких дней носит название лизиса. Быстрое, часто в течение 5-8 часов, падение температуры от высоких значений (39-40 °С) до нормальных и даже субнормальных значений называется кризисом.
В чем состоит опасность кризиса для больного?
В результате резкой перестройки механизмов регуляции сердечно-сосудистой системы кризис может нести с собой опасность развития коллаптоидного состояния - острой сосудистой недостаточности, которая проявляется резкой слабостью, обильным потоотделением, бледностью и цианозом кожных покровов, падением артериального давления, учащением пульса и снижением его наполнения вплоть до появления нитевидного.
Как осуществляется уход за больным в период кризиса?
Критическое падение температуры тела требует от медицинских работников принятия соответствующих мер: введения препаратов, возбуждающих дыхательный и сосудодвигательный центр (кордиамин, кофеин, камфара), способствующих усилению сердечных сокращений и повышению артериального давления (адреналин, норадреналин, мезатон, сердечные гликозиды, кортикостероидные гормоны и др.).
Больного обкладывают грелками, согревают, дают ему крепкий горячий чай или кофе, своевременно меняют нательное к постельное белье.
Соблюдение всех требований ухода за лихорадящими больными, постоянное наблюдение за их состоянием, прежде всего за функциями органов дыхания и кровообращения, позволяют вовремя предотвратить развитие тяжелых осложнений и способствуют скорейшему выздоровлению больных.

Эти синдромы относятся к заболеваниям, вызывающим периодическую (эпизодическую) лихорадку, которые не имеют инфекционной (вирусной, бактериальной) причины. В педиатрии , дети с этими синдромами сравнительно хорошо себя чувствуют между эпизодами повышения температуры.
Многие из этих синдромов являются наследственными и являются результатом мутации в генах. Название синдромов зависит от : дефекта ( мутации ); клинических особенностей синдрома, пораженных частей тела, возрастом ребенка ( при начальных проявлениях синдрома) и этнической принадлежностью ребенка и родителей. Большинство этих синдромов имеют специфическое лечение, часто основанное на понимании проблемы, вызванной генетическим дефектом.
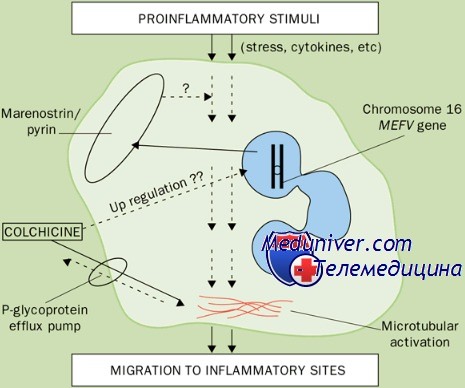
Семейная средиземноморская лихорадка (FMF) является наиболее распространенным синдромом периодической лихорадки. Пациенты при этом синдроме страдают от повторяющихся эпизодов повышения температуры , сопровождающихся болью в животе, груди и суставе и отеком. Болезнь обычно затрагивает людей средиземноморского и ближневосточного происхождения, как правило, сефардских евреев, турок, арабов и армян. Диагноз семейной средиземноморской лихорадки может быть поставлен с момента обнаружения мутации гена , которая диагностируется чаще, среди популяций, где заболевание считается очень редким, таких как итальянцы, греки и евреи ашкенази. Обострения ( рецидивы подъема температуры) FMF начинаются в возрасте до 20 лет примерно у 90% пациентов, причем у более чем половины пациентов , заболевание появляется в возрасте до 10 лет. Итак, FMF - это генетическое заболевание. Ответственный ген - MEFV , назван в честь Средиземного моря, и влияет на белок - пирин , который играет роль в естественном контроле воспаления. Когда имеет место мутация этого гена , регуляция воспаления не может быть реализована должным образом, при этом у пациентов отмечаются эпизоды подъемов температуры и другие симптомов ( инфекция, травма, менструация или психологический стресс могут вызывать подобные эпизоды). FMF наследуется как аутосомно-рецессивное заболевание (что означает, что, хотя у ребенка может иметь место болезнь, ни один из родителей при этом не проявляет симптомов заболевания). В этом случае ребенок получает два мутированных гена, один от матери и другого от отца ( таких родителей называют "переносчиками" или "перевозчиками"), часто у кого-то из родственников ("расширенной семьи") есть подобное заболевание. Если у одного ребенка есть эта болезнь, а родители - носители, у 25% других детей в этой семье есть шанс получить FMF. Если у одного из детей есть FMF, и у одного из родителей также имеет место FMF, есть 50% вероятность того, что другой ребенок заболеет FMF. Лихорадка FMF не заразна.
Основными симптомами заболевания ( FMF) являются рецидивирующая лихорадка, сопровождающаяся болями в животе, груди или суставах. Однако, не все дети будут иметь обязательно все симптомы , причем симптомы со временем могут изменяться. Эпизоды подъема температуры обычно разрешаются без лечения и продолжаются от одного до четырех дней. Большинство детей полностью здоровы между эпизодами, но у некоторых детей частые эпизоды не позволяют полностью восстанавиться и такие дети не развиваются должным образом. Некоторые из подобных "атак" могут быть настолько болезненными, что пациент или семья обращаются за медицинской помощью в службу скорой ( или неотложной ) помощи. Например, сильные абдоминальные приступы могут имитировать острый аппендицит, и поэтому некоторые пациенты поддвергаются аппендэктомии. Боль в груди может быть настолько выраженной, что пациенту может быть трудно глубоко дышать. Обычно одновременно затрагивается только один сустав, чаще всего лодыжка или колено. Сустав может быть настолько опухшим и болезненным, что ребенок не может ходить. Примерно у трети этих пациентов наблюдается красная сыпь по вовлеченному суставу. У некоторых детей единственным симптомом заболевания могут быть эпизоды боли в суставах и припухлости, которые неправильно диагностируются как острая ревматическая лихорадка или ювенильный идиопатический артрит. Обычно суставная опухоль разрешается в течение 5-14 дней. Примерно в 5-10% случаев заболевание может стать хроническим. Некоторые дети сообщают о боли в мышцах ног. Сравнительно редко , у детей больных наблюдается рецидив перикардита , миозит, менингит и орхит. Частые приступы болезни могут повлиять на жизнь ребенка и семьи, включая посещение школы.
Наиболее тяжелое осложнение FMF при отсутствии лечения - развитие амилоидоза. Амилоид - это белок, который откладывается в определенных органах у детей с хроническими воспалительными заболеваниями, которое недостаточно контролируются. Наиболее распространенным органом отложения амилоида является почка, но амилоид такэе может обнаруживаться в кишечнике, коже и сердце. У взрослых часто болезнь принимает более мягкое и менее скрытое течение и ее сложнее диагностировать, чем у детей ( риск развития амилоидоза ниже у взрослых).
Несмотря на то, что FMF является генетическим заболеванием, генетическая мутация не встречается у всех детей с FMF, поэтому диагноз FMF, по-прежнему, основывается на клинических признаках. FMF подозревается у детей с эпизодической лихорадкой, с этническим происхождением, типичным для FMF, и / или с семейной историей FMF или в запущенных случаях необъяснимой почечной недостаточностью. Часто у детей изначально имеют место эпизоды лихорадки без других симптомов, поэтому требуется тщательное наблюдение за больными детьми ( члены семьи должны писать дневник, документирующий эпизоды и описание того , что происходит) до постановки клинического диагноза специалистом. Поскольку у большинства детей нет типичных эпизодов, может потребоваться много времени, чтобы заподозрить FMF и поставить правильный диагноз. В общем, тесты на воспаление становятся положительными во время эпизода и возвращаются к нормальному, или почти нормальному, после окончания эпизода. Образец мочи также тестируют на присутствие белка.
FMF не может быть полностью излечен, но этот синдром может хорошо контролироваться пожизненным использованием колхицина. Таким образом, эпизоды обычно можно полностью предотвратить у 60% пациентов , в 33% случаев частично, а около 5% больных не отвечают на терапию колхицином, амилоидоз можно предотвратить у 100% пациентов. Если пациент прекращает прием препарата, эпизоды, часто возникают после пропуски только одной дозы, при этом риск появления амилоидоза вновь достаточно велик. Колхицин предотвращает запуск эпизодов, но не влияет на эпизод, который уже начался. Поэтому дозу колхицина не следует увеличивать во время активного эпизода болезни. Колхицин - безопасный препарат с незначительными побочными эффектами ( наиболее частым побочным эффектом является диарея) , которые обычно реагируют на снижение дозы . Другие методы включают сокращение потребления молока или молочных продуктов, и иногда необходимо давать лекарство для лечения диареи. Другими побочными эффектами являются тошнота, рвота и судороги в животе. У детей, получавших колхицин, необходимо проводить анализ крови и мочи не реже двух раз в год.
TRAPS обусловлен дефектом гена в белке, называемом рецептором фактора некроза опухоли (TNFR), что приводит к усилению нормальной воспалительной реакции у пациента. Белок, который вызывает воспаление, называется фактором некроза опухоли (TNF), поскольку рецептор (TNFR), который обычно связывается с TNF, отсутствует при попытки контроля его активности. Инфекция, травма или психологический стресс могут вызывать эпизоды. Однако не каждый человек, у которого есть дефект гена, будет иметь клинические признаки TRAPS.
Основными симптомами являются рецидивирующие эпизоды лихорадки, обычно длящиеся две или три недели, сопровождаемые ознобом и интенсивной мышечной болью в туловище и верхних конечностях. Типична сыпь : красная и болезненная, что представляет собой отражение воспаления кожи и мышц. Сыпь перемещается из одного места в другое на теле, обычно от рук и ног на туловище. Большинство пациентов чувствуют спазмы в мышцах при наступлении приступов, которые постепенно возрастают в своей силе, а также перемещаются из одной части тела в другую. Боль в животе при тошноте и рвоте также распространена. Воспаление оболочки, покрывающей переднюю часть глаза ( конъюктива) , и / или припухлость , возникающая вокруг глаза является обычным явлением. Другие менее распространенные симптомы включают: боль в груди, из-за воспаления плевры или перикарда. Как и при FMF, амилоидоз является наиболее тяжелым поздним осложнением TRAPS и часто приводит к большому количеству белков в моче и почечной недостаточности. Симптомы болезни варьируют в своей выраженности у разных людей , а также зависят от продолжительности эпизодов и времени между ними ( длительности светлых промежутков). Причины этого частично основаны на различиях в специфическом дефекте гена. Диагноз подтверждается только генетическими тестами, показывающими генетический дефект в гене TNFR.
Неспецифические противовоспалительные средства, включая использование стероидов, помогают облегчить симптомы, но долгосрочное использование стероидов приводит к серьезным побочным эффектам. Было показано, что назначение лекарства, похожего на рецептор TNF под названием энбрель (Enbrel) -препарата, используемого для лечения ювенильного идиопатического артрита), является эффективным лечением у некоторых пациентов, когда оно дается в начале атаки или даже в качестве средства профилактики. Пациенты с TRAPS обычно имеют эпизоды обострения симптомов на протяжении всей своей жизни.
HIDS ( синдром гипериммуноглобулина D) является аутосомно-рецессивным генетическим синдромом, который проявляется эпизодической высокой температурой с кожной сыпью, отеком лимфатических узлов в области шеи, болью в животе, рвоте и диареи. Болезнь начинается в раннем детстве. Название этого заболевания происходит из того факта, что большинство пациентов имеют очень большое количество иммуноглобулина типа D. Наиболее тяжелая форма этого заболевания начинается с рождения и называется mevalonic aciduria. У этих пациентов также отмечаются симптомы поражения нервной системы и они страдают от небольшого роста. HIDS - очень редкое заболевание. Болезнь чаще встречается в Западной Европе, особенно в Нидерландах и во Франции, но была описана во всех этнических группах. Мальчики и девочки одинаково поражаются . Симптомы HIDS обычно начинаются в раннем детстве, чаще всего в первый год жизни.
HIDS - это генетическое заболевание. Дефект гена обнаруживается в белке, называемом mevalonic kinase (MVK). MVK представляет собой белок, который облегчает химическую реакцию в организме (ферменте), участвующем в процессе образования холестерина. При HIDS фермент MVK активен только в 1-10% случаев от нормальной активности фермента. Эпизоды могут быть вызваны инфекцией, стрессом и вакцинацией или возникать без какого-либо очевидного триггера. Эпизоды лихорадки являются основным симптомом, который длится от трех до семи дней и повторяется каждые 2-12 недель. Атаки начинаются внезапно, часто с ознобами. Головная боль, боль в животе, потеря аппетита и симптомы гриппа являются общими признаками этой болезни. Большинство пациентов жалуются на тошноту, рвоту или диарею. Кожная сыпь, болезненные язвы во рту и боли в суставах отмечаются при HIDS , но наиболее яркой особенностью болезни является отек лимфатических узлов в области шеи или других частей тела. Большинство (но не все пациенты , особенно очень молодые) имеют повышенный уровень иммуноглобулина D.
Читайте также:

