Какая половая инфекция обостряется при месячных
Обновлено: 24.04.2024

Инфекции, передающиеся половым путём (ИППП), несмотря на все меры, по данным ВОЗ занимают 2-е место среди причин утраты здоровья у женщин после последствий аборта и сложных родов. Более того, ИППП во всём мире входят в тройку наиболее распространённых причин заболеваемости. Это связано с высокой стойкостью инфекционных возбудителей к лекарствам.

Данные ВОЗ об осложнениях после ИППП для женщин
Статистика, приводимая Всемирной организацией здравоохранения, ужасает:
Какие последствия и осложнения оставляют после себя ИППП
Если не обратить внимания на симптомы и упустить момент, заболевание разовьётся и начнёт поражать внутренние органы. Ситуация усложняется тем, что подверженность представительниц прекрасного пола инфекциям, передающимся половым путём, в несколько раз выше, чем у мужчин. Даже при меньшем количестве партнёров и более упорядоченной половой жизни женщины чаще страдают от осложнений ИППП.
Это связано с анатомическими особенностями организма, ведь длина мочеиспускательного канала, через который инфекция проникает в организм, в 3-4 раза больше, чем у мужчин, а ширина женской уретры шире мужской на 50%. Это приводит к тому, что инфицирование происходит гораздо чаще.
Особенно последствия сказываются на состоянии органов детородной системы. Вирусы подрывают иммунитет, обостряются имеющиеся ранее хронические заболевания.
Вторая опасность ИППП заключается в том, что она протекает практически бессимптомно до того момента, пока по каким-либо причинам не ослабнет иммунитет. Такое происходит у женщин в период беременности, когда организм наиболее уязвим, либо при обострении хронического заболевания. Т.о. согласно сфере, которую затрагивают осложнения, последствия ИППП бывают:
- Урогенитальные. У женщины больше всего страдают придатки, матка и яичники. Инфекции попадают на слизистую поверхность внутренних детородных органов и вызывают воспаление, последствием которого являются спайки (разрастание соединительной ткани, соединяющие стенки и близлежащие органы между собой), рубцы (ороговение слизистой поверхности). Изменяется месячный цикл, матка теряет способность к имплантации эмбриона, и наступает бесплодие.
- Экстрагенитальные. Инфекция поражает хрящевую и костную ткань, слизистую поверхность глаз, носоглотки, лёгких, желудка, печени. Воспаление мозга чревато летальным исходом.
- Патологии беременности. Скрытые инфекции на ранних сроках приводят к замершей беременности или выкидышу, на поздних сроках — к преждевременным родам или рождению малыша с патологиями развития.
Осложнения после перенесённой ИППП в зависимости от заболевания
Инфекции, передающиеся половым путём, делятся в зависимости от типа возбудителя на виды, каждый из которых имеет различные негативные последствия на организм.
Бактериальные ИППП
По распространённости они занимают первое место, ежегодно ими заражаются 500 тысяч человек.
Сифилис
Сифилис наносит удар прежде всего по слизистым тканям организма. Женщина наблюдает на половых губах ярко-розовые пятна, которые при осмотре врач обнаруживает во влагалище и на шейке матки. Если на этой стадии не остановить развитие заболевания, проявятся более серьёзные осложнения. Бактерия разрушает мелкие капилляры, затем переходит на кровеносные сосуды и лимфоузлы.
Наибольшую опасность инфекция представляет для будущего ребёнка. В 25% случаев у беременной случаются естественные выкидыши, а рождённый ребёнок будет страдать различными патологиями. Даже при лечении инфекции в 20% случаев малыши имеют врождённые аномалии развития, а у нелеченных женщин эта цифра достигает 89%.
У новорождённого спустя несколько дней появляется сифилитический насморк — кровянисто-гнойные выделения, затрудняющие дыхание. На ладонях и подошвах, а также на тельце появляются пузырьки с серозной жидкостью внутри. кожу поражает диффузная клеточная инфильтрация — утолщение кожи.
У новорождённого лицо неподвижное, как в маске, подошвы и ладони теряют свою эластичность. На внутренней поверхности щёк и нёбе наблюдаются язвочки. Сифилис поражает кости ребёнка. Кости черепа деформируются, нос заостряется. У новорождённого часто диагностируют цирроз печени, почки не могут нормально функционировать. Заболеванию сопутствует слепота и глухота малыша. В большинстве случаев такие дети умирают в возрасте до 1 года.
По степени развития сифилис бывает первичным, вторичным и третичным. Осложнениями первичного периода, который длится 1-3 года, является присоединение дополнительной инфекции — трихомониаза, кандидоза.
Осложнениями второй стадии сифилиса (он длится 5 лет) являются:
- появление язв внутри полости рта, на дёснах;
- алопеция — очаговое выпадение волос на голове и лице;
- печень увеличивается и уплотняется, развивается желтуха;
- паренхима почек разрушается, в моче выпадает белок и эритроциты;
- снижается кислотность желудка, пища плохо переваривается;
- страдают суставы, мучают ночные боли в конечностях.
Третичный период в наши дни встречается крайне редко, в основном среди лиц, ведущих аморальный образ жизни. Изменения этой стадии являются необратимыми. К ним относятся:
- наступает глухота, атрофируется зрительный нерв;
- расширение бронхов затрудняет дыхание;
- СОЭ увеличивается, а свёртываемость крови замедляется;
- из-за поражения костей нос становится седловидным, а затем хрящи полностью разрушаются;
- поражается миокард, имеются проблемы с сердцем;
- из-за поражения слизистой ткани поражается ЖКТ, пациентка значительно теряет в весе.
Осложнения со стороны ЦНМ наблюдаются на всех стадиях заболевания, потому что с момента проникновения в организм трепонема добирается до нервной системы за несколько дней. Всё начинается с головных болей, бессонницы, снижения мыслительной активности. Затем наблюдается неспособность контролировать физиологические потребности. В худшем случае диагностируется менингит, миненгомиелит, поражение черепных нервов.
Гонорея
Гонорея или триппер — второе по распространённости заболевание ИППП после хламидиоза. В 98% случаев инфекция передаётся половым путём, причём как генитальным, так и оральным или анальным.
Если вовремя начать лечение, то осложнения не возникнут. Возбудителями инфекции являются бактерии гонококки, которые при хронической форме заболевания распространяются на соседние органы. У женщин гонококки попадают в организм через влагалище, а затем инфекция переходит по восходящей на матку, придатки и яичники.
Осложнения гонореи у представительниц прекрасного пола начинаются с гонорейного вульвита. Обычно такие последствия выявляются у девушек моложе 20 лет, потому что преддверие влагалища у них не имеет плотного ороговевшего поверхностного слоя эпителиальных клеток. Вульва молодых девушек имеет рыхлый эпителиальный покров, наиболее благоприятный для жизнедеятельности гонококков. Однако главная неприятность состоит в том, что источник инфекции находится на шейке матки или в уретре.
У 20% женщин, больных гонореей, диагностируют поражение бартолиниевых желез, отвечающих за производство смазки, защищающей влагалище от микроорганизмов во время полового акта. Женщину мучают гнойные выделения с высоким содержанием лейкоцитов, указывающих на воспаление. Эти выделения провоцируют гонорейный вульвит, который может перерасти в вагинит или цервицит — гнойное поражение цервикального канала. Самое безобидное последствие этого заболевания — эрозия шейки матки.
Опасность гонореи заключается в том, что, в отличие от других возбудителей, гонококковая инфекция развивается вяло, без каких-либо острых проявлений (повышенной температуры, сильных болей и т.п.). Инфекция провоцирует развитие цистита — воспаления мочевого пузыря, а также переходит вверх на детородные органы (матку, придатки).
Если инфекция переходит на слизистые поверхности фаллопиевых труб, у женщины развивается сальпингоофорит. Этот воспалительный процесс завершается рубцеванием тканей придатков и яичников. Инфекция не проявляет себя слишком выражено, по симптомам неприятные ощущения схожи с лёгким сальпингитом (воспалением придатков), а выделения напоминают обычную молочницу. Однако гонорейный сальпингоофорит имеет гораздо более печальные последствия: в результате спаечного процесса в маточных трубах происходит полное перекрытие просвета трубы или образование гидросальпинкса — капсулы из слизистой ткани придатка, наполненной серозной жидкостью. Рубцы на внутренней поверхности фаллопиевой трубы ведут к потере перистальтики. Всё в совокупности делает невозможным оплодотворённой яйцеклетке достигнуть матки.
Структурные изменения в тканях яичника вызывают гормональную дисфункцию, яйцеклетка полноценно не развивается. Как итог — нормальной овуляции не происходит, а имеющаяся яйцеклетка недоразвита и не способна к оплодотворению.
Гонококковая инфекция чаще всего приводит к осложнениям в детородной сфере и является причиной бесплодия у женщин.
Трихомониаз
Это бактериальная инфекция, передающаяся половым путём, возбудителем которой является вагинальная трихомонада.
Женщины страдают недугом в 10 раз чаще мужчин из-за короткого мочеиспускательного канала, через который трихомонада проникает в организм. Трихомониаз поражает в первую очередь слизистые стенки влагалища, поэтому они теряют защитные функции, увеличивая возможность другим инфекциям проникать в организм. Заболевание наносит серьёзный удар по фертильной способности женщины. К осложнениям трихомониаза относятся:
- воспаление фаллопиевых труб с последующим рубцеванием слизистых тканей и спаечными процессами;
- воспаление матки, приводящее в ранним выкидышам;
- преждевременные роды;
- замедленное развитие плода, рождение недоношенного ребёнка;
- подверженность другим инфекциям и вирусам (хламидиоз, ВПЧ);
- развивается рак шейки матки.
Трихомониаз относится к скрытым инфекциям. Часто заболевание провоцируется снижением иммунитета во время беременности. Вот почему при планировании беременности скрининг на трихомонады является обязательным. Сам по себе возбудитель не может преодолеть барьер плацентарной оболочки, но в совокупности с другими инфекциями способен вызвать хориоамнионит — воспаление околоплодной оболочки.
Повреждение приводит к рождению малыша раньше положенного срока с маленьким весом. При прохождении новорожденного по родовым путям инфекция попадает на слизистые оболочки ребёнка, поражая глаза, слуховые каналы и пр. После родов заражённые трихомонадами женщины страдают эндометритом — воспалением слизистой поверхности матки.
Вирусные половые инфекции
Вирусные ИПППП лечатся гораздо сложнее бактериальных инфекций и имеют более серьёзные последствия и осложнения. Вирус проникает внутрь клетки, изменяя её ДНК. На сегодняшний день полностью устранить вирус невозможно, но при грамотном лечении удаётся купировать вызванное вирусом заболевание.
Вирус папилломы человека. Опасность заключается в том, что некоторые штаммы вируса являются онкогенными. В 99,9% случаев причиной рака шейки матки является ВПЧ. Не все разновидности вируса онкогенны. У 75% пациенток он исчезает самостоятельно безо всяких последствий. Среди остальных 25% женщин, у которых обнаруживается ВПЧ, 5% страдает выраженными изменениями на шейке матки (дисплазия), а у 20% развивается рак шейки матки.
Большую опасность представляют генитальные кондиломы, которые поражают не только наружные половые органы. Они покрывают слизистую поверхность уретры, влагалища, матки, придатков. Их необходимо удалять, но после удаления устаревшими методами — скальпелем или прижиганием — образуются рубцы, а также возможны рецидивы. Удаление иногда вызывает кровотечения, а через ранку легко проникает любая инфекция.
Наибольшую опасность для женщин представляют штаммы 16, 18, 31, 33, 35, 39, 45, 52, 58, 59 и 67. Такие папилломы склонны перерождаться в онкологические новообразования. Помимо детородных органов, в 10% случаев ВПЧ вызывает рак печени, гортани, носоглотки, лёгких, желудка.
Цитомегаловирус
Это вирус, относящийся к семейству герпеса. Передаётся не только во время незащищённого полового акта, но и при обычном поцелуе. В большинстве своём вирус совершенно никак себя не проявляет на протяжении всей жизни. Пусковым механизмом для его развития служит снижение иммунитета.
Такое случается во время беременности, поэтому для женщины цитомегаловирус особенно опасен. Он подавляет иммунитет, снижает защитные силы организма, провоцируя обострение хронических заболеваний, зависимых от состояния флоры (гастрит, тонзиллит, молочница). В возрасте после 40 лет инфекция значительно повышает риск развития рака груди у женщин.
Особую опасность вирус представляет на ранних сроках беременности, когда плод не защищён плацентой. Вирус беспрепятственно передаётся будущему ребёнка, провоцируя различные пороки развития. Чаще всего цитомегаловирус на ранних сроках приводит к самопроизвольному выкидышу либо замиранию беременности.
Генитальный герпес
Это заболевание является усложнённой разновидностью простого герпеса, вирус которого присутствует у 90% жителей планеты. Проявления локализуются в области гениталий, но часто заболевание никак себя не проявляет. Опасность состоит в том, что женщины подвержены вирусу в 2 раза сильнее мужчин. Около 25% беременных заражены генитальным герпесом. По этой причине у женщин случаются выкидыши, замершие беременности, тяжёлые патологии плода. В 90% случаев только скрининг выявляет этот опасный вирус, потому что болезнь протекает бессимптомно.
Генитальный герпес пагубно сказывается на плоде. у малышей, матери которых были инфицированы, поражается кожа, глаза и рот. Некоторые малыши рождаются с энцефалитом (воспалением головного мозга), у 30% он проявляется в течение первых 2-3 недель после рождения. Половина новорождённых умирает до года, у 7% малышей наблюдаются нарушения со стороны ЦНС (детский церебральный паралич).
У небеременных женщин при снижении иммунитета генитальный герпес приводит к следующему:
- Высыхает слизистая поверхность влагалища, что делает половой акт без искусственной смазки невозможным;
- На иссушенных половых губах появляются микротрещинки, через которые в организм легко проникает инфекция;
- Герпес появляется на губе, коже вокруг анального отверстия, внутренней поверхности бёдер;
- Поражаются периферические нервы и развивается невралгия, для которой характерны сильные боли в разных частях тела;
- В запущенной форме герпес поражает матку, придатки, мочевой пузырь, на поверхности которых появляются некротические язвы, склонные перерождаться в злокачественную форму;
Грибковые инфекции
В организме, помимо полезной микрофлоры, присутствует условно-патогенная, которая при нормальном состоянии иммунитета никак себя не проявляет. В случае переохлаждения, стрессов, различных заболеваний иммунитет даёт сбой, и тогда грибки начинают активно размножаться.
Кандидоз (молочница)
Это инфекция, вызванная грибком кандида. Заболевание очень распространено среди женщин, каждая из которых хотя бы раз в жизни имела рецидив молочницы.
Не столько страшна молочница, как её запущенная форма. спутником острой формы кандидоза является эрозия шейки матки. Сама о себе она не склонна перерождаться в дисплазию, но является питательной средой для других инфекций.
Запущенная инфекция переходит по влагалищу в мочевой пузырь, провоцируя острый цистит. Сочетание эрозии и цистита несовместимы с беременностью, которая на этом фоне не наступает у вполне здоровой пары.
Острая форма молочницы создают агрессивную среду во влагалище, и сперматозоиды погибают, не доходя до цервикального канала. У беременных, которые не лечат кандидоз, возможны проблемы с развитием плода на поздних сроках.
- Существуют ли другие специфические проявления инфекций?

- Пожалуй, самыми характерными симптомами ЗППП являются неприятные ощущения и боли при половом контакте, зуд, жжение, боли и дискомфорт внизу живота, а также появление патологических выделений. Отличить патологические выделения от нормальных можно по запаху (он становится резким, неприятным) и по цвету (желтые, серые, зеленоватые или коричневатые выделения могут указывать на наличие инфекции). А вот объем выделений сам по себе не говорит о наличии проблем: у девушек и женщин с избытком эстрогенов выделения могут быть достаточно обильными, что является вариантом нормы и не требует лечения. Также физиологические выделения могут появляться во время овуляции. Однако если появление выделений сопровождается чувством дискомфорта, зуда или жжения, женщине следует обратиться к врачу вне зависимости от фазы цикла и других сопутствующих обстоятельств.
Сдавать анализы на ЗППП в идеале должны оба партнера: встречаются случаи, когда женщина обращается к гинекологу с характерными жалобами, в ее анализах возбудителей ЗППП обнаружить не удается, а вот результаты анализов партнера указывают на наличие проблем. В любом случае, если инфекция выявлена у одного из партнеров, лечиться должны оба — только так можно предотвратить повторное заражение.
В нашей клинике можно сдать анализы на выявление инфекций: мазок исследуется лабораторией методом ПЦР — это самый чувствительный метод обнаружения возбудителя, также сдается кровь на TORCH-инфекции, и мазок на бакпосев с чувствительностью к антибиотикам.
Не выявленная вовремя инфекция приводит к развитию осложнений: воспаления придатков (аднекситов и сальпингоофоритов), тогда к симптомам ЗППП добавятся лихорадка, слабость и общее недомогание.
Бывает и наоборот: у пациентки на протяжении многих месяцев и даже лет присутствует та или иная инфекция, а женщина даже не догадывается об этом. Для ЗППП с хроническим течением в принципе характерна смазанная симптоматика: объем выделений может быть совсем небольшим, а их цвет и запах — практически нормальными. Многие женщины не обращают внимания на эти симптомы, а воспалительный процесс поднимается выше и затрагивает уже матку, яичники и маточные трубы. Женщины обращаются за помощью специалиста только тогда, когда инфекция уже спровоцировала развитие серьезных осложнений.
- Каких например?
- Многие инфекции, передающиеся половым путем, особенно хламидийная, могут приводить к формированию спаечного процесса в малом тазу. Спайки, в свою очередь, становятся причиной хронических болей внизу живота, бесплодия. Более того, если беременность наступила, и у женщины имеются такие инфекции, как уреаплазма или микоплазма (а также некоторые другие), они могут спровоцировать выкидыш, или преждевременные роды.
Спаечный процесс, вызванный воспалением, может быть настолько серьезным, что пациентке понадобится хирургическое вмешательство, а под влиянием инфекции в трубах и яичниках могут возникать кисты и другие новообразования, нарушающие нормальное функционирование женской репродуктивной системы.
- Существуют ли методы профилактики ЗППП?
- Существуют, но ни один метод профилактики не дает 100% гарантии. Например, презерватив может порваться, не говоря уж о том, что многие мужчины предпочитают надевать его только на время эякуляции. Но даже если презерватив используется правильно, он предотвращает контакта с кожей и не сводит риск заражения к нулю.
В нашей клинике проводится медикаментозная профилактика ЗППП. Для этого нужно обратиться к нам не позже, чем через 3-7 дней после незащищенного полового акта, чтобы провести антибиотикотерапию и уменьшить тем самым риск развития заболевания.
- А что делать, если профилактика не помогла и заражение произошло?
- Во-первых, пациентка должна сдать все необходимые анализы. Для выявления возбудителей ЗППП проводится высокочувствительная ПЦР-диагностика, а для определения чувствительности к антибиотикам — классический посев микрофлоры. Также мы делаем анализы на вирус папилломы человека (ВПЧ) всех типов и на цитомегаловирус. При неосложненной форме заболевания этих анализов достаточно для назначения оптимального лечения.
- Как проходит лечение?
- Это зависит от разновидности инфекции и течения болезни. Если у пациентки выявлена, например, неосложненная форма воспалительного процесса, обусловленного одной-единственной инфекцией (уреаплазма, микоплазма, гарднерелла), мы просто назначаем ряд препаратов в форме таблеток и свечей, которые женщина может принимать дома. Через две недели после окончания курса лечения пациентка приходит на контрольный анализ.
Если же у женщины выявлено сразу несколько инфекций, в том числе — ВПЧ, лечение проводится в условиях амбулатории нашей клиники. Пациентка приходит на уколы, капельницы и физиопроцедуры — лазерную терапию и санацию влагалища. Через две недели после окончания курса лечения мы, разумеется, проводим контрольные анализы.

Разлад в отношениях, разрушенная семья, обострение хронических заболеваний, стойкое бесплодие – далеко не весь перечень проблем, возникающих в жизни женщины после заражения гонореей. Половые инфекции – это не только медицинская, но и социальная проблема, а гонорея на протяжении многих лет и даже столетий сохраняет лидерство по распространенности во всем мире среди заболеваний, передающихся половым путем.
Что такое гонорея
Возбудитель гонореи – грамотрицательные бактерии Neisseria gonorrhoeae из группы чрезвычайно заразных микроорганизмов – диплококков (рис. 1).
Рисунок 1. Возбудитель гонореи – Neisseria gonorrhoeae. Свое название бактерия получила от имени немецкого врача Альберта Нейссера, открывшего гонококки и длительное время изучавшего природу и осложнения заболевания. Источник: Shutterstock/Fotodom
Гонококки паразитируют в естественных условиях только в человеческом организме. Они отличаются способностью к жизнедеятельности внутри различных клеток: лейкоцитов, клеток эпителия и даже внутри простейших, например, трихомонад. Их жизненный цикл начинается при попадании на слизистую оболочку влагалища, ротовой полости, прямой кишки. Инфекция вызывает гнойное воспаление слизистых.
Ошибочно думать, что заболеть можно только вследствие беспорядочной половой жизни. Гонорея очень широко распространена. По данным медицинской статистики, в мире ежегодно диагностируется более 60 млн случаев заболевания гонореей.
Опасность заболевания связана с тем, что носитель инфекции может не подозревать о том, что он заражен. Особенно это касается женщин, у которых в половине наблюдений гонорея протекает бессимптомно. У мужчин бессимптомное течение гонореи наблюдают приблизительно у 20% заболевших. Часто хроническую форму гонореи диагностируют у женщин уже при обращении к врачу с симптомами других патологий, развившихся вследствие инфицирования гонококком. У мужчин бессимптомная форма встречается лишь в 10% наблюдений.
Половой контакт с человеком, не подозревающим о своей болезни или со смазанными симптомами, - наиболее частая причина заражения.
Пути заражения
Как и любое другое венерическое заболевание, гонорея передается в подавляющем большинстве наблюдений при незащищенных половых контактах . Н ельзя игнорировать и риски инфицирования в бытовых условиях.
Половой путь
Само название группы заболеваний, к которым относится и гонорея, говорит само за себя: основная их причина – секс с инфицированным партнером. На долю интимных контактов приходится 99% заражений и у мужчин, и у женщин. Незащищенный секс с носителем инфекции далеко не всегда ведет к болезни, но у женщины вероятность заболеть после такой интимной встречи гораздо выше, чем у мужчин.
Контагиозность гонореи, т.е. способность гонококков передаваться от одного человека другому, составляет у женщин 50-70%, т.е. больше половины из них при половом акте с больным партнером гарантированно будут инфицированы. У мужчин этот показатель несколько ниже – 25-50%.
Важно! Нельзя питать иллюзии о возможности заражения только при традиционном вагинальном половом акте. Оральный или анальный секс тоже открою т путь бактериям. В некоторых случаях наблюдается полиорганное инфицирование. Гонококки попадают в организм партнера не только при полноценном сексе, закончившемся семяизвержением, но и во время интимных ласк.
Кто в группе риска?
Среди факторов риска заражения гонореей:
- беспечность при выборе партнера,
- пренебрежение элементарными средствами защиты (секс без использования презерватива),
- наличие других венерических заболеваний или ВИЧ,
- асоциальный образ жизни, занятие проституцией,
- для мужчин - секс с мужчинами.
Врачи рекомендуют регулярно, раз в год, проходить обследование на выявление гонореи, если вы сексуально активная женщина в возрасте старше 15 лет, сменяющая половых партнеров (рис. 2). Соблюдение осторожности при половых контактах и обязательное использование презерватива должно быть в приоритете у каждой женщины, и из этого правила не должно быть исключений.
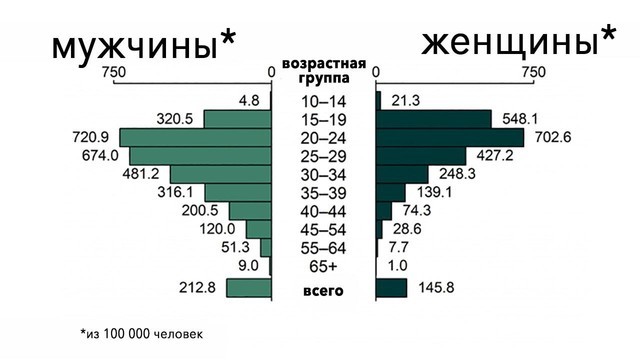
Рисунок 2. Заболеваемость гонореей в США в 2018 году, распределение по полу и возрасту. Источник
Бытовой путь
Инфицирование гонореей в быту в медицинской практике встречается гораздо реже, поскольку гонококки быстро погибают во внешней среде и неустойчивы к физическому и химическому воздействию.
Основная причина бытового заражения – несоблюдение элементарных правил личной гигиены. Инфекция может попасть в организм при использовании полотенец и мочалок, которыми мылся и вытирался больной человек, ношение чужого нижнего белья и т.д. В силу анатомических особенностей строения наружных половых органов, девочки заболевают бытовой гонореей значительно чаще мальчиков.
Фактором риска заражения новорожденного ребенка является прохождение по родовым путям инфицированной матери во время естественных родов. Случаев внутриутробного заражения в клинической практике не выявлено. У новорожденных гонококки чаще всего поражают глаза, вызывая воспаление конъюнктивы (гонобленнорею). В профилактических целях сразу после родов глаза ребенка промываются альбуцидом или 1% раствором нитрата серебра.
Гонобленнорею часто диагностирую и у взрослых женщин с латентной или слабо выраженной формой гонореи. Инфекция попадает на конъюнктиву через полотенце, используемое для интимной гигиены, или через руки.
Виды гонореи
Классифицируют гонорею по разным критериям. В зависимости от давности заражения и формы протекания, гонорею делят на:
- острую – с момента заражения до появления симптомов прошло не больше двух месяцев, сомнений в попадании в организм инфекционного агента нет, идет активный воспалительный процесс с обильными выделениями;
- хроническую – инфицирование произошло достаточно давно, симптомы проявляются периодически и выражены незначительно;
- скрытую – женщина не подозревает о заражении, а небольшое недомогание связывает с менструальным циклом, усталостью, наличием других заболеваний, например, молочницей и другими причинами.
Формы гонореи различаются выраженностью симптоматики, характером течения, особенностями диагностики и подходами к лечению.
Острая форма всегда проявляется после окончания инкубационного периода только у мужчин. У женщин в половине наблюдений она может протекать в виде легкого недомогания с незначительными выделениями и некоторым дискомфортом во время мочеиспускания или полового акта.
Но может быть и совсем другая ситуация: женщина вдруг замечает, что у нее появились заметные выделения необычного цвета, визиты в туалет стали мучительными, ей трудно даже дотронуться до промежности, она чувствует, что ткани влагалища воспалились и отекли.
В этом случае медлить нельзя. Чем раньше она обратиться к врачу, тем больше вероятность, что инфекция будет быстро и бесследно побеждена.
К сожалению, женщины иногдачрезмерно легкомысленны в отношении своего здоровья. Заметив незначительные выделения или почувствовав недомогание, они не спешат к врачу, надеясь, что все пройдет само собой. Но возбудитель инфекции никуда не исчезнет из организма, он будет захватывать все новые и новые цели, нанося ущерб всей репродуктивной системе.
О хронической гонорее говорят после двух месяцев с момента заражения. Иногда она обнаруживается случайно при исследовании состояния влагалища и шейки матки. За это время у женщины часто появляются симптомы других патологий, причина которых связана с живущими в организме гонококками.
Заболевания, возникшие на фоне хронической гонореи, могут привести к самым печальным последствиям.
По локализации различают:
- генитальную гонорею – инфекция поражает слизистые оболочки внутренних и наружных половых органов (влагалище, шейку матки, половые губы и т.д.);
- экстрагенитальные, когда при оральном, анальном сексе или в результате прорыва гнойного абсцесса возбудитель проникает в ротовую полость, глотку, прямую кишку, мочевой пузырь и другие органы.
Также по признаку локализации дифференцируют гонорею нижних мочевыводящих путей (уретрит) и восходящую, когда воспалительный процесс затрагивает органы малого таза (цистит).
Гонорейный уретрит. Самая распространенная разновидность женской гонореи. Выраженные симптомы данной формы отсутствуют практически у половины женщин, а у остальных они схожи с признаками заболевания у мужчин. Основные жалобы связаны с болезненным мочеиспусканием.
- Вестибулит – гонококковое поражение вестибулярных желез, расположенных в области входа во влагалище.
- Бартолинит – полное или частичное инфицирование гонококками больших вестибулярных желез.
- Эндоцервицит – воспалительный процесс локализуется на слизистой оболочке шейки матки, часто сопровождается эрозией.
- Гонорейный вагинит (кольпит) – воспаление влагалищного эпителия. Встречается достаточно редко, в основном у женщин в период менопаузы и в период беременности.
- Гонорейный эндометрит – развивается при попадании гноя в полость матки, сопровождается сукровичными или гнойными выделениями и болями внизу живота.
- Гонококковый сальпингит и сальпингоофорит – воспалительный процесс в яичниках и фаллопиевых трубах, последствием которого часто становится образование спаек.
- Пельвиоперитонит. При попадании возбудителя гонореи на брюшину малого таза начинается активное воспаление с повышением температуры, сильной болью внизу живота и проблемами со стороны органов пищеварения.
Все клинические разновидности гонореи могут протекать как в острой, так и в хронической форме с периодическими обострениями или без выраженных симптомов патологии.
Чем гонорея опасна для женщин
Если гонорею не лечить, инфекция может поразить различные органы заболевшего . Так, д лительный воспалительный процесс в яичниках и полости матки может привести к образованию спаек в маточных трубах и их непроходимости и последующему стойкому бесплодию.
Некоторые из осложнений воспалительных заболеваний органов малого таза:
- Образование рубцовой ткани, в результате чего блокируются маточные трубы - яйцеклетка не может по ним пройти, и беременность не наступает;
- Внематочная беременность (беременность вне матки, тяжелое осложнение, которое может привести к смертельному исходу, требует срочной медицинской помощи);
- Длительные боли в области таза и живота.
- В редких случаях недолеченная гонорея может распространиться на кровь или суставы, что опасно для жизни.
Опасность во время беременности
Инфекция, попавшая в матку на начальном сроке беременности, может спровоцировать выкидыш. Среди других осложнений: преждевременный разрыв плодных оболочек и преждевременные роды. Младенец заражается гонореей от инфицированной матери при родах примерно в 30-50% наблюдений. Иногда это приводит к полной слепоте ребенка – чаще всего инфекция поражает глаза (рис. 3).
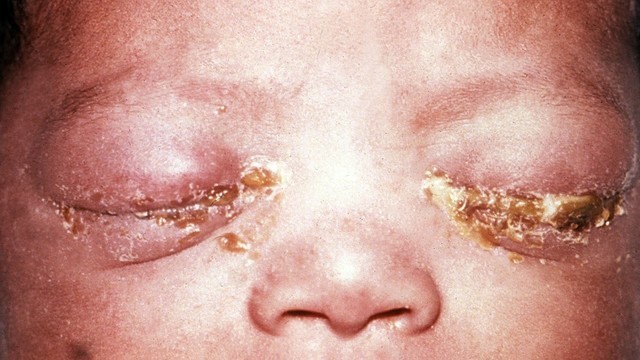
Рисунок. Гонококковая инфекция у ребенка. Источник: CDC/J. Pledger
Симптомы
Основное отличие женской гонореи от мужской заключается в том, что почти у половины пациенток признаки заболевания выражены слабо или остаются вообще незамеченными. Диагноз выясняется при обращении к врачу с жалобами, характерными для других воспалительных патологий мочеполовой системы.
Жалобы пациенток в основном связаны с болезненным мочеиспусканием, выделениями зеленого или желтого цвета, дискомфортом во время интимной близости, боли внизу живота, нарушение менструального цикла.
Инкубационный период
Первые признаки инфицирования у женщин появляются через 3-5 дней после попадания бактерий в организм, но на длительность инкубационного периода влияет ряд факторов.
Например, если одновременно с гонококками произошло также заражение другой патогенной микрофлорой, первые симптомы могут появиться только через две недели, а иногда и через месяц. За время инкубационного периода возбудитель проникает из слизистого слоя в подслизистый и далее в лимфатическую систему.
Период инкубации увеличивается, если женщина на момент принимала антибактериальные препараты. В этом случае активность возбудителя гонореи может быть подавлена, и заболевание будет протекать в бессимптомной форме.
Клинические проявления
Симптоматика гонореи различается в зависимости от локализации воспаления и формы заболевания.
Если же болезнь проявилась сразу после окончания инкубационного периода, то к наиболее общим симптомам гонококкового поражения относят:
- обильные гнойные или гнойно-слизистые выделения из влагалища;
- неприятные ощущения, зуд в области наружных половых органов и влагалища;
- болезненное мочеиспускание;
- гиперемия и отечность в области половых губ.
Эти симптомы характерны при попадании инфекции во влагалище.
При инфицировании ротовой полости развивается гонококковая ангина, симптомы которой – повышенная температура, боль в горле и гнойный налет на миндалинах.
Если гонококки проникли в прямую кишку, то пациентки жалуются на острую боль при дефекации и гнойные выделения из ануса.
При переходе заболевания в хроническую форму его симптомы сохраняются, но становятся менее заметными, проявляясь только в период обострения. Активизировать процесс могут:
- сексуальный контакт;
- менструация;
- употребление острых приправ и спиртных напитков;
- переохлаждение.
В период ремиссии симптомы патологии практически незаметны, женщина считает себя здоровой. Поскольку никаких внешних проявлений болезни нет, она может легко согласиться на незащищенный секс, заразив ничего не подозревающего партнера.
Диагностика
Диагностический алгоритм при подозрении на гонококковую инфекцию разработан давно и успешно применяется на практике.
Первый и обязательный этап диагностики – сбор анамнеза, внешний осмотр половых органов и исследование шейки матки при помощи гинекологического зеркала. К объективным признакам гонореи, которые врач может увидеть во время осмотра даже при отсутствии выраженных симптомов, относятся:
- отек и покраснение в области мочеиспускательного канала, закупорка желез;
- гнойные выделения с примесью слизи из уретры и влагалища;
- воспаление стенок влагалища;
- отечность и изъязвление цервикального канала;
- отек и гиперемия шейки матки и ряд других признаков гнойного воспаления слизистых оболочек.
После первичного осмотра врач назначает необходимые анализы и тесты.
- Диагностические мероприятия включают комплекс обязательных процедур:
- сбор анамнеза и осмотр половых органов ;
- бактериоскопия – анализ мазка для определения возбудителя;
- бакпосев – помещение биоматериала в специальную питательную среду.
Важно! В запущенных случаях при многократных курсах антибактериальной терапии для определения наличия в организме гонококков назначается провокационный тест: уретру или влагалище обрабатывают раствором азотнокислого серебра. Если инфекция не полностью побеждена в процессе лечения, после провокации гонококки выходят на слизистые оболочки мочеполового тракта и легко обнаруживаются в мазке.
В современных лабораториях широко используется метод ПЦР-диагностики, позволяющий выделить из любого биоматериала ДНК возбудителя инфекции. ПЦР используется при наличии сомнений в наличии именно гонококка, поскольку эти бактерии очень чувствительны к воздействию внешней среды и легко меняют свои культуральные и морфологические признаки.
К проведению теста на гонорею следует правильно подготовиться:
- исключить половые контакты за 24 часа до исследования,
- не мочиться сразу перед исследованием,
- не принимать антибиотики как минимум 14 дней,
- не использовать вагинальные свечи и другие местные лекарства за 48 часов.
Сдавать анализ во время месячных нельзя.
Лечение гонореи у женщин
В основе лечения гонореи лежит антибактериальная терапия. Она проводится комплексно и включает прием лекарственных средств для защиты печени, пробиотиков для сохранения нормальной микрофлоры влагалища, противогрибковых и общеукрепляющих препаратов.
Лечение должны пройти все половые партнеры! В период прохождения курса терапии под полный запрет попадают любые алкогольные напитки и половые контакты. Снова заниматься сексом можно через 7 дней после завершения лечения. Помните, что гонореей можно заразиться повторно, если вступить в близость с инфицированным человеком.
Важно! При подозрении на гонорею и при подтвержденном диагнозе исключено любое самолечение, даже самыми разрекламированными средствами! Гонококки могут быть резистентными к некоторым антибиотикам. Симптомы инфекции могут практически исчезнуть, но болезнь не уйдет, а перейдет в хроническую форму.
Разработка схемы лечения и выбор антибиотиков находятся в компетенции лечащего врача. Компоненты терапевтического комплекса подбираются строго индивидуально в зависимости от характера заболевания и его формы.
При отсутствии эффекта от консервативного лечения и нарастании клинической картины острого воспаления назначают хирургическое вмешательство для вскрытия и санации гнойного очага. Такая операция проводится методом лапароскопии. Если же произошло дренирование (и злитие) содержимого гнойного очага в полость малого таза, выполняют экстренную полостную операцию – санацию и дренирование брюшной полости. При перитоните резко возрастает риск необходимости удаления придатков.
У беременных гонорею лечат с использованием препаратов группы цефалоспоринов, они безопасны и для матери, и для плода. Обычно это 1 доза лекарства. Начать терапию можно на любом сроке. Отказ от лечения чреват серьезными последствиями вплоть до прерывания беременности.
Профилактика
Главный принцип профилактики гонореи – исключить незащищенные половые контакты. Минимизировать риск заражения поможет нормализация половой жизни, отказ от секса со случайными партнерами, регулярного употребления алкоголя.
Заключение
Итак, женская гонорея – коварное и опасное заболевание, причиной которого чаще всего является легкомыслие и пренебрежение элементарными правилами защиты. Не верьте широко распространяемым мифам о том, что сейчас эта проблема решается одним уколом и не стесняйтесь обратиться к специалисту, если есть хоть малейшее подозрение на вероятное инфицирование, даже если отсутствуют симптомы.
Гонорея может коснуться любого человека, ведущего активную сексуальную жизнь. От гонококковой инфекции не застрахованы люди всех социальных групп. Возбудитель легко приспосабливается к окружающей среде и устойчив к антибиотикам, поэтому болезнь может перейти в хроническую форму и стать причиной различных осложнений, в том числе бесплодия.
Что такое гонорея?
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Пути заражения
Гонорея относится к венерическим болезням, она передается от человека к человеку при незащищенном половом акте: при контакте с пораженными бактерией участками (половыми органами, анусом, ртом).
Важно! Бактерия находится не в семенной или влагалищной жидкостях, а непосредственно на поверхности половых органов. Прерванный половой акт не уменьшает и не исключает риск заражения гонореей.
Инфекция может проникнуть в прямую кишку при анальном половом акте, а в горло – при оральном. Через ротовую полость больного гонореей человека бактерия может передаться его здоровому партнеру.
У новорожденных гонорею обнаруживают, если бактерия находилась в организме матери во время родов. Заражение происходит при контакте ребенка с фаллопиевыми трубами и маткой. Причем бактерия чаще всего поражает глаза новорожденных, вызывая гонорейный конъюнктивит (бленнорею).
Так как бактерия не способна существовать вне тела человека (то есть вне клетки-хозяина), заразиться триппером в общественных местах, бассейнах и туалетах нельзя. Гонорея также не передается воздушно-капельным путем.
Передается ли гонорея через полотенца или посуду?
Очень редки случаи, когда бактерия передается через полотенце. Для этого зараженный человек должен использовать полотенце на слизистой, пораженной бактерией. Затем здоровый человек должен перенести выделения с полотенца на свою слизистую. С учетом того, что бактерия вне тела человека быстро погибает, проделать это нужно быстро. Получается, заразиться через полотенце можно, только если делать это нарочно. Поэтому врачи говорят, что заражение через полотенца, посуду и столовые приборы не происходит.
Кто в группе риска?
В группе риска заражения гонореей – люди, практикующие незащищенный секс (без использования презерватива):
- работники сферы интимных услуг и их клиенты;
- люди, практикующие однополые незащищенные половые контакты (мужчины, которые занимаются сексом с мужчинами, и женщины, которые вступают в половой акт с женщинами);
- люди, часто меняющие половых партнеров.
Заболеть гонореей можно повторно, если иметь контакты с больным человеком. Риск заражения увеличивается при наличии других заболеваний, передающихся половым путем (хламидиоза, сифилиса и т. д.).
Виды заболевания, классификация
Гонорея может затрагивать не только органы мочеполовой системы, хотя урогенитальная инфекция наиболее распространена. Различают:
- Урогенитальную инфекцию: у мужчин воспаление происходит в половом члене, мошонке, простате, у женщин – в шейке матки, влагалище и органах малого таза (рис. 1).
- Гонорею прямой кишки: попадание бактерии в организм происходит при анальном сексе. Симптомами являются зуд, кровотечение, нарушения дефекации (запор, понос).
- Гонококковые инфекции глотки (гонококковый фарингит): причина – оральный секс. Симптомы могут отсутствовать, но инфекция может привести к ангине.
- Диссеминированную гонорейную инфекцию (синдром артрита-дерматита): инфекция поражает кожу и суставы. На коже появляются красные пятна, суставы отекают. Одной из разновидностей инфекции является гонорейный септический артрит.
- Гонорейный конъюнктивит (бленнорея): случается при попадании зараженной бактерией жидкости в глаза. В результате – отек и покраснение.
- Синдром Фитца-Хью-Куртиса (венерический перигепатит): воспаление тазовой области и печени, сопровождается болью в правой верхней части живота с тошнотой, рвотой и температурой.
Симптомы гонореи
Течение болезни может быть абсолютно незаметным для зараженного человека.
Первые признаки заболевания
Первые симптомы гонореи могут проявить себя только через 2 недели или несколько месяцев после незащищенного полового акта с инфицированным партнером. Иногда признаки заболевания возникают раньше - на третий или пятый день после заражения. Обычно половые органы краснеют, ощущается жжение и дискомфорт, усиливающиеся при мочеиспускании.
Далее симптомы варьируются в зависимости от вида гонореи.
Симптомы у женщин
У женщин симптомы проявляются в течение 10–14 дней:
- жжение, боль при мочеиспускании;
- необычные выделения из влагалища: они могут иметь более плотную, чем обычно, структуру, быть гнойными или водянистыми, с зеленым или желтоватым оттенком;
- кровянистые выделения до или после менструации;
- более редко: боль в нижней части живота, кровь после секса, менструация может протекать в более тяжелой форме (более обильные выделения).
Следует помнить – у половины заболевших гонореей женщин болезнь протекает бессимптомно.
Симптомы у мужчин
У мужчин симптомы заявляют о себе на 2–14 день после незащищенного полового акта (рис. 2):
- нарушение мочеиспускания: боль, жжение, дискомфорт, недержание, частые позывы;
- необычные выделения из головки полового члена, чаще гнойные, зеленого или желтоватого оттенка;
- покраснение и припухлость головки полового члена;
- более редко: боль в мошонке, припухлость.
У каждого десятого заразившегося гонореей мужчины болезнь не проявляет никаких симптомов.
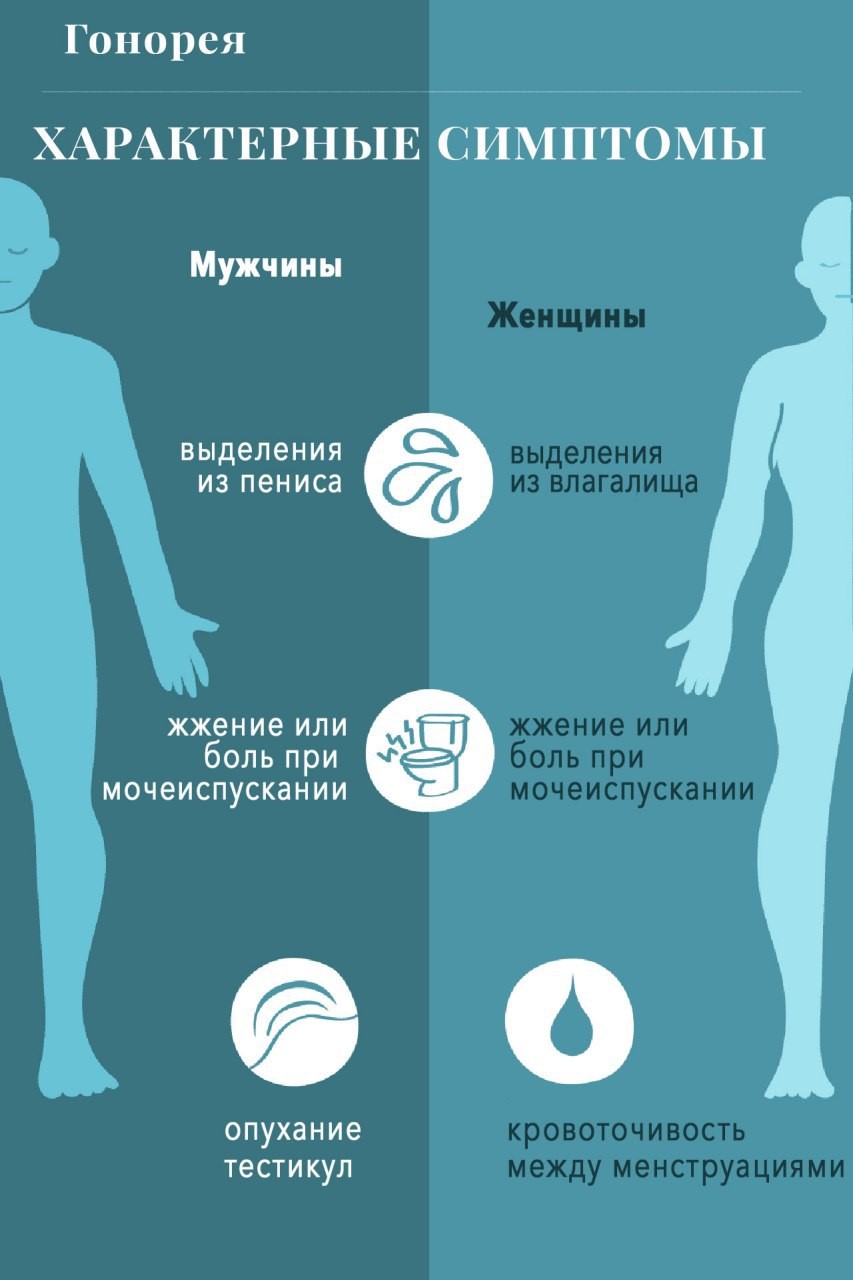
Рисунок 2. Распространенные симптомы урогенитальной инфекции при заражении гонореей у мужчин и женщин. Источник: Verywell
Симптомы при заражении кожи, глаз, прямой кишки
Гонорея на коже (синдром артрита-дерматита) проявляется в виде красных гнойных точек. Их сопровождает лихорадка, сильная боль в суставах. Суставы опухшие, кожа в районе лодыжек, запястий или коленей красная.
При гонорее прямой кишки к симптомам относят зуд, кровотечение, запор или понос.
Гонорея слизистой горла может никак себя не проявлять, но в дальнейшем может стать причиной гонорейной ангины.
Гонорейный конъюнктивит (бленнорея) выражается в покраснении и отеке глаз.
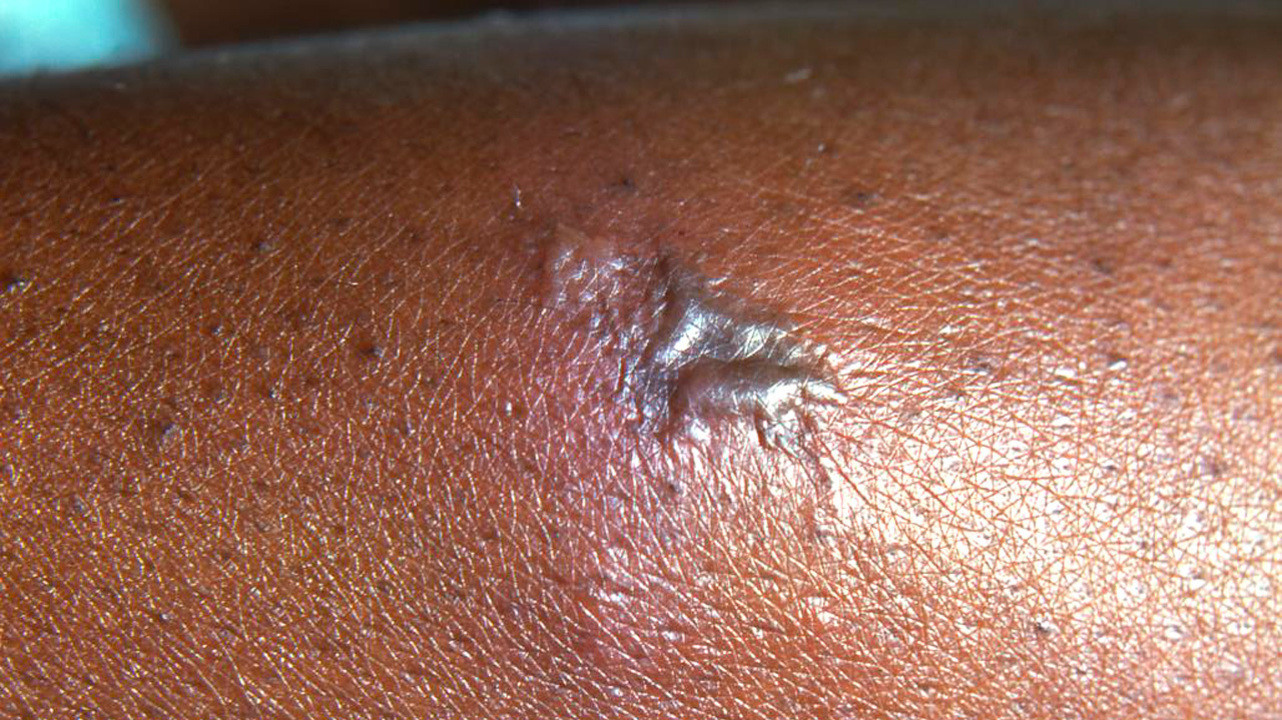
Гонорея на коже. Фото: PHIL CDC
Симптомы у новорожденных
При родах гонорея может передаться ребенку. У новорожденных признаками болезни являются красные и опухшие глаза с гнойными выделениями.
В качестве превентивной меры еще до рождения ребенка врач может прописать матери антибиотики. После рождения ребенку вводят антибиотик внутривенно и промывают глаза физиологическим раствором.
Диагностика гонореи
К диагностике и лечению гонореи следует относиться серьезно. Даже если гонорея никак себя не проявляет, человек все равно является переносчиком инфекции.
При появлении первых симптомов, а также при отсутствии уверенности в партнере или после незащищенного полового акта нужно немедленно посетить врача-венеролога (дерматовенеролога).
Какие анализы нужны?
Для определения гонореи врач берет мазок со слизистой пениса или мочеиспускательного канала мужчины и, соответственно, со слизистой шейки матки – у женщин.
Затем врач отправляет мазок на исследование. Для выявления возбудителя используют:
- метод ПЦР (полимеразная цепная реакция, в образце обнаруживают бактериальную ДНК);
- культуральный метод (бактериологический посев);
- метод окраски по Граму.
Так как гонорея способствует заражению другими венерическими инфекциями, врачи советуют сдать анализ также на микоплазму, трихомонады и хламидии.
Каждый метод диагностики гонореи имеет свои плюсы и минусы.
Метод ПЦР
Самый чувствительный и широко используемый подход – метод ПЦР. Используется для анализа мазка из половых органов, горла, прямой кишки, а также для исследования пробы мочи.
Помимо гонококков, методом ПЦР выявляют микоплазмы и хламидии. Результат можно получить уже на следующий день.
Метод окраски по Граму
Второй метод – окраска по Граму – довольно простой и быстрый. На взятый образец воздействуют красителями и затем результат изучают под микроскопом (рис. 3).
Рисунок 3. Диагностика гонореи, окраска по Граму. Препарат последовательно окрашивают красителями. В результате бактерии Neisseria gonorrhoeae приобретают оранжево-красный цвет на фоне фиолетового цвета клеточных элементов.
Этот метод используют для диагностики гонореи у мужчин при поражении уретры. Он не эффективен при заражении горла, шейки матки и прямой кишки, так как его результат в этом случае часто оказывается недостоверным.
Метод окраски по Граму также не выявляет наличие других возбудителей – микоплазмы и хламидий.
Культуральный метод
Культуральный метод состоит в том, что образец помещают в специальный сосуд и культивируют. Бактерии образуют колонии. Выделенную чистую колонию бактерий идентифицируют путем микроскопирования с использованием окраски по Граму.
Основной плюс этого метода – он позволяет определить бактерий к различным антибиотикам. Среди недостатков – длительность проведения исследования (около 3 дней) и строгое следование правилам взятия пробы и перевозки материала. При малейшем нарушении среды, в которую помещают бактерии, анализ может дать ложный результат.
Культуральный метод применяется для анализа проб из горла, прямой кишки и при синдроме артрита-дерматита, когда в лабораторию отправляют жидкость из суставов.
Важно! Для получения достоверного результата необходимо соблюдать правила подготовки к исследованию. За 2 недели прекращают прием любых антибиотиков, так как они могут повлиять на результат. Анализы не сдаются во время менструации (идеальное время – за 5 дней до или 5 дней после месячных).
Что такое провокационная проба?
После того, как пациент прошел лечение и повторные анализы дали отрицательный результат, врачи могут прибегнуть к провокационной пробе.
Такая проба заключается в раздражении бактерии, чтобы она снова проявила себя.
Ведь не до конца вылеченная гонорея может проникнуть вглубь организма, и выявить ее на слизистых с помощью мазка будет уже невозможно.
Для этого используют следующие методы:
- химический (используют раствор серебра для уретры или раствор Люголя для прямой кишки);
- термический (прогрев тканей с помощью электротерапии);
- алиментарный (когда пациент ест острую и соленую пищу для раздражения бактерии);
- физиологический (проверяют, не проявит ли себя бактерия при гормональном всплеске у женщин до и во время менструации);
- биологический (врач вводит гонококковую вакцину и пирогенал).
Лечение гонореи
Гонорея лечится только с помощью антибактериальных препаратов, которые назначаются строго врачом.
Лечение препаратами
Основные препараты для лечения гонореи: комбинация антибиотиков двух групп - цефалоспоринов и макролидов.
Если у пациента есть аллергия на макролиды, ему прописывают препарат из группы тетрациклинов (противопоказаны при беременности).
Беременным женщинам также назначают курс антибиотиков. Очень важно вылечить гонорею до рождения ребенка, чтобы снизить риск его заражения при родах.
Улучшение наступает уже после первого дня лечения, но терапию обязательно нужно пройти до конца. Если курс антибиотиков не был завершен, бактерии могут выработать устойчивость к используемым препаратам. В этом случае избавиться от инфекции будет очень трудно. Она может стать хронической и неизлечимой.
Через 7 дней после завершения курса лечения необходимо явиться к врачу для взятия контрольных проб.
Следует помнить, что во время терапии необходимо воздерживаться от половых контактов. Половой акт может спровоцировать новую инфекцию. Кроме того, вы можете заразить своего партнера. К половой жизни можно будет вернуться после получения отрицательных результатов контрольных проб.
Важно! Курс лечения от гонореи обязательно должны проходить оба партнера. Гонореей можно заболеть снова, если вы прошли лечение, а ваш партнер – нет.
Иммунотерапия
В качестве вспомогательного лечения гонореи врач может назначить противовоспалительные препараты и средства для укрепления иммунитета. Иммунотерапия не может являться основой терапии, так как она не обладает достаточной эффективностью.
Лечение других половых инфекций на фоне гонореи
Больные гонореей вследствие незащищенного полового акта и из-за ослабленного иммунитета могут быть заражены и другими инфекциями, которые передаются половым путем (хламидии, сифилис, ВИЧ).
Перед началом лечения врач проводит обследование пациента и на другие половые инфекции, на случай если потребуется комплексная терапия сразу против нескольких патогенных микроорганизмов.
Возможные осложнения гонореи
Гонококковая инфекция, как и любая другая невылеченная инфекция, может привести к осложнениям.
У женщин гонорея, если ее не лечить, может повлечь воспаление шейки матки (цервицит) и воспаление органов малого таза (ВЗОМТ). А те, в свою очередь, могут привести к бесплодию и внематочной беременности. Еще одно последствие вовремя невылеченной гонореи – хронические тазовые боли.
У мужчин гонококковая инфекция может проявляться в виде воспаления мочеиспускательного канала (уретрит) или воспаления придатка яичка (эпидидимит). Если гонорею оставить без лечения, инфекция поразит простату и семенные пузырьки, а это может привести к бесплодию и импотенции.
Среди редких последствий – воспаление эндокарда (внутренней стенки сердца) и воспаление головного или спинного мозга (менингит), а также гонорейный артрит, при котором инфекция распространяется на кожу и суставы. А запущенная бленнорея может привести к слепоте.
Гонорея ослабляет иммунитет и может способствовать заражению другими инфекциями, включая ВИЧ.
Профилактика
От венерических болезней 100-процентную защиту дает только сексуальное воздержание.
Чтобы снизить риск заражения гонореей, нужно:
- использовать презервативы. Для орального секса – презервативы или латексные салфетки;
- состоять в моногамных отношениях;
- проходить вместе с новым партнером обследование на гонорею и другие венерические заболевания до первого полового акта;
- воздерживаться от беспорядочных половых связей;
- не использовать вместе с другими людьми одни и те же секс-игрушки;
- ежегодно проходить обследование у гинеколога;
- проходить скрининг – тест мочи на нуклеиновые кислоты. Его регулярное прохождение рекомендуют женщинам моложе 25 лет, которые ведут активную половую жизнь, мужчинам, которые вступают в половые отношения с другими мужчинами, и людям, которые ведут беспорядочную половую жизнь.
Заключение
Заразиться гонореей взрослый человек может только через незащищенный половой акт с инфицированным партнером. Новорожденным инфекция передается от матери.
Самый распространенный вид гонореи – инфекция уретры у мужчин и шейки матки у женщин. Впрочем, бактерия приживается и на прямой кишке, а также в горле, на коже и глазах человека.
Симптоматика при гонорее может полностью отсутствовать, но болезнь имеет свои специфические признаки: зуд и жжение при мочеиспускании, гнойные выделения желто-зеленого цвета из гениталий, покраснение и припухлость половых органов.
Лечить гонорею можно только антибиотиками и только по назначению врача. Самолечение крайне опасно. Обязательно прохождение полного курса лечения. Проблема устойчивости бактерии к антибиотику – главная сложность выбора антибактериального препарата. А если болезнь не лечить, она может перейти в хроническую форму, затронуть другие важные органы: сердце, печень, органы малого таза, суставы, кожный покров, и даже привести к бесплодию.
Читайте также:

