Какая разница между туберкулезом и пневмосклероз
Обновлено: 13.05.2024
Пневмосклероз – патологическое замещение легочной ткани соединительной, как следствие воспалительных или дистрофических процессов в легких, сопровождающееся нарушением эластичности и газообмена в пораженных участках. Локальные изменения протекают бессимптомно, диффузные – сопровождаются прогрессирующей одышкой, кашлем, болями в груди, быстрой утомляемостью. Для выявления и оценки поражения применяется рентгенография и компьютерная/мультиспиральная КТ легких, спирография, биопсия легкого с морфологической верификацией диагноза. В лечении пневмосклероза используются ГКС, цитостатики, антифибротические препараты, кислородотерапия, дыхательная гимнастика; при необходимости ставится вопрос о трансплантации легких.
МКБ-10
Общие сведения
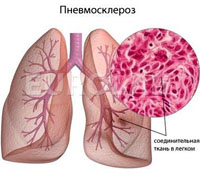
Пневмосклероз – патологический процесс, характеризующийся замещением легочной паренхимы нефункционирующей соединительной тканью. Пневмофиброз обычно развивается в исходе воспалительных или дистрофических процессов в легких. Разрастание в легких соединительной ткани вызывает деформацию бронхов, резкое уплотнение и сморщивание легочной ткани. Легкие становятся безвоздушными и уменьшаются в размерах. Пневмосклероз может развиваться в любом возрасте, чаще эта патология легких наблюдается у мужчин старше 50 лет. Поскольку склеротические изменения в легочной ткани необратимы, заболевание носит неуклонно прогрессирующее течение, может привести к глубокой инвалидности и даже смерти пациента.
Классификация пневмосклероза
По степени выраженности замещения легочной паренхимы соединительной тканью выделяют:
- пневмофиброз - тяжистые ограниченные изменения паренхимы легких, чередующиеся с воздушной легочной тканью;
- пневмосклероз (собственно пневмосклероз) – уплотнение и замещение паренхимы легких соединительной тканью;
- пневмоцирроз – крайний случай пневмосклероза, характеризующийся полным замещением альвеол, сосудов и бронхов соединительной тканью, уплотнением плевры, смещением в пораженную сторону органов средостения.
По распространенности в легких пневмосклероз может быть ограниченным (локальным, очаговым) и диффузным. Ограниченный пневмосклероз бывает мелко- и крупноочаговым. Ограниченный пневмосклероз макроскопически представляет участок уплотненной легочной паренхимы с уменьшением объема этой части легкого. Особой формой очагового пневмосклероза является карнификация (постпневмонический склероз, при котором в очаге воспаления легочная ткань по виду и консистенции напоминает сырое мясо). При микроскопическом исследовании в легком могут определяться склерозированные нагноительные очаги, фиброателектаз, фибринозный экссудат и т. д.
Диффузный пневмосклероз поражает целое легкое, а иногда оба легких. Легочная ткань уплотнена, объем легких уменьшен, их нормальная структура утрачена. Ограниченный пневмосклероз не оказывает существенного влияния на газообменную функцию и эластичность легких. При диффузном поражении легких пневмосклерозом наблюдается картина ригидного легкого и снижения его вентиляции.
По преимущественному поражению тех или иных структур легких различают альвеолярный, интерстициальный, периваскулярный, перилобулярвый и перибронхиальный пневмосклероз. По этиологическим факторам выделяют постнекротический, дисциркуляторный пневмосклерозы, а также склероз легочной ткани, развившийся вследствие воспалительных и дистрофических процессов.
Причины и механизм развития пневмосклероза
Обычно пневмосклероз сопровождает течение или служит исходом некоторых заболеваний легких:
- неразрешившихся инфекционных, вирусных и аспирационных пневмоний, туберкулеза, микозов;
- ХОБЛ, хронического бронхита и перибронхита;
- ателектаза легкого, длительных массивных плевритов;
- пневмокониозов, вызванных вдыханием промышленных газов и пыли, лучевых поражений;
- альвеолитов (фиброзирующего, аллергического);
- саркоидоза легких;
- инородных тел бронхов;
- травм и ранений грудной клетки и легочной паренхимы;
- наследственных заболеваний легких.
К развитию пневмосклероза может приводить недостаточный объем и эффективность противовоспалительной терапии данных заболеваний.
Также пневмосклероз может развиваться в результате гемодинамических нарушений в системе малого круга кровообращения (как следствие митрального стеноза, левожелудочковой сердечной недостаточности, тромбоэмболии легочной артерии), в результате ионизирующего излучения, приема токсических пневмотропных лекарственных средств, у пациентов со сниженной иммунной реактивностью.
Постпневмонический пневмосклероз развивается в результате неполного разрешения воспаления в легких, приводящего к разрастанию соединительной рубцовой ткани и облитерации просвета альвеол. Особенно часто пневмосклероз возникает после стафилококковых пневмоний, сопровождающихся образованием некроза легочной паренхимы и формированием абсцесса, заживление которого сопровождается разрастанием фиброзной ткани. Посттуберкулезный пневмосклероз характеризуется разрастанием в легких соединительной ткани и развитием околорубцовой эмфиземы.
Механизмы развития и формы пневмосклероза обусловлены его причинами. Однако, общими для всех этиологических форм пневмосклероза служат нарушения вентиляционной функции легких, дренажной способности бронхов, циркуляции крови и лимфы в легких. Нарушение строения и деструкция альвеол ведет к замещению морфофункциональных структур легочной паренхимы соединительной тканью. Нарушение лимфо- и кровообращения, сопровождающие бронхолегочную и сосудистую патологию, также способствуют возникновению пневмосклероза.
Симптомы пневмосклероза
Ограниченный пневмосклероз обычно не беспокоит пациентов, иногда отмечается незначительный кашель со скудной мокротой. При осмотре на стороне поражения может обнаруживаться западение грудной клетки.
Диффузный пневмосклероз симптоматически проявляется одышкой - на первых порах при физической нагрузке, а в дальнейшем – в покое. Кожные покровы с цианотичным оттенком вследствие снижения вентиляции альвеолярной ткани легких. Характерным признаком дыхательной недостаточности при пневмосклерозе служит симптом пальцев Гиппократа (в форме барабанных палочек). Диффузный пневмосклероз сопровождается явлениями хронического бронхита. Пациентов беспокоит кашель – сначала редкий, затем навязчивый с выделением гнойной мокроты. Утяжеляет течение пневмосклероза основное заболевание: бронхоэктатическая болезнь, хроническая пневмония. Возможны ноющие боли в груди, слабость, похудание, повышенная утомляемость.
Нередко появляются признаки цирроза легкого: грубая деформация грудной клетки, атрофия межреберных мышц, смещение сердца, крупных сосудов и трахеи в сторону поражения. При диффузных формах пневмосклероза развивается гипертензия малого круга кровообращения и симптомы легочного сердца. Тяжесть течения пневмосклероза определяется объемом пораженной легочной ткани.
Морфологические изменения альвеол, бронхов и сосудов при пневмосклерозе ведут к нарушениям вентиляционной функции легких, артериальной гипоксемии, редукции сосудистого русла и осложняются развитием легочного сердца, хронической дыхательной недостаточностью, присоединением воспалительных заболеваний легких. Постоянным спутником пневмосклероза служит эмфизема легких.
Диагностика пневмосклероза
Физикальные данные при пневмосклерозе зависят от локализации патологических изменений. Над зоной поражения или диффузно выслушивается резко ослабленное дыхание, влажные и сухие хрипы, перкуторный звук – тупой.
Достоверно выявить пневмосклероз позволяет рентгенография легких. С помощью рентгенографии обнаруживаются изменения в легочной ткани при бессимптомном течении пневмосклероза, их распространенность, характер и степень выраженности. Для детализации состояния пораженных пневмосклерозом участков проводят бронхографию, КТ легких и МРТ.
При проведении бронхоскопии нередко выявляются бронхоэктазы, признаки хронического бронхита. Анализ клеточного состава смыва с бронхов позволяет уточнить этиологию и степень активности патологических процессов в бронхах. При исследовании функции внешнего дыхания (спирометрия, пикфлоуметрия) выявляются снижение жизненной емкости легких и показателя проходимости бронхов (индекса Тиффно). Изменения крови при пневмосклерозе неспецифичны.
Лечение пневмосклероза
Лечение пневмосклероза проводит пульмонолог или терапевт. Острый воспалительный процесс в легких или развитие осложнений могут стать показанием к стационарному лечению в отделении пульмонологии. В терапии пневмосклероза основной упор делается на устранение этиологического фактора.
Ограниченные формы пневмосклероза, не проявляющие себя клинически, не требуют активной терапии. Если пневмосклероз протекает с обострениями воспалительного процесса (частыми пневмониями и бронхитами), назначают антимикробные, отхаркивающие, муколитические, бронхолитические средства, проводят лечебные бронхоскопии для улучшения дренажа бронхиального дерева (бронхоальвеолярный лаваж). При явлениях сердечной недостаточности применяют сердечные гликозиды и препараты калия, при наличии аллергического компонента и диффузного пневмосклероза – глюкокортикоиды.
Хорошие результаты при пневмосклерозе дает использование лечебно-физкультурного комплекса, массажа грудной клетки, оксигенотерапии и физиотерапии. Ограниченные пневмосклерозы, фиброзы и циррозы, деструкция и нагноение легочной ткани требуют хирургического лечения (резекция пораженной части легкого). Новой методикой в лечении пневмосклероза является использование стволовых клеток, позволяющих восстанавливать нормальную структуру легких и их газообменную функцию. При грубых диффузных изменениях единственным методом лечения становится трансплантация легких.
Прогноз и профилактика пневмосклероза
Меры профилактики пневмосклероза предусматривают предупреждение заболеваний органов дыхания, своевременное лечение простудных заболеваний, инфекций, бронхитов, пневмоний, туберкулеза легких. Необходимо также соблюдение предосторожности при взаимодействии с пневмотоксичными веществами, приеме пневмотоксичных препаратов. На вредных производствах, связанных с вдыханием газов и пыли, необходимо использование респираторов, установка вытяжной вентиляции в шахтах и на рабочих местах резчиков по стеклу, шлифовальщиков и др. При выявлении у работника признаков пневмосклероза необходим перевод на другое место работы, не связанное с контактом с пневмотоксичными веществами. Улучшают состояние пациентов с пневмосклерозом прекращение курения, закаливание, легкие физические упражнения.
1. Механизмы формирования пневмосклероза при хроническом эндотоксикозе: Автореферат диссертации/Ахмад, М.А. Итмези – 2006.
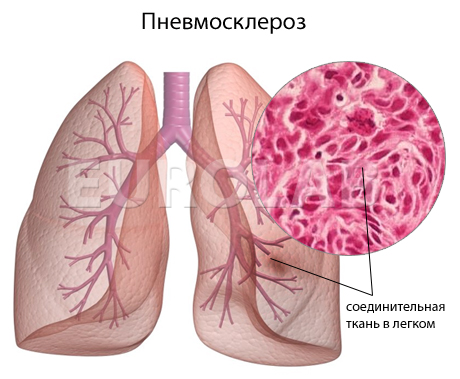
Пневмосклероз – воспалительные или дистрофические процессы в легких, которые приводят к патологическому замещению легочной ткани соединительной. Это заболевание, которое сопровождается нарушением эластичности и газообмена в пораженных участках легких человека. Процессы разрастания соединительной ткани приводят к деформации бронхов, резкому уплотнению и сморщиванию легочной ткани. Таким образом, легкие остаются без воздуха, начинают уменьшаться. Этой болезни подвержены дети любого возраста, наибольшую опасность пневмосклероз представляет для мужчин.
Классификация пневмосклероза
Виды пневмосклероза:
- склероз (собственно пневмосклероз) – уплотнение и замещение паренхимы легких соединительной тканью; (возникающее вследствие воспалительного процесса хронического характера уплотнение соединительной ткани с появлением рубцовых изменений);
- цирроз – крайний случай пневмосклероза, который проявляется в полном замещении альвеол, бронхов и сосудов соединительной тканью, смещением в пораженную сторону органов средостения, уплотнением плевры.
По признаку распространенности в легких пневмосклероз бывает таких видов:
- ограниченный (также известен как локальный или очаговый)
- диффузный.
Ограниченный, в свою очередь, делят на мелкоочаговый и крупноочаговый. Макроскопически он представляет собой участок уплотненной легочной паренхимы. Эта часть легкого уменьшается в объемах.
Особая форма очагового пневмосклероза – карнификация. Легочная ткань в очаге воспаления напоминает сырое мясо по виду и консистенции. Микроскопическое исследование показывает фиброателектазу, склерозированные нагноительные очаги, фибринозный экссудат.
Диффузный пневмосклероз вызывает поражение всего легкого, иногда даже двух. Ткань легких уплотнена, объем легких становится меньше, обычная структура утрачивается. Ограниченный пневмосклероз мало влияет на эластичность легких и функцию газообмена. При диффузном поражении легких пневмосклерозом снижается вентиляция легкого, наблюдается картина ригидного легкого. Примечание: нормой считается низкая ригидность легкого. Чем она выше, тем ниже его эластичность.
Что провоцирует / Причины Пневмосклероза:
Пневмосклероз — заболевание полиэтиологическое. Это означает, что болезнь может появиться по многим причинам. Пневмосклероз возникает из-за:
- Заражения вирусами или бактериями, специфической инфекцией (сифилисом, туберкулезом), из-за паразитарных и грибковых заболеваний.
- Поражения легких вредными веществами. (запыления легких) и липогранулематозов (попадания минеральных масел в легкие).
- Ионизирующей радиации – в основном, такое случается при проведении лучевой терапии рака пищевода, молочной железы или легкого.
- Различных причин, в т.ч. лекарственных, которые приводят к аллергии со стороны соединительной ткани легкого и сосудов.
- Левожелудочковой недостаточности (происходит застой крови в легких человека). Это приводит к кардиогенному пневмосклерозу. Часто позже возникает присоединение ревматических васкулитов и ревматических пневмоний.
- Курения.
Патогенез (что происходит?) во время Пневмосклероза:
Пневмония переходит в хроническую стадию, во время которой развивается пневмосклероз, по таким причинам:
- Воспалительное набухание стенки бронхов, что приводит к нарушению бронхиального дренажа. Поражение нервно-мышечного прибора бронхов, нерворефлекторные воздействия, что нарушают нормальную моторику и повышают выделение секрета бронхами. Секрет накапливается, что приводит к новым воспалительным процессам.
- Нарушение лимфооттока.
- Нарушения движения крови: повышение проницаемости капилляров, периэндофлебиты с последующим венозным стазом и расширением вен, эндо- и периартерииты, гиалиноз сосудов, фибриноидный некроз, стаз.
- Нарушение трофики.
- Деструктивные процессы с развитием непрямого склероза грануляционной ткани.
Химиотерапия при заболевании туберкулезом помогает прекратить туберкулезный процесс. Но по этой же причине склерозирование выражено в еще большей мере, поскольку стрептомицин оказывает склерогенный эффект. К пневмосклеротическим изменениям в коллабированном легком приводит также длительное применение пневмоторакса.
Хронический бронхит часто приводит к появлению пневмосклероза при переходе эндобронхита в панбронхит. На возникновение и плохое влияние на выздоровление от хронического бронхита оказывает загрязнение воздуха. Мерцательный эпителий бронхов разрушается под действием химических примесей (даже слабоконцентрированных), а это приводит к проникновению воспаления в бронхиальное дерево.
В патогенезе пневмосклероза исследователи все больше внимания обращают на образование аутоантител и аллергические реакции. Аутоиммунные процессы играют роль и в патогенезе хронических пневмоний с последующим развитием пневмосклероза.
В патогенезе лучевого пневмосклероза отсутствует прямая зависимость тяжести поражения от величины дозы облучения. Плеврогенный пневмосклероз также известен как кортикоплеврит. Он возникает из-за:
- Организации воспалительного процесса на периферии легкого, обусловившего в свое время появление экссудата в плевре.
- Пропитывания периферических отделов легких по лимфатическим путям богатым белком экссудатом с последующей организацией его и в плевральной полости (шварты), и в кортикальных слоях легкого.
Почти во всех случаях пневмосклероз развивается при участии воспалительного процесса в бронхах. Но есть случаи, где он является следствием перибронхита и носит преимущественно диффузный характер; или же появляется в качестве результата сегментарных поражений легких.
Параллельно с диффузным пневмосклерозом может возникнуть пневмония, которая перейдет в очаговый пневмосклероз, бронхоэктатическую болезнь.
Склеро может локализироваться преимущественно в бронхах, а в альвеолах в таких случаях могут происходить атрофические процессы.
При пневмосклерозе может развиться гиперпластический альвеолит. Часто бывает сочетание разных видов воспаления (обычно как результат инфекции, которая присоединилась позже). Одновременно наблюдается также сочетание различных видов локализации пневмосклероза. Если расположение пневмосклероза перибронхиальное, больше всего проявляются нарушения бронхиальной проходимости с развитием эмфиземы легких. Ригидность легкого проявляется на первый план при интерстициально-периваскулярном склерозе.
Альвеолиты приводят к нарушению диффузии газов с развитием гипоксемии при сравнительно малом нарушении вентиляции. Диффузные формы пневмосклероза ведут в большинстве случаев к легочно-сердечной недостаточности, а как очаговые поражения слабо влияют на дыхательную функцию, вызывают проявления симптомов интоксикации.
Симптомы Пневмосклероза:
Ограниченный пневмосклероз в большинстве случаев не вызывает у больного серьезных жалоб. Порой фиксируют не сильный кашель со скудным выделением мокроты. Осмотр пораженной стороны может выявить западение грудной клетки.
Среди ярко проявляющихся симптомов диффузного пневмосклероза – одышка. Сначала она возникает только при физических нагрузках, а дальше даже в состоянии покоя.
Кожные покровы приобретают цианотичный оттенок из-за снижения вентиляции альвеолярной ткани легких. Дыхательная недостаточность проявляется симптомов пальцев Гиппократа (пальцы приобретают форму барабанных палочек).
Диффузный пневмосклероз сопровождается явлениями хронического бронхита. Пациенты жалуются на кашель. Сначала мокрота жидкая, потом приобретает гнойный характер. Осложняет течение пневмосклероза основное заболевание: бронхоэктатическая болезнь, хроническая пневмония. Возможны ноющие боли в груди, похудание, повышенная утомляемость, слабость в теле.
Диагностика Пневмосклероза:
Пневмосклероз с высокой точностью диагностируют применением рентгена легких. Степень повреждения бронхов в месте локализации пневмосклероза выявляют бронхографией, компьютерной томографией легких и МРТ. Чтобы определить жизненную емкость легких больного (то есть выявить, сколько воздуха может вместиться в легких), применяют спирометрию и пикфлоурометрию.
Лечение Пневмосклероза:
Пневмосклероз обычно появлется на фоне определенных заболеваний легких и сердечно-сосудистой системы. Потому при обнаружении пневмосклероза эти основные заболевания нужно лечить прежде всего. Если в легких нет воспаления, то пневмосклероз лечить не нужно.
Лекарственная терапия. Врачи назначают при пневмониях и бронхитах, которые провоцируют пневмосклероз легких, препараты таких групп:
Лечебная физкультура. При пневмосклерозе рекомендована лечебная гимнастика. Она должна быть сосредоточена не сколько мышечной нагрузке, сколько на дыхании. Врачи советуют плавание и процедуры закаливания.
Хирургическое вмешательство. Редко может возникнуть необходимость хирургического вмешательства, которое позволяет удалить пораженную часть легкого.
Профилактика Пневмосклероза:
Чтобы предотвратить увеличение количества в легких соединительной ткани, рекомендуются такие профилактические меры:
- Избегать болезней дыхательной системы.
- Вовремя лечить ОРВИ, простуды и другие болезни органов дыхания.
- Заниматься физической активностью, закаляться.
- Не курить! Курение негативно влияет на легкие, приводя к развитию заболеваний дыхательных органов.
К каким докторам следует обращаться если у Вас Пневмосклероз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пневмосклероза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Туберкулема легких объединяет разнообразные по генезу инкапсулированные казеозные фокусы величиной более 1 см в диаметре.
Источником формирования туберкулем в основном служат две формы туберкулеза легких: инфильтративно-пневмоническая и очаговая. Кроме того, туберкулемы образуются из кавернозного туберкулеза посредством заполнения каверны казеозом.
Заполненные каверны относятся к туберкулемам лишь условно, поскольку заполнение каверны происходит механически, в то время как туберкулемы - это своеобразный феномен в легочной ткани.
На рентгенограмме туберкулемы выявляются в виде тени округлой формы с четкими контурами. В фокусе может определяться серповидное просветление за счет распада, иногда перифокальное воспаление и небольшое количество бронхогенных очагов, а также участки обызвествления.
Что провоцирует / Причины Туберкулемы легких:
Возбудителями туберкулёза являются микобактерии - кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида таких микобактерий. Они широко распространены в почве, воде, среди людей и животных. Однако туберкулёз у человека вызывает условно выделенный комплекс M. tuberculosis, включающий в себя Mycobacterium tuberculosis (человеческий вид), Mycobacterium bovis (бычий вид), Mycobacterium africanum, Mycobacterium bovis BCG (БЦЖ-штамм), Mycobacterium microti, Mycobacterium canetti. В последнее время к нему отнесены Mycobacterium pinnipedii, Mycobacterium caprae, филогенетически имеющие отношение к Mycobacterium microti и Mycobacterium bovis. Основной видовой признак микобактерии туберкулёза (МБТ) - патогенность, которая проявляется в вирулентности. Вирулентность может существенно изменяться в зависимости от факторов внешней среды и по-разному проявляться в зависимости от состояния макроорганизма, который подвергается бактериальной агрессии.
Туберкулёз у людей чаще всего возникает при заражении человеческим и бычьим видами возбудителя. Выделение M. bovis отмечается преимущественно у жителей сельской местности, где путь передачи в основном алиментарный. Отмечается также птичий туберкулез, который встречается преимущественно у иммунодефицитных носителей.
МБТ относятся к прокариотам (в их цитоплазме нет высокоорганизованных органелл аппарата Гольджи, лизосом). Отсутствуют также характерные для части прокариотов плазмиды, обеспечивающие для микроорганизмов динамику генома.
Форма - слегка изогнутая или прямая палочка 1-10 мкм × 0,2-0,6 мкм. Концы слегка закруглены. Обычно они длинные и тонкие, но возбудители бычьего вида более толстые и короткие.
МБТ неподвижны, не образуют микроспор и капсул.
В бактериальной клетке дифференцируется:
- микрокапсула - стенка из 3-4 слоёв толщиной 200-250 нм, прочно связана с клеточной стенкой, состоит из полисахаридов, защищает микобактерию от воздействия внешней среды, не обладает антигенными свойствами, но проявляет серологическую активность;
- клеточная стенка - ограничивает микобактерию снаружи, обеспечивает стабильность размеров и формы клетки, механическую, осмотическую и химическую защиту, включает факторы вирулентности - липиды, с фосфатидной фракцией которых связывают вирулентность микобактерий;
- гомогенная бактериальная цитоплазма;
- цитоплазматическая мембрана - включает липопротеиновые комплексы, ферментные системы, формирует внутрицитоплазматическую мембранную систему (мезосому);
- ядерная субстанция - включает хромосомы и плазмиды.
Белки (туберкулопротеиды) являются главными носителями антигенных свойств МБТ и проявляют специфичность в реакциях повышенной чувствительности замедленного типа. К этим белкам относится туберкулин. С полисахаридами связано обнаружение антител в сыворотке крови больных туберкулёзом. Липидные фракции способствуют устойчивости микобактерий к кислотам и щелочам.
Mycobacterium tuberculosis - аэроб, Mycobacterium bovis и Mycobacterium africanum - аэрофилы.
Патогенез (что происходит?) во время Туберкулемы легких:
Первичное инфицирование микобактериями туберкулеза и скрытое течение туберкулёзной инфекции.
Первичное заражение человека МБТ обычно происходит аэрогенным путем. Другие пути проникновения - алиментарный, контактный и трансплацентарный - встречаются значительно реже.
Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи, которая склеивает поступившие микобактерии, и дальнейшая элиминация микобактерий с помощью волнообразных колебаний мерцательного эпителия). Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Возможность заражения алиментарным путём обусловлена состоянием стенки кишечника и его всасывающей функции.
Приобретённый клеточный иммунитет
В основе приобретённого клеточного иммунитета лежит эффективное взаимодействие макрофагов и лимфоцитов. Особое значение имеет контакт макрофагов с Т-хелперами (CD4+) и Т-супрессорами (CD8+). Макрофаги, поглотившие МБТ, экспрессируют на своей поверхности антигены микобактерий (в виде пептидов) и выделяют в межклеточное пространство интерлейкин-1 (ИЛ-1), который активирует Т-лимфоциты (CD4+). В свою очередь Т-хелперы (CD4+) взаимодействуют с макрофагами и воспринимают информацию о генетической структуре возбудителя. Сенсибилизированные Т-лимфоциты (CD4+ и CD8+) выделяют хемотаксины, гамма-интерферон и интерлейкин-2 (ИЛ-2), которые активируют миграцию макрофагов в сторону расположения МБТ, повышают ферментативную и общую бактерицидную активность макрофагов. Активированные макрофаги интенсивно вырабатывают активные формы кислорода и перекись водорода. Это так называемый кислородный взрыв; он воздействует на фагоцитируемый возбудитель туберкулёза. При одновременном воздействии L-аргинина и фактора некроза опухолей-альфа образуется оксид азота NO, который также обладает антимикробным эффектом. В результате всех этих процессов разрушительное действие МБТ на фаголизосомы ослабевает, и бактерии разрушаются лизосомальными ферментами. При адекватном иммунном ответе каждое последующее поколение макрофагов становится всё более иммунокомпетентным. Выделяемые макрофагами медиаторы активируют также B-лимфоциты, ответственные за синтез иммуноглобулинов, однако их накопление в крови на устойчивость организма к МБТ не влияет. Но выработка B-лимфоцитами опсонирующих антител, которые обволакивают микобактерии и способствуют их склеиванию, является полезной для дальнейшего фагоцитоза.
Повышение ферментативной активности макрофагов и выделение ими различных медиаторов может вести к появлению клеток повышенной чувствительности замедленного типа (ПЧЗТ) к антигенам МБТ. Макрофаги трансформируются в эпителиоидные гигантские клетки Лангханса, которые участвуют в ограничении зоны воспаления. Образуется экссудативно-продуктивная и продуктивная туберкулёзная гранулёма, образование которой свидетельствует о хорошем иммунном ответе на инфекцию и о способности организма локализовать микобактериальную агрессию. На высоте гранулематозной реакции в гранулеме находятся Т-лимфоциты (преобладают), B-лимфоциты, макрофаги (осуществляют фагоцитоз, выполняют аффекторную и эффекторную функции); макрофаги постепенно трансформируются в эпителиоидные клетки (осуществляют пиноцитоз, синтезируют гидролитические ферменты). В центре гранулёмы может появиться небольшой участок казеозного некроза, который формируется из тел макрофагов, погибших при контакте с МБТ.
Реакция ПЧЗТ появляется через 2-3 недели после инфицирования, а достаточно выраженный клеточный иммунитет формируется через 8 недель. После этого размножение микобактерий замедляется, общее их число уменьшается, специфическая воспалительная реакция затихает. Но полной ликвидации возбудителя из очага воспаления не происходит. Сохранившиеся МБТ локализуются внутриклеточно (L-формы) и предотвращают формирование фаголизосомы, поэтому недоступны для лизосомальных ферментов. Такой противотуберкулёзный иммунитет называется нестерильным. Оставшиеся в организме МБТ поддерживают популяцию сенсибилизированных Т-лимфоцитов и обеспечивают достаточный уровень иммунологической активности. Таким образом, человек может сохранять МБТ в своем организме длительное время и даже всю жизнь. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом.
Приобретенный иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами.
В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супресоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Сначала резко усиливается, а затем ослабевает ПЧЗТ к антигенам МБТ. Воспалительная реакция приобретает распространённый характер. Повышается проницаемость сосудистой стенки, в ткани поступают белки плазмы, лейкоциты и моноциты. Формируются туберкулёзные гранулёмы, в которых преобладает казеозный некроз. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Отдельные гранулёмы сливаются, общий объём туберкулёзного поражения увеличивается. Первичное инфицирование трансформируется в клинически выраженный туберкулёз.
Симптомы Туберкулемы легких:
Выделены 3 клинических варианта течения туберкулем:
1. прогрессирующий, который характеризуется появлением на каком-то этапе болезни распада, перифокального воспаления вокруг туберкулемы, бронхогенного обсеменения в окружающей легочной ткани;
2. стабильный, при котором отсутствуют рентгенологические изменения в процессе наблюдения за больным или возникают редкие обострения без признаков прогрессирования туберкулемы;
3. регрессирующий, который характеризуется медленным уменьшением туберкулемы, с последующим образованием на ее месте очага или группы очагов, индурационного поля или сочетания этих изменений.
По отношению ко всем формам туберкулеза легких больные с туберкулемами составляют 6-10%. Это объясняется тем, что обширные инфильтративно-пневмонические процессы под влиянием лечения и повышения сопротивляемости организма ограничиваются, уплотняются. Однако процесс полностью не останавливается, оставаясь четко очерченным плотным образованием.
Поскольку туберкулема сама по себе является показателем высокой сопротивляемости организма, то часто больных с этой формой туберкулеза легких выявляют случайно при флюорографических обследованиях, профилактических осмотрах и т.д. Жалоб больные практически не предъявляют.
Диагностика Туберкулемы легких:
При физикальном обследовании больного патология в легких также не обнаруживается. Хрипы прослушиваются только при массивной вспышке с распространенными инфильтративными изменениями в легочной ткани вокруг туберкулемы.
Картина крови также без особенностей, при обострениях наблюдаются умеренное ускорение СОЭ и умеренный лейкоцитоз.
При стабильных туберкулемах МБТ в мокроте не находят. При наличии распада в туберкулемах бацилловыделение встречается в тех случаях, когда есть связь с дренажным бронхом.
Туберкулиновые пробы. Больные с туберкулемами легких в большинстве случаев положительно реагируют на туберкулин, проба Манту часто имеет гиперергический характер.
Лечение Туберкулемы легких:
До открытия антибактериальных препаратов прогноз при туберкулемах был плохим - туберкулемы давали массивные вспышки с последующим переходом в тяжелые формы туберкулеза легких.
Профилактика Туберкулемы легких:
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Мужчины во всех регионах болеют туберкулезом в 3.2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 - 29 и 30 - 39 лет.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
В целях профилактики необходимо проведение следующих мероприятий:
- проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
- раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
- проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
- увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
- своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
К каким докторам следует обращаться если у Вас Туберкулема легких:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Туберкулемы легких, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Хронические неспецифические заболевания легких – это различные в этиологическом и патоморфологическом отношении болезни дыхательной системы, протекающие с постоянным продуктивным кашлем и диспноэ вследствие преимущественного поражения бронхов или паренхимы. Включают в себя такие нозологически самостоятельные формы, как хронический бронхит, БЭБ, бронхиальную астму, эмфизему легких, пневмосклероз, хроническую пневмонию. ХНЗЛ диагностируются по результатам спирографии, рентгеновского и эндоскопического обследования. Методы лечения ХНЗЛ могут включать фармакотерапию, бронхоскопическую санацию, физиотерапию, ЛФК; при стойких морфологических изменениях – хирургическое лечение.
МКБ-10
Общие сведения
Группа хронических неспецифических заболеваний легких (ХНЗЛ) объединяет болезни органов дыхания, имеющие различные причины и механизмы развития, но сходные клинические проявления и морфофункциональные нарушения. Показатели заболеваемости ХНЗЛ в регионах России варьируют от 12 до 29 случаев на 1000 населения.
Показатель ХНЗЛ увеличивается с возрастом и достигает своего пика в возрастной группе 40-60 лет. Среди пациентов большинство составляют мужчины. В структуре ХНЗЛ преобладает хронический бронхит (около 60%), бронхиальная астма (~35%), бронхоэктазы (около 4%), на остальные болезни приходится менее 1%.

Причины ХНЗЛ
Основными факторами, определяющими частоту заболеваемости населения хроническими неспецифическими заболеваниями легких, являются высокий уровень загрязненности воздушной среды, профессионально-производственные вредности, острые инфекционные заболевания дыхательных путей, негативные привычки. Более высокие эпидемиологические показатели по ХНЗЛ отмечаются в индустриальных городах, где в атмосферном воздухе регистрируется содержание поллютантов (оксидов азота, диоксида серы, диоксида углерода, пыли, взвешенных частиц и др.), превышающее ПДК в 3-5 раз.
Основной профессиональный контингент среди пациентов с ХНЗЛ составляют лица, подвергающиеся сквознякам, воздействию загазованности, запыленности, раздражающих запахов на рабочем месте. Многочисленные исследования подтверждают связь между частотой развития ХНЗЛ и длительным курением (свыше 10 лет). Преморбидными состояниями для клинически выраженных форм ХНЗЛ выступают частые и затяжные ОРВИ, повторные острые бронхиты и пневмонии, хронические заболевания верхних дыхательных путей, аллергические заболевания, иммунные нарушения.
Патогенез
В основе морфогенеза различных хронических неспецифических заболеваний легких лежит один из трех механизмов: бронхитогенный, пневмониогенный и пневмонитогенный. Бронхитогенный путь развития ХНЗЛ связан с нарушением бронхиальной проходимости и дренажной функции бронхов. По такому механизму развиваются заболевания с обструктивным компонентом: хронический бронхит, БЭБ, бронхиальная астма и эмфизема легких. Пневмониогенный механизм лежит в основе формирования хронической пневмонии и хронического абсцесса легкого, которые являются осложнениями бронхопневмонии или крупозной пневмонии. При этих заболеваниях выражен рестриктивный компонент. Пневмонитогенный путь определяет развитие интерстициальных заболеваний легких.
Исходом любого из названных морфогенетических механизмов ХНЗЛ служит развитие пневмосклероза (пневмофиброза, пневмоцирроза), легочной гипертензии, легочного сердца и сердечно-легочной недостаточности. Хронические неспецифические заболевания легких рассматриваются как фактор риска развития туберкулеза легких, рака легкого.
Классификация
Впервые это понятие "ХНЗЛ" было введено в обращение на международном симпозиуме пульмонологов, состоявшемся в 1959 г. в Лондоне. Тогда в группу ХНЗЛ были включены три нозологии:
Спустя три года на научной конференции в Москве этот список бы дополнен еще тремя заболеваниями:
Специфические поражения легких (туберкулез), профессиональные болезни (пневмокониозы) и бронхопульмональный рак в эту группу включены не были.
В современной пульмонологии вопросы классификации хронических неспецифических заболеваний легких остаются дискуссионными. Так, ряд авторов дополнительно относят к ХНЗЛ интерстициальные болезни легких. Другие возражают, что самостоятельными нозологиями из ХНЗЛ являются лишь хр. бронхит, эмфизема и бронхиальная астма; остальные же (пневмосклероз, хр. пневмония, бронхоэктазы) носят синдромальный характер и должны рассматриваться как осложнения основных, самостоятельных форм. Существование хронической пневмонии также признается не всеми исследователями.
Основные формы ХНЗЛ
Хронический бронхит
Как и другие хронические неспецифические заболевания легких, часто является следствием затяжного течения острого бронхита вирусной этиологии (развившегося на фоне гриппа, кори, аденовирусной или РС-инфекции) или бактериального генеза (вызванного длительной персистенцией в бронхах гемофильной палочки, пневмококка и др.). Может развиваться в результате продолжительного воздействия на воздухоносные пути химических и физических факторов (курения, запыленности воздуха, загрязнения промышленными отходами).
По распространенности может быть локальным или диффузным; по типу воспаления – катаральным или слизисто-гнойным; по наличию/отсутствию бронхиальной обструкции – обструктивным и необструктивным; по характеру морфологических изменений в бронхах – атрофическим, полипозным, деформирующим. Клиническими критериями хронического бронхита служат 2-3 обострения воспалительного процесса в год на протяжении 2-х лет с ежегодной продолжительностью не менее 3-х месяцев. Больных беспокоит постоянный кашель с мокротой. Во время обострений кашель усиливается, мокрота становится гнойной, присоединяется субфебрильная температура, потливость. Исходами и осложнениями хронического бронхита могут становиться хроническая пневмония, ателектаз легкого, эмфизема, пневмофиброз.
Бронхиальная астма
Является второй по частоте формой хронических неспецифических заболеваний легких. Характеризуется гиперреактивностью бронхиального дерева, приводящей к гиперсекреции бронхиальной слизи, отеку и пароксизмальному спазму воздухоносных путей. К основным клиническим типам относятся неатопическая, атопическая, смешанная, аспирин-индуцированная, профессиональная БА.
Клинически БА любого генеза проявляется повторяющимися приступами экспираторной одышки. В их развитии выделяют 3 периода: предвестников, удушья и обратного развития. Предвестниками, сигнализирующими о приближающемся приступе БА, могут служить покашливание, слизистые выделения из носа, явления конъюнктивита, двигательное беспокойство. Во время приступа удушья появляется свистящее дыхание, резкая одышка с удлиненным выдохом, диффузный цианоз, непродуктивный кашель. Больные принимают вынужденное вертикальное положение с приподнятым плечевым поясом. При тяжелом приступе смерть больного может наступить от дыхательной недостаточности. В период обратного развития приступа при кашле начинает отделяться мокрота, уменьшается количество хрипов, дыхание становится свободным, исчезает одышка.
Между приступами состояние больных БА вполне удовлетворительное. При длительном анамнезе хронического неспецифического заболевания легких развивается обструктивная эмфизема, легочное сердце, легочно-сердечная недостаточность.
Хроническая обструктивная эмфизема легких
Представляет собой хроническое неспецифическое заболевание легких, морфологической основой которого выступает стойкое расширение просвета респираторных бронхиол и альвеол в результате хронической обструкции воздухоносных путей на фоне хронического бронхита и облитерирующего бронхиолита. Легкие приобретают повышенную воздушность, становятся перераздутыми, увеличенными в размерах.
Клинические проявления эмфиземы обусловлены резким сокращением площади газообмена и нарушением легочной вентиляции. Симптоматика нарастает постепенно, по мере распространения патологических изменений на большую площадь легочной ткани. Беспокоит прогрессирующая одышка, кашель со скудной слизистой мокротой, похудание. Обращает внимание бочкообразное расширение грудной клетки, синюшность кожи, утолщение ногтевых фаланг пальцев рук по типу барабанных палочек. При эмфиземе часты инфекционные осложнения, легочные кровотечения, пневмоторакс. Причиной смерти становится тяжелая дыхательная недостаточность.
Бронхоэктатическая болезнь
Морфологическим субстратом настоящей формы хронических неспецифических заболеваний легких служат мешковидные, цилиндрические или веретенообразные расширения бронхов. Бронхоэктазы могут носить локальный или диффузный характер, врожденное или приобретенное происхождение. Врожденные бронхоэктазы обусловлены нарушениями развития бронхиального дерева в пренатальном и постнатальном периодах (в результате внутриутробных инфекций, при синдроме Зиверта-Картагенера, муковисцидозе и др.). Приобретенные бронхоэктазы могут формироваться на фоне рецидивирующих бронхопневмоний, хр.бронхита, длительного нахождения инородного тела в бронхах.
Хроническая пневмония
Патоморфологические изменения при хронической пневмонии сочетают воспалительный компонент, карнификацию, хр.бронхит, бронхоэктазы, хронические абсцессы, пневмофиброз, поэтому в настоящее время данное хроническое неспецифическое заболевание легких как самостоятельная нозология признается не всеми авторами. Каждое обострение хр.пневмонии приводит к появлению новых очагов воспаления в легочной ткани и увеличению площади склеротических изменений.
К постоянным симптомам, сопровождающим течение хронической пневмонии, следует отнести кашель с отделением мокроты (слизисто-гнойной в фазе ремиссии и гнойной в фазе обострения) и стойкие хрипы в легких. В остром периоде повышается температура тела, возникают боли в груди в проекции инфильтрата, дыхательная недостаточность. Заболевание может осложняться легочно-сердечной недостаточностью, абсцедированием, эмпиемой плевры, гангреной легких и др.
Пневмосклероз
Хроническое неспецифическое заболевание легких, протекающее с замещением функционирующей паренхимы соединительной тканью, носит название пневмосклероза. Является следствием воспалительно-дистрофических процессов, приводит к сморщиванию, безвоздушности и уплотнению легочной ткани. Часто развивается в исходе хр.бронхита, БЭБ, хр.пневмонии, ХОБЛ, пневмоконикозов, плевритов, фиброзирующего альвеолита, туберкулеза и мн. др. По распространенности изменений различают локальный (очаговый) и диффузный пневмосклероз. По степени выраженности разрастания соединительной ткани выделяют три стадии патологического процесса - пневмофиброз, пневмосклероз, пневмоцирроз.
Диагностика
Диагноз различных форм хронических неспецифических заболеваний легких устанавливается пульмонологом с учетом особенностей клинического течения патологии и результатов инструментальной и лабораторной диагностики.
- Лучевая диагностика. Для подтверждения характера морфологических изменений проводится обзорная рентгенография легких, которая при необходимости дополняется линейной томографией или КТ грудной клетки.
- Визуализация бронхов. С целью выявления структурных изменений в бронхиальном дереве выполняется бронхоскопия (при необходимости с забором мокроты или биопсией), бронхография.
- Анализы. При помощи анализа мокроты и смыва с бронхов (микроскопического и микробиологического) можно уточнить активность воспалительного процесса в бронхах и причину его возникновения.
- Спирометрия. Оценить функциональные резервы легких при хронических неспецифических заболеваниях помогает исследование ФВД.
- Кардиодиагностика. Выявить признаки гипертрофии правого желудочка сердца возможно путем электрокардиографии и ЭхоКГ.
Лечение ХНЗЛ
Лечение хронических неспецифических заболеваний легких зависит от этиологических факторов, патогенетических механизмов, степени морфофункциональных изменений, остроты процесса. Однако можно выделить некоторые общие подходы к лечению различных самостоятельных форм ХНЗЛ.
Консервативная терапия
С целью купирования инфекционно-воспалительных процессов в бронхах и легких подбираются противомикробные препараты с учетом чувствительности микрофлоры. Назначаются бронхолитические, отхаркивающие и секретолитические средства. С целью санации бронхиального дерева осуществляется бронхоальвеолярный лаваж. В этом периоде широко используются постуральный дренаж, вибромассаж, СВЧ и УФО на грудную клетку. Во время приступов затруднения дыхания рекомендуются бронходилататоры, оксигенотерапия.
Вне обострения показано диспансерное наблюдение пульмонолога, лечение в санатории, ЛФК, спелеотерапия, аэрофитотерапия, прием растительных адаптогенов и иммуномодуляторов. С десенсибилизирующей и противовоспалительной целью могут назначаться глюкокортикостеродиды. Для адекватного контроля над течением БА подбирается базисная терапия.
Хирургическое лечение
Вопрос о хирургической тактике при хронических неспецифических заболеваниях легких ставится в случае развития стойких локальных морфологических изменений легких или бронхов. Чаще всего прибегают к резекции пораженного участка легкого либо пневмонэктомии. При двухстороннем диффузном пневмосклерозе может быть показана трансплантация легких.
Читайте также:

