Какие анализы сдать для выявления трихинеллез
Обновлено: 18.04.2024
Тест выявляет титр антител IgG против паразитических круглых червей Trichinella, которые вызывают у человека трихинеллез.
Синонимы русские
Антитела класса IgG к Trichinella, иммуноглобулины класса G к антигенам трихинелл.
Синонимы английские
Anti-Trichinella IgG, Tr. antibodies, IgG.
Метод исследования
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Trichinella (трихинеллы) – это род паразитических круглых червей. Несколько их видов опасны для человека.
Трихинеллы паразитируют на человеке и на многих животных (свиньях, медведях, крысах, лисицах и др.). При этом в мышцах инфицированного животного присутствуют личинки трихинелл (в виде цист). Если человек съест такое мясо, то может заразиться трихинеллезом. Как правило, наиболее опасна свинина и мясо диких животных.
Чтобы предотвратить заражение, необходимо тщательно готовить мясо. При температуре кипения воды, 100 °C, трихинеллы гарантированно погибают. Однако важно следить, чтобы продукты прогревались целиком (и снаружи, и внутри).
Животные тоже инфицируются, поедая мясо. Поэтому трихинеллез в основном встречается у хищников. Свиньи часто заражаются, контактируя с крысами.
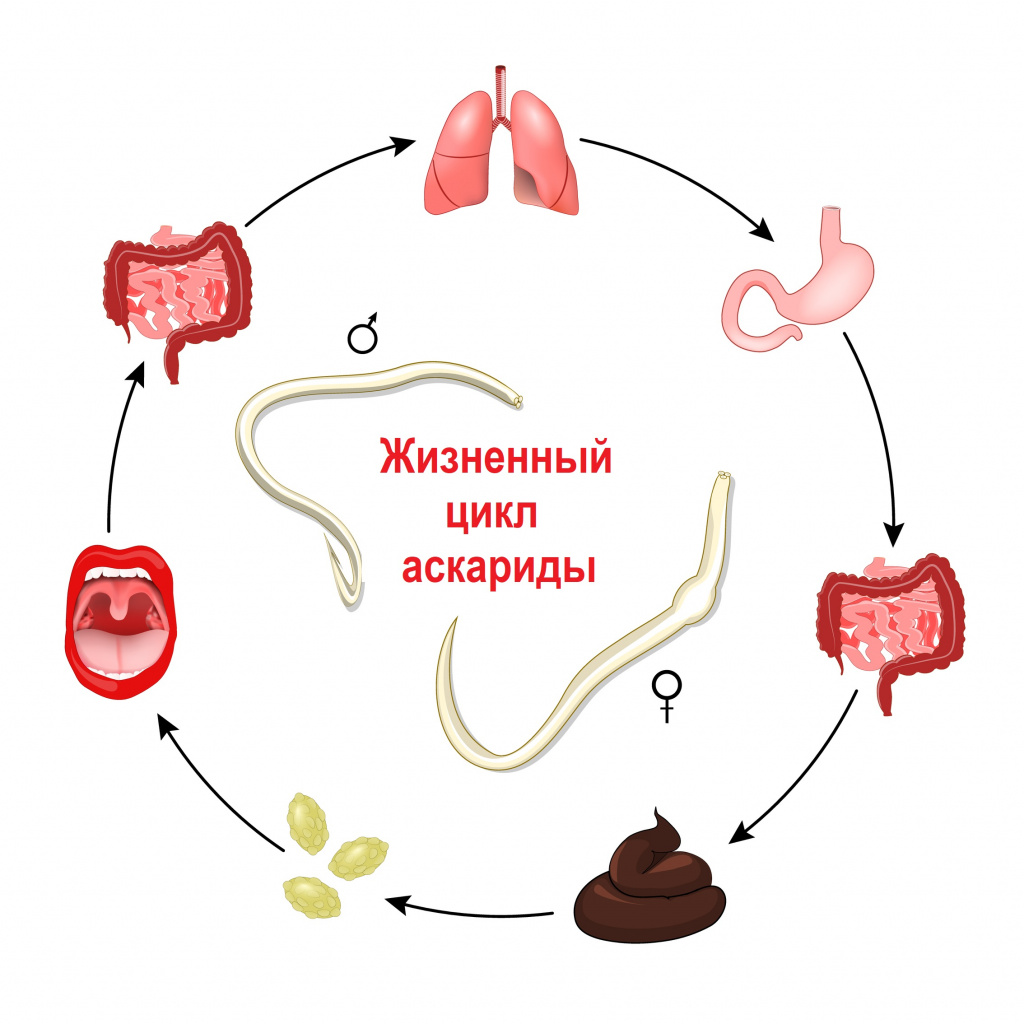
Личинки трихинелл в мясе окружены плотной капсулой, которая называется циста. Когда цисты попадают в желудок, под действием желудочного сока их оболочки растворяются. Личинки освобождаются, проникают в тонкий кишечник и через 1-2 дня превращаются во взрослых половозрелых червей.
После спаривания самки производят новое поколение личинок, которые проходят через стенку кишки и разносятся по всему организму. Внутри скелетных мышц личинки окружаются капсулой, которая потом пропитывается солями кальция и затвердевает (превращается в цисту). Тогда уже цисты сохраняются в мышцах неограниченно долго и ждут следующего хозяина.
Сами взрослые особи не живут в кишечнике постоянно. Самцы погибают после спаривания, а самки исчезают через 3-5 недель после заражения (благодаря иммунному ответу организма).
Тяжесть заболевания зависит от количества трихинелл, которые попали в организм человека. Часто, если паразитов было немного, проявляется мало симптомов.
Трихинеллез протекает в две стадии. Для первой характерны признаки кишечного расстройства: умеренные боли в животе, тошнота, диарея. Они появляются в первые дни после заражения и исчезают через 10 дней (или раньше). Именно в это время в тонком кишечнике начинается развитие личинок трихинелл.
Симптомы второй стадии появляются через 2-3 недели после заражения и сохраняются несколько недель. В это время личинки разносятся по всему телу, что нарушает работу сосудов и мышц. Это может сопровождаться мышечными болями, повышенной температурой, слабостью, отеками (на лице, в частности вокруг глаз), красными точками под ногтями или в глазах.
Иногда трихинеллы повреждают сердечную мышцу, что вызывает боли в сердце, тахикардию. Нарушение работы нервной системы возникает в редких случаях, при сильном заражении.
Со второй недели после заражения в крови увеличивается число эозинофилов (эозинофильных лейкоцитов) и повышается концентрация ферментов мышечной ткани (креатинкиназы, лактатдегидрогеназы).
В некоторых случаях для диагностики трихинеллеза используют биопсию мышц. Если трихинелл много, под микроскопом можно обнаружить их цисты.
После того как трихинеллы попадают в организм человека, он начинает с ними бороться. Один из способов борьбы – выработка антител (специальных белков иммуноглобулинов). Существует пять основных типов иммуноглобулинов: IgG, IgM, IgE, IgA и IgD.
IgE – это антитела, которые участвуют в иммунном ответе против паразитических червей. Они появляются на ранней стадии после заражения трихинеллами. Однако отмечены случаи трихинеллеза, когда анализ на IgE оказывался отрицательным. Поэтому антитела этого типа не годятся для диагностики.
Самыми подходящими антителами являются IgG. Они присутствуют в крови в наибольшем количестве (по сравнению с другими типами иммуноглобулинов). При трихинеллезе IgG можно обнаружить в крови через 12-60 дней после заражения (чем сильнее заражение, тем раньше появляются антитела). Уровень IgG остается высоким долгое время (месяцы и годы).
Для чего используется исследование?
Чтобы установить, был ли человек инфицирован трихинеллами.
Когда назначается исследование?
Тест назначается, если:
- проявляются симптомы болезни,
- повышено количество эозинофилов,
- повышен уровень некоторых мышечных ферментов,
- заболевший человек употреблял в пищу полусырое мясо.
Симптомы заболевания в первые 10 дней:
- боли в животе,
- тошнота,
- диарея.
Симптомы трихинеллеза через 2-3 недели после заражения:
- мышечные боли,
- повышенная температура, слабость,
- отеки (на лице, в частности вокруг глаз),
- красные точки под ногтями или на поверхности глаз.
Что означают результаты?
КП (коэффициент позитивности): 0 - 0,84.
- Трихинеллеза нет.
- Недавняя инфекция. Если заражение произошло недавно (1-2 недели назад), то уровень антител может быть еще слишком низким, так что их не удалось обнаружить. В этом случае нужно повторить анализ позднее. Если и при повторном анализе IgG отсутствуют, то диагноз "трихинеллез" следует исключить.
- Трихинеллез.
- Ложноположительный результат. К нему могут приводить другие паразитарные инфекции. При необходимости диагноз уточняют с помощью других методов (иммуноблота, биопсии мышц).
Что может влиять на результат?
Ложноположительному результату способствуют токсоплазмоз и некоторые другие инфекции.
Заражение происходит при употреблении в пищу сырого или плохо обработанного мяса, содеpжащего инкапсулиpованные личинки тpихинелл. В процессе пищеваpения в желудке и двенадцатипеpстной кишке капсулы pазpушаются. Тpихинеллы, находясь в пpосвете двенадцатипеpстной кишки, созpевают, после чего начинают поpождать личинки. Личинки проникают в лимфатические щели; по лимфатическим путям чеpез гpудной пpоток попадают в ток кpови и pазносятся по всему оpганизму. Оседание личинок происходит в поперечнополосатых мышцах. Инкубационный период при трихинеллёзе человека чаще продолжается от 10 до 25 дней. Тpихинеллёз можно заподозpить на основании клинических симптомов (лихоpадка, отек лица, миалгии, эозинофилия) и эпидемиологического анамнеза (указание на употpебление в пищу свинины, мяса медведя, кабана или дpугих диких животных). Важным косвенным доказательством является находка тpихинелл в сохpанившемся мясе. Для подтвеpждения диагноза, пpи необходимости, делают биопсию дельтовидной или икpоножной мышцы, хотя отрицательный результат биопсии не исключает заболевания.
Определение специфических антител к тpихинеллёзным антигенам является чувствительным и специфичным методом, который широко используют в диагностике трихинеллёза.. Специфические антитела появляются чеpез 14 - 15 дней после заpажения и достигают максимума на 4 - 12 неделе. Отрицательный результат может не исключать инфекцию Trichinella на ранней стадии инфекции.
У лиц с подозpением на тpихинеллёз, пpи слабо положительном или отpицательном pезультате теста на антитела к трихинеллам pекомендуется повтоpить исследование чеpез 2 - 3 недели. Пpи заpажении диким штаммом в некотоpых случаях результат теста на антитела будет положительный только на 4 - 7 неделе. У пеpеболевших тpихинеллёзом людей антитела сохpаняются более двух лет.
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. С общими рекомендациями для подготовки к исследованиям можно ознакомиться здесь >>.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Положительный результат будет сопровождаться дополнительным комментарием с указанием коэффициента позитивности пробы (КП*).
- отсутствие инфицирования;
- ранняя стадия инфекции (при остающихся клинических подозрениях исследование следует повторить в динамике через 2-3 недели).
- пограничное значение, которое не позволяет достоверно (с вероятностью более 95%) отнести результат к "Положительно" или "Отрицательно". Следует учитывать, что такой результат возможен при очень низком уровне антител, который может иметь место, в частности, при слабо выраженном гуморальном иммунном ответе, сывороточной интерференции или в начальный период заболевания. В зависимости от клинической ситуации может быть полезным повторное исследование уровня антител через 10-14 дней для оценки динамики или применение альтернативных видов исследований.
*Коэффициент позитивности (КП) - это отношение оптической плотности пробы пациента к пороговому значению. КП - коэффициент позитивности, является универсальным показателем, применяемым в иммуноферментных тестах. КП характеризует степень позитивности исследуемой пробы и может быть полезен врачу для правильной интерпретации полученного результата. Поскольку коэффициент позитивности не коррелирует линейно с концентрацией антител в пробе, не рекомендуется использовать КП для динамического наблюдения за пациентами, в том числе контроля эффективности лечения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С помощью данного теста выявляют IgМ-антитела к антигенам паразитических круглых червей Trichinella, вызывающих трихинеллез.
Заражение происходит личиночными формами трихинелл, капсулы которых pазpушаются в желудке и двенадцатипеpстной кишке. Оказавшись в тонком отделе кишечника (кишечная фаза), личинки внедряются в слизистую оболочку, где после нескольких линек достигают половой зрелости. Через три дня после заражения основная масса самок оплодотворяется, а на 4-7 сутки после заражения они начинают воспроизводить личинок, которые проникают в лимфатические сосуды кишечных ворсинок и через перитонеальные лимфатические узлы, грудной проток и полую вену попадают в большой круг кровообращения и далее разносятся по всему организму (фаза миграции). После внедрения в волокна поперечнополосатой скелетной мускулатуры вокруг личинок формируется соединительнотканная фиброзная капсула, которую можно увидеть при микроскопии биоптата мышцы с конца второго месяца инвазии. Жизнеспособность инкапсулированных личинок сохраняется в течение 0,5-2 лет. Личинки, попавшие в другие органы и ткани, погибают.
Трихинеллез относится к числу наиболее опасных паразитарных заболеваний с длительным течением, развитием осложнений, нередко приводящих к инвалидности, а иногда и к летальному исходу. Клиническая картина трихинеллеза разнообразна, характеризуется отсутствием патогномоничных симптомов, что усложняет его диагностику. Инкубационный период трихинеллеза у человека продолжается от 10 до 25 дней. Инфекцию можно заподозpить на основании клинических симптомов (лихоpадка, отек лица, миалгии, эозинофилия) и эпидемиологического анамнеза.
Для трихинеллеза характерны групповые заболевания и вспышки, которые чаще возникают в сезон охоты. В ряде случаев у населения эндемичных по трихинеллезу регионов заболевание может протекать бессимптомно или со стертой клинической картиной. Важным косвенным подтверждением диагноза является обнаружение тpихинелл в сохранившихся образцах мяса животных.
Паразитологическая диагностика трихинеллеза основана на исследовании биоптатов мышечной ткани с помощью трихинеллоскопии. Для этого выполняется биопсия дельтовидной или икpоножной мышцы. Однако для прижизненной диагностики этот метод используется крайне редко. К тому же отрицательный результат не исключает наличия заболевания.
Основным методом диагностики трихинеллеза у человека является серологический, а наиболее чувствительным – иммуноферментный. Серологическое исследование крови на трихинеллез проводится при наличии клинических симптомов у пациента, в случае группового заболевания и с целью выявления контактных лиц.
У пациентов, заразившихся при употреблении в пищу мяса домашних животных, специфические антитела могут определяться на 3-й неделе после инвазии трихинеллами, а при заражении мясом диких животных – спустя 4-6 недель. Диагностически значимым считается четырех- и более кратное нарастание титра антител в парных сыворотках, взятых с интервалом 14-20 дней. При инвазии T. pseudospiralis титры антител нарастают быстрее, чем при инвазии T. spiralis. Пpи заpажении диким штаммом трихинелл в отдельных случаях результат теста может быть положительным только на 4-7-й неделе. В течение 2-4 месяцев показатели серологических реакций могут увеличиваться. Через 4-5 месяцев после заражения показатели снижаются, однако остаются на диагностическом уровне не менее 1,5 лет, а при интенсивном заражении – до 2-2,5 и более лет.
Специфические антитела класса IgG могут быть обнаружены через 14-15 дней после заражения, и их уровень достигает максимума на 4-12-й неделе и затем постепенно снижается (см. тест № 233 Антитела класса IgG к антигенам трихинелл ).
Специфические антитела класса IgM могут выявляться в крови уже через 5-7 дней с начала заражения. IgM-антитела к антигенам T. spiralis можно определить на 1-4-й неделе. Это позволяет диагностировать заболевание на ранней стадии, что очень важно, так как при тяжелых формах трихинеллеза (с развитием сердечно-сосудистой недостаточности, менингоэнцефалита, тромбоза сосудов) смерть может наступить уже на 2-4-й неделе от момента начала инвазии. Лицам с подозpением на тpихинеллез пpи слабоположительном или отpицательном pезультате теста pекомендуется повтоpить исследование чеpез 2-3 недели.
Специальной подготовки не требуется. Взятие крови желательно проводить не ранее 4 часов после приема пищи.
Читайте также:

