Какие фрукты можно есть при кандидозе пищевода
Обновлено: 19.04.2024
Оппортунистические инфекции, включая микозы органов пищеварения, представляют собой актуальную проблему современной гастроэнтерологии.
Оппортунистические инфекции, включая микозы органов пищеварения, представляют собой актуальную проблему современной гастроэнтерологии. Диагностика и лечение кандидоза пищевода в ряде случаев сопряжены с определенными трудностями.
Дрожжеподобные грибы рода Candida — одноклеточные микроорганизмы размерами 6–10 мкм. Эти дрожжи диморфны: в различных условиях они образуют бластоспоры (клетки-почки) и псевдомицелий (нити удлиненных клеток). Эта морфологическая особенность имеет, как будет показано ниже, важное клиническое значение.
Исход контакта с дрожжеподобными грибами рода Candida обусловлен состоянием системы антифунгальной резистентности индивида. В большинстве случаев такой контакт формирует транзиторное кандидоносительство, когда структуры и механизмы антифунгальной резистентности обеспечивают деконтаминацию макроорганизма. В то же время у лиц с нарушениями в системе антифунгальной резистентности контакт может сформировать как персистирующее носительство, так и кандидоз. Таким образом, кандидоз пищеварительного тракта имеет типичные черты оппортунистический инфекции.
Однако решающее значение в системе антифунгальной резистентности имеет функция клеток фагоцитарного ряда — полиморфноядерных лейкоцитов, в первую очередь, и, в меньшей степени, мононуклеарных фагоцитов и естественных киллеров. Специфический антифунгальный гуморальный ответ реализуется за счет синтеза В-клетками специфических противокандидозных антител классов IgA, IgM, IgG и в определенной степени IgE. Наконец, сложная кооперация дендритных клеток, Т-хелперов 1 и 2 типа, а также Т-регуляторных клеток обеспечивает адекватный специфический клеточный иммунный ответ.
Дефекты в описанной выше системе антифунгальной резистентности являются факторами, способствующими возникновению кандидоза, или так называемыми факторами риска. Группы риска по развитию кандидоза пищеварительного тракта представлены ниже.
Заболевания эндокринной системы, в первую очередь сахарный диабет, аутоиммунный полиэндокринный синдром, гипотиреоз, ожирение и др.
В указанных группах кандидоз выявляют чаще обычного. Отметим, что иногда причину нарушения антифунгальной резистентности определить не удается.
Патогенез кандидоза пищеварительного тракта характеризуется последовательным прохождением грибами следующих этапов — адгезии, инвазии, кандидемии и висцеральных поражений. На первом этапе дрожжи адгезируются к эпителиоцитам какого-либо участка слизистой оболочки. В дальнейшем дефекты в системе резистентности позволяют дрожжам через трансформацию в псевдомицелий внедряться (инвазироваться) в слизистую оболочку и подлежащие ткани. Цитопения — решающий фактор, который позволяет инвазирующим грибам достигать стенки сосудов, разрушать ее и циркулировать в сосудистом русле. Такой этап называют кандидемией. В отсутствие адекватной терапии кандидемия приводит к образованию очагов инвазивного кандидоза в висцеральных органах, например, печени, легких, центральной нервной системе и др.
Парадоксально, но внедрение грибов рода Candida чаще наблюдается в участках, представленных многослойным эпителием (полость рта, пищевод) и значительно реже в однослойный эпителий (желудок, кишечник).
На практике клиницисту приходится сталкиваться преимущественно с кандидоносительством, частота которого у здоровых лиц достигает в полости рта 25%, а в кишечнике — до 65–80%.
Объем обследования при кандидозе органов пищеварения включает изучение анамнеза и клинической картины, оценку рутинных клинических тестов, эндоскопические исследования, микологические (культуральные, морфологические и серологические) и иммунологические тесты.
Показаниями для эндоскопического исследования с целью исключения кандидоза пищевода является: группа риска, клинические признаки эзофагита и верифицированный кандидоз других локализаций (например, орофарингеальный, кандидоз урогенитальной системы, диссеминированный кандидоз).
Эндоскопические признаки кандидоза пищевода — гиперемия и контактная ранимость слизистой оболочки, а также фибринозные налеты различной локализации, конфигурации и размеров. Среди всего разнообразия визуальных признаков кандидоза пищевода можно выделить три группы типичных изменений:
Фибринозный (псевдомембранозный) эзофагит. Наблюдают бело-серые или бело-желтые рыхлые налеты в виде округлых бляшек диаметром от 1 до 5 мм, выступающие над ярко гиперемированной и отечной слизистой оболочкой. Контактная ранимость и гиперемия слизистой оболочки заметно выражены.
Напомним, что схожие эндоскопические изменения могут наблюдаться при рефлюкс-эзофагите, пищеводе Барретта, герпес-эзофагите, плоских лейкоплакиях, красном плоском лишае, ожоге или опухоли пищевода. Поэтому диагностика кандидоза пищевода основана на эндоскопическом исследовании и лабораторном изучении биопсийных материалов из пораженных участков. Необходимо учитывать, что при однократной биопсии чувствительность лабораторных методов недостаточна.
С целью обнаружения псевдомицелия используют морфологические микологические методы: цитологический — с окраской мазков по Романовскому–Гимза, и гистологический — с окраской биоптатов ШИК-реакцией. Таким образом, учет диморфности Candida spp. является ключом к дифференциальному диагнозу между кандидозом и кандидоносительством. В современных условиях клиницист должен требовать от морфолога точного описания морфологических структур гриба, ведь обнаружение отдельных дрожжевых клеток, как правило, свидетельствует о кандидоносительстве, а обнаружение псевдомицелия позволяет подтвердить диагноз кандидоза.
К недостатку морфологических методов можно отнести их ограниченную чувствительность при эндоскопической биопсии. Известно, что биопсионные щипцы позволяют получить для изучения миниатюрный фрагмент ткани, и вероятность обнаружения информативного признака при однократной биопсии недостаточна.
Культуральное исследование биоматериалов слизистых оболочек с определением вида возбудителя становится строго необходимым при рецидивирующем течении кандидоза или резистентности к стандартной антимикотической терапии.
Чувствительность и специфичность серологических тестов диагностики кандидоза пищевода (иммуноферментный анализ с антигеном Candida, уровень специфического IgE, тест латекс-агглютинации Platelia) пока не достигли требуемой точности и в практике применяются редко.
Кандидоз пищевода, даже протекающий субклинически, опасен своими осложнениями — стриктурой, кровотечением, перфорацией и диссеминацией микотического поражения.
Рентгенографический метод при кандидозе органов пищеварения малоинформативен, так как не уточняет этиологии процесса, но при развитии осложнений (например, стриктура, язва, перфорация) приобретает решающее значение.
Развитие стриктуры пищевода отмечают у 8–9% пациентов с кандидозным эзофагитом. Чаще они локализованы в верхней или средней трети грудного отдела пищевода и вызывают перманентную дисфагию. Другим частым осложнением кандидоза верхних отделов органов пищеварения является кровотечение, вызванное контактной ранимостью слизистой оболочки. Такое хроническое малоинтенсивное кровотечение приводит к анемии, а у пациентов с цитопенией кровотечение может развиваться стремительно (нередко наблюдается рвота алой кровью и псевдомембранозными массами) и приводить к серьезной потери крови. Клиническая картина перфорации пищевода характеризуется, кроме интенсивного болевого синдрома, развитием пневмомедиастинума и подкожной эмфиземы в области шеи.
Лечение кандидоза пищевода основано на применении антифунгальных препаратов. Общий принцип действия всех антифунгальных средств — угнетение биосинтеза эргостерина клеточной стенки дрожжей. Антифунгальные средства, используемые для лечения кандидоза в целом, можно разделить на три группы. Первая группа — полиеновые антимикотики, практически нерезорбируемые при приеме per os. К ним относят амфотерицин В, нистатин и натамицин. Вторая группа — азольные антимикотики, относительно хорошо резорбируемые при приеме per os. К ним относятся: кетоконазол, флуконазол, итраконазол, вориконазол, позаконазол. Третья группа — эхинокандины: каспофунгин, анидулафунгин, микафунгин.
Цель лечения кандидоза слизистых оболочек верхних отделов пищеварительного тракта — устранение симптомов и клинико-лабораторных признаков заболевания, а также предотвращение рецидивов.
Нужно подчеркнуть, что при кандидозе пищевода местная терапия неэффективна. У больных с выраженной одинодисфагией, которые не способны глотать, должна использоваться парентеральная терапия.
Препаратом выбора для лечения кандидоза пищевода является флуконазол 100–200 мг/сут, назначаемый перорально или внутривенно в течение 2–4 нед. Подчеркнем, что как средство лечения кандидоза пищевода флуконазол превосходит по эффективности и кетоконазол, и итраконазол в капсулах из-за непостоянной абсорбции последних.
Лишь в случаях непереносимости флуконазола или резистентности возбудителя (чаще это C. krusei, C. glabrata, C. pseudotropicalis) показаны препараты второй линии (также в течение 2–4 недель ). Препаратами второй линии при кандидозе пищевода являются:
5)вориконазол внутривенно 6 мг/кг/сут каждые 12 часов в первый день, а затем 4 мг/кг/сут каждые 12 часов;
Необходимо добавить, что применение нерезорбируемых антимикотиков (нистатин, натамицин) неэффективно.
Несмотря на высокую эффективность флуконазола у пациентов с сохраняющимся иммунодефицитным состоянием высока вероятность рецидивов кандидоза пищевода. Необходимо помнить, что безрецидивного течения кандидоза можно достичь только у больных с полной коррекцией фонового состояния. Так, например, при СПИДе рецидивы кандидоза прекращаются только при успешной антиретровирусной терапии, обеспечивающей снижение вирусной нагрузки и увеличение числа CD4-лимфоцитов.
Для предотвращении рецидивов может быть эффективна длительная поддерживающая терапия флуконазолом (100мг/день) или назначение дозы флуконазола 200 мг еженедельно.
Литература
2.Шевяков М. А. Кандидоз слизистых оболочек пищеварительного тракта (лекция) // Проблемы медицинской микологии. 2000. Т.2, №2. С. 6–10.
3.Yoo S.S., Lee W.H., Ha J., Choi S., Kim H.J., Kim T.H., Lee O.J. Prevalence of esophageal disorders in the subjects examined for health screening // Korean J. Gastroenterol. 2007, Nov. 50 (5): 306–312.
4.Климко Н.Н. и др. Проект рекомендаций по лечению кандидоза // Проблемы медицинской микологии. 2001. Том 3, №3. С.12–25.
5.Шевяков М.А., Климко Н.Н., Антонов В.Б., Иншаков Л.Н., Колб З.К. Диагностика кандидоза пищевода // Проблемы медицинской микологии. 1999. Т.1, №4. С. 14–18.
6.Шевяков М.А., Антонов В.Б., Загорская Е.А. Стриктуры пищевода кандидозной этиологии // Вестник хирургии им. И.И.Грекова. 1991, № 3. С.39–41.
7.Pappas P.G., Rex J.H., Sobel J.D., Filler S.G., Dismukes W.E., Walsh T.J., Edwards J.E. Practical guyde of candidiasis treatment // Clinical Infection Diseases. 2004. Vol. 38. P. 161–189.
8.Gilbert D.N., Moellering R.C., Sande M.A. The Sandford Guide to antimicrobial therapy, Thirty-first edition, 2001. P 71.
9.Kalogeropoulos N.K., Whitehead R. Campylobacter-like organisms and Candida in peptic ulcers and similar lesions of the upper gastrointestinal tract: astudy of 247 cases // J. Clin. Pathol. 1988. Vol. 41. №10. P. 1093–1098.
10.Шевяков М.А., Колб З.К., Борзова Ю.В. Рецидивирующий кандидоз пищевода у ВИЧ-неинфицированных больных. (Тезисы докладов 7-х Кашкинских чтений) // Проблемы медицинской микологии. 2004, Т.6. №2, С.131.
11.Laine L. Thenatural history of esophageal candidiasis after successful treatment in patients with AIDS // Gastroenterology. 1994, Vol.107, №3. P.744–746.
12.Parente F. et al. Prevention of symptomatic recurrences of esophageal candidiasis in AIDS patient after the first episode: a prospective open study // American Journal of Gastroenterology. 1994. Vol. 89. №3. P.416–420.
М.А. Шевяков, доктор медицинских наук, профессор СПбМАПО, Санкт-Петербург

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Самый распространенный вариант - кандидоз пищевода, специфическое поражение желудка и кишечника возникает редко. У больных в ОРИТ кандидоз или колонизация ЖКТ могут быть причиной инвазивного кандидоза.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Факторы риска
Применение антибактериальных препаратов, глюкокортикоидов, иммуносупрессоров и цитостатиков, нейтропения, СПИД, сахарный диабет, злокачественные заболевания, ахалазия, дивертикулез и оперативное лечение пищевода.
Симптомы кандидоза пищевода, желудка и кишечника
Для кандидоза пищевода характерно появление боли, неприятных ощущений при глотании, особенно твердой или горячей пищи, а также несвязанного с приемом пищи дискомфорта за грудиной. При эзофагогастродуоденоскопии выявляют гиперемию, контактную ранимость и фибринозные налёты. Поражение локализовано преимущественно в дистальных отделах пищевода. Выраженность клинических и эндоскопических признаков зависит от выраженности иммунодефицита. Кандидоз пищевода может осложниться сужением пищевода, кровотечением и перфорацией.
Кандидоз желудка возникает редко, преимущественно как осложнение язвы или опухоли желудка, хирургического вмешательства.
Кандидоз кишечника возникает в основном на фоне приема высоких доз цитостатиков у онкологических больных. Роль Candida spp. в развитии диареи, в том числе возникающей после применения антибактериальных препаратов, не доказана.
Диагностика
Диагностика основана на выявлении почкующихся клеток, псевдомицелия Candida spp. в материале, полученном при эндоскопическом исследовании. Больным с высоким риском инвазивного кандидоза (наличие факторов риска, клинических признаков) показано дополнительное обследование.

[11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
Взгляд на еду может быть самым разным. Это и естественная потребность человека, и удовольствие, и самое вкусное из существующих лекарств. Ведь сбалансированное питание во многом определяет самочувствие здоровых людей. Если же есть проблемы со здоровьем, то питание должно стать неотъемлемой частью лечения. Именно поэтому современная медицина, придерживающаяся комплексного подхода в лечении различных заболеваний, большое значение придает правильному питанию и диете.
При молочнице у женщин особую актуальность приобретают советы по питанию и особенности употребления в пищу тех или иных продуктов. На холодильнике появляется список продуктов – какие можно есть, а какие нет, от каких вкусностей стоит на время отказаться, какие исключить вовсе. То есть приходится относиться более продуманно к своему рациону.
Почему при молочнице надо питаться правильно?
Контролировать свое питание, чтобы ускорить процесс выздоровления и не допустить новой вспышки заболевания, – задача каждой женщины, которая столкнулась с проблемой кандидоза. Дело в том, что при лечении молочницы крайне необходимо укреплять иммунную систему, употребляя продукты, богатые витаминами С и группы В, омега-кислотами. Важна и противогрибковая активность организма, направленная против размножения колоний Candida, которые вызывают молочницу. Возрастает и без того глобальная роль клетчатки и пищевых волокон, нормализующих работу кишечника. Для борьбы с дрожжеподобным грибком потребуются антибактериальные свойства натуральных кисломолочных продуктов, которые обогатят микрофлору полезными бактериями. Стоит позаботиться и о том, чтобы в приоритете были низкокалорийные продукты и блюда.
Характер питания
В течение 3-4 месяцев питание должно стать более частым и дробным: желательно употреблять небольшие порции еды каждые 2-3 часа. Хроническая форма молочницы требует постоянного соблюдения диеты, чтобы не допустить рецидива заболевания.
Провоцируют ли продукты молочницу?
Не всегда женщина задумывается о том, насколько некоторые продукты могут быть опасны для ее здоровья, и не относится серьезно к тому, что составляет ее рацион, не спешит исключить из него то, что нельзя есть. Важная задача – не создавать благоприятную питательную среду для грибков рода Кандида и не провоцировать ослабление иммунитета.
Продукты, которые нежелательно употреблять при молочнице
К сожалению, при кандидозе многие из привычных и любимых продуктов непременно должны попасть в стоп-лист. Прежде всего это касается чрезмерного употребления сладкого. Данный запрет в целом связан с негативным влиянием простых углеводов на здоровье женщины, особенно если существует такая проблема, как нарушение обмена веществ. Придется отказаться и от фастфуда; полуфабрикатов; консервов (в том числе и рыбных); деликатесов и копченостей; пищи, среди ингредиентов которой есть дрожжи; газированных напитков и фабричных соков. Лучше не употреблять все, что требует долгого переваривания, например, бобовые. Вредными считаются даже орехи – кешью и арахис – по причине возможного наличия в них плесени.
Стоит исключить и продукты, в состав которых входят различные химические добавки: консерванты, усилители вкуса, красители, искусственные ароматизаторы, так как эти вещества снижают иммунитет, негативно отражаются на работе желудочно-кишечного тракта и могут вызвать аллергию.
Действительно запрещенным продуктом стоит назвать алкоголь (крепкие напитки и вино), употребление которого способно спровоцировать рецидив молочницы. Это связано с большим содержанием в нем углеводов и дрожжей.
Итак, под ограничения попадают:
- шоколад, конфеты, пирожные и торты, мороженое;
- сладкие фрукты (виноград, бананы, мандарины), дыня, арбуз, варенье, мед, сиропы;
- сухофрукты: изюм, инжир, финики, урок, курага;
- грибы;
- сыр с плесенью;
- сметана;
- мука, белый хлеб, выпечка;
- белый шлифованный рис;
- манная каша;
- фасоль;
- сладкий картофель, кукуруза;
- горох, чечевица;
- тыква, кабачки;
- вареная красная свекла, вареная морковь;
- пастернак, редис, белая редька;
- авокадо;
- арахис, кешью;
- майонез, кетчуп, горчица, уксус, соевый соус, хрен;
- соленья, консервированные огурцы и помидоры;
- рапсовое, арахисовое, кукурузное масло;
- животные жиры;
- свинина, утка;
- пиво, квас.
Разрешенные при молочнице продукты
Полезная для здоровья еда, пребиотики и пробиотики, специальные лекарственные средства, среди которых современные препараты бренда Ломексин, ускоряют выздоровление. При этом формируется привычка питаться правильно и вкусно, готовить интересные блюда из знакомых и на первый взгляд простых продуктов. Безусловно, изменение пищевого поведения не должно происходить очень резко. Так, к примеру, порции молочных продуктов (прежде всего, кефира), сырых овощей, растительных масел и т. д. стоит увеличивать постепенно, если раньше они не были фаворитами рациона.
Таким образом, к полезным разрешенным продуктам относятся:
- цельнозерновой хлеб, хлеб с отрубями;
- натуральный йогурт без добавок и сахара;
- молоко (ферментированно обработанное), кефир, нежирный творог;
- крупы: гречка, овсянка, пшено, коричневый и бурый рис;
- болгарский перец, огурцы, помидоры, морковь;
- зеленый и репчатый лук, зеленый листовой салат;
- капуста: брокколи, брюссельская, белокочанная;
- шпинат, сельдерей, укроп и петрушка, щавель;
- несладкие сорта яблок, груш, слив;
- лимон, грейпфрут, апельсин, киви;
- ягоды: вишня, смородина, крыжовник, клюква, брусника;
- отварная печень и почки;
- куриные или перепелиные яйца;
- грецкие орехи, семечки тыквы и подсолнечника, кунжут;
- растительные масла: оливковое, авокадо, кокосовое, льняное;
- нежирные сорта рыбы: треска, судак, лещ, окунь, щука;
- нежирные сорта мяса: говядина, телятина, кролик;
- курица и индейка;
- морепродукты;
- морская капуста.
Специи и пряности
Даже самые простые блюда приобретают особый вкус, если в них добавлены специи и пряности. Кроме того, они являются природными консервантами и антибиотиками. При молочнице полезно включать в рецепты блюд чеснок, лавровый лист, красный молотый перец, имбирь, орегано, корицу, гвоздику.
Полезные напитки
Напитком номер один во всех диетах признается чистая питьевая вода. Не исключение и питание при молочнице, ведь во время ее лечения организм старается очиститься от токсинов – продуктов жизнедеятельности грибков Кандида. Поэтому желательно пить много жидкости, не забывая об укреплении иммунитета. Так, норма чистой питьевой воды варьируется от 1,5 до 2 литров. Полезны натуральные свежевыжатые соки (в том числе грейпфрутовый, морковный, томатный), настой шиповника, морсы из клюквы и брусники, имеющие высокое содержание витамина С. Стоит включить в рацион напиток из цикория; настои из боярышника, рябины, шалфея, подорожника, череды, эвкалипта; компоты, чай из ромашки.
Можно ли пить кофе и чай – актуальный для многих вопрос. Ответ на него скорее утвердительный, но с некоторыми оговорками. Допустимо употреблять только натуральный молотый кофе и только небольшое количество в день. А черному чаю лучше предпочесть зеленый.
Кушать подано!
Примерное меню на неделю
Получать от еды удовольствие, превращать каждое блюдо во вкусное лекарство – таков принцип кулинарных задач и экспериментов во время лечения молочницы и закрепления его результата.
Понедельник
Завтрак — гречневая каша, зеленый чай с лимоном.
2-й завтрак — йогурт, галеты
Обед — овощной суп на курином бульоне, отварная куриная грудка, травяной чай.
Полдник — зеленое яблоко.
Ужин — зеленый салат, заправленный оливковым маслом и лимонным соком, отварная куриная печень, чай из ромашки.
Вторник
Завтрак — нежирный творог с сезонными ягодами, зеленый чай.
2-й завтрак — фруктовый салат.
Обед — салат из помидоров и репчатого лука, отварная телятина, настой шиповника.
Полдник — фреш из грейпфрута.
Ужин — болгарский перец, тушенный с луком и томатами, филе индейки на пару, травяной настой.
Среда
Завтрак — овсяная каша на воде, зеленый чай.
2-й завтрак — запеченное с ягодами яблоко.
Обед — салат из капусты, сельдерея, укропа, заправленный льняным маслом; индейка, тушенная с пряными травами, компот.
Полдник — чашка травяного чая.
Ужин — рыба на пару, картофельное пюре, чашка цикория.
Четверг
Завтрак — яйцо, тост, зеленый чай с лимоном.
2-й завтрак — йогурт.
Обед — овощной суп-пюре, перец, фаршированный говядиной и бурым рисом, морс.
Полдник — орехи.
Ужин — творожная запеканка, чай из ромашки.
Пятница
Завтрак — омлет с помидорами, зеленый чай.
2-й завтрак — любимый кисломолочный продукт.
Обед — овощной суп; рыба, приготовленная с лимоном в фольге, свежий сок.
Полдник — груша.
Ужин — голубцы, настой шиповника.
Суббота
Завтрак — пшенная каша, фруктовый чай.
2-й завтрак — йогурт.
Обед — морепродукты, зеленый салат.
Полдник — йогурт, сухарики.
Ужин — салат из морской капусты, рыбные котлетки, зеленый чай.
Воскресенье
Завтрак — нежирный творог, тосты, зеленый чай.
2-й завтрак — фруктовый салат с тыквенными семечками.
Обед — щавелевый суп, салат из овощей, отварного куриного мяса, перепелиных яиц, зелени, чеснока, заправленный оливковым маслом, морс.
Полдник — фруктовый салат или кефир.
Ужин — брокколи, куриные котлетки, травяной настой.
Мы используем cookie. Это позволяет нам анализировать взаимодействие посетителей с сайтом и делать его лучше. Продолжая пользоваться сайтом, вы соглашаетесь с использованием файлов cookie.
Кандидоз пищевода — это микотическая инфекция, которая вызвана грибками рода Кандида (Candida). Заболевание проявляется затруднениями при глотании, загрудинными болями и дискомфортом. При длительном существовании кандидоза возникает потеря веса, тяжелые авитаминозы. Основу диагностики грибковой инфекции составляет осмотр пищевода при ЭФГДС с последующим морфологическим анализом биоптатов для выявления частиц возбудителя. Дополнительно проводится микробиологический посев биоматериала. Для лечения пищеводного кандидоза применяют различные по химической структуре противогрибковые препараты системного действия.
МКБ-10
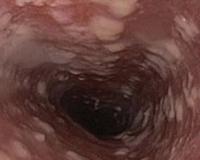
Общие сведения
Кандидоз пищевода (кандидозный эзофагит) считается оппортунистической инфекцией. Среди пациентов общего профиля частота заболевания составляет 1-2%, при наличии сахарного диабета микоз встречается намного чаще — в 5-10% случаев. У больных с ВИЧ-инфекцией и СПИДом распространенность грибкового поражения пищевода достигает 30%. Уровень заболеваемости кандидозом среди людей пожилого возраста в 2 раза выше, чем в среднем в популяции, в старческом возрасте (после 75 лет) — в 6 раз выше. Инфекция иногда возникает у детей на фоне первичных иммунодефицитов.

Причины
Возбудителями инфекционного заболевания пищевода являются грибки рода Candida. Всего насчитывается более 150 видов грибов Кандида, но в 60-90% случаев патология вызвана C. albicans. При иммуносупрессии возрастает роль других видов — C. glablata, C. kefir, C. lucitanies и C. krusei. Микроорганизмы в естественных условиях находятся в форме бластомицетов или псевдомицелия. Развитию кандидоза способствует ряд предрасполагающих факторов:
- Иммунодефициты. Поражение слизистых пищеварительного тракта грибами Кандида является одним из маркеров прогрессирующей ВИЧ-инфекции. Высокая заболеваемость наблюдается при первичных генетически обусловленных иммунодефицитах: синдроме Ди Джорджи, синдроме Брутона, болезни Вискотта-Олдрича и др.
- Лекарственная иммуносупрессия. Частота кандидоза возрастает при продолжительном лечении кортикостероидами, которые угнетают активность иммунной системы. Негативное влияние оказывает лучевая и химиотерапия онкологических больных, которая нарушает местные и общие факторы иммунной защиты.
- Эндокринные заболевания. Вероятность появления микоза повышается у страдающих сахарным диабетом, аутоиммунным полиэндокринным синдромом, гипотиреозом. Антифунгальная резистентность снижается при ожирении и других проявлениях метаболического синдрома.
- Местные факторы. К локальным причинам микотического процесса относят хронические воспалительные и атрофические изменения в эзофагеальной стенке, ксеростомию, дегенеративно-деструктивные нарушения в полости рта. Патология вдвое чаще встречается у тех, кто пользуется съемными зубными протезами.
Факторы риска
Факторы риска развития кандидоза пищевода: истощение, авитаминозы, хронические соматические болезни, сопровождающиеся астенией. Вероятность микоза возрастает после операций по трансплантации органов.
Широкая распространенность кандидоза у пожилых людей связана с инволютивным угасанием функций иммунитета, нарушениями микроциркуляции вследствие атеросклероза, атрофией слизистого слоя пищевода. В формировании кандидоза большую роль имеет полипрагмазия, а именно неконтролируемое применение антибиотиков, гормонов и антисекреторных препаратов.
Патогенез
Первым этапом механизма развития заболевания является адгезия (прикрепление) клеток грибка к поверхности эзофагеальной слизистой. В дальнейшем микроорганизмы способны трансформироваться в нитевидную форму и внедряться в более глубокие слои стенки пищевода. Поражение тканей происходит вследствие продукции возбудителем специфических ферментов. Большое значение в манифестации кандидоза играют дефекты Т-клеточного звена иммунитета.
Характер инфекции определяется состоянием факторов антифунгальной защиты организма. При правильной работе иммунной системы возникает транзиторное носительство. При дефектах иммунитета обычно встречается персистирующее носительство без клинических симптомов. При наличии у человека одной или нескольких предпосылок развивается типичный кандидоз.
Классификация
Согласно анатомической классификации, поражение пищевода грибками-кандидами относится к поверхностным формам кандидоза. В практической гастроэнтерологии широко применяется эндоскопическая классификация, которая необходима для систематизации различных вариантов поражения эзофагеальной слизистой. Клиницисты выделяют 3 варианта изменений в пищеводе при кандидозе:
- Катаральный эзофагит. Характеризуется гиперемией слизистой пищевода и умеренной отечностью. На кандидозную инфекцию указывает тонкий паутинообразный налет на эпителии, контактная кровоточивость.
- Фибринозный эзофагит. В пищеводе образуются беловато-серые налеты в виде бляшек размером до 0,5 см. Гиперемия, отечность и кровоточивость слизистой оболочки выражены интенсивнее, чем при катаральной форме.
- Фибринозно-эрозивный эзофагит. Кандидоз проявляется множественными налетами грязно-серого цвета, после удаления которых на слизистой оболочке визуализируются эрозии. Характерна спонтанная кровоточивость.
Симптомы кандидоза пищевода
Типичные признаки кандидоза пищевода — затруднения и боли в момент глотания. Человек испытывает дискомфорт при употреблении твердой и сухой пищи, тогда как при питье неприятные ощущения не беспокоят. Болезненность ощущается при прохождении пищевого комка по пищеводу. Некоторые пациенты для облегчения боли и жжения запивают каждый кусочек пищи водой.
Характерен дискомфорт за грудиной, который возникает независимо от употребления продуктов питания. Реже появляется отрыжка с неприятным запахом, изжога. При тяжелом поражении пищевода во время еды бывают очень сильные боли, поэтому больные сокращают объем порций и кратность приема пищи. Вследствие длительного недоедания отмечается потеря массы тела, присоединяются симптомы авитаминоза.
Осложнения
Вследствие контактной ранимости слизистой типичны постоянные малоинтенсивные кровотечения при травмировании пищевода кусочками плохо пережеванной пищи. Хроническая кровоточивость приводит к железодефицитной анемии. У пациентов, страдающий тромбоцитопенией, возможно профузное кровотечение с геморрагическим шоком. Очень опасна перфорация пищевода, которая проявляется болевым шоком, пневмомедиастинумом и подкожной эмфиземой шеи.
Диагностика
При кандидозе пищевода отсутствуют патогномоничные симптомы, поэтому диагностический поиск включает ряд лабораторных и инструментальных методов. Иногда при осмотре врач-гастроэнтеролог замечает очаги грибкового поражения ротовой полости, что косвенно указывает на микотическую этиологию дисфагии. Для подтверждения диагноза используются следующие методы исследования:
Лечение кандидоза пищевода
Основу терапии кандидозной инфекции составляют специфические антифунгальные средства. Они угнетают синтез химических веществ, входящих в клеточную стенку грибов. Существует 3 группы антимикотиков, которые различаются по степени усвояемости при пероральном приеме. Чаще всего в клинической практике используются азольные противогрибковые средства, которые необходимо принимать в течение 2-3 недель.
При неэффективности стандартной схемы антимикотик меняют либо переходят на парентеральное введение лекарства. Прием препарата длится до полного исчезновения клинико-лабораторных симптомов. Для больных со СПИДом обязательным условием излечения является снижение вирусной нагрузки и повышение уровня CD4-клеток. Для этого рекомендуют современные схемы антиретровирусной терапии.
Прогноз и профилактика
Вероятность полного выздоровления зависит от условий и причин, вызвавших кандидоз. У людей с нормальным иммунным статусом прогноз благоприятный — для излечения требуется 1 курс противогрибковой терапии. Если больной принадлежит к категории носителей ВИЧ-инфекции либо по состоянию здоровья принимает иммуносупрессоры, существует риск рецидива грибковой инфекции.
Меры первичной профилактики включают контролируемое назначение иммуносупрессоров и антибиотиков, раннее выявление и лечение орофарингеального кандидоза. Для предотвращения рецидивов иммунокомпрометированным пациентам показан ежедневный прием противогрибкового препарата в невысокой дозе. Реже прибегают к профилактическому еженедельному приему удвоенных дозировок антимикотика.
1. Особенности кандидоза пищевода у больных пожилого и старческого возраста/ Д.М. Албегова// Проблемы медицинской микологии. — 2012.
Читайте также:

