Какие инфекции при укусах кошки
Обновлено: 23.04.2024
Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период бешенства у человека
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Структура заболевших с клиническими проявлениями бешенства
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
- Длительное отсутствие медицинской помощи;
- Нарушение прививочного режима;
- Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Диагностика бешенства у человека
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Симптомы бешенства у человека
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Первые признаки бешенства у человека
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 градусов, но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации: обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Симптомы второй стадии бешенства у человека
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Симптомы третьей стадии
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 градусов, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
Лечение бешенства у человека
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Постконтактная вакцина
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Важно знать: вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
- При попадании слюны животного или при его прикосновении к целостному кожному покрову;
- Если животное укусило человека через ткань, которая толстая и она не повредилась;
- Когда произошло ранение клювом или когтем птицы;
- При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
- Судьба животного неизвестна;
- Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Антирабический иммуноглобулин
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
- Укус глубокий, наблюдается кровотечение;
- Имеются множественные укусы;
- Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Профилактика бешенства
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
- Произошел укус дикими грызунами;
- Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
- Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Вакцину не вводят, если:
- Произошло ранение птицей (не хищником);
- Произошел укус, без повреждения кожи (через плотную ткань);
- При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
- Произошел укус домашним грызуном;
- Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
- Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
- Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 градусов), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
Что такое болезнь кошачьих царапин (фелиноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь кошачьих царапин (лихорадка от кошачьих царапин, фелиноз или регионарный небактериальный лимфаденит) — это острая бактериальная зоонозная инфекция, передающаяся преимущественно от кошек. Она характеризуется региональным лимфаденитом (воспалением лимфоузлов), кожной сыпью и иногда поражением глаз, нервной системы и внутренних органов. [1]
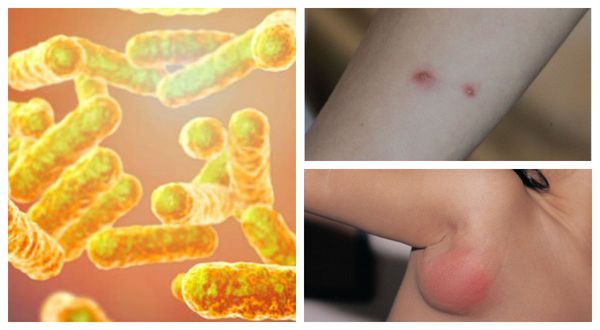
Причиной заболевания является инфицирование бактерией Bartonella henselae (бартонелла хенсели), которая была выделена у людей и млекопитающих и представляет собой мелкую плеоморфную, факультативную, грамотрицательную и внутриклеточную бациллу.
Источники инфекции
Кошки являются естественным резервуаром и переносчиком B. henselae, при этом сами животные от этого не страдают. В ряде исследований, проведённых в США, у 28% обследованных кошек были обнаружены антитела против причинной бактерии, причём из них 56% котят моложе года и 34% кошек от года и старше обладали иммунитетом к бациле. Также исследование показало, что у бездомных кошек (61%) B. henselae в крови выявлялись гораздо чаще, чем у домашних (21%). [2]
Котята моложе 12 месяцев в 15 раз чаще передают инфекцию, чем взрослые кошки, из-за наличия бактерии B. henselae в крови и большей склонностью к нанесению царапин.
Передача инфекции между кошками происходит при укусах кошачьей блохи Ctenocephalides felis или заглатывании их продуктов жизнедеятельности. Поэтому люди, у которых дома есть хотя бы один котёнок с блохами, имеют в 29 раз больше шансов заразиться бацилой, чем те, у чьих животных в шерсти не было блох. [3]
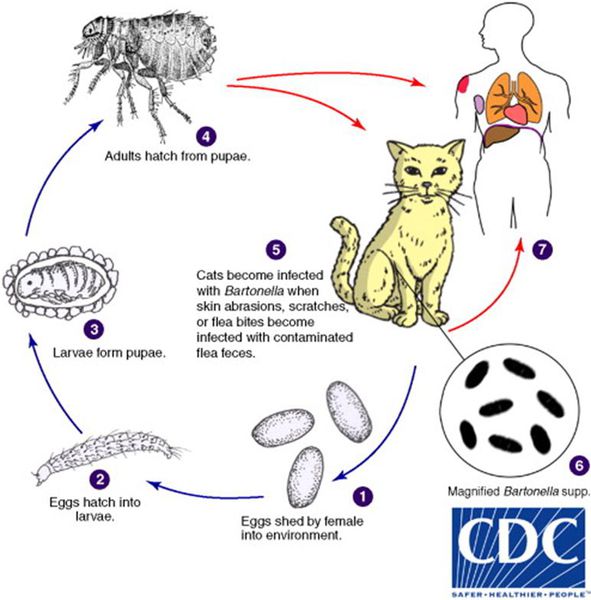
Собаки также являются источником заражения, но гораздо реже, чем кошки — всего в 5% случаев. [4] Также сообщается о единичных случаях возникновения заболевания при контактах людей с морскими свинками, кроликами и обезьянами. [1]
Помимо прочего, доказана роль в передачи инфекции иксодового клеща Ixodes ricinus (собачий клещ), который часто нападают и на людей. [5] Описан случай семейного заражения бартонеллами при их укусах. [6]
Варианты передачи инфекции человеку при укусах кошачьих блох и от человека к человеку не подтверждены. [2]
Пути передачи инфекции:
- Царапины. 75-90% пациентов с фелинозом незадолго до появления заболевания отмечали поверхностную травму кожи при контакте с кошкой. Дело в том, что блохи, находясь на животном, выделяют экскременты, которые содержат бактерии. Когда кошка царапает свою кожу (например, при почёсывании), её коготь загрязняется отходами жизнедеятельности, и в дальнейшем при нанесении травмы человеку происходит передача инфекции. [1]
- Укусы и ослюнения травмированной кожи — связаны с нахождением бактерий в слюне животных. [1]
Распространенность заболевания в мире и в Российской Федерации не известна. Заболеваемость в США среди амбулаторных пациентов составляет приблизительно 9,3 случая на 100 000 человек в год, причём ежегодно регистрируется до 20 000 новых случаев. [7] Примерно 70-90% случаев заболевания происходят в осенние и ранние зимние месяцы. Предполагается, что сезонность связана с повышением рождаемости котят в середине лета и с увеличением заражённости блохами. [8]
Группы риска
Заболевания чаще встречается у людей моложе 18 лет (от 55 до 80% случаев). Это связывают с тем, что именно дети и подростки чаще всего играют с котятами. [9]
Также стоит отметить, что заболевание чаще встречается у мужчин, чем у женщин, в соотношении 3:2. Одной из гипотез, объясняющих более высокую заболеваемость среди мужчин, является тенденция к более грубой игре с котятами и кошками и, следовательно, повышенному риску укусов и царапин. [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни кошачьих царапин
Первичный очаг (инокуляция) — наблюдается в 90% случаев и возникает на месте зажившей царапины. В основном располагается на кистях и предплечьях, реже на лице, туловище и ногах. Вначале отмечается эритематозное пятно, которое существует совсем недолго и трансформируется в плоскую папулу синюшно-красного или телесного цвета с чёткими неровными границами. Размером возникшая папула может быть от нескольких мм до 1-2 см в диаметре. Иногда несколько папул расположены линейно по ходу царапины. В некоторых случаях в основании папулы имеется болезненный инфильтрат до 3-5 см в поперечнике. У отдельных пациентов вместо папул возникают пузыри или пустулы. Примерно в половине случаев в последующем формируется эрозивный или язвенный дефект, заживающий с образованием рубца. [10]
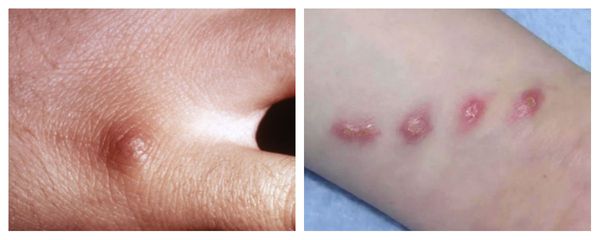
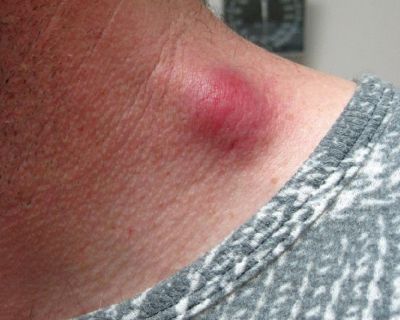
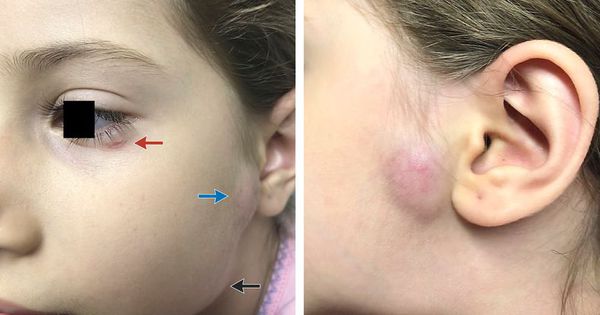
Региональный лимфаденит — основной симптом заболевания. При классической болезни кошачьих царапин регионарная лимфаденопатия возникает через 1-3 недели после появления первичного очага и продолжается до нескольких месяцев. У 85% пациентов поражается одна группа лимфоузлов: чаще всего подмышечные и эпитрохлеарные (46%), в области головы и шеи (26%), а также в паховой области (17,5%). В большинстве случаев воспаляются одиночные лимфоузлы, реже множественные, они могут располагаться как в границах одной анатомической области, так и в нескольких (генерализованная лимфаденопатия — редкое явление).
Поражённый лимфатический узел плотный, подвижный, при пальпации умеренно болезненный, в диаметре может достигать 1-5 см. Кожа над ним гиперемированна. В 10-50% случаев происходит спаивание лимфоузлов с окружающими тканями, их нагноение с образованием густого жёлто-зелёного гноя и последующим вскрытием с образованием язвенного дефекта. [11]
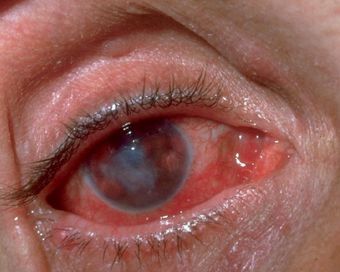
Окулогландулярный синдром Парино — одновременное образование одностороннего гранулематозного конъюнктивита (возникновение гранулём в виде жёлто-белых узелков от 1 до 5 мм) и увеличенного лимфатического узла перед ушной раковиной на той же стороне лица. Встречается в 2-8% случаев и связан с попаданием на конъюнктиву глаза слюны заражённых животных или фекалий блох. Конъюнктивит в течение нескольких недель регрессирует без рубцевания. [12]
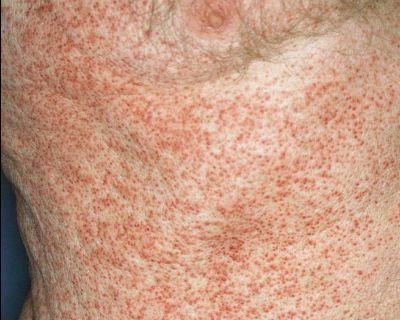
Генерализованная сыпь — скарлатино-, кореподобная или уртикарная сыпь на туловище, реже на конечностях. Наблюдается на фоне общих проявлений. В редких случаях возникает пятнисто-папулёзная сыпь или элементы по типу узловатой эритемы. Высыпания держатся от 2-5 дней до 2-5 недель. [10]
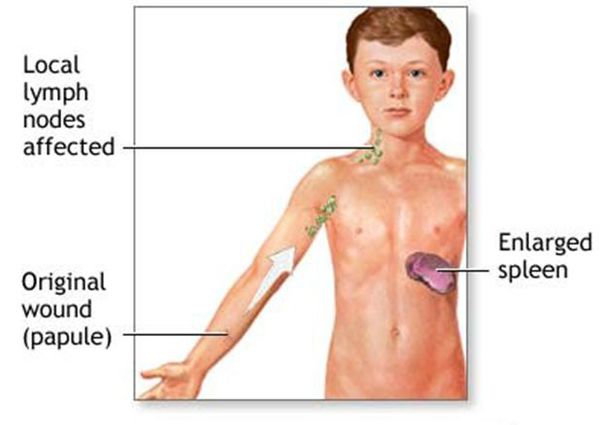
Патогенез болезни кошачьих царапин
При попадании в организм иммунокомпетентных пациентов Bartonella в местах инокуляции (заражения) вызывает гранулематозный и лейкоцитарно-лимфоцитарный ответ. Инфекция распространяется через лимфатические пути, вызывая воспаление в лимфатических узлах. В некоторых случаях происходит проникновение бактерий в кровь с развитием бактериемии и поражения нервной системы и внутренних органов.
Основным вирулентным агентом считается белок наружной мембраны OMP 43 кДа, который способен связывать эндотелиальные клетки.
Как показывают исследования, B. henselae проявляет более низкую биологическую активность по сравнению с классическими грамотрицательными микробами, что объясняет выживание, внутриклеточный рост и размножение бактерий внутри фагоцитарных клеток.
У пациентов с ослабленным иммунитетом (в частности, ВИЧ-инфицированных) ответ организма на заражение может привести к бациллярному ангиоматозу (избыточному разрастанию сосудов). Стимулировать ангио пролиферацию (появление новых кровеносных сосудов) бактерия B. henselae способна благодаря функции белка адгезина А, который может сцеплять поверхности клеток. [13]
Классификация и стадии развития болезни кошачьих царапин
Международная классификация болезней 10 пересмотра кодирует заболевание как A28.1 Лихорадка от кошачьих царапин.
Клиническая классификация предполагает выделение трёх форм болезни: [10] [14]
- классическая форма (кожно-железистая) — поражение кожи и лимфатических узлов;
- атипичные формы:
- глазной вариант (окуло-гландулярная форма) — поражение глаз;
- неврологический вариант (нейро-гландулярная форма) — поражение нервной системы;
- висцеральный вариант — поражение печени, селезёнки, сердца, реже лёгких и кишечника;
- бациллярный ангиоматоз — тяжёлое течение заболевания у лиц с ослабленным иммунитетом.
Стадии развития заболевания:
- инкубационный период — длится от 5 до 60 дней (в среднем — две недели);
- инокуляция — появление первичного очага, который существует на протяжении нескольких недель;
- стадия регионального лимфаденита — наступает через 1-3 недели после появления первичного очага и длится от нескольких недель до нескольких месяцев;
- регрессирование симптомов — может продолжаться около 3-6 месяцев, иногда дольше.
Осложнения болезни кошачьих царапин
Бациллярный ангиоматоз
Наблюдается у людей с ВИЧ-инфекцией, после трансплантации сердца и почек и очень редко — у иммунокомпетентных лиц. Характеризуется длительной лихорадкой, болями в суставах, снижением массы тела и спленомегалией (увеличением селезёнки). На фоне этих проявлений возникает сыпь в виде: множественных распространённых ангиоматозных (сосудистых) и подкожных узлов, папул, похожих на пиогенную гранулёму, и эритематозных инфильтрированных бляшек диаметром от 1 мм до нескольких см. Течение тяжёлое, часто с летальным исходом. [15]
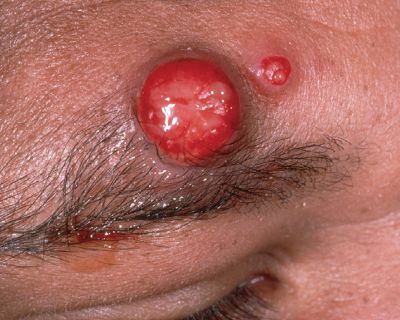
Подострый эндокардит
У части пациентов наблюдается поражение одного или несколько сердечных клапанов, эндокарда на внутренней поверхности стенок сердца или межжелудочковой перегородке, причем культуральное исследование крови не выявляет бактерий. [16] Это осложнение может сопровождаться повышением температуры, сердечной недостаточностью и одышкой.
Офтальмологические осложнения
Поражения глаз отмечаются у 2-6% пациентов и включают:
- нейроретинит — воспаление сетчатки глаза и зрительного нерва;
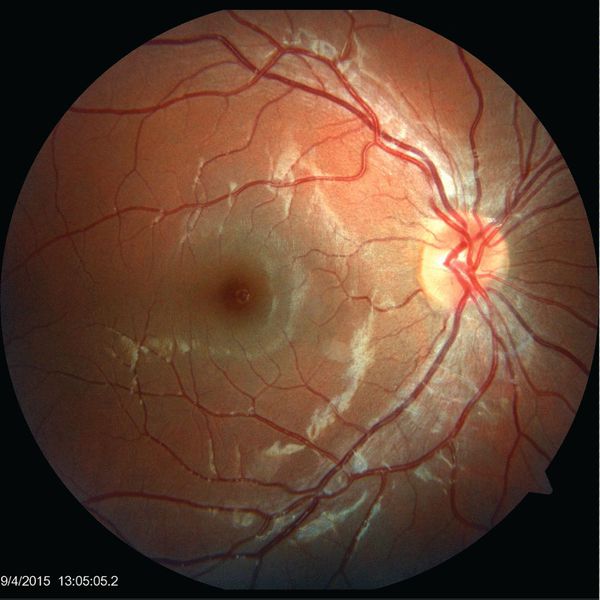
- папиллит — воспаление части зрительного нерва;
- неврит зрительного нерва;
- очаговый или многоочаговый ретинохориоидит — воспаление сосудистой оболочки глаза и сетчатки;
- панувеит — воспаление всех частей сосудистой оболочки галаза;
- окклюзию вен и артерий сетчатки, приводящую к её отслоению. [17]
Неврологические осложнения
Нарушения центральной нервной системы встречаются у 1-2% пациентов и включают атаксию, паралич черепных нервов и деменцию у пожилых людей. У детей обычно возникает энцефалит или асептический менингит. [18]
Гранулематозный гепатит и спленит (острое воспаление селезёнки)
Поражение печени и селезёнки, сопровождается генерализованной лимфаденопатией, длительной волнообразной лихорадкой, повышением уровней аминотрансфераз и множественными и диффузными гипоэхогенными зонами, определяемыми во время ультразвукового исследования и томографии. [19]
Диагностика болезни кошачьих царапин
Постановка диагноза основывается на данных анамнеза (наличие контакта с кошкой), клинических данных (присутствие первичного очага и регионального лимфаденита) и, при необходимости, данных лабораторных исследований:
- Общий анализ крови — при болезни кошачьи царапин обнаруживаются лейкоцитоз, лимфоцитоз и повышенная СОЭ.
- Полимеразная цепная реакция (ПЦР) — определение ДНК возбудителя на основе материала, взятого из первичного очага поражения или при биопсии лимфатического узла и крови. Специфичность данного обследования составляет почти 100%, но его чувствительность колеблется от 43% до 76%. [20]
- Культуральное исследование — посев материала из очагов поражения, аспирата из лимфатических узлов и крови. Специфичность анализа — 100%, чувствительность — 70-80%. [2] Метод требует специальных сред и времени (более трёх недель).
- Серологическое исследование — определение антител к B. henselae в крови методом ИФА (иммуноферментного анализа). Титры IgG менее 1:64 свидетельствуют о том, что у пациента нет текущей инфекции. Титры от 1:64 до 1:256 предполагают возможное наличие инфекции — рекомендовано повторное тестирование через 10-14 дней. Титры, превышающие 1:256, указывают на присутствие активной или недавней инфекции. Положительный тест на IgМ предполагает острое заболевание. [21]
- Биопсия материала из первичного очага поражения — показывает выраженные очаги некроза в дерме, окружённые эпителиоидными и гигантскими клетками и эозинофилами. При окраске по Уортину — Старри определяются мелкие бактерии разной формы.
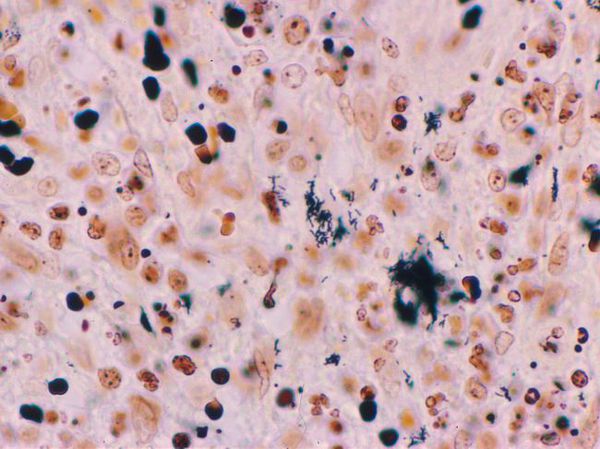
- Рентгенологическое исследование лимфатических узлов, УЗИ и томография печени и селезёнки — проводятся по показаниям.
- Исследование на ВИЧ-инфекцию и подсчёт количества СD4 клеток в крови — проводят при подозрении на бациллярный ангиоматоз.
Дифференциальная диагностика проводится со следующими заболеваниями:
- бактериальный гнойный лимфаденит, вызванный другими микроорганизмами;
- инфекция, вызванная атипичными микобактериями; ;
- споротрихоз;
- туляремия; ;
- саркоидоз;
- злокачественные новообразования.
Лечение болезни кошачьих царапин
Иногда в случаях стандартного течения заболевания применяют тепловой местный компресс или прибегают к физиотерапевтическому воздействию на область изменённых лимфоузлов (диатермии и УВЧ-терапии). Однако особого терапевтического эффекта эти метода не оказывают, так как большинство случаев фелиноза проходят самостоятельно, без лечения. Поэтому при классической форме болезни никаких действий предпринимать не нужно.
У некоторых пациентов могут развиться осложнения от распространения процесса. В таком случае рекомендовано назначение азитромицина, при применении которого лимфаденит регрессирует быстрее по сравнению с отсутствием лечения: [22]
- для взрослых и детей с весом > 45,5 кг: 500 мг в день, затем по 250 мг в течение четырёх дней;
- для детей с весом ≤ 45,5 кг: 10 мг/кг в первый день, затем по 5 мг/кг в течение четырёх дней.
При необходимости и наличии осложнений могут применяться другие антибиотики: пенициллины, тетрациклины, цефалоспорины и аминогликозиды и их комбинации.
Если есть нагноение, который сопровождается общими симптомами и лихорадкой, то показана аспирация гноя. Это позволит облегчить течение заболевания.
Прогноз. Профилактика
Прогноз благоприятный: при отсутствии осложнений заболевание спонтанно регрессирует без лечения в течение 3-4 месяцев. Тяжёлые формы заболевания встречаются крайне редко.
Меры профилактики, рекомендованные Центрами по контролю и профилактике заболеваний США: [23]

Вы знали, что примерно в 30 миллионах семей в России есть кошка? Соответственно, укусы и царапины - частые причины травм и инфекций, с которыми люди обращаются в отделения неотложной помощи стационаров и поликлиник. Более того, укусы и царапины кошек могут привести к серьезным болезням, если их не лечить. Вот ключевые факты, которые нужно знать об этих распространенных, но потенциально серьезных заболеваниях.
Почему кошки кусаются?
Кошки, конечно, могут проявлять агрессию, когда они напуганы или чувствуют угрозу. Но многие также склонны кусаться и царапаться, когда их гладит хозяин. Это называется агрессией, вызванной ласками, и это является предметом обсуждения бихевиористов на протяжении десятилетий. Есть три теории, почему кошки так поступают. Во-первых, они просто дают понять своему владельцу, что больше не счастливы, когда их гладят. Во-вторых, они пытаются установить свой статус. В третьих, человек, который некоторое время их гладит, вызывает у кошек негативные эмоции. Владельцам важно узнать своих о кошках больше, чтобы распознать явные признаки агрессии, вызванной ласками.
Опасны ли кошачьи укусы для человека?
Нельзя игнорировать кошачьи укусы и царапины. Они могут привести к серьезным инфекциям, таким как Pasteurella multocida, которые возникают, когда бактериальные организмы вида Pasteurella проникают в организм через проколы на коже. Это может привести к воспалению и нагноение подкожной клетчатки. У кошек также часто присутствуют потенциально опасные организмы fusobacterium и виды стептококков, которые могут вызывать широкий спектр инфекций, таких как тонзиллит и скарлатина, а также бактерии bartonella henselae, которые могут вызывать состояние, называемое лихорадкой от кошачьих царапин.
Инфекции возникают не только от укусов кошек, они также могут появиться от кошачьих царапин, вызывая инфекцию, известную как болезнь кошачьих царапин. Примерно 40% кошек инфицированы бактериями Bartonella henselae, которыми они заражаются от укусов блох и их помета. Когда кошка царапает человека, B. henselae может попасть в царапину и вызвать локальную кожную инфекцию, а также инфекцию, которая распространяется на лимфатические узлы, расположенные рядом с царапиной. Симптомы болезни кошачьих царапин могут включать: жар, усталость, снижение аппетита и головные боли.
К счастью, лихорадка от кошачьих царапин редко заканчивается смертельным исходом, и симптомы обычно легкие. Обычно болезнь длится от одной до двух недель, хотя, в некоторых случаях, известно, что это может занять до восьми недель. Симптомы обычно проходят самостоятельно, но людям с заболеваниями может потребоваться медицинская помощь.
Укусы кошек более подвержены заражению, чем укусы собак
Хотя укусы кошек случаются реже, чем укусы собак, но царапины – не редкость. И те ранки, которые нанесены кошками в пять раз чаще вызывают заражение, воспаление и нагноение ран, чем укусы собак. Это происходит по двум причинам.
- Во-первых, кошачьи зубы тонкие и острые, поэтому они проникают в ткани, оболочки сухожилий и суставы человеческого организма гораздо глубже, чем зубы собаки, которые обычно более тупые и широкие. С укусами они заносят в рану инфекцию.
- Во-вторых, кошки, как правило, дышат через нос. Это означает, что их рты большую часть времени закрыты, что позволяет большему количеству бактерий скапливаться во рту, и они более опасны для человека.
У кошек во рту более 200 штаммов бактерий
Говоря о кошачьей пасти, в ней существует более 200 штаммов бактерий, которые могут скрываться во рту вашего любимого пушистого животного из семейства кошачьих, а это означает, что есть сотни различных инфекций, которыми вы можете заразиться, если ваша кошка вас укусит (хотя самые распространенные бактерии вызывает инфицирование укусов кошек, называется Pasteurella multocida).
Укусы кошек могут привести к серьезным инфекциям
Исследование [1] показало, что каждый третий пациент, обратившийся за медицинской помощью из-за укуса кошки, должен быть госпитализирован, а 66 % госпитализированных пациентов потребовалось хирургическое вмешательство. Укусы кошек обычно происходят на пальцах, кистях и запястьях пациентов, которые содержат нежные сухожилия, связки и ткани. Инфекции в этих маленьких, сложных пространствах могут вызвать серьезные осложнения, если их не лечить на ранней стадии и достаточно агрессивно.
Чем раньше вы обратитесь за медицинской помощью, тем лучше
Поскольку укусы кошек могут быстро загноиться, и эти инфекции могут быстро распространяться на весь организм, необходимо немедленно обработать рану антисептиком, если травма легкая или обратиться за медицинской помощью.
Большинство пациентов, перенесших укус кошки, начинают профилактическое лечение пероральными антибиотиками (до появления признаков инфекции), чтобы предотвратить необходимость госпитализации или хирургического вмешательства. Обязательно консультируйтесь с вашим лечащим врачом перед приемом любых антибактериальных препаратов.
Также важно следить за тем, чтобы ваша прививка от столбняка была актуальной каждый раз, когда вы пережили укус животного или другую открытую рану на коже. Многочисленные исследования показали, что чем раньше пациенты с травмами, нанесенными кошкой, получат надлежащий уход за ранами и антибиотики, тем лучше будет их исход.
Что делать, если вас укусила кошка?
Будьте спокойны и определитесь, можете ли вы помочь себе самостоятельно. При неглубоких укусах домашнего питомца, который прошел иммунизацию и находится в хорошем состоянии:
- Промойте рану водой с мылом под давлением из-под крана не менее 5 минут. Не трите кожу, так как это может повредить ткань. Нанесите антисептический лосьон или крем.
- Следите за признаками инфекции. К ним относятся жар, сильное покраснение или боль, отек, утечка жидкости, или красные полосы от укуса. Немедленно позвоните лечащему врачу, если это произойдет.
При более глубоких укусах или колотых ранах любого животного или при укусе неизвестного животного [2]:
- Если укус или царапина кровоточат, надавите на них чистой повязкой или полотенцем, чтобы остановить кровотечение. Промойте рану водой с мылом под давлением из-под крана не менее 5 минут. Не трите кожу, так как это может повредить ткань.
- Просушите рану и накройте стерильной повязкой. Не используйте ленту или пластыри-бабочки, чтобы закрыть рану. Это может задержать вредные бактерии в ране.
- Позвоните врачу, чтобы решить, нужно ли дополнительное лечение. Это может включать антибиотики, ревакцинацию против столбняка, вакцину от бешенства или заживление раны наложением швов. Это очень важно при укусах лица или при укусах, вызывающих более глубокие колотые раны кожи. Важно сообщать лечащему врачу обо всех укусах кошек, особенно в области рук и запястий. Известно, что эти травмы часто вызывают инфекцию.
- Обратитесь к лечащему врачу, если у вас возникнут симптомы недомогания после укуса животного. Эти симптомы могут включать жар, головную боль, плохое самочувствие, потерю аппетита или увеличение лимфатических узлов.
Как предотвратить укусы кошек и лихорадку от кошачьих царапин?
- Никогда не предлагайте свою руку в качестве игрушки для кошки, и вы всегда должны давать ей различные стимулирующие игрушки, чтобы она могла с ними поиграть.
- Никогда не оставляйте кошек наедине с маленькими детьми и избегайте гладить или кормить незнакомых кошек.
- Если ваша кошка проявляет признаки агрессии, вызванной ласками, узнайте, какие могут быть триггеры. Вы также можете принять меры, чтобы предотвратить развитие бартонеллеза у вашей кошки, регулярно обрабатывая ее от блох и клещей.
Литература:
1. Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis 2014; 59:147.
2. Aziz H, Rhee P, Pandit V, et al. The current concepts in management of animal (dog, cat, snake, scorpion) and human bite wounds. J Trauma Acute Care Surg 2015; 78:641.

Болезнь кошачьих царапин (фелиноз), имеет второе название – лихорадка от кошачьих царапин или бартонеллез. Вызывается заболевание бактериальной инфекцией, попадающей к человеку при оцарапывании кошкой.
Существует минимум 8 видов Bartonella, вызывающих заболевания человека, в то время как Bartonella henselae – это наиболее распространенный вид инфекции, встречающийся у кошек. Болезнь кошачьих царапин может поражать людей, собак, кошек и других животных. Свое название болезнь получила, так как часто ассоциируется с кошачьей царапиной.
Передача бактерий фактически происходит через кошачьих блох и, возможно, других кусающих мух или клещей. Блоха проглатывает кровь зараженной кошки, содержащую бартонеллу, бактерии размножаются в блохах и выделяются с фекалиями. При попадании частиц под ногти кошки, животные могут заразить людей через царапины или ссадины на коже, а также через глаза (при облизывании).
Каковы признаки болезни кошачьих царапин?
Типичными признаками инфекции являются умеренная температура, озноб и недомогание, повышенная утомляемость, сопровождающиеся увеличением лимфатических узлов и поражениями на коже или конъюнктиве (оболочке, покрывающей белок глаза и внутреннюю часть века). Большинство симптомов длятся несколько дней, но увеличенные лимфатические узлы могут сохраняться в течение недель или месяцев.
Нас, врачей, традиционно учили, что болезнь кошачьих царапин - это легкая, самостоятельно ограничивающаяся инфекция, которая обычно проходит сама по себе, без необходимости приема лекарств или другого вмешательства. Хотя это верно для большинства случаев, микроб B.henselae и некоторые другие виды Bartonella могут иногда вызывать хронические, бессимптомные или периодически обостряющиеся заболевания.
В этих случаях может развиться более тяжелое заболевание с любой комбинацией следующих признаков:
- артрит,
- увеличение печени и селезенки,
- высокая температура,
- нервозность,
- пневмония и потеря веса.
Эти более серьезные формы заболевания часто связаны с основным иммунодефицитом, например, с инфекцией ВИЧ / СПИДа или химиотерапией. Однако, в настоящее время, врачи не до конца понимают, почему некоторые люди заболевают более серьезной формой бартонеллеза.
Откуда возник бартонеллез человека?
До 1990 г. было только два известных патогенных или болезнетворных вида Bartonella: B. quintana (возбудитель траншейной лихорадки во время Первой мировой войны) и B. bacilliformis (возбудитель лихорадки Оройя в Перу и других странах Южной Америки). Было известно, что эти две болезни поражают людей, но еще не были признаны болезнью домашних, передаваемых людям. С 1990 г. было идентифицировано более 24 видов Bartonella; по крайней мере, половина из них были причастны или подтверждены как патогены животных или человека.
Начиная с начала 1990-х годов, организмы Bartonella стали объектом значительных научных и медицинских исследований. Ветеринарные работники здравоохранения считаются дозорной группой по бартонеллезу человека. Это означает, что они считаются первыми, у которых болезнь может проявиться и, соответственно, будет наиболее распространенной. Несколько исследований изучают распространенность болезни в этой группе.
Мы знаем один важный факт: кошки - не единственные переносчики Bartonella. В настоящее время идентифицировано 27 видов животных, которые могут являться носителями организма Bartonella. Конечно, не все они могут заразить людей, но исследования продолжаются, чтобы определить тех, кто может это сделать. Есть еще много вопросов о бартонеллезе человека, на которые необходимо ответить.
Насколько распространена болезнь кошачьих царапин?
Вероятно, что многие инфекции, вызванные бартонеллами человека, проходят незамеченными без симптомов и представляют собой не более чем легкую простуду.
После заражения у большинства людей вырабатывается иммунитет против бартонеллы. Котята более подвержены заражению, чем взрослые кошки, и передают бактерии людям.
Эксперты считают, что около 40% кошек в какой-то момент своей жизни являются носителями B. henselae. Кошки, являющиеся носителями B. henselae, не проявляют никаких признаков болезни; следовательно, вы не можете сказать, какие кошки могут распространять болезнь.
Кошки заражаются через укусы блох. Когда блоха питается кровью инфицированной кошки, которая может нести чрезвычайно большое количество циркулирующих B. henselae в своей крови, она проглатывает микроорганизмы. Некоторые из микробов, как предполагается, могут проникнуть в человека, если блоха укусит человека. Тем не менее, пока нет доказательств того, что укус зараженной блохи может вызвать у кого-то фелиноз. Скорее, инфекция возникает в результате контакта с экскрементами блох, инфицированными B. henselae (грязь от блох под ногтями кошки).
Есть ли вакцина или лечение от болезни кошачьих царапин?
В настоящее время нет вакцины от фелиноза для кошек или людей. B. henselae чувствителен к ряду антибиотиков. Для лечения инфицированных людей чаще всего назначают комбинацию двух разных типов антибиотиков. Заболевание обычно проходит само по себе, и большинство легких случаев проходят без приема антибиотиков.
Есть ли тест на болезнь кошачьих царапин?
Доступны тесты, особенно для людей, которые, как считается, заразились бартонеллезом. Если у вашей кошки есть признаки болезни, можно провести несколько анализов для диагностики этого заболевания, в том числе тестирование на антитела для выявления контакта с бактериями, тестирование ДНК (ПЦР) для выявления бактерий в крови вашей кошки и посев крови для выращивания любых бактерий, которые могут быть в кровотоке вашей кошки.
Поможет ли удаление когтей моей кошки снизить риск распространения болезни кошачьих царапин?
Нет доказательств того, что удаление когтей кошек снижает риск передачи B. henselae людям! Рекомендуется уберечь кошку от блох и избегать или предотвращать ситуации, которые могут привести к укусам и царапинам. Помните, В.henselae передается человеку при контакте с зараженной блохой и грязью.
Контакт возможен разными способами:
- от кошачьих царапин, так как под когтями может быть грязь;
- от укусов кошек, так как организмы могут присутствовать в слюне кошки (из-за проглатывания грязи от блох во время вылизывания);
- от попадания грязи от блох на руки (от кошки или окружающей среды) и попадания ее в глаз или открытую рану.
Какие шаги я могу предпринять, чтобы снизить риск фелиноза?
- Подстригайте кошачьи когти.
- Периодически обрабатывайте всех животных от блох.
- Держите кошку дома.
- Избегайте грубых игр с кошкой.
- Немедленно промойте укусы или царапины с мылом или дезинфицирующим средством.

Несмотря на то, что большинство кошачьих инфекционных заболеваний затрагивают только кошек, некоторые из этих заболеваний могут передаваться от кошек людям. Рассмотрим наиболее распространенные заболевания, переносчиками которых являются кошки. В данном материале можно будет ознакомиться с простыми мерами профилактики, соблюдая которые, мы можем снизить риск инфицирования.
Каковы риски?
Люди с незрелой или ослабленной иммунной системой более восприимчивы к этим заболеваниям.
В группу риска входят:
- младенцы,
- люди с синдромом приобретенного иммунодефицита (СПИД),
- пожилые люди,
- люди, с онкологическими заболеваниями, проходящие химиотерапию,
- люди, получающие другие препараты, которые могут подавлять иммунную систему.
Бактериальные инфекции
Болезнь кошачьих царапин

Заболевание развивается вследствие попадания возбудителя (Bartonella henselae), являющегося представителем нормальной микрофлоры полости рта кошек. Бактерия попадает в организм человека при тесном контакте с кошкой (лизание, царапины, укусы и пр.). Заболевание характеризуется появлением приподнятого с красным ободком пятнышка, на месте уже зажившей царапины. Спустя 2-3 дня оно превращается в пузырек, наполненный мутным содержимым. На месте пузырька образуется язвочка или корочка. Через несколько дней (максимум через 1,5 мес.) после нанесения царапины происходит увеличение ближайшего к ней лимфоузла. У пострадавших могут возникнуть лихорадка, головная боль, боль в мышцах и суставах, усталость и плохой аппетит. Здоровые взрослые обычно восстанавливаются достаточно быстро, но может потребоваться несколько месяцев, чтобы болезнь полностью исчезла. У людей с нарушением работы иммунной системой могут развиваться такие осложнения как инфекции глаз, мозга и сердца.
Пастереллез
Чаще всего пастереллез возникает после укусов, оцарапывания кошками. Клинически формы заболевания можно разделить на 3 группы:
- кожная – припухлость, болезненность, нагноение (флегмона);
- легочная - заболевание протекает по типу хронического бронхита, иногда с развитием бронхэктазов или в виде вялотекущей интерстициальной пневмонии;
- септическая - протекает особенно тяжело, сопровождается высокой лихорадкой, с возникновением осложнений, таких как эндокардит, абсцессы мозга, гнойный менингит, гнойные артриты и др., возможно развитие инфекционно-токсического шока.
Сальмонеллез
Сальмонелла чаще встречается у кошек, которые питаются сырым мясом или дикими птицами и животными. Инфицирование человека может произойти в процессе уборки кошачьего туалета. Возбудитель выделяется с фекалиями инфицированных кошек. Среди симптомов у человека чаще всего отмечается диарея, лихорадка и боли в желудке.
Паразитарные инфекции
Блохи являются наиболее распространенным внешним паразитом кошек, их укусы могут вызывать зуд и воспалительные реакции у людей и кошек. Блохи являются переносчиками яиц ленточных червей. Во время выкусывания и проглатывания блох, яйца гельминтов попадают в пищеварительный тракт и далее в кишечник кошки, где начинается размножение паразитов.
Чесотка - инфекция, вызванная клещом Sarcoptes scabiei , является еще одним зоонозным внешним паразитом кожи кошек. Чесоточные клещи могут передаваться от инфицированных кошек людям.

Характерными признаками заболевания являются зуд и папуловезикулезная сыпь, часто с присоединением вторичных гнойничковых элементов вследствие инфицирования при расчесывании. Некоторые кошачьи кишечные паразиты, в том числе круглые черви (Toxocara) и анкилостомы (Ancylostoma) , также могут вызывать заболевания у людей. Дети особенно подвержены риску из-за их большей вероятности контакта с почвой, которая была загрязнена фекалиями кошек. Хотя большинство людей, инфицированных кошачьими кишечными паразитами, не проявляют признаков болезни, некоторые люди могут заболеть.
Токсокароз (toxocariasis), характеризуется лихорадкой, бронхитом, пневмонией, увеличением печени, селезенки, эозинофилией.
Анкилостомоз, или земляная чесотка – гельминтоз, протекающий с аллергическими поражениями кожи, органов дыхания (на ранней стадии), ЖКТ и железодефицитной анемией (на поздней стадии).
Грибковые инфекции
Стригущий лишай
У людей стригущий лишай часто проявляется в виде круглых, красных, зудящих поражений с кольцом по краям. Повреждения могут локализоваться в самых разных местах, включая волосяной покров головы, ноги, паховую область или подбородок. Стригущий лишай передается при контакте с кожей или шерстью зараженного животного, либо непосредственно, либо из зараженной среды. Заражённые кошки непрерывно выделяют споры грибов на коже и шерсти. Эти споры, способны вызывать инфекцию в течение многих месяцев.
Протозойные инфекции
Источник инфекции – одноклеточные организмы.
Наиболее распространенные протозойные заболевания у кошек и людей - криптоспоридиоз, лямблиоз и токсоплазмоз.
Токсоплазмоз
Кошки могут передавать токсоплазму человеку через фекалии (во время уборки кошачьего туалета). Симптомы токсоплазмоза включают гриппоподобные боли в мышцах и лихорадку, а также головную боль. В редких случаях могут наблюдаться более сложные симптомы, такие как судороги, рвота или диарея.

Токсоплазмоз опасен для беременных. При раннем инфицировании плода наблюдается выкидыш, внутриутробная смерть плода или рождение ребенка с тяжелым поражением центральной нервной системы, глаз и внутренних органов (задержка умственного и физического развития, спастические параличи, судорожный синдром).
Криптоспоридиоз — кишечная инфекция, вызываемая простейшими и, характеризующаяся развитием водянистого поноса и лихорадки. Болеют в основном дети.
Лямблиоз
Основные проявления лямблиоза – это аллергические и патологические неврологические реакции.
Вирусные инфекции
Бешенство - острое, вирусное инфекционное заболевание, общее для человека и животных, всегда заканчивается смертью. Инфекция распространяется через укус зараженного животного. У людей бешенство обычно возникает, вследствие укуса зараженного животного. В целях защиты здоровья человека проводится вакцинация кошек против бешенства. Способ предотвратить болезнь в случае укуса - вакцинация против бешенства. Не позднее 14 дня с момента укуса.
Меры предосторожности:
- Мойте руки перед едой и после общения и ухода за кошками.
- Уход за кошачьим туалетом осуществляйте в перчатках.
- Регулярно проводите вакцинацию кошек против бешенства.
- Регулярно обрабатывайте кошек средствами от блох.
- Не позволяйте кошке лизать открытые раны, ваше лицо, посуду.
В случае если произошло оцарапывание, ослюнение, немедленно промойте рану под проточной водой. Если в месте укуса, оцарапывания появились признаки воспаления, нагноения, увеличение и болезненность лимфатических узлов – обратитесь за медицинской помощью.
Читайте также:

