Какие из перечисленных симптомов характерны для малярии
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
479. Специфическое лечение малярии заключается в воздействии препаратов на все перечисленные формы возбудителя, кроме:
- 1. Тканевых форм
- 2. Эритроцитарных форм
- 3. Половых форм
- 4. Спорозоитов
- 1. Преэритроцитарной фазой шизогонии
- 2. Параэритроцитарной фазой шизогонии
- 3. Эритроцитарной фазой шизогонии
- 4. Политипичностью спорозоитов
- 1. P.оvale
- 2. Р.vivax
- 3. Р. falciparum
- 4. Р. Malariae
- 1. Преэритроцитарной фазой шизогонии
- 2. Эритроцитарной фазой шизогонии
- 3. Гемолизу эритроцитов
- 4. Параэритроцитарной фазой шизогонии
- 1. Чужеродный белок
- 2. Малярийный пигмент
- 3. Денатурированные белки макроорганизма
- 4. Все вышеизложенное
- 1. Стойкий приобретенный неспецифический иммунитет
- 2. Стойкий видоспецифический иммунитет
- 3. Нестерильный иммунитет
- 4. Нестерильный видоспецифический иммунитет
- 1. Ovale
- 2. Мalariae
- 3. Falciparum
- 4. Vivax
- 1. P.оvale
- 2. Р. malariae
- 3. Р. falciparum
- 4. Р.vivax
- 1. Falciparum
- 2. Vivax
- 3. Ovale
- 4. Мalariae
- 1. Тканевая шизогония
- 2. Нарушение микроциркуляции, ОПН
- 3. Интоксикация малярийным пигментом
- 4. Все вышеизложенное
- 1. Трехдневной малярии
- 2. Тропической малярии
- 3. Ovale
- 4. Четырехдневной малярии
- 1. Повышением связанного билирубина
- 2. Свободного билирубина
- 3. Повышением общего билирубина
- 1. Четырехдневный курс
- 2. Трехдневный курс
- 3. Двухдневный курс
- 4. Семидневный курс
- 1. Половой цикл развития
- 2. Бесполый цикл развития
- 3. Спорогонию и шизогонию
- 4. Все стадии в организме комара
- 1. Повышение температуры до фебрильной
- 2. Снижение температуры
- 3. Субфебрилитет
- 4. Всегда нормальная температура
- 1. Сроки госпитализации не имеют значения
- 2. Отсутствие сопутствующей патологии
- 3. Назначение гормонов
- 1. Срок поездки более 1 недели
- 2. Срок поездки более 1 месяца
- 3. Не зависит от срока
- 4. Срок поездки более 2-х дней
- 1. интермиттирующая лихорадка с чередованием периодов озноба, чувства жара и потливости
- 2. менингеальный синдром
- 3. лимфоаденопатия
- 4. увеличение печени и селезенки
- 5. анемия
- 1. клинические проявления малярии у жителей эндемических районов и приезжих лиц существенно не различаются
- 2. осложненные формы тропической малярии возникают перимущественно у неиммунных пациентов
- 3. реконвалесценты тропической малярии устойчивы к инфицированию другими видами малярийных плазмодиев
- 4. посттрансфузионная малярия наиболее часто вызывается p. malariae (возбудителем четырехдневной малярии )
- 1. примахин
- 2. делагил/хингамин
- 3. ) тетрациклин
- 4. хинин
- 5. пенициллин
- 1. заражение человека происходит трансмиссивным, парентеральными вертикальными путями
- 2. основным резервуаром плазмодиев служат комары Анофелес
- 3. на территории России регистрируются лишь завозные из зарубежных очагов случаи малярии
- 1. клинический анализ крови
- 2. посев крови
- 3. микроскопия толстой капли и мазка крови
- 4. серологические реакции с малярийными антигенами
- 5. микроскопия осадка мочи
- 1. Паразитемию
- 2. Водно-электролитные нарушения
- 3. Анемию
- 4. Гемодинамические нарушения
- 5. Все перечисленное
- 1. Церебральная
- 2. Алгидная
- 3. Гемолитическая
- 4. Тифоподобная
- 5. Все перечисленные
- 1. Трехдневная
- 2. Овале- малярия
- 3. Тропическая малярия
- 4. Четырехдневная малярия
- 5. Все перечисленные
- 1. Энцефалопатия и нефропатия
- 2. ДВС-синдром
- 3. Гемолиз
- 4. Диарея
- 5. Все перечисленное
- 1. Комы
- 2. Гемоглобинурийной лихорадки
- 3. Гемолитической анемии
- 4. Инфекционно-токсического шока
- 5. Паралитического синдрома
- 1. Чужеродный белок
- 2. Малярийный пигмент
- 3. Денатурированные белки макроорганизма
- 4. Все вышеизложенное
Gee Test
Система подготовки к тестам и средство для проверки своих знаний. Инструмент для тестирования студентов и школьников.

657. Какой из перечисленных тестов является наиболее информативным для диагностики острого вирусного гепатита?
- 1. активность АлАТ в крови
- 2. уровень билирубина в сыворотке крови
- 3. белково-осадочные пробы
- 4. протеинограмма
- 5. уробилин в моче
- 1. вакциной против гепатита В
- 2. иммуноглобулином против гепатита В
- 3. нормальным иммуноглобулином человека
- 4. интерфероном
659. В преджелтушном периоде вирусного гепатита А чаще наблюдаются 1) лихорадка 2) недомогание 3) отсутствие аппетита, кашель, насморк 4) боли в суставах
- 1. верно 1,2,3
- 2. верно 2,3,4
- 3. верно 3,4,5
- 4. верно 1,2,5
- 5. верно 1,3,5
- 1. с вирусным гепатитом А
- 2. с вирусным гепатитом В
- 3. с вирусным гепатитом В с присоединившейся d - инфекцией
- 1. вируса простого герпеса
- 2. вируса ветряной оспы
- 3. вируса натуральной оспы
- 4. вируса опоясывающего лишая
- 5. вируса инфекционного мононуклеоза
- 1. постоянная локализация участков поражения
- 2. значительно выраженные общетоксические признаки
- 3. наиболее частая локализация сыпи на лице и гениталиях
- 4. выраженные рубцовые изменения в месте поражения кожи и слизистых оболочек
- 1. бисептол
- 2. ацикловир (виролекс)
- 3. донорский иммуноглобулин
- 1. гектическая лихорадка, ознобы
- 2. сильный кашель с вязкой слизисто-гнойной мокротой
- 3. большое количество зловонной мокроты
- 4. сливные инфильтраты преимущественно в нижних отделах легких на рентгенограммах
- 5. склонность очагов поражения к распаду
- 1. болезнь возникает в результате реинфекции
- 2. заболевание является следствием рецидива латентной инфекции
- 3. заболевание отличается от сыпного тифа более тяжелым течением и неблагоприятным прогнозом
- 1. розеолезно-петехиальная сыпь
- 2. папулезная сыпь
- 3. уртикарная сыпь
- 4. энантема на мягком небе
- 5. возникновение свежих элементов сыпи в течение всего лихорадочного периода болезни
- 1. больные гемофилией
- 2. пациенты центров гемодиализа
- 3. новорожденные от ВИЧ - позитивных матерей
- 4. наркоманы, использующие внутривенное введение наркотиков
- 5. половые партнеры ВИЧ - инфицированных пациентов
- 6. мужчины-гомосексуалисты и бисексуалы
- 7. реципиенты крови и тканей
- 1. ) витилиго
- 2. рецидивирующий опоясывающий лишай
- 3. кандидомикоз кожи и слизистых оболочек
- 4. папилломатоз
- 5. саркома Капоши
- 1. длительной лихорадки, потери массы тела
- 2. лимфаденопатии
- 3. жидкого стула
- 4. процессов, вызванных присоединением оппортунистических инфекций
- 5. пигментного гепатоза
670. К основным оппортунистическим инфекциям по отношению к ВИЧ-инфекции принадлежат все перечисленные, кроме
- 1. глубоких микозов
- 2. криптоспоридиоза
- 3. цитомегаловирусной инфекции
- 4. токсоплазмоза
- 5. малярии
- 1. больные люди
- 2. грызуны
- 3. сельскохозяйственные животные
- 4. кровососущие насекомые
- 1. эритромицин
- 2. пенициллин
- 3. гентамицин
- 4. нормальный иммуноглобулин человека
- 5. специфический иммуноглобулин
- 1. инфекционно-токсический шок
- 2. пневмония
- 3. менингит
- 4. острая почечная недостаточность
- 5. острая печеночная недостаточность
- 1. аэрогенный механизм заражения
- 2. фекально-оральный механизм заражения
- 3. контактно-бытовой путь передачи возбудителя
- 4. зимне-весенняя сезонность заболеваемости
- 5. летне-осенняя сезонность заболеваемости
675. Укажите наиболее информативный метод лабораторной диагностики брюшного тифа на первой неделе заболевания
- 1. посев крови на желчный бульон
- 2. посев испражнений
- 3. посев мочи
- 4. посев желчи
- 5. РНГА с сальмонеллезным антигеном S.typhi
- 1. кишечное кровотечение
- 2. абсцесс печени
- 3. перфоративный перитонит
- 4. экссудативный перитонит
- 5. эндокардит
678. Укажите симптомы позволяющие предположить развитие кишечного кровотечения у больного брюшным тифом
- 1. тахикардия
- 2. повышение температуры тела
- 3. бледность слизистых оболочек
- 4. артериальная гипертония
- 5. дегтеобразный стул
- 1. наблюдение за контактными лицами в течение 25 дней
- 2. бактериологические исследования испражнений контактных лиц
- 3. бактериологические исследования крови контактных лиц
- 4. дезинфекция помещения хлорсодержащими средствами
- 5. назначение контактным лицам антибиотиков с целью профилактики заболевания
- 1. острое начало
- 2. инкубационный период от 1 до 2 недель
- 3. интоксикационный синдром
- 4. инкубационный период от 2-6 часов до 2-3 дней
- 5. диарея толстокишечного типа
- 1. инфекционно-токсический шок
- 2. гиповолемический шок
- 3. острая почечная недостаточность
- 4. менингит
- 5. пневмония
- 1. увеличение печени и слезенки
- 2. многократная большеобьемная диарея
- 3. тонические судороги
- 4. формирование вторичных септикопиемических очагов
- 5. геморрагическая сыпь
683. Что из перечисленного целесообразно использовать для лечения гастроинтестинальной формы сальмонеллеза средней тяжести?
- 1. промывание желудка солевым раствором
- 2. питье большого количества воды
- 3. питье глюкозо-солевого раствора
- 4. инфузионная терапия солевым раствором
- 5. прием левомицетина
- 6. прием энтеросорбентов
684. С каким заболеванием чаще всего приходится дифференцировать генерализованную форму сальмонеллеза?
- 1. с кишечным иерсиниозом
- 2. с бруцеллезом
- 3. с токсоплазмозом
- 4. с брюшным тифом
- 1. вода
- 2. молочные продукты
- 3. кондитерские изделия с кремом
- 4. мясные блюда
- 5. куриные яйца
686. У 50-летнего больного через 2 часа после употребления в пищу мясных консервов домашнего изготовления возникли озноб, головокружение, режущие боли в эпигастральной области, повторная обильная рвота, а спустя 2 часа появился частый жидкий зловонный стул. Сходная, более лёгкая картина болезни наблюдалась у жены больного, которая ела те же консервы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
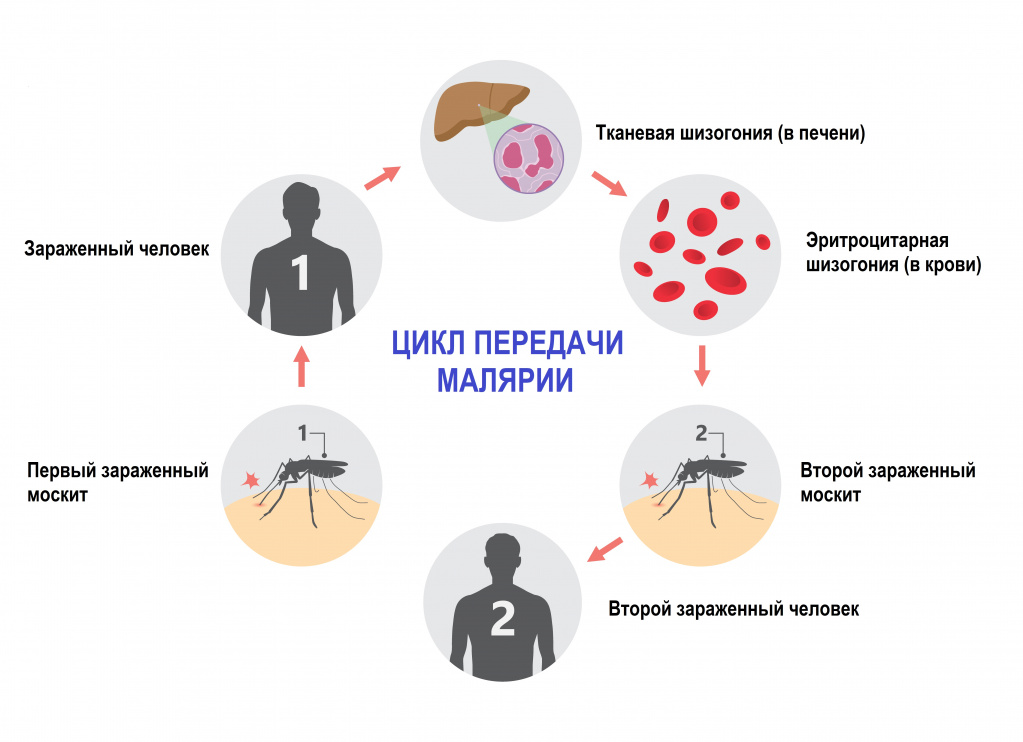
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.![Озноб.jpg]()
Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:- озноб, связанный с повышенной температурой тела;
- озноб, возникающий при нормальной температуре тела;
- озноб, возникший при переохлаждении.
- постоянный озноб – длительностью более часа;
- кратковременный озноб – продолжительностью несколько минут.
- Однократный озноб – возникает при инфекционных заболеваниях с острым началом, таких как пневмония, ангина, грипп; при аллергических реакциях и некоторых других ответных реакциях организма, например, при переливании компонентов крови.
- Многократный озноб – чередование лихорадки с периодами нормальной температуры (характерно для малярии, возвратного сыпного тифа).
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.
Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.
Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
![Синдром Рейно.jpg]()
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.
На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
- Острые респираторные заболевания (грипп, ОРВИ, коронавирус).
- Острые инфекционные заболевания верхних и нижних дыхательных путей (синусит, ангина, перитонзиллярный абсцесс, крупозная пневмония).
- Бактериальный эндокардит.
- Инфекционные и воспалительные заболевания пищеварительной системы (бактериальный гастроэнтерит, ротавирусная инфекция, острый панкреатит).
- Инфекционные и воспалительные заболевания верхних и нижних мочевыводящих путей (цистит, уретрит, пиелонефрит, мочекаменная болезнь).
- Заболевания эндокринной системы (гипотиреоз, сахарный диабет).
- Гипертонический криз.
- Онкологические заболевания.
- Туберкулез.
- Малярия.
- Аллергическая реакция.
- Переохлаждение.
- Анемия.
- Стресс, тревожное расстройство, депрессивное расстройство.
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях, исключить анемию;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также: