Какие клетки преобладают в туберкулезной гранулеме
Обновлено: 18.04.2024
ФГУ "НИИ пульмонологии" ФМБА России
ФГУ "НИИ пульмонологии" ФМБА России
Гистологическая дифференциальная диагностика гранулематозных болезней легких (часть II)
Журнал: Архив патологии. 2019;81(2): 59‑65
ФГУ "НИИ пульмонологии" ФМБА России
Гранулематозные болезни — это гетерогенная группа заболеваний различной этиологии, проявляющихся разнообразными клиническими синдромами и вариантами тканевых изменений, неоднородной чувствительностью к терапии и преобладанием общего доминирующего гистологического признака — наличия гранулем, определяющих клинико-морфологическую сущность каждой болезни. Гранулема является хронической воспалительной реакцией, в которой принимают участие клетки макрофагальной системы и другие клетки воспаления. После воздействия антигена происходит активация T-лимфоцитов, макрофагов, эпителиоидных клеток и гигантских многоядерных клеток, приводящая к образованию гранулемы. Гранулема включает также внеклеточный матрикс, продуцируемый фибробластами, позволяющий отграничить и изолировать антиген. Гранулематозные заболевания классифицируются по этиологии на инфекционные и неинфекционные. Однако, согласно последним исследованиям, патогенные микроорганизмы могут быть причиной развития гранулем при заболеваниях, ранее считавшихся неинфекционными. В ряде случаев классифицировать гранулематозный процесс как инфекционный и неинфекционный представляется затруднительным. Цель исследования — привлечь внимание читателей к разнообразию гранулематозных заболеваний, описать ключевые моменты патолого-анатомических проявлений различных болезней инфекционной природы, а также определить подход к дифференциальной диагностике гранулематозов.
ФГУ "НИИ пульмонологии" ФМБА России
ФГУ "НИИ пульмонологии" ФМБА России
Наиболее частой причиной развития гранулематозного процесса в легких является инфекция. Дифференциальная диагностика инфекционных гранулематозов основывается на характеристике гранулематозного воспаления и выявлении микроорганизма.
Грибы
Грибы, вызывающие глубокие микозы, как правило, не формируют гранулематозное воспаление в легких. В большинстве наблюдений такие грибы, как Aspergillus, Candida и некоторые другие, вызывают локальную мицетому, диффузный инвазивный микоз или аллергические реакции (аллергический бронхолегочный аспергиллез/микоз). Гранулематозные реакции, вызванные этими грибами, возникают редко [1].
Гистоплазмоз
Гистоплазмоз вызывается Histoplasma capsulatum (Северная Америка, долины рек) и H. duboisii (Африка), представляющими собой почкующиеся дрожжевые клетки диаметром 2—4 мкм. Микроорганизмы обнаруживают в цитоплазме макрофагов и гистиоцитов, а также и в некротическом детрите. Капсулы организма окрашиваются при окраске по Гимзе или ШИК-реакции. Формирование эпителиоидно-клеточных гранулем вызывают оба организма, однако некротизирующий гранулематоз чаще описан при H. сapsulatum [2].
Криптококкоз (европейский бластомикоз)

Cryptococcus neoformans встречается повсеместно, находится в почве, голубином помете, размер клетки 4—7 мкм, размножается почкованием, окрашивается гематоксилином и эозином, муцикармином, при ШИК-реакции. Криптококки вызывают различные изменения в легких. Типичная гранулематозная реакция представляет собой сливающиеся ненекротические гранулемы с множеством гигантских многоядерных клеток и нерезко выраженной воспалительной реакцией, гигантские клетки располагаются преимущественно вне гранулем и содержат клетки криптококков. Эти грибы можно также обнаружить внутри некротических гранулем (криптококкома), напоминающих таковые при микобактериальной инфекции и других видах грибов (рис. 1). Рис. 1. Фрагмент некротической гранулемы с округлыми образованиями диаметром 10—20 мкм (клетки криптококка). Окраска гематоксилином и эозином, ×400. У иммунокопрометированных лиц клетки криптококка можно обнаружить внутри альвеол, в их стенках и интерстиции при отсутствии выраженной воспалительной реакции, могут быть разрозненные гигантские многоядерные клетки [3].
Коккцидиоз
Coccidioides наиболее часто приводит к образованию некротической гранулемы, при этом эозинофильная реакция может быть выраженной или отсутствовать, нейтрофилы также могут быть многочисленны. Как и при других инфекциях, гранулемы располагаются перибронхиолярно или сообщаются с разрушенными бронхиолами. Процесс сопровождается формированием по периферии мелких ненекротизирующих гранулем. Coccidioides обычно находят в центре некротических гранулем, они состоят из больших сферических структур (сферул), содержащих дрожжеподобные структуры (эндоспоры), эндоспоры различного размера могут располагаться в некрозе или клеточном детрите, напоминая другие грибы. Наличие сферул и эндоспор свидетельствует в пользу коккцидиоза. Как и Histoplasma, Coccidioides не растут в культуре, таким образом, диагноз может быть установлен только при гистологическом исследовании [2].
Бластомикоз
Пневмоциста
Паразиты

К наиболее частым паразитам, способным приводить к развитию гранулематозного воспаления в легких, относится Dirofilaria. Этот круглый червь поражает чаще собак, но также встречается и у человека, заражение происходит путем укуса насекомыми. Личинка червя попадает в правые отделы сердца, при эмболии — в легочные артерии, вызывая тромбоз последних с развитием инфарктоподобных некрозов (рис. 3). Рис. 3. Личинка Dirofilaria в ветви легочной артерии, инфильтрация плазматическими клетками и эозинофилами. Окраска гематоксилином и эозином,×100. При этом в 1/3 наблюдений отмечается развитие гранулем в прилежащей ткани легкого, в половине — некротического или ненекротического васкулита, в 2/3 — эозинофильной инфильтрации [6].
Туберкулез

Туберкулезное воспаление вызывают члены семейства Mycobacterium tuberculosis, а именно M. tuberculosis, M. bovis, M. africanum, принадлежащие к группе быстрорастущих микобактерий. Вирулентность этих микобактерий варьирует от умеренных до высоковирулентных штаммов. В зависимости от вирулентности микобактерии, с одной стороны, и состояния иммунной защиты, с другой — изменения в легких при туберкулезе могут быть самыми разнообразными от распространенных некротических гранулем, милиарных некротических гранулем, ненекротических гранулем, туберкулемы, зажившей фиброзированной гранулемы (рис. 4) Рис. 4. Туберкулезная гранулема с лимфогистиоцитарным валом и гигантскими многоядерными клетками Пирогова—Лангханса по периферии. Окраска гематоксилином и эозином, ×100. [7]. Гранулемы при туберкулезе обычно бронхиолоцентричной локализации, но следует помнить, что они могут быть таковыми при любом инфекционном гранулематозе и даже при саркоидозе. Гистологические изменения при туберкулезе неотличимы от таковых при нетуберкулезном микобактериозе. Это было подтверждено в исследовании R. Corpe и I. Stergus [8], в котором 27 патологам, специалистам в диагностике микобактериальных заболеваний, было предложено оценить 25 гистологических препаратов без информации о культурально-подтвержденной инфекции. В большинстве случаев различить туберкулез или микобактериоз или не представлялось возможным, или сформулированный диагноз был ошибочным. Таким образом, диагностика туберкулеза должна быть основана на выявлении и последующем определении вида микобактерии! Сталкиваясь в процессе консультационной работы с пациентами, которые несколько месяцев (а иногда и не один год!) получали эмпирически назначенное лечение противотуберкулезными препаратами без подтверждения микобактериальной инфекции, полагаем, что такой подход приводит к повышению в нашей стране числа наблюдений с мультирезистентными штаммами микобактерий или штаммами с множественной лекарственной устойчивостью.
Нетуберкулезный микобактериоз
Нетуберкулезный микобактериоз — воспаление, вызываемое микобактериями, не относящимися к семейству микобактерий туберкулеза M. avium, M. fortuitum, M. gordonae, M. kansasii, M. xenopi и M. marinum, определяемых так же, как комплекс MAC. В отличие от микобактерий туберкулеза эти микобактерии могут быть обнаружены внутриклеточно в макрофагах (гистиоцитах), у иммунокопрометированных лиц они могут быть многочисленны. Диагностируются при проведении окраски на кислотоустойчивость, культуральных или молекулярно-биологических исследований. Как уже сказано выше, зачастую гистологические изменения сходны с таковыми при туберкулезе. Могут быть также выявлены ненекротические гранулемы, гистиоцитарные гранулемы, гранулемы, состоящие из пенистых, зернистых макрофагов, содержащих микобактерии. И.П. Соловьева и соавт. [9] описывают следующий спектр гистологических изменений при микобактериозах: туберкулезная гранулема — эпителиоидно-клеточная, число клеток Лангханса и интенсивность некроза варьируют, микобактерий немного; ареактивная, некротическая мультибациллярность — воспалительный ответ представлен слабо, в зоне некроза обилие микобактерий; мультибациллярный гистиоцитоз — диффузная макрофагальная инфильтрация с внутриклеточным обилием микобактерий, некрозы отсутствуют; мультибациллярный минимальный гистиоцитоз — слабая воспалительная реакция с внутриклеточным обилием микобактерий; гистиоидное поражение — узелковые скопления веретенообразных макрофагов с обилием микобактерий; неспецифическая грануляционная ткань; острый гнойный абсцесс.
Разнообразие заболеваний, приводящих к развитию гранулематозного воспаления, определяет определенные трудности в проведении дифференциальной диагностики даже при выполнении резекционных (операционных, видеоассистированных) биопсий, позволяющих получить достаточное количество материала для гистологического исследования [11]. Тем не менее установить причину гранулематозного воспаления удается не всегда. По данным T. Ulbright, A.-L. Katzenstein [12], проанализировавших 86 одиночных гранулем легких, выявленных при рентгенологическом исследовании, инфекционный процесс, вызванный кислотоустойчивыми микобактериями или грибами, был подтвержден в 70% случаев. В 25 наблюдениях инфекционная этиология не была доказана, при этом в 2 диагностирована гиалинизированная гранулема, в 1 — полиангиит с гранулематозом и в 22 классифицировать процесс не удалось. При этом было обнаружено значительное сходство гистологических изменений при инфекционных гранулемах и полиангиите с гранулематозом, вполне возможно, что последний явился отражением нарушений иммунного ответа на инфекционный агент, который уже не мог быть обнаружен в ткани. Это означает, что диагностировать полиангиит с гранулематозом и другие ангииты легких в случае солитарных узлов при отсутствии поражения других органов следует с крайней осторожностью. В таких случаях следует рекомендовать проведение тщательного обследования и динамического наблюдения за пациентами.
Данное исследование, на наш взгляд, представляется крайне интересным, поскольку прежде всего свидетельствует о преобладании саркоидоза и инфекционного гранулематозного воспаления в структуре гранулематозных заболеваний по данным гистологических исследований, проведенных в разных странах и географических регионах. Грибковая инфекция чаще явилась причиной гранулематозного воспаления в США, тогда как в других странах чаще была диагностирована микобактериальная инфекция, что является отражением эндемичности этих инфекций. Для улучшения качества этиологической диагностики следует обязательно направлять материал одновременно в гистологическую и микробиологическую лабораторию во всех наблюдениях, в которых подозревается гранулематозное заболевание. Причина гранулематозного воспаления, по данным этого исследования, не установлена более чем в трети наблюдений даже после гистологического исследования [10].

Проанализировав результаты консультативно-диагностических исследований нашей лаборатории, выявили, что число наблюдений, представляющих гранулематозные или гранулематозно-некротические процессы, составило практически треть от общего числа биопсий (284 на 1000 наблюдений) (см. табл. 2), Таблица 2. Частота встречаемости специфических гранулематозных инфекций [10] Примечание. *— микобактерия, выявленная при окраске на кислотоустойчивость в срезах, при отрицательном или невыполненном культуральном исследовании. в 36,2% наблюдений нам не удалось установить причину гранулематозного процесса в легких.
Частота инфекционного гранулематоза велика, исключая другие процессы, в диагностике которых существенную помощь оказывают данные анамнеза, клинических проявлений, лабораторных исследований и специфических морфологических изменений, о которых было сказано выше, остальные гранулематозные заболевания с наибольшей вероятностью следует относить к инфекционным.

Важным вопросом при дифференциальной диагностике инфекционных гранулематозов является выявление в срезах инфекционного агента. Для этого необходимо и обязательно применять дополнительные окраски. При выявлении грибковой инфекции прежде всего следует внимательно оценивать срезы, окрашенные гематоксилином и эозином. Большинство грибов, такие как Cryptococcus, Blastomyces, Coccidioides и Aspergillus, можно увидеть при окраске гематоксилином и эозином чаще в зонах некроза, чем в окружающей ткани. При проведении дополнительных окрасок следует выбирать срезы, в которых присутствует некроз. Как правило, для диагностики грибковой инфекции наиболее часто используют окраску серебрением по Грокотту, ШИК-реакцию, предлагают также окраски альциановым синим (по Моури), основным коричневым (по методу Шубича) или комбинированную окраску — ШИК-реакция с обработкой альциановым синим с докраской гематоксилином (рис. 5) Рис. 5. Клетки криптококка в гигантских многоядерных клетках в гранулеме. Комбинированная окраска альциановым синим, реактивом Шиффа и гематоксилином, ×200. [1].

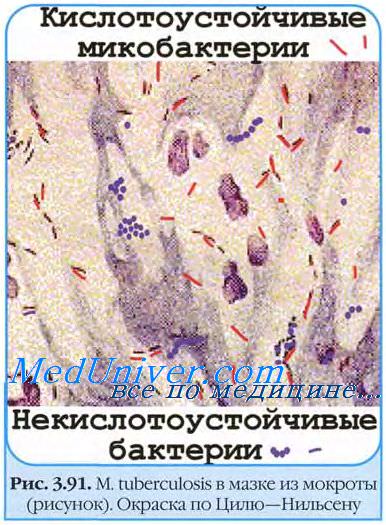
Для диагностики микобактериальной инфекции используют окраску по Цилю—Нильсену, однако микобактерии, как правило, немногочисленны, их поиск трудоемок, использование альтернативных окрасок аурамином или аурамином/родамином повышает чувствительность метода, однако требует использования флюоресцентного микроскопа (рис. 6, а, Рис. 6. Кислотоустойчивые микобактерии. а — окраска по Цилю—Нильсену; б — аурамином/родамином (флюоресценция), ×1000. б). Для повышения выявляемости микобактерий T. Ulbright, A. Katzenstein рекомендуют проводить окрашивание по крайней мере с двух блоков [12]. При диагностике сифилиса рекомендуют проводить серебрение по Гомори или по Вартину—Старри [3].

При подозрении на гранулематозное заболевание и проведении резекции ткани необходимо оставлять часть ткани нефиксированной для возможного проведения культурального исследования и, если доступно, использовать метод быстрой заморозки при –70 °С для последующего проведения ДНК- и РНК-диагностики. При дифференциальной диагностике гранулематозных заболеваний следует прежде всего определить, является или гранулема инфекционной, или имеют место признаки других заболеваний, в том числе гранулематоза Вегенера. Если диагноз неинфекционной этиологии исключен, необходимо выполнить специальную окраску для обнаружения микроорганизмов, при этом желательно окрашивать срезы как минимум с двух блоков, при этом убедившись, что в материале присутствуют очаги некроза. Если на первый взгляд выявить микроорганизмы не удалось, рекомендуется просмотреть срезы еще раз при большем увеличении, а также использовать для окраски дополнительный блок. При отрицательном результате и клинических данных, свидетельствующих в пользу туберкулеза или других инфекций, рекомендуется проведение ПЦР. Если опять получен отрицательный результат, следует рекомендовать дополнительные культуральные и серологические исследования, исключающие инфекционный процесс (рис. 7). Рис. 7. Алгоритм диагностики некротических гранулематозных заболеваний легких [10]. Тем не менее по результатам этого алгоритма у определенной части гранулематозных заболеваний этиология не выяснена.
Таким образом, дифференциальная диагностика гранулематозных заболеваний легких сложна для патологоанатомов с целью достижения успеха желательно не только соблюдать правила исследования материала, приведенного в предложенном выше алгоритме, необходимы также тесное взаимодействие врача-пульмонолога, хирурга, выполняющего биопсию, а также коллегиальный подход.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Цитологические методы диагностики туберкулеза. Гистологические методы диагностики туберкулеза.
Цитологические и гистологические методы играют важную, а нередко и решающую роль в распознавании заболеваний органов дыхания. Большое значение имеет исследование клеточного состава мокроты. В нативных и специально окрашенных препаратах находят лейкоциты, эритроциты, клетки плоского и цилиндрического эпителия, альвеолярные макрофаги, пылевые, эпителиоидные, гигантские и опухолевые клетки, кристаллы холестерина и Шарко—Лейдена, неизмененные, обызвествленные коралловидные волокна, микобактерии туберкулеза, неспецифическую флору, друзы актиномицетов, аспергиллы, дрожжевые грибы, сферулы кокцидиоидногэ микоза и т. д.
Следует иметь в виду, что обызвествленные очаги в легких определяются иногда при хроническом абсцессе легкого и гистоплазмозе. Клетки метаплазированного эпителия бронхов со значительной атипией, весьма сходные с элементами злокачественного новообразования, встречаются при хронической пневмонии или бронхите.
Эпителиоидные и гигантские клетки Пирогова— Лангханса можно обнаружить не только при туберкулезе, но и при саркоидозе. Вот почему результаты цитологического анализа мокроты приобретают важное диагностическое значение, если они подтверждаются другими методами исследования.
Частота обнаружения тех или иных клеточных элементов в мокроте или в смывах из бронхов зависит от фазы и динамики процесса, локализации патологического образования в легких, например, при центральном или периферическом раке. Результативность цитологического диагноза, указывал в 1961 г. Umiker, обратно пропорциональна расстоянию опухоли от бифуркации трахеи. Этими факторами следует объяснить различную частоту выявления клеток опухоли при раке легких: в 70—87,6% по данным А. Я. Альтгаузена (1962), Н. Н. Шиллер-Волковой и соавт. (1964), в 24,6—38—45% по наблюдениям Р. Д. Блиновой (1972).
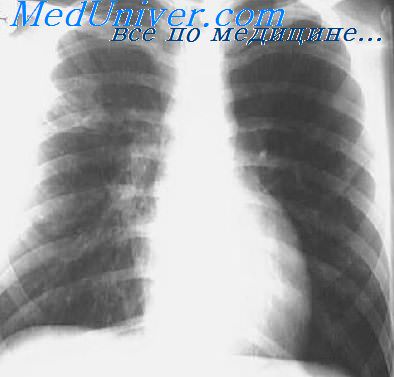
Тот же метод исследования оправдывает себя в диагностике периферических лимфаденитов. При туберкулезе характер обнаруживаемых тканевых изменений зависит от фазы процесса (Е. Д. Тимашева, 1953; М. Г. Абрамов, 1974). В I гиперпластической стадии определяется лишь гиперплазия лимфаденоидной ткани, во II стадии (гранулематозной) находят элементы туберкулезного бугорка, в III — массивный казеозный некроз, в IV — гной, в V (фиброзной) — соединительнотканные волокна, мелкие клеточные элементы.
При раке в пунктатах из лимфатических узлов обнаруживают клетки опухоли, при саркоидозе — эпителиоидные и гигантские клетки без признаков творожистого некроза, при лимфогранулематозе — клетки Березовского—Штернберга и большое число эозинофилов, при лимфолейкозе— картину мономорфной гиперплазии лимфоидной ткани и т. д.
Те или иные патологические изменения удается обнаружить при цитологическом исследовании пунктатов печени, селезенки, костного мозга. Пользуясь этим методом, Olderhauser и соавт. выявили туберкулезные бугорки в печени у 25,3 % больных диссеминированным туберкулезом и у 7,3% — при других его формах. Почти в 60% случаев при пункции печени находят гранулемы, характерные для саркоидоза, особенно при I его стадии (Scadding, 1967, и др.). Сочетая этот способ исследования с пери-тонеоскопией, Tachibana и соавт. (1971) выявили такие тканевые изменения в печени у 70%, a Liehr (1971) — у 90% больных саркоидозом.
Известное значение в дифференциальной диагностике приобретает цитологическое изучение материала, полученного при трансторакальной пункции легкого. Этот метод исследования, который впервые использовал Leyden .еще в 1883 г., в последнее время получил более широкое применение. В пунктате, помимо альвеолярного и бронхиального эпителия, можно обнаружить при туберкулезе эпителиоидные и гигантские клетки и элементы творожистого некроза, при саркоидозе — эпителиоидные и гигантские клетки, при раке и других злокачественных новообразованиях — клетки опухоли и т. д.
Sabow и соавт. при изучении пунктатов установили диагноз рака легкого у 117 больных, между тем как при бронхоскопии — у 81, а при цитологическом исследовании мокроты — лишь у 59 из них. По данным Р. Д. Блиновой (1972), диагноз рака удается верифицировать при пункции легкого у 91,9% больных, по наблюдениям И. С. Мечевой (1973), Н. А. Шмелева (1959) и др. — у 57—80%, а по материалам М. Г. Виннера и М. Л. Шулутко (1971) — у 50% больных. Менее результативна диагностическая пункция при аденоме, гамартохондроме и других доброкачественных образованиях легких. Однако Otto и Frick (1971) на обширном материале (1000 диагностических пункций легкого, произведенных на протяжении 1967—1971 гг. у больных со злокачественными и доброкачественными новообразованиями, туберкулезом, микозами, пневмокониозом, хроническим воспалительным процессом и т. д.) удалось подтвердить диагноз в среднем в 3/4 случаев.
Пункцию легкого целесообразно производить при периферической локализации процесса и достаточной величине патологического образования в легком. Не рекомендуется пользоваться этим методом при подозрении на асбсцесс или гангрену, кисту или эхинококкоз ввиду возможности инфицирования плевральной полости, а также при аневризме легочных сосудов. Его нельзя применять у больных с геморрагическим диатезом, при легочно-сердечной недостаточности у пожилых людей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Патогенез поражений туберкулеза. Клинические проявления туберкулеза. Очаг Гона. Формы туберкулеза.
Ингалированные микобактерий поглощаются альвеолярными макрофагами, транспортирующими их в регионарные лимфатические узлы. Фагоцитарные реакции носят незавершённый характер, поскольку корд-фактор возбудителя туберкулеза повреждает мембраны митохондрий и ингибирует фагосомо-лизосомальное слияние; возбудитель переживает в цитоплазме макрофагов.
• Образование гранулём не имеет характерных особенностей и представляет собой реакцию ГЗТ. В центре каждого бугорка имеется участок творожистого некроза (казеоза), в котором располагаются палочки Коха. Центр некротического очага окружён эпителиоидными и гигантскими (многоядерными) клетками Пирогова-Лангханса, а по периметру — лимфоцитами (в том числе плазматическими клетками) и мононуклеарными фагоцитами.
Наиболее часто формирование первичного комплекса туберкулеза наблюдают в лёгких (очаг Гона). В гранулёмах размножение возбудителя обычно замедляется или прекращается. В большинстве случаев первичные очаги заживают с полной деградацией содержимого, его кальцификацией и фиброзом паренхимы. Для первичного туберкулёза характерна сенсибилизация тканей метаболитами микобактерий. При заживлении первичного очага повышенная чувствительность исчезает, но нарастает выраженность иммунных реакций. В этих условиях возможно диссеминирование возбудителя из первичных очагов (особенно лимфатических узлов) и формирование очагов-отсевов (послепервичные очаги реинфицирования). Обычно они локализуются в лёгких, почках, половых органах и костях.
• При ослаблении иммунитета очаги активизируются и развивается вторичный процесс туберкулеза. Реактивация наиболее часто наблюдается у лиц, достигших 55-60-летнего возраста. Провоцируется стрессами, нарушениями питания и общим ослаблением организма.
Определённый вклад в патогенез туберкулеза вносит сенсибилизация организма, вызывающая разнообразные токсико-аллергические реакции у пациентов. В лёгких, бронхах и мелких лёгочных сосудах образуются полости, из которых активно отхаркиваются некротические творожистые массы, содержащие возбудитель.
Клинически реактивный туберкулёз проявляется кашлем, часто с кровохарканьем; снижением массы тела, обильным ночным потоотделением, хроническим субфебрилитетом.
• Реже, у ослабленных лиц и пациентов с иммунодефицитами, наблюдают диссеминированный туберкулёз с образованием гранулём в различных органах. Состояние обычно развивается после прорыва содержимого гранулёмы в кровоток. Проявления аналогичны таковым при вторичном туберкулёзе, но к ним часто присоединяются поражения мозга и его оболочек. Прогноз неблагоприятный.
• Многообразие форм туберкулёзного процесса обусловило сложность его классификации. В настоящее время клиническая классификация выделяет три основные формы: Туберкулёзная интоксикация у детей и подростков
Туберкулёз органов дыхания, включая первичный туберкулёзный комплекс, поражения внутригрудных лимфатических узлов, плевры, верхних дыхательных путей; очаговый, ин-фильтративный, кавернозный, фиброзно-кавернозный, цирротический туберкулёз лёгких, туберкулёму и др. Туберкулёз других органов и систем, включая поражения мозговых оболочек, глаз, суставов и костей, кишечника и брюшины; кожи и подкожной клетчатки; органов мочеполовой системы и др.
Саркоидоз. Туберкулез. Признаки туберкулеза легких.
При саркоидозе легкие, как правило, вовлекаются в патологический процесс в виде слабо выраженного альвеолита, гранулематоза и фиброза легочной ткани. При саркоидозе могут возникать мозаичные стенозы бронхов (в тех случаях, когда гранулемы расположены в стенках бронхов), очаговые ателектазы, зоны иррегулярной эмфиземы, очаги обызвествления в гранулемах, участки пневмосклероза и фибринозного плеврита. Иногда в центре гранулем можно определить фибриноидное набухание и коагуляционный, но не казеозный некроз.
Туберкулез. Признаки туберкулеза легких.
При диагностике туберкулеза важное значение имеет цитологическое исследование мокроты или бронхиального секрета, при котором цитобактериоскопически можно обнаружить кислотоустойчивые микобактерии.
Морфологической основой туберкулеза является туберкулезная гранулема (узелок, бугорок), в центре которой очаг казеозного некроза, окруженный эпителиоидными клетками, гигантскими многоядерными клетками Пирогова-Лангханса, лимфоцитами, плазматическими клетками, макрофагами.
При затухании первичного туберкулеза на месте первичного очага возникает петрифицированный, а в дальнейшем оссифициронный очаг Гона.
Генерализация процесса может происходить гематогенным или лимфогенным путем, за счет роста первичного очага с возникновением лобарной казеозной пневмонии и/или первичной легочной каверны; принимая хроническое течение, развивается первичная легочная чахотка с наличием казеозного бронхаденита, что отличает ее от вторичного фиброзно-кавернозного туберкулеза.
У ослабленных больных может возникнуть смешанная форма прогрессирования - одновременный рост первичного очага, казеозныи бронхаденит и многочисленные туберкулезные отсевы в других органах. При длительной стероидной терапии возникает лекарственный туберкулез как проявление эндогенной инфекции. Хроническое течение первичного туберкулеза характеризуется чередованием вспышек и затиханий с поражением лимфоузлов (аденогенная форма). При гематогенном (послепервичном) туберкулезе выделяют три разновидности генерализованный гематогенный; гематогенный туберкулез с преимущественным поражением легких; гематогенный с преимущественно внелегочным поражением. При второй форме гематогенного туберкулеза развивается острый или хронический милиарный туберкулез (или гематогенно-диссеминированный туберкулез легких), который встречается только у взрослых.
Для такого туберкулеза характерны кортикоплевральные очаги в легких, продуктивная тканевая реакция, пневмосклероз, эмфизема, легочное сердце и внелегочный очаг туберкулеза.
Вторичный (рвинфекционный) туберкулез возникает у взрослых, перенесший первичный. Для такого туберкулеза характерны легочная локализация, контактное и каналикулярное (по бронхиальному дереву) распространение, смена клиникоморфологических форм, которые одновременно являются фазами туберкулеза. Выделяют восемь форм вторичного туберкулеза: очаговый, фиброзно-очаговый, инфильтративный, туберкулома, казеозная пневмония, острый кавернозный, фибозно-кавернозныи цирротический. При остром очаговом туберкулезе в 1-2-м сегментах, как правило, правого легкого обнаруживают один или два очага реинфекта Абрикосова. Начальные явления вторичного туберкулеза представлены специфическим зндо-, мезо- и панбронхитом внутридолькового бронха с лобулярной творожистой бронхопневмонией с образованием по периферии зпителиоидноклеточных гранулем.
При своевременном лечении эти очаги инкапсулируются и петрифицируются, оссификации их никогда не происходит. Такие очаги реинфекта называют очагами Ашоффа-Пуля. При новой вспышке инфекции вокруг этих очагов возникает казеозная пневмония, которая впоследствии инкапсулируется, не выходя за пределы 1-2-го сегментов. Эта фаза носит название фиброзно-очагового туберкулеза. Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзно-очагового. При этом экссудация может выходить за пределы дольки и даже сегмента. При захвате дольки следует говорить о лобите. Перифокальное воспаление преобладает над казеозными изменениями.
Туберкулома - своеобразная форма эволюции инфильтративного туберкулеза (очаг творожистого некроза в капсуле диаметром 2-5 см) в 1 -2-м сегментах, чаще правого легкого. Туберкулому следует прежде всего дифференцировать с периферическим раком легкого.
Казеозная пневмония возникает при прогрессировании инфильтративного или в терминальный период любой другой формы туберкулеза, при этом некроз преобладает над перифокальными изменениями. Распространенность - от ацинозного оча-I га до захвата всей доли.
Острый кавернозный туберкулез характеризуется быстрым образованием полости распада и каверны на месте инфильтрата или туберкуломы. Появление каверны чревато бронхогенным обсеменением легких. Каверны в 1 -2-м сегментах обычно овальной или округлой формы.
Фиброзно-кавернозный туберкулез (хроническая легочная чахотка) возникает в тех случаях, когда кавернозный туберкулез принимает хроническое течение. Процесс чаще выражен в одном правом легком и постепенно спускается в нижние отделы контактным путем или интраканаликулярно и может переходить на другое легкое. Более старые изменения локализуются в верхних отделах, а очаги казеозной пневмонии - в нижних.
Цирротический туберкулез - вариант фиброзно-кавернозного с разрастанием фиброзной ткани вокруг каверн. На местах заживших каверн остаются линейные рубцы, возникает деформация легочной ткани, развиваются плевральные спайки и очаг гиалиноза. Появляются многочисленные бронхоэктазы.
Осложнения туберкулеза многочисленны. При первичном часто развивается менингит, плеврит, перикардит, перитонит. При вторичном характерно развитие кровотечения из каверн, прорыв их содержимого в плевральную полость с развитием пневмоторакса и эмпиемы плевры.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Реакция в месте локализации МБТ сначала должен неспецифический характер. Такая реакция наблюдается в тканях независимо от вида возбудителя. Происходят нарушения микроциркуляции, повышение проницаемости сосудистой стенки, локальный отек тканей инфильтрация зоны поражения лейкоцитами, моноцитами и другими форменными элементами крови. Первые специфические морфологические признаки туберкулезного воспаления появляются позже, через 2-3 недели после инфицирования МБТ.
Развитие специфического для туберкулеза воспаление обусловлено иммунологическими сдвигами, которые возникают при взаимодействии макроорганизма с туберкулезным возбудителем. В связи с этим специфическую воспалительную реакцию при туберкулезе характеризуют как классический пример воспаления на иммунной основе.
Туберкулезная гранулема
Главным морфологическим элементом туберкулезного воспаления является бугорок, который чаще называют туберкулезной гранулемой.
Визуализация туберкулезной гранулемы возможна при световой микроскопии. Важнейшей отличительной чертой туберкулезной гранулемы является наличие центральное расположенной зоны серчатого или казеозного, некроза — плотного аморфного клеточного детрита, образовавшегося вследствие повреждения и гибели фагоцитов. Зона казеозного некроза окружена несколькими слоями эпителиоидных клеток, макрофагов, лимфоцитии и плазматических клеток. Среди эпителиоидных клеток находятся крупные многоядерные клетки Пирогова-Лангханса.
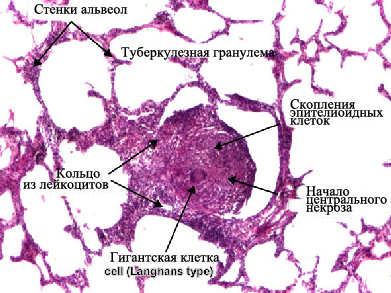
В наружных отделах клеточного слоя можно увидит полинуклеарные лейкоциты и фибробласты. Клеточные элементы, расположенные вокруг зоне казеозного некроза, образуют грануляционную ткань. В клетках, расположенных ближе к казеозно-некротическим массам, отмечаются признаки дистрофии и деструкции. Специфическое воспаление захватывает различные морфологические структуры пораженного органа: клетки паренхимы, лимфатические и кровеносные сосуды. При туберкулезе легких в специфическую воспалительную реакцию также привлекаются бронхи.
Иммуноморфологические особенности специфического воспаления позволяют считать туберкулез гранулематозным заболеванием. Функциональное состояние паренхиматозных клеток в зоне поражения существенно нарушается. В них отчетливо проявляются признаки дистрофии и деструкции. Резко снижается ресорбативная функция лимфатических капилляров. Возникают повреждения эндотелия лимфатических капиляров с выходом лимфы в межклеточное пространство. Наблюдаются грубые нарушения микроциркуляции с тромбозом мелких кровеносных сосудов.
Повреждения кровеносных сосудов обусловлено фиксацией в их базальном слое циркулирующих иммунных комплексов (ЦИК), которые можно обнаружить при электронной микроскопии. Кровеносные капилляры в туберкулезной гранулеме практически отсутствуют. Питание клеточных элементов осуществляется в основном путем омывания их межклеточной жидкостью.
Клеточный состав гранулемы
Клеточный состав гранулемы подвергается динамическим изменениям на разных стадиях ее развития. С преимуществом того или иного типа клеточных элементов выделяют эпителиоидно-клеточные, лимфоидные и гигантоклеточные туберкулезные гранулемы. В случаях преимущества зоны некроза гранулемы называют некротическими. Особенности клеточного состава гранулемы и выраженность некротических изменений зависят от характера клеточной реакции в зоне поражения. При продуктивной клеточной реакции в гранулеме преобладают эпителиоидные, макрофагальные, многоядерные гигантские клетки. Внешний отдел клеточного слоя содержит фибробласты, синтезирующие коллаген. Некротические изменения в центре гранулемы выражены слабо, а иногда отсутствуют. Преимущество экссудативной клеточной реакции проявляется увеличением зоны некроза. Она занимает 1/3 или 1/2 общего объема гранулемы.
В клеточном слое преобладают макрофаги и лимфоидные элементы с ограниченным присутствием эпителиоидных и гигантских клеток на границе с зоной казеозного некроза. Преимущественно альтеративная реакция характеризуется формированием некротических гранулем, в которых клеточный вал выражен крайне слабо, а иногда практически отсутствует.
Преобладание экссудативной тканевой реакции свидетельствует о прогрессировании туберкулезного воспаления. Ткань, окружающая отдельные гранулемы, просачивается серозно-фибринозным экссудатом. Постепенно происходит слияние гранулем. В результате формируется туберкулезный очаг — патологическое образование диаметром до 1 см. Прогрессирование очагов проявляется расширением зоны перифокального воспаления, еще в начале может быть серозным, фибринозным или гнойным.
Признаки специфического воспаления
Затем возникают признаки специфического воспаления — образуются новые туберкулезные гранулемы с выраженной зоной некроза, окруженной слоем из немногочисленных эпителиоидных и единичных гигантских клеток. Грануляционная ткань инфильтрируется макрофагами, лимфоидными элементами, а также полинуклеарами. Прогрессирование процесса приводит к слиянию очагов и формирование туберкулезных инфильтратов с участками казеозного некроза. В дальнейшем происходит инфильтрация казеозных масс полинуклеарными лейкоцитами.
Протеолитические ферменты, выделяемые лейкоцитами, вызывают расплавление казеозных масс. При отторжении формируются язвы или полости распада, которые затем могут трансформироваться в каверны. Резкое угнетение клеточного иммунитета приводит к быстрому прогрессированию патологического процесса с возникновением некротических гранулем. Довольно быстро в пораженном органе формируются обширные зоны казеозного некроза.
Интенсивность развития туберкулезного воспаления, выраженность и изменение воспалительных тканевых реакций — пролиферации, экссудации и альтерации — в значительной степени зависят от количества МБТ, попавших в организм, и их вирулентности. В эксперименте установлено, что туберкулезная гранулема в легкие животных (собаки) формируется при введении 1 МБТ, большой очаг — 106, каверна — 108 микобактерий. Экссудативная и альтернативное тканевая реакция доминирует при увеличении микобактериальной популяции, высокой вирулентности микобактерий, повышенной чувствительности клеток к возбудителю туберкулеза в сочетании с недостаточной эффективностью фагоцитоза. В этих условиях туберкулезный процесс прогрессирует и при отсутствии лечебных мероприятий часто приводит к летальному исходу.
Обратное развитие туберкулезного воспаления
Обратное развитие туберкулезного воспаления в большинстве случаев сопровождается постепенным рассасыванием экссудата, уплотнением зоны казеозного некроза и формированием вокруг туберкулезных гранулем и очагов соединительнотканной капсулы. В заживлении и последующем рубцевании гранулематозных очагов большое значение имеет инфильтрация их фибробластами, обеспечивающих формирование коллагеновых волокон. Вследствие обратного развития патологического процесса они подвергаются гиалиноза. В капсуле, окружающей туберкулезные гранулемы и очаги, иногда можно обнаружить скопления лимфоцитов, их появление обычно обусловлено высокой эффективностью защитных иммунологических реакций. Рассасывания экссудата с трансформацией туберкулезных грануляций в соединительную ткань может привести к фиброзным (цирротическим) изменениям в пораженном органе.
Остаточные посттуберкулезные изменения являются резервуаром эндогенной туберкулезной инфекции. Они поддерживают противотуберкулезный иммунитет, а при неблагоприятных для макроорганизма условиях создают угрозу повторного заболевания туберкулезом.
Инволюция туберкулезного воспаления с полным рассасыванием патологических очагов без каких-либо остаточных изменений и полной элиминацией микобактерий из организма — большая редкость. Такой результат иногда возможен при неосложненных первичных формах туберкулеза и быстром восстановлении иммунитета, нарушенного в начале заболевания.
Проникновение в организм МБТ нередко вызывает различные неспецифические изменения в тканях. Эти изменения этиологически обусловленные присутствием микобактерий, однако признаков специфического воспаления нет. В связи с этим их принято называть параспецифическими.
Параспецифические тканевые реакции
Параспецифические тканевые реакции могут развиваться в сердечно-сосудистой системе, различных паренхиматозных органах. Чаще всего они возникают при первичном или диссеминированном туберкулезе. Морфологические признаки параспецифических реакций представлены токсико-аллергическим тромбоваскулит, а также периваскулярными узловатыми или диффузными инфильтратами с мононуклеарными макрофагами, лимфоцитами и плазматическими клетками. Наиболее выражены такие изменения в лимфатических узлах.
При своевременной диагностике туберкулеза и адекватном лечении параспецифические изменения довольно быстро подвергаются обратному развитию без каких-либо остаточных изменений. При отсутствии лечения в зоне параспецифических изменений впоследствии могут возникнуть поражения специфического характера.
Выделение в течении туберкулеза двух последовательных периодов — первичного и вторичного — находит отражение и в особенностях патоморфологической картины.
Первичный туберкулез всегда привлекает в патологический процесс лимфатическую систему. Ограниченный или тотальный казеозный некроз лимфатических узлов — важнейшая черта первичного туберкулеза. Наличие большой перифокальной воспалительной реакции вокруг основного очага — также важная отличительная черта первичного туберкулеза.
При легочном поражении первичный аффект преимущественно локализуется в хорошо вентилируемых отделах, т.е. в средних и нижних долях легкого. Вследствие бактериемии, характерной для первичного периода туберкулезной инфекции, в легких и других органах формируются гематогенные очаги-отсевы. Нередко возникают распространенные параспецифические реакции. Остаточные посттуберкулезные изменения при первичном туберкулезе формируются медленно. Они постепенно рассасываются, рубцуются или извествляются, иногда подвергаются осификации.
Вторичный туберкулез развивается на фоне остаточных изменений, сформировавшихся в процессе первичного туберкулеза. При вторичном туберкулезе специфический процесс возникает на фоне ослабленного противотуберкулезного иммунитета. Регионарные лимфатические узлы в патологический процесс не вовлекаются. Туберкулезное поражение чаще имеет органный характер с образованием очага, инфильтрата, каверны. В развитии вторичного туберкулеза большое значение имеет бронхогенный путь распространения МБТ. В большинстве случаев вторичный туберкулез поражает, легкое, в основном верхние и задние отделы. В остаточных изменениях, формируются в результате вторичного туберкулеза, обычно отсутствуют признаки кальцинации или осификации.
Читайте также:

