Какие мази использовать при волчанке
Обновлено: 24.04.2024

Эта статья была написана, чтобы помочь Вам больше узнать о дискоидной красной волчанке. Она расскажет Вам, что это такое, что ее вызывает, какие процедуры доступны, и где Вы можете узнать больше об этом.
Что такое дискоидная красная волчанка?
Что вызывает дискоидную красную волчанку?
Причина дискоидной красной волчанки до конца не изучена, но считается аутоиммунным заболеванием. У всех нас есть иммунная система, которая вырабатывает антитела, необходимые для борьбы с инфекциями.
Факторы, которые могут увеличить риск дискоидной красной волчанки или усугубить ее течение, включают стресс, инфекцию и травму. Некоторые лекарства также считаются пусковым механизмом. Состояние не является заразным и не связано с пищевой аллергией. Дискоидная красная волчанка редко поражает детей; хотя это заболевание в равной степени может развиваться у мужчин и женщин, есть доказательства того, что женщины в возрасте от 20 до 40 лет более склонны к этому состоянию.
Является ли дискоидная красная волчанка наследственной?
В некоторых семьях может быть генетическая предрасположенность, повышающая риск развития дискоидной красной волчанки. Однако не совсем ясно, как это передается или в какой степени влияет на болезнь. Считается, что сочетание факторов окружающей среды и генетики, скорее всего, способствует развитию дискоидной красной волчанки.
Каковы симптомы дискоидной красной волчанки?
Иногда пятна могут вызывать некоторый дискомфорт и зуд. Когда высыпания лопаются, они могут образовывать рубцы и постоянные изменения цвета вовлеченной кожи. У большинства пациентов нет никакого влияния на общее состояние здоровья.
Как выглядит дискоидная красная волчанка?
Дискоидная красная волчанка обычно поражает лицо и волосистые участки кожи головы, но иногда может распространяться на другие участки тела, включая руки, ноги и туловище.
Сыпь состоит из красных чешуйчатых (шелушащихся) пятен, которые, как правило, в конечном итоге очищаются, что приводит к истончению, рубцеванию или изменению цвета кожи. Уплотнение иногда может быть довольно толстым и напоминать бородавку. При распространении на кожу головы волосы в пораженной области могут быть потеряны навсегда.
Как можно диагностировать дискоидную красную волчанку?
Врач общей практики или дерматолог сможет поставить диагноз по внешнему виду Вашей кожи, однако иногда могут потребоваться исследования, и Ваш доктор может затем обратиться к дерматологу для постоянного наблюдения. Иногда исследование включает биопсию кожи (удаление небольшого образца кожи для анализа под микроскопом), анализы крови и мочи.
Можно ли вылечить дискоидную красную волчанку?
Нет. Как и многие аутоиммунные состояния, дискоидная красная волчанка обычно является пожизненным состоянием. Тем не менее, есть доступные процедуры, которые эффективны и могут помочь поддерживать состояние под контролем.
Самостоятельный уход
Если Вы курите
Мы настоятельно рекомендуем прекратить. Курение может ухудшить это состояние и привести к негативной реакции на лечение.
Защита от солнца
Это должно стать частью Вашей повседневной жизни: защитите свою кожу одеждой и не забывайте носить шляпу, которая защищает Ваше лицо, шею и уши, а также солнцезащитные очки от ультрафиолетового излучения.
Рекомендуется ежедневный солнцезащитный крем
При выборе солнцезащитного крема посмотрите на SPF (SPF 30 и более) для защиты от UVB и UVA. Нанесите достаточное количество солнцезащитного крема за 15-30 минут до выхода на солнце и повторно наносите его каждые два часа и сразу после купания или вытирания полотенцем.
Одежда может быть очень эффективным солнцезащитным средством
Особенно для Ваших плеч и рук. Однако если Ваша рубашка или блузка прозрачна, солнечный свет может проникнуть в Вашу кожу. Лучше всего использовать белую, плотную, но свободно облегающую одежду.
Постоянная нехватка солнечного света может снизить уровень витамина D, поэтому, возможно, стоит принимать добавки витамина D, доступные в аптеках и супермаркетах.
Как можно лечить красную волчанку?
Существует два основных вида лечения:
1) Местные
2) Лечение, действующее на весь организм (таблетки и инъекции)
- Антималярийные таблетки , содержащие гидроксихлорохин и мепакрин. Эти лекарства были первоначально созданы для лечения малярии, но было также обнаружено сильное влияние на воспаление, и поэтому они помогают контролировать дискоидную красную волчанку. Эти таблетки обычно безопасны в обозначенной дозировке. Вам понадобится проверить состояние зрения перед началом лечения и через 5 лет, если Вы все еще будете лечиться. Пожалуйста, сообщите своему врачу, если у Вас возникнут какие-либо проблемы с глазами при приеме лекарств.
- Стероидные таблетки . Курс таблеток может принести пользу пациентам с тяжелой, обширной или дискоидной красной волчанкой.
- Лекарства, изменяющие иммунную систему . Когда нет реакции на стандартную терапию, могут использоваться иные лекарства; например, метотрексат или мофетила микофенолат. Существуют риски, связанные с этими видами лечения, поэтому они применяются для отдельных серьезных случаев и требуют дополнительного мониторинга.
Рекомендации по витамину D
Свидетельства, касающиеся влияния уровня сыворотки витамина D, воздействия солнечного света и потребления витамина D на здоровье, остаются неубедительными. Избегая воздействия солнечного света, если Вы страдаете от легкой восприимчивости или сокращаете риск возникновения меланомы и других раков кожи, Вы можете испытать дефицит витамина D.
Лица, полностью избегающие воздействия солнца, должны рассмотреть возможность измерения уровня витамина D. Если уровень уменьшен или недостаточен, они, возможно, пожелают рассмотреть возможность приема дополнительного витамина D3, 10-25 микрограммов в день и увеличения потребления продуктов с высоким содержанием витамина D, таких как жирная рыба, яйца, мясо, обогащенные маргарины и злаки. Добавки витамина D3 широкодоступны в магазинах здорового питания.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.

В журнале Rheumatology 06 октября 2017 г. опубликовано руководство по лечению системной красной волчанки у взрослых, подготовленное Британским обществом ревматологии.
Клинические и серологические признаки о вероятном диагнозе системной красной волчанки (СКВ):
1) СКВ является мультисистемным аутоиммунным заболеванием. Диагноз требует наличия комбинации клинических признаков и наличия как минимум одной связанной иммунологической патологии. При подозрении на СКВ необходимо проведение тестов крови, включая тесты на серологические маркеры.
2) Антинуклеарные антитела (ANA) присутствуют у около 95% пациентов с СКВ. Если тест негативен, то имеется низкая вероятность наличия СКВ у пациента. Положительный тест ANA имеется у около 5% взрослых и изолированно имеет низкую прогностическую ценность при отсутствии клинических признаков аутоиммунной ревматической болезни.
3) Наличие антител к двухцепочечной ДНК (анти-dsDNA), низкий уровень комплемента или анти-Sm (Smith) – антитела являются высокопрогностичным признаком диагноза СКВ у пациентов с соответствующими клиническими признаками. Анти Ro/La – антитела, и анти RNP – антитела являются менее специфичными маркерами СКВ, так как они обнаруживаются при других аутоиммунных ревматических болезнях и при СКВ.
4) Необходимо проведение теста на синдром антифосфолипидных антител у всех пациентов с СКВ изначально, особенно с отклонениями беременности в анамнезе, либо с артериальными/венозными тромботическими событиями. Подтверждающими тестами на антифосфолипидный синдром являются положительный волчаночный антикоагулянт, антитела к кардиолипину (IgG и IgM) и/или анти-бета-2 гликопротеин-1 (IgG и IgM) при проведении тестов 2 раза с как минимум 12 недель между тестированием.
Обследование пациентов с СКВ:
1) Клинические проявления у пациентов с СКВ зависят от активности болезни, поражений, токсичности препаратов или наличия сопутствующих заболеваний. По активности болезни, очень важно убедиться является ли это из-за активного воспаления или тромбоза, что и будет обусловливать стратегию лечения.
2) Клиническая оценка пациентов с СКВ должна включать тщательный анамнез и обзор систем, полный клинический осмотр и мониторинг основных показателей состояния организма, общий анализ мочи, лабораторные тесты, оценка состояния здоровья и качества жизни, и измерение активности болезни и степени повреждений с применением стандартных инструментов оценки СКВ. При наличии показаний необходимо проводить методы визуализации, биопсию почек и других тканей.
3) Активность болезни категоризуется на легкую, умеренную и тяжелую с периодами обострений. Легкой активностью болезни является клиническая стабильность без жизне-угрожающего вовлечения органов, с основным проявлением в виде артрита, кожно-слизистых поражений и легкого плеврита. У пациентов с умеренной активностью болезни имеются более серьезные проявления. При тяжелой активности болезни имеются жизне-угрожающие или орган-угрожающие проявления.
1) Пациенты с СКВ должны проходить мониторинг на регулярной основе на проявления болезни, токсичность препаратов и сопутствующие заболевания.
2) Пациенты с активной болезнью должны проходить контрольные осмотры как минимум каждые 1 - 3 месяца с измерением АД, общего анализа мочи, функции почек, анти-dsDNA антитела, уровень комплемента, С-реактивный белок, развернутый общий анализ крови, и печеночные тесты. Пациенты со стабильной болезнью с низкой активностью или в ремиссии могут проходить мониторинг менее часто, например каждые 6 - 12 месяцев.
3) Наличие синдрома антифосфолипидных антител связано с тромботическими событиями, повреждениями и неблагоприятными исходами при беременности. При отрицательном предыдущем тестировании, необходимо повторное тестирование до беременности или операции, либо при наличии новых тяжелых проявлений или сосудистых событий.
4) Анти-Ro/La антитела связаны с неонатальной СКВ (включая врожденной блокадой сердца) и должны быть проверены до беременности.
5) Пациенты с СКВ имеют повышенный риск сопутствующих болезней, таких как атеросклеротическая болезнь, остеопороз, аваскулярный некроз, злокачественных новообразований и инфекций. Необходимо проводить исходную и ежегодную оценку модифицируемых факторов риска, включая гипертонию, дислипидемию, диабет, высокий индекс массы тела и курение.
6) Иммуносупрессивная терапия может приводить к токсическим проявлениям. Необходимо проводить тщательный мониторинг препаратов путем лабораторных тестов и клинической оценки согласно руководствам по мониторингу препаратов.
Лечение легкой СКВ:
1) Лечение легкой орган-не-угрожающей СКВ включают болезнь-модифицирующие препараты гидроксихлорохин и метотрексат, и короткие курсы НПВС для контроля симптомов. Данные препараты позволяют избегать либо снижать дозу кортикостероидов.
2) Для поддерживающей терапии может понадобиться применение преднизолона в низкой дозе ≤ 7,5 мг/день . Возможно применение средств местного применения при кожных проявлениях и внутрисуставных инъекций при артритах.
3) Солнцезащитный крем с высоким SPF UV-A и UV-B является важным в лечении и профилактике вызываемых ультра-фиолетовым излучением поражений кожи. Необходимо информировать пациентов об избегании солнца и ношении соответствующей защитной одежды.
Лечение умеренной СКВ:
1) При лечении умеренной СКВ применяют более высокие дозы преднизолона (до 0,5 мг/кг/день), либо в/м иди в/в дозы метилпреднизолона. Для контроля активной болезни часто необходимы иммуносупрессивные препараты, позволяющие избежать стероиды. Данные препараты также снижают риск повреждений в длительном периоде.
2) Метотрексат, азатиоприн, микофенолата мофетил, циклоспорин и другие ингибиторы кальциневрина должны быть рассмотрены в случаях артрита, кожных поражений, серозитов, васкулите или цитопениях, если гидроксихлорохин оказался недостаточным.
3) В рефрактерных случаях можно рассмотреть возможность применения белимумаба или ритуксимаба.
Лечение тяжелой СКВ:
1) Пациенты с тяжелой СКВ, включая с поражением почек и нейро-психиатрическими проявлениями, нуждаются в тщательном обследовании для исключения других причин, включая инфекции. Лечение зависит от этиологии (воспалительной и/или тромботической) и необходимо соответствующее лечение с применением иммуносупрессии и/или антикоагуляции соответственно.
2) Иммуносупрессивные режимы при тяжелой активной СКВ включают в/в метилпреднизолон или пер-оральный преднизолон в высоких дозах (до 1 мг/кг/день) для приведения к ремиссии, либо изолированно, или как чаще бывает, в составе протокола лечения с другим иммуносупрессивным препаратом.
3) Микофенолата мофетил или циклофосфамид применяются при большинстве случаев волчаночного нефрита и при рефрактерных тяжелых случаях болезни без поражения почек.
4) Можно рассмотреть возможность применения биолоджиков белимумаба или ритуксимаба на индивидуальной основе, когда у пациентов неэффективны или непереносимы другие иммуносупрессивные препараты.
5) Внутривенные иммуноглобулины и плазмаферез могут быть рассмотрены для пациентов с рефрактерной цитопенией, тромботической тромбоцитопенической пурпурой, быстро ухудшающемся остром галлюциногенном состоянии и катастрофической формой антифосфолипидного синдрома.
По препаратам смотрите таблицу 1.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Автор обзоров мировой медицинской периодики на портале MedElement - врач общей практики, хирург Талант Иманалиевич Кадыров.
Закончил Киргизский Государственный медицинский институт (красный диплом), в совершенстве владеет английским языком. Имеет опыт работы хирургом в Чуйской областной больнице; в настоящий момент ведет частную практику.
Регулярное повышение квалификации: курсы Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Англия, США, Канада).
Различают две формы красной волчанки (lupus erythematodes): хроническую (дискоидную) - относительно доброкачественную клиническую форму и острую (системную) - тяжело протекающую. При обеих формах могут поражаться красная кайма губ и слизистая оболочка рта. Изолированные поражения слизистой оболочки рта практически не встречаются, поэтому больные первично к стоматологу обращаются довольно редко. Заболевание чаще всего начинается в возрасте от 20 до 40 лет, женщины болеют значительно чаще мужчин.
Что провоцирует / Причины Красной волчанки:
Красная волчанка - системное заболевание невыясненной этиологии и сложного патогенеза.
Патогенез (что происходит?) во время Красной волчанки:
По современным представлениям, красная волчанка относится к ревматическим и аутоиммунным заболеваниям. Считают, что болезнь развивается в результате сенсибилизации к различным инфекционным и неинфекционным факторам. К предрасполагающим факторам относится аллергия к солнечным лучам, холоду, очагам хронической инфекции. Имеются данные о генетической предрасположенности к красной волчанке.
- Острая (системная) красная волчанка
Является тяжелым системным заболеванием. Для нее характерны высокая температура тела, боли в суставах, мышцах, адинамия, поражения внутренних органов (полисерозит, эндокардит, гломерулонефрит, полиартрит, поражение желудочнокишечного тракта и др.). В крови - лейкопения, анемия, повышенная СОЭ. Заболевание может протекать в острой, подострой или хронической форме.
В зависимости от патологии, преобладающей во время обострения, выделяют кожносуставную, почечную, неврологическую, сердечнососудистую, желудочнокишечную, печеночную и гематологическую клинические разновидности заболевания.
Течение этой формы красной волчанки характеризуется прогрессированием с постепенным вовлечением в процесс различных органов и тканей.
Симптомы Красной волчанки:
Дискоидная (хроническая) красная волчанка. Клиническая картина. Хроническая красная волчанка обычно начинается с эритемы на коже лица (чаще на носу, лбу, щеках в виде бабочки), ушных раковинах, волосистой части головы, красной кайме губ и других открытых частей тела. Может быть изолированное поражение красной каймы губ. Слизистая оболочка рта поражается редко. Заболевание у женщин встречается в 2 раза чаще, чем у мужчин. Для кожного поражения характерна триада признаков: эритема, гиперкератоз и атрофия. Течение процесса стадийное.
Первая (эритематозная) стадия характеризуется появлением 1-2 небольших слегка отечных, четко контурированных, постепенно увеличивающихся в размерах пятен. Цвет их розовый, имеются телеангиэктазии в центре. Постепенно увеличиваясь и сливаясь, очаги поражения по очертаниям напоминают бабочку, спинка которой располагается на носу, а крылья на щеках. Появление пятен иногда сопровождается жжением и покалыванием в области поражения.
Во второй стадии (гиперкератозноинфильтративной) очаги поражения инфильтрируются, превращаясь в плотную дискоидную бляшку, на поверхности которой появляются мелкие, сероватобелые плотно сидящие чешуйки. Впоследствии бляшка нередко подвергается кератинизации и приобретает сероватобелый оттенок. Бляшку окружает ободок гиперемии.
Слизистая оболочка рта также нередко поражается при дискоидной волчанке. Очаги поражения имеют вид четко отграниченных синюшнокрасных или белесоватых бляшек с запавшим, иногда эрозированным центром. Клинические формы красной волчанки с поражением слизистой оболочки рта и красной каймы губ сопровождаются жжением и болью, усиливающейся при приеме пищи и разговоре.
При хронической красной волчанке достаточно часто поражается красная кайма губ (по данным А.Л.Машкиллейсона и др., у 9 % больных).
На красной кайме губ различают 4 клинические разновидности красной волчанки: типичную; без клинически выраженной атрофии; эрозивноязвенную; глубокую.
При типичной форме на красной кайме губ образуются инфильтративные очаги овальных очертаний либо процесс может диффузно захватывать всю красную кайму. Пораженные участки багровокрасного цвета со стойко расширенными сосудами и выраженным инфильтратом. Поверхность их покрыта плотно сидящими беловатосероватыми чешуйками, при насильственном удалении которых появляются кровоточивость и значительная болезненность. В центре поражения отмечается атрофия красной каймы губ и кожи. По периферии очага имеются участки помутнения эпителия в виде наравномерно выраженных полосок белого цвета.
Патогистологически при типичной форме в эпителии определяются паракератоз, гиперкератоз, акантоз, вакуольная дистрофия базального слоя, местами выражена атрофия ткани. В собственной пластинке слизистой оболочки имеется диффузный воспалительный инфильтрат, выявляются резкое расширение кровеносных и лимфатических сосудов, разрушение коллагеновых волокон.
Форма красной волчанки без клинически выраженной атрофии характеризуется возникновением на красной кайме губ диффузной застойной гиперемии с гипер и паракератотическими чешуйками на поверхности, которые отслаиваются легче, чем при типичной форме. Гиперкератоз при данной форме выражен слабее, чем при типичной форме красной волчанки. Иногда отмечаются незначительная инфильтрация и телеангиэктазии.
Эрозивноязвенная форма красной волчанки на красной кайме губ проявляется резко выраженным воспалением; очаги яркокрасного цвета, отечны, с эрозиями и трещинами, покрыты кровянистогнойными корочками. По периферии очага поражения определяются гиперкератоз в виде чешуек и атрофия.
Больных беспокоят сильное жжение, болезненность и зуд, усиливающиеся во время еды. После заживления на месте очагов остаются атрофические рубцы.
При глубокой форме красной волчанки Капоши-Ирганга поражение на губах встречается редко. Участок поражения в виде узловатого образования выступает над поверхностью красной каймы, на поверхности его эритема и гиперкератоз.
Красная волчанка губ нередко осложняется вторичным гландулярным хейлитом.
Слизистая оболочка рта поражается при красной волчанке значительно реже, чем красная кайма губ. Процесс локализуется на слизистой оболочке губ, щек по линии смыкания зубов, реже языке, небе и других участках.
На слизистой оболочке рта различают следующие формы красной волчанки: типичную; экссудативногипе ремическую; эрозивноязвенную.
Типичная форма характеризуется очагами застойной гиперемии с инфильтрацией и гиперкератозом. В центре очага имеется атрофия, а по периферии - гиперкератоз в виде белых, прилегающих друг к другу полосок, расположенных в виде частокола.
В случае экссудативногиперемической формы вследствие сильного воспаления гиперкератоз и атрофия выражены нечетко.
При наличии травмирующего фактора экссудативногиперемическая форма довольно быстро трансформируется в эрозивноязвенную, при которой в центре очага поражения возникают болезненные эрозии или язвы. Вокруг эрозии или язвы на фоне эритемы видны радиально расходящиеся белые полоски. По периферии очага усиливаются явления гиперкератоза и иногда образуется гиперкератотический бордюр, состоящий из плотно прилежащих друг к другу полосок и точек. После заживления очага красной волчанки, как правило, остается рубцовая атрофия с древовидно расположенными рубцами и тяжами.
Течение хронической красной волчанки длительное (годы - десятилетия) с обострениями в весеннелетний период. Эрозивноязвенная форма хронической красной волчанки на красной кайме губ может озлокачествляться, в связи с чем эту разновидность относят к факультативному предраку.
Гистологическая картина поражения при хронической красной волчанке слизистой оболочки рта и губ характеризуется наличием паракератоза или паракератоза, чередующегося с гиперкератозом, акантозом и атрофией. Выявляются вакуольная дегенерация клеток базального слоя эпителия и нечеткость базальной мембраны вследствие проникновения клеток инфильтрата из стромы в эпителий. В собственной пластинке слизистой оболочки имеются массивный лимфоидноплазмоклеточный инфильтрат, расширение капилляров и застойные явления. Разрушение коллагеновых волокон особенно значительно под эпителием и вокруг мелких кровеносных сосудов. При эрозивноязвенной форме имеются дефекты эпителия, значительно выражены отек и воспаление.
Диагностика Красной волчанки:
Диагноз не вызывает затруднений, если очаги красной волчанки есть одновременно и на коже. Изолированные поражения слизистой оболочки рта или красной каймы губ могут вызывать сложности в диагностике, поэтому наряду с клиническим обследованием используют дополнительные методы исследования (гистологический, иммуноморфологический, люминесцентная диагностика). В лучах Вуда участки гиперкератоза при красной волчанке, локализованные на красной кайме губ, дают снежноголубое или снежнобелое свечение, на слизистой оболочке рта - белое или мутнобелое свечение в виде полос и точек.
Хроническую красную волчанку следует отличать от красного плоского лишая, туберкулезной волчанки и лейкоплакии. При локализации поражения на красной кайме губ его дифференцируют от актинического хейлита и абразивного преканцерозного хейлита Манганотти.
- Острая (системная) красная волчанка
Лечение Красной волчанки:
Широко применяют комплекс витаминов В2, В6, В|2 , никотиновую и аскорбиновую кислоты.
При нарушениях иммунного статуса показаны иммунокорригирующие препараты: левамизол (декарис), Тактивин, тималин и др.
- Острая (системная) красная волчанка
Лечение необходимо начинать в стационаре и как можно раньше. Курс лечения должен быть длительным и непрерывным. В активный период назначают глюкокортикоиды в больших дозах. Лечение начинают в острый период, как правило, с ударных доз - 60 мг преднизолона, постепенно доводя их до 35 мг в течение 3 мес, и до 15 мг еще через 6 мес. Дозу преднизолона снижают постепенно на Yi - уА таблетки в 2-3 нед под контролем общего состояния и лабораторных показателей. Затем индивидуально подбирают минимальную поддерживающую дозу (5-10 мг преднизолона). Для профилактики нарушения минерального обмена одновременно назначают препараты калия (хлорид калия, панангин, 15 % раствор ацетата калия).
После ликвидации острого периода системной красной волчанки проводят комбинированное лечение кортикостероидами (в поддерживающих или сниженных дозах) и аминохинолиновыми препаратами (по 1 таблетке плаквенила или делагила на ночь).
К каким докторам следует обращаться если у Вас Красная волчанка:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Красной волчанки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Дискоидная красная волчанка (ДКВ) — малоприятное и непонятное по происхождению заболевание, один из подвидов волчанки, который поражает кожные покровы, но, не затрагивает внутренних органов, по сравнению с более тяжёлой формой — СКВ (системной красной волчанкой).
Заболевают ей как мужчины, так и дамы любого возраста, однако, женская часть населения больше подвержена возникновению этого недуга, особенно в молодом периоде — 15-40 лет. Мужчины болеют в 10 раз реже. Хроническая дискоидная форма может перейти в системную, если сразу не поставить правильный диагноз и не начать лечение. Часто, своевременно начатая терапия, позволяет победить этот недуг, исцеление наступает у 40% заболевших, а у 1,5- 2% больных переходит в СКВ, но, несмотря на благоприятный прогноз, нужно постоянно наблюдаться в медицинском учреждении и периодически посещать клинические обследования.
Это редкое иммунное заболевание хронической формы и неизвестной природы, которое до конца не изучено официальной медициной. При сбое в работе иммунной системы, организм начинает принимать свои клетки за чужеродные, уничтожая их. Болезнь не заразна и не передаётся от больного к здоровому.
Проявляется в виде красных пятен, одного или нескольких, на кожном покрове лица, конечностей, шеи и верхней части туловища. Появляются красные пятна в виде дисков, которые постепенно увеличиваются в размерах и покрываются чешуйками. Они могут сливаться друг с другом, образуя одно большое отвратительную бляшку, которая начинает страшно зудеть и чесаться, поражается слизистая оболочка ротовой полости.
Если лечения не происходит, то на поверхности бляшек возникают безобразного вида рубцы, а сам кожный покров покрывается сухой коркой, и со временем вовсе отмирает.
ДКВ подразделяют на три вида:
- атрофический;
- эритематозный;
- гиперкератозно-инфильтративный.
В последние годы недуг стал встречаться намного реже, чем раньше.
Симптомы заболевания
В зависимости от интенсивности заболевания, симптомы могут проявляться по-разному. Основные из них:
- появление розово-красных пятен разных размеров, покрывающихся чешуйками. Если её оторвать, то возникают болевые ощущения, а на месте появляется корка, похожая на поверхность лимона;
- возникновение атрофии кожных покровов (утоньшение) с ярко выраженными рубцами;
- скопление жидкости в очагах поражения;
- утолщение рогового слоя эпидермиса;
- зуд и жжение;
- в 15% заболеваемости подвергается ротовая полость - возникают язвы на слизистой;
- иногда отмечается выпадение волос, суставные боли.
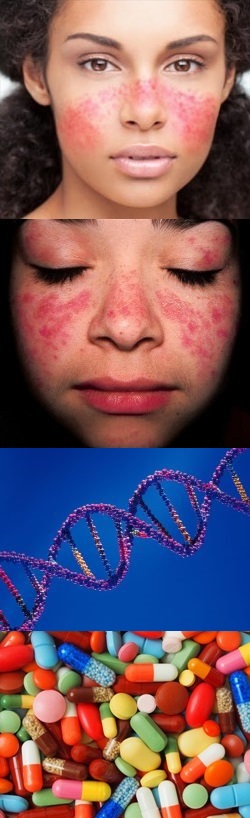
Также может наблюдаться возникновение участков с ярко выраженной пигментацией. На пятнах возможно появление сосудистых звёздочек. Высыпания имеют разные размеры, начиная от 3 мм. Они могут быть как единичными, гак и множественными. Поражения происходят чаще всего на лице (щёки, нос, волосистая часть и шея). Реже, при тяжёлой форме, пятна появляются на руках, спине, животе, плечах, глазах.
Как уже говорилось выше, дискоидная красная волчанка может иметь абсолютно разные симптомы — всё зависит от индивидуальных особенностей организма заболевшего.
Причины появления заболевания
Причины недуга неизвестны, но можно сказать, что возникает волчанка из-за:
- генетической предрасположенности:
- травмирование покрова:
- влияния ультрафиолетовых лучей;
- инфекционных заболеваний;
- постоянных стрессов и излишних физических нагрузок;
- длительного воздействия на кожный покров низких температур;
- лечения некоторыми лекарственными препаратами.
Наличие в организме вируса гепатита С также способствует возникновению ДКВ.
Медики до сих нор спорят о причинах недуга. Одни считают, что по стрептококковое заболевание — у больных их находят в большом количестве в крови и на поражённых местах, другие говорят об инфекционно-аллергической природе волчанки, однако, это всего лишь гипотезы — основание возникновения этого недуга так и остаётся неизвестной.
Чтобы правильно поставить диагноз, нужно обратиться к лечащему врачу, который назначит необходимые мероприятия, заключающиеся в анализе крови, а чтобы ещё и исключить другие виды болезней проводятся:
- гистологическое обследование (кусочек поражённой кожи проверяют в лаборатории);
- микроскопическое изучение чешуек и волос для выявления возбудителя болезни;
- иммунофлюоресцентное исследование — смотрят, как взаимодействуют антигены с антителами.
Проведя такие тесты, а ещё визуальное обследование состояния кожных покровов, доктор поставит диагноз с точностью — 100%.
На приёме врач предложит сделать следующие анализы, которые позволят выявить определённые компоненты, содержащиеся в крови, количество которых повышается при заболевании ДКВ:
- развёрнутый анализ крови, который поможет оценить число содержания лейкоцитов, эритроцитов, тромбоцитов, красных кровяных клеток, а также проверить гемоглобин, любое изменение которого вероятно свидетельствует о наличии болезни;
- анализ мочи. Так как волчанка может привести к поражению почек, то он покажет, имеется ли в моче белок, частицы клеток плоского эпителия, кровяные тельца, а также сахар и нитраты. Высокое содержание белка может говорить о том, что имеет место почечная дисфункция;
- анализ на биохимию, который даст картину о наличии белков в крови, которые атакуют собственные клетки, что окончательно подтвердит диагноз ДКВ;
- исследование на СОЭ покажет, имеет ли место в организме воспалительный процесс;
- анализ крови на антитела к ядерным антигенам. Вели они будут обнаружены, то постановка диагноза не вызовет сомнений.
Все эти исследования помогут оценить состояние больного и назначить необходимое лечение.
Как говорилось выше, дискоидная красная волчанка намного чаще встречается среди женского населения от 15 до 40 лет, а у мужчин, людей преклонного возраста и детей — очень редко, всего 3% из общего количества случаев. Объясняется это тем, что у представительниц слабого пола кожа намного нежнее и тоньше, чем у мужчин, а также в их организмах проходят постоянные активные гормональные процессы. Особенно, подвержены ДКВ дамы, недавно перенёсшие беременность и роды, когда чаще всего имею место гормональные сбои.
Статистика показывает, что на 200 человек заболевших волчанкой, всего 3 из них являются мужчинами. Блондины и рыжеволосые со слишком светлой кожей наиболее подвержены болезни, чем темноволосые индивиды. Также важную роль играют природные условия — в странах с морским прохладным и влажным климатом, ДКВ встречается в разы чаще, чем в тропических жарких странах, хотя там солнечные лучи намного интенсивнее. Более смуглая и толстая кожа менее подвержена недугу.
Детская красная волчанка встречается очень редко, как уже говорилось ранее, однако, диагностировать её намного сложнее, чем у взрослого человека, так как она очень похожа на другое детское заболевание — диатез.
Признаки волчанки у детей наблюдаются со сдвигом на уровне гормонов. Девочки заболевают намного чаще. У заболевших малышек отмечается повышение фона эстрагенной активности, а у мальчиков выявлен высокий фон эстрадиола и снижение тестостерона.
Также приём некоторых лекарственных препаратов от других заболеваний способствует возникновению недуга у детей, это медикаменты тетрациклинового ряда, антиаритмические и противосудорожные лекарства, а также сульфаниламиды.
Причиной развития ДКВ у ребёнка может стать недавно перенесённая вирусная инфекция, или воздействие солнечной радиации на нежный кожный покров.
Течение детской красной волчанки намного тяжелее, чем у взрослых, поэтому при первых же подозрениях на это заболевание, стоит незамедлительно обратиться к педиатру.
Лечение дискоидной красной волчанки подбирается врачом индивидуально, в зависимости от тяжести недуга и особенностей организма. Если обратиться к доктору и начать своевременное лечение, то можно очень надолго забыть об этом неприятном недуге.
В случае с ДКВ, в отличие от СКВ, возможен приём антибиотиков пенициллиновой группы, если врач сочтёт это необходимым. Для поддержания иммунитета назначают витамины А, С, В, Е. Нельзя потреблять витамин D2, который может только усугубить болезнь.
Приём антималярийных препаратов является основой лечения.
Можно в схему терапии включить никотиновую кислоту, которая защитит организм от чрезмерного воздействия ультрафиолетовых лучей и выведет из него лишние токсины. А также нормализует работу надпочечников и
уменьшит влияние противомалярийных препаратов на человека.
На ночь использовать кортикостероидные мази, а утром - фотозащитные кремы.
При лечении ДКВ запрещено принимать препараты сульфаниламидной группы — сульфадиметоксин, бисептол, стрептоцид. Эти лекарства могут только ухудшить течение болезни, и возможен переход дискоидной волчанки в системную.
При ДКВ желательно сменить систему питания, а также придерживаться диетического рациона, включая в повседневное меню продукты, содержащие никотиновую кислоту — горох, чечевицу, гречневую и ячневую крупу, фасоль и овсянку, а также морепродукты — треску и её печень.
Лечение медицинскими препаратами будет намного эффективнее, если их дополнить народными способами.
Вот самые действенные:
- пару чайных ложек листьев омелы (растение-паразит, обитающее на березах), заготовленных в холодную погоду, вскипятить в полутора стаканах воды и укрыть, чтобы как следует настоялось. Принимают отвар трижды в день по половине стакана во время еды. Будьте предельно осторожны — растение омела ядовито!;
- отлично поможет вам в борьбе с ДКВ мазь из берёзовых почек, которые перемалывают в количестве одного стакана и смешивают с половиной килограмма нутряного сала. Наносят такую мазь на пятна волчанки трижды в день или оставляют на всю ночь. Можно эту смесь принимать внутрь с молоком по одной чайной ложке в сутки;
- и здесь вам помогут пчелиные продукты — собрать подмор в количестве столовой ложки и залить его стаканом медицинского спирта. Настаивают такое лекарство в течение трёх недель. Этим настоем, разбавленным водой 1:1, делают примочки, которые помогают снять воспаление. После процедуры смазывают кожную патологию мазью на основе берёзовых почек.
Каких-то специальных профилактических мер от дискоидной красной волчанки на сегодняшний день не существует по той причине, что возникновение этого заболевания так и остаётся загадкой для официальной медицины. Люди, которым удалось исцелиться от этого вида волчанки, не могут быть до конца уверены, что она не проявится вторично, поэтому им необходимо каждые полгода, весной и осенью, проводить профилактические курсы лечения, при которых нужно принимать в день по одной таблетке противомалярийных препаратов, затем их количество доводят до трёх в неделю.
Также, таким людям не рекомендуется находиться па солнце и морозе — перепады температур могут спровоцировать вспышку болезни. Избегать кондиционеров и сильного ветра.
Если это возможно, то отказаться от всех видов прививок и оперативного вмешательства. Стараться нс травмировать кожные покровы. Использовать фотозащитные крема и употреблять в пищу продукты, насыщенные никотиновой кислотой.
Занятия физкультурой и длительные прогулки на свежем воздухе будут очень полезны. Должно иметь место полноценное питание с минимальным количеством сахара и соли, и отказ от вредных привычек. Счастья вам и здоровья!
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Красная волчанка представляет собой системное аутоиммунное заболевание, при котором собственная иммунная система организма человека повреждает соединительную ткань в различных органах, ошибочно принимая ее клетки за чужеродные. Вследствие повреждения антителами клеток различных тканей в них развивается воспалительный процесс, который и провоцирует весьма разнообразные, полиморфные клинические симптомы красной волчанки, отражающие повреждения во многих органах и системах организма.
Красная волчанка и системная красная волчанка – разные названия одного заболевания
Красная волчанка в настоящее время в медицинской литературе также обозначается такими названиями, как lupus erythematodes, эритематозный хрониосепсис, болезнь Либмана-Сакса или системная красная волчанка (СКВ). Наиболее употребителен и распространен для обозначения описываемой патологии термин "системная красная волчанка". Однако, наряду с данным термином, в обиходе также очень часто используется его сокращенная форма – "красная волчанка".
Термин "системно красная волчанка" является искаженным, используемым в обиходе вариантом названия "системной красной волчанки".
Врачи и ученые для обозначения системного аутоиммунного заболевания предпочитают более полный термин – "системная красная волчанка", поскольку редуцированная форма "красная волчанка" может вводить в заблуждение. Такое предпочтение обусловлено тем, что название "красная волчанка" традиционно используется для обозначения туберкулеза кожи, который проявляется образованием на кожном покрове красно-коричневых бугорков. Поэтому применение термина "красная волчанка" для обозначения системного аутоиммунного заболевания требует уточнения, что речь идет не о туберкулезе кожи.
Описывая аутоиммунное заболевание, мы будем в дальнейшем тексте для его обозначения использовать термины и "системная красная волчанка", и просто "красная волчанка". В данном случае необходимо помнить, что под красной волчанкой понимается именно системная аутоиммунная патология, а не туберкулез кожи.
Аутоиммунная красная волчанка
Аутоиммунная красная волчанка – это системная красная волчанка. Термин "аутоиммунная красная волчанка" является не совсем корректным и верным, а иллюстрирует то, что в обиходе называют "масло масляное". Так, красная волчанка – это аутоиммунное заболевание, а потому дополнительное указание в названии заболевания на аутоиммунность является просто излишним.
Красная волчанка – что это за болезнь?
Красная волчанка представляет собой аутоиммунное заболевание, развивающееся вследствие нарушения нормального функционирования иммунной системы человека, в результате чего вырабатываются антитела к клеткам собственной соединительной ткани организма, находящейся в разных органах. Это означает, что иммунная система ошибочно принимает собственную соединительную ткань за чужеродную, и вырабатывает против нее антитела, которые губительно воздействуют на клеточные структуры, тем самым повреждая различные органы. А поскольку соединительная ткань имеется во всех органах, то для красной волчанки характерно полиморфное течение с развитием признаков повреждения самых разных органов и систем.
Соединительная ткань имеет важное значение для всех органов, так как именно в ней проходят кровеносные сосуды. Ведь сосуды проходят не прямо между клетками органов, а в особых небольших как бы "футлярах", образованных именно соединительной тканью. Такие прослойки соединительной ткани проходят между участками различных органов, разделяя их на маленькие доли. При этом каждая такая долька получает снабжение кислородом и питательными веществами из тех кровеносных сосудов, которые проходят по ее периметру в "футлярах" из соединительной ткани. Поэтому повреждение соединительной ткани приводит к расстройству кровоснабжения участков различных органов, а также к нарушению целостности в них кровеносных сосудов.
Применительно к красной волчанке очевидно, что повреждение антителами соединительной ткани приводит к кровоизлияниям и разрушению структуры тканей различных органов, что и вызывает разнообразные клинические симптомы.
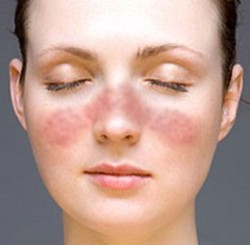
Красной волчанкой чаще страдают женщины, причем по различным данным соотношение заболевших мужчин и женщин составляет 1:9 или 1:11. Это означает, что на одного мужчину, заболевшего системной красной волчанкой, приходится 9 – 11 женщин, также страдающих данной патологией. Кроме того, известно, что волчанка чаще встречается у представителей негроидной расы, чем у европеоидов и монголоидов. Заболевают системной красной волчанкой люди всех возрастов, в том числе и дети, однако наиболее часто патология впервые проявляется в 15 – 45 лет. У детей младше 15 лет и взрослых старше 45 лет волчанка развивается крайне редко.
Также известны случаи неонатальной красной волчанки, когда новорожденный ребенок появляется на свет уже с данной патологией. В таких случаях ребенок заболел волчанкой еще в утробе матери, которая сама страдает данным заболеванием. Однако наличие таких случаев передачи заболевания от матери к плоду не означает, что у женщин, страдающих красной волчанкой, обязательно рождаются больные дети. Напротив – обычно женщины, страдающие волчанкой, вынашивают и рожают нормальных здоровых детей, поскольку данное заболевание не является инфекционным и не способно передаваться через плаценту. А случаи рождения детей, больных красной волчанкой, матерями, также страдающими данной патологией, свидетельствуют о том, что предрасположенность к заболеванию обусловлена генетическими факторами. И поэтому если малыш получает такую предрасположенность, то он еще в утробе матери, страдающей волчанкой, заболевает и появляется на свет уже с патологией.
Причины системной красной волчанки в настоящее время достоверно не установлены. Врачи и ученые предполагают, что заболевание полиэтиологично, то есть его вызывает не какая-то одна причина, а совокупность сразу несколько факторов, действующих на организм человека в один и тот же промежуток времени. Причем вероятные причинные факторы способны спровоцировать развитие красной волчанки только у людей, имеющих генетическую предрасположенность к заболеванию. Иными словами, системная красная волчанка развивается только при наличии генетической предрасположенности и под действием одновременно нескольких провоцирующих факторов. Среди наиболее вероятных факторов, способных спровоцировать развитие системной красной волчанки у людей, имеющих генетическую предрасположенность к заболеванию, врачи выделяют стрессы, длительно текущие вирусные инфекции (например, герпетическая инфекция, инфекция, вызываемая вирусом Эпштейна-Барр и т.д.), периоды гормональной перестройки организма, длительное воздействие ультрафиолетового излучения, прием некоторых лекарственных средств (сульфаниламиды, противоэпилептические средства, антибиотики, препараты для лечения злокачественных опухолей и др.).
Несмотря на то, что хронические инфекции могут способствовать развитию красной волчанки, заболевание не является заразным и не относится к опухолевым. Системной красной волчанкой невозможно заразиться от другого человека, она может развиться только в индивидуальном порядке, если имеется генетическая предрасположенность.
Системная красная волчанка протекает в форме хронического воспалительного процесса, который может затрагивать как практически все органы, так и только некоторые отдельные ткани организма. Наиболее часто красная волчанка протекает в виде системного заболевания или в изолированной кожной форме. При системной форме волчанки поражаются практически все органы, но больше всего страдают суставы, легкие, почки, сердце и головной мозг. При кожной форме красной волчанки обычно поражается кожный покров и суставы.
- Болезненность и припухлость суставов (особенно крупных);
- Длительное необъяснимое повышение температуры тела; ;
- Высыпания на кожном покрове (на лице, на шее, на туловище); , возникающие при глубоком вдохе или выдохе; ;
- Резкое и сильное побледнение или посинение кожи пальцев на ногах и руках на холоде или при стрессовой ситуации (синдром Рейно);
- Припухание ног и области вокруг глаз;
- Увеличение и болезненность лимфатических узлов;
- Чувствительность к солнечному излучению.
Для волчанки характерно наличие не всех симптомов сразу, а их постепенное появление с течением времени. То есть в начале заболевания у человека появляются только некоторые симптомы, а затем, по мере прогрессирования волчанки и поражения все большего количества органов, присоединяются новые клинические признаки. Так, некоторые симптомы могут появляться спустя годы после развития заболевания.
Высыпания при системной красной волчанке имеют характерный вид – красные точки располагаются на щеках и крыльях носа в форме крыльев бабочки. Такая форма и расположение сыпи дали основания называть ее просто "бабочка". Но на остальных участках тела сыпь не имеет каких-либо характерных признаков.
Заболевание протекает в форме чередования обострений и ремиссий. В периоды обострений состояние человека резко ухудшается, у него появляются симптомы нарушений работы практически всех органов и систем. Из-за полиморфной клинической картины и поражения практически всех органов в англоязычной медицинской литературе периоды обострения системной красной волчанки называют "пожаром". После купирования обострения наступает ремиссия, в течение которой человек чувствует себя вполне нормально, и может вести обычный образ жизни.
Вследствие широты клинических проявлений со стороны разных органов, заболевание сложно диагностируется. Диагноз красной волчанки выставляется на основании наличия ряда признаков в определенной комбинации и данных лабораторных анализов.
Женщины, страдающие красной волчанкой, могут вести обычную половую жизнь. Причем, в зависимости от целей и планов, можно как использовать контрацептивные средства, так и напротив, пытаться забеременеть. Если женщина желает выносить беременность и родить ребенка, то ей следует встать на учет как можно раньше, поскольку при красной волчанке повышен риск выкидыша и преждевременных родов. Но в целом беременность при красной волчанке протекает вполне нормально, хоть и с высоким риском осложнений, и в подавляющем большинстве случаев женщины рожают здоровых детей.
В настоящее время системная красная волчанка не поддается полному излечению. Поэтому основная задача терапии заболевания, которую ставят перед собой врачи – это подавление активного воспалительного процесса, достижение стойкой ремиссии и недопущение тяжелых рецидивов. Для этого применяется широкий спектр лекарств. В зависимости от того, какой именно орган поражен в наибольшей степени, для лечения красной волчанки подбирают различные лекарственные средства.
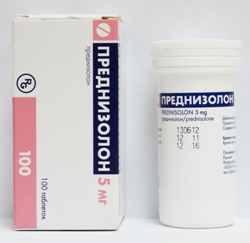
Основными препаратами для лечения системной красной волчанки являются глюкокортикоидные гормоны (например, Преднизолон, Метилпреднизолон и Дексаметазон), которые эффективно подавляют воспалительный процесс в различных органах и тканях, тем самым минимизируя степень их повреждения. Если заболевание привело к повреждению почек и центральной нервной системы, или же нарушено функционирование сразу многих органов и систем, то в сочетании с глюкокортикоидами для лечения волчанки применяют иммуносупрессоры – препараты, подавляющие активность иммунной системы (например, Азатиоприн, Циклофосфамид и Метотрексат).
Кроме того, иногда в терапии красной волчанки, помимо глюкокортикоидов, применяют противомалярийные препараты (Плаквенил, Арален, Делагил, Атабрин), которые также эффективно подавляют воспалительный процесс и поддерживают ремиссию, профилактируя обострения. Механизм положительного действия противомалярийных препаратов при волчанке неизвестен, но на практике точно установлено, что данные лекарственные средства эффективны.
Если у человека с красной волчанкой развиваются вторичные инфекции, то ему вводят иммуноглобулин. Если же имеется сильная боль и припухлость суставов, то, помимо основного лечения, необходимо принимать препараты группы НПВС (Индометацин, Диклофенак, Ибупрофен, Нимесулид и т.д.).
Человеку, страдающему системной красной волчанкой, необходимо помнить, что данное заболевание – пожизненное, его нельзя вылечить полностью, вследствие чего придется постоянно принимать какие-либо лекарственные средства, чтобы поддерживать состояние ремиссии, не допускать рецидивов и иметь возможность вести нормальный образ жизни.
Причины красной волчанки
Точные причины развития системной красной волчанки в настоящее время не известны, но имеется целый ряд теорий и предположений, выдвигающих в качестве причинных факторов различные заболевания, внешние и внутренние воздействия на организм.
Так, врачи и ученые пришли к выводу, что волчанка развивается только у людей, имеющих генетическую предрасположенность к заболеванию. Таким образом, основным причинным фактором условно считают генетические особенности человека, поскольку без предрасположенности красная волчанка никогда не развивается.
Однако для того, чтобы красная волчанка развилась, одной генетической предрасположенности мало, необходимо также дополнительное длительное воздействие некоторых факторов, способных запустить патологический процесс.
То есть очевидно, что имеется ряд провоцирующих факторов, которые приводят к развитию волчанки у людей, имеющих к ней генетическую предрасположенность. Именно эти факторы можно условно отнести к причинам системной красной волчанки.
- Наличие хронических вирусных инфекций (герпетическая инфекция, инфекция, вызванная вирусом Эпштейна-Барр);
- Частые заболевания бактериальными инфекциями;
- Стрессы;
- Период гормональных перестроек в организме (период полового созревания, беременность, роды, менопауза);
- Воздействие ультрафиолетового излучения высокой интенсивности или в течение длительного времени (солнечные лучи могут как спровоцировать первичный эпизод красной волчанки, так и привести к обострению в период ремиссии, поскольку под влиянием ультрафиолета возможен запуск процесса выработки антител к клеткам кожного покрова);
- Воздействие на кожу низких температур (мороз) и ветра;
- Прием некоторых лекарственных препаратов (антибиотики, сульфаниламиды, противоэпилептические средства и препараты для лечения злокачественных опухолей).
- Амиодарон;
- Аторвастатин;
- Бупропион;
- Вальпроевая кислота;
- Вориконазол;
- Гемфиброзил;
- Гидантоин;
- Гидралазин;
- Гидрохлортиазид;
- Глибурид;
- Гризеофульвин;
- Гуинидин;
- Дилтиазем; ;
- Доксорубицин;
- Доцетаксел; ;
- Имиквимод; ; ;
- Ламотриджин;
- Лансопразол;
- Литий и соли лития;
- Леупролид;
- Ловастатин;
- Метилдофа;
- Мефенитоин;
- Миноциклин;
- Нитрофуран;
- Оланзапин; ;
- Пеницилламин;
- Практолол;
- Прокаинамид;
- Пропилтиоурацил;
- Резерпин; ;
- Сертралин;
- Симвастатин;
- Сульфасалазин; ;
- Тиотропия бромид;
- Триметадион;
- Фенилбутазон; ; ;
- Хинидин;
- Хлорпромазин;
- Цефепим; ;
- Эзомепразол;
- Этосуксимид;
- Сульфаниламиды (Бисептол, Гросептол и др.);
- Высокодозированные препараты женских половых гормонов.
Системная красная волчанка у мужчин и женщин (мнение врача): причины и предрасполагающие факторы болезни (окружающая среда, пребывание на солнце, лекарственные препараты) – видео
Заразна ли красная волчанка?

Нет, системная красная волчанка не заразна, поскольку не передается от человека к человеку и не обладает инфекционной природой. Это означает, что заразиться волчанкой, общаясь и вступая в тесные контакты (в том числе половые) с человеком, страдающим данным заболеванием, невозможно.
Красная волчанка может развиться только у человека, имеющего к ней предрасположенность на генетическом уровне. Причем и в этом случае волчанка развивается не сразу, а под воздействием факторов, способных спровоцировать активизацию "спящих" вредных генов.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
Читайте также:

