Какие методы относятся к иммунодиагностике туберкулеза
Обновлено: 25.04.2024
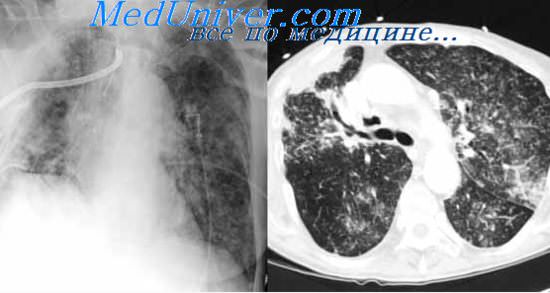
Лабораторная диагностика туберкулеза. Выявление бактерий туберкулеза.
В распознавании и дифференциальной диагностике туберкулеза, а также в определении эффективности проводимого лечения важную роль играют лабораторные методы исследования. Среди них большое значение имеют прежде всего способы обнаружения микобактерии туберкулеза в различных выделениях, воспалительных экссудатах, жидкостях и тканях организма больного.
При туберкулезе легких микобактерии находят прежде всего в мокроте. Частота, массивность и постоянство бацилловыделения зависят от формы процесса. Оно часто имеет место при инфильтративном и особенно деструктивном туберкулезе легких. Реже или периодически выделяют микобактерии больные очаговыми, диссеминированными и цирротическими формами туберкулеза без явного распада легочной ткани. Существенное значение имеет при этом состояние бронхов. При их специфическом поражении, но сохраненной дренажной функции микобактерии выявляются с мокротой сравнительно чаще и с большим постоянством, чем при нормальном состоянии бронхов или при их стенозе, вызывающем блокаду каверны.
Микобактерии туберкулеза находят в большом количестве в обильно выделяющейся мокроте, а в скудном отделяемом, наоборот, они встречаются реже и в виде единичных экземпляров. У больных, не выделяющих мокроту, лучшие результаты дает применение раздражающих аэрозольных ингаля пий 10—15% раствора поваренной соли в 1% растворе питьевой соды Н. М. Рудой и соавт. (1971) применяют с этой целью смесь, состоящую из 5 мл 10% раствора хлорида натрия, 1 мл химопсина, растворенного в физиологическом растворе, и 20 капель солутана.
Второе место по эффективности выявления бацилловыделения у больных, не выделяющих мокроту, занимает исследование промывных вод трахеи и бронхов, которое предложил Я. С. Зобин (1939). В настоящее время для анестезии гортани у взрослых применяют 0,25% раствор дикаина, разведенный в 10% растворе новокаина. Этот раствор наливают во время фонации на голосовые связки в количестве 0,5—1 мл. У больных с повышенным глоточным рефлексом этим раствором смазывают заднюю стенку глотки. Затем в трахею шприцем с напаянной канюлей вводят 10—20 мл физиологического раствора комнатной температуры.
При этом в результате раздражения слизистой оболочки бронхов возникает кашель, при котором из глубоких дыхательных путей вместе с введенной жидкостью выделяются слизь и мокрота. Это отделяемое исследуют на присутствие микобактерии туберкулеза или другой микробной флоры.
Исследование промывных вод бронхов редко сопровождается серьезными осложнениями. Только при сильном, длительном и приступообразном кашле иногда появляется кровохарканье, может аспирироваться инфекционный материал в здоровые участки легочной ткани, нарастает сердечная недостаточность. Такие явления отмечаются главным образом у больных с сопутствующей бронхиальной астмой, пороком сердца, гипертонией. В подобных случаях, очевидно, не следует прибегать к данному методу исследования. При отсутствии таких противопоказаний, особенно у больных с ограниченными формами процесса, у которых чаще всего и возникает необходимость в исследовании промывных вод бронхов, обычно не наблюдается каких-либо осложнений, и поэтому его можно производить не только в клинических, но и в амбулаторных условиях.
Менее эффективно производимое натощак исследование промывных вод желудка, в которых может содержаться бациллярная мокрота или бронхиальная слизь, чаще заглатываемая детьми, а иногда и взрослыми (Аrmand-Dellille, 1927). Кроме того, микобактерии могут проникать в желудок через его слизистую оболочку при гематогенном распространении инфекции в организме, а также при забрасывании бациоллосодержащей желчи (М. Д. Розанова, 1950). Пользоваться этим методом рекомендуется в тех случаях, когда не удается получить мокроту при раздражающих ингаляциях, при противопоказаниях к применению промывания бронхов или при невозможности их проведения по другим причинам.
Наименее информативно определение бацилловыделения с помощью исследований мазков слизи из гортани, а также промывания только верхних отделов дыхательных путей.
У части больных можно выделить микобактерии из крови. По наблюдениям 49 авторов, обобщенным в 1954 г. Dalencour, бациллемия отмечалась в среднем у 5,3% больных различными формами туберкулеза. П. И. Беневоленский (1945) установил ее у 3,7% больных туберкулезом легких (исключая страдающих гематогенным процессом). Чаще обнаруживают микобактерии в крови при туберкулезе кожи, обширных гематогенных диссеминациях в легких, при менингите. Однако, по сводным данным Kallos (1937). основанным на изучении гемокультур, выделенных от 14 502 больных, туберкулезная бациллемия имела место всего лишь у 1,13% из них.
Частота выявления микобактерии зависит не только от формы заболевания, метода получения материала, но и от способа его исследования (бактериоскопия, посев, заражение животных). Микобактерии туберкулеза обнаруживают при прямой бактериоскопии мазков мокроты, окрашенных по Цилю—Нельсену, при микроскопии с использованием метода обогащения — флотации и люминесцентного способа исследования. Методы обогащения повышают частоту обнаружения микобактерии туберкулеза в мокроте, промывных водах желудка и бронхов, в экссудате, спинномозговой жидкости, в каловых массах на 10—20% по сравнению с результатами прямой бактериоскопии.
Среди бактериоскопических методов выявления бацилловыделения наиболее чувствительным является люминесцентная микроскопия, повышающая возможность обнаружения в мокроте микобактерии на 15—20% по сравнению с обычной бактериоскопией, а при исследовании мазков из флотационных колец — на 8—10%. При этом облегчается изучение некоторых биологических свойств возбудителя — старения культур, аутолиза клеток и др.
Некоторые авторы утверждают, что при флюоресцентной (люминесцентной) микроскопии микобактерии туберкулеза можно выявить даже чаще, чем при посевах мокроты и других материалов на различные питательные среды. Kolbel (1955) обнаружил их при простой бактериоскопии у 39,7% больных, при бактериологическом методе — у 52,1%, а при люминесцентной микроскопии — у 73,6%. На преимущество последнего метода указывают Т. Н. Ященко и И. С. Мечева (1973), Н. С. Страхов и соавт. (1973).
Для суждения об эффективности проводимой антибактериальной терапии придают прогностическое значение уменьшению (или сохранению) в динамике массивности бацилловыделения. Поэтому целесообразно не только констатировать бацилловыделение, но и оценивать его количественный показатель. При этом при бактериоскопии бацилловыделение оценивается как обильное, если находят микобактерии в каждом поле зрения, умеренное — при наличии «единичных микробов в 40—50 полях зрения и скудное — при нахождении их единичных экземпляров в препарате.
Согласно Приказа МЗРФ №951 от 29.12.2014г. "Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания":
V. Иммунодиагностика туберкулеза органов дыхания
1. Иммунодиагностика (специфические диагностические тесты с применением антигенов микобактерий туберкулеза) проводится с целью выявления сенсибилизации организма (инфицирования) к микобактериям туберкулеза. Иммунодиагностика подразделяется на массовую и индивидуальную.
Проведение массовой иммунодиагностики в условиях медицинских организаций общей лечебной сети обеспечивает скрининг детского населения на туберкулез.
Для проведения иммунодиагностики применяются:
- аллерген туберкулезный очищенный жидкий в стандартном разведении (очищенный туберкулин Линниковой — ППД-Л), биологическая активность которого измеряется в туберкулиновых единицах (ТЕ);
- аллерген туберкулезный рекомбинантный в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.).
- Пробу Манту с 2 ТЕ ППД-Л проводят один раз в год всем детям с 12 месячного возраста до 7 лет включительно (при отсутствии вакцинации БЦЖ (БЦЖ-М) - с 6-месячного возраста 2 раза в год).
- Пробу с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) проводят один раз в год всем детям с 8 лет до 17 лет включительно.
- Детям с 12 месячного возраста до 7 лет включительно по показаниям (инфицирование МБТ) проводится проба с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) наряду с пробой Манту с 2 ТЕ ППД-Л. Допускается одновременная постановка пробы Манту с 2 ТЕ ППД-Л и пробы с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР 10- ЕSАТ6 0,2 мкг.) на разных руках.
- Проба с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) не может быть использована для отбора лиц для вакцинации и ревакцинации БЦЖ (БЦЖ-М), однако ее результаты необходимо учитывать при принятии решения о проведении иммунизации против туберкулеза.
- Техника проведения пробы Манту с 2 ТЕ ППД-Л и пробы с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) идентична и проводится в соответствии с инструкцией по применению препарата.
- Внутрикожные иммунологические пробы проводит медицинская сестра, прошедшая инструктаж в противотуберкулезном учреждении и имеющая справку-допуск для постановки внутрикожных проб.
- Проведение проб с туберкулином и аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) необходимо планировать до проведения профилактических прививок, предусмотренных Национальным календарем профилактических прививок. При проведении профилактических прививок до постановки иммунодиагностических проб, последние проводят не ранее, чем через месяц после вакцинации.
2. Учет и интерпретация проб с туберкулином и аллергеном туберкулезным рекомбинантным.
Результаты пробы Манту с 2 ТЕ ППД-Л и пробы с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) учитывают через 72 часа.
Результаты проб фиксируют в учетной форме № 063/у, в медицинской карте ребенка (форма № 026/у), в истории развития ребенка (форма № 112/у) и прививочном сертификате. При этом отмечают: предприятие-изготовитель препарата, номер серии, срок годности; дату проведения пробы; результат пробы - инфильтрат (папула) или гиперемии (при отсутствии инфильтрата) в мм.
2.1. Реакция на пробу Манту с 2ТЕ ППД-Л может быть:
- отрицательной - при наличии только уколочной реакции (0-1 мм);
- сомнительной — при наличии инфильтрата (папулы) 2-4 мм или гиперемии любого размера без инфильтрата;
- положительной - при наличии инфильтрата (папулы) 5 мм и более.
2.2. Реакция на пробу с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок СFР10-ЕSАТ6 0,2 мкг.) может быть:
3. Обследование детей и подростков в группах риска по заболеванию туберкулезом.
Дети и подростки из групп высокого риска по заболеванию туберкулезом, не подлежащие диспансерному учету у фтизиатра:
- больные сахарным диабетом, язвенной болезнью;
- с хроническими неспецифическими заболеваниями бронхолегочной системы и почек;
- больные ВИЧ-инфекцией;
- длительно получающие иммуносупрессивную терапию (цитостатики, стероидные гормоны, активные иммунобиологические препараты и др.).
Дети из вышеперечисленных групп риска нуждаются в проведении иммунодиагностики 2 раза в год в условиях медицинских организаций.
В настоящее время вы встречаетесь с целым рядом новых методов диагностики туберкулезной инфекции, введение которых в практику привели к изменению подходов к применению уже известных методов и к изменению нормативных документов.
Информация, представленная в данном обращении, позволит вам найти ответы на многие вопросы относительно профилактики, диагностики и лечения туберкулезной инфекции у детей.
Традиционно вакцинация против туберкулеза с применением БЦЖ или БЦЖ-М (ослабленной вакцины), когда вводится другой вид микобактерий – микобактерии M.bovis-BCG, проводится на 3-7 день жизни ребенка в родильном доме для создания противотуберкулезного иммунитета, при отсутствии противопоказаний.
Необходимо понимать, что в случае отказа от вакцинации, вы подвергаете ребенка риску попасть в контакт с больным туберкулезом и остаться без иммунной защиты. В случае возникновения ситуации, когда новорожденному вакцинация БЦЖ не проведена, вы должны быть уверены, что все взрослые, с которыми будет контактировать ваш ребенок, не обследованы и не больны туберкулезом.
После вакцинации, при отсутствии патологических реакции в течение часа, новорожденный может быть выписан домой под наблюдение неонатолога.
Вы должны знать, что существуют абсолютные и относительные противопоказания к вакцинации против туберкулеза.
Абсолютными противопоказаниями к иммунизации против туберкулеза являются:
- иммунодефицитные состояния (ИДС);
- генерализованная БЦЖ инфекция (лимфаденит, БЦЖ-остит), выявленные у других детей в семье;
- ВИЧ инфекция у ребенка.
Относительными противопоказаниями являются:
- недоношенность;
- масса тела при рождении менее 2500 г. (при вакцинации БЦЖ);
- менее 2300 г. (при вакцинации БЦЖ-М);
- острые инфекционные заболевания;
- злокачественные новообразования;
- ВИЧ инфекция у матери.
Дети, которые не были вакцинированы против туберкулеза, должны наблюдаться педиатром. Согласно нормативным документа, необходимо проводить пробу Манту с 2ТЕ один раз в 6 месяцев до проведения прививки против туберкулеза.
Детям, старше 2-х месяцев, перед вакцинацией БЦЖ необходима постановка реакции Манту с 2ТЕ. В случае отрицательного результата по пробе Манту с 2 ТЕ можно проводить вакцинацию против туберкулеза.
Интервал между постановкой пробы Манту с 2ТЕ и вакцинацией должен быть не менее 3-х дней и не более 2-х недель.
Эффективность вакцинации БЦЖ определяют по двум параметрам:
формирование постпрививочного рубчика (до 10мм);
положительная чувствительность к туберкулину по пробе Манту с 2ТЕ в возрасте 1 год.
Необходимо помнить, что у 10% детей от числа вакцинированных БЦЖ, при наличии сформировавшегося постпрививочного рубца, впервые положительная чувствительность к туберкулину возникает в возрасте 3-х лет.
Иммунодиагностика туберкулеза.
В Российской Федерации до настоящего времени проводится скрининг туберкулезной инфекции. Всем детям в возрасте от 1 до 14 лет ежегодно проводятся иммунологические тесты, у подростков – возможно сочетание иммунодиагностики и рентгенологического обследования. Взрослому населению необходимо проведение флюорографического обследования один раз в два года. Группам риска необходимо проведение рентгенологического обследования один раз в год или один раз в полгода с учетом степени риска заболеть туберкулезом.
В возрасте от 1 года до 7 лет включительно детям по-прежнему проводится постановка пробы Манту с 2 ТЕ ежегодно, если ребенок вакцинирован БЦЖ и при отсутствии противопоказаний для постановки пробы.
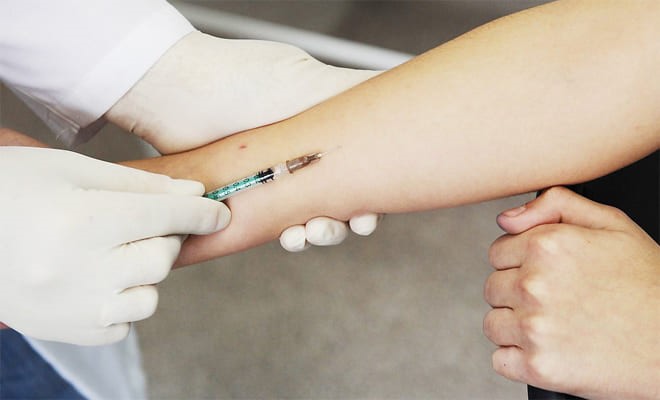

Необходимо знать, что проба Манту не является прививкой! Это иммунологический, а именно специфический аллергический тест, внутрикожное введение смеси антигенов, при реакции на которые может развиться кожная аллергическая реакция при наличии в организме микобактерий различного типа, в том числе и туберкулезных. До настоящего времени проба Манту рекомендована для применения ВОЗ в странах с низким и среднем уровнем жизни, так как является признанным и дешевым способом иммунодиагностики туберкулеза.
Необходимость проведения пробы Манту с 2 ТЕ в России обусловлена проведением ревакцинации против туберкулеза детям в 7 лет. Проведение ревакцинации возможно только при отрицательной пробе Манту с 2ТЕ в данном возрасте.
Результаты всех остальных иммунологических тестов не учитываются.
Условно, реакция на пробу Манту с 2 ТЕ отражает развитие поствакцинальной аллергии после вакцинации БЦЖ. Поствакцинальная аллергия определяется оценкой динамики реакции Манту2ТЕ с 12 месячного возраста и до 7 лет. К 7 годам отмечается снижение чувствительности к туберкулину, вплоть до отрицательного результата реакции на Манту 2ТЕ. При нарастании результатов пробы более 5 мм в год или при наличии контакта с больным туберкулезом необходима постановка более информативных тестов для диагностики туберкулезной инфекции.
Необходимо помнить, что в условиях скрининга пробу Манту 2ТЕ, как и другие тесты, проводят только здоровым детям. Ели возникают сомнения в состоянии ребенка или выборе теста – обратитесь к специалисту.
Перенесенные заболевания и предшествующие прививки могут влиять на чувствительность кожи ребенка к туберкулину, в связи с этим, пробу Манту с 2 ТЕ ставят через 1 месяц после выздоровления ребенка и через 1 месяц после любой профилактической прививки.
С учетом роста сопутствующей патологии у детей может возникнуть ситуация, когда постановка пробы Манту с 2 ТЕ может быть противопоказана. В подобных ситуациях мы рекомендовали бы обратиться к специалистам (педиатру, иммунологу или фтизиатру), чтобы выбрать наиболее оптимальный иммунологический тест, который будет информативен и безопасен при его проведении для ребенка.
Новые иммунологические тесты.
За последние десять лет в практической работе врачей появились три новых иммунологических теста, которые могут применяться для диагностики туберкулезной инфекции. В Российской Федерации был разработан и внедрен новый кожный тест – Диаскинтест. В странах Европы, Америки и Канады были внедрены тесты, которые проводятся в лабораторных условиях – IGRA- тесты (ELISPOT и QuantiferonTBGold тест).
Диаскинтест — аллерген туберкулезный рекомбинантный в стандартном разведении, не обладает сенсибилизирующим действием, нетоксичен.
Препарат Диаскинтест © или аллерген туберкулезный рекомбинантный представляет собой комплекс рекомбинантных белков, соединенных вместе (ESAT6/CFP10), который предназначен для внутрикожного введения с целью получения реакции гиперчувствительности замедленного типа.
Основными задачами, которые ставили перед собой ученые, явилась высокая диагностическая информативность нового теста, превышающая таковую у пробы Манту с 2 ТЕ; простота в использовании и доступность.
Все перечисленные задачи были выполнены, и уже первые результаты клинических исследований, проведенных в 2009 году, продемонстрировали не только высокую специфичность теста (90-100%), но и его безопасность.
Следует знать, что не стоит проводить пробу у детей с отягощенным аллергологическим анамнезом, с эндокринными нарушениями и с иммунодефицитом.
Важно знать, что у детей, вакцинированных БЦЖ и не инфицированных МБТ, тесты нового поколения (проба с диаскинтестом, ELISpot и QFT) должны быть отрицательными. В связи с этим, данный препарат эффективен для дифференциальной диагностики поствакцинальной и инфекционной аллергии.
Получение положительного результата при проведении любого из данных тестов требует проведения комплексного обследования для исключения заболевания туберкулезом.
Обращаем ваше внимание на необходимость качественного проведения обследования ребенка с положительным иммунологическим тестом, из контакта с больным туберкулезом, а также при наличии клинической симптоматики или рентгенологических изменений, характерных для туберкулеза.
Комплексное обследование должно обязательно включать лабораторный комплекс обследования, МСКТ и эндоскопическое исследование трахеобронхиального дерева.
Мы будем рады ответить на все ваши вопросы о состоянии здоровья вас и ваших детей, провести комплексное обследование на уровне ведущих клиник Европы и мира с применением всех современных методов диагностики.

Туберкулез – хроническое инфекционное заболевание, вызываемое микобактерией туберкулеза. В основном с воздушно-капельным механизмом передачи. Абсолютной восприимчивости или устойчивости к этому возбудителю у человека нет. Заболеть может каждый, особенно уязвимы дети. Поэтому меры профилактики и раннего выявления заболевания чрезвычайно важны.

В последние годы в Краснодарском крае отмечается устойчивая тенденция к снижению заболеваемости туберкулезом, вследствие улучшения ранней диагностики, адекватного лечения, постоянной работы фтизиатров в очагах туберкулеза. Но угроза болезни, особенно для детей, сохраняется. При попадании в организм микобактерия может вызвать заболевание туберкулезом или сохраняться в нем в виде латентного (скрытого) носительства, которое в любой момент может обернуться болезнью. И поэтому трудно переоценить важность ежегодной иммунодиагностики, которая позволяет или выявить заболевание на ранней стадии и соответственно вылечить ребенка с минимальными последствиями.
С целью выявления противопоказаний врач (медицинская сестра) перед постановкой туберкулиновых проб проводит изучение медицинской документации, а также опрос и осмотр подвергаемых пробе лиц.
Туберкулин вводится внутрикожно, в внутреннюю поверхность предплечья, и результат пробы оценивается через 72 часа. При постановке пробы Манту реакцию считают:
- отрицательной при полном отсутствии инфильтрата (папулы) или гиперемии или при наличии уколочной реакции (0-1 мм);
- сомнительной при инфильтрате размером 2-4 мм или только гиперемии любого размера без инфильтрата;
- положительной при наличии инфильтрата диаметром 5 мм и более. Результат пробы оценивает медицинская сестра, прошедшая инструктаж в противотуберкулезном учреждении и имеющая справку-допуск для постановки внутрикожных проб.
Детям с 8 до 17 лет включительно иммунодиагностика проводится внутрикожной пробой с препаратом Диаскинтест®, который был разработан в России. Препарат безвреден, специфичен, редко вызывает аллергические реакции. Если проба Манту выявляет наличие или отсутствие в организмк ребенка микобактерий туберкулеза, то положительная проба с Диаскинтест® указывает на их активность и нередко выявляет заболевание туберкулезом. Техника проведения пробы Манту с 2 ТЕ ППД-Л и пробы с аллергеном туберкулезным рекомбинантным в стандартном разведении (Диаскинтест®) идентична.
Реакция на пробу с аллергеном туберкулезным рекомбинантным в стандартном разведении (Диаскинтест®) может быть:
- отрицательной - при полном отсутствии инфильтрата и гиперемии или при наличии уколочной реакции до 2 мм или "синяка" до 1-3 мм в диаметре;
- сомнительной - при наличии гиперемии без инфильтрата;
- положительной - при наличии инфильтрата (папулы) любого размера.
Имеются временные противопоказания для постановки пробы Манту и пробы Диаскинтест® - кожные заболевания, острые и хронические инфекционные и соматические заболевания (в том числе эпилепсия) в период обострения; аллергические состояния, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения, карантин по детским инфекциям в детских коллективах, индивидуальная непереносимость туберкулина и аллергена туберкулезного рекомбинантного. После оценки результата иммунологической пробы специально обученный в противотуберкулезном диспансере медработник решает вопрос о необходимости консультации ребенка в противотуберкулезном диспансере.
Направлению в противотуберкулезный диспансер для обследования на туберкулез подлежат дети:
- с впервые положительной пробу Манту, не связанной с вакцинацией БЦЖ
- с усиливающейся чувствительностью к туберкулину (увеличение инфильтрата на 6 мм и более по сравнению с предыдущим годом);
- с гиперергической чувствительностью к туберкулину (инфильтрат 17 мм и более, везикуло - некротическая реакция или лимфангоит)
- с сомнительными или положительными реакциями на аллерген туберкулезный рекомбинантный.
При обращении в противотуберкулезный диспансер врач-фтизиатр проводит ребенку дополнительное обследование - общие анализы крови и мочи, лучевые методы исследования, при сомнительной и положительной пробе Диаскинтест® – компьютерную томографию органов грудной клетки, а также при подозрении на внелегочный туберкулез – консультации специалистов (отоларинголог, окулист, хирург), УЗИ органов брюшной полости, посевы мочи на микобактерии туберкулеза. По результатам обследования врач-фтизиатр выносит заключение о причинах измененной реакции на туберкулин, Диаскинтест®, исключить или подтвердить заболевание туберкулезом, выявить детей, которые находятся в группе риска по развитию заболевания и своевременно назначить лечение. Отказ от ежегодной иммунодиагностики подвергает ребенка риску заболеть туберкулезом в тяжелой форме и заразить болезнью детей, находящихся рядом в детском коллективе.
Туберкулез является одной из опасных и одновременно распространенных инфекций в нашей стране. Если вы поищите литературу по фтизиатрии на территории США, то удивитесь, ее практически нет. Причина - туберкулез практически искоренен на территории США и считается социально значимым заболеванием, которое прямо указывает на качество жизни населения страны.
В нашей стране риск заболеть туберкулезом подстерегает нас везде, так как среди нас множество сограждан, приезжих из стран Азии, которые являются либо больными, либо носителями туберкулеза. А туберкулез это одно из тех заболеваний, где актуальна латинская поговорка "Quo bene diagnostit - bene curat" - "Кто хорошо диагностирует, тот хорошо лечит", так как чем раньше врач выявляет заражение туберкулезом, тем он успешнее лечит своего пациента. Сегодня в статье я предлагаю разобрать современную отечественную диагностику туберкулеза. Какой анализ на туберкулез сдать, чтоб точно исключить заболевание?
Кому необходимы данные методы диагностики туберкулеза?
Методы обследования, отмеченные в заголовке данной статьи, необходимо выполнять всем у кого заподозрена туберкулезная инфекция. Она может быть заподозрена в ходе:
- выяснения жалоб, анамнеза,
- объективного осмотра пациента,
- лучевых методов обследования органов грудной клетки (флюорографии, рентгенографии, КТ),
- бронхоскопии с забором мокроты на исследование,
- анализов выпота, полученного при плевральной пункции,
- операциях на органах грудной клетки (при выявлении характерной диссеминации на висцеральной и париетальной плеврах).
Если в ходе данного обследования заподозрена туберкулезная инфекция, то ее необходимо исключать. Именно тут и начинают привлекаться иммунологические методы диагностики: проба Манту с 2 ТЕ, диаскинтест и T-SPOT.ТБ.
Какой иммунологический метод диагностики туберкулезной инфекции выбрать?
Если детям поголовно делают пробу Манту и у них начинают выявляться ложноположительные результаты, то у взрослых эти результаты оказываются ложноположительными уже чуть ли не в половине случаев. Следовательно, от пробы Манту у взрослых в нашей стране постепенно отказываются и заменяют диаскинтестом. В чем между ними отличия?
По сути, они одинаковые по механизму выявления инфекции, отличие лишь в том, что вводится пациенту для выявления реакции. При пробе Манту вводится туберкулин - продукт жизнедеятельности возбудителя туберкулеза, а при диаскинтесте - белки характерные для возбудителя туберкулеза, но полученные путем генетического изменения штаммов кишечной палочки. То есть, материал вводимый при диаскинтесте никак не связан напрямую с микобактериями туберкулеза.
Проба Манту и диаскинтест - это отечественные разработки, созданные в СССР и дорабатываемые в России.
На сегодняшний день изготовление тестов T-SPOT.TB локализовано в нашей стране во Владимирской области по лицензии выданной компанией из Великобритании Oxford Immunotec. В 2012 году тест можно было выполнить только в Санкт-Петербурге, сегодня сдать анализ на туберкулез методом T-SPOT.TB можно во всех городах присутствия "Лабораторий будущего ЛабКвест" (АО "ЛабКвест", Центральный офис: 121059, Москва, Бережковская набережная, д. 20, стр. 13, федеральный телефон 8 (800) 700-09-99).

Какой метод исследования оказывается более точным, чем T-SPOT.ТБ?
На сегодняшний день более точным методом исследования оказывается микробиологический, в ходе которого в материалах, полученных от пациента, пытаются выявить сами микобактерии туберкулеза. В качестве материала могут выступать:
- трехкратно сданная мокрота,
- мокрота полученная в ходе диагностической или лечебной бронхоскопии,
- жидкости полученной в ходе плевральной пункции,
- тканях полученных в ходе операции (к примеру, на грудной клетке).
Все эти материалы, как правило, окрашиваются методом Циля-Нильсена и выявленные микробы достоверно укажут, что у пациента туберкулезная инфекция.
Единственное, метод напрямую будет зависеть от качества забора материала и его направления на исследование. К примеру, мокрота, полученная при бронхоскопии, значительно более ценна, чем трехкратно сданные "плевки", а измененные ткани, полученные в ходе операции, более ценны, чем жидкость полученная при плевральной пункции.
Следовательно, микробиологический метод диагностики более точен, чем T-SPOT.TB, но качество направляемого материала может подвести и свести ценность метода к нулю.
Резюме
В нашей стране с 2012 года доступны все современные методы выявления туберкулезной инфекции, единственное, одни из них могут быть оплачены полисом обязательного медицинского страхования (ОМС), а другие нет. В рамках ОМС могут быть выполнены проба Манту и диаскинтест. Надо лишь получить направление врача. А вот T-SPOT.TB в рамках ОМС недоступен и может быть выполнен лишь за счет ДМС, либо личных средств граждан.
Видео современная диагностика и лечение туберкулеза у детей и подростков к.м.н., ст.н.с., детско-подросткового отдела ФГБУ НМИЦ ФПИ А.В. Казаков
- Вернуться в оглавление раздела "Пульмонология."
Автор: Искандер Милевски. Дата обновления: 11.9.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

