Какие разновидности лишая бывают у детей
Обновлено: 18.04.2024
Чаще всего пациенты обращаются со следующими видами поражений:
- со стригущим лишаем в виде микроспории и трихофитии;
- отрубевидным (разноцветным);
- розовым (лишай Жибера);
- красным плоским;
- опоясывающим.
Болезнь отличается высокой контагиозностью (заразностью). Опасности заражения могут подвергаться взрослые и дети, окружающие больного. Поэтому при любых патологических изменениях кожи, ребенка следует показать дерматологу, инфекционисту или педиатру.
Причины заболевания у ребенка
Так как заболевание имеет бактериальный и вирусный характер, этиология его развития обусловлена воздействием бактериального или вирусного патогена.
-
Стригущий вид проявляется двумя формами – микроспорией и трихофитией. Основной возбудитель – грибковая инфекция у людей и животных. Иногда заражение происходит при контакте с игрушками и предметами обихода, содержащими грибковые споры – головные уборы, расчески или мочалки. Наиболее часто развивается стригущий лишай на коже у детей грудного возраста.
Развитие отрубевидного лишая у ребенка вызывают три вида дрожжеподобных грибков – Malassezia furfur, Pityrosporum orbiculare или P. Ovale. Эти грибки часто обитают на коже не причиняя ей вреда. Триггером к развитию патологии могут послужить:
- инфекционные патологии (СПИД, туберкулез);
- заболевания и состояния, нарушающие гормональный фон (СД, болезнь Кушинга, коллоидный зоб ЩЖ, ожирение);
- гипергидроз;
- ревматизм;
- лейкоз;
- себорея;
- лимфогранулематоз;
- наследственный фактор.
- снижение иммунных функций;
- переутомление;
- ОРВИ;
- аллергозы и вегетоневрозы;
- мелкие кожные повреждения;
- авитаминоз.
Грибковые лишаи у детей чаще диагностируются в теплый сезон, вирусные – с наступлением холодов.
Симптомы лишая у детей
Симптоматика заболевания отличается по внешнему проявлению и клиническому течению согласно развитию определенной формы заболевания.
Самое распространенное грибковое заболевание, поражающее ногтевые пластины, волосы и кожу детей. Длительность инкубационного периода (с момента грибкового заражения до проявления первых симптомов) составляет от 5 до 40 дней.
Признаки кожного поражения проявляются образованием отграниченных круглых и овальных, сильно шелушащихся и покрытых чешуйками, красных пятен. Патология проявляется выраженным зудом и жжением.
При поражении волосистой зоны головы образуются крупные и мелкие, округлой формы очаги облысения. Границы очагов обрамляют обломанные у основания волосы (будто подстриженные). У детей с ослабленным иммунитетом могут проявляться:
- признаки лимфаденита, пиодермии, фолликулита и перифолликулита;
- повышение температуры тела;
- снижение аппетита.
Наиболее часто встречающаяся локализация – верх туловища и волосистая область на голове. Проявление заболевания начинается с появления желтоватых точек в устье волосяных фолликул. Точечные образования постепенно трансформируются в коричнево-желтые или розово-желтые пятна, покрытые чешуйками в виде отрубей. Постепенное разрастание пятен приводит к их слиянию и образованию более крупных, шелушащихся очагов.
Пораженные зоны не подвергаются загару и образуют на коже ребенка гипопигментированные участки.
Первичные признаки розового лишая у ребенка проявляются единичной материнской бляшкой. Это напоминающее медальон ярко-розовое овальное пятно в диаметре до 5 см.
Спустя 1-1,5 недели появляется множество вторичных мелких высыпаний (до 2 см) в сопровождении зуда.
Отличительная особенность пятен – шелушение в центре и отсутствие шелушения на их красной кайме. Высыпания могут наблюдаться от 1 до 1,5 месяца, затем бесследно исчезают самостоятельно.
Постоянное раздражение пораженной кожи (трение одежды, водные процедуры, ультрафиолет) может спровоцировать гнойные осложнения – импетиго, фолликулит, гидраденит.
Крайне редко диагностируется детским дерматологом. Проявляется поражением кожи, слизистых оболочек, иногда – ногтей. Характеризуется мономорфными узелковыми высыпаниями. Узелки плоские, блестящие, ярко-красной или синюшной окраски в диаметре до 3 мм. Слияние узелков образует бляшки небольшого размера, покрытые чешуйками.
Патология вызывает интенсивный зуд. Обычная локализация плоского красного лишая – область лучезапястных суставов, поверхность предплечий в местах сгиба, подмышечные и паховые зоны, внутренняя поверхность бедер, слизистая оболочка рта.
Появлению симптомов опоясывающего лишая у детей предшествует:
- чувство недомогания;
- озноб;
- повышенная температура;
- покалывание, онемение и жжение в местах возможных высыпаний (по ходу чувствительных нервов).
Спустя сутки на участках эритематозно-отечной кожи появляются пузырьки (размером до 0,5 см), заполненные прозрачным, жидким секретом. Высыпания локализуются линейно, как елочка, располагаясь в стороны от нервного ствола по нервным ответвлениям.
Период активного высыпания сопровождается лихорадкой, межреберными болями и лимфаденитом (увеличением лимфатических узлов). Постепенно пузырьки подсыхают. Образованные на их месте корочки отпадают. Об их присутствии напоминает легкая пигментация кожи. Длительность заболевания – от 1,5 недель до месяца.
При развитии опоясывающего лишая на коже у детей могут развиваться невралгии, неврит глазодвигательных и зрительных нервов, иридоциклит, кератит, конъюнктивит или стоматит. При слабом иммунном фагоцитозе (защите) данная разновидность лишая может спровоцировать серьезные осложнения в виде серозного менингита, энцефалита, миелита.
Методы диагностики
Диагностический поиск включает:
- физикальную диагностику – осмотр кожного покрова;
- люминесцентную диагностику;
- микроскопические исследования соскоба кожи;
- морфологию клеток и тканей в зоне поражения;
- биохимию крови.
Результаты диагностики определяют тип возбудителя болезни и помогают врачу определиться, как лечить, выявленную форму дерматоза.
Тактика лечения лишая у ребенка
Схема лечебной терапии зависит от вида инфекционного возбудителя и выраженности клинических проявлений. При любой разновидности лишая лечение проводится под врачебным контролем. При заразной форме патологии больной ребенок должен быть изолирован от других детей.
При лишае грибковой этиологии:
- Назначаются системные антимикотики.
- Для обработки пораженной кожи назначаются противогрибковые мази.
- Проводится общеукрепляющая витаминотерапия и иммуномодулирующая терапия.
- Сильный зуд снимается антигистаминными препаратами и кортикостероидными мазями.
- При поражении кожи на голове рекомендуется применение шампуней с фунгицидным эффектом.
Критерий излечения от грибкового лишая обусловлен трехкратным отрицательным анализом на присутствие грибковых патогенов.
При лишаях вирусной этиологии лечение предусматривает:
- Назначение противовирусных средств общего и местного действия.
- Прием анальгетиков и препаратов НПВС.
- Обработку очагов высыпания дезинфицирующими средствами – для исключения гнойных осложнений.
- Физиотерапию (УФО, соллюкс, ультразвук, диатермию, электрофорез).
- Рефлексотерапию и новокаиновую блокаду – при выраженных болях.
Для исключения рецидивов важно строго соблюдать правила гигиены – регулярно менять белье и одежду ребенка. Тщательно ее стирать и проглаживать. Не допускать расчесывания пораженной кожи. Дезинфицировать предметы гигиены. Обеспечить гипоаллергенное питание.
Записаться и попасть на прием к специалисту, который точно знает, чем эффективнее всего лечить лишай у ребенка, вы можете в любое удобное время.
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
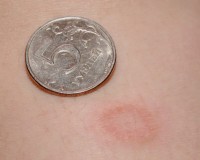
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.

Лишай – обобщенное название целой группы дерматологических заболеваний, которые сопровождаются образованием на коже у ребенка различных высыпаний. Некоторые патологии проявляются в форме пятна, другие представляют собой мелкую узелковую сыпь, третьи выглядят, как шелушащиеся бляшки различного цвета и размера. Вне зависимости от внешнего вида лишая и его происхождения, поиском причин, оценкой симптомов и лечением заболевания у ребенка занимается детский врач-дерматолог. В некоторых случаях может потребоваться помощь инфекционистов, педиатров и других специалистов.
Общая информация
Разные лишаи объединены в одну группу заболеваний благодаря внешнему сходству: все они формируются на коже (иногда на слизистых оболочках), в основном имеют воспалительную природу происхождения и располагаются на разных участках тела. Чаще всего патология поражает спину, лицо и грудь ребенка, так как в этих зонах находится наибольшее количество потовых желез.
Привести к образованию лишая могут не только инфекционные агенты (вирусы, бактерии и грибки), но и некоторые аутоиммунные процессы, генетические особенности, токсические поражения организма.
Пик заболеваемости приходится на весенне-летний период, когда на улице тепло и влажно, что является наиболее благоприятной средой для жизни и размножения множества патогенных микроорганизмов.
На сегодняшний день известно большое количество вариантов лишая: многие из них высококонтагиозны и являются потенциально опасными для близкого окружения ребенка. Врачи-дерматологи настоятельно советуют при любых подозрениях на подобную патологию как можно быстрее показывать детей профильному специалисту.
Виды и симптомы лишая у детей
- розовый;
- разноцветный;
- красный плоский;
- стригущий;
- опоясывающий.
Разноцветный лишай. Он появляется, как правило, на волосистой части головы или других участках верхней половины туловища малыша, поражая только верхний слой эпидермиса. В самом начале заболевания лишай можно заподозрить по небольшим пятнам розового, желтого или коричневатого цвета. По мере развития патологии высыпания постепенно разрастаются, образуя большие очаги с неровными краями. Разноцветный лишай не зря получил такое название: в течение острого периода очаговые пятна способны неоднократно менять окраску, становясь то розовыми, то темно-коричневыми, то бурыми. Дополнительной особенностью такой формы заболевания стало отсутствие какого-либо дискомфорта: ребенок не чувствует зуд, жжение или боль в области лишая и зачастую даже не подозревает о его существовании, если пятно находится вне поля зрения.
Красный плоский лишай. Характеризуется образованием чешуйчатых элементов ярко-красного или темно-бурого цвета на слизистых оболочках и коже. Патология сопровождается специфическими впадинами в середине каждого пятна и сильным зудом, который значительно снижает качество жизни ребенка и доставляет выраженные неудобства. Элементы в большинстве случаев локализуются в области природных сгибов, а также на спине и животе. После выздоровления в зоне бывших высыпаний могут длительно сохраняться пигментные пятна.
Стригущий лишай. Считается наиболее распространенной формой очагового заболевания у детей и подростков. Патология развивается на коже, ногтях, волосистой части головы и даже на самих волосах. Сопровождается формированием красноватых пятен округлой формы, которые постоянно шелушатся и вызывают интенсивный зуд. Поражение кожи на голове приводит к частичному облысению: вокруг лишая образуется очаг, на котором волосы самопроизвольно обламываются на уровне 0,5–1 см от дермы. Создается впечатление, что ребенка недавно кто-то крайне неаккуратно подстриг, чем и обусловлено название заболевания. В некоторых случаях кроме основного очага могут возникать множественные, но небольшие участки дополнительного поражения.
Опоясывающий лишай. Такой вариант патологии преимущественно возникает у подростков, ранее перенесших ветряную оспу. Сначала еще до появления сыпных элементов лишая у ребенка появляются симптомы, схожие с ОРВИ (субфебрильная температура тела, слабость, озноб, повышенная сонливость), а спустя несколько дней на коже в районе прохождения крупных нервных стволов и ветвей формируются множественные высыпания. Внутри каждого пузырька содержится прозрачная жидкость. Постепенно высыпания подсыхают, темнеют, покрываются корочками, а затем отпадают.
Причины развития заболевания в детском возрасте
Механизм появления различных высыпаний в первую очередь обусловлен проникновением в организм инфекционного агента: вируса или грибка. К сожалению, достоверно процесс заражения пока не изучен, и специалистам непонятно, почему при одинаковых условиях у одних детей появляются лишаи на теле, требующие лечения, а у других нет и намека на какие-либо признаки инфекции.
Тем не менее, выделен ряд факторов, которые повышают риск развития заболевания и могут стать косвенной причиной появления лишая у ребенка. К ним относятся:
- чрезмерные эмоциональные и физические нагрузки;
- предрасположенность к стрессам;
- общее и местное снижение иммунитета вследствие длительных заболеваний, хронический патологий, гиподинамии и т.д.;
- острые воспалительные процессы в организме;
- авитаминоз;
- аллергические заболевания;
- повышенное потоотделение;
- наследственная предрасположенность.
В большинстве случаев заражение патогенной флорой, способной вызывать различные виды лишая, происходит в местах массового скопления детей и подростков: в детских садах, общеобразовательных учреждениях, летних лагерях, спортивных секциях, бассейне и т.д.
Не менее распространенной причиной заболевания является контакт с чужими домашними или уличными животными, после которого ребенок забыл или не захотел помыть руки с мылом.
Кроме того, у каждого варианта патологии есть конкретные возбудители, например, розовый лишай имеет инфекционно-аллергическую природу, опоясывающий становится следствием попадания в организм различных вирусов, а стригущий и разноцветный – результат негативного воздействия грибков.
Диагностика
Первоначальным шагом в обследовании становится очный осмотр, в ходе которого врач-дерматолог внимательно осматривает кожу ребенка, собирает анамнез, выясняет особенности здоровья юного пациента. Опытному специалисту для предварительного определения конкретного типа лишая достаточно визуальной оценки кожных покровов, формы, размеров, локализации и цвета патологического участка.
Тем не менее, для установления точного диагноза требуются дополнительные специфические исследовательские методы. К ним относятся:
- микроскопическое исследования соскоба высыпаний;
- йодная проба Бальцера;
- люминесцентная микроскопия Вуда;
- тест на симптоматику Бенье.
Лечение лишая у детей
Тактика терапии определяется видом патологии, тяжестью течения и локализацией поражения. В зависимости от причины, вызывавшей заболевание, ребенку для лечения лишая могут назначаться:
- противогрибковые средства;
- антигистаминные препараты;
- противомикробные лекарства;
- кортикостероиды;
- иммуномодуляторы;
- поливитаминные комплексы.
Для местного применения непосредственно в области очага поражения показано использование противовоспалительных и облегчающих зуд препаратов в виде спреев, мазей или кремов.
В качестве вспомогательных методов лечения детского лишая на коже могут использоваться физиотерапевтические процедуры, в частности криотерапия, лазерная терапия, УФ-облучение и т.д.
Для предотвращения повторного инфицирования всю одежду, белье, полотенца и иные предметы, на которых могли остаться инфекционные агенты, необходимо поменять или тщательно обработать с применением дезинфицирующих средств.
Прогноз и профилактика
Скорость выздоровления зависит от формы лишая, особенностей организма ребенка и объема проводимого лечения. В среднем на полное устранение симптоматики заболевания уходит от 1 до 5 месяцев. Осложнения встречаются достаточно редко, особенно, если все врачебные рекомендации соблюдаются неукоснительно.
В некоторых случаях развиваются хронические формы с периодическими рецидивами на фоне острых инфекционных заболеваний, при обострении хронических патологий, во время стресса и психоэмоционального перенапряжения.
К профилактическим мерам относятся:
- обучение детей с самого младшего возраста навыкам личной гигиены и использования собственных предметов обихода (полотенец, одежды, расчесок, заколок и т.д.);
- недопущение общения с уличными животными, чужими питомцами;
- своевременное лечение острых и хронических инфекционных заболеваний;
- ведение здорового, активного физически образа жизни;
- снижение факторов, негативно влияющих на психоэмоциональное состояние детей;
- контроль и координация ежедневных физических и умственных нагрузок.
Мнение врача
Не смотря на внешнюю простоту и способность исчезать самостоятельно при определенных условиях, лишай может быть крайне опасным состоянием. При отсутствии лечения и правильного ухода на фоне предрасполагающих факторов обычный лишай может привести к пиодермии – состоянию, при котором появляются множественные гнойники, а ребенок испытывает практически невыносимый зуд, жжение в области поражения, расчесывает кожу буквально до крови. В дальнейшем такая форма патологии может стать причиной вторичного бактериального инфицирования вплоть до сепсиса. Очень важно не заниматься самолечением и тем более не применять к детям методы народной медицины. Необходимо сразу обращаться за квалифицированной помощью дерматологов или, как минимум, к педиатрам.
Вопрос-ответ
Сын постоянно играет с соседской собакой, которая живет прямо на улице. Может ли ребенок заразиться от нее лишаем?
К сожалению, да, в большинстве случае стригущий лишай, который имеет грибковую природу, передается человеку именно от собак. Ваша задача – доступно объяснить мальчику, что после каждого эпизода общения с животным необходимо тщательно мыть руки с мылом, дополнительно используя по возможности антисептические средства.
Источники
- П.Д. Гуляй Пособие по кожным болезням. — Гродно: Гродненский государственный медицинский университет, 2003.
- Кожные и венерические болезни: Справочник для врачей / Под ред. О.Л. Иванова. — М.: Медицина; 2007.
- Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.
Врачи:

Детская клиника м.Улица 1905 года
Контагиозный моллюск у детей – вирусное инфекционное кожное заболевание. Возбудитель относится к группе Поксвирусов, как и вирус натуральной оспы. Вирус поражает людей с ослабленным иммунитетом, детей в возрасте 2–10 лет (чаще всего болеют дошкольники). В большинстве случаев болезнь проходит самостоятельно в течение 6–24 месяцев. Исключение составляют больные ВИЧ, атопическим дерматитом. У них болезнь имеет склонность к рецидивированию, протекает более тяжело, обязательно нужно проводить лечение основного заболевания.
Причины и пути передачи

Вирус моллюска контагиозного (MCV) поражает исключительно людей, характеризуется высокой заразностью. Вирус передается от больных людей при прямом телесном контакте или через предметы обихода – полотенца, игрушки, мочалки, вещи.
Наиболее часто заражение происходит контактным путем в детских коллективах – в садике или дома среди членов семьи. Вирус распространяется при посещении спортивных секций, бассейна. Чтобы прервать распространение вируса, рекомендуют заболевших детей изолировать. От момента контакта с вирусом до появления высыпаний проходит от 2 недель до 6 месяцев.
У взрослых и подростков инфекция также передается половым путем. Инфицирование происходит вирусом 2 типа, а локализация высыпаний соответствует месту проникновения возбудителя – кожа и слизистые наружных половых органов, лобок, бедра, промежность.
Способствуют инфицированию расчесы на коже, поэтому у людей с атопическим дерматитом и другими кожными заболеваниями риск заражения выше. Наличие трещин облегчает проникновение вируса в кожу, высыпания появляются часто линейно, по ходу расчесов.
Редко наблюдаются случаи заражения моллюском при нанесении татуировок, а также от инфицированной матери к ребенку в процессе родов.
Быстрое распространение на новые участки кожных покровов, затяжное рецидивирующее течение, высокая восприимчивость к вирусной инфекции наблюдаются у лиц с ВИЧ и на фоне других болезней, ослабляющих иммунитет.
Патогенез
Моллюск на коже у ребенка вызывает в 75–96% первый тип вируса MCV-1. Возбудитель заболевания проникает внутрь клеток эпидермиса. С молекулы вирусной ДНК клетка начинает синтезировать патологический белок, который вскоре переполняет цитоплазму клетки. Клетка растягивается, принимает шаровидную форму, ее называют моллюсковым тельцем. Наступает усиленная пролиферация и дегенерация клеток шиповатого слоя кожи.
Классификация и стадии развития контагиозного моллюска
Контагиозный моллюск у детей может поражать одну анатомическую область (локализованная форма), несколько или все тело (генерализованная форма). Чаще всего встречаются кожные высыпания на лице, веках, туловище, конечностях. Исключение составляют ладони, подошвы и волосистая часть головы, на них не бывает поражения кожи моллюском.
Кроме классической формы контагиозного моллюска у детей встречаются атипичные формы. Их диагностировать сложнее, так как по внешнему виду высыпания они напоминают другую болезнь:
- На папиллому похожи педикулярные моллюски, образование висит на тонкой ножке.
- Гигантские папулы достигают в размере 2–3 см, их скопления могут обезображивать лицо, тело.
- Ороговевающие похожи на бородавки, покрыты роговыми чешуйками. Чаще располагаются на тыльной части рук, между пальцами.
- На лице папулы с белым содержимым напоминают акне.
- Кистозная форма моллюска у ребенка характеризуется образованием полости в середине папулы.
- Язвенная форма – при ней имеются дефекты кожи, которые образуются на месте узелков и папул.
Симптомы

Заболевание проявляется только кожными симптомами, нарушений общего состояния, самочувствия нет, температура нормальная. Основной симптом контагиозного моллюска у детей и взрослых – типичная сыпь округлой формы перламутрового цвета, безболезненная, на фоне здоровой кожи или по ходу расчесов.
Размер узелков от 2 мм до 5 мм, редко может достигать 1,5–2 см. Они бывают единичные и множественные, не сливаются, не вызывают зуд. По консистенции мягкие, безболезненные. Количество элементов сыпи чаще всего до 20 штук, однако их может стать больше на фоне ОРВИ, стресса, снижения иммунитета.
Сам вирус воспалительных изменений не вызывает. Если вокруг элементов есть отек, гиперемия, это признаки присоединения вторичной инфекции – стрептококков, стафилококков, грибков. Также в этом случае появляются гнойные пустулы, боль, зуд.
Главный дискомфорт от сыпи при контагиозном моллюске у детей – психологический из-за косметического дефекта. Особенно это касается форм при локализации на лице, множественных папулах. Также ребенка ограничивают в посещении коллектива, поэтому от взрослых требуется отреагировать и вылечить патологию.
Осложнения
Моллюск у детей редко приводит к осложнениям. Наиболее опасные из них:
- Кератит, конъюнктивит при локализации сыпи на веках. В тяжелых случаях можно лишиться зрения из-за врастания сосудов в роговицу.
- Импетиго как результат вторичного бактериального заражения.
- Диссеминация процесса по коже и слизистым оболочкам при иммунодефицитном состоянии, расчесах, плохой гигиене.
- Грубые рубцы на месте высыпаний.
Диагностика
Основной вид диагностики заболевания – осмотр кожных покровов специалистом. Детский дерматолог визуально определяет наличие характерных высыпаний, стадию, степень тяжести и подбирает лечение. Подтвердить природу возбудителя можно путем ПЦР, но обычно в этом нет необходимости. В сложных диагностических случаях проводят:
- Дерматоскопию – осмотр папул у пациента через увеличительную линзу.
- Соскоб с исследованием содержимого под микроскопом.
- При локализации в аногенитальной зоне взрослым пациентам проводят анализы на ВИЧ, ЗППП.
- При тяжелом течении проводят иммунологические анализы для выявления скрытого иммунодефицита.
Дифференциальный диагноз
Контагиозный моллюск следует дифференцировать с такими болезнями:
- бородавки;
- герпесвирусная инфекция;
- акне – угри и милиумы;
- грибковые болезни кожи, например, криптококкоз.
Учитывая, что все они требуют совершенно разного лечения, а проявления могут быть схожими, с любыми симптомами нужно обращаться за консультацией к врачу.
Лечение контагиозного моллюска у детей
В лечении контагиозного моллюска у детей можно выделить два направления – общее укрепление иммунитета и местное воздействие на элементы сыпи с целью деструкции.
Удаление папул с моллюском на теле проводят такими методами:
- Хирургическим путем – содержимое выскабливают острой ложечкой или кюреткой, обрабатывают антисептиком. Метод не применяют при локализации папул на лице и в области половых органов, при атопическом дерматите. Плюс метода – можно исследовать материал после удаления в гистологической лаборатории.
- Щадящие методы лечения – прижигание лазером, жидким азотом (криодеструкция), электрическим током (электрокоагуляция), радиоволнами. После воздействия высокой или низкой температурой пораженные клетки кожи отмирают. После удаления узелков остается рубчик на коже. Впоследствии здесь может быть депигментированное или пигментированное пятнышко. Лучший косметический эффект наблюдается при воздействии лазером, радиоволнами, электрокоагуляцией. Лазером и электрокоагуляцией можно обработать большие площади кожи при множественных высыпаниях. При криодеструкции на папулу воздействуют жидким азотом, может потребоваться повторное прижигание для полного уничтожения очага. При необходимости проводят местную анестезию, а после лечения – тщательную обработку кожи антисептиком.
- Консервативный метод терапии – химическое воздействие на папулы, чаще используют 5–10% гидроксид калия. Его наносят 3 раза в неделю в течение длительного времени (до наступления эффекта). Нельзя использовать мазь возле глаз и при поражении слизистых оболочек, у детей до двух лет. Также могут применяться трихлоруксусная кислота в виде пилинга, салициловая кислота как гель или пластырь, препараты серебра, йода, ретиноиды.
Если у пациента генерализованная форма или ВИЧ-позитивный статус, показана системная терапия противовирусными препаратами по специальным схемам (интерферон альфа, антиретровирусные препараты, циметидин).
Оптимальный метод удаления посоветует врач в зависимости от возраста пациента, локализации, распространенности процесса, иммунного статуса.
Прогноз и профилактика
У детей с нормальной иммунной системой прогноз благоприятный, выздоровление происходит в течение полугода – двух лет. Во многих странах тактика при моллюске у ребенка выжидательная, лечение не проводят. Чтобы избавить от психологического дискомфорта самого пациента и снизить риск заражения, распространения инфекции среди окружающих людей, следует проводить лечение.

Профилактика заболевания включает неспецифические методы, то есть направлена против многих возбудителей, а не только против вируса моллюска:
- Мыть руки с мылом после посещения общественных мест.
- Не пользоваться личными вещами другого человека.
- Укреплять иммунитет – заниматься физкультурой, разнообразно питаться, лечить острые и хронические болезни.
- Исключить половые контакты в подростковом возрасте, иметь постоянного партнера – во взрослом.
Самостоятельно лечить контагиозный моллюск у детей опасно. Использование методов нетрадиционной медицины может привести к химическим ожогам кожи, присоединению гнойной инфекции и распространению вируса на большие площади. Особенно опасно удаление очагов контагиозных моллюсков путем выдавливания дома без соблюдения принципов асептики, антисептики. Удаление элементов нужно проводить только в клинике.
Читайте также:

