Какими антибиотиками лечат стафилококковую ангину
Обновлено: 25.04.2024

Как можно уничтожить стафилококк в горле у ребенка? Способы лечения зависят то того, какая разновидность бактерий стала причиной воспаления слизистых гортаноглотки.
Для уничтожения болезнетворных микроорганизмов применяют антибиотики, стафилококковый антитоксин, бактериофаг, иммуноглобулин и препараты симптоматического действия.
Помимо медикаментов для лечения детей могут использоваться физиотерапевтические процедуры, в частности ультрафиолетовое облучение.
Особенности и виды стафилококков
Вообще говоря, стафилококки – это нормальные представители микрофлоры гортаноглотки, носовой полости и кожных покровов. В небольшом количестве они обитают в организме здорового человека, не вызывая воспалительных процессов и инфекционных заболеваний. Однако при снижении иммунитета анаэробные микробы начинают стремительно размножаться. Продукты жизнедеятельности стафилококков отравляют организм, вызывая инфекционно-аллергические реакции.
Клинические проявления и тяжесть течения ЛОР-заболеваний во многом зависит от того, какая именно разновидность бактерий стала причиной воспаления. При проведении бактериального посева в мокроте могут обнаруживаться следующие типы стафилококков:
- золотистый – провоцирует гнойное воспаление практически любых типов тканей и органов;
- сапрофитный – поражает преимущественно органы мочеполовой системы;
- эпидермальный – локализуется в верхних слоях эпидермиса, но при отсутствии лечения может поражать слизистую носоглотки;
- гемолитический – один из самых устойчивых к противомикробным средствам стафилококков, поражающий дыхательную, выделительную и сердечно-сосудистую системы.
Гемолитический стафилококк быстро развивается, вызывая тяжелые осложнения, такие как сепсис, менингит и пиелонефрит.
Следует отметить, что золотистый и эпидермальный стафилококк у ребенка в горле размножается очень быстро. Анаэробные бактерии достаточно легко приспосабливаются к действию антибактериальных средств, в частности к пенициллинам и цефалоспоринам.
Поэтому подобрать оптимальные лекарства для лечения стафилококковых заболеваний у детей довольно-таки непросто. При отсутствии медикаментозного лечения микробы мутируют и вызывают серьезные осложнений, которые в редких случаях приводят к летальному исходу.
Возможные заболевания
Снижение иммунитета, переохлаждение, железодефицитная анемия, гиповитаминоз и злоупотребление антибиотиками может стать причиной стремительного размножения микробов в органах дыхания. Стафилококковая инфекция приводит к развитию целого ряда бактериальных заболеваний:
- фарингит;
- ларингит;
- сфеноидит;
- гайморит;
- ларинготрахеит;
- бронхопневмония;
- средний отит;
- острый тонзиллит.
Симптомы ангины
Стафилококковая ангина – бактериальное воспаление слизистой зева и небных миндалин (гланд). Повышение температуры, мышечная слабость и боль в горле при глотании – характерные для заболевания симптомы, которые проявляются через несколько часов после инфицирования организма. Поскольку маленькие дети больше подвержены инфекциям, чем взрослые, ангина протекает в более тяжелой форме.
К типичным проявлениям стрептококковой ангины относят:
Стафилококковая ангина у детей зачастую развивается на фоне ОРВИ, гриппа, скарлатины и хронического ринита. Как правило, болезнетворные агенты локализуются в гландах и лимфоидных тканях на задней стенке горла. При появлении характерных признаков желательно осмотреть горло ребенка. Наличие белого налета на корне языка и стенках глотки, а также некоторое увеличение небных миндалин, является 100% подтверждением бактериального воспаления дыхательных путей.
Симптомы ларингитa
Ларингитом называют острое воспаление слизистой гортани, которое характеризуется гиперемией (покраснением) и отеком гортаноглотки. Развитию болезни у детей часто предшествуют хронические риниты, тонзиллиты, грипп, скарлатина и перенапряжение голосовых связок. Типичными проявлениями стафилококкового ларингита являются:
- сухость в горле;
- боли в гортани;
- сухой или влажный кашель;
- субфебрильная температура (не выше 38 градусов);
- отделение мокроты с примесями гноя при кашле;
- снижение тембра голоса;
- ощущение инородного предмета в горле.
Одним из самых опасных проявлений заболевания являются ларингоспазмы. Непроизвольное сокращение мышц глотки приводит к закрытию голосовой щели, что может стать причиной потери сознания или асфиксии. Несвоевременное прохождение противомикробной терапии влечет за собой развитие вялотекущего воспаления в слизистой гортани и, соответственно, хронического ларингита.
Симптомы фарингитa
Золотистый стафилококк в горле нередко становится причиной развития бактериального фарингита у детей. Поспособствовать размножению бактерий могут переохлаждение, употребление высокоуглеводной пищи, сахарный диабет, хронические заболевания и врожденная недостаточность иммунитета. Заболевание характеризуется воспалением стенок горла, которое приводит к отеку тканей и затруднению дыхания.
К классическим симптомам развития стафилококкового фарингита относят:
- першение в горле;
- сухой кашель;
- общее недомогание;
- сиплость голоса;
- высокую температуру;
- болезненность лимфоузлов;
- дискомфорт при глотании;
- слизь на стенках горла.
У часто болеющих детей с пониженным иммунитетом риск развития бактериального фарингита составляет примерно 40-45%.
Если не лечить воспаление, болезнетворные микроорганизмы могут проникнуть в слизистую носа и евстахиеву трубку. Это может привести к появлению таких осложнений, как бактериальный ринит, риносинусит или тубоотит. У грудничков симптомы фарингита практически не отличаются от проявлений простудного заболевания. Ребенок становится плаксивым, отказывается от еды и плохо спит.
Антибактериальная терапия
Болезнетворные бактерии, вызывающие развитие тонзиллита, фарингита и других ЛОР-патологий выделяют вещества, которые приводят к отравлению детского организма. Поэтому запоздалое лечение стафилококковой инфекции нередко может спровоцировать развитие токсического шока, влекущего за собой смерть пациента.
Этиотропные средства, ликвидирующие возбудителей инфекции, нужно принимать в течение минимум 7-10 дней.
Следует понимать, что бесконтрольный прием антибиотиков может ухудшить самочувствие больного и даже спровоцировать развитие полирезистентности микробов, т.е. их нечувствительности к большинству противомикробных средств.
Антистафилококковый иммуноглобулин
Антистафилококковым иммуноглобулином называют инъекционный препарат, который содержит в себе антитела к большинству штаммов болезнетворных грамположительных микробов. Лекарственный раствор получают из крови доноров или сыворотки. Дозировка и длительность применения внутримышечных инъекций зависит от возраста ребенка и его массы.
Прямыми показаниями для применения лекарственного средства являются любые стафилококковые инфекции у пациентов в возрасте от 6 месяцев. Как правило, антистафилококковый иммуноглобулин используются вместе с антибиотиками для усиления действия противомикробных компонентов. С помощью лекарства удается устранить даже генерализованные формы воспаления вплоть до сепсиса.
Запущенные формы гнойного тонзиллита и ларингита лечат гипериммунной антистафилококковой плазмой. В ней содержатся специфические антитела, которые уничтожают практически любые штаммы грамположительных бактерий, в том числе и золотистого стафилококка. Лекарственный раствор вводят детям внутривенно на протяжении 2-3 дней, после чего симптомы заболевания сглаживаются.
Стафилококковый бактериофаг
Бактериофаги – вирусы, которые буквально пожирают болезнетворные бактерии. Следует учесть, что некоторые виды патогенных микробов способны вырабатывать вещества, которые нейтрализуют действие бактериофагов. По этой причине перед использованием медикаментов необходимо точно установить чувствительность фагов к возбудителям бактериального воспаления.
Важно! Перед применением флакончик с препаратом необходимо встряхнуть, чтобы полностью растворить осадок.
Стафилококковые бактериофаги широко используются в терапии гнойно-воспалительных заболеваний горла, трахеи, бронхов, носа и желудочно-кишечного тракта. Препарат выпускается в форме мазей и инъекционных растворов, которые вводятся непосредственно в очаги воспаления. Активные компоненты средства практически мгновенно нейтрализуют болезнетворные бактерии, что способствует облегчению симптомов заболевания.
Бактериофаги можно использовать для лечения локализованных и генерализованных септических воспалений не только в дыхательных путях, но и урогенитальных каналах. Лекарство рекомендуется применять для устранения стафилококковых инфекций, осложненных отитом, воспалением легких, трахеитом, плевритом и т.д.
Стафилококковый анатоксин
Стафилококковый анатоксин – иммунокорректирующий препарат, который стимулирует в организме ребенка так называемый антистафилококковый иммунитет. Регулярное применение лекарства усиливает выработку антител, способных противостоять развитию стафилококковой флоры в дыхательных путях. Анатоксином можно вылечить бактериальное воспаление не только в горле, но и на кожных покровах.
Стафилококковый анатоксин может использоваться для профилактики гнойно-воспалительных инфекций у пациентов с пониженным иммунитетом. Лекарственное средство применяют для лечения пациентов в возрасте от 16 лет, так как его активные компоненты могут спровоцировать сильные аллергические реакции у детей младшего возраста. Для достижения необходимых результатов раствор вводят подкожно через каждые два дня, постепенно увеличивая дозировку.
Полоскание горла
Помимо специфических препаратов для уничтожения стафилококков в горле используют антисептические растворы для полоскания. Регулярная санация ротоглотки позволяет очистить слизистую примерно от 50-60% болезнетворных агентов, провоцирующих гнойное воспаление. В схему детской терапии для проведения санирующих процедур включают:
Из народных средств для полоскания горла применяются отвары на основе эхинацеи, лекарственной ромашки, корня лопуха и тысячелистника. Фиторепараты мягко воздействуют на слизистую, способствуя устранению воспалительных процессов и вымыванию гноя из очагов поражения.
Однако следует учесть, что средства альтернативной медицины могут вызывать побочные реакции у детей. Поэтому перед использованием отваров и настоев желательно проконсультироваться с участковым терапевтом или педиатром.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стафилококковые инфекции - широко распространённые антропозоонозные бактериальные инфекционные болезни с многообразными механизмами передачи возбудителя. Характеризуются развитием гнойного воспаления в очагах поражения, интоксикацией и нередкой генерализацией патологического процесса с развитием сепсиса.
Диагностика стафилококковой инфекции основана на окрашивании по Граму и культуральном исследовании. Лечение стафилококковой инфекции проводится защищенными бета-лактамами, но ввиду того что резистентность к последним распространена, может потребоваться использование ванкомицина. Некоторые штаммы резистентны ко всем антибиотикам. Исключение в этих случаях составляют новейшие, направленные на рибосомы антибиотики (например, линезолид, хинупристин плюс далфопристин) или липопептидные антибиотики.
Коды по МКБ-10
- А05.0. Стафилококковое пищевое отравление.
- А41.0. Септицемия, вызванная Staphylococcus aureus.
- А41.1. Септицемия, вызванная другим уточнённым стафилококком.
- А41.2. Септицемия, вызванная неуточнённым стафилококком.
- А48.3. Синдром токсического шока.
Чем вызывается стафилококковая инфекция?
Инфекцией называют заражение организма микробами, способными вызвать различные заболевания. В нашем случае речь идет о заражении стафилококками, которое имеет свои особенности.
Стафилококк – это представитель условно-патогенной микрофлоры. Это говорит о том, что данная бактерия является постоянным спутником человека, обитая на его коже, слизистых и даже внутри организма. В обычных условиях, когда защитные силы организма на высоте, стафилококк не может принести ощутимого вреда. Даже попав в организм, где есть все подходящие условия для размножения, бактерия не может привести к заболеванию, если иммунная система вырабатывает в достаточном количестве вещества, способные поддерживать условно-патогенную микрофлору в неактивном состоянии.
В обычных условиях стафилококк обитает в воздухе и на поверхности тела. Как он может попасть внутрь организма? С грязными руками, с недостаточно продезинфицированными инструментами (медицинский хирургический инструмент, катетеры, внутривенные системы, приборы для пирсинга и маникюра, бритвенные принадлежности и многое другие), с немытыми продуктами питания, через слюну и т.д. Все пути распространения инфекции (воздушно-капельный, бытовой и пищевой) одинаково актуальны из-за большой распространенности стафилококка в окружающей среде.
Довольно часто присоединение стафилококковой инфекции наблюдается в медицинских учреждениях. Причиной становится несоблюдение санитарно-гигиенических требований. Даже когда кожу перед уколом или проколом с целью забора крови очищают спиртовым раствором, делают это не столько из-за грязи и пыли, сколько из-за таких бактерий, как стафилококк, которые присутствуют на теле практически постоянно. А значит, риск заражения этой условно-патогенной бактерией есть всегда, если кожа очищена недостаточно.
Не надо думать, что активация бактерии наступает лишь при попадании ее внутрь организма через кровь или пищеварительный тракт. При ослабленном иммунитете стафилококковая инфекция представляет опасность даже на поверхности кожи. Стоит лишь немного повредить кожный покров, и бактерии воспримут это как сигнал к действию. Так что нередко именно стафилококк становится причиной гнойно-воспалительных процессов на коже.
Сам стафилококк (микроскопический круглый микроорганизм) относительно безвреден, даже если он попадает внутрь организма. Вред организму человека наносят токсические продукты его жизнедеятельности, которые нарушают обменные процессы в клетках, в результате чего местный иммунитет снижается, и развиваются воспалительные процессы там, где наблюдается большое скопление бактерий, т.е. где идет их активное размножение.
С током крови стафилококковая инфекция может распространяться по всему организму, что приводит к появлению множества очагов воспаления и сильной интоксикации организма. Понятно, что оставлять болезнь без лечения опасно для жизни, но лечение болезни без уничтожения ее возбудителя невозможно. Самыми эффективными препаратами против бактериальной инфекции считаются антибиотики, и лишь применяя их от стафилококка можно купировать распространение болезни.
Какие симптомы имеет стафилококковая инфекция?
Стафилококковая инфекция может проявить себя в различных местах нашего организма: на коже, в горле, носу, ушах или глазах, на внутренних органах. Понятно, что симптомы заболевания с различной локализацией зоны поражения будут отличаться. Большую роль в развитии клинической картины патологии сыграют вид и штамм возбудителя, возраст пациента, его иммунный статус.
При кожной инфекции можно наблюдать появление различных высыпаний с гнойным содержимым внутри. При попадании стафилококка в организм через рот могут развиваться как воспалительные патологии миндалин, горла и слизистых рта, так и заболевания органов дыхания (бронхит, пневмония, плеврит и т.д.) или пищеварения (воспалительные поражения кишечника). Стафилококки в носу будут вызывать риниты, гаймориты и другие патологии носовых ходов и придаточных пазух, которые могут осложняться воспалением среднего и внутреннего уха. Но попав в наружный слуховой проход стафилококк может стать причиной гнойно-воспалительного поражения кожи органа слуха. Распространение стафилококка в область головного мозга вызывает воспаление мозговых оболочек, на область сердца – сердечных, параллельно поражая и мелкие кровеносные сосуды.
Можно сказать, что нет места в организме, где бы стафилококк ни смог наследить, когда иммунная система дает сбой. И везде, где бактерии начинают активно размножаться, образуется воспалительный или гнойно-воспалительный очаг, а организм подвергается интоксикации продуктами жизнедеятельности бактерий. Понятно, что при распространении инфекции по организму симптомы интоксикации все более усиливаются, что вызывает повышение температуры тела (лихорадку), тошноту и рвоту, головные боли, сильную слабость и утомляемость.
Как диагностируется стафилококковая инфекция?
Диагностика стафилококковой инфекции основывается на окраске по Граму и на культуральном исследовании инфицированного материала. Необходимо определение чувствительности к антибиотикам. Это обусловлено тем, что метициллинрезистентные стафилококки сегодня встречаются часто, а обнаружение их требует проведения альтернативной терапии.
Стафилококковое пищевое отравление должно быть заподозрено при групповых случаях заболевания (например, у нескольких членов семьи, участников социальных групп или клиентов ресторана). Подтверждение стафилококковой природы заболевания (проводится обычно департаментом здравоохранения) требует изоляции стафилококков от подозреваемой пищи, а иногда проведения тестов на энтеротоксины.
Изменения кости, вызванные остеомиелитом, не видны при проведении рентгеновского исследования в течение 10-14 дней, а разрежение кости и периостальная реакция незаметны еще дольше. В более ранние сроки измения кости можно обнаружить с помощью MPT, KT и радионуклидных сканеров.
Что нужно обследовать?
Какие анализы необходимы?
Как лечится стафилококковая инфекция?
При появлении симптомов болезни человек обращается к терапевту, который при подозрении на инфекцию должен назначить не только привычные клинические анализы крови и мочи, но и предложить пациенту сдать анализ на возбудителя болезни. Это очень важный момент, от которого во многом зависит эффективность назначаемого лечения.
Мы уже знаем, что эволюция коснулась не только людей или животных, но и микроорганизмов. За долгие годы существования бактерий появилось множество новых видов и штаммов, которые по-разному реагируют на антимикробные средства. Некоторые штаммы стафилококковой инфекции в процессе эволюции научились синтезировать вещества, разрушающие активные компоненты антибиотиков, что заметно снижает чувствительность стафилококка к антибиотикам.
Люди не хотят понимать: то, что не убивает бактерию, делает ее сильнее. Неподходящий препарат или дозировка приведут скорее не к уничтожению микроорганизма, а к его мутации, в результате которой он получит новые свойства, делающие его устойчивым к воздействию антибиотиков.
Ну, с дозировкой все понятно. А что значит неподходящий препарат, ведь все антибиотики рассчитаны на уничтожение бактериальной инфекции? Дело в том, что инфекция – это общее понятие, ведь даже одних стафилококков существует несколько видов. И еще не изобрели такой антибиотик, который одинаково хорошо справлялся бы с любым типом инфекции.
Если в инструкции к препарату внимательно почитать информацию о его фармакологических свойствах, можно увидеть список бактерий, в борьбе с которыми данный антибиотик особенно эффективен. Отдельно выделяют микроорганизмов, которые частично чувствительны к препарату, и тех, которых невозможно уничтожить посредством данного лекарственного средства.
Назначая антибиотики от стафилококка обязательно нужно учитывать чувствительность выявленного штамма к назначаемому препарату. Если у человека ангина, вызванная золотистым стафилококком, нет смысла выписывать ему рецепт на антибиотик, малоактивный или вовсе неактивный в отношении данного вида инфекции.
Очень часто при стафилококковой инфекции назначают антибиотики широкого спектра действия, ведь помимо стафилококка в организме могут оказаться и другие виды болезнетворных бактерий. Да и к тому же такими препаратами можно начинать лечение, не дожидаясь результатов анализа на возбудителя болезни, что очень важно при острых состояниях.
Предпочтение обычно отдают бета-лактамным антибиотикам пенициллинового и цефалоспоринового ряда. Именно ними мы привыкли лечить практически все инфекционные заболевания. Но и бактерии за несколько лет существования этих антибиотиков уже научились бороться с ними, поэтому все чаще эффективность этих лекарств ставится под сомнение.
Некоторые препараты усилены добавлением в их состав ингибиторов бета-лактамаз (баты-лактамаза – фермент, вырабатываемый бактериями для снижения эффективности бета-лактамов из ряда пенициллинов и цефалоспоринов), но даже это не делает их всесильными. Ведь каждый день появляются все новые и новые штаммы стафилококка, которые нужно регулярно проверять на чувствительность к антибиотикам.
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
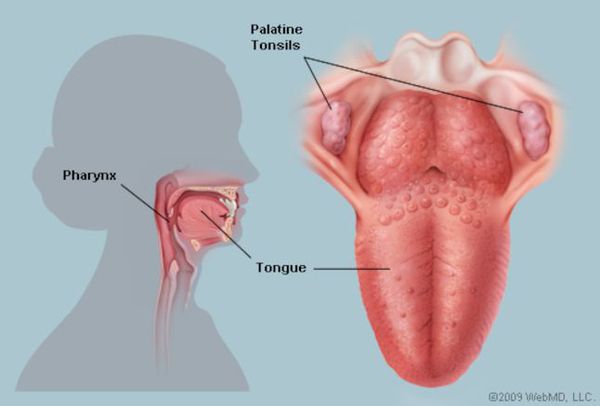
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
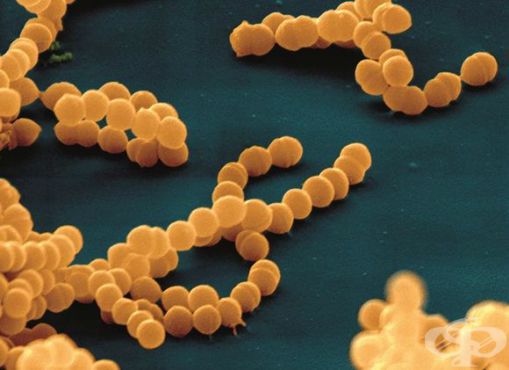
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
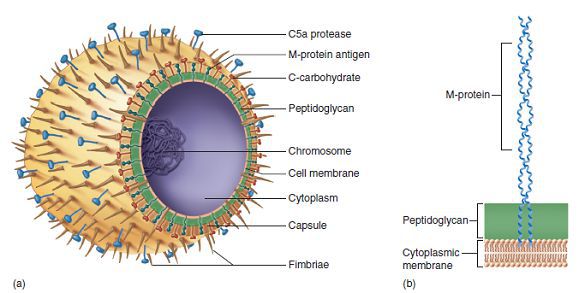
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
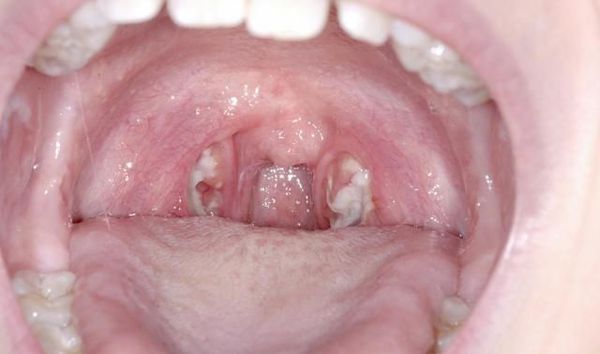
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
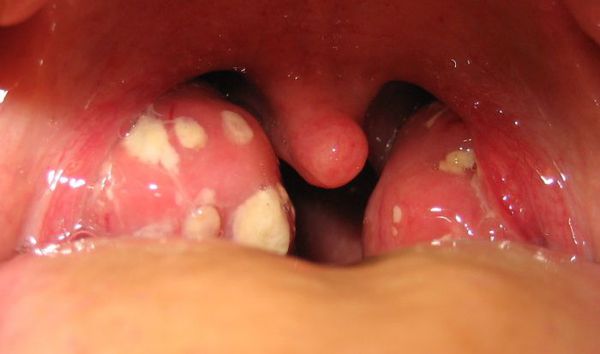
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
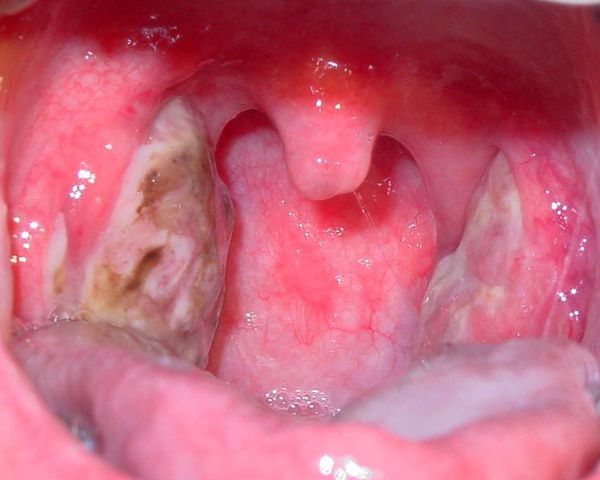
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
"Вирусные ангины" не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин "ангина" применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
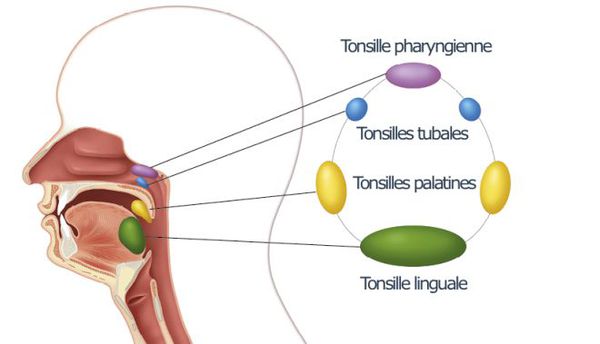
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
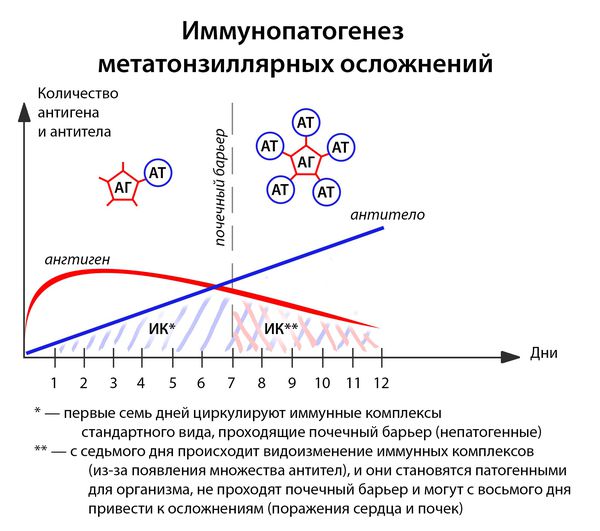
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
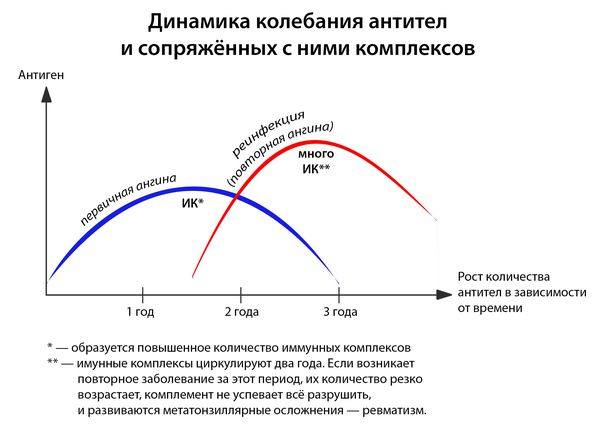
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
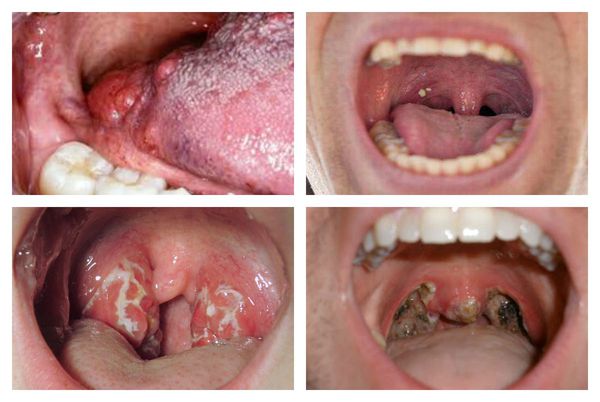
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин "стрептококковое носительство" — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Что такое хронический тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Селютина Е. А., ЛОРа со стажем в 26 лет.
Над статьей доктора Селютина Е. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хронический тонзиллит (Chronic tonsillitis) — это длительный стойкий хронический процесс воспаления нёбных миндалин, которому сопутствуют такие рецидивные обострения, как ангина и общая токсико-аллергическая реакция. [5]
Функции миндалин
Миндалины (лат. tonsillae) — скопления лимфоидной ткани, расположенные в области носоглотки и ротовой полости. Они являются частью иммунной системы и препятствуют проникновению микробов в организм через рот или нос.
Почему развивается воспаление нёбных миндалин
К воспалению миндалин приводит длительное воздействие патогенов. Человеческий организм воспринимает воспаление как чужеродное образование и включает аутоиммунный механизм (борьба иммунитета против своих же тканей). [4]
Однако данная теория аутоиммунной причины воспаления пока полностью не доказана, так как не выявлено существенных изменений в показателях системного иммунитета из-за их транзиторного (временного) характера.
Косвенно о наличии хронического тонзиллита свидетельствует проходящая под действием системных антибиотиков боль в горле, которая возвращается после отмены из применения. [9]
Факторы риска
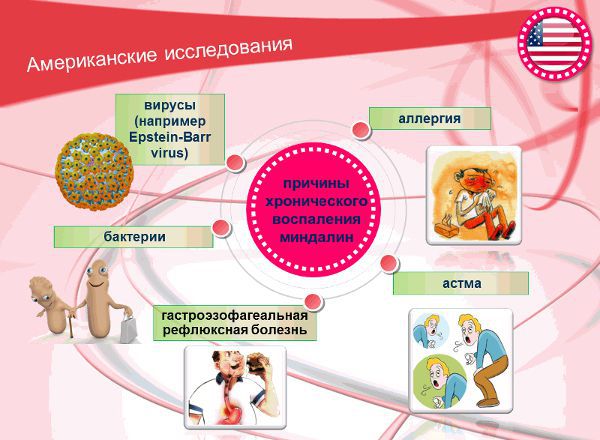
Американские учёные среди причин хронического воспаления миндалин выделяют астму, аллергию, бактерии и вирусы (в частности вирус Эпштейна), гастроэзофагеальную рефлюксную болезнь (заброс кислого содержимого желудка в пищевод).
Однако механизм влияния данных причин на появление хронического тонзиллита зарубежными экспертами не объясняется. Остаются открытыми вопросы:
- Как именно вышеперечисленные американскими учёными причины смогут способствовать поражению лимфатической ткани инфекцией?
- Насколько активно данные факторы участвуют в патогенезе хронического воспаления миндалин?
Так, в современной оториноларингологии остаётся множество нерешённых вопросов, связанных с хроническим тонзиллитом. Существуют разногласия по поводу классификации, методов диагностики и тактики лечения среди врачей в России и других странах мира. Поэтому тема хронического тонзиллита весьма актуальна.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
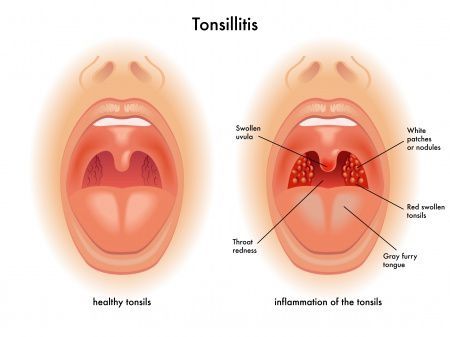
Симптомы хронического тонзиллита
К симптомам хронического тонзиллита у взрослых относятся:
- постоянные болезненные ощущения в горле, пробки;
- неприятный запах изо рта;
- лимфаденит шеи.
Признаки тонзиллита у маленьких детей:
- слюнотечение из-за затруднённого или болезненного глотания;
- отказ от еды;
- повышенное беспокойство [13] .
Патогенез хронического тонзиллита
Длительное взаимодействие вируса и микроорганизма формирует очаг хронического тонзиллита и способствует развитию тонзиллогенных процессов.
Согласно материалам авторов России и зарубежья, бета-гемолитический стрептококк группы А и вирусы — основные причины развития хронического тонзиллита. [3]
В паренхиме (составляющих элементах) и сосудах здоровых миндалин бактерий не выявлено.
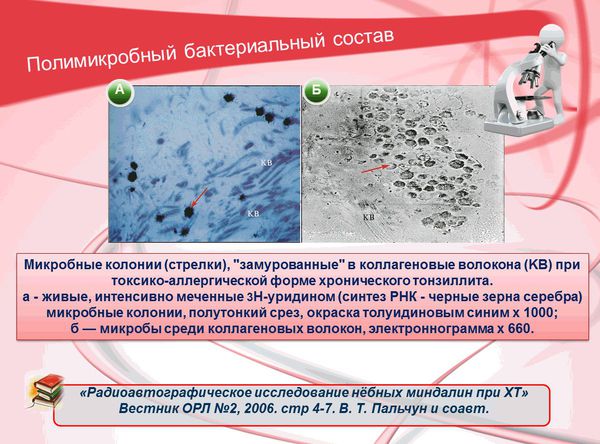
В настоящее время рассматривается вопрос о влиянии биоплёнок на течение хронического инфекционного процесса в аденотонзиллярной ткани. [12]
J. Galli и соавт. (Италия, 2002) в образцах аденоидной ткани и тканях нёбных миндалин детей, у которых наблюдалась хроническая аденотонзиллярная патология, смогли обнаружить прикреплённые к поверхности кокки, организованные в биоплёнки. Исследователи выдвигают предположение, что биоплёнки, образованные бактериями на поверхности аденоидной ткани и нёбных миндалинах, помогут выяснить, в чём заключается трудность эрадикации (уничтожения) бактерий, участвующих в образовании хронического тонзиллита.
На данный момент подтверждено внутриклеточное расположение:
- золотистого стафилококка;
- пневмококка;
- гемофильной палочки;
- аэробного диплококка (Moraxella catarrhalis);
- бета-гемолитического стрептококка группы А.
Для того, чтобы обнаружить и идентифицировать расположение микроорганизмов внутри клеток, можно применить полимеразную цепную реакцию (ПЦР), а также гибридизацию in situ (FISH-метод).
Однако приведённые исследования не позволяют выявить один патогенный микроорганизм, вызывающий клинику хронического воспаления миндалин. Поэтому весьма вероятно, что течение заболевания способен вызвать любой микроорганизм, который находится в ротоглотке, в условиях, способствующих воспалительному процессу в ткани нёбных миндалин. К подобным условиям можно отнести гастроэзофагеальный рефлюкс.
Определённую роль в возникновении хронического воспаления миндалин и сопряжённых с ним болезней играют прямые лимфатические связи миндалин с различными органами, прежде всего с центральной нервной системой и сердцем. Морфологически доказаны лимфатические связи миндалин и мозговых центров.
Классификация и стадии развития хронического тонзиллита
В России существует две классификации хронического тонзиллита, сформированные около 40 лет назад: Б.С. Преображенского — В.Т. Пальчуна 1965 года и И.Б. Солдатова 1975 года.
Формы хронического тонзиллита
Классификация Б.С. Преображенского — В.Т. Пальчуна включает в себя две клинические формы хронического тонзиллита:
Устоявшиеся клинические критерии диагностики были созданы описательной медициной и не изменились с появлением доказательной медицины. К примеру, признаки простой формы хронического воспаления миндалин субъективны и зависят, в основном, от индивидуального восприятия врача.
Классификация И.Б. Солдатова подразделяет хронический тонзиллит на:
- компенсированную форму;
- декомпенсированную форму.
Все эти классификации объединены субъективным подходом, так как одинаковые состояния нёбных миндалин различаются лишь их формулировкой.
Осложнения хронического тонзиллита
Самое распространенное осложнение — кровотечение. По оценкам, 2-8% пациентов страдают от кровотечения.
Воспаление или отёк миндалин могут приводить к следующим осложнениям:
-
;
- скопление гноя вокруг и за миндалинами (тонзиллярный целлюлит и паратонзиллярный абсцесс) [13] .
Чем опасен хронический тонзиллит
Очень редкими, но опасными для жизни являются внутричерепные осложнения: менингит, тромбоз синусов мозговых оболочек, абсцесс мозга.
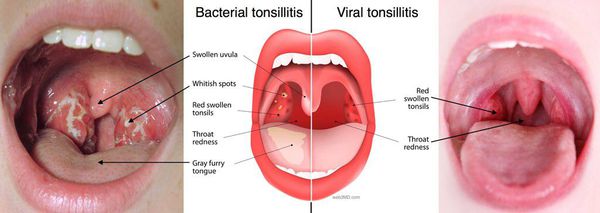
Из осложнений после тонзиллэктомии следует отметить подкожную эмфизему, пневмонию, абсцесс и ателектаз лёгкого, парезы отдельных нервов или их ветвей, медиастинит, тонзиллогенный сепсис.
Диагностика хронического тонзиллита
Когда необходимо обратиться к врачу
Посетить врача-отоларинголога следует при болезненных ощущения в горле, неприятном запахе изо рта и воспалении шейных лимфоузлов.
При диагностике хронического тонзиллита важно определить наличие следующих симптомов:
- симптом Гизе — гиперемия краёв нёбных дужек;
- симптом Зака – отёк в области верхнего угла между нёбно-язычной и нёбно-глоточной дужками;
- симптом Преображенского – валикообразное утолщение краёв передней и задней нёбных дужек.
Эти признаки хронического тонзиллита возникают в связи с раздражением слизистой оболочки содержимым лакун миндалин, выдавливаемое при напряжении дужек, например во время глотания. Фарингоскопически симптомы хронического воспаления нёбных миндалин легко определяются, но диагностическая ценность их ограничена тем, что они могут встречаться при других заболеваниях (к примеру, при остром обострении хронического фарингита). Следующий фарингоскопический симптом — спайки между дужками и поверхностью миндалин. Бесспорный признак хронического тонзиллита — присутсвие жидкого гнойного экссудата (накопившейся жидкости) в лакунах.
Все эти признаки характеризуют простую (по Б.С. Преображенскому) или компенсированную (по И.Б. Солдатову) форму хронического тонзиллита, при которой ещё не выявляются симптомы очаговой инфекции.
Токсико-аллергическая форма I степени характеризуется начальными проявлениями общего заболевания. Они связаны с обострениями хронического тонзиллита и диагностируются в течение некоторого времени после ангины. Чаще всего поражается сердечно-сосудистая система. На данном этапе заболевания изменения носят функциональный характер и не выявляются на электрокардиограмме. Центральный механизм нарушения сердечной деятельности в этой стадии доказан экспериментально. Другие признаки токсико-аллергической формы I степени — субфебрилитет и тонзиллогенная интоксикация в виде быстрой утомляемости, слабости, снижения работоспособности в течении некоторого времени после ангины. Эти признаки неспецифичны и могут быть связаны с различными состояниями организма. Между тем, их идентификации и установление связи с заболеванием миндалин имеют принципиально важное значение для разработки рационального лечения хронического тонзиллита. Для установления связи субфебрилитета и интоксикации с хроническим тонзиллитом используют диагностический прием — пробное лечение. Если после курсового промывания лакун нёбных миндалин симптомы исчезают — они связаны с хроническим тонзиллитом.
Токсико-аллергической форме II степени характерно развернутое проявление очаговой инфекции. Признаки хронического тонзиллита теряют связь с обострениями и существуют постоянно, их можно зарегистрировать при функциональных исследованиях. Кроме того, для этой стадии характерно наличие сопряженных заболеваний. К сопряженным заболеваниям относятся коллагенозы (системная красная волчанка, ревматизм, склеродермия, узелковый периартериит, дерматомиозит), заболевания кожи (экзема, псориаз, нефрит, многоморфная экссудативная эритема, тиреотоксикоз и др.).
Лечение хронического тонзиллита
Хронический тонзиллит принято лечить консервативными и хирургическим методами.
Консервативное лечение хронического тонзиллита
Консервативный метод лечения показан, если хронический тонзиллит имеет компенсированную форму. Консервативное лечение применяется при наличии противопоказаний к хирургическому методу лечения.
К консервативным методам лечения относятся: [8] [10]
Беременность и хронический тонзиллит
Хронический тонзиллит у беременных лечат только консервативно — орошением глотки антисептиками.
Оперативное лечение
В случае неэффективности консервативного лечения применяют полухирургические способы лечения: ультразвуковую биологическую чистку или лазерную вапоризацию лакун нёбных миндалин.
При декомпенсации хронического воспаления, применяется полное удаление миндалин — тонзиллэктомия.
Недостаточная эффективность системной антибиотикотерапии при хроническом тонзиллите подтверждается клинически. Исследование, основанное на изучении бактериологического состава с поверхности нёбных миндалин у 30 детей, подвергшихся их удалению, доказало: антибиотики, которые дети принимали шесть месяцев до начала операции, не повлияли на бактериологию миндалин к моменту тонзиллэктомии. [6] [7] [9]
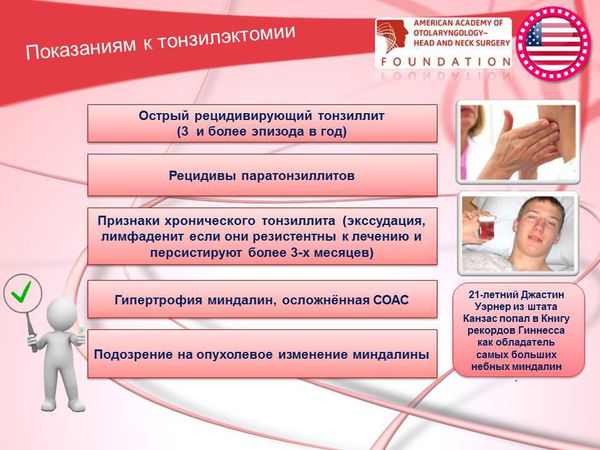
Показаниями к тонзиллэктомии являются:
- острая рецидивирующая форма тонзиллита (от 3-х эпизодов в год);
- рецидивы паратонзиллитов;
- симптомы хронического тонзиллита (экссудация, лимфаденит, если они резистентны к лечению и персистируют более 3-х месяцев);
- гипертрофия миндалин, осложнённая СОАС;
- подозрение на опухолевое изменение миндалины.
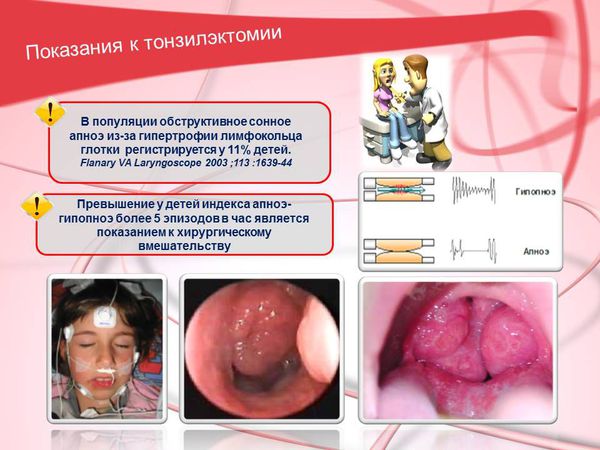
В популяции обструктивное сонное апноэ из-за гипертрофии лимфатического кольца глотки регистрируется у 11% детей. [1] [2] Превышение у детей индекса апноэ/гипопноэ более 5 эпизодов в час является показанием к хирургическому вмешательству.
В результате многочисленных исследований сделаны выводы:
- Тонзиллэктомия не даёт последствий на общий иммунитет.
- Астма и предрасположенность к аллергии у пациента не являются противопоказаниями к операции. Отягощающий эффект тонзиллэктомии на дальнейшую жизнь детей с атопией не доказан.
В настоящее время во многих лечебных учреждениях тонзиллэктомия выполняется под общей анестезией.
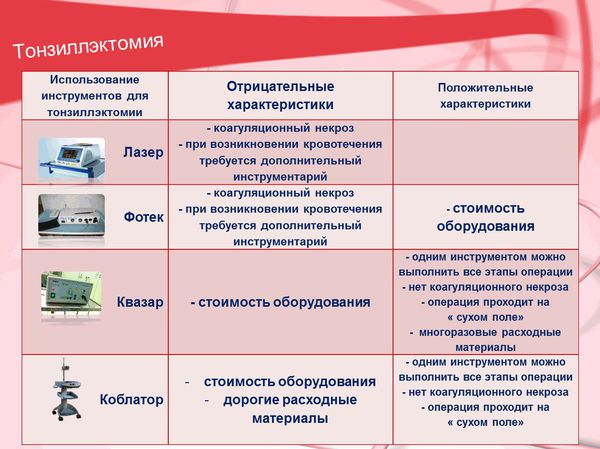
Техника операции заключается в выделении верхнего полюса миндалины с помощью скальпеля, ножниц или специального наконечника от электрохирургических приборов (коблатор, квазар, лазер и т. д). Затем миндалина отделяется от дужек и паратонзиллярной клетчатки тупым путём. На завершающем этапе операции нижний полюс миндалины отсекаю от подлежащих тканей.
Противопоказания к тонзиллэктомии
- пороки сердца, гипертоническая болезнь;
- тяжёлая форма анемии, лейкоз;
- декомпенсированный сахарный диабет.
Лечение народными средствами
После консультации ЛОР-врача можно орошать глотку отваром ромашки и "Хлорофиллиптом" (препаратом, содержащим экстракт листьев эвкалипта). Эти средства используются только в комплексе с терапией, которую назначил доктор.
Прогноз. Профилактика
Профилактика хронического тонзиллита — это общегигиенические и санационные мероприятия. Она по праву считается действенной мерой вторичной профилактики заболеваний, в генезе которых важную роль играют ангины и хронический тонзиллит. Из общегигиенических мероприятий наиболее важны закаливание, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений. Все больные с хроническим тонзиллитом должны обязательно находиться на диспансерном учёте у оториноларинголога.
Читайте также:

