Какими инфекциями можно заразиться от иглы
Обновлено: 19.04.2024
Советы хирургам по защите от инфекций передающихся через кровь
1. Какие заболевания, передающиеся с кровью, имеют наибольшее значение для хирурга?
Обычно среди возбудителей, передающихся при контакте с зараженной кровыо, основное внимание уделялось вирусу иммунодефицита человека (ВИЧ), однако рост заболеваемости гепатитом С в Северной Америке привел к тому, что именно гепатит сейчас является наиболее частым среди заболеваний, передающихся таким путем.
В настоящее время инфицирование вирусом гепатита В, который уже почти 50 лет считается профессиональной патологией хирургов, реже приводит к развитию заболевания, что связано с распространением прививок и разработкой сравнительно эффективной схемы лечения в случае контакта с вирусом.
2. Каков сравнительный риск заражения ВИЧ, HBV и HCV?
а) ВИЧ. На данный момент приблизительно 1 миллион жителей США инфицированы ВИЧ. Последние наблюдения показывают, что передача ВИЧ в больничных условиях происходит редко. Медработники составляют только 5% от всех больных СПИДом, и у большинства из них есть другие факторы, помимо профессиональных, вероятно, и вызвавшие заболевание. Наибольший профессиональный риск отмечен у медицинских сестер и работников лабораторий.
С 1 января 1998 года не отмечено ни одного документированного случая передачи ВИЧ от больного к врачу в результате профессионального контакта.
б) HBV. Нет сомнений, что все хирурги за время нормальной трудовой карьеры контактируют с HBV. Считается, что 1,25 миллиона жителей США болеют хроническим гепатитом В. Чрескожная инъекция инфицированной иглой приблизительно в 30% случаев приводит к развитию острого заболевания. В 75% гепатит В протекает клинически скрыто, а 10% инфицированных на всю жизнь остаются носителями вируса.
У многих носителей, потенциально заразных для окружающих, заболевание протекает бессимптомно, с минимальным прогрессированием или без прогрессирования. Примерно в 40% болезнь постоянно прогрессирует, приводя к циррозу, печеночной недостаточности или даже к генатоцеллюлярному раку.
в) HCV. Гепатит С стал для хирургов самой главной проблемой. Считается, что хроническим гепатитом С страдают приблизительно 4 миллиона жителей США. Риск сероконверсии при чрескожной инъекции инфицированной иглой составляет около 10%, однако в 50% острое заболевание приводит к хроническому носительству инфекции. О течении гепатита С до сих пор существуют различные мнения, однако почти у 40% больных хроническая HCV-инфекция приводит к развитию цирроза.
В последнем случае высок риск развития рака печени, вероятность которого достигает 50% в течение 15 лет.
3. Обеспечивает ли вакцинация против гепатита В полную защиту от заболевания?
В настоящее время для всех хирургов и лиц, работающих в операционной, доступна эффективная вакцинация против гепатита В. Вакцину против гепатита В получают с помощью рекомбинантной технологии; она не является разрушенными частицами вируса, полученными от инфицированных людей. Вводят три дозы вакцины, после чего следует определить титр поверхностных антител, чтобы убедиться в успешности вакцинации.
Приблизительно у 5% вакцинированных людей выработки антител не происходит и требуется повторная вакцинация. Некоторые люди остаются рефрактерными к вакцинации, для них сохраняется риск острого гепатита В. Вакцинация не гарантирует иммунизацию.
Согласно некоторым исследованиям, 50% практикующих хирургов не обладают достаточным иммунитетом к HBV из-за различных причин: отсутствия вакинации у старых хирургов, более чем 5-летнего срока после вакцинации, недостаточного количества рекомбинантной вакцины или неправильной вакцинации и, наконец, неспособности выработать соответствующий иммунный ответ.
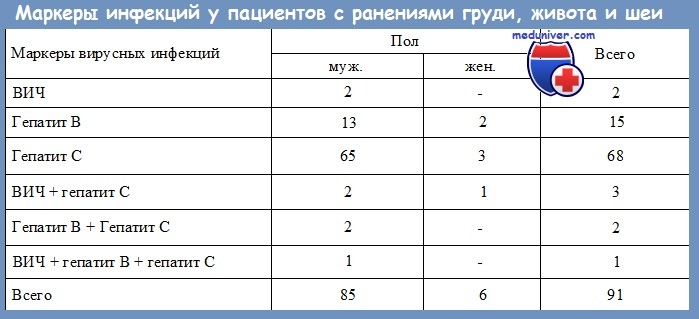
4. Существует ли риск заражения больных от хирургов, инфицированных HBV?
Передача вируса гепатита В от хирурга к больному документирована. Анализ крови хирургов, которые могут заразить больных, как правило, положителен на е-антиген вируса гепатита В. Е-антиген является продуктом распада вирусного нуклеокапсида и говорит об активной репликации вируса в печени. Обнаружение е-антигена свидетельствует о высоких титрах вируса и сравнительно высокой заразности больного.
Большое количество документированных случаев передачи гепатита В больным от лиц, занятых в хирургии, может вызвать особенные проблемы и ограничение клинической деятельности для клиницистов, передавших эту инфекцию. В одном из последних отчетов из Англии сообщается о передаче вируса гепатита В больному даже от хирурга с отрицательным анализом па е-антиген HBV.
В последнее время одна национальная организация призывает ограничить деятельность е-антиген-положительных хирургов. Вопрос, можно ли хирургу с хроническим гепатитом В продолжать практику, будет обсуждаться в будущем.
5. Какова правильная тактика при чрескожном контакте с кровью больного, у которого есть гепатит В?
Тактика зависит от вакцинированности медработника. Если он вакцинирован и имеет положительный титр антител, то ничего предпринимать не надо. Если медработник не вакцинирован и не имеет антител к HBV, то ему или ей следует ввести дозу анти-HBV иммуноглобулина и начать серию вакцинации против гепатита В.
Медработникам, которые ранее были успешно вакцинированы от гепатита В, однако не имеют или имеют незначительный титр антител, следует ввести дозу анти-HBV иммуноглобулина и повторную дозу вакцины против гепатита В. Поскольку в большинстве случаев таких контактов с больным неизвестно, инфицирован он или нет, то, в общем, хирургам необходимо знать, есть ли у них антитела, и периодически повторять иммунизацию против гепатита В через каждые 7 лет.
6. Чем HCV отличается от HBV? Кто из них опаснее?
а) Заболеваемость в США:
- HBV: примерно 1,25 миллиона больных.
- HCV: примерно 4 миллиона больных.
б) Путь и последствия заражения:
- HBV: ДНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 10% случаев.
- HCV: РНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 50% случаев.
в) Профилактика:
- HBV: эффективная рекомбинантная вакцина.
- HCV: в настоящее время вакцины не существует.
г) Защита после контакта:
- HBV: людям, которые не были вакцинированы и не имеют антител к HBV, целесообразно введение анти-HBV иммуноглобулина.
- HCV: клиническая эффективность анти-HCV иммуноглобулина не доказана. Среди больных, с которыми имеют дело хирурги в США, больше лиц с хроническим гепатитом С, чем с хроническим гепатитом В, а вакцины против HCV-инфекции нет. Риск сероконверсии для гепатита С составляет 10% против 30% для гепатита В, однако HCV-инфекция гораздо чаще переходит в хроническую форму (50% против 10%). Поэтому HCV-инфекция представляет для хирургов гораздо большую угрозу.
7. Насколько высок риск для медработника заразиться ВИЧ?
Передача инфекции подтверждалось, если был зафиксирован контакт медработника с кровью или биологическими жидкостями инфицированного больного, после чего была отмечена сероконверсия ВИЧ. Профессиональный риск безусловно выше у медицинских сестер и работников лабораторий. Общее число заражений несравнимо с большим количеством контактов с вирусом, которые, по всей видимости, имели место с начала эпидемии (начало 1980-х годов).
8. Меньше ли риск заражения ВИЧ при выполнении операций лапароскопическим способом?
В последнее время лапароскопическую хирургию у ВИЧ-инфицированных больных считают хорошей заменой открытым вмешательствам. Данный метод уменьшает вероятность контакта с кровью и острыми инструментами, однако за счет некоторых его особенностей возможно заражение хирургов иными путями, чем при обычной операции. При десуфляции пневмонеритонеума во время лапароскопических вмешательств происходит разбрызгивание капелек ВИЧ-инфицированной крови в операционной. Риск заражения можно уменьшить, направляя воздух в закрытую систему и принимая соответствующие меры предосторожности при смене инструментов.
9. Является ли эффективным методом защиты использование двойных перчаток?
Вследствие возможности контакта поврежденной кожи с кровыо риск заражения людей, работающих в операционной, вирусом гепатита или ВИЧ повышен. Хотя двойные перчатки могут не предотвратить повреждения кожи, показано, что они явно уменьшают вероятность контакта с кровыо. Исследования, посвященные контакту с кровыо в операционной, показали, что в 90% такой контакт происходит па коже рук хирурга дистальнее локтя, включая область, защищенную перчатками. Согласно одному исследованию, если хирург надевает две пары перчаток, то вероятность контакта его кожи с кровыо уменьшается па 70%. Прокол наружной пары перчаток наблюдали в 25% случаев, в то время как прокол внутренней пары — только в 10% (в 8,7% у хирургов и в 3,7% у ассистентов). Прокол внутренней пары перчаток отмечался при операциях, длившихся более 3 часов; он всегда сопровождался проколом наружной пары. Наибольшее повреждение происходило па указательном пальце неведущей руки.
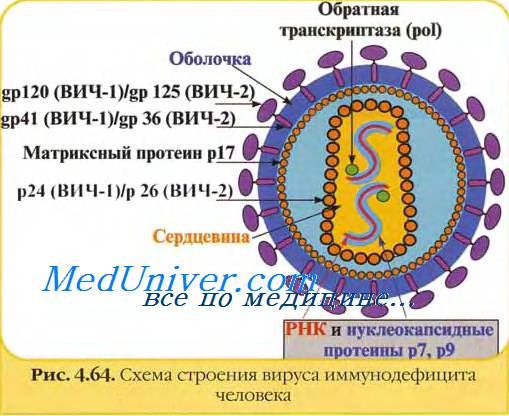
10. Представляет ли большую угрозу для хирургов попадание капелек в глаза?
Исследование эпидемиологических центров показало, что приблизительно в 13% случаев документированной передачи ВИЧ имел место контакт со слизистой и кожей. Попадание капелек в глаза часто недооценивают, хотя этот вид контакта легче всего предотвратить. В недавно проведенном исследовании изучали 160 пар защитных экранов для глаз, используемых хирургами и ассистентами. Все операции длились 30 минут и более. На экранах подсчитывали количество капелек, вначале макроскопических, потом микроскопических. Кровь была обнаружена на 44% из исследуемых экранов. Хирурги замечали брызги всего в 8% случаев. Лишь 16% капелек были видны макроскопически. Риск попадания капелек в глаза был выше для хирурга, чем для ассистента, и увеличивался с увеличением времени операции. Доказано, что важным является также тип вмешательства: риск выше при сосудистых и ортопедических операциях. Защита глаз должна быть обязательной для всех работающих в операционной, особенно для непосредственно оперирующих лиц.
11. Как часто кровь хирурга контактирует с кровью и биологическими жидкостями больного?
Контакт с кровью возможен при повреждениях кожи (уколы, порезы) и соприкосновении с кожей и слизистыми (прокол перчатки, царапины на коже, попадание капелек в глаза). Контакт вследствие повреждения кожи наблюдают в 1,2-5,6% хирургических процедур, а контакт вследствие соприкосновения с кожей и слизистыми — в 6,4-50,4%. Разница в приводимых цифрах обусловлена различиями в сборе данных, выполняемых процедурах, хирургической технике и мерах предосторожности. Например, хирурги в San Francisco General Hospital принимают крайние меры предосторожности, надевая водонепроницаемую форму и две пары перчаток. Случаев передачи инфекции какому-нибудь медработнику при контакте его неповрежденной кожи с инфицированными кровью и биологическими жидкостями не отмечено. Однако сообщалось о заражении ВИЧ медработников, не имеющие других факторов риска, вследствие контакта с их слизистыми и кожей ВИЧ-инфицированной крови. Вероятность передачи инфекции при таком контакте остается неизвестной, поскольку в проспективных исследованиях у медработников после контакта их слизистой и кожи с ВИЧ-инфицированной кровью сероконверсии отмечено не было.
Риск заражения существует для всех работающих в операционной, однако он намного выше для хирургов и первых ассистентов, поскольку 80% случаев загрязнения кожи и 65% случаев повреждений приходится именно на них.
12. Только ли хирургической техникой объясняется загрязнение кожи?
Кожа с царапинами может контактировать с кровью или биологическими жидкостями даже при соблюдении всех мер предосторожности. К сожалению, далеко не вся защитная одежда защищает в равной степени. В одном исследовании отмечены дефекты у 2% стерильных хирургических перчаток сразу после их распаковки.
13. Какова вероятность сероконверсии после контакта крови медработника с кровью больного для ВИЧ и HBV?
Вероятность сероконверсии после укола иглой составляет 0,3% для ВИЧ и 30% для HBV.
14. Какова вероятность для хирурга заразиться ВИЧ на рабочем месте за все время его карьеры?
Риск передачи ВИЧ хирургу можно вычислить, зная частоту обнаружения ВИЧ у хирургических больных (0,32-50%), вероятность повреждения кожи (1,2-6%) и вероятность сероконверсии (0,29-0,50%). Таким образом, риск заразиться ВИЧ от конкретного больного находится в интервале от 0,11 на миллион до 66 на миллион. Если хирург выполняет 350 операций в год в течение 30 лет, то риск заражения на протяжении всей карьеры для него составляет от 0,12% до 50,0%, в зависимости от переменных величии. В этом подсчете допущено несколько предположений:
а) Мы допустили, что заболеваемость ВИЧ является величиной постоянной, однако считается, что в Соединенных Штатах за год она увеличивается на 4,0-8,6%.
б) Учитывается только контакт с зараженной кровью при повреждении кожи; возможность контакта со слизистыми и кожей (без ее повреждения) не принимается во внимание.
в) Риск считается одинаковым для всех операций, однако известно, что он зависит от длительности и срочности операции, а также от объема кровопотери.
Очевидно, что эти предположения не способствуют точности вычислений, поэтому подсчитанная вероятность — всего лишь грубая оценка на основании имеющихся данных.
15. Знают ли хирурги о своем профессиональном риске?
16. Есть ли эффективные методы уменьшить риск заражения хирургов инфекциями, передающимися с кровью?
Профилактике заражения HBV, помимо общих мер предосторожности, способствует высокоэффективная вакцина, которая, однако, не используется так часто, как следовало бы. Большинство хирургов в возрасте 45 лет и старше не вакцинированы. Также отработан протокол лечения после контакта. Наиболее прагматичный подход для профилактики передачи HCV и ВИЧ — уменьшить вероятность повреждения кожи и контакта с кожей и слизистыми за счет применения оптимальных методик и мер предосторожнсти.
Наконец, при попадании крови необходимо быстро ее удалить. При загрязнении кистей или рук следует их немедленно обработать. Если это невыполнимо, то область контакта надо смочить раствором повидон-йода, а когда это будет возможно — обработать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Самотравмирование медицинскими инструментами представляет серьезную опасность для здоровья медработников [1–4]. Всемирная организация здравоохранения установила, что 37 % случаев заражения гепатитом В и 4,4 % ВИЧ возникает при травмировании кожных покровов, и медицинские работники входят в группу риска заражения этими гемоконтактными инфекциями [5]. Наиболее часто травма происходит при работе с инъекционными иглами.
В США ежегодно регистрируется свыше 385 000 травм инъекционной иглой среди медработников [5]. Врачи-стоматологи чаще, чем другие медработники, травмируют кожные покровы инструментами из-за использования большего количества острых игл, файлов, боров и фрез для лечения зубов [6, 7]. Среди инструментов наиболее травмоопасным в стоматологии принято считать бор. По данным Pereira и соавт., из 12 986 фактов самотравмирования стоматолога в 5349 случаях документирована травма бором, в 4772 — травма иглой [8]. С учетом того, что в мире стоматологами выполняется в день несколько миллионов инъекций, проблема самотравмирования остается актуальной.
Риски инфицирования
По данным литературы, вероятность заражения вирусом гепатита С и ВИЧ от укола нестерильной иглой составляет 1,8 % [9, 10, 11] и 0,3 % [12]. В многопрофильном учреждении за 12 лет наблюдений выявлено, что от общего числа случаев самотравмирования инструментом (n = 135) в 18 % имелся риск заражения медицинского работника гемоконтактными инфекциями и в трех случаях было проведено профилактическое лечение [13]. Переутомление на рабочем месте является фактором риска, травмы чаще возникают в ночную смену [14]. Травме более подвержены медработники первого года профессиональной деятельности [15].
Профилактика профессионального заражения гемоконтактными инфекциями
В случае, если медработник получил травму при работе с медицинским нестерильным инструментом или в ходе проведения лечебных манипуляций, необходимо провести ряд противоинфекционных мер. В первую очередь проводят обработку раны в соответствии с санитарными рекомендациями [16]. Далее случай регистрируют в журнале учета аварийных ситуаций медучреждения [17], оценивают риски профессионального заражения. Необходима консультация с врачом-инфекционистом, который принимает решение о целесообразности противовирусной терапии на основании анализа аварийного случая.
Стоит отметить, что далеко не все случаи травм в рабочее время регистрируются медицинским персоналом. В большинстве случаев проблема игнорируется и (или) отрицается психологически. Также нехватка времени и неполное понимание риска инфицирования являются основными причинами отказа от регистрации травмы на рабочем месте [13]. Сокрытие факта травмы медработником не редкость и связано с рабочей средой медучреждения [18, 19].
Профилактика самотравмирования нестерильной иглой
Нередко травмирование возникает при надевании колпачка на инъекционную иглу после проведения инъекции. Применение конструкций шприцев с защитой от острия иглы представляет большой интерес [23–25]. Использование одноразовых карпульных шприцев в Стоматологическом университете Великобритании позволило снизить до нуля аварийные случаи самотравмирования при выполнении местной анестезии в полости рта [26]. Доказана удачная эргономика одноразовых шприцев [27], экономическая целесообразность их использования [25].
Рис. 1. Частота травмирования медработников в мире в течение года лечебной практики (по данным Marnejon T., Gemmel D., & Mulhern K. (2016). Patterns of needlestick and sharps injuries among training residents. JAMA internal medicine, м176 (2), 251–252).
Рис. 2. Локализация травмы инъекционными иглами (по данным Marnejon T., Gemmel D., & Mulhern K. (2016). Patterns of needlestick and sharps injuries among training residents. JAMA internal medicine, м176 (2), 251–252).
Заключение
Кузин Андрей Викторович, стоматолог-хирург отделения хирургической стоматологии ФГБУ ЦНИИС и ЧЛХ Минздрава РФ, Россия, Москва
Kuzin A.V., PhD, oral surgeon Federal State Institution Central Research Institute of Dental and Maxillofacial Surgery, Ministry of Health of the Russian Federation, Russia, Moscow
Москва, ул. Тимура Фрунзе 16 с
Injection needle self-injury of a health worker, as an emergency in dental practice
Аннотация. Ежегодно среди медработников возникают случаи травмирования кожных покровов нестерильной иглой. Это создает профессиональный риск заражения гемоконтактными инфекциями. Проведен литературный обзор по распространенности этих случаев, исходу и мерах профилактики. Немаловажной составляющей профилактики заражения гемоконтактными инфекциями служит регистрация каждого случая и последующее наблюдение врачом-инфекционистом.
Annotation. Every year there are several cases of skin injury with a non-sterile needle among medical workers. This creates a professional risk with blood-borne infections. A literature review was perfumed on the prevalence of these cases, their outcomes and preventive measures. The registration of each case and the subsequent observation by the infectious diseases is an important component of blood-borne infections prevention.
Ключевые слова: местное обезболивание; карпульная игла; самотравмирование; аварийная ситуация; гемоконтактные инфекции.
Key words: local anesthesia; dental needle; self-injury; emergency; blood-borne infections.

Ситуации, когда ребенок получает повреждение кожи чужим шприцем, не являются редкостью. Некоторые дети могут уколоться чужой иглой дома (например, если члену семьи регулярно вводят инъекционные лекарства), другие могут найти иглу, оставленную в парке или другом общественном месте. Научите ребенка никогда не прикасаться к игле или шприцу с иглой и рассказывать взрослому, если он их обнаружит.
Какие инфекции могут быть переданы ребенку через укол иглой?
Быстрый переход
Если человек, который ранее использовал эту иглу, страдает гепатитом B, гепатитом C или , есть небольшая вероятность, что ребенок, который уколет себя той же иглой, заразится этим.
Однако сразу следует отметить, что риски заражения этими инфекциями таким способом чрезвычайно малы. Наиболее стойким в окружающей среде возбудителем (из этих трех) является гепатит В, он же требует для заражения минимальное количество заразной крови — именно поэтому всем детям в нашей стране предлагается (и большинству вводится) прививка против гепатита В в первые полгода жизни. Вакцина имеет эффективность близкую к 100% даже при переливании зараженной крови, тем более она защитит при крошечном уколе. Вирусы гепатита С и вирусы иммунодефицита человека являются нестойкими во внешней среде, обычно быстро погибают при высыхании шприца, и если шприц выглядит несвежим — скорее всего инфекция в нем давно погибла.
Также есть небольшая вероятность заразиться столбняком через лежавший на земле шприц. Опять же, если ребенок своевременно прививается, этот риск окончательно сводится к нулю, если же прививки вводились не в полном объеме, следует обсудить тактику с вашим педиатром.
Какие факторы увеличивают риск заражения ребенка?
- Если известно, что человек ранее использовавший эту иглу, заражен гепатитом В, гепатитом С или ВИЧ.
- Если укол иглой был нанесен другим человеком умышленно, с целью навредить.
- Если игла имела широкий диаметр и была введена глубоко в ткани ребенка.
- Если ребенок, который укололся сейчас, ранее был замечен за употреблением инъекционных наркотиков (подростки).
- Если грязная игла была введена непосредственно в вену или артерию.
- Если игла была явно загрязнена свежей кровью.
Как предотвратить гепатит В?
Гепатит B — наиболее вероятная инфекция, которой можно заразиться через укол грязным шприцем. Однако повторимся, общий риск заражения очень невелик. А если вы знаете точно, что человек, который использовал иглу, не болен гепатитом B (прошел тестирование в последние недели), то вам и вовсе не о чем волноваться.
Если вашему ребенку были введены все 3 дозы вакцины против гепатита В, защиту можно считать почти неуязвимой. При сомнениях в качестве вакцинации (например, график прививок был выполнен не полностью или с нарушениями сроков) можно сделать анализ крови на уровень антител к гепатиту В (), и если их уровень выше 10 мМЕ/мл — это окончательно подтвердит, что защита есть.
Если вашему ребенку еще не были сделаны все три дозы вакцины против гепатита В, или анализ крови показывает, что он не защищен, несмотря на то, что он получил все дозы вакцины (так иногда бывает, к сожалению), или мы точно знаем, что эта игла была запачкана кровью больного гепатитом В — ребенку может быть сделана инъекция специфического иммуноглобулина против гепатита В для предотвращения инфекции (готовые антитела доноров). Иммуноглобулин и доза вакцины в таких случаях вводятся одновременно, как можно скорее (в первые сутки оптимально). Врач назначит вашему ребенку еще 1 или 2 дозы вакцины, если необходимо, в течение следующих нескольких месяцев. Чтобы убедиться в том что ребенок не заразился, спустя 6 недель после травмы врач может назначить первый анализ на гепатит В (HBsAg), а через 3–12 месяцев может назначить второй такой анализ.
Как предотвратить гепатит С?
К сожалению, не существует вакцины или лекарств для предотвращения гепатита С. Однако риск того, что ваш ребенок заразится гепатитом С в результате укола грязной иглой, очень низок. Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на гепатит С, обычно сдают суммарные антитела к гепатиту С () дважды, через 6 недель от укола, и через 3–12 месяцев.
Как предотвратить ВИЧ?
Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на ВИЧ. Обычно анализ ИФА на антитела к ВИЧ в такой ситуации сдают дважды, через 6 недель и через 3–12 месяцев.
Может ли врач сразу провести анализы, чтобы определить, инфицирован ли мой ребенок?
Анализы крови, сделанные сразу после травмы, не покажут, инфицирован ли ваш ребенок. Чтобы лабораторные смогли заметить вирус в крови ребенка, нужно чтобы вируса в крови стало достаточно много, либо чтобы организм выработал много антител к этому вирусу — только тогда мы сможем их распознать анализами. Ваш врач может проверить наличие инфекции, выполнив анализы крови примерно через 6 недель, и еще раз через 3 и более месяцев после травмы. Для этих анализов важно вернуться к врачу в эти сроки. Исследовать сам шприц, тем более после того как на него попала кровь вашего ребенка — бесперспективно.
Как предотвратить травмы от укола иглой?
Учите ребенка никогда не прикасаться к иглам и шприцам и всегда рассказывать взрослым, которым он доверяет, если он найдет грязный шприц. Храните лекарства в недоступном для детей месте. Правильно утилизируйте иглы, не выбрасывайте в мусорное ведро открытые иглы — помещайте их сперва в непрокалываемый контейнер.
Мне нужно больше информации по этой проблеме, где я могу ее взять?
Подробнее, с расчетом рисков в процентах, с интересными гиперссылками — в этой статье.
Совсем детально и обстоятельно — в этих материалах CDC.
По профилактике вируса гепатита В: Позиция ВОЗ по гепатиту В, глава Постконтактная профилактика и пассивная иммунизация.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Разбираем популярные заблуждения о ВИЧ-инфекции вместе с кандидатом медицинских наук.

Наш собеседник — кандидат медицинских наук Владислав Веревщиков.
Узнаем, почему при анальном сексе риск заразиться ВИЧ больше, чем при вагинальном, и сколько половых актов достаточно для инфицирования. Выясним, сколько времени игла, брошенная в почтовый ящик, остаётся заразной и можно ли получить ВИЧ-инфекцию после детской драки.
Ответить на эти вопросы мы попросили кандидата медицинских наук, доцента кафедры инфекционных болезней и клинической иммунологии Уральского государственного медицинского университета Владислава Веревщикова. Наша беседа проходит на одной из клинических баз УГМУ, куда в том числе попадают ВИЧ-инфицированные пациенты.
Миф первый: ВИЧ и СПИД — это одно и то же
— Когда впервые возникла аббревиатура СПИД в 80-е годы, это было название болезни. В 1983 году открыли вирус иммунодефицита человека, и сейчас мы называем это заболевание не СПИД, а ВИЧ-инфекция. А СПИД — это терминальная, последняя стадия развития ВИЧ-инфекции, — объясняет Владислав Веревщиков.

Искать ответы на вопросы о ВИЧ мы отправились на кафедру инфекционных болезней в одной из городских больниц.
— ВИЧ-инфекция — это болезнь, все разговоры о том, что вируса не существует, — это всё миф. Сейчас этот вирус выделен, хорошо изучен, известна его структура, его можно рассмотреть в электронном микроскопе. Благодаря тому, что мы знаем структуру вируса, появились антиретровирусные препараты. Если бы мы не знали вирус, не знали, какие антигены и ферменты входят в состав, мы не могли бы лечить.
Миф второй: препараты против ВИЧ убивают
— Наша задача — с помощью препаратов постараться максимально заблокировать цикл развития вируса. Есть несколько групп препаратов, их можно комбинировать. Принимая терапию, люди могут достаточно качественно жить долгое время, но излечения не будет, терминальная стадия неизбежна. Тем не менее человек не умрёт через 5 лет. Препараты достаточно токсичные, имеют много побочных эффектов, они бывают настолько тяжёлыми, что часть препаратов приходится отменить, но все отменять нельзя.

Учёный не отрицает, что препараты от ВИЧ не вылечат, но весомо увеличат продолжительность жизни.
— Если человек не получает вообще никакой терапии, то продолжительность его жизни зависит от того, какой образ жизни он ведёт. В случае, когда он заразился половым путём и не употребляет наркотики, заболевание протекает медленнее по срокам, это может быть 5, 10, 15 лет. Если человек принимает терапию, то эти сроки могут увеличиться: заболел в 20, а дожить может до 60–70. Другое дело, если человек заразился ВИЧ через наркотики и продолжает их употреблять, тогда сроки заболевания могут сократиться до 1–3 лет. При таком варианте лечение будет замедлять процесс, но сильно продолжительность жизни не увеличит.
— То есть, если человек с ВИЧ дожил до пенсии, он в любом случае умрёт от этой инфекции?
— Нет, в 65 лет человек с ВИЧ может погибнуть и от своей возрастной патологии, например, от инфаркта миокарда. У него будет ВИЧ-инфекция, но погибнет он от инфаркта миокарда или от инсульта. Лечение — это единственный способ дожить до таких лет.
— Каким болезням подвержены люди, которые не принимают лечение?
— Для России на первом месте стоит туберкулёз, это основная причина смерти ВИЧ-инфицированных. Причём не только туберкулёз лёгких, а туберкулёз внелёгочной локализации: костей, оболочек головного мозга, те формы, которые лечить очень сложно. Дальше идёт пневмоцистная пневмония, которой у здорового человека быть не может. Возбудитель этой болезни — пневмоциста, она отнесена к грибам. Если у человека ВИЧ, то он начинает себя проявлять: у человека возникает одышка, и он погибает в итоге от дыхательной недостаточности.
И ещё один коварный возбудитель — это токсоплазма — простейшая, которая поражает головной мозг и приводит к острым расстройствам нервной системы. В обычных условиях токсоплазмозом можно заразиться от кошки, но здоровый человек клинически не заболеет, а у человека с ВИЧ заболевание разовьётся, и человек умрёт.
Миф третий: ребёнок заражается от матери ВИЧ-инфекцией во время родов
— Есть такой механизм заражения, который называется вертикальным, при котором заражение чаще всего происходит при родах. Когда женщина рожает естественным путём, то, идя по родовым путям матери, ребёнок контактирует с кровью, может быть, заглатывает околоплодные воды, сам процесс рождения приводит к инфицированию. Чтобы этого не произошло, женщина должна тестироваться на ВИЧ во время беременности, причём это делается дважды, потому что вирус может проявиться уже на каких-то сроках беременности.
Мы рекомендуем лечение беременной во время вынашивания, естественные роды заменяем кесаревым сечением. Сразу после рождения ребёнку даётся химиопрепарат с целью профилактики. И рекомендуем отказаться от грудного вскармливания, потому что в молоке матери тоже есть вирус. Если все эти позиции соблюсти, то риск инфицирования будет сведён к минимальному. Здоровые дети рождаются, и в будущем они ничем не отличаются от своих сверстников.
— Если ребёнок родился здоровым, зачем ему давать эти токсичные препараты?
— Понимаете, когда ребёнок только родился, мы с точностью не знаем, заражён он или нет, это будет известно только к году жизни. До этого возраста у него сохраняются материнские антитела, то есть анализ покажет, что ребёнок якобы заражён, даже если он здоров, а после года уже можем сказать, инфицировался он или нет.
Сколько проживёт инфицированный ребёнок, будет зависеть от приёма препаратов и от его образа жизни. У нас сейчас есть взрослые дети 90-х, которые появились на свет от ВИЧ-инфицированных матерей, они закончили обычную школу, осваивали программу, как и их сверстники, и сейчас живут нормальной жизнью.
Миф четвёртый: заразиться ВИЧ можно в некоторых бытовых контактах
— ВИЧ-инфицированные могут ездить в общественном транспорте, пользоваться бассейном, баней, бытовые контакты к заражению не приводят. Комар при укусе тоже не заразит. Есть инфекции, которые могут передавать кровососущие насекомые, но не ВИЧ. Этот вирус в организме насекомого не выживает. Даже если комар укусил заражённого человека, при следующем укусе вирус здоровому не передастся.

— А заражение возможно, если заражённый ребёнок укусит здорового?

Эксперт отмечает, что бояться заражения ВИЧ при бытовых контактах не стоит.
Миф пятый: для заражения ВИЧ-инфекцией хватит одного полового акта
— Если партнёр не принимает препараты, у него в сперме высокая концентрация вируса, как и у женщины, которая отказывается от терапии, будет высокая концентрация вируса во влагалищных секретах, — тогда может хватить и одного полового акта. Но такие ситуации редки. Когда речь идёт о заражении половым путём, чаще всего это частые половые контакты со сменой партнёров и, конечно, незащищённые. Если половые контакты редки, то здесь уже как повезёт.
— Презерватив на 100% защитит от заражения?
— Есть такая байка у акушеров-гинекологов, что даже от беременности презерватив не всегда защищает. Но, если серьёзно, то никакой другой защиты от ВИЧ при половом контакте всё равно нет.
Хотя на Западе есть попытки в некоторых уязвимых группах риска назначать химиопрепараты тем, кто здоров. Но это надо каждый день, как и заражённому, принимать эти препараты. Не тогда, когда состоялся половой акт, а каждый день, чтобы концентрация в крови поддерживалась постоянная.
— Анальный секс безопаснее вагинального?
— При анальном сексе также можно заразиться ВИЧ-инфекцией, ведь эта болезнь начиналась с мужчин-гомосексуалистов. В прямой кишке есть клетки, которые тропны (быстрее поражаются вирусом). Считается, что гомосексуалисты часто имеют большое количество половых партнёров и при этом пренебрегают средствами защиты. При анальном сексе риск заражения выше, чем при вагинальном сексе. Это касается не только мужчин, имеющих секс с мужчинами.
— А при оральном сексе?
— Заразиться при оральном сексе практически нельзя. Попадая в ЖКТ, вирус не выживает, соляная кислота его разрушает. Заражение произойдёт, если только в полости рта есть язвы, эрозии, если воспалены дёсны, и они быстро травмируются, когда может произойти контакт с кровью. Соляная кислота инактивирует вирус, дальше по ЖКТ он не передаётся, поэтому и нет фекально-орального пути заражения.
Миф шестой: заразиться ВИЧ можно при переливании крови
— Доноров на ВИЧ обязательно тестируют. Много лет в Элисте было инфицирование детей при выполнении медицинских манипуляций, но сейчас подобные случаи исключены. Донор в обязательном порядке тестируется на ВИЧ, и если у него выявят положительные антитела, то он уже никогда не сможет быть донором.
Весь инструментарий одноразовый, а тот, который сделать одноразовым нельзя, стерилизуется. Вообще, вирус в окружающей среде нестоек. Так, легче заразиться гепатитом В, чем ВИЧ. Если выполняются все меры профилактики, которые нужны для гепатита В, то ВИЧ тем более не заразиться. Донорскую кровь на полгода отправляют на карантин, то есть всё это время её в работу не берут. Она лежит замороженная на станции переливания крови, через 6 месяцев донор приходит, снова сдаёт этот анализ, если он отрицательный, то кровь берётся в работу. Если он положительный, то кровь забракуют, её использовать нельзя.
Миф седьмой: ВИЧ можно определить на следующий день после заражения
— Сдавать в тот же день нет никакого смысла. ВИЧ — это не грипп, который может проявиться за несколько часов после заражения, здесь проходит больше времени. Современные методы диагностики направлены на обнаружение антител ВИЧ; самый короткий срок, когда их будет видно — это 2 недели, но чаще всего проходит от 2 месяцев до полугода, у кого-то антитела формируются ещё более продолжительный срок. Средние сроки — 2–3 месяца. Мы рекомендуем сдавать анализ на ВИЧ дважды с интервалом в 6 месяцев. Если через полгода результат отрицательный, то дальше на обследование мы человека не приглашаем.

Определить заражение ВИЧ-инфекцией возможно только через несколько месяцев.
Читайте также:

