Какое очищение крови показано при инфекции в почках
Обновлено: 25.04.2024
Плазмаферез – метод эфферентной терапии, с помощью которого врачи осуществляют воздействие на внутреннюю среду человеческого организма. Он быстро, эффективно очищает кровь от экзогенных и эндогенных токсических веществ. Даная процедура успешно применяется в Юсуповской больнице для лечения целого ряда заболеваний различных систем и органов.
Принцип плазмафереза
Плазмаферез – гравитационный метод экстракорпоральной детоксикации (очищения крови вне организма человека). При центрифугировании на кровь воздействуют центробежные силы. Форменные элементы располагаются слоями вокруг оси вращения. Наиболее плотные клетки (эритроциты) перемещаются на периферию. Ближе к центру располагаются форменные элементы крови, плотность которых меньше (лейкоциты и тромбоциты).
В центре делительной камеры остаётся чистая плазма. Её в случае проведения терапевтического плазмафереза удаляют целиком, со всеми содержащимися в ней физиологическими и токсическими компонентами, и замещают свежезамороженной донорской плазмой или кровезаменителями.
Плазмаферез расценивается как универсальный эфферентный метод, который позволяет воздействовать на токсины любой природы, электрохимического заряда, молекулярной массы. За последние годы широкое распространение получили плазменные мембранные фильтры. Они позволяют отделять жидкую часть крови от форменных элементов.
Плазмаферез используют в качестве самостоятельного метода экстракорпорального очищения крови или в составе детоксикационных мероприятий, если плазма, которая получена путём плазмафереза, подвергается воздействию сорбентов, фильтрации, преципитации (взаимодействия с агентом, в результате которого выпадает осадок). При проведении плазмообмена удаляется определённый объём жидкой части крови. Затем не менее 70% от удалённого объёма замещается свежезамороженной донорской плазмой или 5 % раствором альбумина.
В настоящее время врачи всё шире используют методы селективного плазмафереза. Они основаны на криогепариновой преципитации. Методики селективного плазмафереза позволяют повысить эффективность процедуры и сократить количество необходимых плазмозамещающих сред. Метод криоафереза основан на свойстве белка плазмы фибронектина образовывать полимеры в присутствии гепарина на холоде и выпадать в осадок. С помощью этой методики из организма пациента удаляется от 30% до 50% иммуноглобулинов М, А и G, фибриногена, СЗ-компонента комплемента, перекисно-модифицированных липопротеидов при сохранении до 85-90 %.
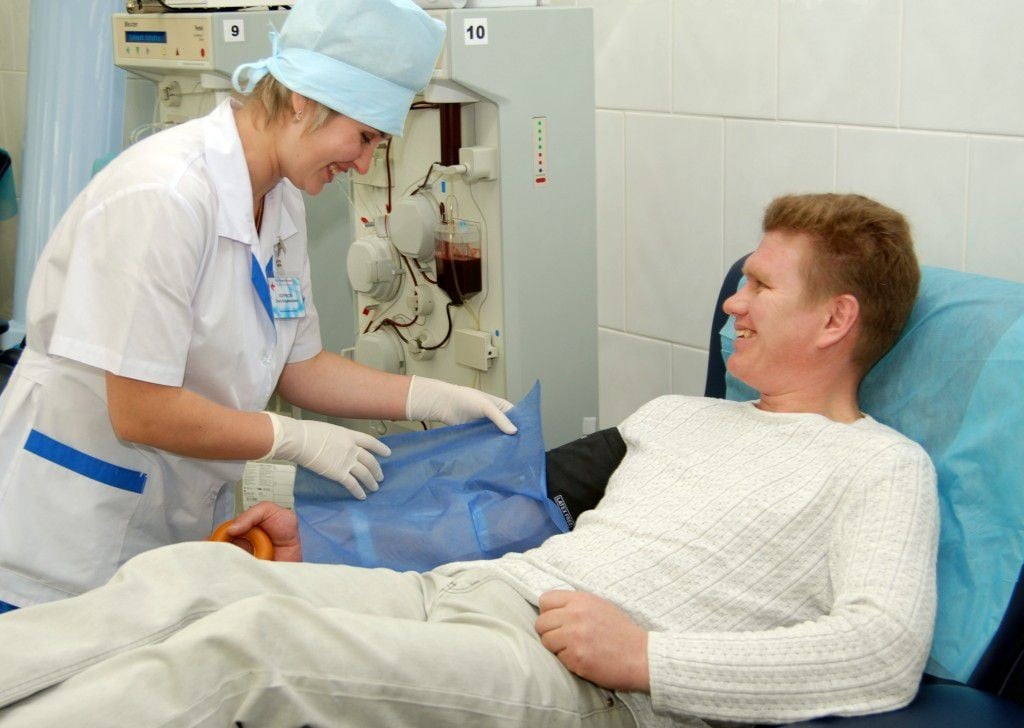
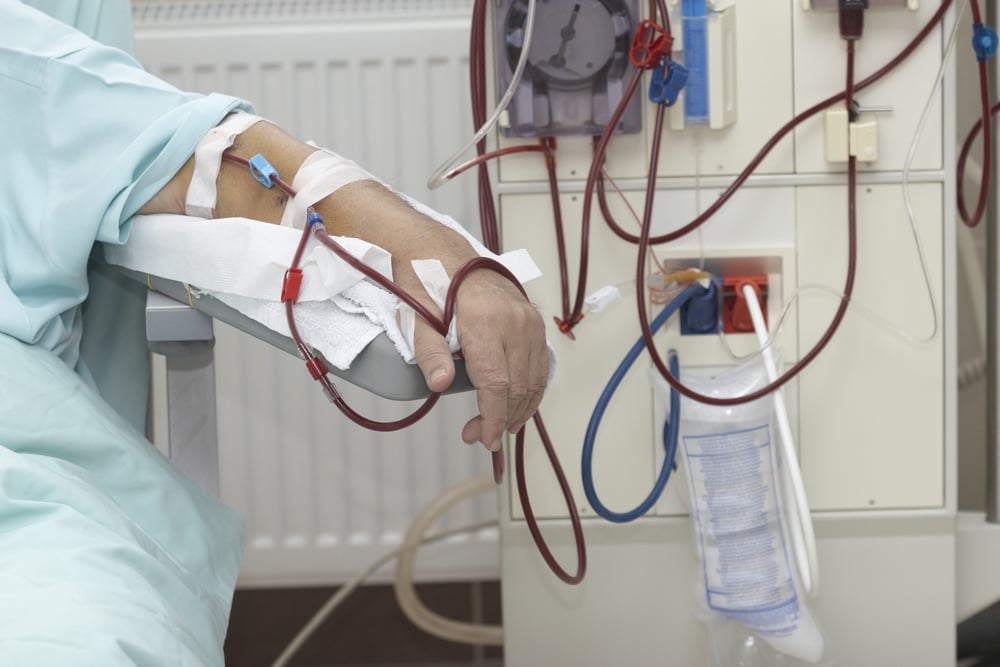
Как проводится плазмаферез?
Методика плазмафереза заключается в центрифугировании крови внутри плазмофильтра, где она разделяется на плазму и эритроцитарную массу. Процесс плазмафереза происходит таким образом:
- сначала пациент размещается в кресле. В одну из его периферических вен вводится стерильный катетер, соединённый с трубкой плазмофильтра;
- на аппарате начинается запуск программы, которая определяет необходимый объем изымаемой жидкости. Происходит автоматический забор крови из вены в аппарат, где кровь разделяется на фракции;
- по окончанию процедуры (время проведения плазмафереза зависит от преследуемой лечебной цели) кровь, плазма которой была замещена на плазмозамещающее вещество или донорскую плазму, возвращается обратно.
Плазмаферез считается самым безопасным способом очистки крови среди других подобных методов. Более того, явным его преимуществом является безболезненность, так как сама манипуляция очистки крови проводится экстракорпорально. За проведением плазмафереза всегда следит врач или медицинская сестра, которые способны вовремя оказать помощь пациенту, если это будет необходимо.
Виды процедуры
Плазмаферез бывает двух видов:
Кроме того, в зависимости от метода, применяемого для получения плазмы, плазмаферез бывает:
- Аппаратным;
- Центрифужным;
- Мембранным;
- Седиментационным;
- Каскадным.
Плазмаферез по своей сути схож со многими другими методами очищения крови от токсических элементов.
После забора крови из венозного русла она по специальной трубке отправляется в аппарат. Затем, в зависимости от вида плазмафереза, возможны различные варианты процедуры:
- В ходе центрифужного плазмафереза отделение плазмы от форменных элементов происходит в специальном устройстве, вращающемся с высокой скоростью. Затем форменные элементы возвращают обратно в кровоток, а плазму удаляют из аппарата и утилизируют;
- При мембранном плазмаферезе отделение плазмы производится с помощью специальной фильтрационной системы. Благодаря использованию одноразовых фильтров, которые удаляют после применения, вероятность заражения вирусными инфекциями (ВИЧ-инфекцией, гепатитом С) сводится к нулю;
- Принцип каскадного плазмафереза не похож на другие вышеописанные методики. При его проведении полученную плазму дополнительно фильтруют. Подобный метод позволяет вывести из организма высокомолекулярные соединения. При достижении высокой степени очистки плазму возвращают обратно.
Показания к проведению
Процедура показана при множестве заболеваний и патологических процессов, которые приводят к образованию и накоплению патологических элементов в крови. Плазмаферез в Юсуповской больнице проводят при наличии у пациентов следующих заболеваний и состояний:
- Сепсиса – для снижения количества бактерий в крови;
- Синдрома длительного сдавливания – для выведения образовавшихся токсических веществ;
- ВИЧ-инфекции;
- Аутоиммунных патологий – для удаления агрессивных аутоантител;
- Атеросклероза;
- Заболеваний печени, сопровождаемых повышенным содержанием печеночных ферментов;
- Отравлений (ядовитых веществ, медикаментов);
- Тяжелых интоксикаций алкоголем, наркомании.
Плазмаферез также назначают лицам, страдающим:
Процедура очищения крови показана лицам, имеющим проблемы с кожей (аллергические высыпания, псориаз), суставами, органом зрения, органами мочевыделительной системы. Сеансы плазмафереза стабилизируют состояние больных рассеянным склерозом, тромбоэмболией, алкоголизмом, наркоманией. Их выполняют при наличии резус-конфликта в период беременности.
Американской академией неврологии установлены следующие показания для выполнения плазмафереза в неврологии:
- Тяжёлая форма синдрома Гийена-Барре;
- Хроническая воспалительная демиелинизирующая полинейропатия;
- Полинейропатия с моноклональной гаммапатией с возможной ролью IGG/LGA;
- Криз или подготовка к операции пациентов, страдающих миастенией гравис;
- Рассеянный склероз.
Плазмаферез успешно используют для лечения около двух сотен заболеваний. Процедура, сочетаемая с медикаментозной терапией, позволяет значительно улучшить состояние пациентов и устранить имеющиеся симптомы заболеваний. Мембранный плазмаферез в Юсуповской больнице успешно применяется для лечения онкологических заболеваний. Высокие результаты процедуры обеспечиваются новейшим оборудованием и большим опытом работы врачей.
Противопоказания к проведению плазмафереза
Как и любая другая процедура, плазмаферез имеет некоторые ограничения: абсолютные и относительные противопоказания. Необходимость её применения определяется лечащим врачом после комплексного обследования пациента. Плазмаферез абсолютно противопоказан при серьезных повреждениях жизненно важных органов (к ним относят головной мозг, сердце, легкие, почки и печень), а также при массивных кровотечениях. В связи с высоким риском развития осложнений, в том числе летального исхода, плазмаферез не делают при наличии у пациента следующих абсолютных противопоказаний:
- Сердечно-сосудистых заболеваний (особенно правых отделов сердечной мышцы);
- Нарушения мозгового кровообращения;
- Артериальной гипертензии (чрезмерно повышенного артериального давления);
- Анемии;
- Высокой свёртываемости крови;
- Слишком густой крови;
- Острых и хронических дисфункций печени;
- Наркологической зависимости и нервно-психических расстройств.
С осторожностью очищение крови назначают при следующих состояниях:
- Склонности к кровотечениям;
- Язвенных поражениях органов пищеварительного тракта;
- Аритмии, пониженном артериальном давлении;
- Недостаточном уровне белка в крови;
- Инфекционных процессах в острой стадии;
- Менструации (женщинам).
Мнение эксперта
Положительные эффекты
Плазмаферез позволяет очистить кровь от вредных веществ:
- Продуктов метаболизма – мочевой кислоты, мочевины, креатинина;
- Медиаторов воспаления;
- Гормонов;
- Антигенов;
- Антител;
- Высокомолекулярных липидов;
- Токсинов.
Процедура позволяет добиться существенных физиологических изменений. Благодаря созданию искусственной гиповолемии активизируются защитные свойства организма. Уменьшаются отеки, в крови снижается концентрация вредных веществ.
Для лечения каких заболеваний используется
Плазмаферез – незаменимый метод детоксикации при отравлениях алкоголем, внешними и внутренними токсинами, ядами. Процедура применяется с целью профилактики инсульта, инфаркта и других сердечно-сосудистых заболеваний. Курс плазмафереза способствует постепенному очищению сосудов от наслоений холестерина, они становятся крепкими и эластичными.
Обеспечивая хорошее кровоснабжение организма, плазмаферез улучшает работу сердца, сосудов, почек. Снижается риск развития осложнений диабета. После процедур быстро заживают трофические язвы. Плазмаферез позволяет преодолеть инсулинорезистентность.
Плазмаферез позволяет быстро стабилизировать состояние пациента, улучшить работу печени при гепатитах В и С. Успех применения медикаментозной терапии при гепатите напрямую зависит от количества вирусных компонентов в организме. Вирус изменяет и деформирует клетки организма, дезориентирует иммунную систему, которая начинает вырабатывать антитела к собственным клеткам. К гепатитам добавляются системные заболевания (сахарный диабет, аутоиммунный тиреоидит). В этом случае терапия гепатита становится опасной, ведь препараты интерферона усиливают аутоиммунную агрессию организма.
Обследование перед процедурой
Чтобы выявить показания и противопоказания к плазмаферезу, исключить вероятные осложнения процедуры, пациенты Юсуповской больницы накануне процедуры проходят комплексное обследование:
- Осмотр терапевтом, который включает в себя измерение артериального давления и оценку других важных показателей работы организма;
- Клинический анализ крови, позволяющий диагностировать острый или хронический воспалительный процесс, другие заболевания;
- Определение уровня глюкозы в крови (позволяет выявить сахарный диабет, а у лиц с подтверждённым диагнозом – контролировать уровень глюкозы в крови);
- Коагулограмму (с целью оценки показателей свёртывающей системы крови, выявления склонности к повышенной кровоточивости или образованию тромбов);
- Анализ крови на реакцию Вассермана (позволяет обнаружить сифилис);
- Определение антигенов к ВИЧ и гепатитам;
- Биохимический анализ крови с определением уровня белковых фракций – позволяет выявить пониженное содержание протеинов в крови, которое является относительным противопоказанием к проведению сеансов плазмафереза.
Для того чтобы оценить работу сердца, с помощью современных аппаратов регистрируют электрокардиограмму. По своему усмотрению врач может назначить другие методы обследования, которые подтверждают необходимость проведения плазмафереза или исключают этот метод внекорпоральной детоксикации для конкретного пациента.
Возможные осложнения
Осложнения могут развиться в случае несоблюдения медперсоналом, который проводит процедуру, должным образом всех предписаний. Плазмаферез может сопровождаться следующими осложнениями:
- Образованием тромбов и гемолизом в аппарате. Тромбообразование можно предупредить применением адекватных доз гепарина;
- Аллергическими реакциями на материалы аппарата для проведения плазмафереза. Ультрасовременная аппаратура Юсуповской больницы исключает данные явления;
- Флебитом – участок вены, который пунктируют для забора крови может воспалиться;
- Эмболией;
- Кровотечениями – возникают при передозировке лекарственных средств, которые уменьшают показатели свертываемости. Вероятность развития кровотечений повышена у лиц, страдающих язвенными заболеваниями органов пищеварения;
- Сепсисом, заражением ВИЧ (вирусом иммунодефицита человека). В Юсуповской больнице плазмаферез проводится только стерильными одноразовыми иглами и инструментами, благодаря чему вероятность инфицирования сведена к нулю, клиника имеет лицензию на осуществление трансфузиологии.
В наше время плазмаферез – наиболее действенный вспомогательный метод, используемый для лечения большинства заболеваний. Вопреки распространенному мнению, данная процедура не обладает общеукрепляющим и омолаживающим эффектом.
Польза плазмафереза в следующем:
Перед проведением плазмафереза в клинике онкологии Юсуповской больнице пациентам назначается комплексное обследование, позволяющее выявить заболевания, при которых проведение данной процедуры противопоказано.
Что делать после плазмафереза?
Плазмаферез является безопасной процедурой, однако после его проведения человек может чувствовать себя несколько вялым и уставшим. Для быстрого восстановления жизненных сил необходимо придерживаться следующих правил:
- плазмаферез может перенестись легко одним человеком, и тяжело другим. Это зависит как от качества проведения процедуры, так и от индивидуальных характеристик самого пациента. Важно даже при плохом самочувствии не впадать в панику, а просто отдохнуть, не перегружая себя в этот день. В случае если в течение нескольких часов после плазмафереза симптомы (головная боль, повышенное АД или температура) не прошли, следует обратиться к врачу. Медицинский персонал Юсуповской больницы позаботится о том, чтобы восстановление пациента после процедуры плазмафереза прошло своевременно и без осложнений;
- не следует в день процедуры перегреваться или загорать на пляже, принимать горячие ванны, ходить в сауну или баню, так как повышенная температура может вызвать расширение сосудов, и, как следствие, головную боль и головокружения;
- несколько часов после процедуры следует избегать горячих блюд и напитков;
- белковая диета после плазмафереза является важным фактором восстановления, так как вместе с плазмой из организма вымываются белки – главные составляющие клеток, поддерживающие деятельность всего организма;
- если пациент после процедуры чувствует себя хорошо, он может спокойно возвращаться к повседневной деятельности.
Плазмаферез обладает прекрасным временным эффектом, способным задержать развитие аутоантител или токсинов, провоцирующих появление множества заболеваний. Улучшение состояния следует ожидать в пределах недели, в зависимости от тяжести изначального заболевания и общего состояния человека.
Диета после плазмафереза
Диета после проведения плазмафереза должна быть богата белковыми продуктами, так как именно продукты с высоким содержание белка, аминокислот и полезных жиров оказывают положительное действие на работу всего организма. Алкоголь после плазмафереза принимать можно лишь спустя неделю и в небольших количествах. Из возможных напитков следует отдать предпочтение красному сухому вину.
Даже в обычной жизни умеренное употребление (до 100 гр. в день) красного вина нормализирует деятельность сердечной мышцы, помогает синтезу жирных кислот, улучшает состояние кровеносных сосудов, а также приводит в порядок соединительные ткани. В остальных случаях плазмаферез и алкоголь сочетать не желательно, особенно не следует пить в чрезмерном количестве. После плазмафереза в свой рацион необходимо ввести следующие продукты, богатые белком:
- мясо: крольчатину, баранину, говядину, курицу (особенно филейную часть);
- яйца;
- бобовые: фасоль, горох, чечевицу, нут и другие;
- ржаной и белый хлеб с отрубями;
- соевую спаржу;
- творог, кефир, ряженку, сыр твердый, простоквашу и другие кисломолочные продукты;
- орехи и семечки: фундук, миндаль, кешью, бразильские и кедровые орехи, тыквенные и подсолнечные семечки, лен и семена чиа;
- сушеные грибы;
- сою и соевые продукты;
- рыбу и морепродукты: треску, тунец, форель, осетра, тилапию, кефаль, сардину, кальмары, анчоусы, мидии, креветки;
- авокадо;
- арахисовое масло.
Плазмаферез является наиболее эффективной и результативной методикой очищения крови, способной на длительный срок откорректировать общее состояние пациента и задержать развитие микроорганизмов, способствующих развитию недугов.
Преимущества проведения процедуры в Юсуповской больнице
Плазмаферез в Юсуповской больнице проводят опытные специалисты, которые в ходе процедуры контролируют появление любых изменений в состоянии пациентов и при необходимости вносят коррективы. Для выполнения плазмафереза в Юсуповской больнице имеется новейшее оборудование, обеспечивающее самое высокое качество её выполнения. Пациенты размещены в комфортабельных, уютных, чистых палатах, оборудование которых соответствует последнему слову техники.

У ребенка младше 2 лет с почечной инфекцией может быть только высокая температура.
Взрослый старше 65 лет с почечной инфекцией может не иметь никаких типичных симптомов. У пожилого человека могут быть проблемы с мышлением, такие как:
- Путаница в голове
- галлюцинации
- беспорядочная речь
Немедленно обратитесь за помощью
Немедленно обратитесь за помощью, если у вас есть симптомы почечной инфекции. Инфекция почек иногда может привести к опасному заболеванию, которое называется сепсис, что может быть опасно для жизни. Симптомы сепсиса включают жар, озноб, учащенное дыхание и частоту сердечных сокращений, сыпь и спутанность сознания.
Инфекция почек, которая становится хронической или продолжительной, может привести к необратимому повреждению почек.
Что вызывает инфекцию почек?
Инфекции почек вызваны бактериями или вирусами.
Ученые считают, что большинство инфекций почек начинаются с инфекции мочевого пузыря, которая перемещается вверх по течению, чтобы заразить одну или обе ваши почки. Чаще всего инфекция вызывается бактериями, которые обычно живут в кишечнике. Мочевыводящие пути имеют несколько способов предотвратить проникновение инфекции вверх по мочевыводящим путям. Например, мочеиспускание чаще всего вымывает бактерии, прежде чем оно достигнет мочевого пузыря. Иногда ваше тело не может бороться с бактериями, и бактерии вызывают ИМП. Если вы не получите медицинской помощи, чтобы остановить инфекцию, бактерии могут заразить ваши почки.
В некоторых случаях ваша кровь может переносить бактерии или вирусы из другой части вашего тела в почки.
Диагностика почечной инфекции (пиелонефрит)
Как медицинские работники диагностируют почечную инфекцию?
Медицинские работники используют Вашу историю болезни, медицинский осмотр и анализы для диагностики почечной инфекции.
Врач спросит, есть ли у вас в анамнезе состояния здоровья, которые повышают вероятность развития почечной инфекции. Во время медицинского осмотра медицинский работник спросит вас о ваших симптомах.
Если вы мужчина, и врач подозревает, что у вас инфекция почки, он или она может провести цифровое ректальное исследование (DRE). Во время DRE медицинский работник просит вас наклониться над столом или лечь на бок, держа колени близко к груди. Надев перчатку, медицинский работник помещает смазанный палец в анус, чтобы проверить, не раздута или увеличенная простата блокирует шейку мочевого пузыря.
Какие тесты используют врачи для диагностики почечной инфекции?
Врачи могут использовать лабораторные или визуальные тесты для диагностики почечной инфекции.
Лабораторные тесты
Анализ мочи. Для анализа мочи вы будете собирать образец мочи в специальный контейнер в кабинете врача или в лаборатории. Медицинский работник осмотрит образец под микроскопом на наличие бактерий и лейкоцитов, которые организм вырабатывает для борьбы с инфекцией. Бактерии также могут быть обнаружены в моче здоровых людей, поэтому почечная инфекция диагностируется на основании симптомов и лабораторного анализа.
Культура мочи. Медицинский работник может посеять мочу, чтобы выяснить, какие бактерии вызывают инфекцию. Медицинский работник может увидеть, как размножаются бактерии, обычно в течение и затем определить оптимальное лечение.
Диагностические тесты
Медицинский работник может использовать диагностические тесты, такие как компьютерная томография (КТ), магнитно-резонансная томография ( УЗИ ) или ультразвук , чтобы помочь диагностировать инфекцию почек. Техник выполняет эти тесты в клинике НТ-Медицина. Техник может провести УЗИ в кабинете врача. Радиолог читает и отчеты об изображениях. Вам не нужна анестезия для этих тестов. Узнайте больше о томографических тестах мочевыводящих путей.
Лечение почечной инфекции (пиелонефрита)
Как медицинские работники лечат почечные инфекции?
Если у вас инфекция почек, медицинский работник назначит антибиотики. Даже до того, как будут получены результаты вашего теста, медицинский работник может назначить антибиотик, который борется с наиболее распространенными типами бактерий. Хотя вы можете чувствовать облегчение от своих симптомов, обязательно принимайте все антибиотики, которые назначает ваш лечащий врач.
Как только результаты лабораторных исследований будут получены, медицинский работник может переключить антибиотик на тот, который лучше лечит тип вашей инфекции. Вы можете принимать эти антибиотики перорально, через вену на руке, называемую внутривенно, или обоими способами.
Если что-то, такое как почечный камень или увеличенная простата, блокирует ваши мочевыводящие пути, врач может решить проблему с помощью операции или другой процедуры.
Как я могу убедиться, что моя почечная инфекция полностью прошла?
Если у вас недавно была инфекция почек, медицинский работник будет часто повторять посев мочи после окончания лечения, чтобы убедиться, что ваша инфекция полностью прошла и не вернулась. Если повторный тест показывает инфекцию, вы можете принять еще один раунд антибиотиков. Если ваша инфекция вернется снова, он или она может назначить антибиотики на более длительный период времени.
Если ваш лечащий врач назначает антибиотики, принимайте все назначенные антибиотики и следуйте советам врача. Даже если вы начинаете чувствовать себя лучше, вы должны закончить полный курс лекарств.
Как я могу предотвратить инфекцию почек?
Многие инфекции почек начинаются с инфекции мочевого пузыря, поэтому профилактика инфекций мочевого пузыря может помочь предотвратить инфекции почек. Ученые все еще пытаются понять, как лучше всего предотвратить инфекции мочевого пузыря, но эти небольшие изменения в ваших повседневных привычках могут помочь:
Пейте много жидкости, особенно воды
Жидкости могут помочь вывести бактерии из мочевыделительной системы. Большинство здоровых людей должны стараться выпивать 200 гр жидкости каждый день. Если вам нужно пить меньше воды из-за других заболеваний, таких как проблемы с мочевым пузырем, почечная недостаточность или сердечные заболевания, спросите у своего врача, сколько жидкости полезно для вас.
Протрите спереди назад после использования туалета
Женщинам следует протирать спереди назад, чтобы бактерии не попали в уретру. Этот шаг наиболее важен после дефекации.
Мочитесь часто и когда возникает позыв
Старайтесь мочиться, по крайней мере, каждые Бактерии, более вероятно, будут расти в мочевом пузыре, когда моча остается в мочевом пузыре слишком долго.
Мочиться после секса
Как женщины, так и мужчины должны мочиться вскоре после секса, чтобы смыть бактерии, которые могли проникнуть в уретру во время секса.


Обычно мужская предстательная железа увеличивается после 40 лет; это известно как доброкачественная .

Варикоцеле является распространенным среди мужчин заболеванием п поражающей около 15 процентов взрос.

Инфекции, вызванные патогенными бактериями в любой части мочевой системы. Выделяют инфекцию верхних .

Как сохранить здоровье мужчин отвечает уролог-андролог, кандидат медицинских наук, врач высшей квали.

Избавить молодого мужчину от болей в паху, которые мучали месяцами, а также исключить риск развития .


В основе данной патологии лежат нарушения физико-химических процессов в мочевыделительной системе, а.

Случайная потеря или утечка мочи, называемая недержанием мочи, является одной из наиболее распростра.

Врач-уролог, андролог Дмитрий Михайлович Фатеев провёл уникальную операцию — протезирование новейшим.

Поскольку некоторые виды рака простаты растут очень медленно, Ваш врач может определить, что он вряд.


Хронический простатит - очень распространенное заболевание мочеполовой системы у мужчин, для которог.

Любой мужчина может заболеть простатитом в любом возрасте. Симптомы простатита, диагностика, лечение.

Хочу поблагодарить Дмитрия Михайловича за проведенную несколько месяцев назад микрохирургическую операцию по удалению двухстороннего варикоцеле.…
Хочу поблагодарить Дмитрия Михайловича за мое выздоровление. Две недели назад доктор Фатеев сделал мне операцию по удалению варикоцеле слева. До…
Медицинская клиника высокого уровня! Отдельная благодарность доктору Фатееву Дмитрию Михайловичу за проведение планового оперативного лечения! Врач…
Большое спасибо Дмитрию Михайловичу за профессионализм, внимательное и доброжелательное отношение, с ним очень приятно и комфортно общаться. У меня…
Хотелось бы выразить благодарность Фатееву Дмитрию Михайловичу за проведенную операцию по удалению варикоцеле методом Мармара. Дмитрия Михайловича до…
Дмитрий Михайлович провёл операцию циркумцизио бесплатно по полису ОМС. Операция прошла практически безболезненно, послеоперационный период протекал…
Добрый день, меня зовут Артём 25 лет, диагностировали варикоцеле левого яичка. Провел в Вашем мед центре операцию и остался очень доволен, все было…
Огромное спасибо врачу-урологу Фатееву Дмитрию Михайловичу за внимательное и чуткое отношение к пациентам. За знание своего дела. Очень грамотно…
Выражаю благодарность и оставляю самый положительный отзыв Дмитрию Михайловичу за проведенную операцию по удалению варикоцеле. Операцию провели по…
Понравилось: Отношение к пациенту, качественная медицинская консультация и помощь. Комментарий: Искренне благодарен Дмитрию Михайловичу за оказанную…
Обратился к Дмитрию по причине того, что секс был продолжительностью не более минуты. Сначала попробовали сделать обрезание. Это было весной.…
Дмитрий Михайлович, выручили, спасибо Вам большое. За консультацию, помогали и направляли в разных вопросах. И за операцию, отдельное спасибо. :)
Большое спасибо Фатееву Дмитрию Михайловичу за проведённую операцию ( циркумцизио) и хорошее отношение к пациенту.
Хороший уролог. Выслушал, осмотрел, направил на необходимые обследования, после которых стало понятно, что проблема не урологическая. Впрочем, это…
Нефростома почки представляет собой дренаж, катетер или стент, который хирурги устанавливают во время оперативного вмешательства для искусственного выведения мочи из организма. Онкологи Юсуповской больницы выполняют нефростомию при злокачественных новообразованиях мочевого пузыря, предстательной железы или влагалища. Нефростома в почке способствует оттоку мочи при повреждениях мочеточника или мочевого пузыря, после удаления коралловидных камней из почек.
Установка нефростомы показана при остром гидронефрозе и постренальной анурии. Нефростома при гидронефрозе улучшает состояние пациента. Дренаж почки часто является единственно возможным способом облегчения состояния пациента, у которого нарушен отток мочи и из-за её скопления существует вероятность гибели тканей почки. Когда установлена нефростома в почке, уход осуществляют медицинские сёстры клиники онкологии.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, ведущие нефрологи. Они индивидуально подходят к лечению пациента. Все сложные случаи заболеваний, требующие дренирования почки, обсуждаются на заседании экспертного совета. Онкологи применяют различные методики установки нефростомы.
Методика дренирования почки
Установка нефростомы контролируется рентгенографией или ультразвуковым наблюдением. Катетер вводят в почечную ткань через брюшную стенку. Его край должен находиться в самой почке. По установленному дренажу моча выводится в специально установленный стерильный контейнер – мочеприёмник, который регулярно меняют.
Нефростомия является предварительным этапом перед операцией на почках. Она позволяет осуществить химиотерапию, а также некоторые специализированные обследования мочевыводящих путей и тканей почек при воспалении тканей и метастазах. Перед проведением процедуры врачи клиники онкологии проводят обследование пациента:
- общие анализы мочи и крови;
- развёрнутый и биохимический анализ крови;
- ультразвуковое исследование почек;
- урографию;
- компьютерную и магнитно-резонансную томографию.
Все исследования врачи Юсуповской больницы выполняют с помощью аппаратуры ведущих мировых производителей. Для лабораторных анализов используют современные методики. Все сложные исследования пациенты могут пройти в клиниках-партнёрах.
Сколько лежат в больнице с нефростомой? Нефростомия не считается особо опасной и сложной процедурой. Подавляющее количество пациентов уезжают из клиники онкологии через несколько часов после проведения операции. При соблюдение несложных рекомендаций они чувствуют себя комфортно, осложнений не возникает. Врачи не рекомендуют после установки нефростомы выполнять физические упражнения, поднимать тяжести, перенапрягаться.
Жизнь пациентов после установки нефростомы
Качество жизни пациентов, которым установили нефростому, меняется. Если перкутанная нефростомия выполнена с обеих сторон, в мочевой пузырь не поступает моча. Она отводится в мочеприёмники и самостоятельное мочеиспускание отсутствует. После устранения причины, по которой выполнена пункционная нефростомия, моча начинает поступать в мочевой пузырь, восстанавливается нормальное мочеиспускание, количество мочи, выделяемой по дренажу, уменьшается или прекращается.
Если нефростома установлена с одной стороны, то из второй, здоровой почки, моча будет поступать в мочевой пузырь. Количество мочи, которая выделяется через уретру, меньше обычного. В некоторых случаях врачи рекомендуют пациенту пережимать нефростому на несколько часов. Это необходимо для тренировки и контроля восстановления естественного мочеиспускания.
После установки нефростомы пациентам рекомендуют воздержаться от купания в течение 48 часов. Затем можно принимать душ, но место, в котором установлена трубка в почке, должно быть сухим. Пациенту следует перекрыть катетер, отсоединить от мочеприёмника, место выхода закрыть полиэтиленовым пакетом и закрепить на коже лейкопластырем. Для того чтобы не извлечь нефростому, необходимо аккуратно вытираться полотенцем, промакивая влагу. После того, как кожа вокруг катетера и нефростомического отверстия заживёт, её можно мыть с мылом и насухо промокать. Если установлена нефростома и свищ мочевого пузыря, не рекомендуется принимать ванну, купаться в бассейне или открытом водоёме, посещать сауну или баню.
Диета при нефростомах должна быть бессолевой. В Юсуповской больнице пациентам предписывают лечебный стол №7. Он обеспечивает благоприятные условия для функционирования почек и облегчает работу органа. Бессолевая диета заметно улучшает процессы мочеотделения и способствует восстановлению структуры почек. Они позволяет поддерживать работу здоровой почки.
Уход за нефростомой
Кожа вокруг нефростомы всегда должна быть сухой, чистой без признаков воспаления. Из нефростомического отверстия не должно быть гнойных выделений. Вокруг нефростомы необходимо накладывать стерильную повязку. В течение двух недель после установки нефростомы стерильную марлевую повязку меняют ежедневно. Поскольку она находится в поясничной области, перевязку выполняют медицинские сёстры. После заживления отверстия повязку можно менять по мере загрязнения и намокания.
Смена нефростомической трубки необходима по той причине, что в моче всегда имеется осадок из слизи, солей, фибрина, который нарушает проходимость катетера. Смену трубки производит врач 1 раз в 2-3 месяца. Процедуру выполняют амбулаторно. Мочеприёмник рекомендуется менять каждые 7 дней. Если мешок повреждён, загрязнён или имеет неприятный запах, его сразу же заменяют новым.
Для того чтобы система с катетером для нефростомии функционировала, мочеприёмник должен находиться ниже уровня почек. Это предотвращает обратный заброс мочи в почки. Если пациенту проводится химиотерапия, с целью защиты здорового человека от воздействия токсических препаратов уход за нефростомой следует выполнять в медицинских перчатках. Если у пациента, которому установлена нефростома, бурлит в животе и выходят сгустки, следует об этом уведомить врача.
Замена нефростомы
Замену нефростомы или повторную нефростомию, онкологи Юсуповской больницы выполняют в случае смещения, выпадения дренажной трубки, её закупорки избыточным количеством солей, которые присутствуют в моче. Полное удаление или замена нефростомы происходит во время требующей осторожности операции. Удалять дренаж из почки можно в том случае, если отсутствует необходимость в его дальнейшем использовании, после восстановления оттока мочи естественным способом.
Для того чтобы проверить, правильно ли функционирует мочевыделительная система, дренажную трубку заполняют специальным раствором. Он позволяет хорошо просмотреть все мочевыделительные органы на рентгенографии. Постоянную нефростому устанавливают тем пациентам, которым ввиду физиологических особенностей организма или поздних стадий злокачественного новообразования противопоказана радикальная операция.
Катетеризация почки
Катетеризация почки – это процедура, во время которой в лоханки или мочеточник врач вводит катетер. Её выполняют с использованием специального прибора – уретроцистоскопа, по которому продвигают мочеточниковый катетер.
Катетеризацию почки выполняют с целью:
- определения проходимости мочеточника и наличия препятствий в нём;
- устранения застоя мочи;
- бужирования;
- проведения ретроградной пиелоуретерографии;
- восстановления оттока мочи при мочеточниковой окклюзии камнем или острой форме пиелонефрита.
Если катетеризация почки производится с диагностической целью, то после получения необходимого биологического материала врач вынимает катетер обратно. При наличии показаний к терапевтическому лечению катетер в почке оставляют на неопределённое время. По нему можно вводить в почку лекарственные препараты.
Обращайтесь в Юсуповскую больницу, если вам необходима нефростома. Стоимость операции можно уточнить по телефону клиники.
Кровь в моче (гематурия) появляется при многих заболеваниях или после травмы. При микрогематурии в моче может быть немного эритроцитов в моче, которые выявляют во время микроскопического исследования. У пациентов с макрогематурий моча приобретает красно-бурый цвет. В Юсуповской больнице для выяснения причины появления крови в моче используют новейшие инструментальные и лабораторные методы исследования
После установления причины гематурии урологи и нефрологи проводят комплексную терапию патологии, которая вызвала появление крови в моче. Тяжёлые случаи заболеваний обсуждаются на заседании Экспертного Совета с участием докторов и кандидатов медицинских наук, врачей высшей категории. Ведущие нефрологи, урологи, терапевты коллегиально вырабатывают тактику ведения пациентов.

Кровь в моче при изолированном мочевом синдроме
Почему моча с кровью? Кровь в моче может быть проявлением изолированного мочевого синдрома. Выделяют выраженную гематурию (более 50 эритроцитов в поле зрения), умеренную (30–50) и незначительную (до 10–15). Сколько держится в крови в моче? По продолжительности гематурия может кратковременной (при прохождении камня), иметь интермиттирующее течение (при болезни Берже – одном из вариантов IgA-нефропатии). При различных вариантах гломерулонефрита, наследственного нефрита, некоторых видах дисплазии почки кровь в моче определяется на протяжении многих месяцев. У пациентов с врождёнными и наследственными заболеваниями почек появляется кровь в моче без боли, а при почечной колике сопровождается выраженным болевым синдромом.
Почечная гематурия делится на клубочковую и канальцевую. Для гломерулярной гематурии типично появление в осадке мочи эритроцитарных цилиндров. Почечную природу появления крови в моче устанавливают с помощью фазово-контрастной микроскопии мочевого осадка. Клубочковая гематурия встречается преимущественно при невоспалительных повреждениях гломерулярных капилляров; точнее, при отсутствии сколько-нибудь выраженной пролиферативной реакции со стороны мезангия. Исключением является лишь IgA-нефропатия, которая долгое время может протекать без каких-либо экстраренальных проявлений. Канальцевая гематурия (кровь в моче) наблюдается при разнообразных заболеваниях врождённого и приобретенного происхождения.
Если у пациента появилась кровь в моче без боли, установить её причину довольно сложно. Врачи во время первичного обследования пациента выясняют, не было ли в прошлом болевого синдрома, расстройств мочеиспускания или подъёмов температуры без катаральных явлений. Устанавливают, когда впервые появилась кровь в моче, возникает гематурия постоянно или эпизодически на фоне какого-либо интеркуррентного заболевания, физической нагрузки или охлаждения.
Обследование начинают со сбора суточной мочи на белок и проведения ортостатической пробы. Это даёт возможность оценить значение физической нагрузки на выраженность гематурии. Берут мазки из зева, устанавливают появление и нарастание титра антистрептококковых антител (АСЛ-О), активацию комплементарной системы.
Пациентам с кровью в моче в Юсуповской больнице проводят ультразвуковое исследование почек. Несмотря на нормальную ультразвуковую характеристику почек при наличии изолированного мочевого синдрома с появлением крови в моче проводят внутривенную урографию. Это исследование позволит исключить дистопию почек, наличие их неподвижности, окончательно решить вопрос об отсутствии патологической подвижности почек. Проводят пробу Зимницкого и пробу с лазиксом. В случае выявления при ультразвуковом исследовании почек тех или иных отклонений, выполняют пробу Реберга и реносцинтиграфию.
Кровь в моче при травме мочеполовых органов
Травма органов мочеполовой системы почти всегда сопровождается появлением крови в моче. Врачи назначают общий анализ мочи, который позволяет выявить микрогематурию. При наличии крови в моче больного госпитализируют и решают вопрос о необходимости выполнения оперативного вмешательства.
При травме мочевого пузыря у пациента нарушается мочеиспускание, появляются частые болезненные позывы на мочеиспускание, при которых выделяется или кровь, или скудная порция мочи. При переполненном мочевом пузыре прямой удар в нижний отдел живота, падение или резкое повышение внутрибрюшинного давления вызывают внутрибрюшинный разрыв мочевого пузыря. Если у пациента имеет место перелом костей таза, обычно возникает внебрюшинный разрыв мочевого пузыря. В этом случае пациенту срочно выполняют операцию. Если причиной появления крови в моче является повреждение слизистой оболочки мочеиспускательного канала, урологи проводят гемостатическую терапию. При наличии показаний выполняют малоинвазивные оперативные вмешательства.
Кровь в моче при мочекаменной болезни
Мочекаменная болезнь – заболевание, развивающееся вследствие нарушения обмена веществ под воздействием различных внутренних и внешних факторов. В почках и других органах мочевыделительной системы образуются камни. При их отхождении появляется кровь в моче.
Течение заболевания отличается разнообразием. Проявляясь у некоторых пациентов однократным приступом почечной колики, у других мочекаменная болезнь приобретает затяжной характер. Для мочекаменной болезни характерны следующие основные симптомы:
- Кровь в моче;
- Боль;
- Нарушение мочеиспускания;
- Отхождение конкрементов и кристаллов мочевых солей.
При прохождении камня по мочеточнику наиболее частым проявлением мочекаменной болезни является приступ почечной колики, вызванной закрытием просвета мочеточника конкрементом и нарушением движения мочи по верхним мочевым путям. Боль острая, приступообразная, локализуется в поясничной области, может отдавать в яичко у мужчин или половые губы у женщин, сопровождаться тошнотой и рвотой. При расположении камня в нижней трети мочеточника пациент отмечает частые позывы на мочеиспускание. Пациенты могут самостоятельно увидеть кровь в моче или микрогематурию определяют во время лабораторного исследования мочи.
Для уточнения диагноза пациентам выполняют общий анализ мочи. Кровь в моче при мочекаменной болезни может сопутствовать почечной колике или появляться после неё. При полном закрытии мочеточника камнем кровь в моче отсутствует, так как при этом нет оттока мочи из блокированной камнем почки. Пациентам выполняют обзорную и экскреторную урографию, показаниям – ретроградную и антеградную пиелоуретерографию. Ультразвуковое исследование органов мочевыделительной системы во время приступа почечной колики может выявить расширение верхних мочевых путей на стороне закупорки мочеточника. В Юсуповской больнице в качестве дополнительного метода инструментального исследования при наличии крови в моче применяют ультразвуковую допплерографию сосудов почек, глубинную радиотермометрию, компьютерную и магнитно-резонансную томографию.

Кровь в моче при раке почки
Злокачественные новообразования почек на начальных этапах опухолевого процесса могут не проявляться никакими симптомами. Признаками рака почки являются следующие симптомы:
- Кровь в моче;
- Боль в области поясницы;
- Определяемое при пальпации образование на стороне поражения.
Все симптомы появляются одновременно при наличии больших новообразований. На более ранних стадиях опухолевого имеют место один или реже два признака (кровь в моче и боль).
Кровь в моче при раке почки может появиться неожиданно, безболезненно при удовлетворительном общем самочувствии. У пациентов возникает микрогематурия или макрогематурия. Причиной тотальной гематурии является повреждение кровеносных сосудов при прорастании опухоли в почечную паренхиму, сдавлении новообразованием внутрипочечных вен. Выделение с мочой червеобразных кровяных сгустков сопровождается почечными коликами. При запущенном раке почки выраженная гематурия может привести к анемии, закрытию мочеточника, тампонаде мочевого пузыря кровяными сгустками и острой задержке мочи.
Боли со стороны поражения относятся к поздним признакам рака почки. Они обусловлены сдавлением нервных окончаний при внутренней инвазии опухоли и растяжении почечной капсулы, носят тупой, ноющий характер. Опухоль пальпируется в основном на третьей или четвертой стадиях рака как плотное, бугристое образование.
Если уролог подозревает, что причиной появления крови в моче является рак почки, он применяет общеклинические, лабораторные, ультразвуковые, рентгенологические и радиоизотопные методы исследования. Обследование у уролога при наличии крови в моче включает сбор анамнеза, общий осмотр, пальпацию и перкуссию (симптом Пастернацкого). По результатам клинического обследования врач назначает лабораторную диагностику крови и мочи (общий и биохимический анализы, цитологическое исследование). При наличии крови в моче, появившейся вследствие рака почки, выявляются следующие изменения лабораторных показателей крови и мочи:
- Анемия (уменьшение количества эритроцитов);
- Повышение скорости оседания эритроцитов;
- Вторичный эритроцитоз;
- Наличие белка и лейкоцитов в моче.
При подозрении на рак почки в Юсуповской больнице проводят комплексное инструментальное обследование пациента с помощью новейшей аппаратуры ведущих мировых производителей:
- Ультразвуковое исследование почек и органов брюшной полости;
- Радионуклидное сканирование;
- Рентгеноконтрастную урографию;
- Ренальную ангиографию;
- Компьютерную томографию почек и магнитно-резонансную томографию.
Если появилась кровь в моче, что делать? Записывайтесь на приём к урологу, позвонив по телефону контакт центра. Врачи Юсуповской больницы устанавливают причину гематурии и проводят лечение заболевания, которое является причиной появления крови в моче с помощью эффективных лекарственных препаратов, обладающих минимальным спектром побочных эффектов. При наличии показаний выполняют оперативные вмешательства.
В каждой тысяче взрослых ежегодно один человек болеет острым пиелонефритом, три из четверых переболевших могут навсегда забыть о болезни, а четвертый болеет всю оставшуюся жизнь, неуклонно стремясь к почечной недостаточности и пересадке почки при двусторонней инфекции.
Когда пиелонефрит нельзя лечить дома?
Всех больных острым пиелонефритом госпитализируют для выявления процесса, мешающего пассажу мочи. Амбулаторно лечат только в случае неосложненного воспаления почки при абсолютной уверенности, что ничего не мешает моче течь по природой заведенному пути.
Абсолютно показано лечение в стационаре:
- при единственной почке или наличии второй нездоровой,
- клинических признаках гнойного воспаления и септической реакции,
- при иммунодефиците и отсутствии реакции на лечение антибиотиками.


Какие лекарства назначают при остром пиелонефрите?
Без антибиотиков при любом по тяжести воспалении почки обойтись невозможно. Правильный подбор лекарства зиждется на выявлении возбудителя инфекции в моче и определении его устойчивости и чувствительности к антибиотикам. В большинстве случаев, начальную терапию начинают без результатов анализов – эмпирически. Когда лаборатория подготовит ответ, то лекарственное лечение будет скорректировано.
Диагностика воспаления почек по анализу мочи
Первый способ подтвердить клиническое подозрение на инфекцию – сделать общий анализ мочи. В моче будет много лейкоцитов, преимущественно нейтрофильных и палочкоядерных, сопровождающих любое воспаление. Не исключено наличие белка и немного эритроцитов, щелочная рН. В общем, воспалительная реакция мочи при сочетании с характерными симптомами заболевания вполне способны подтвердить диагноз, тем не менее, это совершенно неспецифические изменения могут быть при множестве болезней.
При пиелонефрите в мочевом осадке должны быть бактерии - более 10 тысяч в миллилитре. Анализ на микрофлору – бактериологический позволит выявить возбудителя и подобрать прицельную антибактериальную терапию.
При острой инфекции до получения результатов уже должно проводиться лечение лекарствами широкого спектра, подавляющими наиболее распространённых инфекционных агентов. При получении бактериологических результатов терапию скорректируют.
При хроническом процессе лечение должно начинаться только после выявления конкретного виновника проблемы, что позволяет получить лучший результат.
Диагностика пиелонефрита по анализу крови
Диагностика воспаления почек по общему анализу крови по специфичности стремится к нулю. Будет много лейкоцитов, с преимущественной долей нейтрофильных форм, палочкоядерных особенно, ускорение реакции оседания эритроцитов (СОЭ). Это типичное состояние крови при любой инфекции, доказательство того, что в организме идет воспалительный процесс, но для выставления диагноза пиелонефрита этого недостаточно.
Биохимический анализ покажет функциональные возможности парного органа, только если нарушения значительны.
Читайте также:

