Какое сочетание симптомов наиболее характерно для орнитоза
Обновлено: 18.04.2024
Легионеллёз - бактериальная инфекция, проявляющаяся тяжёлой пневмонией, выраженной интоксикацией, а также нарушениями функций ЦНС и почек.
Что провоцирует / Причины Легионеллёза (Болезни легионеров):
Возбудители - грамотрицательные аэробные подвижные бактерии рода Legionella семейства Legionellaceae. В настоящее время известно более 40 видов легионелл; для человека патогенно 22 вида. Наиболее частый возбудитель (более 90%) - L. pneumophila. Выделяют 18 сероваров бактерий; чаще всего заболевания вызывают бактерии 1 серовара. L. pneumophila культивируют на клеточных средах (куриные эмбрионы, морские свинки). Для роста на искусственных питательных средах бактерии нуждаются в цистеине и железе. Факторы патогенности легионелл включают липополисахаридный комплекс (эндотоксин) и сильнодействующий экзотоксин. Возбудитель устойчив во внешней среде: в жидкой среде при температуре 25 °С может сохраняться 112 дней, при 4 °С - 150 сут. Под действием 1% раствора формалина, 70° этилового спирта, 0,002% раствора фенола погибает за 1 мин, в 3% растворе хлорамина - в течение 10 мин. Колонизируя соединительные узлы, резиновые прокладки резервуаров для воды, бактерии интенсивно размножаются в них.
Механизм передачи - аэрозольный, заражение происходит чаще всего при вдыхании водного аэрозоля. Большинство вспышек связано с водными системами охлаждения, технологическими циклами, при функционировании которых образуется мелкодисперсный аэрозоль, содержащий бактерии. Возможен и воздушно-пылевой (почвенный) путь заражения при строительных и земляных работах. Накопившийся в почве, кондиционерах и головках душевых установок возбудитель вдыхается в виде водного или пылевого аэрозоля. В условиях лечебно-профилактических учреждений возможен артифициальный способ заражения, связанный с лечебными процедурами: вихревыми ваннами, терапией ультразвуковыми дезинтеграторами, интубацией и др.
Основные эпидемиологические признаки. Легионеллёз распространён повсеместно; заболеваемость выше в экономически развитых странах. Чаще возникает среди проживающих в гостиницах, медицинских работников и больных гериатрических и психиатрических стационаров. Показана возможность заражения лиц из групп риска при респираторной терапии или алиментарным путём (через питьевую воду). Вспышки среди населения возникают чаще в летне-осенние месяцы.
Случаи заболеваний, связанные с нозокомиальными вспышками, отмечают в течение всего года. Болеют преимущественно лица пожилого возраста, причём мужчины в 2-3 раза чаще, чем женщины. Известны внутрибольничные вспышки легионеллёза. Удельный вес пневмоний, вызванных легионеллами, составляет 0,5-5%, в то время как острое респираторное заболевание легионеллёзной природы (лихорадка Понтиак) возникает у 95% от общего числа лиц, подвергшихся заражению.
Патогенез (что происходит?) во время Легионеллёза (Болезни легионеров):
Основные входные ворота инфекции - различные отделы дыхательной системы, включая лёгочную ткань. Избирательное первичное поражение эпителиальных клеток верхних или более глубоких отделов респираторного тракта и лёгких зависит от инфицирующей дозы, размеров частиц аэрозолей, особенностей внешнего дыхания. Кроме того, возбудитель может проникать в организм человека, находясь внутри клеток различных простейших (амёб и др.), а также при проведении медицинских манипуляций и хирургических вмешательств у иммуносупрессивных лиц. В известной степени характер входных ворот определяет форму и тяжесть инфекционного процесса.
Высвобождение липополисахаридного комплекса (эндотоксина) после гибели бактерий и прогрессирующая эндотоксинемия обусловливают клинические проявления интоксикации вплоть до токсической энцефалопатии и инфекционно-токсического шока. С воздействием токсических факторов связывают возможность угнетения процессов кроветворения в костном мозге, некроза печёночных клеток, эпителия почечных канальцев, что наряду с микроциркуляторными нарушениями в почках ведёт к развитию острой почечной недостаточностью.
Симптомы Легионеллёза (Болезни легионеров):
Инкубационный период. При различных клинических формах заболевания варьирует от 2 до 10 дней, в среднем составляя 4-7 сут.
Течение пневмонии бурное, трудно поддающееся терапии. Заболевание могут осложнить развитие абсцессов, экссудативных плевритов, инфекционно-токсического шока. Часто несмотря на проводимое лечение прогрессирует дыхательная и сердечно-сосудистая недостаточность, требующая перевода больных на ИВЛ.
Поражения сердечно-сосудистой системы проявляются гипотонией, относительной брадикардией, сменяющейся тахикардией. Довольно часто (около 30% случаев) возникают продолжительная диарея с болями в животе и урчанием кишечника, гепатиты с желтухой и изменениями биохимических показателей крови. Возможны нарушения функции почек вплоть до почечной недостаточности, сохраняющейся впоследствии месяцами. При выздоровлении астенический синдром (слабость, головокружение, снижение памяти, раздражительность), рентгенологически определяемые инфильтраты в лёгких и плевральные изменения сохраняются в течение многих недель.
Острый альвеолит. Характерно появление с первых дней болезни сухого кашля на фоне высокой лихорадки и других проявлений интоксикации (головная боль, миалгии и т.д.). В дальнейшем кашель становится влажным с отхождением слизистой или слизисто-гнойной мокроты, нарастает одышка. В лёгких при аускультации с обеих сторон выслушивают обильную диффузную, длительно сохраняющуюся крепитацию. Процесс проходит с пропотеванием в альвеолы эритроцитов, фибрина, отёком альвеолярных перегородок. В некоторых случаях заболевание приобретает затяжное прогрессирующее течение с развитием фиброза.
Острое респираторное заболевание (лихорадка Понтиак). Легионеллёзная инфекция, протекающая без лёгочных поражений. На фоне температуры, быстро повышающейся до -40 °С, появляются озноб, головная боль, диффузные миалгии. Развивается респираторный синдром в виде ринитов, трахеобронхитов и бронхитов; нередко он сочетается с болями в животе и рвотой. Часто выявляют неврологические нарушения: головокружение, бессонницу, расстройства сознания и координации различной степени. Течение болезни благоприятное, длительность основных клинических проявлений составляет в среднем несколько дней; остаточный астеновегетативный синдром сохраняется значительно дольше.
Острое лихорадочное заболевание с экзантемой (лихорадка Форта Брэгг) . Более редкая форма легионеллёза. На фоне умеренных общетоксических и респираторных явлений (чаще в виде бронхита) возникает экзантема крупнопятнистого, кореподобного, скарлатиноподобного или петехиального характера. Элементы сыпи не имеют определённой характерной локализации, после их исчезновения шелушение кожи, как правило, не наблюдают.
В значительно более редких случаях заболевание может протекать в других формах: от субклинической до тяжёлых генерализованных форм с полиорганными поражениями и сепсиса.
Осложнения
Наиболее грозное осложнение - инфекционно-токсический шок, возникающий при легионеллёзной пневмонии. По данным ВОЗ, в этих случаях частота летальных исходов заболевания достигает 20%.
Диагностика Легионеллёза (Болезни легионеров):
Легионеллёзы следует отличать от пневмоний различной этиологии - стафилококковой, пневмококковой, микоплазменной, клебсиеллёзной, вызванной синегнойной палочкой и др., а также от ОРВИ, Ку-лихорадки, орнитоза и других заболеваний с поражением лёгких. Пневмонию легионеллёзной этиологии отличают выраженная интоксикация с развитием токсической энцефалопатии, обширный характер поражения лёгких, склонность к осложнениям (дыхательной и сердечно-сосудистой недостаточности, гепатитам, нарушениям функции почек).
Лабораторная диагностика
В гемограмме выявляют лейкоцитоз со сдвигом формулы влево, значительное повышение СОЭ (более 60 мм/ч).
Выделение возбудителя из крови, мокроты, плевральной жидкости, промывных вод бронхов сложно и на практике применяется редко, хотя бактериологический метод является наиболее точным подтверждением этиологии легионеллёзной инфекции. Бактерии можно выделить посевом исследуемого материала на специальные питательные среды либо после заражения лабораторных животных (морских свинок). Более доступна индикация антиген легионелл в исследуемом материале методами РИФ и И ФА.
В широкой практике распространены методы определения антител в реакциях микроагглютинации и РНИФ. Диагностически значимыми их результатами считают 4-кратное нарастание титров антител в парных сыворотках или диагностический титр 1:128 и выше при однократном исследовании. Иммуноферментный метод позволяет выявлять растворимый антиген легионелл в моче в острый период заболевания (3-10-й день болезни). Метод разработан только для выявления антигенов первой серогруппы L. pneumophila. ПЦР применяют для исследования материала нижней части респираторного тракта в острую фазу заболевания. Специфичность метода 95-99%, чувствительность 80-85%.
Лечение Легионеллёза (Болезни легионеров):
Основа этиотропной терапии легионеллёза - применение макролидов. В частности, эритромицин назначают внутрь в дозе 2-4 г/сут, в тяжёлых случаях вводят внутривенно капельно (эритромицин фосфат по 1 г/сут, максимально до 2-3 г/сут). При отсутствии или малой выраженности клинического эффекта антибиотикотерапию дополняют назначением рифампицина в дозе 0,6-1,2 г/сут. Курс лечения составляет 2-3 нед. Хороший клинический эффект также даёт назначение фторхинолонов (пефлоксацин).
Патогенетическое лечение, направленное на борьбу с интоксикацией, кровотечениями, развитием дыхательной и почечной недостаточности, шоковыми состояниями, проводят по общепринятым правилам. Необходима оксигенотерапия, довольно часто применяют ИВЛ.
Профилактика Легионеллёза (Болезни легионеров):
Эпидемиологический надзор включает контроль за санитарно-гигиеническим состоянием систем кондиционирования и охлаждения воды, душевых установок, аппаратов ИВЛ и др. Особое значение имеют своевременное обнаружение водного резервуара возбудителя и проведение дезинфекции.
Профилактические мероприятия проводят контроль за работой системы кондиционирования, качеством воды, используемой для лечебных и гигиенических процедур, и вентиляционной системой. Профилактические мероприятия направлены на снижение концентрации или элиминацию возбудителя в водных системах. Основные способы дезинфекции - термический (прогрев воды при температуре не ниже 80 °С) и химический (применение хлора). Эти методы или их сочетание применяют в зависимости от типа водного объекта, подлежащего дезинфекции. На промышленных предприятиях, электростанциях, в больницах и гостиницах замкнутые водные системы необходимо чистить и промывать не реже 2 раз в год. При обнаружении в системах легионелл ежеквартально проводят дезинфекционные мероприятия с последующим обязательным бактериологическим исследованием воды. На смену хлорированию и термообработке, часто негативно действующих на эксплуатацию водных систем и приборов, активно внедряют дезинфектанты, не содержащие хлора, ультрафиолетовое облучение или приспособления, обогащающие воду ионами серебра и меди. Средства специфической профилактики легионеллёза не разработаны.
Мероприятия в эпидемическом очаге
Проводят выявление больных среди лиц, находившихся в условиях, сходных с таковыми при заражении легионеллами. Госпитализацию больных проводят только по клиническим показаниям. Диспансерное наблюдение за переболевшими не регламентировано. В связи с тем, что нет достоверных данных о возможности передачи легионелл от человека к человеку, разобщение и экстренную профилактику контактных лиц не проводят. Дезинфекцию в очаге не проводят.
К каким докторам следует обращаться если у Вас Легионеллёз (Болезнь легионеров):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Легионеллёза (Болезни легионеров), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Орнитоз — острая инфекция из группы хламидиозов, протекающее с интоксикацией, поражением лёгких, нервной системы, увеличением печени и селезёнки.
Этиология. Возбудитель — бактерия Chlamydia psittaci.
Эпидемиология • Основные пути заражения — воздушно-пылевой и воздушно-капельный • Возбудитель выявлен у 140 видов домашних и диких птиц, выделяющих его с фекалиями и отделяемым полости носа. В дикой природе основной резервуар — водоплавающие, а среди синантропных птиц — голуби (инфицировано до 50% популяции). Источник инфекции — больные птицы • Передачу возбудителя от человека человеку регистрируют крайне редко • Заболеваемость — 0,04–0,08:100 000.
Патоморфология • Инфильтрация альвеол фагоцитами и лейкоцитами • Образование гранулём • Утолщение бронхиальной стенки • Отложение иммунных комплексов • Диффузное образование милиарных узелков.
Клиническая картина
• Продолжительность инкубационного периода — 8–12 сут. Орнитоз протекает в типичной (пневмонической) и атипичных (менингопневмония, менингит, орнитоз без поражения лёгких) формах.
• Пневмоническая форма. Характерны острое начало, лихорадка, повышение температуры тела до 39 °С, выраженная интоксикация, сильная головная боль, носовые кровотечения, рвота, диарея, светобоязнь. На 2–4-е сутки появляются признаки пневмонии (нижняя доля правого лёгкого поражается в 2 раза чаще, чем левого): сухой кашель с отделением вязкой слизистой (иногда слизисто-гнойной или с прожилками крови) мокроты, колющие боли в грудной клетке. У некоторых больных на 3–4-е сутки возможно появление бледной красновато-коричневой сыпи (пятна Хордера). К концу 1-й недели у 70% больных отмечают увеличение печени, селезёнки и их болезненность при пальпации. Температура тела снижается литически. В периоде ранней реконвалесценции (при отсутствии адекватной терапии) у 15–20% больных наступает рецидив заболевания. При среднетяжёлом и тяжёлом течении полное выздоровление наступает через 2–2,5 мес.
• При атипичных формах менингеальный синдром наблюдают в конце 1-й или начале 2-й недели заболевания, возможно сочетание серозного менингита с пневмонией (менингопневмония). Менингеальные формы регистрируют у 1–2% больных. У 10% пациентов отсутствуют как признаки пневмонии, так и менингеальный синдром: лихорадка, выраженная интоксикация, увеличение печени и селезёнки.
Методы исследования • Серологические методы •• РСК. Диагностический титр — 1:16–1:32 •• РТНГА. Диагностический титр — 1:512 и выше или 4-кратное нарастание титра АТ •• Реакция прямой иммунофлюоресценции •• Сыворотку крови для серологических реакций берут с интервалом в 2–3 нед, а для проведения РИФ — 3–4 нед. Повторный анализ — через 6–8 нед • Лабораторные методы. Общий и биохимический анализы крови — незначительный лейкоцитоз, увеличение СОЭ, повышение содержания печёночных ферментов в сыворотке крови, эозинофилия • Обзорная рентгенография органов грудной клетки — интерстициальная пневмония в виде участков альвеолярной инфильтрации и маленьких узелков затемнения, долевое уплотнение лёгочной ткани (наблюдают редко), лимфаденопатия, иногда экссудативный плеврит.
Дифференциальная диагностика • Инфекционный мононуклеоз • Туберкулёз лёгких • Пневмонии другой этиологии • Туберкулёзный менингит • Брюшной тиф.
Лечение • Этиотропная терапия в течение 14–21 сут •• Препараты выбора ••• Азитромицин 500 мг в первый день, далее по 250 мг/сут или кларитромицин по 500 мг каждые 12 ч ••• Тетрациклин 1–2 г/сут в 4 приёма или доксициклин по 500 мг/сут в течение 14–21 сут •• Альтернативные препараты ••• Эритромицин — 500 мг/сут в течение 14–21 сут ••• Рифампицин — 600–1200 мг/сут в сочетании с эритромицином для лечения эндокардита • Симптоматическая терапия (например, противокашлевые средства).
Осложнения • Тромбофлебиты • ТЭЛА • Менингиты и энцефалиты • Эндокардиты, перикардиты и миокардиты • Почечная недостаточность • Узловатая эритема • Синуситы • Дыхательная недостаточность • Реактивные артриты (редко) • ДВС (редко) • Поражение клапанов сердца (редко) • Тиреоидиты • Панкреатиты.
Течение и прогноз • При адекватном лечении смертность не превышает 1% • Положительную динамику отмечают уже через 24–48 ч после начала антибиотикотерапии • Возможны рецидивы, требующие повторного курса антибиотикотерапии • На рентгенограммах признаки заболевания могут сохраняться до 4 мес.
Синонимы • Болезнь птицеводов • Болезнь любителей птиц • Пситтакоз
МКБ-10 • A70 Инфекция, вызываемая Chlamydia psittaci
Код вставки на сайт
Орнитоз — острая инфекция из группы хламидиозов, протекающее с интоксикацией, поражением лёгких, нервной системы, увеличением печени и селезёнки.
Этиология. Возбудитель — бактерия Chlamydia psittaci.
Эпидемиология • Основные пути заражения — воздушно-пылевой и воздушно-капельный • Возбудитель выявлен у 140 видов домашних и диких птиц, выделяющих его с фекалиями и отделяемым полости носа. В дикой природе основной резервуар — водоплавающие, а среди синантропных птиц — голуби (инфицировано до 50% популяции). Источник инфекции — больные птицы • Передачу возбудителя от человека человеку регистрируют крайне редко • Заболеваемость — 0,04–0,08:100 000.
Патоморфология • Инфильтрация альвеол фагоцитами и лейкоцитами • Образование гранулём • Утолщение бронхиальной стенки • Отложение иммунных комплексов • Диффузное образование милиарных узелков.
Клиническая картина
• Продолжительность инкубационного периода — 8–12 сут. Орнитоз протекает в типичной (пневмонической) и атипичных (менингопневмония, менингит, орнитоз без поражения лёгких) формах.
• Пневмоническая форма. Характерны острое начало, лихорадка, повышение температуры тела до 39 °С, выраженная интоксикация, сильная головная боль, носовые кровотечения, рвота, диарея, светобоязнь. На 2–4-е сутки появляются признаки пневмонии (нижняя доля правого лёгкого поражается в 2 раза чаще, чем левого): сухой кашель с отделением вязкой слизистой (иногда слизисто-гнойной или с прожилками крови) мокроты, колющие боли в грудной клетке. У некоторых больных на 3–4-е сутки возможно появление бледной красновато-коричневой сыпи (пятна Хордера). К концу 1-й недели у 70% больных отмечают увеличение печени, селезёнки и их болезненность при пальпации. Температура тела снижается литически. В периоде ранней реконвалесценции (при отсутствии адекватной терапии) у 15–20% больных наступает рецидив заболевания. При среднетяжёлом и тяжёлом течении полное выздоровление наступает через 2–2,5 мес.
• При атипичных формах менингеальный синдром наблюдают в конце 1-й или начале 2-й недели заболевания, возможно сочетание серозного менингита с пневмонией (менингопневмония). Менингеальные формы регистрируют у 1–2% больных. У 10% пациентов отсутствуют как признаки пневмонии, так и менингеальный синдром: лихорадка, выраженная интоксикация, увеличение печени и селезёнки.
Методы исследования • Серологические методы •• РСК. Диагностический титр — 1:16–1:32 •• РТНГА. Диагностический титр — 1:512 и выше или 4-кратное нарастание титра АТ •• Реакция прямой иммунофлюоресценции •• Сыворотку крови для серологических реакций берут с интервалом в 2–3 нед, а для проведения РИФ — 3–4 нед. Повторный анализ — через 6–8 нед • Лабораторные методы. Общий и биохимический анализы крови — незначительный лейкоцитоз, увеличение СОЭ, повышение содержания печёночных ферментов в сыворотке крови, эозинофилия • Обзорная рентгенография органов грудной клетки — интерстициальная пневмония в виде участков альвеолярной инфильтрации и маленьких узелков затемнения, долевое уплотнение лёгочной ткани (наблюдают редко), лимфаденопатия, иногда экссудативный плеврит.
Дифференциальная диагностика • Инфекционный мононуклеоз • Туберкулёз лёгких • Пневмонии другой этиологии • Туберкулёзный менингит • Брюшной тиф.
Лечение • Этиотропная терапия в течение 14–21 сут •• Препараты выбора ••• Азитромицин 500 мг в первый день, далее по 250 мг/сут или кларитромицин по 500 мг каждые 12 ч ••• Тетрациклин 1–2 г/сут в 4 приёма или доксициклин по 500 мг/сут в течение 14–21 сут •• Альтернативные препараты ••• Эритромицин — 500 мг/сут в течение 14–21 сут ••• Рифампицин — 600–1200 мг/сут в сочетании с эритромицином для лечения эндокардита • Симптоматическая терапия (например, противокашлевые средства).
Осложнения • Тромбофлебиты • ТЭЛА • Менингиты и энцефалиты • Эндокардиты, перикардиты и миокардиты • Почечная недостаточность • Узловатая эритема • Синуситы • Дыхательная недостаточность • Реактивные артриты (редко) • ДВС (редко) • Поражение клапанов сердца (редко) • Тиреоидиты • Панкреатиты.
Течение и прогноз • При адекватном лечении смертность не превышает 1% • Положительную динамику отмечают уже через 24–48 ч после начала антибиотикотерапии • Возможны рецидивы, требующие повторного курса антибиотикотерапии • На рентгенограммах признаки заболевания могут сохраняться до 4 мес.
Синонимы • Болезнь птицеводов • Болезнь любителей птиц • Пситтакоз
Брюшной xe "Тиф:брюшной" тиф (БТ) — острое инфекционное заболевание (генерализованный салмонеллёз), характеризуется язвенным поражением лимфатического аппарата тонкой кишки, бактериемией; проявляется интоксикацией, типичной лихорадкой, розеолёзными высыпаниями на коже, увеличением печени и селезёнки. Заболеваемость: 0,12 на 100 000 населения в 2001 г.
Классификация • По клиническим формам •• Типичная форма (классический клинический вариант) •• Атипичные формы: ••• Cтёртая ••• Cубклиническая ••• C преобладанием поражения отдельных органов и систем (колотиф, менинготиф, пневмотиф и т.д.) • По степени тяжести: •• Лёгкая форма •• Среднетяжёлая форма •• Тяжёлая форма • По течению: •• Неосложнённое •• С осложнениями и рецидивами.
Этиология. Salmonella typhi — аэробная грамотрицательная палочка семейства энтеробактерий.
Эпидемиология • БТ — антропонозное заболевание. Источники инфекции — больные люди и бактерионосители. Наибольшую эпидемиологическую опасность представляют бактерионосители и больные со стёртыми и лёгкими формами заболевания. Хронические бактерионосители — основной резервуар инфекции в природе • Характерна летне-осенняя сезонность • Механизм заражения — фекально-оральный. В возникновении эпидемических вспышек БТ основное значение имеет водный фактор. Контактно-бытовой и пищевой пути передачи обусловливают спорадические случаи заболевания.
Анамнез • Контакт с больным БТ или бактерионосителем за 1 мес до появления первых симптомов заболевания • Пребывание больного в регионе, неблагополучном в эпидемиологическом отношении по БТ.
Клиническая картина
• Периоды течения •• Инкубационный (7–25 сут, в среднем 12–14) •• Начальный (4–7 сут) •• Разгара болезни (1–2 нед) •• Разрешения болезни (до 1 нед) •• Реконвалесценции (2–4 нед).
• Клинические симптомы •• Лихорадка — самый постоянный объективный симптом. Для БТ характерны 3 типа температурных кривых ••• Трапециевидная температурная кривая Вундерлиха — классическая, с последовательной сменой стадий повышения температуры тела, постоянно высоких значений и спада; их продолжительность соответствует начальному периоду болезни, её разгару и разрешению ••• Волнообразная температурная кривая Боткина с последовательным чередованием 3–4-дневных эпизодов фебрильной и субфебрильной температуры тела ••• Температурная кривая Кильдюшевского с короткой (1–2 сут) стадией постоянно высокой температуры и продолжительной (2–2,5 нед) стадией спада; характерна для детей •• Интоксикация (анорексия, головная боль, бессонница) — на высоте возможно развитие делирия, психотических состояний и расстройств сознания (status typhosus) •• Поражение ЖКТ — утолщённый, обложенный серо-коричневым налётом язык с отпечатками зубов на боковых поверхностях (тифозный язык), укорочение перкуторного звука над илеоцекальной зоной (симптом Падалки), болезненность и инфильтрат, опреаеляемые при пальпации этой области (симптом Образцова–Гаусмана), симптомы энтероколита (метеоризм, диарея с испражнениями в виде горохового пюре или запор), колотиф •• Гепатоспленомегалия (определяют пальпаторно с конца первой или начала второй недели) •• Поражение кожи — бледность кожных покровов, розеолёзная сыпь, выступающая над поверхностью кожи (roseola elevata), необильная, дискретная, появляется на 8–12 день болезни, локализуется на коже груди и живота, сохраняется в течение 3–4 сут и исчезает бесследно. В период разрешения возможно появление элементов потницы (crystallina miliaria) и жёлтого окрашивания кожи ладоней и стоп (симптом Филлиповича) •• Поражение ССС — брадикардия и дикротия пульса, умеренная артериальная гипотензия. При развитии осложнений — коллапс, тахикардия •• Поражение ЦНС — менингиты и менингоэнцефалиты серозного и гнойного характера, менинготиф •• Поражение органов дыхания — инфильтративные формы пневмоний, пневмотиф •• Поражение почек — симптомы нефрита или гемолитико-уремического синдрома, нефротиф.
Лабораторные исследования • Выделение возбудителя или обнаружение его Аг •• Бактериологический метод: посев и выделение возбудителя из крови (гемокультура), кала (копрокультура), мочи (уринокультура), жёлчи (билинокультура), костного мозга (миелокультура); положительные результаты выделения возбудителя — абсолютный диагностический признак БТ •• Методы иммунофлюоресцентного анализа для обнаружения Аг возбудителя в биологических жидкостях • Обнаружение АТ к Аг возбудителя в РНГА •• АТ к О-Аг (термостабильный липополисахарид, эндотоксин) выявляют на первой неделе болезни •• АТ к Н-Аг (термолабильный, жгутиковый) регистрируют у реконвалесцентов и привитых, появляются на 6–8 сут заболевания и сохраняются в течение периода реконвалесценции; одновременный положительный результат реакции с О- и Н-Аг при преобладании титров О-агглютининов свидетельствует об активно текущем процессе •• АТ к Vi-Аг (термолабильный, соматический) не имеют диагностического и прогностического значения, реакцию применяют для выявления носителей (положительная реакция — 1:5 и выше) и привитых (Vi-Аг включают в состав вакцин) • ОАК — лейкопения, относительный лимфоцитоз, анэозинофилия; увеличение числа эозинофилов в периферической крови — прогностически благоприятный признак.
Дифференциальную диагностику проводят со всеми заболеваниями с постепенным ростом температуры тела в течение первых 5–7 дней и с высокой температурой тела, сохраняющейся более недели, особенно если не выявляют других причин её возникновения. Правило Вундерлиха: диагноз БТ маловероятен, если в 1-е или 2-е сут отмечают температуру тела 40 °С, а на 4 сут температура тела не достигает 39 °С.
ЛЕЧЕНИЕ
• Обязательная госпитализация.
• Постельный режим до 10-го дня нормальной температуры тела.
• Диета с механическим, термическим и химическим щажением; диета №2, комплекс витаминов.
• Этиотропное лечение — антибиотикотерапия, не предотвращает развитие рецидивов, осложнений и хронического бактерионосительства •• Хлорамфеникол. Схема лечения для взрослых: по 0,5 г 4 р/сут до 4 дня нормальной температуры тела, по 0,5 г 3 р/сут до 8 дня и по 0,5 г 2 р/сут до 12 дня нормальной температуры тела. Схема лечения для детей та же, но исходная доза — 75–80 мг/кг/сут с последующим уменьшением дозировки на 25% и 50% соответственно. Препарат рекомендуют принимать за 1 ч до или через 2 ч после еды, запивать большим количеством воды •• Цефтриаксон 30 мг/кг/сут в/в или в/м в 2 приёма (по 1 г каждые 12 ч) или цефоперазон 60 мг/кг/сут в/в в 2 приёма в течение 14 дней •• Ампициллин 1,5 г внутрь 4 р/сут или амоксициллин по 2 г 3 р/сут до 10 дня нормальной температуры тела (в течение 4–6 нед при носительстве) •• Ко-тримоксазол, ципрофлоксацин, офлоксацин.
• Симптоматическая терапия — купирование интоксикации (инфузионная дезинтоксикационная терапия), улучшение процессов репарации слизистой оболочки кишечника и коррекция обменных расстройств (инфузии иммуноглобулинов и других препаратов крови, витамины).
• Терапия неотложных состояний •• При инфекционно-токсическом шоке — инфузии плазмозамещающих препаратов (например, полиглюкина), ГК в высоких дозах (преднизолон до 30 мг/кг в/в или дексаметазон в течение 48 ч сначала 3 мг/кг в/в, затем 1 мг/кг каждые 6 ч), допамин, натрия гидрокарбонат •• При кишечном кровотечении — строгий постельный режим, холод на живот, голод на 8–10 ч, инфузии препаратов крови, ингибиторы фибринолиза; по возможности — воздержание от хирургического вмешательства •• При перфорации стенки кишки — экстренное хирургическое вмешательство.
Течение и прогноз. Течение БТ — рецидивирующее. Под рецидивами при тифо-паратифозных заболеваниях подразумевают возврат основных симптомов заболевания в периодах разрешения и реконвалесценции на фоне нормальной температуры тела. Рецидивы появляются в первые 1,5–3 нед периода реконвалесценции, а иногда позже — через 2–3 мес нормальной температуры тела, их может быть несколько — от 1 до 9 (чаще — один). Каждый рецидив сопровождается бактериемией, и его клиника не отличается от таковой при основной волне болезни. Принципиальное отличие — короткая продолжительность проявлений (7–10 дней). При своевременном и адекватном лечении БТ и его осложнений прогноз благоприятный.
Профилактика • Выписка реконвалесцентов не ранее 21 дня с момента нормализации температуры тела и получения отрицательных результатов трёхкратного бактериологического исследования кала, мочи и однократного исследования жёлчи (жёлчь исследуют на 10 сут нормальной температуры тела) • Первый забор материала проводят на 5‑е сут нормальной температуры тела, а затем с 5-дневным интервалом • Реконвалесценты подлежат 3-месячному диспансерному наблюдению для выявления возможного рецидива и бактерионосительства • Активную профилактику проводят в регионах с высоким уровнем заболеваемости (25 и более случаев на 100 000 населения) с помощью комбинированных химических вакцин • Детям до 7 лет назначают брюшнотифозный бактериофаг • В очаге БТ проводят дезинфекцию • За контактными лицами устанавливают медицинское наблюдение в течение 25 сут с ежедневной термометрией и обязательным бактериологическим исследованием кала и мочи • Общие мероприятия: жёсткий контроль доброкачественности питьевой воды и деятельности предприятий по производству, переработке и реализации пищевых продуктов.
Особенности БТ у детей • Грудные дети в связи с особенностями питания и относительной изолированностью от потенциальных источников инфекции болеют редко • С возрастом риск заболевания возрастает • Преобладание симптомов поражения ЖКТ — частая рвота, диарея, вплоть до развития кишечного токсикоза • Температурная кривая или неправильного типа, или типа Кильдюшевского • Интоксикация проявляется возбуждением ЦНС (беспокойство, психомоторное возбуждение, судорожные припадки, менингизм) • Осложнения наблюдают редко • Отсутствие характерной брадикардии • Благоприятное течение.
Сокращение. БТ — брюшной тиф
МКБ-10 • A01.0 Брюшной тиф
Орнитоз – инфекционное заболевание, известное также как пситтакоз — вызывается хламидиями и передается человеку от птиц. Пситтакоз у детей проявляется поражением легких и симптомами интоксикации.
Эпидемиология
Инфекция хранится и размножается в организмах домашних и диких птиц. В основном это чайки, голуби, утки, попугаи, воробьи. Заболевание у них протекает в скрытой форме – без проявления симптомов. Есть вероятность эпизоотии среди птиц, а также вероятность трансовиральной передачи потомству инфекции. Возбудитель выделяется у птиц с секретом дыхательных путей, но в основном – с фекалиями. Основными путями передачи инфекции являются воздушно-пылевой и воздушно-капельный.
Дети могут заразиться, контактируя с комнатными и домашними птицами, такими как канарейки, попугаи, снегири, индейки, куры, утки и т. д. В городах угрозу представляют голуби, т. к. их фекалии загрязняют подоконники, карнизы, балконы.
Регистрируются разрозненные случаи среди детей, но есть вероятность эпидемических вспышек, которые бывают в детских коллективах, если в помещении содержат больных зараженных птиц. Восприимчивость к орнитозу высокая, но точная заболеваемость не установлена, поскольку диагностика данной болезни довольно затруднительна.
Иммунитет
С 5 по 7 день после начала заболевания в крови больного ребенка появляются специфические антитела. На 4-6 неделе болезни фиксируют максимальный титр антител. Потом напряженность гуморального иммунитета снижается, он сохраняется около 2—3 лет, после этого срока возможны повторные случаи заболевания орнитозом у детей.
Классификация
Орнитоз бывает двух форм:
К типичным случаям причисляют те, при которых случилось поражение легких. Атипичные формы – стертые, протекают по типу ОРВИ, субклинические (симптомы не проявляются), а также сюда относится орнитозный менингоэнцефалит. Типичный орнитоз может быть легким, среднетяжелым и тяжелым.
Орнитоз может быть (классификация по течению): острый (длится 1-1,5 месяца), затяжной (длится до 3 месяцев), хронический (протекает более 3 месяцев). При остром орнитозе период лихорадки длится 1-2 недели. Изменения в легких находят на протяжении 3-4 недель. После выздоровления могут быть рецидивы и обострения. При хроническом течении бывают частые рецидивы, длительно сохраняющиеся астеновегетативные нарушения, хронические изменения в дыхательных путях и легких с возможным формированием пневмосклероза. В литературе зафиксированы хронические орнитозные гепатиты и артриты.
Что провоцирует / Причины Орнитоза у детей:
Возбудитель орнитоза – хламидия Chlamydia psittaci – проникает в организм ребенка из внешней среды, где она способна сохраняться до 2-3 недель, развивается внутри клеток.

Патогенез (что происходит?) во время Орнитоза у детей:
Инфекция попадает в организм через дыхательные пути. Возбудитель размножается в клетках альвеолярного эпителия, эпителиальных клетках бронхиол, бронхов и трахеи. Как следствие – разрушаются пораженные клетки, из которых высвобождаются хламидии, а также его токсины и продукты клеточного распада. Всё это поступает в кровь, приводя к токсемии, вирусемии и сенсибилизации.
Симптоматически это проявляется симптомами общей интоксикации и поражением легких. Хламидии могут быть занесены в паренхиматозные органы (а также в миокард и ЦНС) с кровью, что приводит к тяжелым случаям орнитоза у детей. У больных с нарушенной реактивностью очищение организма от хламидий часто задерживается. Возбудитель долгое время сохраняется в клетках ретикулоэндотелия, эпителиальных клетках дыхательных путей, макрофагах. При неблагоприятных для микроорганизмов условиях возбудитель может выйти в кровь, что приводит к рецидиву или обострению заболевания.
Патоморфология
Самые большие изменения происходят в легких. Там наблюдаются мелкие, плотные, хорошо очерченные очажки красновато-фиолетового или серого оттенков (иногда они могут сливаться, поражая всю долю).
В очагах содержатся значительное количество геморрагического экссудата, нейтрофилов, спущенных клеток альвеолярного эпителия, макрофагов, скопления лейкоцитов. На плевре могут быть фибринозные наложения, случаются мелкоочаговые кровоизлияния под плевру и в ткань легких.
Такие же изменения могут быть в надпочечниках, миокарде, головном мозге, селезенке и печени. Лимфатические узлы бифуркации трахеи увеличены, полнокровны.
Симптомы Орнитоза у детей:
От 5 дней до 1 месяца длится инкубационный период, в среднем он составляет от одной до двух недель. Болезнь начинается остро, температура тела ребенка повышается до 38—39 °С, в редких случаях до 40 °С. Ребенок жалуется на головные боли, боли в мышцах, озноб. Появляются такие симптомы:
- сухой кашель
- боли в горле (иногда – рвота)
- бессонница
- общая слабость
- инъекция сосудов склер и конъюнктив
- гиперемия слизистых оболочек и ротоглотки.
Повышение температуры может быть с ремиссиями (периодически повторяющееся) или постоянное. На коже в некоторых случаях бывает пятнисто-папулезная или розеолезная аллергическая сыпь. Изменения в легких становятся все большими. Сначала врачи фиксируют явления трахеобронхита, а мелкоочаговая, сегментарная или сливная пневмония преимущественно в нижних отделах легких возникает на 3-5-й, реже – на 7-й день болезни.
При отсутствии бактериальных осложнений изменения в легких часто бывают атипичными, без отчетливых физикальных данных, и не сопровождаются одышкой. Но у большинства больных орнитозом детей после первой недели (реже – после 10-ти дней) процесс в легких прогрессирует, появляется одышка, усиливается кашель с мокротой, возможно поражение инфекцией плевры. Если появились такие изменения, это значит, что к болезни присоединилась бактериальная флора – стафилококк или грамотрицательная флора.
Также при орнитозе врачи отмечают снижение артериального давления, брадикардию, глухость сердечных тонов. У большинства больных наблюдается увеличение печени, в редких случаях – селезенки, есть вероятность жидкого стула. При тяжелых формах орнитоза встречаются явления менингизма, вегетативные расстройства, клиническая картина серозного менингита.
В периферической крови при неосложненном орнитозе отмечаются лейкопения, анэозинофилия с лимфоцитозом; СОЭ умеренно повышена.
С помощью рентгенологического исследования вычисляют воспалительные очаги в прикорневой зоне или центральной части легких, с одной или с двух сторон.
Диагностика Орнитоза у детей:
Орнитоз диагностируют по клинико-эпидемиологическим и лабораторным данным. Если ребенок тесно общался с птицами, которые заболели или умерли, и у него появляется атипичная пневмония с тенденцией к длительному торпидному течению, у него подозревают орнитоз.
В постановке диагноза важны лабораторные исследования. На данный момент чаще всего используют такие методы как ПЦР и ИФА.
Лечение Орнитоза у детей:
Врачи прописывают при орнитозе у детей прием антибиотиков. В большинстве случаев прописывают эритромицин, левомицетин, азитромицин курсом от 5 до 10 дней в дозе, соответствующей возрасту больного. Если есть бактериальные осложнения, применяют цефалоспорины и аминогликозиды.
Тяжелые случаи орнитоза лечатся кортикостероидными гормонами, которые применяются от 5 до 7 дней. Также рекомендовано стимулирующее и симптоматическое лечение.
Прогноз благоприятный. Летальный исход случается крайне редко и исключен при своевременной диагностике и правильном лечении.
Профилактика Орнитоза у детей:
Профилактические меры начинаются с выявления данного заболевания у птиц. Самое большое внимание следует обратить на птиц, которых разводят в домашнем хозяйстве, и на декоративных птиц. В птицеводческих хозяйствах имеют значение карантинные мероприятия, если там есть вспышки орнитоза. За импортируемой птицей должен быть строгий ветеринарный надзор.
У детей воспитывают санитарно-гигиенические навыки, необходимые при уходе за декоративными птицами, к примеру, за попугаями. Больной орнитозом ребенок должен быть полностью изолирован, пока врачи не зафиксируют полное выздоровление. Мокроту и выделения больного дезинфицируют 5% раствором лизола или хлорамина в течение 3 часов или кипятят в 2% растворе натрия гидрокарбоната в течение 30 минут. Специфическая профилактика не разработана.
К каким докторам следует обращаться если у Вас Орнитоз у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Орнитоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Орнитоз — инфекционное заболевание, которым можно заразиться от птиц, чаще всего — от домашних попугаев или городских голубей. Человеку орнитоз грозит поражением дыхательной системы и проявляется общими признаками простуды: кашлем, повышением температуры тела, ломотой в мышцах и суставах.
Общие сведения
Орнитоз — это инфекционное заболевание дыхательной системы, передающееся птицами. Также для его описания используются названия: пситтакоз, попугайная лихорадка, респираторный хламидиоз.
Заболевание встречается сравнительно редко. Согласно данным медицинской статистики, в США фиксируют порядка 10 случаев орнитоза ежегодно. Большинство случаев вызвано контактом с больными домашними птицами — кореллами, ара и другими попугаями.
Возбудителем орнитоза является специфическая бактерия Chlamydia psittaci. Ее носителями могут быть свыше 150 видов различных декоративных, сельскохозяйственных и диких птиц, в том числе: попугаи, канарейки, утки, курицы, индюшки, вороны и голуби.
Также существуют и другие виды хламидий, вызывающие поражения легких (C. pneumoniae) и других органов и систем у человека (C. trachomatis), например — мочеполовой системы, суставов, глаз и т.д.
Причины орнитоза
Ведущая причина заражения человека — контакт с больной птицей. При этом хламидия может проникать в человеческий организм несколькими способами. Один из самых частых — вдыхание частиц пыли, содержащей мочу или кал птицы, зараженные бактерией. Например при уборке в клетке или продолжительном пребывании в голубятне (рис. 1).
В редких случаях заразиться можно и от другого больного человека при тесном контакте, вдохнув хламидии, которые выделяются при кашле или чихании.
Несмотря на то, что вероятным путем заражения орнитозом также является употребление в пищу мяса или яиц больных птиц, доказательств такого пути распространения заболевания нет.
Кто в группе риска?
Основную группу риска формируют люди, которые напрямую взаимодействуют с птицами:
- сотрудники ветеринарных клиник, зоомагазинов и зоопарков,
- работники птицефабрик,
- заводчики,
- люди, занимающиеся разведением сельскохозяйственных птиц в домашних условиях,
- владельцы попугаев и других декоративных птиц, живущих в клетках.
В другую группу риска входят лица, имеющие ослабленный иммунитет, что повышает восприимчивость к хламидиям. Снижение защитных сил организма может быть обусловлено: ВИЧ-инфекцией и СПИДом, злокачественными опухолями и их лечением (химиотерапия, лучевая терапия), длительным приемом глюкокортикостероидов (например — при лечении аутоиммунных заболеваний, таких как ревматоидный артрит), а также плохо поддающимися лечению хроническими заболеваниями (тяжелая сердечная недостаточность, хронический панкреатит).
Симптомы орнитоза
У большинства людей симптомы проявляются в течение 5–14 дней после контакта с больной птицей. В то же время признаки орнитоза могут возникнуть быстрее, спустя всего 2-3 дня после проникновения хламидий в организм, или позднее — в течение 19 суток.
Наиболее типичные проявления попугайной лихорадки:
Диагностика
Вопросами диагностики и лечения орнитоза у человека занимается врач-инфекционист, при необходимости — вместе с терапевтом или пульмонологом. Одним из ключевых моментов при обследовании больного является опрос и выявление предшествующего контакта с птицами, а также его жалобы и объективные изменения в состоянии здоровья. Окончательный диагноз устанавливается при получении результатов лабораторных и инструментальных тестов, исключающих другие инфекции, например — сальмонеллез, паратиф и др.
Лабораторное подтверждение заболевания производиться при помощи микроскопического и бактериологического анализа мокроты, а также специфических тестов:
- реакции иммунофлюоресценции (РИФ),
- иммуноферментного анализа (ИФА),
- полимеразной цепной реакции (ПЦР) и т.д.
Поражение легких (пневмония) при орнитозе выявляется при помощи рентгенографии органов грудной клетки, которое при необходимости дополняется компьютерной томографией (КТ).
Лечение орнитоза
В основе лечения лежит антибактериальная терапия — антибиотики из группы тетрациклинов, макролидов, фторхинолонов. Длительность их применения, как правило, составляет от 10 до 14 дней после нормализации температуры тела. После получения результатов лабораторного исследования мокроты используемые антибиотики могут меняться в соответствии с чувствительностью хламидий к ним. При затяжном, хроническом течении возможно проведение 2-3 курсов антибактериального лечения с интервалом порядка 7 дней.
Для борьбы с отдельными симптомами и проявлениями орнитоза возможно назначение жаропонижающих препаратов, муколитиков и противокашлевых средств, а также внутривенная капельная терапия плазмозаменителями. При наличии сопутствующих нарушений работы иммунной системы под контролем врача-иммунолога возможно использование иммуномодуляторов и иммуностимуляторов.
Прогноз
Как правило, при своевременном и правильном лечении наступает полное выздоровление.
В редких случаях заболевание может вызвать воспаление различных внутренних органов: мозга и его оболочек (энцефалит и менингит), печени (гепатит) и внутренней оболочки сердца (эндокардит). Также возможно развитие синдрома острой дыхательной и/или сердечной недостаточности.
Смертельные осложнения возникают с частотой менее 1:100 случаев, то есть меньше, чем у 1% заболевших. Основные причины — острая дыхательная и сердечная недостаточность, обусловленные поражением легких и сердца соответственно.
Профилактика
Профилактика орнитоза направлена на предотвращение передачи хламидий от птиц человеку. Она включает в себя следующие рекомендации:
Орнитоз у попугаев
Если вы держите попугая, следует тщательно следить за его здоровьем. Орнитоз у птиц легко распознать, у больных попугаев страдают глаза и носовые пазухи, может развиться паралич лап (рис. 2).

Рисунок 2. Орнитоз у попугаев. Источник: МедПортал
Больное животное нужно изолировать от других птиц и как можно быстрее обратиться к ветеринару. Орнитоз у попугаев, как и у людей, лечат антибиотиками (рис. 3). Снизить риск развития у попугаев орнитоза можно, вовремя меняя воду и регулярно вычищая клетки. Новых птиц перед подселением к другим питомцам следует некоторое время держать в карантине.
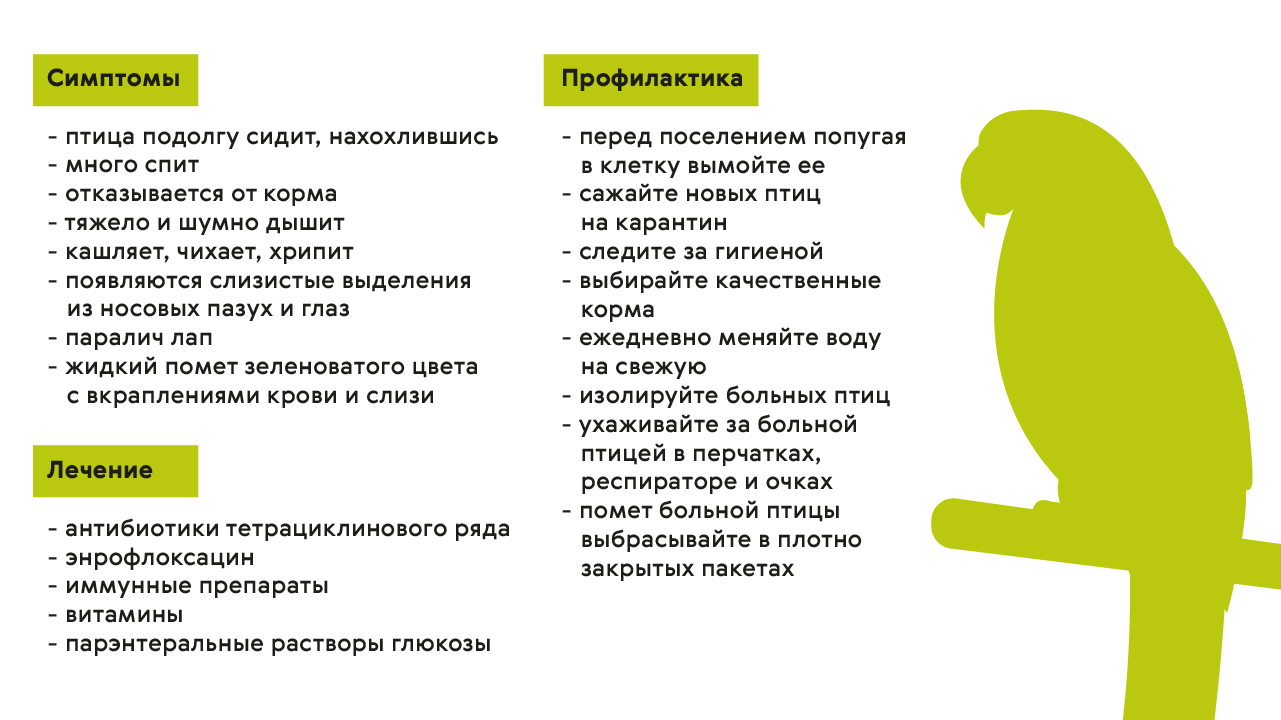
Рисунок 3. Лечение и профилактика орнитоза у попугаев. Источник: МедПортал
Заключение
Несмотря на то, что орнитоз встречается не так часто, как другие инфекционные заболевания дыхательной системы, о нем стоит помнить при любом контакте с незнакомыми птицами — как дикими и сельскохозяйственными, так и декоративными. У них могут отсутствовать какие-либо признаки заболевания, поэтому никогда нельзя забывать о мерах предосторожности.
Важным аспектом являются и симптомы орнитоза, которые часто напоминают обычную простуду. Поэтому при повышении температуры тела и других потенциальных признаках заболевания, которые возникают спустя 1-2 недели после контакта с птицами, стоит обратиться за консультацией к специалисту и пройти дополнительное обследование.
Читайте также:

