Какой организм не имеет клеточной стенки кишечная палочка
Обновлено: 19.04.2024
Не секрет, что на нашем теле и слизистых обитает множество микроорганизмов, грибков и вирусов. По примерным подсчетам, их общее число даже превышает общее количество всех клеток нашего тела и составляет порядка 1014-15. В кишечнике человека, например, количество бактерий измеряется килограммами и по примерным оценкам составляет около 1–3 кг [1].
Такое взаимовыгодное сожительство биологи называют симбиозом. Пока мы здоровы, а наша иммунная система функционирует без перебоев, эти микроорганизмы не причиняют неудобств, а многие из них выполняют полезные функции. Однако стрессовые факторы, болезни, прием лекарств и многие другие обстоятельства превращают наших добрых соседей во врагов, которые могут стать причиной инфекций: острых и хронических [1,2].
Одним из таких типичных представителей условно-патогенной флоры является кишечная палочка, E. coli, которая может вызвать расстройства кишечника и инфекции мочеполового тракта [3,4]. О ней мы и поговорим сегодня.
Что такое E.coli
Кишечная палочка является обычным представителем нормальной флоры толстого кишечника. Она может жить как в условиях отсутствия кислорода, так при его наличии. Специалисты называют такие бактерии облигатными анаэробами. Благодаря этому качеству кишечная палочка может выживать в окружающей среде и становиться источником заражения.
Наиболее многочисленными представителями кишечной микрофлоры являются строгие анаэробы, для которых кислород смертельно ядовит. Они составляют около 80–90% от всего количества микроорганизмов. К ним относятся представители пропионобактерий, эубактерий, анаэробных лактобактерий, вейлонелл, несколько видов кокков, бактероидов, кампилобактер, псевдомонад и др.
10–20% микробиоты толстого кишечника составляют кишечные палочки, клостридии, стафилококки, цитробактер, коринебактерии, вирусы, бактериофагов, грибки рода Кандида и Аспергиллов, одноклеточные простейшие, а также многие другие виды микроорганизмов [1].
Какие полезные функции выполняют эшерихии?
- пищеварение: разлагает хитин, целлюлозу, клетчатку, низкомолекулярные остатки жирных кислот;
- поддержание местного иммунитета, защита кишечника от патогенных бактерий;
- стимуляция перистальтики, продвижения кишечного содержимого, формирование каловых масс;
- участие в обмене компонентов желчи и других биологически активных веществ (таурина, глицина, эстрогенов, холестерина, глутатиона и др.) и их обратном всасывании;
- активация пристеночного пищеварения;
- стимуляция местного иммунитета;
- активация или торможение всасывания железа, витаминов группы Д;
- синтез витаминов группы В и К;
- детоксикация различных соединений и др. [1,2]
Почему кишечные палочки становятся возбудителями заболеваний?
Поскольку все представители нормальной микрофлоры обитают в просвете кишечника или в пристеночном пространстве, они активно контактируют между собой. В норме они не проникают внутрь клеточной оболочки слизистой кишечника.
При таком тесном контакте нельзя исключить обмен участками ДНК между бактериями. Это обычный способ взаимодействия, благодаря которому микробы могут быстро приспосабливаться к меняющимся условиям окружающей среды. До тех пор, пока кишечные палочки не приобретают генетические элементы, кодирующие факторы заразности и токсичности, они остаются нашими добрыми соседями.
Симптомы
Перечислим признаки наиболее частых заболеваний, которые могут быть вызваны патогенными штаммами Escherichia coli.
Диарея путешественников
Причиной расстройства кишечника являются штаммы E. coli O157:H7. Заражение происходит через немытые овощи, фрукты, полусырое мясо, непастеризованное молоко, из-за глотка воды из подозрительного источника. В отличие от других возбудителей инфекции, кишечная палочка может вызвать заболевание, даже если концентрация микробов была незначительной.
Как проявляется диарея путешественников:
- болезнь начинается через три-четыре дня после контакта с бактериями (или после приезда в другую страну);
- диарея: от легкой и водянистой до тяжелой и кровавой;
- спазмы в животе, боль или болезненность при пальпации;
- тошнота и рвота.
Здоровые взрослые обычно выздоравливают от заражения кишечной палочкой O157:H7 самостоятельно в течение недели. Маленькие дети и пожилые люди, а также люди с хроническими болезнями органов пищеварения переносят болезнь тяжелее и могут подвергнуться риску развития опасной для жизни формы почечной недостаточности. Если состояние ухудшается, обезвоживание достигает высокой степени, повышается температура, выделения приобретают кровавый оттенок — необходимо обратиться к врачу [5].
Инфекции мочевыводящих путей
Несмотря на близость к прямой кишке и потенциальный риск заражения, слизистые мочевыводящих путей защищены от проникновения микробов из кишечника благодаря местным факторам защиты, нисходящему току мочи и слабокислой среде, которая токсична для большинства представителей кишечной микрофлоры.
Но существуют штаммы Escherichia coli, которые приспособились к этим условиям и научились выживать и размножаться в непривычной среде. В этом им помогают шипики и жгутики, набор ферментов и токсинов, которые облегчают прикрепление к слизистым оболочкам, проникновение внутрь клеток и создание вокруг колоний специфического защитного окружения. До 75% всех уретритов и циститов бывают вызваны уропатогенными подвидами кишечных палочек.
- расстройством мочеиспускания: оно становится частым, болезненным, ощущается жжение, резь при выделении мочи;
- моча приобретает мутноватый цвет, меняется ее запах;
- число походов в туалет увеличивается, моча выделяется малыми порциями, возможно ночное мочеиспускание.
Реже встречается повышение температуры, недержание мочи или чувство неполного опорожнения, а также появление крови в моче [3].
Лечение инфекций, вызванных кишечной палочкой
Терапию инфекционных заболеваний должен проводить специалист. С этими симптомами можно обратиться к терапевту, инфекционисту, гастроэнтерологу, урологу. Лечением, которое направлено на причину болезни, является назначение антибиотиков и антибактериальных препаратов. Эти средства нельзя принимать самостоятельно без назначения специалиста.
Для уменьшения симптомов заболеваний могут также назначать:
- растворы для восполнения потери жидкости при сильной диарее и рвоте;
- диету с ограничением сложных для переваривания продуктов;
- спазмолитики при сильных болях в животе;
- безрецептурные препараты для облегчения боли и спазма при циститах и уретритах [3,5].
В каких случаях специалисты могут назначать растительные безрецептурные препараты для уменьшения боли и спазма? Например, в комплексе с антибактериальной терапией. Одним из средств, которые облегчают состояние при цистите*, является паста Фитолизин®, в ее состав входят сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. Пасту для приготовления суспензии нужно просто растворить в теплой подслащенной воде — и средство готово к применению. По инструкции одну чайную ложку пасты разводят в половине стакана теплой сладкой воды, принимают 3-4 раза в день после еды,. Период лечения может составить от 2 недель до 1.5 месяцев. Легкость в приготовлении позволяет проводить лечение в любых условиях: дома, на работе, в командировке, в отпуске [6].
Конечно, если причиной дискомфорта стал цистит или уретрит, то самолечение недопустимо. Полноценное лечение должен назначить специалист после обследования и осмотра пациента.
Профилактика инфекций, вызванных E.coli
К сожалению, никакая вакцина или профилактическое средство не могут защитить вас от болезни, вызванной кишечной палочкой, хотя исследователи изучают потенциальные возможности для их разработки.
Чтобы снизить вероятность заражения кишечной палочкой, соблюдайте следующие меры:
- Не пейте воду из подозрительных источников.
- Не глотайте воду в бассейне.
- Мойте фрукты и овощи перед тем, как их съесть.
- Не употребляйте непрожаренное мясо в пищу.
- Пейте пастеризованные напитки.
- Тщательно мойте посуду, разделочные доски, столешницы, если они соприкасаются с сырым мясом, грязными овощами или зеленью.
- Мойте руки после посещения туалета, контакта с животными или прикосновения к предметам, которые могут быть загрязнены, и следите за тем, чтобы дети обязательно выполняли эти правила [5].
Для профилактики инфекций нижних мочевыводящих путей, вызванных кишечной палочкой, есть свои методы профилактики:
- Пейте больше воды — не менее 1,5л в сутки.
- Подмывайтесь и мочитесь до и после полового контакта.
- Женщинам нужно подмываться спереди назад, чтобы микрофлора из области заднего прохода не попадала в уретру.
- Носите белье из натуральных тканей и меняйте его при малейшем загрязнении.
Специфическим методом профилактики цистита, вызванного эшерихиями, можно считать длительный курсовый прием лизатов уропатогенных штаммов E.coli. Также существуют хирургические методы лечения, которые уменьшают частоту рецидивов хронического цистита [3].
Строение клетки бактерий. Структура
Жёсткая бактериальная клеточная стенка придаёт микроорганизмам определённую форму, а также служит механическим барьером, предохраняющим клетку от воздействия факторов окружающей среды. Клеточная стенка грамположительных бактерий состоит из толстого слоя пептидогликана и клеточной мембраны, в то время как у грамотрицательных микроорганизмов — из трёх слоев: внутренней, внешней мембраны и тонкого слоя пептидогликана.
Клеточная стенка микобактерий также содержит большое количество липидных веществ, некоторые из которых обладают иммунореактивностью.
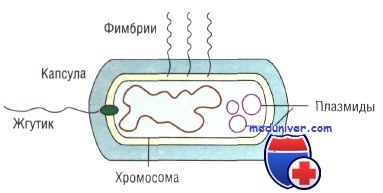
По форме бактерии подразделяют на кокки (округлой формы), бациллы (палочковидной формы) и коккобациллы (промежуточная форма). Кроме того, различают изогнутые и спиралевидные бактерии. Наиболее важные структурные компоненты бактериальной клетки:
• капсула — слизистое аморфное образование, состоящее из полисахаридов и защищающее клетку от фагоцитоза и высыхания;
• липополисахариды — мощные стимуляторы выброса цитокинов, защищающие грамотрицательные бактерии от цитолитических компонентов комплемента;
• фимбрии (пили) — тонкие нитевидные белковые органеллы, участвующие в адгезии (прикрепление к клеткам организма хозяина) и расселении микроорганизмов (факторы колонизации). Например, фимбрии (Р-фимбрии) уропатогенных штаммов Escherichia coli избирательно связываются с маннозными рецепторами эпителия мочеточников.
Антигены фимбрии часто обладают иммуногенностью, индивидуальной для каждого штамма (например, Neisseria gonorrhoeae), чем можно объяснить возникновение рецидивирующих инфекций;
• жгутики — органы движения бактерий, позволяющие микроорганизмам передвигаться в поисках источников питания и проникать через слизистые оболочки организма хозяина. Жгутики (один или несколько) могут располагаться на полюсах (полярное расположение) или по всей поверхности (перитрихи) бактериальной клетки. У некоторых видов (например, у определённых штаммов Treponema) жгутики закреплены внутри клеточной стенки;
• слизь — полисахаридная субстанция, секретируемая некоторыми бактериями и предохраняющая их от воздействия антибиотиков и иммунной системы хозяина;
• споры — метаболически неактивные формы бактерий, образующиеся в неблагоприятных условиях и позволяющие микроорганизмам долгое время выдерживать воздействие механических, температурных и химических факторов окружающей среды (до наступления благоприятных условий).
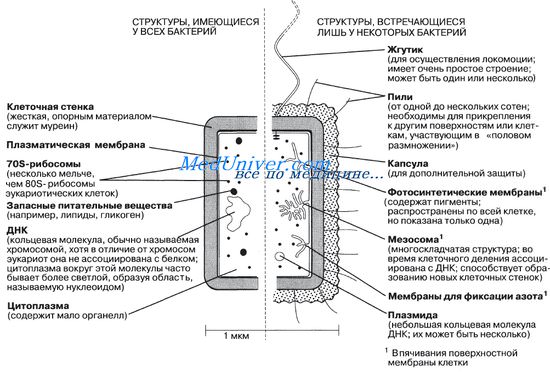
Бактерий относят к прокариотам, так как они не имеют ядра и содержат только одну хромосому. Процессы спирализации и суперспирализации ДНК микроорганизмов катализирует ДНК-гираза, что позволяет хранить большой объём хромосомного материала.
Рибосомы микроорганизмов отличаются от рибосом эукариотов, что делает их мишенями для антибактериальных препаратов. Более того, бактерии имеют дополнительную ДНК, содержащуюся в плазмидах. Кроме того, в них часто заключена генетическая информация о факторах патогенности.
Видео строение бактериальной клетки - анатомия бактерии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Строение бактерий. Клеточная стенка бактерий.
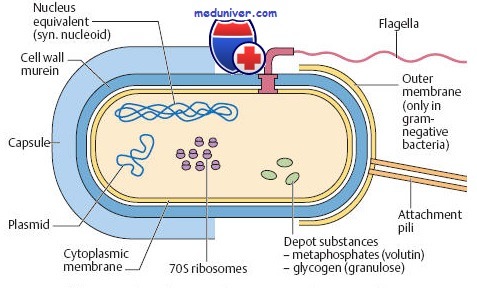
На рисунке показано строение обобщенной бактерии — типичной прокариотической клетки. На рисунке А изображена широко известная палочковидная бактерия Escherichia coli. Обычно она совершенно безвредна.
Ее наличие в воде может использоваться в качестве очень надежного показателя загрязнения воды фекалиями. Из всех бактерий E.coli изучена лучше всего. Кроме того, это одна из бактерий, генетическая карта которых установлена полностью. Обратите внимание, что у Е. coli намного меньше видимых внутриклеточных структур, чем в эукариотиче-ской клетке (рис. 5.10 и 5.11). На рис. 2.7 показана другая палочковидная бактерия, у которой в отличие от E.coli имеется жгутик.

Клеточная стенка бактерий
Клеточная стенка бактерий — структура довольно прочная и позволяет клетке сохранять свою форму; это обусловлено наличием в ней муреина — молекулы, построенной из параллельных полисахаридных цепей, перекрестно связанных через регулярные интервалы короткими цепями аминокислот. Таким образом, каждая клетка окружена как бы сетчатым мешком, представляющим на деле одну огромную молекулу. Клеточная стенка предохраняет клетку от разрыва при поступлении в нее воды (например, в результате осмоса). Ионы воды и малые молекулы попадают в клетку через мельчайшие поры в клеточной стенке.
В 1884 г. датский биолог Кристиан Грам разработал метод окрашивания, с помощью которого было установлено, что бактерии подразделяются на две естественные группы, что, как теперь стало известно, обусловлено различиями в строении их клеточной стенки. Одни бактерии, окрашивающиеся по Граму, получили название грамположительных, другие, не окрашивающиеся, — грамотрицательных.
У грамположительных бактерий, таких как Staphylococcus, Bacillus и Lactobacillus в муреиновую сетку встроены другие компоненты, в основном полисахариды и белки, что делает клеточную стенку сравнительно толстой. У грамотрицательных бактерий, таких как Salmonella, E.coli и Azotobacter, клеточная стенка тоньше и имеет более сложное строение (рис. 2.8). Муреиновый слой у этих бактерий снаружи покрыт гладким тонким мембраноподобным слоем липидов и полисахаридов, защищающим клетки от лизоцима — антибактериального фермента, содержащегося в слезах, слюне и других биологических жидкостях, а также в белке куриного яйца.
Лизоцим расщепляет полисахаридный каркас муреина, что приводит к продырявливанию клеточной стенки и лизису клетки, т. е. к ее осмотическому набуханию и разрыву. Липидно-полисахаридный слой обусловливает также устойчивость грамот-рицательных бактерий к пенициллину. Этот антибиотик блокирует образование перекрестных сшивок в муреине растущих грамположительных бактерий, что делает их клетки более чувствительными к осмотическому шоку.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 08.10.2019
- Reading time: 1 минут чтения
Ученые выяснили, как кишечные палочки защищаются от антибиотиков. Результаты не радуют.
Бактерии начинают и выигрывают
Многие больные страдают от повторяющихся инфекций мочевыводящих путей, несмотря на антибиотикотерапию. Дело в том, что возбудители научились защищаться от антибиотиков.

Кишечные палочки, вызывающие инфекции мочевыводящих путей в 61% случаев, обладают способностью проникать в мочевыделительную систему из кишечника. Во время антибиотикотерапии они меняют свои свойства, становясь шаровидными и неправильными L-формами без клеточных стенок.
Антибиотики пенициллин, амоксициллин, фосфомицин и другие убивают бактерии, блокируя клеточные стенки во время деления клетки. На измененные формы препараты не действуют.
В течение шести месяцев исследователи исследовали 360 образцов мочи больных, страдающих от повторных инфекций мочевыводящих путей. В моче 46% пациентов были обнаружены кишечные палочки сферической неправильной формы без клеточных стенок.
На момент трансформации кишечные палочки теряют активность, и симптомы инфекции исчезают. Больные считают, что выздоровели, но через некоторое время снова обретают клеточную стенку и палочкообразную форму. Симптомы инфекции возникают снова.
От временной потери клеточной стенки микробы только выигрывают. Таким образом, кишечные палочки избегают атаки иммунных клеток, которые теряют способность их распознавать.
Ученым придется изобретать новые лекарства
Поэтому назначение антибиотиков должно сопровождаться посевами мочи на чувствительность. Только так можно подобрать препарат, оказывающий максимальное лечебное действие.
Пока еще больным удается подобрать антибиотики, уничтожающие микроорганизмы, но такая возможность может скоро кануть в Лету.
Читайте также:

