Кальцинат в легких может быть туберкулез
Обновлено: 18.04.2024
а) Терминология:
1. Аббревиатура:
• Метастатический легочный кальциноз (МЛК)
2. Синонимы:
• Легочный кальциноз
3. Определение:
• Легочный кальциноз:
о Дистрофический кальциноз:
- Отложение кальция в поврежденной легочной паренхиме
- Сывороточный уровень кальция не повышен
о Метастатический кальциноз:
- Отложение кальция в нормальной легочной паренхиме
- Нарушение метаболизма кальция
- Предрасполагающие факторы: хроническая почечная недостаточность, гиперкальциемия, щелочная реакция тканей
• Кальцифилаксия:
о Кальциноз мелких сосудов, приводящий к органной ишемии
о Может приводить к быстро прогрессирующему фатальному некардиогенному отеку
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический признак:
о Плотные включения или кальцинаты в верхних отделах легких
• Локализация:
о Верхние отделы легких: ткани с относительно щелочным pH
2. Рентгенологическая картина:
• Рентгенография легких при метастатическом легочном кальцинозе:
о Обызвествления обнаруживаются редко за исключением тяжелых случаев:
- Традиционная техника рентгенографии с высоким пиковым напряжением не является оптимальной для обнаружения кальцинатов
- Двухэнергетическая цифровая рентгенография обладает большей чувствительностью по сравнению с традиционной
о Сливные или разбросанные затемнения:
- Имитируют отек легких или пневмонию
- Иногда обнаруживаются кальцинаты
о Дискретные или сливные очаги + обызвествления
о Диффузное поражение интерстиция
3. Сцинтиграфия:
• Сцинтиграфия с метилендифосфонатом, меченым технецием-99m (Тс-99m МДФ):
о Наиболее чувствительный метод раннего выявления МЛК
о Повышенное накопление радиоактивного изотопа:
- Симметричное и выраженное накопление, скрадывающее контуры ребер
4. МРТ легких при метастатическом легочном кальцинозе:
• Помогает оценить накопление кальция в легких на фоне метаболических заболеваний:
о Гиперинтенсивный сигнал на Т1 ВИ: низкое содержание кальция в патологическом очаге
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ наиболее чувствительный и специфичный метод
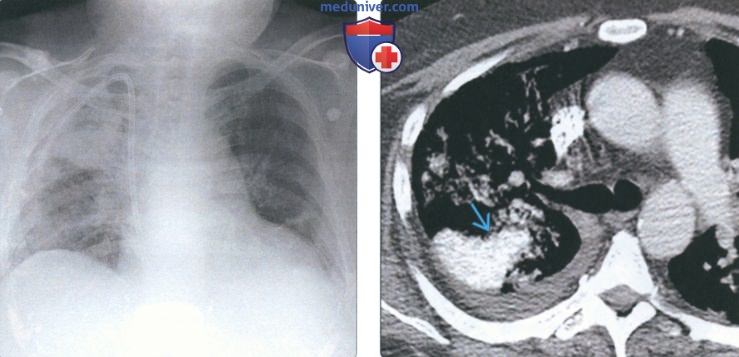
(Справа) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 53 лет, находящеюся на гемодиализе, визуализируются метатастатические кальцинаты в верхней доле правого легкою, изначально расцененные как проявление пневмонии. Поскольку изменения на контрольных рентгенограммах органов грудной полости отсутствовали, для уточнения была назначена КТ.
(Справа) На аксиальной КТ с КУ у этого же пациента в верхней доле правого визуализируется субсегментарный участок консолидации. Кальцинаты редко обнаруживается на рентгенограммах и нам ною лучше видны на КТ.
в) Дифференциальная диагностика метастатического легочного кальциноза:
1. Саркоидоз:
• Очаги при саркоидозе редко обызвествляются, располагаются преимущественно в верхних долях легких
• Саркоидоз, ассоциированный с гиперкальциемией, может увеличивать риск МЛК:
о Гиперкальциемия при саркоидозе является сезонной и обусловлена восприимчивостью к ультрафиолету
2. Силикоз:
• Очаги при силикозе могут обызвествляться
• Профессиональная вредность
4. Альвеолярный микролитиаз:
• Мелкие (1 мм) точечные кальцинаты
• Диффузное поражение, более выраженное в нижних долях
5. Туберкулез:
• Преимущественное поражение верхних долей без обширных обызвествлений (за исключением застарелых изменений)
• Кавитация (при МЛК отсутствует)
• Гранулематоз вероятнее приводит к тракционным бронхоэктазам и рубцовым изменениям легочной ткани
6. Митральный стеноз:
• Увеличение левого предсердия, перераспределение кровотока (легочная венозная гипертензия):
о Генерализованная кардиомегалия и хронический отек также часто наблюдаются у пациентов с МЛК
• Оссификаты преимущественно возникают в нижних долях
7. Амилоидоз:
• Крупные очаги могут обызвествляться, мелкие обычно не обызвествляются
• Часто сочетается с утолщением междольковых перегородок
8. Дендриформная легочная оссификация:
• Дендриформные кальцинаты в нижних долях:
о Изолированная/связанная с интерстициальным заболеванием легких
• Преимущественно случайная находка у пожилых мужчин
г) Патология:
1. Общая характеристика:
• Этиология:
о МЛК редко возникает у пациентов с неизмененным метаболизмом кальция
о Состояния, приводящие к гиперкальциемии (избыточная продукция фосфата кальция >70)
о Причины доброкачественной гиперкальциемии:
- Хроническая почечная недостаточность
- Терапия стероидами и фосфатами
- Длительная иммобилизация
- Гиперпаратиреоз
- Гипервитаминоз D
- Молочно-щелочной синдром
- Саркоидоз
- Трансплантация печени
о Причины злокачественной гиперкальциемии:
- Скелетные метастазы (особенно при раке молочной железы)
- Множественная миелома
- Лимфома и лейкоз
- Плоскоклеточный рак головы и шеи
- Хориокарцинома
- Рак паращитовидных желез
о Патофизиология:
- Хронический ацидоз приводит к вымыванию кальция из костей
- Гиперпаратиреоз становится причиной резорбции костной ткани
- Снижение почечной функции обусловливает гиперфосфа-темию и повышенную продукцию фосфата кальция
- Растворимость кальция в щелочной среде снижается
о Повышенное вентиляционно-перфузионное (В/П) отношение в вертикальном положении приводит к смещению pH в верхних долях легких в сторону щелочи (7.51); щелочная среда обнаруживается также в стенке желудка и мозговом веществе почек:
- Щелочная среда благоприятствует отложению кальция в верхних долях легких
о Очаговые кальцинаты позволяют предположить окклюзию сосуда, кровоснабжающего отдельную область (очаговое повышение В/П отношения)
• Сопутствующие нарушения:
о Обызвествления легких, почек, сердца (чаще всего)
• Патология:
о МЯК обусловлен отложением кальция в неизмененных тканях в отличие от дистрофического кальциноза, характеризующегося поражением патологически измененных тканей
2. Макроскопические и хирургические особенности:
• Патологические очаги плотные и хрустят под ножом, структура легких сохранена
3. Микроскопия:
• Поражение интерстиция:
о Интерстициальные поражения редко обнаруживаются на КТ:
- КТ-картина напоминает заболевание альвеол
• Отложения кальция в альвеолярных перегородках и в сосудах (в >50 раз больше нормы):
о Тропизм к эластическим тканям (сосудам малого и среднего размера)
• Организация и обызвествление интраальвеолярного экссудата
• Кальций окрашивается Ализариновым красным или по фон Коссу
• Фиброз развивается в более тяжелых случаях или при хроническом заболевании
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Симптоматика часто отсутствует; доброкачественное течение
о Постепенное развитие диспноэ; в некоторых случаях возможно внезапное появление симптоматики и быстрое (молниеносное) течение
2. Течение и прогноз:
• Функциональные дыхательные пробы: обычно норма:
о В тяжелых случаях может обнаруживаться рестрикция дыхательной функции и снижение диффузионной способности
о Обратная связь между дыхательной функцией и гиперкальциемией
• МЛК может быть случайной находкой, остающейся стабильной в течение многих лет, или молниеносным заболеванием, угрожающим жизни
• Гибель обусловлена поражением сердца (нарушение проводящих путей)
• После коррекции гиперкальциемии МЛК может разрешаться:
о Необратимое заболевание при развитии фиброза
3. Лечение метастатического легочного кальциноза:
• Коррекция гиперкальциемии и устранение причины заболевания
• МЛК может прогрессировать даже после трансплантации почки
• Имеется информация о положительном ответе на тиосульфат натрия
е) Диагностическая памятка:
1. Предполагайте:
• МЛК у пациентов с патологическими изменениями в легких и известными предрасполагающими состояниями
• Для диагностики может потребоваться КТ, МРТ, сцинтиграфия с Тс-99m МДФ
2. Советы по интерпретации изображений:
• Обызвествление лимфоузлов не наблюдается у пациентов с МЛК
Редактор: Искандер Милевски. Дата обновления публикации: 19.1.2022
На сервисе СпросиВрача доступна консультация детского фтизиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Да, Александр, Тспот при уже имеющихся кальцинатах неинформативен. Вас могут взять на учёт с остаточными изменениями после спонтанно излеченного в прошлом туберкулёза лёгких. Через год с учёта снять. Только зачем ? Кальцинаты обнаружены в 2016, вы ежегодно проходите рентген-обследование. Рентген-картина без динамики. Этот диспансерный учёт в принципе уже ни к чему. Я только не поняла : если вы пройдете обследование в диспансере, вас не поставят на учёт ? И ещё. Мы обязаны сообщать на работу пациента, когда выявляется острая форма туберкулёза, особенно бактериовыделителя. А остаточные изменения - никуда не сообщаются. Больничный лист не нужен, стационарное лечение - тоже.
Елена, добрый день. Спасибо Вам огромное. В случае если я пройду дообследование, то вероятно меня не поставят на учет. Врач решит по ходу дообследования. Подскажите пожалуйста, зачем мне назначали Тспот, при наличии кальцинатов

Александр, Тспот назначался для определения скрытого активного процесса. Хотя по предыдущим рентген-обследованиям ясно, что активности процесса нет. Вам должны были назначить Диаскин-тест. Он покажет инфицирование и активность процесса, если она есть И бесплатно.


Наталья, добрый вечер! Спасибо огромное за ответ! Дело в том, что в 16 году кальцинаты были выявлены случайно, от туберкулеза я не лечился. Возможно организм победил инфекцию еще раньше, а я не почувствовал.

Я поняла. Дело в том , что что в принципе обследование в диспансере вам могут предложить , На всякий пожарный случай . Бывает ведь и внелегочные формы туберкулеза . Соглашайтесь на обследование , от вас в принципе много не требуется . Диаскинтест будет у вас будет положительный, , Они сами это знают . Всё остальное посмотрят и отцепятся .
Наталья, дело в том, что ложиться на обследование, это минимум две недели отрыва от работы, что не очень хотелось бы. Обследование, как я понял, будет включать ряд платных услуг, но не в этом дело, не хочется ломать рабочий процесс. Про внелегочную форму я слышал, но в этом году я прошёл ряд обследований (очень обширный), кт органов брюшной полости, гастроскопию, колоноскопию, сдал ряд анализов, в том числе и вич и гепатиты. Прошел обследование уролога и гастроэнтеролога. Всё в норме. На фоне бронхита сдавал ОАК многократно и только в фазе обострения были повышены лейкоциты. СОЭ всегда была в номе. Сейчас, после антибиотиков лейкоциты нормализовались. Я конечно не специалист, но думаю туберкулез так бы не отреагировал. Вес стабилен всегда.

Кто вам такое предложил ? Какой стационар для здорового человека с перенесенным 4 года назад туберкулёзом ? Вы из этого стационара здоровым вы уже не выйдете ! Договариваетесь с фтизиатрами , перечень обследований Пускай вам дадут , в свободное от работы время пройдете все что-то платно , что-то бесплатно . Что за безобразие ? Зачем стационар В вашем случае И я тоже ума не приложу , как и фтизиатр в первом посте
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
МКБ-10
A16.3 Туберкулез внутригрудных лимфатических узлов без упоминания о бактериологическом или гистологическом подтверждении

Общие сведения
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже - как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.

Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко - пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов - паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма - тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации - т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям - биопсии лимфоузла. Первостепенное значение в диагностике имеют:
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину - кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Очаговый туберкулез легких – форма вторичного туберкулеза, протекающая с формированием в легких очагов специфического воспаления не более 10 мм в диаметре. Протекает бессимптомно или малосимптомно. У части больных очаговый туберкулез легких может сопровождаться недомоганием, субфебрилитетом, болью в боку, сухим кашлем. В диагностике очагового туберкулеза наиболее информативны рентгенография легких, выявление МБТ в мокроте или бронхиальных смывах. В начальном периоде больным очаговым туберкулезом легких назначается комбинация из трех-четырех основных противотуберкулезных химиопрепаратов с последующим уменьшением до двух наименований.
МКБ-10

Общие сведения
Очаговый туберкулез легких – специфическое туберкулезное поражение, характеризующееся наличием в легких немногочисленных небольших (в пределах 1-2-х сегментов) фокусов продуктивного воспаления. Очаговый туберкулез относится к вторичной туберкулезной инфекции, т. е. обычно возникает через много лет после излечения первичного туберкулеза. Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Причины
Очаговый туберкулез легких может возникнуть в результате экзогенной суперинфекции либо эндогенной активации инфекции в старых первичных очагах (кальцинатах). Экзогенное инфицирование возможно при тесном контакте с больными открытой формой туберкулеза в семье, противотуберкулезном диспансере, различных замкнутых коллективах. Заражение происходит аэрогенным путем. При этом вновь заболевшие выделяют микобактерии, устойчивые к тем же противотуберкулезным препаратам, что и источник инфекции. Роль экзогенной суперинфекции велика в районах с неблагополучной эпидемической ситуацией, неблагоприятными социально-бытовыми условиями проживания, при отсутствии специфической иммунизации населения.
Реактивация эндогенной инфекции происходит в старых туберкулезных очагах в легких (очаг Гона) или внутригрудных лимфатических узлах. В остаточных очагах микобактерии туберкулеза могут длительно персистировать в виде L-форм. Реверсия инфекции обычно происходит на фоне ослабления ранее сформированного противотуберкулезного иммунитета, чему способствуют:
- стрессы
- плохое питание
- переутомление
- лечение иммунодепрессантами
- сопутствующие заболевания (пневмокониозы, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки)
- вредные зависимости (алкоголизм, табакокурение, наркомания).
Патогенез
В патогенезе реактивации эндогенной инфекции, как причины очагового туберкулеза легких, определяющую роль играет лимфогематогенное рассеивание микобактерий по организму. Очаговый туберкулез легких имеет преимущественно верхнедолевую локализацию. Многочисленные исследования в области фтизиатрии и пульмонологии объясняют это различными факторами: ограниченной подвижностью верхушки легкого, ее слабой аэрацией, замедленным крово- и лимфотоком в этой области, вертикальным положением тела человека и даже гиперсенсибилизацией, способствующей избирательной фиксации микобактерий в верхушке легких.
Классификация
По давности течения очаговый туберкулез легких может быть свежим (мягкоочаговым) и хроническим (фиброзно-очаговым).
- Свежий туберкулез является начальной стадией вторичного процесса, развившегося у пациента, ранее инфицированного микобактериями и переболевшего первичной инфекцией. Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол - лобулярной бронхопневмонией.
- Хронический очаговый туберкулез может развиваться как в результате рассасывания свежего очагового туберкулеза, так и в исходе других легочных форм – инфильтративной, диссеминированной, кавернозной. При этом воспалительные очаги инкапсулируются, замещаются соединительной тканью или обызвествляются. По сути, они представляют собой остаточные фиброзные очаги, однако при определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения. В свою очередь, при прогрессировании хронический очаговый процесс также может трансформироваться в инфильтративный, кавернозный или диссеминированный туберкулез легких.
В своем развитии очаговый туберкулез проходит фазы инфильтрации, распада и уплотнения. В зависимости от размеров различают мелкие (до 3 мм в диаметре), средние (до 6 мм), крупные (до 10 мм) очаги.
Симптомы очагового туберкулеза
Особенностью клинического течения туберкулеза легких является стертость или отсутствие симптоматики, поэтому большая часть случаев выявляется при профилактической флюорографии. Примерно у трети пациентов определяется слабо выраженный интоксикационный синдром и признаки поражения органов дыхания.
Признаки интоксикации включают в себя субфебрильную температуру по вечерам, ощущение жара, сменяющееся кратковременным познабливанием, потливость, недомогание, снижение аппетита, нарушение сна. Иногда при очаговом туберкулезе легких, как проявление специфической интоксикации, возникают признаки гипертиреоза: увеличение размеров щитовидной железы, тахикардия, блеск глаз, колебания веса, раздражительность. У женщин могут отмечаться нарушения менструального цикла по типу опсоменореи или пройоменореи.
Возможны жалобы на боль в боку, между лопатками, в плечах. Кашель обычно носит непостоянный характер, может быть сухим или сопровождаться скудным отделением мокроты. Изредка возникает кровохарканье.
Диагностика
Физикальные данные, выявляемые при объективном обследовании больного с подозрением на очаговый туберкулез легких, неспецифичны. Пальпация позволяет выявить небольшую болезненность и ригидность мышц плечевого пояса; лимфоузлы не увеличены. Перкуторный звук над очагом поражения приглушен, при аускультации прослушивается жесткое дыхание, во время покашливания больного определяются единичные мелкопузырчатые хрипы.
Туберкулиновые пробы при очаговом туберкулезе легких, как правило, нормергические, поэтому не играют существенной роли в диагностике. В редких случаях больные могут реагировать на подкожное введение туберкулина повышением температуры тела, увеличением количества мокроты, ускорением СОЭ и т. п. Методом скрининга также могут служить иммунологические реакции крови (Т-Спот.ТБ, квантиферон-тест), которые используются для подтверждения инфицированности.
Для определения активности туберкулеза исследуется мокрота на КУБ, производится бронхоскопия с забором бронхоальвеолярных смывов. Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Основную информацию о форме туберкулеза дает рентгенография легких, однако рентгенологическая картина может быть различной в зависимости от фазы и длительности процесса. При свежем очаговом туберкулезе обычно определяется 1-2 крупных очага и несколько средних или мелких; тени слабоконтурирующие, малоинтенсивные, округлой формы. Хронический очаговый туберкулез рентгенологически проявляется наличием плотных фокусов с очагами обызвествления и фиброзных тяжей; тени средней и высокой интенсивности, обычно малого и среднего размера. Дифференциальная диагностика проводится с неспецифической очаговой пневмонией, пневмомикозами, периферическим раком легкого.

КТ органов грудной клетки. Множественные очаговые изменения верхней доле правого легкого (верифицированный туберкулез)
При сомнительных данных прибегают к проведению тест-терапии: пациенту на 2-3 месяца назначают противотуберкулезные средства и отслеживают клинико-рентгенологическую и лабораторную динамику. При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
Лечение очагового туберкулеза легких
Лечение активного очагового туберкулеза легких проводится в противотуберкулезном стационаре, неактивного – в амбулаторных условиях под наблюдением фтизиатра. Стандартный режим химиотерапии предусматривает назначение не менее трех противотуберкулезных препаратов (рифампицин, изониазид, пиразинамид, этамбутол) на срок 2-3 месяца. В начальном периоде также может применяться стрептомицин. В фазе продолжения, которая длится 4-6 месяцев, оставляют прием двух препаратов (рифампицин+изониазид, изониазид+этамбутол). Общая длительность терапии очагового туберкулеза легких составляет 6-9 месяцев, а у отдельных пациентов – до одного года. Реабилитация после курса лечения осуществляется в условиях противотуберкулезного санатория.
Прогноз
Исход очаговой формы туберкулеза легких, как правило, благополучный. В результате полноценного лечения свежие очаги полностью рассасываются, наступает полное клиническое излечение. При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.
Диссеминированный туберкулез легких – это клиническая форма туберкулезной инфекции, характеризующаяся формированием в легких многочисленных очагов специфического воспаления вследствие гематогенного или лимфогенного распространения микобактерий. Диссеминированный туберкулез легких протекает остро, подостро или хронически; с общим недомоганием, гипертермией, одышкой, влажным кашлем, кровохарканьем. Основными методами выявления диссеминированного туберкулеза легких служат рентгенодиагностика, туберкулинодиагностика, определение МБТ в мокроте и секрете бронхов. Лечение проводится специфическими противотуберкулезными препаратами по специальным схемам.
МКБ-10

Общие сведения
Причины
Диссеминированный туберкулез легких может представлять собой осложненный вариант первичного туберкулеза или носить вторичный характер и развиваться у пациентов, ранее перенесших первичную туберкулезную инфекцию. Возникновение диссеминированной формы связано с распространением микобактерий по кровеносным или лимфатическим путям из легочного очага или других органов (внутригрудных лимфатических узлов, костей, мочеполовой системы и т. д.). Для развития диссеминированного туберкулеза легких необходимо наличие следующих условий:
- туберкулезной бактериемии (или бактериолимфии),
- гиперсенсибилизации к туберкулезной инфекции,
- резкого снижения общей резистентности.
Факторы риска
Рассеиванию МБТ по организму способствуют другие инфекционные заболевания (грипп, корь, ВИЧ), аллергические реакции и иммунодефициты различного генеза, гиповитаминоз, алкоголизм и наркомания, гиперинсоляция или переохлаждение и пр. Довольно часто диссеминированный туберкулез легких развивается у пациентов с эндокринными нарушениями (сахарным диабетом) или физиологическими гормональными изменениями (в период беременности и после родов, в пожилом и старческом возрасте).
К группе высокого риска относятся лица, находящиеся в тесном контакте с больными открытой формой туберкулеза (выделяющими микобактерии). Также диссеминированный туберкулез легких может развиваться у детей, не получавших вакцину БЦЖ.
Патогенез
В условиях снижения напряженности общего и противотуберкулезного иммунитета может возникнуть реверсия туберкулезной инфекции в остаточных очагах с выходом микобактерий в кровяное или лимфатическое русло. Оседанию МБТ в легких способствует густая сеть легочных капилляров, артериол и венул, относительно медленный кровоток. При поступлении значительного количества микобактерий в кровь и выраженном снижении противотуберкулезного иммунитета может развиться генерализованный диссеминированный туберкулез с очагами в различных органах или туберкулезный сепсис.
Классификация
В зависимости от путей распространения микобактерий по организму различают гематогенный, лимфогенный и лимфобронхогенный диссеминированный туберкулез. Все три варианта могут носить острое, подострое или хроническое течение, ограниченный или распространенный характер.
Симптомы
Различные клинические формы диссеминированного туберкулеза легких имеют свои специфические особенности течения. Примерно у трети больных поражение легких является случайно находкой и обнаруживается при прохождении массовой флюорографии. Остальные пациенты целенаправленно обращаются к врачу в связи с ухудшением самочувствия. Диссеминированный туберкулез легких может сочетаться с туберкулезом гортани, костей и суставов, почек, гениталий. В этом случае признакам поражения легких может предшествовать другая органная симптоматика (дисфония, боль в горле, суставах и позвоночнике, гематурия, бесплодие и т. д.).
Острая форма
Острый диссеминированный туберкулез легких в начальном периоде часто напоминает ОРВИ или внебольничную пневмонию. Он манифестирует внезапно, с резкого недомогания, повышения температуры до 38°С, диспепсических нарушений, головной боли. На фоне неспецифических симптомов возникают сухой кашель, одышка, цианоз. Симптоматика прогрессивно нарастает в течение 1-2 недель: температура может достигать 40°С; кашель становится продуктивным с выделением слизисто-гнойной мокроты; может возникать кровохарканье; выражены адинамия, тахикардия, ночная потливость.
При тифоидной форме преобладает интоксикационный синдром, могут иметь место нарушение сознания и бред. У больных с легочной формой, кроме токсикоза, тяжесть состояния усугубляется резко выраженной дыхательной недостаточностью. В случае перехода туберкулезного воспаления на мозговые оболочки развивается менингеальная форма с соответствующей симптоматикой (ригидностью мышц затылка, симптомами Брудзинского и Кернига).
Редко наблюдается острейшее течение диссеминированного туберкулеза легких - туберкулезный сепсис. Ему подвержены лица со сниженным иммунитетом (тяжелым сахарным диабетом, лейкемией и т. д.). Он протекает крайне тяжело с высокой лихорадкой, спутанностью сознания, гепатоспленомегаией, легочно-сердечной недостаточностью.
Подострая форма
Клиническая картина подострого диссеминированного туберкулеза легких маскируется под затяжной бронхит; отличается умеренно выраженными проявлениями: раздражительностью, снижением работоспособности, общей слабостью, потерей аппетита и похуданием, периодической гипертермией, несильным влажным кашлем, болью в боку. Нередко развитию симптоматики предшествует туберкулезный плеврит.
Хроническая форма
Хронический диссеминированный туберкулез легких вне обострения протекает бессимптомно. В период активизации специфического воспаления появляются умеренные симптомы интоксикации; при длительном течении туберкулезного процесса преобладают признаки дыхательной недостаточности. Вследствие редукции сосудистого русла и повышения давления в сосудах малого круга развивается легочное сердце.
Диагностика
Физикальное обследование выявляет ослабленное дыхание, влажные мелко- и среднепузырчатые хрипы. Подтвердить или опровергнуть диагноз помогают следующие диагностические данные:
- Гемограмма на фоне диссеминированного туберкулеза легких претерпевает существенные сдвиги: лейкоцитоз сменяется лейкопенией, развивается лимфопения, эозинопения, нейтрофилез, тромбоцитопения, резко увеличивается СОЭ. В мокроте или смывах с бронхов микобактерии туберкулеза выявляются только у половины больных диссеминированным туберкулезом. При менингеальной форме с целью дифференциальной диагностики прибегают к люмбальной пункции и исследованию спинномозговой жидкости.
- Рентгеносемиотика диссеминированного туберкулеза легких зависит от клинической формы заболевания. Признаками острого процесса служат наличие в обоих легочных полях множественных однотипных очагов, расположенных симметрично, в виде цепочки по ходу сосудов. При подострой диссеминации очаги имеют тенденцию к слиянию, возможно образование полостей распада. Для хронической диссеминации характерно асимметричное расположение очаговых теней, которые имеют разную форму, величину, очертания, интенсивность в зависимости от срока давности их возникновения. Рентгенография легких, как правило, дополняется линейной или компьютерной томографией.
- В начале острой формы диссеминированного туберкулеза легких реакция Манту у больных бывает умеренно положительной или гиперергической, однако в дальнейшем угасает. При подостром и хроническом процессе выявляется слабоположительная или умеренно выраженная реакция на туберкулин.
- При диагностической бронхоскопии на слизистой оболочке бронхов могут обнаруживаться туберкулезные бугорки. Эндоскопическое исследование позволяет произвести биопсию бронха, трансбронхиальную биопсию легкого или лимфатического узла, получить бронхоальвеолярный смыв для исследования на МБТ.
- ИФА-диагностика проводится для верификации диагноза у лиц из групп риска. Широкое применение квантиферонового теста и T-SPOT-диагностики сдерживается высокой стоимостью анализов.
Дифференциальная диагностика диссеминированного туберкулеза легких проводится с саркоидозом, лимфогранулематозом, пневмокониозом, пневмомикозом, коллагенозами, очаговой пневмонией, альвеолитом, карциноматозом легких.

КТ ОГК. Множественные очаговые поражения верхней и средней доли правого легкого, верхней и нижней доли левого легкого у пациента с диссеминированным туберкулезом.
Лечение диссеминированного туберкулеза легких
Больные с диссеминированным туберкулезом легких госпитализируются в стационар противотуберкулезного профиля. Специфическая химиотерапия назначается и контролируется фтизиатром. При впервые выявленном диссеминированном туберкулезе легких, независимо от формы, назначается рифампицин, изониазид и этамбутол (или стрептомицин); при массивном бактериовыделении или тяжелом течении добавляется четвертый препарат - пиразинамид.
Активная терапия продолжается до рассасывания очагов диссеминации, прекращения выделения микобактерий и закрытия каверн. После этого, еще 6-9 месяцев, лечение осуществляется двумя противотуберкулезными антибиотиками (изониазид+этамбутол, изониазид+пиразинамид или изониазид+рифампицин). В схему лечения острого диссеминированного туберкулеза легких включают кортикостероиды (преднизолон) и иммуномодуляторы (препараты тимуса, альфа интерферон). В некоторых случаях (при сохранении полостей распада) прибегают к оперативной коллапсотерапии.
Прогноз и профилактика
Исход острого диссеминированного туберкулеза легких может быть благоприятным при условии своевременного выявления и проведения полноценного курса этиотропной терапии. Осложнение в виде туберкулезного менингита может привести к гибели больного. Подострое течение может подвергаться обратному развитию или переходить в хроническую форму. Хронический диссеминированный туберкулез имеет длительное, многолетнее течение, может осложняться появлением внелегочных очагов и прогрессированием в фиброзно-кавернозный туберкулез.
Профилактика диссеминированного туберкулеза легких заключается в предупреждении и лечении первичного туберкулезного процесса, своевременной БЦЖ-вакцинации детей, проведении профилактического рентгенологического скрининга среди взрослых. Пациенты, перенесшие туберкулез, должны в течение 2-х лет находиться под наблюдением фтизиатра. Снятие с диспансерного учета может быть осуществлено только при отсутствии рецидивов, остаточных изменений (туберкулом, кальцинатов, цирроза легких и пр.) и отягощающих факторов (иммунодефицитных состояний, хронических заболеваний, вредных зависимостей).
1. Федеральные клинические рекомендации по диагностике и лечению диссеминированного (милиарного) туберкулёза легких у детей/ под ред. проф. Аксеновой В.А. – 2013.
2. Туберкулез. Особенности течения, возможности фармакотерапии: Учебное пособие для врачей/ под ред. проф. Иванова А.К. – 2009.
3. Диагностика диссеминированного туберкулеза и других гранулематозных заболеваний легких (клинико-лабораторное исследование): Автореферат диссертации/ Николаева Г. М. – 2004.
Читайте также:

