Камни в почках при волчанке
Обновлено: 19.04.2024
Волчаночный нефрит — гломерулонефрит в рамках СКВ с неоднородными клиническими и морфологическими характеристиками.
Статистические данные. Клинически волчаночный нефрит выявляют у 50–70% больных СКВ, морфологически — в 100%.
Классификация волчаночного нефрита (ВОЗ) • I тип: отсутствие изменений по данным световой, иммунофлюоресцентной, электронной микроскопии • II тип (мезангиальный) • IIа: отсутствие изменений по данным световой микроскопии, но имеются отложения иммунных комплексов в мезангиуме по данным иммунофлюоресцентной и электронной микроскопии • IIб: иммунные депозиты в мезангиуме в сочетании с пролиферацией мезангиума и/или склеротическими изменениями по данным световой микроскопии • III тип (очаговый пролиферативный): пролиферация периферических капиллярных петель с сегментарным распределением, вовлечение менее 50% клубочков и субэндотелиальные иммунные депозиты • IV тип (диффузный пролиферативный): пролиферация периферических капиллярных петель с диффузным распределением, вовлечением более 50% клубочков и субэндотелиальные иммунные депозиты • V тип (мембранозный): диффузное утолщение базальной мембраны с эпимембранозными и интрамембранозными иммунными депозитами при отсутствии некротических изменений • VI тип (хронический гломерулосклероз): хронический склероз без признаков воспаления и иммунных депозитов.
Клиническая картина • Нефритический синдром • Нефротический синдром • Гипертензивный синдром, в т.ч. злокачественная гипертония • Нарушение функции почек.
Лабораторные данные • ОАМ (протеинурия, лейкоцитурия, гематурия), лейкоцитарная формула осадка мочи (типична лимфоцитурия) • ОАК: лейкопения, лимфопения, тромбоцитопения, увеличение СОЭ • Мочевина, креатинин сыворотки крови • АНАТ, особенно — АТ к двуспиральной ДНК.
Инструментальные данные. Биопсия почек и дальнейшая идентификация морфологического типа волчаночного нефрита (см. классификацию выше)
Диагностические критерии СКВ — см. Волчанка системная красная.
Дифференциальная диагностика • При дифференциальной диагностике волчаночного нефрита следует иметь в виду геморрагический васкулит, гранулематоз Вегенера, узелковый периартериит, первичный гломерулонефрит и др. В дифференциальной диагностике большой информативностью обладают АНАТ. К особенностям волчаночного нефротического синдрома относят: редкость массивной протеинурии, часто — артериальная гипертензия, гематурия, меньшая выраженность диспротеинемии и дислипидемии • При интерпретации поражения почек в рамках клинической картины СКВ следует иметь в виду следующие особенности волчаночного нефрита •• Изолированную гематурию не наблюдают при СКВ; она всегда сочетается с протеинурией •• В дифференциальной диагностике лейкоцитурии необходимо исследование лейкоцитарной формулы осадка мочи: если для люпус-нефрита характерна лимфоцитурия, то для вторичной инфекции мочевыводящих путей типично преобладание нейтрофилов в осадке мочи.
ЛЕЧЕНИЕ
Общая тактика. Лечение предполагает длительную активную иммунодепрессивную терапию. Интенсивность иммунодепрессивной терапии коррелирует с активностью нефрита.
Немедикаментозная терапия • При нарушении функций почек — гемодиализ • Показания к трансплантации почек при СКВ продолжают обсуждаться. Заслуживают интереса данные, свидетельствующие о высокой (94%) 5-летней выживаемости больных СКВ после трансплантации почек и хорошей (65%) приживаемости трансплантата. Следует иметь в виду, что в трансплантированной почке возможен рецидив заболевания.
Прогноз. К прогностически неблагоприятным признакам относят начало заболевания в молодом возрасте, высокую активность волчаночного гломерулонефрита.
Синоним. Люпус-нефрит.
МКБ-10 • N08.5* Гломерулярные поражения при системных болезнях соединительной ткани
Код вставки на сайт
Волчаночный нефрит — гломерулонефрит в рамках СКВ с неоднородными клиническими и морфологическими характеристиками.
Статистические данные. Клинически волчаночный нефрит выявляют у 50–70% больных СКВ, морфологически — в 100%.
Классификация волчаночного нефрита (ВОЗ) • I тип: отсутствие изменений по данным световой, иммунофлюоресцентной, электронной микроскопии • II тип (мезангиальный) • IIа: отсутствие изменений по данным световой микроскопии, но имеются отложения иммунных комплексов в мезангиуме по данным иммунофлюоресцентной и электронной микроскопии • IIб: иммунные депозиты в мезангиуме в сочетании с пролиферацией мезангиума и/или склеротическими изменениями по данным световой микроскопии • III тип (очаговый пролиферативный): пролиферация периферических капиллярных петель с сегментарным распределением, вовлечение менее 50% клубочков и субэндотелиальные иммунные депозиты • IV тип (диффузный пролиферативный): пролиферация периферических капиллярных петель с диффузным распределением, вовлечением более 50% клубочков и субэндотелиальные иммунные депозиты • V тип (мембранозный): диффузное утолщение базальной мембраны с эпимембранозными и интрамембранозными иммунными депозитами при отсутствии некротических изменений • VI тип (хронический гломерулосклероз): хронический склероз без признаков воспаления и иммунных депозитов.
Клиническая картина • Нефритический синдром • Нефротический синдром • Гипертензивный синдром, в т.ч. злокачественная гипертония • Нарушение функции почек.
Лабораторные данные • ОАМ (протеинурия, лейкоцитурия, гематурия), лейкоцитарная формула осадка мочи (типична лимфоцитурия) • ОАК: лейкопения, лимфопения, тромбоцитопения, увеличение СОЭ • Мочевина, креатинин сыворотки крови • АНАТ, особенно — АТ к двуспиральной ДНК.
Инструментальные данные. Биопсия почек и дальнейшая идентификация морфологического типа волчаночного нефрита (см. классификацию выше)
Диагностические критерии СКВ — см. Волчанка системная красная.
Дифференциальная диагностика • При дифференциальной диагностике волчаночного нефрита следует иметь в виду геморрагический васкулит, гранулематоз Вегенера, узелковый периартериит, первичный гломерулонефрит и др. В дифференциальной диагностике большой информативностью обладают АНАТ. К особенностям волчаночного нефротического синдрома относят: редкость массивной протеинурии, часто — артериальная гипертензия, гематурия, меньшая выраженность диспротеинемии и дислипидемии • При интерпретации поражения почек в рамках клинической картины СКВ следует иметь в виду следующие особенности волчаночного нефрита •• Изолированную гематурию не наблюдают при СКВ; она всегда сочетается с протеинурией •• В дифференциальной диагностике лейкоцитурии необходимо исследование лейкоцитарной формулы осадка мочи: если для люпус-нефрита характерна лимфоцитурия, то для вторичной инфекции мочевыводящих путей типично преобладание нейтрофилов в осадке мочи.
ЛЕЧЕНИЕ
Общая тактика. Лечение предполагает длительную активную иммунодепрессивную терапию. Интенсивность иммунодепрессивной терапии коррелирует с активностью нефрита.
Немедикаментозная терапия • При нарушении функций почек — гемодиализ • Показания к трансплантации почек при СКВ продолжают обсуждаться. Заслуживают интереса данные, свидетельствующие о высокой (94%) 5-летней выживаемости больных СКВ после трансплантации почек и хорошей (65%) приживаемости трансплантата. Следует иметь в виду, что в трансплантированной почке возможен рецидив заболевания.
Прогноз. К прогностически неблагоприятным признакам относят начало заболевания в молодом возрасте, высокую активность волчаночного гломерулонефрита.
Синоним. Люпус-нефрит.
МКБ-10 • N08.5* Гломерулярные поражения при системных болезнях соединительной ткани
Диагноз системной красной волчанки (СКВ) в последние десятилетия стал все чаще встречаться в нефрологическом стационаре. Судить о том, насколько актуальна проблема СКВ, можно хотя бы на основании того, что статья
Системная красная волчанка — аутоимунное заболевание, характеризующееся изменениями со стороны клеточного и гуморального иммунного ответа. Фундаментальным нарушением в иммунной системе у больных с СКВ в настоящее время принято считать генетически обусловленный дефект апоптоза (программированной смерти) аутореактивных клонов Т- и В-клеток. В индукции заболевания помимо генетических факторов важную роль играет уровень половых гормонов. Отрицательное влияние эстрогенов подтверждается развитием заболевания преимущественно у женщин детородного возраста, высокой частотой дебюта и/или обострения заболевания после родов и абортов, а также низким уровнем тестостерона и повышенным — эстрадиола у мужчин с СКВ. Среди экзогенных факторов большое значение придается ультрафиолетовому облучению, бактериальным липополисахаридам и различным группам вирусов, активирующих В-клетки, и применению некоторых лекарственных препаратов, в особенности гормональных контрацептивов.
Потеря иммунной толерантности к собственным, в первую очередь ядерным, антигенам приводит к продукции множества комплемент-связывающих аутоантител к компонентам клеточного ядра, цитоплазмы и мембран, в частности к двухцепочечной ДНК и нуклеосомам. Аутоантитела оказывают как прямое повреждающее действие на различные органы и ткани, так и опосредованное — через формирование иммунных комплексов и активацию системы комплемента. Характерно также не только иммунокомплексное, но и тромботическое поражение сосудов, последнее обусловлено наличием антител к кардиолипину, а также развитием антифосфолипидного синдрома (АФС) и вторичного ДВС. Таким образом, системные повреждения имеют смешанный (цитотоксический, иммунокомплексный и тромботический) генез.
Прогрессирующее поражение жизненно важных органов — почек, центральной нервной системы, сердца, легких, системы крови — определяет тяжесть и прогноз заболевания. Поражаются также и другие органы, суставы, серозные оболочки, кожа. Характерной особенностью СКВ является тот факт, что даже через много лет после начала заболевания процесс сохраняет свою активность.
Диагноз устанавливается при наличии четырех и более из следующих клинических и серологических критериев (критерии Американской ревматологической ассоциации, 1982):
Системный характер заболевания и вовлечение почек в патологический процесс именно в период его максимальной активности приводят к тому, что в большинстве случаев в нефрологической клинике приходится сталкиваться с разнообразными экстраренальными проявлениями СКВ (см. таблицу 1). К ним относятся легочные инфильтраты и альвеолярные кровотечения, цереброваскулит и поперечная миелопатия, тромботические поражения сосудов легких, конечностей, кишечника, головного мозга, эндо-, мио- и перикардит, поражения печени, суставов, тромбоцитопения, анемия, лимфоаденопатия, серозиты, разнообразные кожные проявления и другие симптомы. Наибольшее прогностическое значение имеют поражения ЦНС и легких.
Вовлечение центральной и периферической нервной системы при СКВ встречается довольно часто — до 50% случаев. Отмечаются цереброваскулит, двигательные нарушения, моно- и полинейропатия, асептический менингит, острые психозы, цефалгии, дисфория, судороги. Поперечная миелопатия представляет собой хотя и довольно редкое — 1—3%, но прогностически неблагоприятное и плохо поддающееся терапии проявление заболевания.
Поражение легких чаще всего отмечается в виде пульмонита и тромбоэмболии легочной артерии (ТЭЛА). Диффузные альвеолярные кровотечения развиваются менее чем у 2% больных с СКВ, смертность при этой патологии составляет 70—90%.
Большое значение придается в настоящее время антифосфолипидному синдрому. В рамках АФС рассматриваются такие проявления заболевания, как поражения клапанов сердца, тромбозы коронарных артерий, тромботическая легочная гипертензия, пурпура и язвы голеней, синдром Эванса (сочетание гемолитической анемии с тромбоцитопенией), синдром Снеддона (артериальная гипертензия, рецидивирующие тромбозы мозговых артерий и мраморный рисунок кожи).
Среди поражений сердца наиболее часто встречается перикардит (до трети случаев), причем среди пациентов с активной стадией заболевания распространенность перикардита еще выше — он отмечается более чем у половины больных. У некоторых из них перикардит оказывается первым проявлением СКВ. Грозным осложнением является тампонада сердца, встречающаяся, однако, достаточно редко — примерно 1% случаев.
Волчаночный гломерулонефрит (ВГН) представляет собой одно из наиболее серьезных и прогностически значимых проявлений СКВ. Механизм развития люпус-нефрита иммунокомплексный. Связывание антител к ДНК и других аутоантител с базальной мембраной почечных клубочков ведет к активации комплемента и рекрутированию клеток воспаления в гломерулы.
Клинически почечная патология выявляется, по данным разных авторов, у 50—70% больных, а морфологические изменения — еще чаще. Изучение почечных биоптатов больших групп пациентов показало, что вовлечение почек имеет место практически во всех случаях СКВ. Даже при отсутствии мочевого синдрома в биопсийном материале крайне редко не обнаруживаются изменения, особенно при использовании методов иммунофлюоресценции и электронной микроскопии. Помимо собственно ВГН могут развиваться также почечная тромботическая микроангиопатия, тромбозы почечных артерий и вен, обусловленные наличием антифосфолипидных аутоантител, и иммунокомплексные тубулоинтерстициальные повреждения.
Клиническая картина гломерулонефрита (ГН) при СКВ многообразна (см. таблицу 2) и включает в себя практически все выделяемые в настоящее время варианты: минимальный мочевой синдром; выраженный мочевой синдром в комбинации с гипертонией; нефротический синдром (НС), часто сочетающийся с гематурией и гипертонией, и быстро прогрессирующий гломерулонефрит. При этом каких-либо специфических клинических признаков, характерных именно для люпус-нефрита и позволяющих только на основании симптомов поражения почек диагностировать СКВ, нет.
Доминирующим симптомом является протеинурия — до 100% случаев, НС развивается примерно у половины больных. Микрогематурия присутствует почти всегда, но не бывает изолированной; макрогематурия встречается достаточно редко. Преобладают тяжелые формы заболевания, распространенность которых достигает 63%. Артериальная гипертензия зафиксирована в 50% случаев, более чем у половины больных отмечается снижение скорости клубочковой фильтрации, нарушаются также канальцевые функции. Поражение почек часто развивается в начале заболевания, на фоне высокой активности процесса, иногда становится его первым проявлением или возникает в период обострения.
Разнообразны также и морфологические изменения. Имеются характерные для ВГН признаки (фибриноидный некроз капиллярных петель, гиалиновые тромбы, проволочные петли), что в некоторых случаях позволяет поставить диагноз СКВ на основании результатов биопсии почки, но могут обнаруживаться и изменения, свойственные ГН в целом. Согласно отечественной классификации В. В. Серова (1980), выделяют очаговый пролиферативный волчаночный нефрит, диффузный пролиферативный волчаночный нефрит, мембранозный ГН, мезангиопролиферативный ГН, мезангиокапиллярный и фибропластический ГН. Классификация ВОЗ (1995), базирующаяся на данных световой, иммунофлюоресцентной и электронной микроскопии, позволяет выделить шесть классов изменений.
При сопоставлении этих двух классификаций (см. таблицу 3) можно отметить параллели между мезангиопролиферативным гломерулонефритом и II классом и, отчасти, между очаговым пролиферативным волчаночным нефритом и III классом. Класс IV включает в себя диффузный пролиферативный волчаночный нефрит, а также случаи мезангиокапиллярного гломерулонефрита. Класс V соответствует мембранозному нефриту, а VI — фибропластическому.
Частота обнаружения различных морфологических классов варьирует, чаще всего — до 60% случаев — выявляются изменения IV класса, считающегося, по мнению большинства исследователей, прогностически наиболее неблагоприятным. Помимо морфологического типа отрицательное прогностическое значение имеют нарушение функции почек, артериальная гипертензия, выраженная гематурия, а также мужской пол, высокие титры антител к ДНК, низкий уровень комплемента, анемия, тромбоцитопения и наличие полисерозита.
Течение заболевания и прогноз при СКВ вообще и при ВГН в частности в настоящее время не могут рассматриваться вне связи с результатами лечения. За последние 40 лет прогноз заболевания существенно улучшился (см. таблицу 4). Пятилетняя актуариальная выживаемость увеличилась почти в два раза как при СКВ в целом, так и при ВГН. При ВГН с изменениями IV класса динамика еще более яркая. Если 30 и более лет назад выживаемость пациентов с ВГН IV класса редко превышала один-два года, то в последующем пятилетняя актуариальная выживаемость возросла более чем в четыре раза.
Эффективность терапии высокими дозами КС в сочетании с ЦС при ВГН, в том числе с изменениями IV класса, показана во множестве работ и контролированных исследований. Преимущества терапии комбинацией ЦФ с преднизолоном, по сравнению с монотерапией ПЗ у больных с пролиферативным ВГН, наглядно подтверждены показателями почечной выживаемости.
В заключение хочется еще раз подчеркнуть, что проблема диагностики и лечения СКВ весьма актуальна не только для ревматологии и нефрологии, но и для других, на первый взгляд далеких от нее областей медицины. Пациентов с СКВ нередко длительное время обследуют и лечат с различными диагнозами амбулаторно или госпитализируют в инфекционные, неврологические, гинекологические, туберкулезные и другие стационары, из-за чего больные не получают своевременно адекватного лечения. Между тем современная иммуносупрессивная терапия может радикально изменить их судьбу. В связи с этим необходимо еще раз напомнить врачам различных специальностей, что системная красная волчанка — это не так уж редко встречающееся, грозное, опасное для жизни заболевание, требующее своевременной диагностики и лечения.
Е. В. Захарова
ГКБ им. С. П. Боткина, Москва
Волчаночный нефрит — это деструкция гломерулярного аппарата почек вследствие аутоиммунного воспаления при системной красной волчанке. Проявляется отеками, уменьшением диуреза, макрогематурией, повышением АД, нарастающей интоксикацией, которые обычно усугубляют основную симптоматику СКВ, реже являются самостоятельными симптомами волчанки. Диагностируется с помощью общего анализа мочи, определения уровней сывороточного креатинина, аутоантител, волчаночного антикоагулянта, пункционной биопсии почек с гистологическим исследованием биоптата. Для лечения применяют цитостатики, кортикостероиды, ингибиторы рецепторов ангиотензина, проводят ЗПТ, трансплантацию почки.
МКБ-10
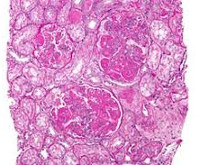
Общие сведения
Клинические признаки волчаночного гломерулонефрита определяются почти у половины больных с установленным диагнозом СКВ. Судя по результатам биопсий, распространенность почечной патологии при волчанке может превышать 90%. Заболевание одинаково часто поражает женщин и мужчин, страдающих волчанкой, однако у пациентов мужского пола волчаночный нефрит отличается более ранним началом, тяжелым и агрессивным течением. При возникновении в возрасте старше 40 лет гломерулонефрит имеет меньшую активность и протекает благоприятнее. Актуальность своевременной диагностики нефрологической патологии у больных СКВ обусловлена ухудшением общего прогноза при аутоиммунном поражении почек. Активный люпус-нефрит остается второй по частоте причиной смерти от волчанки и составляет до 23% в структуре летальности при этом заболевании.

Причины
Поражение почек при СКВ обусловлено характерными нарушениями иммунитета. Непосредственной причиной нефрита становится повреждение паренхимы и интерстиция вследствие специфической аутоиммунной деструкции тканей. Специалистами в сфере клинической урологии, нефрологии и ревматологии выявлено два этиологических фактора развития почечной патологии у пациентов, страдающих системной красной волчанкой:
- Иммунные комплексы. При СКВ неконтролируемо усиливается образование антител к собственным клеткам организма. Осаждение циркулирующих иммунных комплексов (ЦИК) в почках потенцирует возникновение специфического воспалительного процесса (гломерулонефрита).
- Волчаночный антикоагулянт. Антифосфолипидные антитела, вытесняя фосфолипид-связывающие протеины, провоцируют усиление коагуляции. Возникающие артериальные и венозные микротромбозы приводят к ишемии и атрофии почечной паренхимы, усугубляя течение нефрита.
Патогенез
Ключевым звеном в развитии волчаночного нефрита является повреждение почечных тканей вследствие аутоиммунной деструкции. В результате поликлональной активации B-лимфоцитов, недостаточной активности T-супрессоров, низкой толерантности к аутоантигенам в организме больного в большом количестве образуются антитела к ДНК, нуклеосомам, кардиолипину, некоторым фракциям комплемента. Первыми в гломерулах обычно осаждаются иммунные комплексы, антигеном в которых являются нуклеосомы, тропные к анионным участкам базальных мембран. В дальнейшем происходит осаждение ЦИК с другими антигенами.
Классификация
В качестве основного критерия систематизации вариантов люпус-нефрита использованы морфологические изменения почечных структур, их распространенность и клинические проявления. Такой подход позволяет максимально точно спрогнозировать течение заболевания и подобрать оптимальную схему лечения. Эксперты ВОЗ различают 6 классов волчаночного нефрита:
- КлассI – мезангиальный нефрит с нормальными клубочками. Морфологические изменения мезангия не выражены, при электронной или иммунофлуоресцентной микроскопии в нем определяются иммунные комплексы. Клиническая симптоматика отсутствует. Наиболее прогностически благоприятный вариант патологии. Пациенты нуждаются в динамическом наблюдении и скрининговых исследованиях для контроля над состоянием почек.
- КлассII – пролиферативный мезангиальный нефрит. Отмечается расширение мезангия, увеличение количества мезангиальных клеток, наличие осажденных ЦИК. В осадке мочи могут выявляться эритроциты, суточная протеинурия не превышает 500 мг. Клинические симптомы поражения почек отсутствуют. Прогноз благоприятный. Базисная терапия предполагает прием блокаторов ангиотензиновых рецепторов, глюкокортикостероидов в низких и средних дозировках.
- КлассIII – пролиферативный очаговый гломерулонефрит. До половины гломерул подверглись эндо- и экстракапиллярной клеточной пролиферации. Участки воспаления сегментарно распределены в паренхиме. Определяется протеинурия и гематурия. Гипертензия, нефротический синдром, повышение концентрации сывороточного креатинина наблюдаются редко. Кроме кортикостероидов назначают цитостатические препараты. Прогноз различный.
- КлассIV – пролиферативный диффузный гломерулонефрит. Иммуновоспалительному некрозу и склерозированию подверглось больше половины гломерул. В клинической картине кроме лабораторных изменений часто выявляется повышение давления, нефротический синдром. Уровень сывороточного креатинина обычно увеличен. Необходима комплексная терапия цитостатиками и стероидами. Прогноз серьезный.
- КлассV – мембранозный гломерулонефрит. Гломерулярная мембрана утолщена. Обнаруживается субэпителиальное и интрамембранозное отложение иммунных комплексов. Преобладает клиника нефротического синдрома, у некоторых больных возможно увеличение АД, появление эритроцитов в моче, изредка повышается уровень креатинина. Рекомендована иммуносупрессорная терапия разными препаратами и ЗПТ. Прогноз сомнительный.
- КлассVI – склерозирующий гломерулонефрит. Склерозировано более 90% клубочковых капилляров. Быстро возникает и нарастает хроническая почечная недостаточность при минимальных изменениях мочевого осадка. Прогноз неблагоприятный. Пациентам требуется раннее назначение заместительной почечной терапии и пересадка почек. Без радикального лечения заболевание переходит в терминальную стадию.
Отечественными специалистами предложена классификация люпус-нефрита с учетом тяжести, особенностей течения и исходов патологического процесса. Быстропрогрессирующую форму аутоиммунного воспаления почек с нефротическим синдромом, злокачественной гипертензией, ранним возникновением ХПН, плохим прогнозом выявляют у 10-12% больных СКВ. Активный нефрит с признаками волчаночного нефротического синдрома обнаруживают у 30-40% пациентов. В 30-33% случаев определяется активный гломерулонефрит, в картине которого преобладает мочевой синдром. У 15-30% больных нефрит протекает латентно и диагностируется только лабораторно.
Симптомы волчаночного нефрита
Заболевание развивается в среднем через год после постановки диагноза СКВ, хотя может быть и единственным висцеральным проявлением волчанки. В 40% люпус-нефрит имеет бессимптомное течение и выявляется лабораторно. В клинике обычно преобладают признаки основной патологии (поражения суставов, характерная эритема, серозиты), к которым присоединяются отеки, локализованные на лице и наиболее выраженные по утрам, уменьшение суточного количества мочи. 2-5% больных отмечают появление видимой примеси крови в моче. При прогрессировании процесса у 60-70% пациентов возникает стойкая артериальная гипертензия с высокими значениями диастолического давления, рефрактерная к традиционным гипотензивным препаратам. Общее состояние зависит от выраженности морфологических изменений, при нефрите легкой степени нарушения отсутствуют, при тяжелом течении нарастают симптомы интоксикации, появляется кожный зуд, сильные головные боли.
Осложнения
Заболевание часто приводит к формированию или обострению сердечно-сосудистой патологии. Наиболее распространенными осложнениями волчаночного нефрита, развивающимися вследствие поражения сосудов при симптоматической артериальной гипертензии с дислипидемией, являются ишемическая болезнь сердца, инсульты. У пациентов могут возникать тяжелые инфекционные процессы (сепсис, некурабельные пневмонии, туберкулез), связанные с резким снижением иммунитета при длительном лечении кортикостероидами и цитостатиками. Нефрит при волчанке повышает риск злокачественной трансформации клеток, в частности – лейкоцитов с развитием В-клеточных лимфом. Почечная недостаточность как исход волчаночного гломерулонефрита обнаруживается у 10-15% больных. У 36% пациентов с быстропрогрессирующим заболеванием наблюдается ДВС-синдром.
Диагностика
Постановка диагноза волчаночного нефрита обычно не представляет сложностей при наличии характерной симптоматики заболевания. Диагностика может быть затруднена, если гломерулонефрит является единственным органным проявлением СКВ. При подозрении на волчаночный генез поражения почек рекомендованы следующие методы исследований:
- Общий анализ мочи. Соответственно клиническому варианту люпус-нефрита в осадке могут определяться эритроциты, лейкоциты, цилиндры. Для всех форм волчаночного гломерулонефрита кроме I класса характерна протеинурия от 200 до 3000-3500 мг белка/сут и более.
- Содержание креатинина в крови. Обычно показатель повышен у пациентов с диффузным пролиферативным люпус-нефритом, реже — при очаговом, мембранозном поражении, склерозирующей форме заболевания. Высокий креатинин служит прогностически неблагоприятным признаком.
- Исследование крови на антитела. Обнаруживается наличие антинуклеарного фактора, антинуклеарных антител, антител к ds-ДНК, нуклеосомам, гистонам. С1q. При проведении анализа применяют иммунофлуоресцентные и иммуногистохимические методы.
- Волчаночный антикоагулянт(LA). Умеренные и высокие показатели теста характерны для сочетания нефрита с антифосфолипидным синдромом. Положительные результаты свидетельствуют о повышенном риске усугубления аутоиммунного воспаления тромботическими процессами.
- Пункционная биопсия почек. Гистологическое исследование биоптата позволяет выявить патогномоничные морфологические изменения тканей. Проводится всем больным с подозрением на люпус-нефрит при измененном общем анализе мочи или повышенном сывороточном креатинине.
В общем анализе крови часто определяется снижение уровня лейкоцитов, эритроцитов, тромбоцитов, ускорение СОЭ. В качестве вспомогательных методов, позволяющих оценить выраженность структурных изменений и функциональную состоятельность почечной паренхимы, могут выполняться УЗИ, КТ, МСКТ, МРТ почек, экскреторная урография, нефросцинтиграфия, комплексное биохимическое исследование крови, нефрологический комплекс, оценка системы гемостаза. Дифференциальная диагностика люпус-нефрита проводится с быстропрогрессирующим и хроническим гломерулонефритом, лекарственной нефропатией, поражениями почек при ревматоидном артрите, других системных заболеваниях соединительной ткани, миеломной болезни, аутоиммунном гепатите, геморрагическом васкулите, первичном и наследственном амилоидозе. По показаниям пациента кроме уролога, нефролога и ревматолога консультирует терапевт, гепатолог, гематолог, онколог, онкогематолог, токсиколог.
Лечение волчаночного нефрита
Основными терапевтическими задачами при ведении пациентов с СКВ, у которых диагностирован специфический гломерулонефрит, являются индукция ремиссии, максимально долгое сохранение функциональной состоятельности паренхимы, профилактика рецидивов и осложнений, улучшение качества жизни и показателей выживаемости. При выборе схемы лечения учитывают активность аутоиммунного процесса, потенциальную обратимость деструктивных изменений, выраженность почечной недостаточности. Больным с неактивным процессом (I класс люпус-нефрита) рекомендован периодический скрининг состояния почек и назначение препаратов для коррекции других клинических проявлений СКВ.
При волчаночном гломерулонефрите II класса терапию начинают с ингибиторов АПФ, оказывающих антигипертензивный и нефропротективный эффекты за счет снижения системного артериального давления без ущерба ренальному кровотоку. Терапевтическая резистентность состояния, нарастание протеинурии, появление признаков гематурии является основанием для дополнительного применения глюкокортикостероидов и имидазольных цитостатиков. Больным с активным люпусным воспалением гломерул III-V класса в качестве базисных назначают иммуносупрессивные лекарственные средства:
- Цитостатические препараты. Являются обязательным элементом индукционного и поддерживающего лечения. При агрессивном течении заболевания предпочтительна пульс-терапия сверхвысокими дозами алкилирующих производных диамидофосфата, которые ингибируют активность B-лимфоцитов. В последующем больных переводят на поддерживающие дозировки имидазольных цитостатиков или селективных производных микофеноловой кислоты.
- Глюкокортикостероиды. В качестве монопрепаратов в настоящее время практически не используются. Эффективно дополняют цитостатическую терапию, обеспечивая более длительное сохранение почечных функций и лучшие показатели выживаемости. Обычно назначаются в низких дозировках и альтернирующих режимах приема. На начальных этапах лечения возможно проведение активной пульс-терапии высокими дозами.
Альтернативными методами ведения больных с терапевтически резистентными вариантами волчаночного гломерулонефрита являются применение ингибиторов кальциневрина, синтетических моноклональных антител к CD20 и CD22-антигенам мембран B-лимфоцитов, антицитокиновых препаратов, молекулярных блокаторов иммунной реакции. Апробируются и внедряются технологии тотального облучения лимфоидной ткани, костного мозга с последующей трансплантацией стволовых клеток.
Симптоматическая терапия люпус-нефрита направлена на коррекцию отдельных клинических проявлений заболевания. При развитии артериальной гипертензии и значительной протеинурии рекомендован прием ингибиторов АПФ или селективных блокаторов рецепторов ангиотензина II. Для устранения возможной дислипидемии используются статины. Пациентам с признаками антифосфолипидного синдрома показаны антикоагулянты и антиагреганты. Нарастание признаков почечной недостаточности, особенно при волчаночных гломерулонефритах V-VI класса, служит основанием для проведения ЗПТ (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации и др.), а затем трансплантации почки после 3-6-месячного снижения активности аутоиммунного воспаления.
Прогноз и профилактика
Хотя развитие почечной патологии в целом ухудшает прогноз СКВ, при своевременной диагностике и адекватной терапии пятилетняя выживаемость наблюдается у 80-85% больных с тяжелыми формами гломерулонефрита и у 95% с процессами средней тяжести. Первичная профилактика волчаночного нефрита заключается в скрининговых обследованиях пациентов из группы риска по СКВ с целью раннего выявления и назначения комплексного лечения основной патологии, что позволяет снизить вероятность развития поражения почек. Для предупреждения прогрессирования уже имеющегося нефрита необходимо проведение длительной поддерживающей терапии.
1. Лечение волчаночного нефрита с позиций доказательной медицины/ Сущук Е.Л., Торгашина Л.В.// Научно-практическая ревматология. - №6.
2. Патогенез волчаночного нефрита/ Р.М. Стернер, С.П. Хартоно, Д.П. Гранде// Журнал клинической и клеточной иммунологии. – 2004.
3. Волчаночный нефрит: подходы к диагностике и лечению/ Макарова Т. П., Сенек С.А., Фирсова Н.Н., Мрасова В.К., Осипова Н.В., Садыкова Д.И., Ашрафуллина Ч.И.// Практическая медицина. – 2008.
4. Особенности современного течения волчаночного нефрита и факторы риска его прогрессирования: Автореферат диссертации/ Самокишина Н.А. – 2008.
Камни в почках – это проявление мочекаменной болезни, характеризующееся образованием в почках солевых конкрементов (камней). Сопровождаются ноющей болью в пояснице, приступами почечной колики, гематурией, пиурией. Диагностика требует проведения КТ и УЗИ почек, экскреторной урографии, радиоизотопной нефросцинтиграфии, исследования биохимических параметров мочи и крови. Лечение почечнокаменной болезни может включать консервативную терапию, направленную на растворение конкрементов, или их хирургическое удаление (нефролитотрипсию, пиелолитотомию, нефролитотомию, ).
МКБ-10


Общие сведения
Камни в почках (почечнокаменная болезнь, нефролитиаз) - распространенная патология. Специалисты в сфере практической урологии довольно часто сталкиваются с почечнокаменной болезнью, причем камни могут образовываться и у детей, и у взрослых. Среди пациентов преобладают мужчины; камни чаще выявляются в правой почке, в 15 % случаев встречается двусторонняя локализация конкрементов.
При мочекаменной болезни, кроме почек, камни могут выявляться в мочевой пузыре (цистолитиаз), мочеточниках (уретеролитиаз) или мочеиспускательном канале (уретролитиаз). Практически всегда первоначально конкременты образуются в почках и оттуда спускаются в нижние отделы мочевого тракта. Встречаются одиночные конкременты и множественные; мелкие камни почек (до 3 мм) и крупные (до 15 см).
Причины
В основе камнеобразования лежат процессы кристаллизации мочи, насыщенной различной солями и осаждение кристаллов на белковую матрицу-ядро. Почечнокаменная болезнь может развиваться при наличии целого ряда сопутствующих факторов. Нарушение минерального обмена может быть генетически обусловленным. Поэтому людям с семейной историей нефролитиаза рекомендуется уделять внимание профилактике камнеобразования, раннему выявлению конкрементов с помощью контроля общего анализа мочи, прохождения УЗИ, наблюдения у врача-уролога.
Приобретенные нарушения солевого обмена могут быть обусловлены внешними (экзогенными) и внутренними (эндогенными) причинами. В числе внешних факторов наибольшее значение отводится климатическим условиям и питьевому режиму и пищевому рациону. Известно, что в жарком климате при усиленном потоотделении и определенной степени обезвоженности организма, концентрация солей в моче повышается, что приводит к образованию камней в почках. Обезвоживание организма может быть вызвано отравлением или инфекционным заболеванием, протекающим с рвотой и поносом.
В северных регионах факторами камнеобразования могут выступать дефицит витаминов А и D, недостаток ультрафиолета, преобладание рыбы и мяса в рационе. Употребление питьевой воды с повышенным содержанием известковых солей, пищевое пристрастие к острому, кислому, соленому также приводит к ощелачиванию или закислению мочи и выпадению осадка из солей.
Среди внутренних факторов выделяют гиперфункцию околощитовидных желез – гиперпаратиреоз. Усиленная работа паращитовидных желез увеличивает содержание фосфатов в моче и вымывание кальция из костной ткани. Аналогичные нарушения минерального обмена могут возникать при остеопорозе, остеомиелите, переломах костей, повреждениях позвоночника, травмах спинного мозга. К эндогенным факторам также относятся заболевания ЖКТ – гастриты, язвенная болезнь, колиты, приводящие к нарушению кислотно-щелочного равновесия, повышенному выведению солей кальция, ослаблению барьерных функций печени и изменению состава мочи.
Патогенез
Образование камней в почках происходит в результате сложного физико-химического процесса при нарушениях коллоидного баланса и изменениях почечной паренхимы. Известная роль принадлежит неблагоприятным местным условиям в мочевых путях – инфекциям (пиелонефриту, нефротуберкулезу, циститу, уретриту), простатиту, аномалиям почки, гидронефрозу, аденоме предстательной железы, дивертикулиту и другим патологическим процессам, нарушающим пассаж мочи.
Замедление оттока мочи из почки вызывает застой в чашечно-лоханочной системе, перенасыщение мочи различными солями и их выпадение в осадок, задержку отхождения с мочой песка и микролитов. В свою очередь, развивающийся на фоне уростаза инфекционный процесс приводит к попаданию в мочу воспалительных субстратов - бактерий, слизи, гноя, белка. Эти вещества участвуют в образовании первичного ядра будущего конкремента, вокруг которого кристаллизуются соли, в избытке присутствующие в моче.
Классификация
По химическому составу выделяют несколько видов камней, встречающихся в почках:
- Оксалаты. Состоят из солей кальция щавелевой кислоты. Имеют плотную структуру, черно-серый цвет, шиповатую неровную поверхность. Могут образовываться как при кислой, так и при щелочной реакции мочи.
- Фосфаты. Конкременты, состоящие из кальциевых солей фосфорной кислоты. По консистенции они мягкие, крошащиеся, с гладкой или слегка шероховатой поверхностью, беловато-сероватого цвета. Образуются при щелочной моче, достаточно быстро растут, особенно при наличии инфекции (пиелонефрита).
- Ураты. Представлены кристаллами солей мочевой кислоты. Их структура плотная, цвет – от светло-желтого до кирпично-красного, поверхность - гладкая или мелкоточечная. Встречаются при кислой реакции мочи.
- Карбонаты. Конкременты формируются при осаждении кальциевых солей угольной (карбонатной) кислоты. Они мягкие, светлые, гладкие, могут иметь различную форму.
- Цистиновые камни. В составе присутствуют сернистые соединения аминокислоты цистина. Конкременты имеют мягковатую консистенцию, гладкую поверхность, округлую форму, желтовато-белый цвет.
- Белковые камни. Образованы преимущественно фибрином с примесью бактерий и солей. По структуре мягкие, плоские, небольшого размера, белого цвета.
- Холестериновые камни. Ввстречаются редко; образуются из холестерина, имеют мягкую крошащуюся консистенцию, черный цвет.
Иногда в почках образуются камни не однородного, а смешанного состава. Одним из наиболее сложных вариантов являются коралловидные камни, которые составляют 3-5% от всех конкрементов. Коралловидные конкременты растут в лоханке и по виду представляют ее слепок, практически полностью повторяющий размеры и форму органа.

Симптомы нефролитиаза
В зависимости от своего размера, количества и состава камни в почках могут давать симптоматику различной выраженности. Типичная клиника включает боли в пояснице, развитие почечной колики, гематурию, пиурию, иногда – самостоятельное отхождение камня из почки с мочой. Боли в пояснице развиваются вследствие нарушения оттока мочи, могут быть ноющими, тупыми, а при резко возникшем уростазе, при закупорке камнем лоханки почки или мочеточника, прогрессировать до почечной колики. Коралловидные камни обычно сопровождаются нерезкой тупой болью, а мелкие и плотные дают резкую приступообразную боль.
Типичный приступ почечной колики сопровождается внезапными острыми болями в поясничной области, распространяющимися по ходу мочеточника в промежность и половые органы. Рефлекторно на фоне почечной колики возникают учащенные болезненные мочеиспускания, тошнота и рвота, метеоризм. Пациент возбужден, беспокоен, не может найти себе позы, облегчающей состояние. Болевой приступ при почечной колике настолько выражен, что зачастую купируется только введением наркотических препаратов. При обструкции камнями обоих мочеточников развивается постренальная анурия, лихорадка.
По окончании приступа камни из почек нередко отходят с мочой, возможна постболевая гематурия. Интенсивность гематурии может быть различной – от незначительной эритроцитурии до выраженной макрогематурии. Выделение гноя с мочой (пиурия) развивается при воспалении в почках и мочевых путях. Наличие камней в почках симптоматически не проявляет себя у 13-15% пациентов.
Диагностика
Распознавание камней в почках производится на основе анамнеза, типичной картины почечных колик, лабораторных и инструментальных визуализирующих исследований. На высоте почечной колики определяется резкая боль на стороне пораженной почки, положительный симптом Пастернацкого, болезненность пальпации соответствующей почки и мочеточника. Для подтверждения нефролитиаза выполняется:
- Лабораторная диагностика. Исследование мочи после приступа выявляет наличие свежих эритроцитов, лейкоцитов, белка, солей, бактерий. Биохимическое исследование мочи и крови в определенной степени позволяет судить о составе и причинах образования камней.
- УЗИ. С помощью УЗИ почек оцениваются анатомические изменения органа, наличие, локализация и движение камней. Правостороннюю почечную колику необходимо дифференцировать с аппендицитом, острым холециститом, в связи с чем может потребоваться выполнение УЗИ брюшной полости.
- Рентгеновская диагностика. Большая часть конкрементов определяется уже при обзорной урографии. Однако белковые и мочекислые (уратные) камни не отражают рентгеновские лучи и не дают теней на обзорных урограммах. Они подлежат выявлению с помощью экскреторной урографии и пиелографии. Кроме того, экскреторная урография дает информацию о морфо-функциональных изменениях в почках и мочевых путях, локализации конкрементов (лоханка, чашечка, мочеточник), форме и размерах камней.
- КТ почек. Компьютерная томография является "золотым стандартом" диагностики, поскольку позволяет увидеть конкременты любых размеров и плотности. При необходимости урологическое обследование дополняется радиоизотопной нефросцинтиграфией.

КТ ОБП и забрюшинного пространства. Плотные конкременты в нижних чашечках с обеих сторон. (фото Вишняков В.Н.)
Лечение камней в почках
Консервативное лечение
Лечение нефролитиаза может быть консервативным или оперативным и во всех случаях направлено на удаление камней из почек, устранение инфекции и предупреждение повторного образования конкрементов. При мелких почечных камнях (до 3 мм), которые могут быть выведены самостоятельно, назначается обильная водная нагрузка и диета, исключающая мясо и субпродукты.
При уратных камнях рекомендуется молочно-растительная диета, ощелачивающая мочу, щелочные минеральные воды (боржоми, ессентуки); при фосфатных конкрементах – прием кислых минеральных вод (Кисловодск, Железноводск, Трускавец) и т. д. Дополнительно под контролем уролога могут применяться лекарственные препараты, растворяющие камни в почках (например, цитратная терапия при уратных конкрементах).
Первая помощь при почечной колике
При развитии почечной колики лечебные мероприятия направлены на снятие обструкции и болевого приступа. С этой целью применяются инъекции платифиллина, метамизола натрия, морфина или комбинированных анальгетиков в сочетании раствором атропина; проводится теплая сидячая ванна, прикладывается грелка к поясничной области. При некупирующейся почечной колике требуется проведение новокаиновой блокады семенного канатика (у мужчин) или круглой связки матки (у женщин), проведение катетеризации мочеточника.
Хирургическое лечение
К открытым или лапароскопическим вмешательствам по извлечению камней – пиелолитотомии (рассечению лоханки) и нефролитотомии (рассечению паренхимы) прибегают редко, главным образом, при неэффективности малоинвазивной хирургии. При осложненном течении почечнокаменной болезни и потере функции почки показана нефрэктомия. После удаления конкрементов пациентам рекомендуется курортное лечение, пожизненное соблюдение диеты, устранение сопутствующих факторов риска.
Прогноз и профилактика
В большинстве случаев течение нефролитиаза прогностически благоприятно. После удаления камней при условии соблюдения предписаний врача-уролога, заболевание может не рецидивировать. В неблагоприятных случаях может развиваться калькулезный пиелонефрит, симптоматическая гипертония, хроническая почечная недостаточность, гидропионефроз.
При любых видах камней в почках рекомендуется увеличение объема питья до 2 л в сутки; употребление специальных травяных сборов; исключение острой, копченой и жирной пищи, алкоголя; исключение переохлаждений; улучшение уродинамики посредством умеренной физической активности и физкультуры. Профилактика осложнений нефролитиаза сводится к раннему удалению камней из почек, обязательному пролечиванию сопутствующих инфекций.
Сотрудники Кыргызской государственной медицинской академии им. И.К. Ахунбаева, Первого МГМУ им. И.М. Сеченова и Витебского государственного ордена Дружбы народов медицинского университета представили обзор, целью которого стал – анализ данных литературы последних лет, касающийся распространенности и патогенетических механизмов развития поражения почек (волчаночного нефрита) при СКВ.
В последние годы обсуждается вопрос о причине более раннего и частого развития хронической болезни почек (ХБП) при системной красной волчанке (СКВ). В основе СКВ лежит сложное взаимодействие генетических и экзогенных факторов, приводящее к сложным нарушениям системы врожденного и приобретенного иммунитета; гиперпродукции провоспалительных цитокинов; патологической активации В-клеток; нарушению внутриклеточной сигнализации Т-клеток; дефекту клиренса клеток, подвергнутых апоптозу и некрозу. Среди аутоиммунных заболеваний человека, СКВ распространена преимущественно среди лиц женского пола, соотношение женщин и мужчин составляет примерно 10:1. Причем, в 90% случаев заболевание поражает молодых женщин детородного возраста (20 – 40 лет), хотя может развиваться как в детском, так и в пожилом возрасте у лиц обоих полов. Здесь стоит отметить, что у лиц старших возрастных групп наблюдается относительно спокойное течение как волчаночной нефропатии, так и СКВ. Примерно у 20% больных СКВ развивается в возрасте до 16 лет. Вовлечение почек в патологический процесс при СКВ, чаще всего формируется вследствие отложения в клубочках иммунных комплексов, что приводит к развитию воспалительной реакции в клубочках и, при прогрессировании, к вовлечению в процесс почечного интерстиция. Кроме того, повреждение почек может поддерживаться за счет других механизмов, таких как тромботическая микроангиопатия. Как отмечают исследователи, СКВ является классическим проявлением V типа кардиоренального синдрома, когда поражение сердца и почек развивается одновременно. ХБП оказывает важнейшее влияние на жизненный прогноз у больных СКВ.
Распространенность хронической болезни почек при системной красной волчанке
Поражения почек при СКВ (волчаночный нефрит, люпус-нефрит, волчаночная нефропатия) развиваются при остром и подостром течении СКВ с высокой иммунологической активностью, реже – при её хроническом течении. Большинство почечных нарушений появляются обычно в течение первых 6-36 месяцев после постановки диагноза СКВ. Имеются сведения, что риск развития волчаночного нефрита у больных СКВ спустя 5 лет и более после дебюта заболевания относительно невелик. Многие исследователи утверждают, что у детей с СКВ волчаночный нефрит встречается чаще (клинически диагностируется у 70–75%) и протекает тяжелее, чем у взрослых. А.В. Александров, Л.Н. Шилова, и соавторы проанализировали данные 60 больных с достоверным диагнозом СКВ с различными клиническими проявлениями. Как отмечают исследователи, поражение почек носило крайне разнообразный характер и выявлялось у 24 (40%) больных СКВ. У подавляющего большинства (15 человек) волчаночный нефрит развился в течение первых 6 лет от начала заболевания, у 12% больных поражение почек было первым проявлением СКВ. Клинико-лабораторные проявления поражения почек при СКВ отмечаются в 30-80% случаев, а морфологические изменения в почечной ткани встречаются практически у каждого пациента. В ряде работ наличие ХБП на основании классификации K/DOQI, Kidney Disease Outcomes Quality Initiative, 2007 установлено у 83% больных СКВ. Причем у 50% больных СКВ, имеющих ХБП, выявлялась С2 градация заболевания. В одном из исследований, среди 64 больных СКВ клинические и лабораторные проявления поражения почек отмечены у 48 человек в 75% случаев. Т.П. Макарова с соавторами провели ретроспективный анализ 60 случаев СКВ с оценкой клинических проявлений заболевания и вариантов волчаночного нефрита у детей в Республике Беларусь и Республике Татарстан. Так, среди участников исследования у 35 больных диагноз волчаночного нефрита верифицирован морфологически.
Распространенность признаков ХБП при СКВ имеет некоторые расовые, климато — географические отличия. По отчетам международных регистров США, общая распространенность волчаночного нефрита зависела от расовой принадлежности. Например, за период 1996-2004 гг. показатель частоты возникновения терминальной хронической почечной недостаточности, обусловленной волчаночным нефритом, составил 4,5 случая на 1 млн. взрослого населения в общей популяции и был значительно выше у представителей негроидной расы (17-20 на 1 млн. населения) и латиноамериканцев (6 на 1 млн. населения), чем у лиц европеоидной расы (2,5 на 1 млн. населения). В ретроспективном когортном исследовании Великобритании у 12% представителей европеоидной и 62% лиц негроидной рас с волчаночным нефритом в итоге формировалась терминальная хроническая почечная недостаточность. Кроме того, вероятность возникновения поражения почек была меньше у лиц белой расы (европейцев, американцев европейского происхождения; 12-33%), чем у представителей негроидной расы (афроамериканцев, жителей стран Карибского бассейна; 40-69%), латиноамериканцев (36-61%) или пациентов азиатского происхождения (индейцы, китайцы; 47-53%).
Волчаночный нефрит. Волчаночный нефрит отмечается у 60% взрослых и 80% детей и реже регистрируется при хроническом течении СКВ. У больных СКВ поражения почек могут протекать в форме хронического гломерулонефрита, быстропрогрессирующего гломерулонефрита, острого повреждения почек, нефротического синдрома, интерстициального нефрита или (реже) дистального тубулярного ацидоза, прогрессирующего снижения скорости клубочковой фильтрации, часто с гиперкалиемией. Волчаночный нефрит – это модель иммунокомплексного воспаления, механизм развития которого отражает патогенез СКВ. Выраженная активация В-лимфоцитов, играющих важную роль в обеспечении гуморального иммунитета, сопровождается продукцией аутоантител, прежде всего, к ядерным и цитоплазматическим белкам с последующим образованием циркулирующих иммунных комплексов (ЦИК). С патофизиологической точки зрения при встрече с антигеном или стимуляции со стороны T-лимфоцитов некоторые B-лимфоциты трансформируются в плазматические клетки, способные к продукции антител. Активированные В-лимфоциты начинают усиленно продуцировать цитокины, которые от клетки к клетке передают сигнал воспаления на уровне дезоксирибонуклеиновой кислоты (ДНК). У больных с СКВ аутоантитела к двуспиральной ДНК тесно связаны с активностью волчаночного нефрита и выявляются в составе иммунных комплексов в клубочках почек. Отложение ЦИК на почечных структурах сопровождается активацией моноцитов и макрофагов, в результате усиливается повреждение эндотелия сосудов клубочков, апоптоз и расстройства кровотока в микроциркуляторном русле. Макрофаги передают Т-лимфоцитам одновременно с переработанным антигеном и интерлейкин-1, который подготавливает поверхностные рецепторы на Т-хелперах к связыванию передаваемого антигена.
На скорость клиренса ЦИК большое влияние оказывают половые гормоны, в частности, эстрогены, замедляющие их элиминацию. Это одна из причин более частого выявления у женщин аутоиммунных заболеваний и СКВ. В трудах В.А. Насоновой, среди важных механизмов развития СКВ и волчаночного нефрита, особое место занимает замедление элиминации ЦИК из кровотока с удлинением времени их циркуляции, что связано с несостоятельностью макрофагов и моноцитов. Кроме того, элиминацию ЦИК обеспечивают также эритроциты периферической крови (через связывание их с рецепторами комплемента С3). При взаимодействии с рецепторами комплемента иммунные комплексы теряют способность фиксироваться в тканях органов-мишеней, в частности, почек. При СКВ регистрируется генетический дефект нарушения рецепторного звена связывания иммунных комплексов, что ведет к удлинению времени циркуляции и депонированию. У некоторых больных с СКВ обнаружен генетический дефицит комплемента С4, маркер которого входит в состав HLA/ Human Leukocyte Antigens и часто выявляется при носительстве HLA В8. Часто развитие волчаночного нефрита в дебюте и обострение СКВ (при остром и подостром течении заболевания) объясняются стабильно повышенным уровнем иммунных комплексов, свойством аутоантител (малый размер и легкая растворимость), которые определяют повреждающую активность ЦИК. Малые по размеру и растворимые иммунные комплексы плохо фагоцитируются и дольше циркулируют в кровотоке.
С другой стороны, более частому развитию волчаночного нефрита в некоторой степени способствует и уровень органного кровотока в почках. Так, о высокой функциональной активности почек свидетельствует тот факт, что в почку поступает примерно 25% всего объема сердечного выброса и эквивалентное количество кислорода. А объем кровотока в почке в несколько раз превышает такой в миокарде, головном мозге и печени. Важно, что наличие дуговых и сегментарных разветвлений сосудов почек, где наиболее активны кровоток и завихрения крови определяют локализацию и контакт ЦИК с базальной мембраной клубочков.
Нарушения активности В-лимфоцитов и их апоптоз при ревматических заболеваниях, в том числе при СКВ, активно изучается отечественными исследователями. При СКВ связывание антител к ДНК и других аутоантител с базальной мембраной клубочков ведет к активации комплемента.
Система комплемента – это группа белков, последовательно реагирующих друг с другом. При СКВ активация системы комплемента происходит классическими путями – формированием комплекса антиген – антитело. При волчаночном нефрите происходит последовательная активация компонентов комплемента (С1-С4-С2-С3-С3a-С3b), что приводит к формированию мембраноатакующего комплекса, вызывающего повреждение и лизис клетки. Непосредственное участие системы комплемента в развитии и прогрессировании волчаночного нефрита подтверждает тот факт, что комплементы обнаруживаются в очаге повреждения ткани почек (при иммуногистохимическом исследовании в клубочках выявляются отложения комплемента С3 и С1q), повышается их активность в крови и потребление отдельных компонентов комплемента (С1-С3-С4-С5). В частности, при СКВ дефицит ранних компонентов системы комплемента играет роль в возникновении волчаночного нефрита. Тогда как, повышенные титры антител к ДНК и низкие уровни комплемента C3 и C4 в крови часто указывают на активную волчанку. Наряду с ЦИК, поражению клубочков способствуют также повреждение эндотелия антифосфолипидными антителами, нарушение продукции и биологического действия оксида азота и формирование микротромбозов. В совокупности, нарушение целостности базальной мембраны клубочков, изменение заряд-селективности и колебание внутриклубочкового давления провоцируют протеинурию и нередко повышение артериального давления.
- Минимальные мезангиальные изменения;
- Мезангиальные пролиферативные измене-ния с отложениями в мезангии;
III. Очаговые пролиферативные изменения в клубочках;
- Диффузные (≥50% клубочков) пролифера-тивные изменения; диффузный сегментарный пролиферативный (IV-S, > 50% пораженных клубочков) с сегментар-ными изменениями; диффузный глобальный пролиферативный (IV-G, >50% пораженных клубочков) с глобаль-ными изменениями;
- Мембранозный гломерулонефрит;
- Запущенный гломерулосклероз:
- Активный нефрит: быстропрогрессирующий волчаночный нефрит; медленно прогрессирующий волчаночный нефрит; с нефротическим синдромом; с выраженным мочевым синдромом;
- Неактивный нефрит с минимальным мочевым синдромом или субклиническая протеинурия.
Заключение. Подытоживая литературные данные, следует отметить, что при СКВ поражение почек является одним из наиболее распространенных, тяжелых и прогностически неблагоприятных форм заболевания. Именно вовлечение в патологический процесс почек предопределяет в дальней-шем прогноз этих больных в отношении заболевания, а осложнения, связанные с волчаночным нефритом, являются основной причиной летальности у данной категории больных.
Муркамилов И.Т., Айтбаев К.А., Фомин В.В., Счастливенко А.И., Юсупов Ф.А.
Читайте также:

