Кандидозная инфекция на губе
Обновлено: 24.04.2024
На губах очень тонкая кожа, поэтому они практически не защищены от внешнего воздействия. Из-за этого каждому человеку хотя бы раз в жизни приходилось сталкиваться с различными болезнями губ. В медицине у них есть общее название – хейлит. Существует около десятка разновидностей этого заболевания.

Причины почему развиваются заболевания губ
Губы человека очень уязвимы, что часто приводит к их покраснению, раздражению, сухости и даже образованию ранок и корочек. Чаще всего хейлит развивается под воздействием внешних факторов: низкой температуры, ветра, солнечных лучей. Под их влиянием происходит пересыхание кожи вокруг рта, что уже само по себе неприятно. Если ничего с этим не делать, проблема только усугубиться.
Второй фактор, который вызывает болезни губ, – это различные аллергены. Виновником патологической реакции могут стать как продукты питания, так и косметические средства. Неполадки в функционировании внутренних систем организма тоже могут отразиться на лице.
Чаще всего нежная кожа вокруг рта страдает из-за нарушений в гормональном фоне, грибковых и вирусных поражений. Авитаминоз, расстройство желудка и общее ухудшение иммунитета могут усугубить ситуацию.
Есть и менее распространенные причины развития заболеваний губ. Обычно они приводят к определенным типам хейлита.
Разновидности болезней губ
Хейлит можно поделить на несколько категорий. Вот их названия:
- эксфолиативный;
- гландулярный;
- метеорологический;
- актинический;
- атопический;
- экзематозный;
- кандидозный.
Вдобавок есть и другие заболевания, не относящиеся к хейлиту. Поэтому сухость, шелушение, образование корки, красная кайма возле губ – причины для серьезного беспокойства и повод для обследования всего организма.
Атопический хейлит

Атопический хейлит иногда называют аллергическим, поскольку вызывают его различные раздражители. Причиной развития болезни может стать еда или косметика. Выходит, аллерген действует на кожу губ как изнутри, так и снаружи.
Заболевание проявляется в виде воспаления красной каймы губ. Кожа становится сухой, шелушится. Возможно возникновение трещин, зуда и жжения.
Чаще всего от аллергии на губах страдают дети и подростки. Нередко она является единственным симптомом нейродермита или атопического дерматита.
Гландулярный хейлит
Гландулярный хейлит – это воспаление слюнных желез, которые находятся у поверхности слизистой оболочки губ. Заболевание чаще встречается у мужчин старше 50 лет и характеризуется следующими признаками:
Различают первичную и вторичную форму гландулярного хейлита. Первичный недуг развивается из-за генетической предрасположенности. Причиной вторичного заболевания губ может стать волчанка, лейкоплакия ротовой полости или красный плоский лишай.
Метеорологический хейлит
С этим недугом людям приходится сталкиваться постоянно. Стандартное обветривание, которое чаще проявляется зимой – это и есть метеорологический хейлит.
Первый признак болезни – ощущение стянутости кожи. В запущенных случаях она краснеет, иссыхает, покрывается трещинами. Лечить такое воспаление губ можно на дому. Достаточно отгородить себя от вредных факторов, увлажнять и питать кожу до полного восстановления.
Экзематозный хейлит

Экзематозный хейлит является одним из проявлений экземы – воспалительного процесса нейроаллергической природы, который чаще проявляется на лице или сухих участках тела. Обычно недуг сопровождается постоянной сухостью и покраснением. В запущенных случаях кожа начинает шелушиться и покрывается пузырьками.
Болезнь часто поражает ткани вокруг губ, поэтому у больного может образоваться красная кайма, как на фото справа. Этот участок кожи постоянно зудит и чешется.
Если заболевание носит хронический характер, симптомы проявляются менее выраженно. Но в таком случае на коже появляются уплотнения.
Актинический хейлит
Многие считают, что губы нужно защищать только зимой. Поэтому именно в это время года люди запасаются увлажняющими и питающими бальзамами, чтобы уменьшить сухость и зуд губ. Однако нежную кожу нужно защищать не только от мороза, но и от жгучего солнца.

При повышенной чувствительности к ультрафиолету и длительном пребывании на открытой местности образуется актинический хейлит. Симптомы у него стандартные:
- сухость, шелушение;
- краснота и отечность;
- уплотнение отдельных участков.
Если ничего не делать, губы покрываются коркой. Так организм пытается хоть как-то защитить уязвимую часть лица. Этот симптом проявляется реже остальных.
В запущенных случаях вокруг ротовой полости возникают язвы, эрозии и небольшие уплотнения. Такое состояние является предраковым.
Эксфолиативный хейлит
Эксфолиативная форма болезни возникает из-за стрессов и нарушений в работе иммунитета. Большую роль играет генетическая предрасположенность. Если такое заболевание было у ваших родителей, велик риск, что оно возникнет и у вас.

Эксфолиативный хейлит на губах протекает в двух формах: экссудативной и сухой. В первом случае можно наблюдать так называемые желтые губы (на фото). На коже образовывается плотная корочка этого оттенка.
Желтую корку легко оторвать, данный процесс не доставляет особого дискомфорта. Под коркой нет эрозий или других повреждений.
При сухой форме заболевания тоже образуется корочка на губах, но не желтого, а более светлого оттенка. Больного беспокоит сухость кожных покровов, что объясняет название недуга. Возникает желание облизать зубы, но лучше этого не делать: можно занести инфекцию и спровоцировать большее раздражение.
Кандидозный хейлит
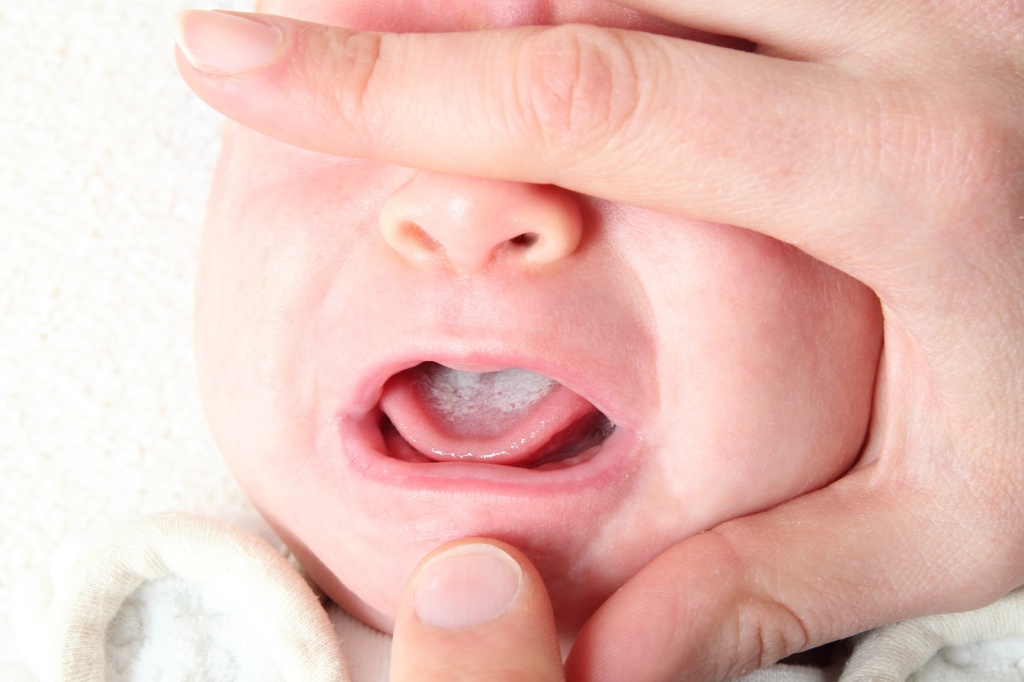
Если губы покраснели, воспалились и покрылись коркой с творожистым налетом белого или желтоватого цвета, значит, причиной такой симптоматики стал кандидоз. Если счистить налет, обнажатся воспаленные участки кожи. Как проявляется подобное заболевание губ, показано на фото.

Болезнь возникает из-за чрезмерного развития грибка Candida. Возбудитель обитает на слизистых оболочках человека постоянно, но активное развитие грибка начинается только при благоприятных условиях, к которым относятся:
- снижение иммунитета из-за перенесенных болезней или нехватки полезных веществ;
- длительный прием антибиотиков;
- резкая смена климата на более жаркий и влажный.
Грибковое воспаление губ начинается снаружи, но может распространиться и на внутренние ткани полости рта, приведя, таким образом, к кандидозному стоматиту.
Рак губ
Многие из перечисленных заболеваний, если не уделить должного внимания их лечению, приводят к раку. Пожалуй, это самый страшный недуг, который может коснуться губ и ротовой полости.

Поначалу симптомы рака ничем не примечательны. Губы покраснеют, появится небольшое воспаление. Кожа может иссохнуть и покрыться трещинами. Если больной увлажняет и питает пораженные ткани, но губы остаются воспаленными в течение нескольких недель, ему стоит забить тревогу и обратиться к специалисту. Позже могут появиться язвы и уплотнения.
Обычно, если правильно и вовремя начать лечение, рак отступает полностью. Лишь в редких случаях возможны рецидивы.
Есть еще одно заболевание, которое сравнивают с раком – синдром Манганотти. Недуг проявляется в виде заметной язвы на губе, которая является предраковой. Однако из-за того, что в большинстве случаев синдром все же перерастает в опухоль, его чаще относят к онкологическим заболеваниям.
Особенности протекания хейлита у детей
Губы страдают из-за минимальной защиты. У малышей она еще слабее, поэтому хейлит тревожит их несколько чаще. Помимо детей, в группу риска входят пожилые люди и беременные женщины.
Основные причины появления хейлита в детском возрасте:
- аллергическая реакция на продукты питания;
- применение средств для ухода за кожей губ и вокруг них, непредназначенных для детей;
- генетическая предрасположенность;
- инфекционные и грибковые поражения;
- погодные условия.
Обычно детский хейлит не развивается до критических стадий. Когда у детей краснеют губы, родители сразу начинают лечить их. Ведь к здоровью младшего поколения люди относятся с большим вниманием, чем к своему. Если хейлит у детей все же требует лечения, терапия не затягивается дольше, чем на несколько недель. Главное, убрать из детского рациона все аллергены и сбалансировать питание.
Как лечить губы при хейлите
Самое важное в лечении хейлита – это выявить его причину, что сложно сделать без профессиональной помощи. Придется обращаться к специалисту. Сначала лучше пойти к терапевту, а уже он направит вас к врачу узкого профиля.
Обычно лечение заболеваний губ и кожи вокруг рта основывается на устранении не симптомов, а первопричины. Оно включает изменение образа жизни, правильное питание, прием медикаментозных препаратов.
Если причиной воспаления стало инфекционное или грибковое поражение, в терапию включаются препараты местного действия. Обычно больным назначают различные лечебные мази для наружного применения, которые необходимо наносить на поврежденную кожу по несколько раз в день:
- противовоспалительные – Тетрациклиновая, Эритромициновая;
- противогрибковые – Клотримазол;
- гормональные – Преднизолон.
Чтобы вылечить губы, нужно воздействовать на них не только снаружи, но и изнутри. Кожа вокруг рта часто страдает от нехватки витаминов группы B, поэтому их часто назначают при лечении губ.
Как избавиться от неприятных симптомов в домашних условиях
Лечиться дома, не обращаясь к врачу, не стоит. Однако есть способы, к которым можно прибегнуть для уменьшения дискомфорта:
- Если губы воспаляются из-за солнца или холода, желательно, чтобы они всегда были покрыты защитным слоем бальзама.
- При сильном зуде и жжении, проявляющихся практически при всех формах хейлита, помогут холодные компрессы. Перед их прикладыванием кожу покрывают слоем бальзама, чтобы одновременно с уменьшением боли происходило и лечение губ.
- Если губы покраснели и покрылись трещинами, язвочками или любыми другими открытыми ранами, нужно позаботиться о том, чтобы в них не попали бактерии. Следует обрабатывать окружающую их кожу и зубы ватным диском, смоченным в перекиси водорода или в Мирамистине. Лучший эффект окажут специальные антисептические мази.
- Если боль и зуд нетерпимы, можно использовать обезболивающие препараты. Такое же действие окажут мази с охлаждающим эффектом.
Все методы народного лечения хейлита окажутся бесполезными, если прибегать к ним необдуманно – без консультации с врачом. В большинстве случаев воспаление, покраснение и зуд губ безвредны. Такие симптомы могут пройти даже без терапии, но иногда они свидетельствуют об опасных заболеваниях, поэтому пренебрегать врачебной помощью нельзя.
Вы удивитесь, узнав, что слизистая оболочка полости рта — едва ли не самое уязвимое место в организме человека. На ее долю приходится множество вирусов, инфекций, заражений и повреждений, о большинстве из которых мы даже не догадываемся или не осознаем всю серьезность заболевания. Одним из подобных недугов является кандидоз слизистой полости рта — если вовремя не обратить внимания на заражение, последствия могут быть весьма плачевными.
Содержание статьи
- Что же такое кандидоз полости рта?
- Причины кандидоза полости рта
- Диагностика кандидоза полости рта
- Симптомы кандидоза полости рта
- Язык при кандидозе полости рта
- Классификация кандидоза полости рта
- Лечение молочницы полости рта
- Профилактика кандидоза оболочки полости рта
Что же такое кандидоз полости рта?
Кандидоз слизистой оболочки полости рта (его также называют молочницей полости рта) — это инфекция ротовой полости, вызванная дрожжеподобными грибками Candida. Эти микроорганизмы являются частью здоровой микрофлоры, однако при определенных обстоятельствах их размножение нарушает благоприятную среду и становится источником болезненных процессов. Воспаление и налет на языке, язвочки на слизистой и неприятные ощущения во рту — называется это заболевание кандидозом полости рта.
Этому недугу больше всего подвержены дети-груднички, однако в таком возрасте оно лечится быстрее и переносится почти безболезненно. Часто наблюдается молочница полости рта у взрослых людей после 50 лет, когда иммунитет уже ослаблен. Кандидоз полости рта у мужчин встречается реже, чем у женщин. За последнее время процент заболевших значительно вырос, что связано с бесконтрольным приемом медикаментов: ослабление клеточного иммунитета увеличивает риск появления кандидоза полости рта после антибиотиков, а точнее их неправильного приема. Изучает сущность кандидоза полости рта микробиология — наука о микроорганизмах. И она успешно справляется со своей задачей, в настоящий момент это заболевание подробно исследовано, а врачам известны все способы лечения и профилактики инфекции.
Причины кандидоза полости рта
Здоровый человек все равно является носителем грибков рода Кандида, так как они входят в состав микрофлоры и спокойно сосуществуют с другими микроорганизмами, не нанося вреда. Но любое изменение баланса в организме может привести к стремительному размножению бактерий и развитию заболевания. Ключевую роль в этиологии кандидоза полости рта играет ослабленное состояние иммунитета, однако отправной точкой к зарождению болезни может стать любая из этих причин:
- беременность;
- иммунодефицитные состояния;
- инфекционные процессы;
- длительное лечение антибиотиками или неправильное употребление лекарств;
- травмы и повреждения слизистой рта;
- недостаточная гигиена полости рта;
- контакт с уже заболевшим человеком.
Диагностика кандидоза полости рта
Обнаружить кандидоз (молочницу) полости рта можно на осмотре у стоматолога при наличии характерных жалоб у пациента. Врач изучает состояние слизистой рта, исследует соскоб, внимательно осматривает волосы и кожу. Также необходим при кандидозе полости рта анализ крови, чтобы проверить уровень глюкозы и исключить диабет. Чем раньше вы установите наличие этой инфекции, тем легче от нее будет избавиться, поэтому не стоит откладывать диагностику только потому, что симптомы не причиняют вам дискомфорта.
Симптомы кандидоза полости рта
- Заражение характеризуется появлением отека и беловатого налета на слизистой щек, губ, языка. При удалении налета поверхность кровоточит, у больного появляется ощущение жжения.
- При кандидозе полости рта язык и горло становятся чувствительными, любой контакт болезненно переживается пациентом.
- Признаками кандидоза полости рта также бывают трещинки в уголках губ и покраснение слизистой оболочки.
- К симптомам молочницы полости рта можно отнести и сильную сухость во рту, ощущение стянутости слизистой, шероховатость внутренних поверхностей.
- Пациенты часто жалуются на повышенную температуру при кандидозе полости рта. Иногда это заболевание сопровождается появлением небольших язв на внутренней стороне губы, слизистой щек, которые наполнены гноем и издают характерный запах при кандидозе полости рта.
Признаки кандидоза полости рта при ВИЧ-заболеваниях немного отличаются от традиционных. Инфекция в этом случае быстро распространяется и сразу переходит в острую форму, а бляшки и налет появляются не только во рту, но и в области гениталий. При ВИЧ молочница слизистой полости рта плохо лечится, поэтому даже при незначительных симптомах лучше посетить врача и проверить состояние здоровья.
Язык при кандидозе полости рта
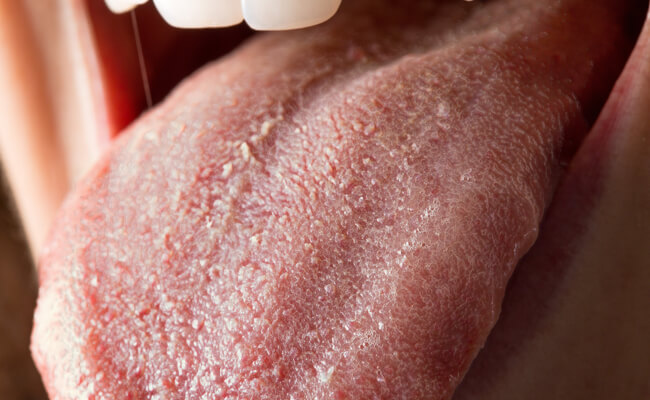
Классификация кандидоза полости рта
Данное заболевание принято делить на несколько типов, каждый из которых имеет свои характерные черты. Специалисты выделяют острый и хронический кандидоз полости рта.
Острый псевдомембранный кандидоз
Характерен для малышей грудного возраста с уязвленным иммунитетом. Кандидоз ротовой полости, или кандидоз рта, может быть спровоцирован ранее перенесенным инфекционным заболеванием или расстройством ЖКТ. Недуг передается через пустышку или посуду, болезнь проявляется в виде светлого или сероватого налета на слизистой. На начальной стадии налет безболезненно удаляется, с развитием кандидоза слизистой оболочки полости рта и глотки он уплотняется и распространяется в полости рта. Удалить налет на языке, не вызвав кровотечения, уже практически невозможно.
Острый атрофический кандидозный стоматит
Сопровождается шелушением покровов, сухостью и жжением слизистой, пациенту больно принимать пищу и касаться зараженной области. При подобной форме кандидоза полости рта инфекция может распространиться дальше — на гортань, глотку и даже пищевод.
Хронический гиперпластический кандидоз ротовой полости
Характеризуется сменой белесого налета серовато-желтым, после удаления которого открываются небольшие кровотечения. Вместе с налетом появляются бляшки и утолщения, которые нельзя счистить или убрать, они проходят сами в процессе лечения.
Хронический атрофический кандидоз ротовой полости
Диагностируется, когда воспаление переходит на кожные покровы, в уголках рта появляются трещины. Язык при этом становится блестящего насыщенно-розового цвета, на нем отчетливо видны сосуды. Затем инфекция переходит на внутренние органы. Этот вид кандидоза полости рта может проявиться вследствие неправильной установки зубных протезов, пластин и коронок, которые натирают и травмируют слизистую.

Лечение молочницы полости рта
Лечением этого недуга занимается стоматолог, хотя он может обратиться за консультацией к терапевту, иммунологу или эндокринологу. Для избавления от этого заболевания существует множество лекарств, из которых специалист подберет подходящее именно вам. Не стоит забывать, что для лечения кандидоза полости рта у взрослых и у детей используются разные медикаменты. Также для ускорения выздоровления следует соблюдать специальную диету, которую вам пропишет врач, она важна для восстановления слизистых после кандидоза полости рта и горла. Многие пациенты пренебрегают походом к специалисту и предпочитают советы тех, кто уже сталкивался с этой инфекцией, а также народные методы. Подобное поведение крайне опасно, лечить кандидоз ротовой полости по отзывам на форумах или рекомендациям знакомых нельзя. Это может спровоцировать непредвиденные осложнения и причинить серьезный вред здоровью. Врач точно установит причину вашего заболевания и назначит препарат, подходящий по физиологическим особенностям. Подробнее о лечении кандидоза полости рта читайте в статье.
Профилактика кандидоза оболочки полости рта
Возникновение этого заболевания — очень неприятное и мучительное явление, к счастью, его довольно легко избежать, следуя рекомендациям. Одной из главных причин появления инфекции становится ослабленный иммунитет, поэтому основное правило предупреждения недуга — лечение любых заболеваний в нужное время и прием медикаментов строго по предписанию врача. Избежать кандидоза полости рта, глотки и гортани поможет соблюдение гигиены, посещение хорошего стоматолога, профессиональная чистка ультразвуком и другие профилактические меры. Кандидоз полости рта у женщин часто бывает из-за гормонального дисбаланса, если у вас проявились симптомы заболевания, стоит обратить внимание не только на пораженную область, но и на состояние организма в целом.

Кандидоз или, иначе, молочница — это инфекционное заболевание, главной причиной которого является заражение грибками Candida. Эти грибки относятся к тому же виду, что и дрожжи, и входят в состав естественной микрофлоры у подавляющего большинства здоровых людей. Максимальная концентрация этих условно-патогенных микроорганизмов наблюдается в кишечнике, носоглотке, влагалище; некоторое количество грибков можно обнаружить и на поверхности кожи.
При нормальном, здоровом состоянии организма грибок не вызывает никаких неприятных симптомов. Однако при ослаблении иммунитета и появлении других провоцирующих факторов происходит активное размножение Candida, в результате чего и появляется дискомфорт, зуд, жжение и другие проявления молоцницы. Это заболевание может поражать различные ткани и органы; нередко встречается и кандидоз слизистой полости рта.
Чаще всего от этого заболевания страдают грудные дети: по данным статистики, до 20 процентов детей в возрасте до одного года хотя бы единожды переболели кандидозом. Около 10 процентов людей старше 60 также страдают от симптомов этой инфекции. У женщин он встречается чаще, чем у мужчин; очень часто признаки заболевания появляются у курильщиков. Существует и множество других факторов, способствующих развитию кандидоза во рту.
Причины кандидоза полости рта
Основная причина возникновения — это снижение иммунного статуса, в результате чего начинается бесконтрольное размножение микрофлоры. Сниженный иммунитет наблюдается у пожилых людей и у грудных детей, у пациентов, страдающих от ВИЧ, СПИД и других заболеваний, связанных с иммунодефицитом, у тех, кто регулярно подвергает организм чрезмерным нагрузкам, пренебрегает правилами здорового питания и нарушает режим работы и отдыха. К факторам риска можно отнести и такие причины, как:
- Употребление лекарственных препаратов. Прием антибиотиков, иммуносупрессоров (препаратов, подавляющих иммунитет) и некоторых других лекарственных средств приводит к нарушению иммунитета и естественного баланса микрофлоры в организме. Похожее действие оказывают и оральные контрацептивы, влияющие на гормональный фон.
- Беременность. Во время вынашивания ребенка происходит резкое и значительное изменение гормонального фона, что может привести к всплеску активности патогенной и условно-патогенной микрофлоры.
- Лучевая и химиотерапия. Часто встречается у пациентов, проходящих медикаментозное и радиологическое лечение от раковых заболеваний.
- Травмы слизистых оболочек. Нарушение целостности слизистых оболочек приводит к утрате или ухудшению барьерной функции, в результате чего грибок попадает вглубь тканей, вызывает воспаление и другие симптомы. Особенно опасны мелкие, но постоянно повторяющиеся травмы — например, при ношении неправильно подобранных зубных протезов или брекетов.
- Переутомление и стресс. Длительное напряжение физических и психических сил приводит к ухудшению защитной функции организма. Аналогичные последствия вызывают переохлаждение или перегрев, регулярное недосыпание, недостаточное, чрезмерное или просто несбалансированное питание, злоупотребление алкоголем, никотином, наркотическими веществами.
- Гипо- и авитаминоз. Может быть вызван нехваткой питательных веществ, в частности — витаминов группы B, C.
- Соматические заболевания. Среди частых спутников кандидоза можно назвать туберкулез, дисбактериоз и другие патологии желудочно-кишечного тракта, болезни надпочечников и других желез внутренней секреции. Кандидоз является заразным заболеванием. Большое количество патогенных микроорганизмов передается при поцелуях и половых контактах, при пользовании общей посудой, полотенцами и другими предметами быта. Заражение также может произойти во время родов (вертикальная передача от матери к плоду). Кроме того, существует риск заражения при контактах с инфицированными домашними животными.
Виды заболевания
Клиническая картина кандидоза полости рта классифицируется:
- На клинико-морфологическую.
- По течению.
- По локализации.
Клинико-морфологическая делится на:
- Гиперпластическую.
- Эрозивно-язвенную.
- Псевдомембранозную.
- Атрофическую.
Клиническая картина, классифицируемая по течению, делится на:
- Хейлит.
- Гингивит.
- Глоссит.
- Стоматит.
- Тонзиллит и др.
Исходя из клинической картины, кандидоз полости рта бывает нескольких видов:
- Хронический гиперпластический.
- Кандидозная заеда.
- Хронический атрофический.
- Острый псевдомембранозный.
- Хронический псевдомембранозный.
- Острый атрофический.
Симптомы
Поражение слизистой полости рта грибком Candida может принимать различные формы, каждая из которых имеет собственные особенности симптоматики. Наиболее распространены такие формы болезни, как кандидозный ангулит, глоссит, хейлит, стоматит. Встречается как острая, так и хроническая формы заболевания.
- Псевдомембранозный острый кандидоз является самой распространенной формой и чаще всего встречается у младенцев и пожилых людей. Для этой формы характерно появление выраженного отека, гиперемии (покраснения) слизистых оболочек. Кроме того, на поверхности губ, неба, спинке языка и внутренней стороны щек образуется характерный беловатый налет. Если налет соскрести, поверхность слизистой под ним будет мацерированной (размягченной) или изъязвленной, кровоточащей. При этом у пациентов возникают жалобы на болезненность, жжение или зуд во рту; прием пищи в значительной степени затрудняется. Очень часто процесс распространяется на пищевод, глотку.
- Острый атрофический кандидоз слизистой оболочки полости рта обычно развивается из-за отсутствия адекватного лечения. Верхняя часть слизистых (эпителий) при этом слущивается, слизистая становится тонкой, красной или напротив — отечной. Яркий красный цвет приобретает и язык пациента, уголки губ; сосочки на языке атрофируются, сглаживаются. Налет при этом отсутствует или обнаруживается лишь в труднодоступных местах.
- Гиперпластический хронический кандидоз характеризуется образованием большого числа папул и бляшек неправильной или округлой формы. Они располагаются близко друг к другу на слизистой языка и щек и нередко спаиваются, срастаются. Вокруг каждого такого образования имеется тонкий ободок покрасневшей, воспаленной ткани. Соскоблить или удалить иным образом такую бляшку затруднительно. Полость рта при этом становится сухой и шероховатой; при жевании, говорении и даже в покое у пациентов обнаруживается значительный дискомфорт и болезненность. Следует отметить, что это заболевание чаще всего поражает мужчин старше 30 лет.
Главной причиной хронического атрофического типа является постоянное травмирование слизистых оболочек, например — из-за ношения протеза. Симптомы заболевания локализуются в области поражения. Возникает покраснение слизистой (часто — по контуру поражения), образуется налет, возникают боль и жжение, оболочки становятся сухими.
Как проявляется заболевание у детей?
У детей болезнь протекает в острой форме и сопровождается появлением покраснения и отеков на слизистой оболочке полости рта. Ребенок плохо спит, у него может отсутствовать аппетит, появляется плаксивость.
Болезнь у детей может возникнуть по следующим причинам:
- Ослабление иммунитета.
- Заражение при кормлении грудью.
- Передача грибка во время родов.
- Заражение через бытовые предметы.
Если заболевание своевременно не диагностируется и не лечится, в скором времени у ребенка во рту появляется белесый налет, напоминающий творог, а в запущенной стадии возникают язвы, которые сопровождаются кровоточивостью и вызывают сильную боль у малышей.
Диагностика
Для точной постановки диагноза используют сочетание нескольких методов — от простого осмотра и опроса пациента на предмет жалоб до лабораторных, таких как посев, микроскопическое исследование биоматериала, анализ степени обсеменения ротовой полости грибковым мицелием.
Кандидоз рта сопровождается целым рядом характерных наружных признаков, в частности — образованием налета, запахом изо рта, изъязвлением и гиперемией слизистых. Однако лабораторные методы позволяют точно определить тип возбудителя и исключить возможность наличия вторичной инфекции, что может повлиять на характер и длительность лечения.
Дифференциальная диагностика применяется для отделения случаев кандидоза от заболевания афтозным стоматитом, лейкоплакией, красным лишаем, стрептококковой заедой и другими инфекционными патологиями полости рта.
Как лечить кандидоз полости рта?
Лечение проводится с применением местных и общих, специфических и симптоматических средств. Среди основных задач терапии можно назвать устранение очагов инфекции в ротовой полости (санацию), лечение заболеваний, которые сопутствуют кандидозу и являются факторами риска, стимуляцию защитных сил организма. Общая длительность лечения обычно составляет не менее 7-10 дней.
В качестве средств местной терапии используются полоскания — с использованием растворов борной кислоты, соды, тетрабората натрия. Для более длительного и эффективного воздействия такие средства можно применять в виде аппликаций — смочив раствором ватный тампон или бинт.
Нистатин при кандидозе полости рта используется для борьбы с основной причиной заболевания — грибковой инфекцией. Лечение кандидоза во рту также может включать в себя применение других антимикотических (противогрибковых) препаратов — например, левориновой мази. Наилучший эффект достигается при использовании нескольких препаратов, чередовании их в течение нескольких дней.
Противогрибковые препараты назначают и для системной терапии — в этом случае внутрь принимают такие лекарства от кандидоза полости рта и других инфекций, как ламизил, дифлюкан, леварин, низорал и др. В наиболее тяжелых случаях заболевания в схему терапии включают прием иммуномодулирующих препаратов, а также использование других средств, оказывающих стимулирующее воздействие на иммунитет и способствующих укреплению собственных защитных сил организма.
Не менее важной задачей является защита от дополнительных грибковых и бактериальных инфекций, которые могут присоединиться к заражению грибком Candida и осложнить течение болезни. С этой целью проводят полоскания антисептическими растворами — фукорцином, йодинолом и другими.
В качестве альтернативного средства можно использовать антисептический ополаскиватель для полости рта АСЕПТА, содержащий активные компоненты хлоргексидин и бензидамин. Оба этих вещества обладают широким противомикробным действием. Регулярное применение ополаскивателей АСЕПТА также оказывает выраженный противовоспалительный эффект и помогает не только устранить неприятные симптомы, но и снизить риск развития осложнений.
Клинические исследования
Ополаскиватель для полости рта АСЕПТА® предназначен для защиты десен от воспаления и улучшения гигиены.
Результаты клинических исследований ополаскивателя подтвердили высокую эффективность средства. После 3-х недель применения ополаскивателя АСЕПТА® кровоточивость десен снижается на 28,3%, воспаление уменьшается на 32,3% и гигиеническое состояние полости рта улучшается на 33,5%*. *По результатам клинических испытаний ополаскивателя АСЕПТА®.
Профилактика заболевания
Профилактические мероприятия направлены на улучшение состояния микрофлоры. К ним относят:
- Правильную гигиену полости рта.
- Продуманный рацион питания с высоким количеством белковых продуктов и сниженным употреблением пищи, содержащей глюкозу.
- Отказ от курения и спиртных напитков.
- Своевременный осмотр у лечащего стоматолога для профилактики, диагностики и лечения болезни.
- Отказ от приема медицинских препаратов, таких как антибиотики, без предварительной консультации с врачом.
- Если у пациента имеются зубные протезы, то одной из мер профилактики будет их регулярная обработка в специальном растворе.
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова

Заражение грибком Candida относится к числу наиболее распространенных заболеваний полости рта — как среди взрослых, так и среди детей. Это заболевание характеризуется появлением ряда характерных наружных признаков, а также общей симптоматикой, схожей с проявлениями других инфекционных и воспалительных заболеваний. У детей болезнь протекает с рядом особенностей; кроме того, отличаются и методы лечения заболевания.
Причины
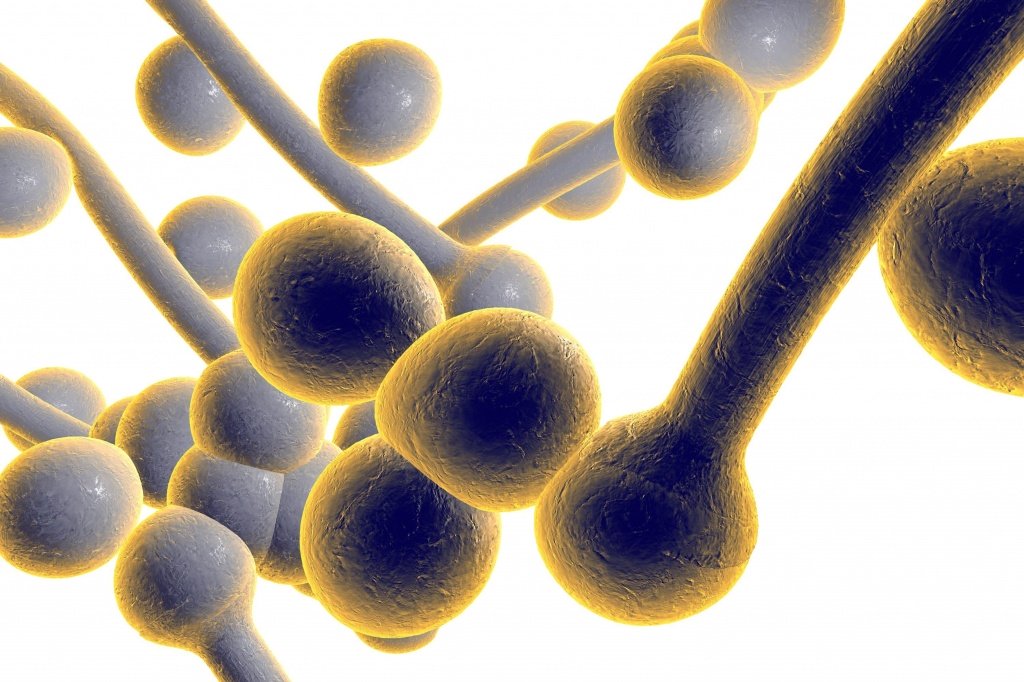
Основная причина болезни — это заражение грибком Candida, условно-патогенным микроорганизмом, который широко распространен среди людей и животных. Candida — дрожжеподобный одноклеточный грибок, который входит в состав нормальной микрофлоры у значительной части здоровых людей. Чаще всего его можно обнаружить на поверхности различных слизистых оболочек организма, например, в кишечнике, во рту, глотке и миндалинах. Сегодня известно около 150 разновидностей этого микроорганизма, 20 из которых способны вызывать заболевания у человека. Разрушительное воздействие Candida на слизистые оболочки и другие ткани человеческого тела обусловлено выделением большого количества ферментов, расщепляющих белки, жиры и другие составляющие клеток. В результате этого и возникают такие характерные для кандидоза симптомы, как жжение, сухость, болезненность.
При возникновении неблагоприятных условий Candida покрывается специальной защитной оболочкой, которая помогает грибку выживать во внешней среде и путешествовать от носителя к носителю. Инфицирование может происходить различными путями — воздушно-капельным, контактно-бытовым, внутриутробным. Новорожденные дети заражаются, как правило, от медицинского персонала, либо во время родов, при прохождении через инфицированные родовые пути.
В раннем возрасте организм ребенка не имеет сформировавшегося иммунитета — хотя бы по той простой причине, что он еще практически не контактировал с инфекционными агентами и не выработал соответствующие антитела. Именно поэтому дети в возрасте до года особенно предрасположены к развитию кандидоза. Однако это заболевание встречается и у детей старшего возраста. В этом случае его появлению и развитию нередко предшествует образование множественных кариозных поражений зубов. Кариес, который является постоянным источником инфекции, способствует ослаблению местного и общего иммунитета, в результате чего происходит быстрое и активное размножение условно-патогенной и патогенной микрофлоры. К этой категории относятся и различные грибки рода Candida, флюороз.
Факторами, которые способны спровоцировать развитие кандидоза у ребенка во рту, также являются различные сопутствующие заболевания, такие как сахарный диабет, болезни желудочно-кишечного тракта, острые или хронические инфекции, другие соматические недуги. Плохая гигиена полости рта, прием антибиотиков, гормонов и иммуносупрессоров, недостаточное или несбалансированное питание тоже повышают риск развития кандидоза.
Для активного размножения грибка необходимы определенные условия — в частности, наиболее активен этот микроорганизм при температуре от 30 до 37 градусов Цельсия. Уровень кислотности, оптимальный для размножения Candida, возникает во рту человека при употреблении большого количества сладостей, мучного и других продуктов, содержащих много простых углеводов.
Симптомы заболевания
Как правило, наибольшая концентрация грибка обнаруживается на поверхности внутренней стороны щек, языка, глотки и миндалин, неба. На раннем этапе развития заболевания у детей наблюдается покраснение слизистых оболочек; они становятся отечными, повышается чувствительность слизистой, из-за чего дети нередко бывают раздражительными, капризными, у них нарушаются аппетит и сон. Первичный эпизод заболевания проходит, как правило, в более острой форме; у пациентов может наблюдаться общая симптоматика: повышение температуры тела, головные боли и головокружения, тошнота или рвота, ухудшение общего самочувствия.
Через некоторое время после начала болезни на поверхности слизистых оболочек полости рта начинают появляться белые крупинки, которые постепенно увеличиваются в размерах и сливаются воедино, образуя бляшки, а затем — налет, покрывающий большие участки слизистой. На этом этапе пациенты страдают от сильной сухости и отека во рту. Слизистые оболочки становятся болезненными. Жжение, зуд и другие неприятные ощущения чаще всего бывают связаны с развитием аллергической реакции, вызванной размножением патогенных микроорганизмов и выделением токсинов в процессе их жизнедеятельности. Болезненность усиливается во время приема и глотания пищи, при употреблении в пищу горячих, кислых, острых продуктов и напитков. Грудные дети при этом часто отказываются от приема пищи.
Налет, образующийся при кандидозе, имеет весьма характерный вид и напоминает молочные пленки или остатки творога. В его состав входят разрушенные клетки слизистых оболочек, остатки пищи, бактериальная масса, фибрин и кератин. Хлопья, чешуйки и налет также могут появляться вне ротовой полости — на кайме губ. Переход инфекции на губы носит название кандидозной заеды. Из-за этого заболевания кожа в уголках губ высыхает и трескается; в некоторых случаях инфекция затрагивает всю поверхность губ, в результате чего также возникают растрескивание и шелушение.
При легкой и средней формах заболевания налет легко соскабливается, а под ним обнаруживаются участки эрозии (изъязвления) или мацерации (размягчения) слизистой. Более длительное течение заболевания и отсутствие адекватного лечения приводит к глубокому поражению слизистых, в результате чего на их поверхности проступает кровь, окрашивающая налет в бурый или коричневатый цвет.
Лечение кандидоза

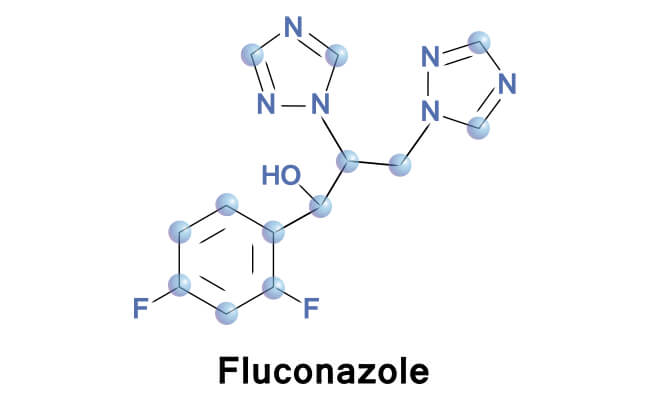
Основным методом лечения болезни является применение местных противогрибковых и антибактериальных средств, а также прием антибиотиков. Антимикотические (противогрибковые) препараты позволяют не только устранить симптомы болезни, но и уничтожить грибок в ротовой полости, а также в других органах и тканях. С этой целью применяются антибиотики полиенового ряда (леворин, нистатин и др.), а также клотримазол, эконазол и другие имидазолы. Выраженное противогрибковое действие также оказывают флуконазол, дифлюкан, низорал.
Значительная часть антибиотиков обладает целым рядом побочных эффектов и оказывает негативное воздействие на состояние иммунитета. Поэтому при лечении детей антибиотики используются лишь при наиболее тяжелых случаях, а также при наличии риска развития осложнений, генерализации процесса. На начальных этапах заболевания и при легком течении болезни отдают предпочтение местным средствам. Мы рекомендуем использовать ополаскиватели серии АСЕПТА, которые содержат хлоргексидин и другие активные компоненты, оказывающие противомикробное и противовоспалительное действия. Для удаления налета можно использовать специальные детские салфетки АСЕПТА Baby. Салфетка-напальчник в индивидуальной упаковке изготовлена из гипоаллергенных материалов и позволяет бережно очистить слизистые оболочки, не рискуя повредить их или занести дополнительную инфекцию. Также рекомендуется проводить регулярную обработку ротовой полости люголем или раствором серебра. Эту процедуру необходимо повторять через каждые три часа.
Для профилактики и лечения кандидоза у детей большое значение имеет также диета и гигиена полости рта. Рекомендуется исключить или строго ограничить количество пищи, содержащей простые углеводы — это, в первую очередь, кондитерские изделия, мучные продукты. Следите за тем, чтобы ребенок регулярно чистил зубы — лучше всего использовать для этого специальную зубную пасту, например — АСЕПТА Baby, Kids, Teens. Компоненты, содержащиеся в этих пастах, помогают предотвратить кариес и, как следствие, снижают инфекционную нагрузку на иммунитет ребенка.
Кандидоз половых губ – самое частое инфекционное заболевание репродуктивных органов у женщин.
80% из них минимум 1 раз в жизни болеют грибковым воспалением.
40% женщин переносят минимум 1 рецидив кандидозного вульвовагинита.
5% лиц женского пола страдают от рецидивирующего кандидоза.
Он проявляется обострениями от 3 раз в год или чаще.

Кандидоз: предрасполагающие факторы
Кандиды в норме могут присутствовать на половых органах женщины.
Но у большинства из них симптомов воспаления они не вызывают.
Их рост сдерживает:
- 1. Микрофлора влагалища (лактобактерии)
Её защитные свойства реализуются за счет способности продуцировать лизоцим, перекись водорода.
Они являются антагонистами кандид, конкурируя с ними за жизненное пространство.
Лактобактерии смещают рН влагалища в кислую сторону.
Они также проявляют адгезивные свойства.
При развитии дисбактериоза количество лактобактерий уменьшается.
Это повышает риск кандидоза.
Во влагалище вырабатывается ряд веществ, сдерживающих рост грибка.
Это лизоцим, лактоферрин, церулоплазмин, трансферрин.
Недостаточность этих факторов становится причиной кандидоза у женщин на половых губах.
Чаще всего он развивается при нехватке трансферрина.
Хороший иммунитет способен сдерживать любую инфекцию.
В том числе грибковую.
Иммунная защита обеспечивается фагоцитами, Т-лимфоцитами, антителами разных классов.
При снижении иммунитета происходит развитие или рецидив кандидоза.
Другие предрасполагающие факторы:
- частая смена половых партнеров (основной путь заражения кандидозом – половой)
- изменения гормонального фона (климакс, беременность – у беременных кандидоз развивается в 40% случаев)
- гиповитаминоз
- травмы, операции
- хронические заболевания
- прием антибиотиков
Инкубационный период кандидоза
При кандидозе инкубационный период может быть очень долгим.
Это не классическая венерическая инфекция, проявляющаяся через несколько дней или недель.
После попадания кандид во влагалище женщины они могут годами обитать там, не вызывая никаких симптомов и воспалительных реакций.
И только в случае тяжелой болезни, снижения иммунитета, беременности и т.д. возникает кандидоз половых губ.

Иногда патология проявляется сразу.
В таком случае инкубационный период кандидоза составляет 2-3 недели.
Это время требуется на прохождение всех этапов развития инфекционного процесса.
Они следующие:
- кандида попадает в урогенитальный тракт женщины и прилипает к слизистой оболочке
- она преодолевает защитный барьер эпителия
- попадает в соединительнотканные структуры дермы
- преодолевает клеточные защитные механизмы
В неблагоприятных случаях после этого кандида проникает в кровеносные сосуды.
Тогда происходит диссеминация инфекции.
Она может поражать различные внутренние органы.
Но это становится возможным только в случае выраженного иммунодефицита.
Глубокий кандидоз – одна из оппортунистических инфекций при ВИЧ.
Формы кандидоза
Различают три клинические формы грибкового поражения половых губ.
Кандиды определяются при ПЦР.
Но их количество незначительно.
В мазке на флору могут быть обнаружены почкующиеся клетки.
Но псевдомицелий отсутствует.
Женщина не предъявляет никаких жалоб.
При объективном осмотре признаки воспаления отсутствуют.
- 2. Острый кандидозный вульвовагинит
Длится не более 2 месяцев.
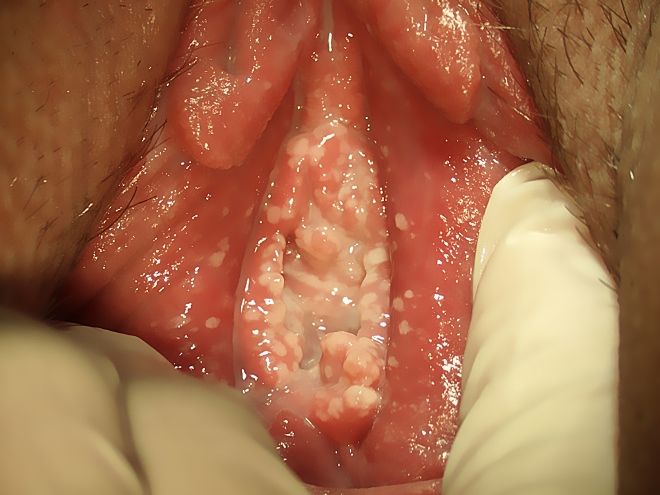
Возникают острые признаки воспаления половых губ.
Появляется отек, жжение.
- 3. Хронический кандидозный вульвовагинит
Диагностируется, если признаки воспаления не исчезают через 2 месяца после их появления.
На слизистой оболочке определяется инфильтрация, лихенизация.
Возможны атрофические явления.
Сочетание кандидоза с дисбактериозом
Очень часто кандидоз половых губ обусловлен нарушением качественного состава микрофлоры.
Исходя из явлений дисбиоза, которые сопровождают грибковую инфекцию, выделяются три её формы.
Кандиды обнаруживаются в количестве не более 10 во 2 степени КОЕ/мл.
В биоценозе влагалища доминируют лактобациллы.
Их количество достигает 10 в 8 степени и выше.
Симптомов кандидоза нет.
Кандиды определяются в количестве 10 в 3 степени КОЕ в мл и более.
Количество лактобацилл достаточное.
Других бактерий нет или очень мало.
- 3. Сочетание кандидоза и дисбактериоза
Грибы обнаруживаются в количестве более 10 в 4 степени КОЕ в мл.
Лактобацилл мало или нет вовсе.
Другие ассоциации бактерий составляют большую часть микрофлоры влагалища.
Они обнаруживаются в количестве 10 в 9 степени КОЕ в мл и более.
Клинические признаки кандидоза
Наиболее характерным симптомом кандидозного поражения половых губ является формирование на них белого налета.
Он имеет кисловатый запах.
Участки с налетом имеют размеры точечные или с диаметром до 5 мм.
При микроскопическом исследовании этого налета можно обнаружить грибы рода Кандида.
В острой фазе эти налеты очень плотные.
Снять их трудно.
Под ними выявляются красные пятна и кровоточащие эрозии.
По мере развития заболевания налеты снимаются все легче.
Из субъективных ощущений женщины чаще всего жалуются на зуд.
Он может усиливаться после физических нагрузок, а также в период месячных.
Иногда отмечается боль при мочеиспускании.


О кандидозе половых губ
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Кандидоз на половых губах у детей
В детском возрасте кандидозные вульвовагиниты встречаются ещё чаще, чем у взрослых женщин.
Это обусловлено тем, что у детей несовершенны физиологические барьеры, защищающие половые органы от микроорганизмов.
У них мало жировой ткани, тонкая кожа и нет лобковых волос.
С возрастом ослабевает контроль матери над ребенком.
Поэтому может иметь место недостаточная гигиена половых органов.
Нередко вульвовагинит развивается на фоне низкого уровня эстрогенов.
Симптомы у девочек такие же, как у взрослых.
Из-за болезненных ощущений родители могут заметить неуклюжую походку.
Врач на осмотре выявляет выделения из половых путей.
Дифференциальная диагностика кандидоза
Существует множество заболеваний, проявляющихся схожими с кандидозным вульвовагинитом симптомами.
С ними врач должен проводить дифференциальную диагностику.
Хотя диагностировать кандидоз можно лабораторными методами, перед этим данное заболевание нужно заподозрить.
Правильная клиническая диагностика позволяет избежать ненужных анализов.
Отличия от опрелости кандидоза половых губ заключаются в следующем:
- при грибковом воспалении есть белые налеты
- в анамнезе – незащищенный половой акт или снижение иммунитета, лечение антибиотиками
- опрелость развивается в местах с повышенной потливостью, часто на фоне недостаточной гигиены
- заметна мацерация кожи
- высыпания в виде пятен (отсутствуют характерные для кандидоза папулы)
Отличия от аллергии заключаются в том, что при аллергических реакциях сильнее выражен зуд.
Для неё характерно возникновение после контакта с аллергеном.
Особенности паховой эпидермофитии состоят в том, что в отличие от кандидоза половых губ у женщин это заболевание:
- проявляется в основном шелушащимися бляшками
- возникает на фоне дерматофитии стоп
- поражается кожа больших половых губ с распространением на бедра, в то время как кандидоз распространяется на влагалище
Грибковая инфекция с виду напоминает эритразму.
Это хроническое бактериальное воспаление.
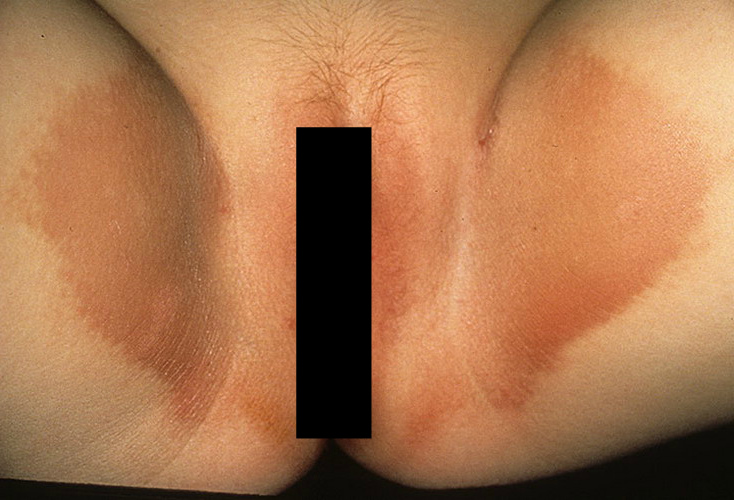
Оно тоже проявляется пятнами и эрозиями.
Но развивается в основном на мацерированной коже – там, где имеет место повышенное потоотделение.
Отсутствуют белые налеты.
При осмотре под лампой Вуда врач видит кораллово-красное свечение.
Атипичные формы кандид
В 70% случаев кандидоз малых половых губ вызывает кандида альбиканс.
В 30% случаев это один из других представителей рода кандида.
Такие кандидозы сложнее поддаются лечению.
Они чаще рецидивируют.
Нередко атипичные кандиды оказываются нечувствительными к применяемым противогрибковым лекарственным средствам.
Выявить их можно при помощи ПЦР.
Берется мазок из влагалища.
Он исследуется на несколько видов кандид, встречающихся чаще других.
При выявлении атипичных форм врач часто назначает посев на грибки.
Это необходимо для оценки чувствительности к антимикотикам.
Методы диагностики кандидоза
Кандидоз требует лабораторного подтверждения.
Чаще всего для этого используется микроскопическое исследование мазка.
Доктор смотрит в микроскоп и видит почкующиеся клетки, псевдомицелий грибка.
Обычно микроскопические признаки кандидоза появляются после достижения концентрации кандиды в клиническом материале 10 в 3 степени КОЕ в мл или выше.
Метод позволяет:
- подтвердить факт наличия кандидозной инфекции
- установить количество копий ДНК в мл
- установить вид грибка
При необходимости проводится посев на грибок.
Метод диагностики занимает немало времени.

Зато он позволяет оценить чувствительность к антимикотикам.
Кровь на антитела к кандидам сдают редко.
Это требуется только в случае подозрения на диссеминацию инфекции.
Она может затрагивать не только влагалище и половые губы.
Иногда грибок проникает в кровь и достигает внутренних органов.
При проведении анализа крови на антитела рассчитывается коэффициент позитивности.
Если он выше единицы, считается, что у пациента инвазивный кандидоз.
Чем помазать кандидоз половых губ
Помазать вульвовагинит кандидозной этиологии можно клотримазолом.
Но не всегда это приводит к излечению.
Часто требуются препараты для назначения внутрь.
Лечение проводится с использованием лекарственных средств, содержащих флуконазол.
Они принимаются в виде таблеток или вводятся внутривенно.
В вену препараты (например, Дифлюкан) вводят при наличии осложнений или выраженных симптомов кандидоза.
Так лечат пациентов с предрасполагающими факторами:
- сахарным диабетом;
- ВИЧ;
- иммунодефицитами другой этиологии.
Внутривенное введение также показано, если прогнозируется нарушение всасывания флуконазола в кишечнике.
Такое случается при заболеваниях пищеварительного тракта.
Дополнительно применяются ферментные препараты (Лонгидаза).
Они улучшают проникновение противогрибковых средств в очаг поражения.
Побочные эффекты при приеме антимикотиков наблюдаются редко.
В том числе при длительном приеме.
Схема лечения кандидоза половых губ у женщин может быть разной.
Иногда для излечения достаточно приема одной таблетки флуконазола.

Это эффективно при инфицировании кандида альбиканс.
В иных случаях применяется длительное лечение, которое может продолжаться до полугода.
Оно требуется при рецидивирующем кандидозном вульвовагините.
Возможен ли секс при лечении кандидоза
При попытке полового контакта может наблюдаться резкая боль.
В период активного кандидоза интимная жизнь не рекомендуется.
Потому что она может сформировать у пациентки невротический синдром.
Женщина будет бояться интимной близости, что повлечет за собой снижение качества половой жизни.
Есть и другие причины, по которым сексом лучше не заниматься:
- он повышает риск распространение кандид на другие органы
- возможна передачи инфекции мужчине с развитием у него кандидозного баланопостита
- сама женщина может подхватить ещё одну или даже несколько половых инфекций, так как эрозивная слизистая оболочка повышает риск заражения;
- возрастает вероятность инфицирования опасными парентеральными инфекциями, такими как ВИЧ и гепатит С.
Контрольные анализы после лечения кандидоза
После лечения стоит убедиться, что кандидоз половых губ излечен.
Для этого:
- оцениваются симптомы – они должны отсутствовать
- проводится лабораторная диагностика
Лабораторное подтверждение излеченности может проводиться различными методами.
Для этого используется ПЦР, микроскопия или посев.
При посеве и ПЦР определяются количественные показатели.
Небольшое количество кандид допускается в клиническом материале.
Но их не должно быть больше 1000 КОЕ или копий ДНК в мл.
Излеченность может быть установлена и по результатам микроскопического исследования мазка.
Если симптомов нет, а кандиды не обнаружены, можно прекращать лечение.
Причины неэффективности лечения кандидоза
Бывает так, что лечение оказывается неэффективным.
После курса терапии симптомы не исчезают.
Или кандиды определяются в мазке в больших количествах.
Первое, что должен проверить врач: правильно ли женщина принимала назначенные препараты.

Она могла:
- использовать не те дозы
- заменить препарат другим
- не пролечиться весь курс
- принимать лекарства нерегулярно и т.д.
Если схема лечения идеально соблюдалась, но результата нет, скорее всего, причина заключается в том, что:
- женщина инфицирована атипичной кандидой
- грибок устойчив к используемому препарату
Изначально лечение кандидоза назначается эмпирически.
То есть, по стандартному алгоритму, без глубокого обследования.
В большинстве случаев такое лечение оказывается успешным.
Но если нет, требуется углубленная диагностика.
Определяется вид кандиды.
Оценивается чувствительность грибков к различным противогрибковым препаратам.
При установленной чувствительности к одному из них назначается лечение.
Для терапии применяется соответствующий препарат.
С высокой вероятностью второй курс завершится более успешно, чем первый.
Рецидив кандидоза и повторное заражение
После излечения женщина не защищена от кандидоза на 100%.
Она может заразиться повторно.
К тому же, после курса терапии в организме обычно остаются кандиды.
Поэтому грибковое воспаление половых губ может рецидивировать.
Если это происходит 3 раза в год или чаще, диагностируется рецидивирующий вульвовагинит.
Такая форма заболевания требует длительного лечения.
Обычно назначают флуконазол по 150 мг 1 раз в неделю.
Принимает женщина эти таблетки в течение 6 месяцев.
К какому врачу обращаться при кандидозе
При кандидозе женщины чаще всего обращаются к гинекологу.
Можно также обращаться к венерологу.

Врачи данного профиля принимают в нашей клинике.
Запишитесь на прием, чтобы получить квалифицированную медицинскую помощь.
Доктор проведет осмотр.
Затем он возьмет мазки.
Сразу же будет назначено лечение в случае установления диагноза.
А после получения результатов лабораторной диагностики оно может быть скорректировано.
В большинстве случаев от кандидоза половых губ можно избавиться за 1 неделю.
Приходите к врачу своевременно, не дожидаясь осложнений.
При подозрении на кандидоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

