Кандидозный баланопостит лечение тридерм
Обновлено: 22.04.2024
Термин баланопостит определяет воспалительную реакцию головки полового члена и внутренней поверхности крайней плоти, который соприкасается с ней.
Эта патология характерна только для мужчин.
К ее развитию приводит несколько причин.
Лечение баланопостита у мужчин направлено на устранение воздействия причинного фактора и снижение выраженности воспалительного процесса.
В этой статье мы разберем все нюансы терапии баланопостита, все виды лекарственных препаратов, которые могут быть использованы.
Вы узнаете, как проводят диагностику заболевания, и, куда обращаться, если есть подозрение на баланопостит.
Причины баланопостита
К развитию баланопостита у мужчин приводит несколько причин, знание которых необходимо для эффективного лечения заболевания, к ним относятся:
- бактерии – стафилококки, стрептококки, уреаплазмы, хламидии, микоплазмы
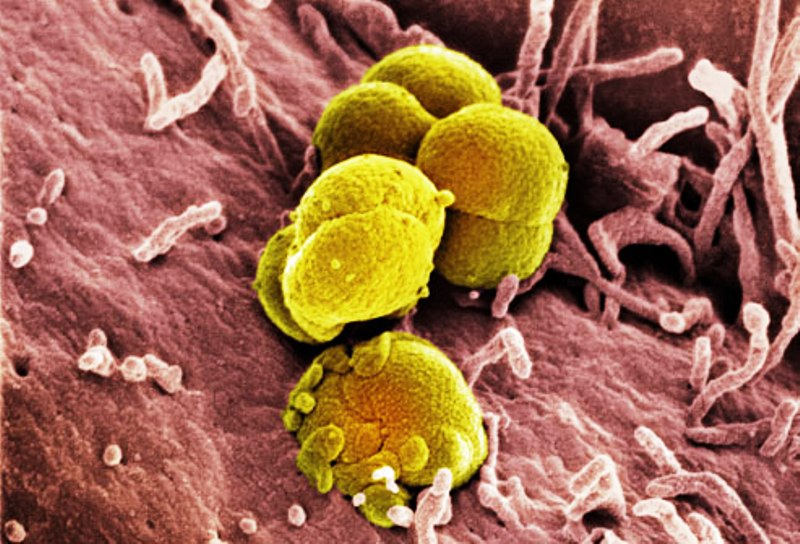
- вирусы – папиллома вирус человека
- грибки рода Candida
- травматизация слизистой головки члена
Также развитию этой патологии способствуют провоцирующие факторы, которые включают:
- нарушение обмена веществ (сахарный диабет) (изменение соотношения и количества нормальной микрофлоры)
В большинстве случаев развитие баланопостита происходит после:
- I. незащищенного полового акта
- II. недостаточной гигиены наружных половых органов
- III. травматизации головки при чрезмерно частых половых контактах

Баланопоститом называют воспалительное поражение тканей головки полового члена и крайней плоти. Течение этого заболевания нередко хроническое.

О том, как проходит лечение
баланопостита у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Симптомы баланопостита
Для такого воспалительного процесса у мужчин характерны локальные (местные) проявления, которые включают:
- покраснение
- появление высыпаний (в зависимости от причины они могут иметь желтый или белый цвет)
- ощущение зуда или жжения – небольших углублений в виде дефекта, которые могут кровоточить (такие образования характеризуются интенсивной болью)
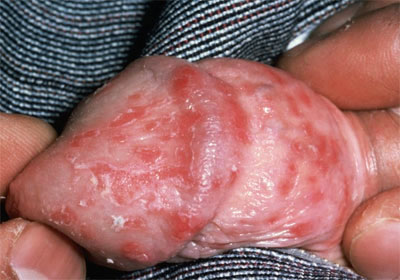
- белый налет на головке появляется, если развился кандидозный баланопостит у мужчин (лечение данной патологии предполагает использование противогрибковых препаратов)
При выраженной воспалительной реакции, вызванной бактериальной инфекцией, может изменяться и общее состояние мужчины с повышением температуры тела, слабостью, снижением аппетита, ломотой в теле.
Диагностика
Локальные проявления патологического процесса дают возможность поставить диагноз баланопостит у мужчин.
Лечение обычно начинают после диагностики причин воспаления
Лечение обычно начинают после диагностики причин воспаления, которая включает лабораторные исследования:
- A. Бактериологический анализ мазка поверхности полового члена и уретры.
- B. Иммуноферментный анализ крови – определение роста титра (активности) антител к определенному возбудителю, кровь на аллергию и уровень сахара
- C. ПЦР (полимеразная цепная реакция) – современная методика выявления генетического материала возбудителя даже при минимальном его количестве.
Также лабораторная диагностика проводится для контроля эффективности лечения и уничтожения возбудителя воспалительной реакции.
Лечение баланопостита у мужчин
Основой терапии данного заболевания является устранение причинного фактора и уменьшение выраженности воспалительной реакции.
В зависимости от выясненной этиологии баланопостита, используются различные лекарственные средства:
- Антибиотики группы макролидов и доксициклин – уничтожают специфическую инфекцию вызванную хламидиями, уреаплазмами или микоплазмами.
- Антибиотики широкого спектра активности – применяются для уничтожения стафилококков, стрептококков.
- Противогрибковые средства (клотримазол) при кандидозной причине.

- Противовирусные при герпесе.
- Антиаллергические при аллергической природе (эриус, энтерос гель).
Применяется и местное лечение баланопостита у мужчин.
Мазь, которая используется, должна содержать антисептики.
Она назначается в дополнение, а не вместо системных противомикробных препаратов.
Мазей служат левомиколь, тетрациклиновая мазь
Примерами таких мазей служат левомиколь, тетрациклиновая мазь.
Возможно назначение фунгицидных средств, если диагностируется кандидозный баланопостит у мужчин.
Лечение в домашних условиях проходит после выяснения причин заболевания и соответствующих назначений врача.
Не рекомендуется заниматься самостоятельной терапией без лабораторного обследования.
Так как это может привести к осложнениям в виде распространения инфекционного процесса на внутренние половые органы.
Баланопостит: лечение при помощи мазей
Баланопостит сопровождается воспалительным процессом, который появляется в результате поражения мочеполового органа инфекцией.
Разберем, целесообразно ли применять мазь для лечения, и как это правильно сделать.
Несомненно, для лечения инфекции часто применяют препараты местного действия.
Это могут быть противогрибковые или антибактериальные мази.
Препарат назначается в зависимости от вида инфекции, которая спровоцировала воспаление.
Кроме того что данные средства борются с микроорганизмами, они обладают успокаивающим и противовоспалительным свойством.
Запомните! Самолечение при помощи мазей категорически запрещено.
Мазь против баланопостита должен назначить специалист.
Как только вы обнаружили признаки болезни, следует немедленно посетить врача.
Он проведет осмотр и сможет поставить точный диагноз.
Часто от этого будет зависеть эффективность лечения.
Перед тем как назначить какую-либо мазь пациенту, проводят лабораторные исследования.
Во время лабораторной диагностики выясняют, какая флора спровоцировала заболевание.
Назначенная мазь будет воздействовать именно на этот микроорганизм.
Чаще всего, лечение при помощи мазей комбинируется с таблетками.
При комплексном подходе удается получить быстрый результат.
Как наносить мазь?
Перед применением следует обязательно вымыть половой орган.
Гигиенические процедуры рекомендуется проводить с использованием отвара ромашки.
Она поможет быстрее снять воспаление.
После этого следует нести мазь тонким слоем.
При этом средство втирается в кожу легкими движениями.
Крем должен покрыть все участки, которые были поражены.
Выделяют несколько основных видов лечебных мазей против баланита:
- Эритромицин
- Клотримазол
- Бепантен
- Тридерм
- Левомеколь
Рассмотрим каждую подробнее.
Левомеколь это антимикробный препарат, обладает широким спектром действия.
Наносить следует 1 раз в день.
Хорошо борется с микроорганизмами и воспалением.
К группе макролидов относится эритромицин.
Используется для лечения баланопостита вызванного хламидиями.
Смазывать пораженные участки следует три раза в день.
Курс лечения будет отличаться в зависимости от симптоматических проявлений.
Клотримазол является препаратом, направленным на борьбу с грибком.
Длительность лечения составляет от одной до двух недель.
Применять необходимо 3 раза в сутки.
После полного снятия симптомов следует продолжать лечение на протяжении недели.
Это поможет избежать рецидивов баланита.
Тридерм можно использовать при запущенном течении болезни.
Длительность курса 2-4 недели.
Применять нужно три раза в день.
Помогает снять зуд, отек и воспаление.
Бепантен помогает восстановить поврежденные участки кожных покровов.
Способствует их скорейшему заживлению.
Кожу смазывают 3 раза за день.
Следует использовать до тех пор, пока симптомы полностью не исчезнут.
Лечение баланопостита у мужчин: таблетки
Вылечить баланопостит легко, если пациент вовремя обратиться за медицинской помощью.
Медикаментозная терапия предполагает применение препаратов внутрь.
Таблетки назначаются в качестве основного лечения, или как дополнение.
Они помогают ускорить процесс выздоровления и заживления пораженных участков.
Лечение проводится комплексно.
Для лечения врач может назначить следующее препараты:
- 1. Пимафуцин
- 2. Генферон
- 3. Фурагин
- 4. Невиграмон
Генферон является многофункциональным препаратом.
Он борется с бактериями, вирусами.
Кроме этого помогает работе иммунной системы.
Широко используется при баланопостите и хорошо переноситься всеми пациентами.
Фурагин это противомикробное средство, следует применять на протяжении недели.
Помогает при инфекционном заражении половых органов.
Пимафуцин это антибактериальный препарат, который легко справляется с запущенной формой баланопостита.
Обладает широким спектром действия.
Невиграмон кроме терапевтического лечения, можно использовать и в профилактике баланопостита.
Если у мужчины имеются проблемы с дыхательной системой, данный препарат следует использовать с особой осторожностью.
Длительность применения не должна превышать 7 дней.
В курс лечения входят препараты против аллергии.
Эти средства применяются, если баланопостит стал причиной контакта с аллергеном.
Лекарственные препараты для каждого человека подбираются индивидуально.
Назначаются обязательно после полного обследования лечащего врача.
Лечение хронического баланопостита у мужчин
Для того чтобы избавиться от баланопостита хронической формы требуется много времени.
Первым делом, следует пройти обследование, чтобы установить причину появления заболевания.
Для профилактики и быстрого лечения следует выполнять некоторые требования:
- Интимная гиена должна быть регулярной
- На время лечения, половые контакты следует прекратить
Бывают случаи, когда баланопостит имеет запущенную форму.
При этом происходит закрытие крайней плотью головки члена.
В таком случае рекомендуется проведение хирургического удаления крайней плоти.
Важно! Курс лечения начать при первом проявлении признаков баланопостита.
Если баланопостит имеет легкое течение, для обработки кожных покровов назначают антисептики.
Чаще всего это фурацилин или перекись водорода.
Их используют в качестве вспомогательной терапии и при запущенных формах заболевания.
Если вовремя не начать лечение хронического баланопостита, это может привести к развитию серьезных осложнений.
Оперативное лечение хронического баланопостита у мужчин
Хроническое течение данного заболевания подразумевает применение хирургического лечения.
Этот метод позволяет быстро избавиться от неприятных симптомов.
После данной операции осложнений, как правило, нет.
Удаление крайней плоти выполняют с использованием местной анестезии.
После удаления, половые контакты следует ограничить на две недели.
Для того чтобы снять симптомы воспаления можно использовать примочки из отвара зверобоя.
Если в процессе диагностики были обнаружены бактерии, назначают Цефтриаксон или Азитромицин.
Осложнения баланопостита у мужчин
Если лечение было назначено неправильно, могут появиться осложнения.
Часто они проявляются, в виде следующих заболеваний:
- 1. Фимоза
- 2. Уретрита
- 3. Простатита
- 4. Нефрита
Поэтому, при лечении необходимо следовать всем указаниям доктора.
Иногда осложнения могут быть спровоцированы нарушением рекомендаций.
Особенно это касается раннего начала половой жизни.
Помните! После курса терапии или хирургического лечения мужчине рекомендован половой покой не менее 2х недель.
Затем следует пользоваться презервативом.
Какой врач занимается лечением баланопостита у мужчин?
Если появились симптомы баланопостита, обращайтесь к урологу или венерологу.
Они работают с заболеваниями мочеполовой системы у мужчин.
При необходимости вы можете проконсультироваться и задать вопросы этим специалистам.
Врач проведет необходимый осмотр и даст направление на лабораторные исследования.
После получения результата поставит точный диагноз и назначит лечение.
При любых симптомах баланопостита обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
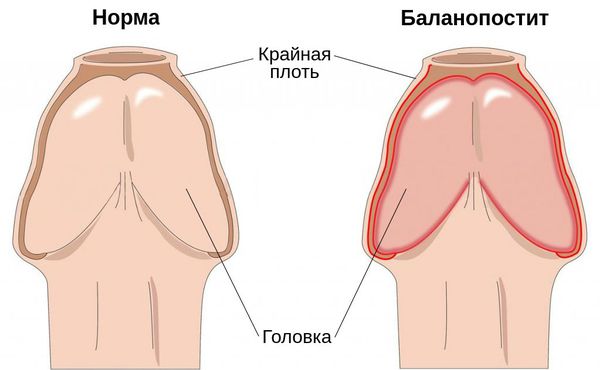
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
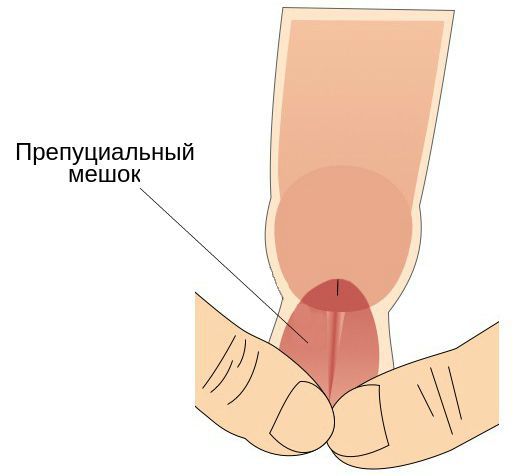
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
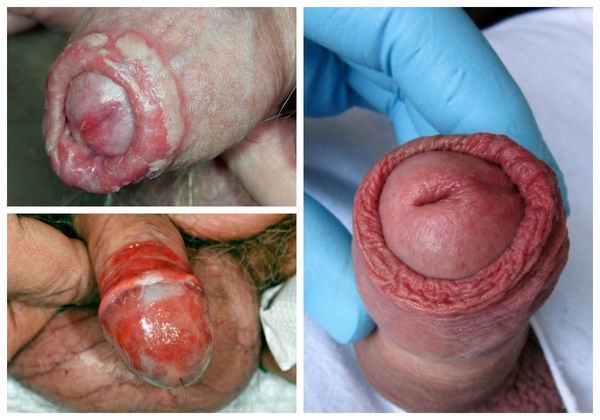
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
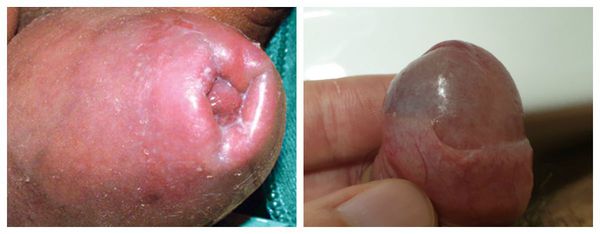
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
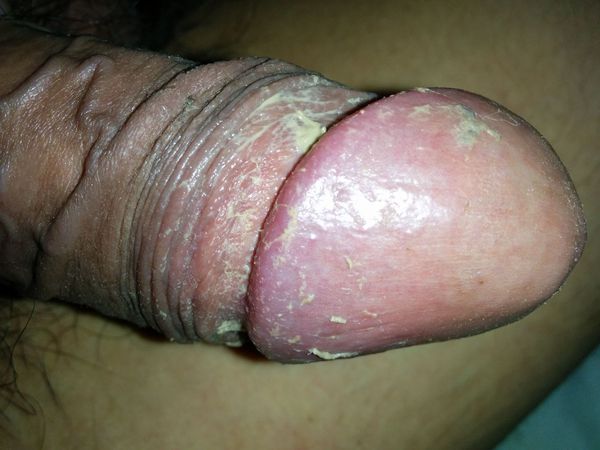
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
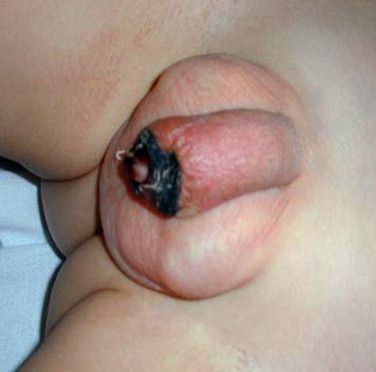
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
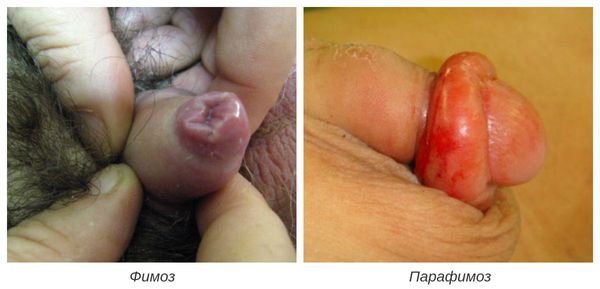
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
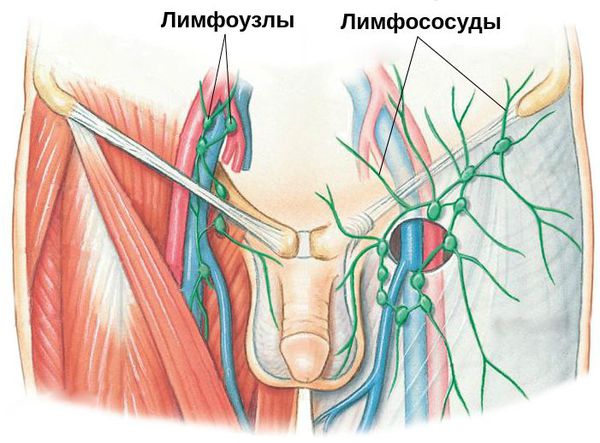
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
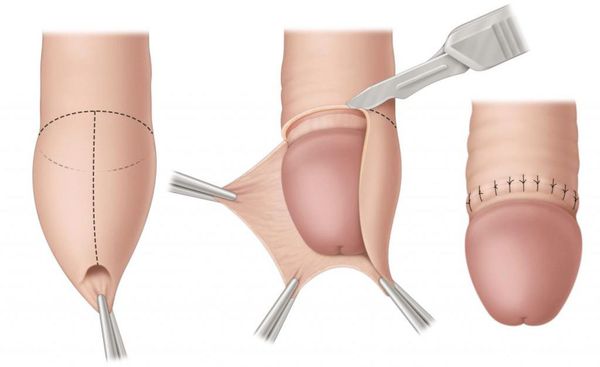
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Баланопостит – это воспалительное поражение тканей головки полового члена и крайней плоти.
Это заболевание возникает чаще всего, как следствие заражения половой инфекции при незащищенных сексуальных контактах со случайными партнерами.

Нередко баланопостит развивается на фоне недостаточной гигиены половых органов, при сахарном диабете, воспалении уретры или ее травмах.
Лечение баланопостита у мужчин осуществляется комплексно.
Характер лечебных мероприятий, интенсивность и длительность лечения будут во многом зависеть от остроты течения заболевания.
А так же его давности, от силы сопротивляемости организма инфекциям.
Баланопостит члена представляет собой воспалительной процесс с локализацией преимущественно на головке и крайней плоти.

О том, как проходит лечение
баланопостита у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. |
Схема лечения баланопостита включает в себя
Схема лечения баланопостита включает в себя методы этиотропной, заместительной, патогенетической терапии.
Главную роль в лечении баланопостита играет медикаментозная терапия:
- Прием антибактериальных препаратов .
Необходим с целью уничтожения в организме возбудителя инфекции, подавления его активности и предупреждения дальнейшего размножения.
При бактериальных инфекциях (гонорея, хламидиоз) используют антибиотики.
К которым обязательно должна быть выявлена чувствительность возбудителя во время культурального посева.
Чаще всего это макролиды, цефалоспорины, антибиотики тетрациклинового ряда.
Помимо этого, возможно назначение антибиотиков широкого спектра действия. - Фунгицидные средства .
Используют в лечении кандидозного баланопостита с целью подавления патогенности грибковой микрофлоры, вызвавшей воспаление в тканях гениталий.
Это могут быть нистатин, клотримазол и другие противогрибковые препараты. - Противовирусные средства .
Необходимы в терапии баланопоститов вирусного происхождения (вирус генитального герпеса) с целью прекращения активности возбудителя вирусной инфекции. Это ацикловир, циклоферон и другие препараты. - При поражении тканей трихомонадами больным назначают прием метронидазола.
- Местное лечение баланопостита у мужчин
предполагает обработку слизистой головки пениса и крайней плоти мазями.
Такими как левомеколь, адвантан, флуметазона пивалат, метилурациловая мазь.
Они обладают антимикробными, противовоспалительными, регенеративными и ранозаживляющими свойствами. Воздействуя местно на ткани, они устраняют в них симптомы воспаления – зуд, жжение, красноту, отек и болезненность. - В домашних условиях лечение баланопостита
может заключаться в использовании антисептических и противовоспалительных ванночек с настоями и отварами лекарственных трав – коры дуба, ромашки, зверобоя, календулы. - Хороший лечебный эффект оказывает наружная обработка гениталий мирамистином и хлоргексидином.
Эти средства воздействуют на ткани антимикробно и снимают воспаление. - Ферментативная терапия купирует воспалительные явления в тканях и способствует их регенерации.
- Прием гепатопротекторов назначают с целью улучшения работы печени после приема антибиотиков и ее дезинтоксикации.
- Прием пробиотиков необходим для восстановления естественного баланса нормальной микрофлоры кишечника и мочеполовых путей.
Проявляется баланопостит такими признаками, как:
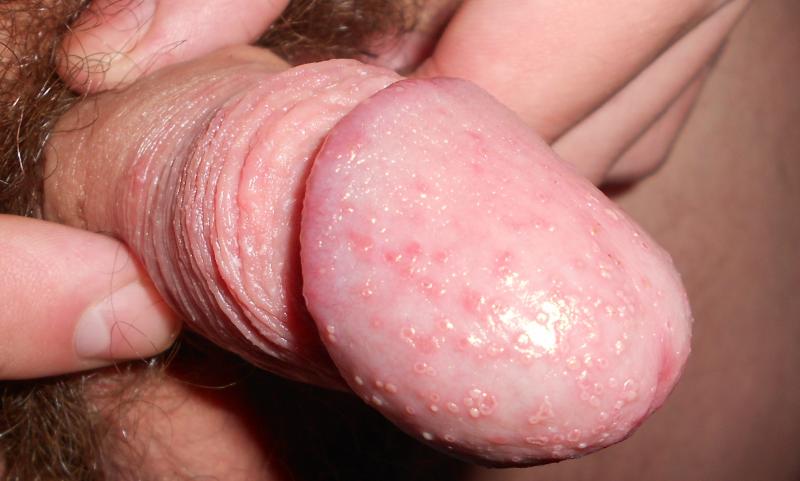
- Краснота и отечность тканей головки пениса, крайней плоти
- Появление на слизистой язвочек, эрозий, высыпаний
- Зуд и жжение тканей гениталий
- Появление выделений слизистого или слизисто-гнойного характера с неприятным запахом
Диагностируют баланопостит
по характерным клиническим признакам в сочетании с лабораторными исследованиями.
Они проводятся для того, чтобы уточнить, какие микроорганизмы вызвали развитие инфекции.

Сдать анализы на ЗППП, получить консультацию опытного врача-венеролога и пройти курс эффективного лечения вы сможете, обратившись в наш платный КВД.
Для проведения диагностики и лечения баланопостита, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Читайте также:

