Кандидозы кожи при диабете
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка.
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заеды в уголках рта: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Заедами принято называть трещины в уголках рта, возникающие при поражении слизистых оболочек полости рта и губ и переходящие на кожу. Заеды – это разговорный термин, в медицинской среде подобные нарушения целостности кожи и слизистых называются ангулярным хейлитом, ангулитом, ангулярным стоматитом, угловым стоматитом, щелевидным импетиго.
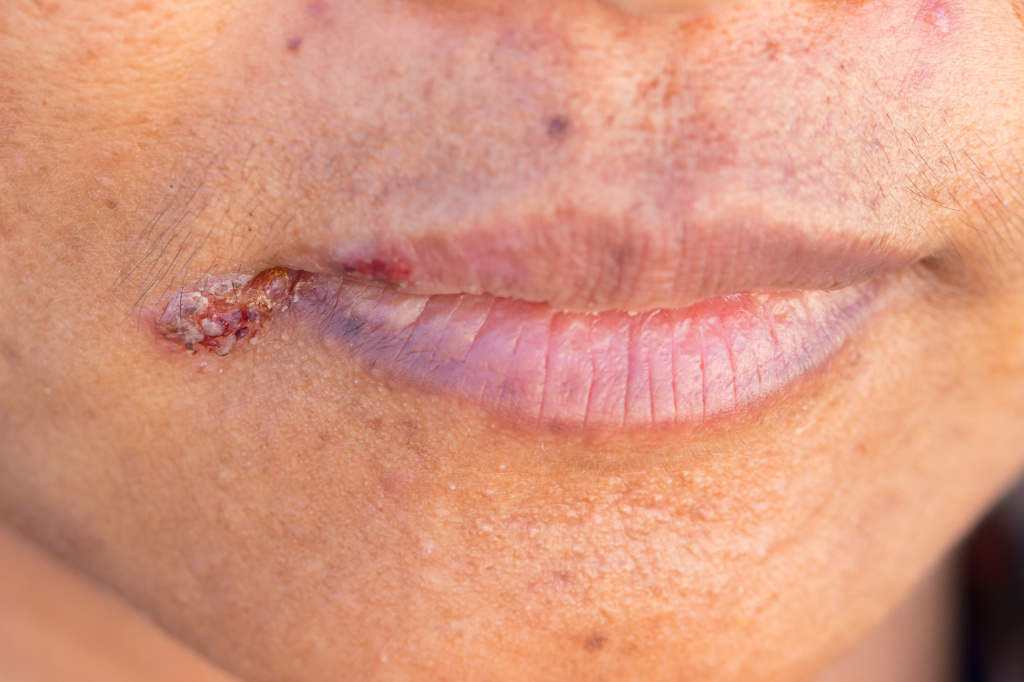
Заеды вначале проявляются покраснением кожи в уголках рта, шелушением, после чего возникают трещинки и кровоточивость. В особенно запущенных случаях могут появляться язвочки и пузыри. Для заед характерна болезненность, зуд или жжение в уголках губ при попытке широко открыть рот (например, при зевоте), разговоре и даже приеме пищи.
У многих пациентов заеды становятся хроническими или рецидивирующими. Главная опасность ангулярного стоматита в том, что заеды являются воротами для проникновения в организм различных инфекций.
Разновидности заед
Кандидозные заеды – грибковое поражение кожи уголков губ.
Стрептококковые заеды – бактериальное поражение кожи уголков губ.
Заеды смешанной этиологии – одновременное грибковое и бактериальное поражение кожи уголков губ.
По течению различают:
Острые заеды – обычно являются дерматологическим дефектом кожи, а не симптомом другого заболевания, хорошо поддаются лечению, не рецидивируют.
Хронические заеды имеют длительное, рецидивирующее течение с формированием глубоких трещин. Могут сигнализировать о снижении иммунитета.
Заеды могут быть с одной или с обеих сторон рта.
Возможные причины заед в углах рта
Самая частая причина неприятных трещинок в углах рта - размножение условно-патогенной микрофлоры полости рта при снижении иммунитета в осенне-весенний период. Главными возбудителями являются стрептококки и грибы Candida.
В норме эти микроорганизмы в небольшом количестве присутствуют на коже, но при сниженном иммунитете в сочетании с микротравмами и недостаточной личной гигиеной они проникают в кожу, вызывая воспалительный процесс. К факторам, способствующим прогрессированию воспаления, относят сахарный диабет, различные заболевания кожи, резкую смену климата, посещение общественных бань, использование чужих полотенец и других средств личной гигиены, травмирование кожи вокруг рта путем выдавливания прыщей, расчесов, порезов во время бритья, ношение съемного зубного протеза.
Если причиной заед являются стрептококки, то после появления красноты образуются пузыри с гнойным содержимым (фликтены), которые быстро лопаются и оставляют за собой щелевидные трещины. Заживают они долго с образованием корочек. Пациентов беспокоит сильный зуд, невозможность безболезненно открыть рот, слюнотечение. Заболевание может сопровождаться длительным насморком.
В случае грибкового (кандидозного) поражения в уголках рта появляются эрозии и трещины, окруженные беловатыми точками (слущенными клетками эпителия). Иногда трещина покрыта беловатым налетом, который легко и безболезненно отделяется. Пузыри с гнойным содержимым и корки не образуются.
Распространены случаи возникновения ангулярного хейлита после длительного курса антибактериальной, цитостатической терапии или лечения глюкокортикостероидными гормонами.
При каких заболеваниях могут появиться заеды в уголках рта?
Заеды в углах рта могут возникать при железодефицитной анемии, кожных патологиях (псориазе, атопическом дерматите, стрептококковых поражениях кожи), сахарном диабете, недостатке витамина А и витаминов группы В, аллергических реакциях на косметические средства или средства личной гигиены (например, зубные пасты), иммунодефицитных состояниях (в том числе ВИЧ-инфекции), язвенной болезни желудка и двенадцатиперстной кишки, эрозивном гастрите, геморрое.
Ангулярный стоматит следует дифференцировать с сифилисом и туберкулезом, которые могут быть схожи по своим симптомам на одном из этапов развития инфекции. При сифилисе формируется эрозия, покрытая серовато-белым налетом, часто она безболезненная и имеет уплотнение в своем основании. У больных туберкулезом общее состояние тяжелое, язва болезненная, ее края подрыты.
К каким врачам обращаться при появлении заед?
Важно помнить, что заеды, особенно хронические и рецидивирующие, могут быть симптомом серьезного заболевания, поэтому необходимо проконсультироваться со специалистом.
С ангулярным стоматитом можно обратиться к врачу-терапевту , педиатру, дерматологу , стоматологу.
Диагностика и обследование
Для постановки точного диагноза необходимо обследование, которое обычно включает:
-
соскоб с поверхности эрозии (бактериологическое исследование показывает причину заед в случае присутствия стрептококков или грибов);


4752

4
сахарный диабет
13.04.2012
Особенности обменных процессов в организме больного сахарным диабетом (СД) требуют индивидуального подхода к лечению инфекционных и неинфекционных заболеваний у этих пациентов. Общей чертой разнообразных состояний при СД является гипергликемия, возникающая вследствие либо нарушения способности поджелудочной железы вырабатывать необходимое количество инсулина, либо изменения чувствительности периферических тканей к инсулину, либо сочетания того и другого.
По типу выделяют: сахарный диабет 1 типа и сахарный диабет 2 типа; по тяжести течения: легкой, средней и тяжелой степени.
У больных СД отмечаются гормональный дисбаланс, гиперкалиемия, нарушение липидного обмена, ожирение, снижение функции гранулоцитов, гликолиз различных белков, тканевая гипоксия, расстройство системы гемостаза, иммунные нарушения (в том числе аутоиммунные процессы), а также макрососудистые и микрососудистые осложнения, такие, как атеросклероз, ишемическая болезнь сердца, артериальная гипертония, гангрена нижних конечностей и др. [2,3].
В связи с этими факторами СД нередко осложняется присоединением различных инфекций, которые имеют свои особенности. Наиболее часто у этих пациентов поражаются мочевыводящие пути, при этом в моче выделяют грамотрицательные бактерии, стафилококки, энтерококки и, наконец, грибы, которые в структуре возбудителей у больных СД составляют, по нашим данным, 32,5%. Это объясняется также и тем, что в условиях гиперкалиемии грибы активно используют глюкозу для своих метаболических процессов и усиленно размножаются, вызывая болезнь. В большинстве случаев возбудителем являются дрожжеподобные грибы Candida аlbicans.
Клинические формы грибкового поражения мочевыводящих путей у больных сахарным диабетом от бессимптомной кандидурии до кандидозных уретрита, цистита, пиелонефрита, простатита, эпидидимита и баланопостита, проявляются различными по степени дизурическими явлениями, болями в поясничной и области мочевого пузыря, положительным симптомом Пастернацкого, жжением в уретре, раздражением и покраснением головки полового члена, синдромом нейрогенного мочевого пузыря, недержанием мочи и др.
Кандидозный бронхит и пневмония часто осложняют течение СД. Они приобретают, как правило, хроническое рецидивирующее течение, трудно поддаются излечению и характеризуются одышкой, продуктивным кашлем, болями в грудной клетке, изменением на рентгенограмме и др. симптомами [1].
Кандидозные эзофагит, синусит, ангина встречаются редко. Кандидозные и криптококковые перитонит, остеомиелит, сепсис и менингит при СД описаны в литературе недостаточно, но следует помнить об этих осложнениях у больных СД, особенно в отделениях реанимации и палатах интенсивной терапии [4,5,6].
Известно также, что при СД нарушение микроциркуляции в сосудах нижних конечностей наблюдается в 20 раз чаще, чем у лиц без эндокринной патологии. Это способствует развитию синдрома диабетической стопы, трофических язв, присоединению кандидозной инфекции [3].
В 81–й Городской клинической больнице за последние 3 года в стационаре и амбулаторно наблюдали 76 больных с системными и локализованными микозами на фоне СД, верифицированными по данным микробиологических исследований (табл. 1). Из них 27 мужчин и 49 женщин.
Кандидозный (к) стоматит выявлен у 5 больных, к. глоссит – у 4, к. фарингит – у 5, к. эзофагит – у 3, к. бронхит – у 4, к. бронхопневмония – у 2, к. пневмония – у 1, к. цистит – у 19, к. уретрит – у 11, к. острый вульвовагинит – у 18, к. баланопостит – у 2. У всех больных диагноз микоза был впервые установлен в нашей клинике.
Лечение было комплексным: соблюдение строгой диеты, применение сахароснижающих препаратов, лечение сопутствующих заболеваний, прием общеукрепляющих средств, физиотерапевтических процедур, и наконец, проведение противогрибковой этиотропной терапии.
Лечение кандидозной инфекции у больных СД имеет некоторые особенности:
· при нарушении обменных процессов, осложнениях сахарного диабета и наличии многочисленных сопутствующих заболеваний у большинства больных, особенно у лиц пожилого возраста, предпочтителен толерантный противогрибковый препарат, высокоэффективный и без токсических побочных действий;
· при длительном хроническом течении заболевания и, как правило, вялотекущем процессе, требуется применять продолжительную схему лечения в адекватных разовых и курсовых дозах;
· после проведения основного курса лечения больной должен оставаться на диспансерном учете, при этом не исключаются профилактические курсы лечения системными и местными антимикотиками.
В многочисленных научных исследованиях и в практике доказано, что для лечения микозов у описанной категории больных, как впрочем, и для всех больных кандидозом, оптимальным является системный противогрибковый препарат, современный триазол – флуконазол [1,7,8].
Есть исследования, доказывающие, что именно у больных СД флуконазол резко уменьшает продукцию фосфолипазы грибами Candida albicans, тем самым уменьшая адгезивную способность этих инфектантов [9].
Приводим схемы лечения кандидоза на фоне СД системным антимикотиком флуконазолом (Медофлюконом) (табл. 2).
Применяли различный режим приема Медофлюкона в капсулах по 200 мг – 1 раз в день, 2 раза в день или через день.
Эффективность лечения определяли по исчезновению клинических симптомов болезни, рентгенологической и эндоскопической динамике и эрадикации возбудителя (табл. 3).
Таким образом, течение системных и локализованных микозов у больных СД имеет определенные особенности, что требует комплексной терапии и эффективного, нетоксичного антимикотика, более длительных курсов лечения и последующего диспансерного наблюдения. Применение Медофлюкона, как этиотропного противогрибкового средства, показало высокую эффективность: выздоровление в 67,1% случаев, улучшение в 30,3% случаев. Низкий процент побочных действий, даже у больных СД, еще раз подтвердил превосходство флуконазола (Медофлюкона) перед другими препаратами при лечении кандидоза.
Литература:
1. Бурова С.А. Проблемы грибковых заболеваний человека. // Российский журнал кожных и венерологических болезней –1998–№1–с.39–41.
2. Бурова С.А., Талалаева С.М. Отдаленные результаты лечения онихомикозов у больных сахарным диабетом. // Российский журнал кожных и венерических болезней. – 2000 – №5. – с.31–33.
3. Руководство по клинической эндокринологии. /Под ред. В.Г.Баранова. – Л., 1977.
5. Magee L.T. et al. Pyrolesis typing of isolates from a recurrence of systemic cryptococcosis.// J.Med. Microbiol. – 1994 – №40(3).–p.165–169.
6. Morris B.A. et al. Cryptococcal peritonitis in CAPD patient. // J. Med. Vet. Mycal. –1992–№30(4)–p.309–315.
7. Penk A., Pittrow L. Therapeutic experience with fluconazole in the treatment of fungal infections in diabetic patients.// Mycoses. –1999–№42 Suppl.2–p.97–100.
8. Sobel J.D., et al. Candiduria a randomized d.–b. study of treatment with fluconazole and placebo.// Clin. Infect. Dis. –2000 –№30.–p.19–24.
9. Willis A.M., et al. The influence of antifungal drugs on virulence properties of Candida alb. in patient with diabetes mellitus.// Oral Surg. Med. –2001–№91(3).–p.317–321.

Молочница — распространенное инфекционное заболевание. Его основные проявления — зуд, жжение и творожистые выделения из половых путей. Женщины часто считают молочницу неопасной и лечат ее самостоятельно разрекламированными лекарствами или народными методами. Читайте нашу статью, чтобы узнать, можно ли так делать, а также о других связанных с молочницей мифах.
Почему молочницу не следует лечить самостоятельно?
По мнению специалистов, эксперименты с самолечением молочницы (кандидоза) очень часто приводят к развитию осложнений, включая бесплодие, распространение инфекции на другие органы и ухудшение общего состояния здоровья.
Опасность самолечения состоит еще и в том, что женщины нередко принимают за молочницу совсем другие заболевания. Бактериальный вагиноз, трихомониаз и герпес они лечат препаратами от кандидоза, не задумываясь о последствиях. Что же необходимо знать, чтобы как можно быстрее избавиться от молочницы и избежать ее рецидивов? Для начала необходимо разобраться в причинах ее появления.
Что такое молочница и откуда она берется?
Молочница (кандидоз) — это грибковое поражение слизистой оболочки влагалища. Кандидозом она называется по той причине, что его возбудителями являются грибы рода Candida. Эти дрожжеподобные грибки входят в нормальный состав флоры влагалища и постоянно обитают в женских половых органах.
Проблемы начинаются, когда ослабевает иммунитет, и грибы начинают активно размножаться, подавляя деятельность полезных бактерий. В результате пациентки ощущают сильный зуд, дискомфорт в области половых органов, а ежедневные прокладки перестают справляться с большим количеством беловатых выделений.
Причины развития молочницы
Среди главных причин, которые приводят к развитию молочницы, — соматические заболевания, которые на первый взгляд имеют мало общего с деятельностью грибов Candida. Это хронический бронхит и пиелонефрит, тонзиллит, заболевания печени и других органов желудочно-кишечного тракта.
Среди основных факторов риска — снижение иммунитета. Иммунитет может снижаться после тяжелых инфекций, лечения некоторыми препаратами (например, кортикостероидами), из-за ВИЧ-инфекции и по другим причинам. Молочница также может появляться из-за приема антибиотиков широкого спектра действия. При лечении они уничтожают бактерии, регулирующие размножение грибов Candida. Другой возможной причиной считают высокий уровень эстрогена. Он может быть, например, у женщин, принимающих противозачаточные таблетки, содержащие этот гормон. Уровень эстрогена также повышается при беременности и при некоторых видах гормональной терапии. Если при сахарном диабете уровень сахара в крови постоянно повышен, риск развития дрожжевых инфекций становится больше (рис. 1). [1]
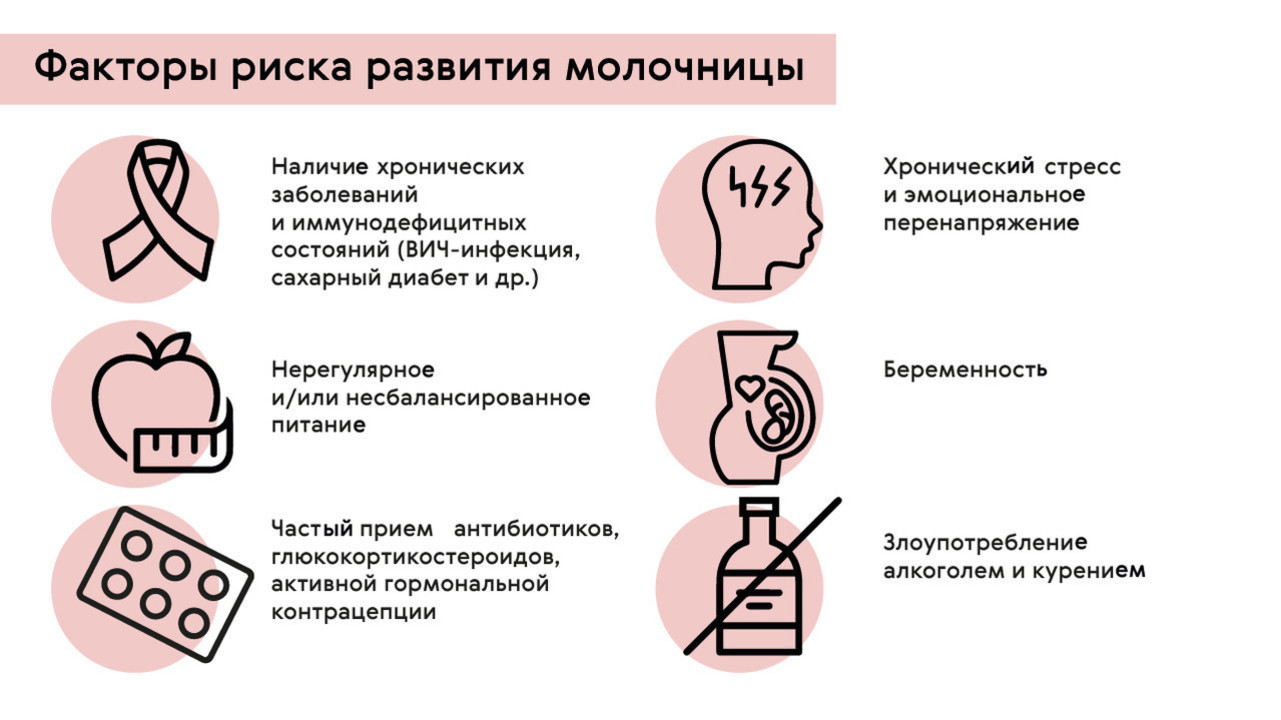
Рисунок 1. Факторы риска развития молочницы. Источник: МедПортал
Не все знают, но к кандидозу может привести ношение нижнего белья из синтетических тканей, использование ароматизированных прокладок и разноцветной туалетной бумаги.
Дело в том, что ароматизаторы и красители неблагоприятно воздействуют на флору влагалища. Резкое похудение, частые стрессы и даже чрезмерное употребление конфет и сладкой выпечки тоже могут стать причиной появления кандидоза.
Симптомы, требующие внимания
Среди самых распространенных симптомов молочницы (рис. 2):
- выраженное жжение и зуд в зоне вульвы;
- беловатые выделения, по консистенции напоминающие жидкий творог;
- покраснение и отечность половых губ;
- дискомфорт во время мочеиспускания.
Признаки кандидоза могут усиливаться после полового акта, плавания в бассейне и при смене климата. Перед менструацией симптомы обычно ослабевают, но после нее молочница вновь дает о себе знать.
Нередко кандидоз сочетается с такими заболеваниями, как хламидиоз, уреаплазмоз и герпес. Поставить правильный диагноз и точно определить вид возбудителя может только врач, не стоит ориентироваться на статьи в сети и заниматься самодиагностикой.
Может ли быть молочница без выделений?
При вульвовагинальном кандидозе творожистые выделения появляются не всегда. Они могут отсутствовать или являться скудными, появляться редко, в небольшом объеме. При этом сохраняются остальные симптомы молочницы: дискомфорт, зуд или жжение, покраснение кожи и слизистых половых органов.[2]
Вульвовагинальный кандидоз — одна из форм слизисто-кожного кандидоза. При этом заболевании размножение грибов Candida также может вызывать другие состояния:
- Интертригинозная инфекция: проявляется зудящими покраснениями на коже.
- Перианальный кандидоз: в области заднего прохода появляются зудящие участки мацерированной кожи.
- Инфекции ногтей: с поражением ногтевой пластины или тканей под ней.
- Орофарингеальный кандидоз: поражает слизистую оболочку полости рта.
- Заеды: участки пораженной, растрескавшейся кожи в уголках рта.
- Эти формы заболевания не сопровождаются выделениями из половых органов (рис. 3).[3]
Диагностика молочницы без выделений
Даже если при молочнице нет выделений, диагностика проводится стандартным способом, в два этапа: осмотр и анализы. Для этого нужно обращаться к гинекологу, дерматологу или венерологу. Во время осмотра врачу нужно рассказать об имеющихся симптомах. Если человек принимает антибиотики, недавно перенес тяжелую инфекцию, имеет хронические заболевания, об этом нужно сообщить. Эти данные важны, чтобы определить причину молочницы, а также исключить другие заболевания.
Анализ (соскоб или мазок из влагалища) проводится для идентификации возбудителя болезни. Врач возьмет их во время осмотра. При вагинальном кандидозе мазок из влагалища берут, даже если выделений нет. Если кандидоз поражает участки кожи или слизистых в других местах, делают соскоб и проводят его микроскопическое исследование. Иногда при подозрении на бактериальную инфекцию дополнительно может выполняться бактериологический посев.[3]
Лечение молочницы без выделений
Для лечения вульвовагинального кандидоза, в том числе когда молочница протекает без выделений, применяются противогрибковые и противовоспалительные препараты. Врач назначит лекарства, которые уничтожат дрожжевые грибы, помогут убрать зуд, жжение, покраснение, другие неприятные симптомы. Подробнее о том, как выполняется такое лечение — в нашей статье.
Если выделений при молочнице нет, врач может назначить прием противогрибковых препаратов в виде таблеток, суспензий или других форм для приема внутрь. При этом для местной терапии могут использоваться только подсушивающие, снимающие воспаление средства.[3]
Меры для предотвращения появления молочницы без выделений
Надежного способа защититься от молочницы нет, но существует несколько способов снизить риск ее появления:
- Принимать любые и в особенности антибактериальные препараты только по назначению врача.
- Носить достаточно свободное, дышащее белье и одежду.
- Следить за интимной гигиеной, но не использовать гели, спреи или мыло с антибактериальным действием (рис. 4).
- Не делать спринцевания с антисептическим действием без медицинских показаний.
- Не носить мокрую или влажную одежду (например, купальные костюмы).
- Придерживаться правильного питания, контролировать потребление углеводов.
- Контролировать общее состояние здоровья, избегать снижения иммунитета.[4]
13 распространенных мифов о молочнице
Молочница часто встречается, и с ней связано много мифов. Часть из них безвредные, но другие опасны и могут приводить к развитию хронического кандидоза или к другим тяжелым последствиям для здоровья.
Любые выделения — это молочница
Выделения из влагалища появляются не только при кандидозе, но и при многих других болезнях. Это частый симптом передающихся половым путем заболеваний, например, трихомониаза. Поэтому так важна диагностика молочницы. Если появляются выделения, нужно убедиться, что они связаны с кандидозом, а не с другой инфекцией. Выделения, а также зуд, жжение, покраснение кожи могут появляться и по другим причинам: из-за аллергии, снижения уровня эстрогена, геморроя, некоторых кожных заболеваний [5].
Важно! Некоторые выделения нормальны, не связаны ни с молочницей, ни с другими заболеваниями. Они появляются в небольшом количестве, выглядят как бесцветная, белая или молочная слизь, почти не пахнут. Если в таких выделениях нет следов крови или сгустков, у них нет неприятного запаха, а зуд или любой другой дискомфорт отсутствует, значит, признаков молочницы нет.
Молочница — это норма. Все само пройдет
Нормой является присутствие грибов Candida в организме, но не молочница и не другие формы кандидоза. Заболевание появляется, когда грибы начинают активно размножаться. Это часто связано со снижением иммунитета или изменением микрофлоры во влагалище. Такие симптомы ненормальны, они требуют диагностики или лечения. Даже если они на время исчезают, без лечения есть риск, что болезнь вернется и перейдет в хроническую форму. Игнорировать или пытаться лечить молочницу самостоятельно опасно [6].
Молочница лечится приемом одной таблетки
Гель для интимной гигиены — лучшее лекарство от молочницы
Лекарственные средства убивают не только грибок, но и полезные микроорганизмы
Для лечения молочницы используются противогрибковые препараты. Они влияют только на грибок и не вредят бактериям, не ухудшают состояние микрофлоры. Также врач может назначить противовоспалительные средства, чтобы снять симптомы кандидоза.
При ежедневной интимной гигиене нельзя использовать спринцевания, а также любые средства с антибактериальным или антисептическим действием без назначения врача. Вместо этого достаточно промывать только внешние области половых органов чистой проточной водой и мягким мылом [7].
Кисломолочные продукты полезны для профилактики молочницы
Рацион — один из факторов, влияющих на риск заболеть молочницей, но при этом нет никаких подтвержденных данных о том, что йогурт или другие кисломолочные продукты эффективны для профилактики кандидоза. Общие рекомендации по питанию направлены на улучшение пищеварения и снижение уровня сахара в крови. Для этого нужно исключить или ограничить употребление сахара, алкоголя и глютена. Особенно важно отказаться от употребления сахара: если иммунитет ослаблен, он может провоцировать размножение грибков и усиливать молочницу.
Нежелательным считается употребление следующих продуктов:
- бананы, виноград, финики, другие содержащие много сахара продукты;
- рафинированные масла и жиры;
- соусы (соевый, кетчуп, майонез и другие);
- молочные продукты (молоко, сливки, сыр);
- искусственные подсластители;
- арахис, фисташки, пекан, кешью;
- алкогольные и сладкие напитки.
Основу рациона должны составлять следующие продукты:
- несладкие фрукты и ягоды;
- овощи с низким содержанием крахмала (капуста, огурцы, шпинат, кабачки, помидоры и другие);
- овсяные отруби, гречка, пшено, киноа, другие зерновые продукты с низким содержанием глютена;
- белковые продукты (яйца, курица, индейка, лососевая рыба);
- нерафинированные масла;
- сливочное и топленое масло, йогурт или кефир без искусственных добавок и подсластителей;
- миндаль, семена подсолнечника и льна;
- не содержащие сахар подсластители (стевия, эритрит, ксилит);
Считается, что такой рацион помогает улучшить пищеварение, восстановить иммунитет и снизить риск кандидоза [8].
Важно комплексно выстраивать режим питания. Только употребления кисломолочных продуктов, скорее всего, окажется недостаточно. Лучше проконсультироваться с врачом (например, с терапевтом, врачом общей практики или диетологом) и получить у него точные рекомендации по питанию.
Бороться с хронической молочницей невозможно
Молочница может возвращаться снова и снова — например, каждый раз, когда снижается иммунитет. Даже при хронической форме ее нужно лечить. Это поможет уменьшить симптомы заболевания, контролировать его, а со временем — окончательно от него избавиться при соблюдении правил профилактики.
При хроническом кандидозе важно пройти диагностику и определить причину обострений. После этого врач назначит лечение или даст направления к другим специалистам (например, к эндокринологу или венерологу). Если не лечить хроническую молочницу, появляется риск инвазивного кандидоза, при котором грибы Candida поражают внутренние органы (чаще всего пищевод) [9].
Заниматься сексом во время молочницы нельзя
При молочнице можно заниматься сексом, но при этом есть некоторые ограничения:
- Следует пользоваться презервативом.
- Некоторые противогрибковые свечи или кремы могут повреждать презерватив. Предупреждение об этом должно быть в инструкции к препарату.
- Трение во время полового акта может усиливать дискомфорт, дополнительно травмировать воспаленные слизистые [10].
- Причиной проблемы может стать синтетическое белье
Чтобы снизить риск появления молочницы, действительно рекомендуют носить достаточно свободное белье из натуральных тканей. Оно не будет сдавливать кожу или накапливать влагу. Грибы размножаются быстрее при высокой влажности, и поэтому важно, чтобы белье хорошо просыхало. Но для этого оно необязательно должно быть хлопковым. Можно использовать белье из синтетических тканей, кружева, сетки — главное, чтобы белье не удерживало влагу и было удобным, комфортным [7].
Ежедневные гигиенические прокладки вредны

Лучше выбирать ежедневные прокладки без ароматизаторов. Фото автора Karolina Grabowska: Pexels
Если выбирать и использовать гигиенические прокладки правильно, вреда от них не будет, и они не увеличат риска появления молочницы. Существует несколько рекомендаций:
- Лучше использовать прокладки с минимальной впитывающей способностью.
- В составе прокладки не должно быть слоя из влагонепроницаемой пленки.
- Пользоваться прокладками с добавлением отдушек или любых других средств нельзя.
- Ежедневные прокладки нужно менять каждые несколько часов, чтобы они не накапливали слишком много жидкости [11].
Молочница у беременных — это опасно
Молочница часто появляется при беременности из-за изменения гормонального фона. Это неопасно, если начать ее лечение как можно раньше. Лучше обратиться к лечащему гинекологу и проконсультироваться с ним. Врач назначит лекарства, которые будут достаточно эффективными и при этом безопасными для матери и ребенка [12].
Важно! При беременности нельзя пытаться лечить молочницу самостоятельно. Многие из рекламируемых препаратов и народных средств могут быть опасными для плода.
Кандидоз может передаваться младенцу, даже если он появился на свет с помощью кесарева сечения
Заразиться кандидозом ребенок может еще при внутриутробном развитии либо при прохождении через родовые пути. Если проводится кесарево сечение, младенец не может заразиться в родах, но это не исключает внутриутробного заражения [13].
Чтобы снизить риск кандидоза новорожденных, возникающую при беременности молочницу нужно лечить как можно быстрее.
У мужчин не бывает молочницы
На самом деле грибы Candida прекрасно себя чувствуюет как в организме женщин, так и мужчин и даже детей. Мужчины могут передавать молочницу половым путем, но при этом у них симптомы заболевания могут отсутствовать. Если вы подозреваете, что ваша пара столкнулась с кандидозом, — не откладывая, записывайтесь на прием к гинекологу и урологу.
Заключение
Молочница — неприятное заболевание, но оно легко лечится, если следовать рекомендациям врача, и не возникает снова, если позаботиться о его профилактике. При появлении ее признаков важно пройти обследование у гинеколога, чтобы исключить другие опасные заболевания, определить причину кандидоза и получить назначения для его лечения.
Читайте также:

