Картофельный соланин от папиломо-вирусной инфекции
Обновлено: 22.04.2024
М.А.Гомберг, д.м.н., профессор, А.М.Соловьев, к.м.н., доцент, МГМСУ, Москва
В последнее время папилломавирусная инфекция привлекает особое внимание в связи с ролью этой группы вирусов в развитии рака. В 2008 г. Нобелевской премией по медицине было отмечено доказательство того, что некоторые типы вируса папилломы человека (ВПЧ) способны вызывать рак шейки матки. По Handley J.M., et al. (1994), к ВПЧ-поражениям относят: клинические формы — аногенитальные бородавки (остроконечные кондиломы, вульгарные бородавки), симптоматические внутриэпителиальные неоплазии на ранних стадиях при отсутствии дисплазии (плоские кондиломы); субклинические формы — бессимптомные внутриэпителиальные неоплазии при отсутствии дисплазии; латентные формы (отсутствие морфологических или гистологических изменений на фоне обнаружения ДНК ВПЧ).
Лечение аногенитальных ВПЧ-поражений, согласно существующим принципам по ведению больных с клиническими проявлениями, связанными с ВПЧ, должно быть направлено на разрушение тем или иным методом папилломатозных очагов, возникающих на месте внедрения вируса. Во всех основных рекомендациях по ведению больных с ВПЧ-инфекцией — CDC, Европейских рекомендациях, рекомендациях ВОЗ, и в том числе в рекомендациях РОДВ, приведен именно такой подход.
Роль вирусов папилломы человека (ВПЧ) в развитии множества доброкачественных и злокачественных новообразований кожи и слизистых оболочек не вызывает сомнений. Полагают, что все 500тыс. случаев рака шейки матки, ежегодно диагностируемые в мире, вызваны генитальной ВПЧ-инфекцией (Bulletin Word Health Organization, 2007).
В различных клинических рекомендациях и протоколах подробно описываются методы лечения именно клинических проявлений ВПЧ, но обходится стороной вопрос так называемого вирусоносительства или бессимптомного выделения вируса. Причем вопросу тактики врача при бессимптомном выделении вируса у пациента ВПЧ уделяется мало внимания не только в практических рекомендациях, но и в научно-исследовательской литературе.
Мы предлагаем свой подход к этой проблеме.
Прежде всего мы исходим из того, что наш долг — ставить во главу угла интересы пациента. Если он встревожен наличием ВПЧ и желает избавиться от этой инфекции, мы должны постараться успокоить его и обсудить все имеющиеся в настоящее время возможности лечения. В противном случае нам будет трудно рассчитывать на доверие с его стороны.
Мы считаем, что такое обсуждение должно состоять из 3 частей.
1. Информирование пациента относительно характера течения и последствий инфекции.
2. Методы профилактики рака шейки матки (при выявлении вируса у женщин).
3. Возможности воздействия на ВПЧ с целью его элиминации.
1. ИНФОРМИРОВАНИЕ ПАЦИЕНТА
При первом же визите необходимо рассказать человеку о возможных рисках, связанных с инфицированием ВПЧ. Однако консультирование нужно проводить очень осторожно, чтобы не спровоцировать у человека развитие психоневроза и канцерофобии.
Пациент с выявленным ВПЧ должен знать о своей потенциальной заразности для неинфицированных лиц, поэтому ему надо рекомендовать использовать презерватив при половых контактах и обязательно информировать своего полового партнера о вирусоносительстве.
Следует проинформировать пациентов о том, что возможно самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
2. ПРОФИЛАКТИКА РАКА ШЕЙКИ МАТКИ (ПРИ ВЫЯВЛЕНИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА У ЖЕНЩИН)
Всем женщинам, инфицированным ВПЧ, следует провести кольпоскопическое исследование, в том числе с окраской раствором Люголя или раствором уксусной кислоты, а также цитологические тесты по Папаниколау. Периодичность обследований обсуждается с гинекологом в зависимости от степени онкогенности выявленных вирусов и результатов кольпоскопии и цитологии. Цитологические исследования следует проводить не реже, чем 1 раз в 6 месяцев. Для женщин старше 26 лет этот подход является практически единственным способом профилактики рака шейки матки.
Имеются публикации об эффективности российского препарата индинол для профилактики рака шейки матки у женщин, инфицированных ВПЧ. Однако контролированных плацебо-исследований не проводилось.
3.ВОЗДЕЙСТВИЕ НА ВПЧ
Наиболее дискуссионным является вопрос о воздействии на выделение вируса, поэтому остановимся на нем подробнее. Врач, безусловно, должен информировать пациента о том, что в настоящее время нет методов, позволяющих достоверно и с высокой степенью вероятности устранить вирус из организма.
Необходимость проведения лечебных мероприятий обсуждается индивидуально с каждым пациентом. Желательно, чтобы врач принимал решение о проведении лечения с целью устранения ВПЧ в отсутствие клинических проявлений только после подписания пациентом информированного согласия, во избежание возможных последующих недоразумений.
Теоретически, учитывая локализацию вируса в эпителиальных клетках и то, что происходит постоянное слущивание эпителия, можно предположить, что ВПЧ может исчезнуть вместе со старыми эпителиальными клетками. Видимо, именно этим объясняются случаи самопроизвольного исчезновения ВПЧ. Между тем очевидно, что элиминации ВПЧ из организма с гораздо большей эффективностью можно добиться при активизации противовирусного иммунитета, ингибирующего размножение ВПЧ и его внедрение в другие клетки. Доказать возможность достижения такого результата на практике можно только путем проведения соответствующих специальных исследований.
Потенциально возможны 3 способа инфицирования: от матери к ребенку (трансплацентарно; во время родов, в том числе путем кесарева сечения; возможно — через слюну или грудное молоко), посредством передачи вируса воздушно-капельным или контактно-бытовым путями. Cчитается, что ВПЧ-инфекция передается в основном половым путем, что объясняет ее широкую распространенность среди сексуально активного населения. В частности, в США ежегодно диагностируют 6,2 млн новых случаев генитальной ВПЧ-инфекции (Steinbrook R., 2006).
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность. Этого можно достичь как неспецифическими, так и специфическими методами.
К неспецифическим относят различные способы укрепления защитных сил организма, так называемый здоровый образ жизни: правильное питание, профилактический прием витаминов, биологически активных добавок.
Отдельный вопрос — проведение гомеопатического лечения. Но поскольку об этих способах часто упоминается в научно-популярной литературе, в рамках данной статьи мы их комментировать не будем.
Установлено, что при применении интерферонов снижается количество вирусной ДНК (по данным ПЦР) у пациентов в очагах поражения [Arany I., et al., 1995].
Интерферон применяют местно и системно (подкожно, внутримышечно, внутривенно или ректально).
В большинстве исследований была показана невысокая эффективность наружного применения интерферона [Keay S., et al, 1988] при наличии клинических проявлений, а при лечении больных с субклиническими очагами ВПЧ-инфекции и цервикальных неоплазиях (ЦИН) были получены обнадеживающие результаты [Gross G., 1996].
По данным различных авторов, при системном применении альфа-интерферона в дозе от 1,5 до 3 млн МЕ внутримышечно или подкожно через день в течение 4 недель в качестве монотерапии у 11—100% пациентов наблюдается полное исчезновение бородавок [Gross G., et al., 1986; Zwiorek L., et al., 1989], что свидетельствует о возможном ингибирующем влиянии препаратов интерферонов на ВПЧ.
При системном применении интерферонов побочными эффектами обычно являются гриппоподобные состояния, выраженность которых зависит от полученной дозы [Handley, et al., 1994]. Эти побочные явления можно ослабить приемом нестероидных противовоспалительных препаратов.
Считается возможным самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
На российском рынке представлен широкий выбор интерферонов различных производителей, как отечественных, так и зарубежных, — генферон, виферон, кипферон, реаферон, роферон-А, интрон А, реальдирон и т.д. Предпочтительнее назначать рекомбинантные, а не человеческие интерфероны.
При назначении интерферонов надо учитывать не только частые побочные реакции, но и то, что их введение может подавлять синтез собственных эндогенных интерферонов. Поэтому в отсутствие клинических проявлений интерфероны применяют только в том случае, когда о целесообразности такого назначения свидетельствуют результы исследования иммунного статуса. Следует также отметить и высокую стоимость качественных препаратов интерферона.
Воздействовать на противовирусный иммунитет можно с помощью индукторов эндогенного интерферона и других активаторов иммунитета. На российском фармацевтическом рынке представлено много иммуноактивных препаратов, которые, согласно инструкции производителя или рекомендациям исследователей, можно применять для комбинированного лечения аногенитальных бородавок (в сочетании с различными деструктивными методами). На основании этого их можно рекомендовать для противовирусной терапии при отсутствии клинических проявлений.
Гепон — синтетический олигопептид, состоящий из 14 аминокислотных остатков, относится к группе иммуномодуляторов. Препарат показан для повышения эффективности иммунной защиты от инфекций, лечения и профилактики оппортунистических инфекций, вызванных бактериями, вирусами или грибами. Гепон оказывает иммунофармакологическое и противовирусное действие:
У больных с ослабленной иммунной системой гепон:
Так, например, после удаления очагов ВПЧ-поражений любым деструктивным методом, аппликации гепона (от 3 до 6 аппликаций через день) позволяют ускорить процесс заживления и снизить уровень рецидивирования. Системно препарат применяют по 2 мг перорально 3 раза в неделю. Курс можно повторять с интервалом в 1 неделю [Соловьев А.М., 2003].
Изопринозин (инозин пранобекс) — противовирусное средство с иммуномодулирующими свойствами. Препарат, индуцируя созревание и дифференцирование Т-лимфоцитов и Т1-хелперов, потенцируя индукцию лимфопролиферативного ответа в митогенных или антиген-активных клетках, нормализует дефицит или дисфункцию клеточного иммунитета. Изопринозин моделирует цитотоксичность Т-лимфоцитов и натуральных киллеров, функцию Т8-супрессоров и Т4-хелперов, а также повышает количество иммуноглобулина G и поверхностных маркеров комплемента. Препарат повышает синтез интерлейкина-1 (ИЛ-1) и интерлейкина-2 (IL-2), регулирует экспрессию рецепторов IL-2, существенно увеличивает секрецию эндогенного γ-интерферона и уменьшает продукцию интерлейкина-4 в организме. Изопринозин усиливает действие нейтрофильных гранулоцитов, хемотаксис и фагоцитоз моноцитов и макрофагов. Кроме этого, он оказывает прямое противовирусное действие, угнетая синтез вирусов путем встраивания инозин-оротовой кислоты в полирибосомы пораженной вирусом клетки и нарушая присоединение адениловой кислоты к вирусной и-РНК. Одним из показаний для применения препарата являются инфекции, вызванные вирусом папилломы человека: остроконечные кондиломы, папилломавирусная инфекция вульвы, вагины и шейки матки (в составе комплексной терапии).
Для женщин старше 26 лет цитологическое исследование слизистой шейки матки, проводимое 2 раза в год, является практически единственным способом профилактики рака шейки матки.
В литературе описаны различные схемы и результаты применения изопринозина.
При инфекциях, вызванных ВПЧ, изопринозин назначают по 3 г/сут (2 таблетки 3 раза в сутки) как дополнение к местной терапии или хирургическому вмешательству на протяжении 14—28 дней для пациентов с низкой степенью риска или 5 дней в неделю последовательно в течение 1—2 недель в месяц в течение 3 мес для пациентов с высокой степенью риска.
Известно о зарубежном опыте применения инозин пранобекса в качестве терапии, дополняющей деструкцию аногенитальных бородавок [Davidson-Parker J., et al., 1988]. Препарат назначали по 1 г 3 раза в сутки в течение 14—28 дней.
В работе Забелева А.В. и соавт. (2005) показано исчезновение атипичного эпителия у женщин с ВПЧ-ассоциированными плоскоклеточными интраэпителиальными поражениями низкой степени после проведения курсов лечения изопринозином. Препарат назначали по 1 грамму 3 раза в сутки в течение 5 дней, 3 курса с интервалом в 1 месяц. В исследовании, проведенном Sun Kuie Tay (1996), показаны аналогичные результаты — улучшение морфологической картины эпителия вульвы. Инозин пранобекс назначали по 1 г 3 раза в сутки в течение 6 недель. Положительный эффект был достигнут у 63,5% больных, тогда как в группе, принимавшей плацебо, только у 16,7%. О прекращении выделения ВПЧ у 65,6% больных после проведения комбинированной терапии (изопринозин + деструкция очагов) ЦИН низкой степени сообщает Прилепская В.Н. (2007). При использовании только деструкции очагов этот результат был достигнут у 46,9% больных. Изопринозин назначали за 7—10 дней до проведения деструкции по 1 г 3 раза в сутки в течение 5 дней. В исследовании Шевниной И.В. (2009) показаны похожие результаты — прекращение выделения ВПЧ у 77% больных при комбинированной терапии женщин с ЦИН и аногенитальными бородавками. Изопринозин назначали по 1 г 3 раза в сутки в течение 10 дней, затем по 0,5 г 3 раза в сутки в течение 20 дней.
Для решения поднятой в этой статье проблемы интересным является факт прекращения обнаружения ВПЧ из очагов поражения в ходе проводимой комбинированной терапии с применением иммуномакса. При проведении вирусологического обследования пациентов до лечения в среднем у 70% выявлялся ВПЧ в очагах поражения. После проведенного комбинированного лечения в ходе контрольного наблюдения у 45% больных было отмечено прекращение выделения ВПЧ [Перламутров Ю.Н. и соавт., 2003]. Полученные результаты свидетельствуют, что проведение терапии иммуномаксом влияет на противовирусный иммунитет и приводит к прекращению не только рецидивов, но и выделения ВПЧ из очагов поражения. В связи с этим в перспективе иммуномакс можно будет использовать не только для лечения остроконечных кондилом, но и для предотвращения вирусовыделения у больных без клинических проявлений инфекции.
ПРОТИВОВИРУСНЫЕ ПРЕПАРАТЫ С ИММУНОМОДУЛИРУЮЩИМ ДЕЙСТВИЕМ
Панавир — растительный полисахарид, полученный из растения Solanum tuberosum, относится к классу высокомолекулярных гексозных гликозидов сложного строения с молекулярной массой 1000 кД. В настоящее время в России он является одним из самых популярных препаратов, использующихся для противовирусной терапии. Причем лечение папилломавирусной инфекции является лишь одним из показаний к его применению.
После однократной инъекции панавира в 2,7—3 раза повышается уровень лейкоцитарного интерферона, что соответствует воздействию терапевтических доз интерферона [Колобухина и соавт., 2005].
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность.
Со степенью распространенности неопластического процесса связывают эффективность препарата в отношении прекращения вирусовыделения [Иванян А.Н. и соавт., 2004]. Так, после проведения комплексного лечения у пациенток с 1-й степенью распространенности процесса вирус не выявлялся в 90,5%, при 2-й степени — в 71,1%, при 3-й степени — в 39,6%, при 4-й степени — в 9,4% случаев. Достоверное снижение вирусной нагрузки с 398,2 RLU до 176,2 RLU (p<0,05) через 1 месяц после окончания монотерапии панавиром ВПЧ-инфекции отмечает Мелехова Н.Ю. (2005).
Продолжаются исследования противовирусной активности панавира с целью установления мишени, объясняющей его высокую противовирусную активность, а также по расширению показаний к его применению. Но уже сейчас можно говорить о том, что он является одним из наиболее перспективных противовирусных агентов с доказанным иммуномодулирующим действием.
В этой статьей мы начали дискуссию о целесообразности попытки устранения папилломавирусной инфекции при отсутствии ее клинических проявлений. Существующие рекомендации по наблюдению таких пациентов могут не удовлетворить тех из них, которые хотели бы получить квалифицированную помощь в устранении этой инфекции. Поэтому мы предлагаем 3-х этапную тактику ведения таких больных: консультирование, цитологический контроль у женщин и использование противовирусных препаратов с иммуномодулирующим действием.
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
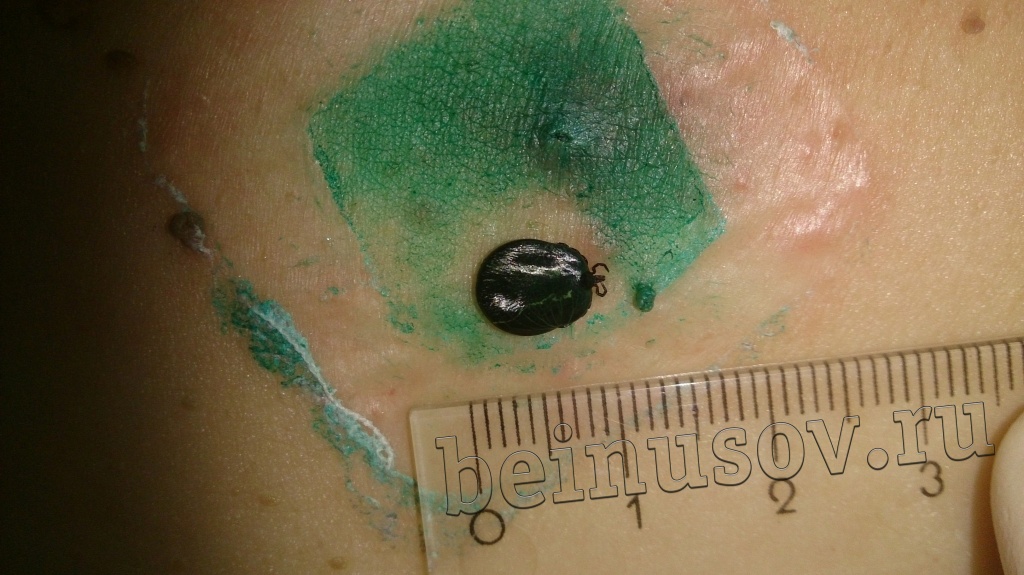
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
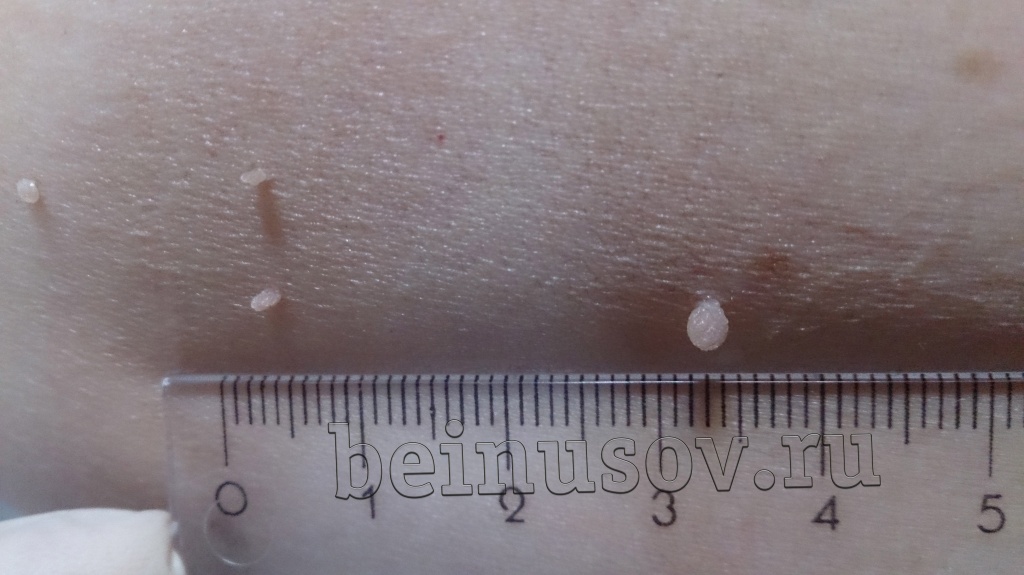
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичная папиллома.
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов - растворы кислот с названием вроде "Супер чистотел" и смесь диметилового эфира и пропана (популярный препарат "Криофарма"). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО. Пожалуйста, не ставьте себе диагноз "папиллома" самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях - действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей - последствия могут быть крайне печальными .
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета - проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно "склеивает" кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется - болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом - есть 2 способа:
Первый - удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны - максимальная эффективность и безопасность.
Второй способ - удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно - стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Как охотники готовятся к охоте — изучают следы, устанавливают кормушки, размещают загонщиков, ставят стрелков на линию огня, выпускают собак — так же и иммунологи, чтобы избавить организм от вируса, поэтапно готовят и направляют процесс активации иммунной системы. Первое действие — определить мишень.
Мишень — белок вируса
Вирус папилломы, попав в клетки кожи, проявляет себя как двуликий Янус. Его геном может находиться в двух формах: или встроиться в хромосому клетки, или существовать в виде свободной молекулы — ДНК-эписомы. Если он встроился в клеточную хромосому, то при наличии предрасполагающих факторов происходит реализация программы его генома и вирус начинает размножаться. Пораженный участок превращается в папиллому, или бородавку. Причем порой это случается не на руке или ноге, а на слизистой оболочке в самых интимных местах человеческого тела. И если вирус принадлежит к особому подтипу, то лет через десять пораженные клетки, возможно, трансформируются в раковую опухоль.
Для своей успешной жизни вирус должен заставить клетку синтезировать несколько полезных ему белков. В частности, вирусу папилломы нужен белок L1, который идет на строительство оболочки новых вирусных частиц, а также белки Е6 и Е7 — они делают зараженную клетку бессмертной, это онкогенные белки.
Бороться с вирусом можно несколькими принципиально разными способами. Первый — запретить ему связываться с клетками-мишенями, второй — не дать ему в них размножаться, третий — уничтожать больные клетки вместе с вирусом. Поскольку в случае с вирусом папилломы больные клетки не содержат его в традиционном понимании — ведь после попадания в клетку от него остается одна ДНК, которая и задает синтез тех самых опасных белков, — запретить размножение нельзя. Поэтому в руках медиков остаются первый и третий способы, то есть профилактическая вакцина и терапевтическая. Недавно появился еще один — применение коротких, так называемых молчащих РНК, которые принуждают замолкнуть вирусные гены. Но движение по этому пути еще в самом начале.
Ситуация осложняется тем, что у каждого вида млекопитающих имеются свои вирусы папилломы, которые не живут в тканях других видов, а в культуре клеток вирус человека размножается чрезвычайно неохотно. В результате поиск вакцины приходится вести на мышах, а потом надеяться, что эти результаты удастся воспроизвести при испытаниях с участием добровольцев.
Большим успехом в борьбе с вирусом папилломы оказалось открытие в 1991 году интересного феномена, сделанное Чжоу Цзянем и Яном Фрэйзером, работавшими в брисбенском госпитале им. принцессы Александры, Австралия (Яна Фрэйзера в ноябре 2008 года наградили за эту работу итало-швейцарской премией фонда Бальцана в размере 1 млн швейцарских франков. — Примеч. ред.). Они обнаружили, что белки L1 самопроизвольно собираются в вирусоподобные частицы (ВПЧ) даже если внутри них нет никакого генетического материала. Такие белки очень просто и в больших количествах можно синтезировать с помощью дрожжей, встроив в них нужный ген. Из дрожжей они выходят уже в виде готовых частиц, причем их иммунногенные свойства такие же, как и у настоящего вируса. Если ВПЧ ввести в организм, то в нем начнут вырабатываться защитные антитела. Во многих экспериментах такая защита доказала свою надежность, и спустя одиннадцать лет после открытия большой эксперимент с участием 1533 добровольцев показал, что подобная вакцина от вируса папилломы человека подтипа 16 (HPV16), во-первых, вполне безопасна, а во-вторых, обеспечивает полную защиту организма. Этот результат важен еще потому, что именно на подтипы 16 вместе с 18, 31 и 45 приходится 80% всех случаев опухолевого перерождения пораженной вирусом ткани, прежде всего рака шейки матки. За оставшиеся 20% ответственны еще 13 разновидностей этого вируса. За шесть лет, прошедшие с начала эксперимента с участием добровольцев, действие вакцины не ослабло — ни одного случая заражения вирусом среди них зафиксировано не было.
Пептидные пули
Однако это все — профилактические вакцины, причем пока неизвестно, сколь быстро иммунная система забудет о той информации, которую она получила в момент прививки. Поэтому огромный интерес вызывает терапевтическая вакцина, которая уничтожает уже зараженные клетки.
Для ее создания иммунологи надеются использовать столь яркий след вируса, как те самые два белка, Е6 и Е7. Они обязательно должны быть на поверхности заболевших клеток, и, стало быть, задача состоит в том, чтобы научить клетки-киллеры находить эти следы.
Многие лаборатории в мире соревнуются на этом поприще, ведь цена победы очень велика. Для возбуждения иммунного ответа применяют и сами Е-белки, и их пептидные фрагменты (Т-эпитопы), и химерные конструкции из Е- и L-белков. (Напомним, что вещества, которые возбуждают иммунный ответ, называются антигенами.) Для усиления ответа в вакцину добавляют цитокины, белки теплового шока и другие стимулирующие элементы.
Непременный компонент вакцины — вектор, который обеспечивают доставку антигенов — Е-белков или их пептидных фрагментов — в специальные клетки иммунной системы (макрофаги, дендритные клетки), после чего те начинают вырабатывать особые белки цитокины и давать инструкции клеткам-киллерам, что им, собственно, надо уничтожать. Векторами для антигенов папилломавируса в разных опытах служили вирус осповакцины, аденовирус, альфавирус, бактерии. Надо отметить, что дендритные клетки — самые активные партнеры для возбуждения сильного иммунного ответа, поэтому желательно, чтобы антигены попадали именно в них.
Вот почему большое внимание уделяют химерным конструкциям на основе белков теплового шока, то есть содержащим и Е-белок, и белок-усилитель иммунного ответа. Белок теплового шока имеет сродство к дендритным клеткам. Именно таким методом в модельных экспериментах удалось уже при однократной иммунизации зафиксировать уменьшение размера опухоли. Сейчас несколько кандидатов в терапевтические вакцины находятся на различных проверочных стадиях, но в отличие от профилактических вакцин пока ни одна из них не дала приемлемой эффективности. Возникает мысль, что успеха можно достичь, совершенствуя все части вакцины: пептидные фрагменты, которые наиболее правильно повторяют Т-эпитопы Е-белка, вектор для направленной доставки вакцины в дендритную клетку, стимулятор иммунного ответа, а также носитель вакцины, на котором все это держится.
Параллельно в ГОСНИИГенетики был налажен синтез в дрожжах белков L1 трех типов (с одним из них была проблема), который собирался в правильные вирусоподобные частицы и правильно реагировал с антипептидными антителами и референс-моноклональными антителами.
Ответы на разные пептиды сильно отличались, и эти эксперименты позволили выявить наиболее эффективные фрагменты как белка L1, так и Е7. Окончательная проверка показала, что если в качестве носителя-адъюванта к этим пептидам использовать гемоцианин улитки или специальный иммуностимулятор ПМ, то реакция иммунной системы будет наиболее сильной. Самое главное, что при этом вырабатывается сильный иммунный ответ к L1, а также активируются популяции специфических клеток-киллеров, так называемые цитотоксические Т-клетки CD8 + . Именно они должны уничтожать зараженные клетки. Фактически, полученные данные дают основание считать, что нам удалось создать отдельные компоненты прототипа комбинированной вакцины, профилактической и терапевтической. Пока это еще не вакцина, препарат надо испытывать на приемлемой биологической модели, например на мышах с перевиваемой опухолью, вызываемой онкогенным белком Е7. Причем полученные вакцинные препараты скорее ориентированы на профилактику, поскольку уже доказано, что белок L1 генерирует сильный защитный ответ даже в отсутствие адъюванта.
Пептиды — слабые иммуногены, в этом мы убедились, сделав конъюгат одного пептида из белка Е7 со стандартным адъювантом Фрейнда. Активировать Т-клетки таким путем непросто, и, вероятно, нужно менять тактику. Прежде всего для этого требуется обеспечить целевую доставку пептидных антигенов из Е-белка в дендритные клетки, чтобы достичь специфической и сильной активации киллерных CD8 + лимфоцитов.
И тогда мы решили применить новый подход: использовать как усилитель доставки фуллерены, высокая клеточно-проникающая способность которых хорошо известна, и добавить вектор, который бы направлял их в дендритные клетки. Для этого пришлось заняться работой, не имеющей прямого отношения к созданию вакцины: определить иммуногенность фуллерена и их производных с аминокислотами и пептидами, а также их способность проникать внутрь клеток. И здесь мы получили очень интересные результаты.
Фуллерен и жизнь
Проблема токсичности фуллеренов и прочих наночастиц давно уже стала весьма актуальной. Сразу же за открытием фуллеренов среди ученых распространилась идея, что эти молекулы могут пригодиться в качестве средства для транспортировки лекарственных препаратов. Сейчас синтезированы сотни соединений фуллеренов, многие из них проявляют биологическую активность, однако до создания коммерческих препаратов дело не дошло. Возможно, потому, что у них нет особых преимуществ по сравнению с нефуллереновыми аналогами, а возможно — из-за недостаточно глубокого понимания механизмов метаболизма фуллеренов и их взаимодействия с живыми клетками.
Однако из-за развития нанотехнологий практически неизбежно возникают условия для загрязнения окружающей среды этими весьма стойкими соединениями, масштаб производства которых возрастает. Пора решать вопрос об опасности или безопасности фуллеренов в том числе и об иммунологической безопасности. Прежде всего речь идет о способности фуллеренов вызывать иммунный ответ, например аллергию.
Безразличный фуллерен
В своих опытах мы использовали кристаллический фуллерен, называемый фуллеритом, наносуспензию гидратированого фуллерена Андриевского, а также соединения фуллерена со всевозможными аминокислотами, пептидами и белками. При этом аминокислоты присоединялись непосредственно к шарику фуллерена. Способ получения таких производных разработали еще в 1994 году в ИНЭОС РАН им. А. Н. Несмеянова. Там же в содружестве с Институтом проблем химической физики РАН был создан еще один функциональный фуллерен, который очень быстро пришивается к пептидам и белкам, содержащим аминокислоту цистеин. Для чего нужно было получать столь сложные соединения?
Дело в том, что еще 12 лет назад мы уже пытались вызвать у мышей специфический иммунный ответ на чистые фуллерены и их аминокислотные производные и нисколько не преуспели в этом деле. Однако в 1998 году появились сведения, что одной американской группе удалось-таки добиться иммунного ответа на фуллерен в присутствии сильного иммуностимулятора. В своих опытах мы как раз и хотели проверить этот результат, а в качестве иммуностимуляторов взяли известные аллергены вроде яичного и сывороточного альбумина. Однако результат оказался тем же: никакого специфического ответа на собственно фуллерен замечено не было. Зато мы обнаружили хорошо выраженную реакцию на аминокислоты, пришитые к фуллерену. (На чистые аминокислоты ответ вообще не развивается, организм к ним толерантен.)
Отсутствие иммунной реакции на фуллерен можно объяснить следующим образом. Теоретически в водной среде молекулы гидрофобного фуллерена не могут существовать в одиночном состоянии, а собираются в кластеры из десятков, а то и сотен молекул. Попав в живой организм, эти кластеры должны взаимодействовать с гидрофобными компонентами среды и электронодонорными молекулами — белками, жирами или аминами. В результате углеродная сфера может быть полностью закрыта этими молекулами, и тогда она не способна связываться с рецептором В-лимфоцита, который дает сигнал на развитие иммунного ответа. Впрочем, само по себе наличие у В-клеток специфического рецептора на фуллерен вызывает серьезные сомнения. Фуллерены как искусственные молекулы получены совсем недавно, в 1991 году, и в процессе эволюции организмы с ним не могли контактировать, следовательно, вряд ли существуют клеточные клоны, распознающие такие молекулы. Как показали работы по созданию углеродных эндопротезов еще в 1979 году, антитела к другим формам углерода — графиту и алмазу получить невозможно. Хотя известен такой фермент, как протеаза ВИЧ, чей активный центр имеет гидрофобную полость: фуллерен (с гидрофильной подвеской) хорошо ее заполняет и тем самым блокирует активность вируса. Но рецепторы на В-лимфоците для улавливания чужеземцев располагаются снаружи, то есть обращены в водную среду, имеют гидрофильную природу и вряд ли будут захватывать фуллерен.
Как нож в масло
Если фуллерен не вызывает иммунного ответа, то может ли он как-то повредить клетку? Ответ на этот вопрос дает серия опытов, проведенная нами с эритроцитами, тромбоцитами человека и симбиосомами — продуктами симбиоза бобовых растений с азотфиксирующими бактериями рода Rhizobium. О том, что фуллерен проник внутрь симбиосомы можно судить по заряду ее мембраны. В присутствии АТФ и ионов магния она способны генерировать на внутренней стороне своей мембраны положительный заряд. Фуллерены с пришитыми аминокислотами пролином или аминокапоновой кислотой — отрицательно заряжены. Попав внутрь симбиосомы, они нейтрализуют заряд на мембране, что можно зафиксировать спектральными методами, используя специальные зонды. Как оказалось, процесс этот весьма быстрый: при добавлении раствора с производными фуллерена, мембрана клетки моментально теряла накопленный ею потенциал.
Фуллерен с другой кислотой, аргинином, наоборот, приобретает положительный заряд, и поэтому его влияние на симбиосому заметить не удалось. Зато оно проявилось на эритроцитах, мембрану которых заряжали отрицательно с помощью валиномицина (из клетки при этом выходит K + ): при добавлении C60-Arg происходила быстрая разрядка потенциала.
Изменение потенциала мембраны оказалось не единственным эффектом. Есть такой флуоресцентный краситель — акридин оранжевый. Он меняет свое свечение при изменении кислотности среды. С его помощью удалось дополнительно подтвердить, что аминокислотные производные фуллеренов в самом деле легко проникают внутрь клеток и меняют кислотность среды.
Мы подтвердили также, что фуллерены легко проникают в разные типы клеток. Например, в тромбоцитах много кальция, поэтому изучать транспорт фуллерена можно с помощью другого красителя, хлортетрациклина, свечение которого зависит от концентрации ионов кальция: если фуллерен с ним взаимодействует, то гасит это свечение. Так оно и вышло: при добавлении к тромбоцитам, нагруженным хлортетрациклином, фуллеренов, в том числе и фуллерена Андриевского, наблюдалось тушение флуоресценции. Правда, оказалось, что фуллерен Андриевского входит в клетку в сто раз медленнее, чем с аминокислотными производными.
Итак, установлено, что фуллерен благодаря своей гидрофобности достаточно свободно проходит сквозь липидную мембрану клетки. Отсюда появляется идея, которая уже у многих на слуху: фуллерен с закрепленным пептидом может протащить его внутрь клетки. А это значит: он может служить отличным средством доставки пептидов в дендритные клетки иммунной системы.
Чтобы проверить этот предположение, мы, во-первых, присоединили к фуллерену найденные на предыдущем этапе пептиды белка Е7, вызывающие наибольший иммунный ответ. Во-вторых, синтезировали носитель для вакцины на основе сополимера винилпирролидона и малеинового ангидрида, к которому были присоединены цепочки жирных кислот. К этим гидрофобным хвостам за счет ван-дер-ваальсовых связей и цеплялись молекулы фуллеренов с пептидами. Результат оказался очень неплохим уже в первом эксперименте. Препарат действительно вел себя, как и положено терапевтической вакцине, генерировал специфические Т-клетки и антитела. Но пока что нам не удалось детально проследить механизм его действия. К сожалению, из-за прекращения финансирования эту работу пришлось прервать. Хотя мы и не теряем надежды на продолжение, но время упущено, а зарубежные исследователи не стоят на месте.
Читайте также:

