Кавернозный фиброзно-кавернозный цирротический туберкулез презентация
Обновлено: 15.04.2024
1. ПРЕЗЕНТАЦИЯ Кавернозный и фиброзно-кавернозный туберкулез легких. Патогенез каверны. Цирротический туберкулез легких
ҚАЗАҚСТАН
РЕСПУБЛИКАСЫНЫҢ
ДЕНСАУЛЫҚ САҚТАУ ЖӘНЕ
ӘЛЕУМЕТТІК МИНИСТРЛІГІ
Оңтүстік Қазақстан
Мемлекеттік Фармацевтика
Академиясы
ПРЕЗЕНТАЦИЯ
Кавернозный и фиброзно-кавернозный
туберкулез легких.
Патогенез каверны. Цирротический
туберкулез легких
Готовил: Сарсенов Н.А
Шымкент, 2016
2. Кавернозный и фиброзно-кавернозный туберкулез легких
Кавернозный и фибрознокавернозный туберкулез легких
• Кавернозный ТБ – возникает в случае
быстрого рассасывания инфильтраций
и свежих очагов с сохранением полости
распада в легочной ткани; при этом
характерен ограниченный и обратимый
характер морфологических изменений в
виде тонкостенной полости без
выраженных инфильтративных,
фиброзный и очаговых изменений в
прилежащей легочной ткани.
• Фиброзно-кавернозный ТБ – одна или
несколько каверн с хорошо сформированным
фиброзным слоем в стенках, выраженными
фиброзными и полиморфными очаговыми
изменениями в ткани легкого:
• а) ограниченный и относительно стабильный
фиброзно-кавернозный туберкулез – без
тенденции прогрессировать
• б) прогрессирующий – медленное увеличение
размеров каверн, слияние близко
расположенных каверн с разрушением
перегородок между ними и формированием
многокамерных каверн, необратимые
фиброзные и дегенеративные процессы в
стенках каверн и ткани легкого
• в) осложненный – присоедение
рецидивирующих кровотечений, нарастающей
дыхательной недостаточности. развитие
легочного сердца, амилоидоза
9. Патогенез
• Первичный, диссеминированный, очаговый,
инфильтративный ТБ, туберкулема, казеозная
пневмония с распадом легочной ткани и отторжением
детрита приводит к формированию полости распада;
при этом при отторжении казеозных масс через бронх на
их место поступает воздух (пневмониогенная полость
распада); возможно первичное поражение бронха, а
затем переход туберкулезного воспаления на легочную
ткань с формированием бронхогенность полости
распада. Своеобразные изменения реактивности
приводят к синтезу вокруг полости распада
коллагеновых волокон, скоплению фибробластов и
образованию 3-х слойной каверны. Возникает
кавернозный ТБ.
• При прогрессировании процесса казеознонекротическое воспаление переходит за
пределы стенки каверны, образуются
свежие очаги специфического
воспаления, фиброзный слой каверны
становится толще и плотнее, а в легочной
ткани развиваются фиброзные изменения;
стенки каверны деформируются, полость
становиться неправильной
• Каверна – сформированная в зоне
туберкулезного поражения полость,
отграниченная от прилежащей легочной
ткани трехслойной стенкой. Постоянный
источник инфицирования. Внутренний слой
стенки – казеозно-некротические массы,
средний слой – грануляционная ткань
(образована эпителиоидными и
гигантскими клетками), снаружи –
фиброзные волокна.
• Для кавернозного ТБ характерна свежая
(ранняя, острая) каверна – округлая или
овальная, окружена малоизмененной легочной
тканью без существенных изменений.
• Для фиброзно-кавернозного ТБ характерна
старая (фиброзная) каверна – толстый
непрерывный фиброзный слой, неровная
внутренняя поверхность, небольшое
количество слизисто-гнойного содержимого с
крошками казеоза в полости каверны.
13. По механизму образования каверны:
• а) протеолитические – расплавление казеоза
начинается с центра пневмонического фокуса
к периферии
• б) секвестрирующие – расплавление казеоза
с краевых участков к центру
• в) атероматозные – рассплавление казеозных
масс в инкапсулированных очагах
• г) альтеративные – некроз отдельных
участков ткани в зоне туберкулезного
поражения
14. Рис. Каверна при кавернозном ТЛ
15. Рис. Каверна при фиброзно-кавернозном ТЛ
16. Варианты инволюции каверн:
• а) отторжение казеозно-некротических масс,
трансформация грануляционного слоя в фиброзный,
заживление с образованием рубца (наиболее
совершенный вариант)
• б) заполнение каверны грануляционной тканью и
лимфой, которые прорастают соединительной тканью
• в) рубцовая облитерация дренирующего бронха,
рассасывание воздуха из каверны и его спадение,
формирование на месте каверны очага или фокуса
• г) постепенная эпителизация внутренней стенки
каверны при сохранении нормальной структуры
дренирующего бронха
19. Клиника
• 2) Фиброзно-кавернозный ТБ: астеновегетативный синдром, при осложнении –
гектическая лихорадка, ночные поты, оддышка;
кашель с небольшим количеством мокроты (50100 мл), иногда с примесью крови; с-мы
хронической интоксикации; на стороне поражения
западение межреберных промежутков, над- и
подключичных ямок, смещение органов
средостения в сторону поражения, притупление
легочного звука, ослабленное дыхание; влажные
хрипы в области каверны (разнокалиберные в
зависимости от диаметра дренирующих бронхов);
бронхиальное дыхание (при выраженном
фиброзном уплотнении)
21. Диагностика
• а) проба Манту: чаще нормергическая
• б) Бакисследование: при кавернозном ТБ
используются высокочувствительные методы,
т.к. выделение МБ мало; при фибрознокавернозный туберкулез
бактериовыделение может быть массивным
• в) Исследование мокроты: тетрада Эрлиха –
кристаллы холестерина, соли аморфных
фосфатов, обызвествленные эластические
волокна, МБТ
• г) Рентгендиагностика: замкнутая
кольцевидная тень обычно в верхних отделах
легкого; участок легкого, ограниченный
кольцевидной тенью – окно каверны; оно
прозрачнее окружающей легочной ткани, в
нем не виден сосудистый рисунок; иногда в
каверне определяется тень горизонтального
уровня жидкости или очаговые тени
бронхогенного обсеменения (крупные,
неправильной формы, без четких контуров)
• 1. Кавернозный туберкулез легких:
обычно одна каверна округлой формы
диаметром не более 4 см; толщина
стенки 2-3 мм; внутренний контур
стенки четкий; наружный неровный,
размытый
• 2. Фиброзно-кавернозный туберкулез легких:
одна или несколько кольцевидный теней ( от 2-4
см до размера доли легкого, чаще неправильной
формы); внутренний контур четкий; фиброзное
уменьшение пораженных отделов легкого;
полиморфные тени бронхогенного обсеменения;
иногда в просвете каверны определяется
секвестр или уровень жидкости; в зоне
поражения локальная или диффузная фиброзная
тяжистость с участками повышенной
прозрачности; уменьшение объема пораженного
легкого (смещение органов средостения в
сторону поражения, поднятие купола диафрагмы,
сужение межреберий)
• Кавернозный ТБ может регрессировать с
формированием пневмофиброза или
фиброзных очагов или прогрессировать в
фиброзно-кавернозный ТБ. Фибрознокавернозный туберкулез при
прогрессировании приводит к смерти из-за
нарастающей сердечно-легочной
недостаточности, при регрессе может
перейти в пневмофиброз, фиброзные очаги;
при неполноценном регрессе переходит в
цирротический ТБ.
32. Лечение кавернозного ТЛ
• Лечение проводят в стационаре
противотуберкулезного учреждения на фоне
гигиенодиетического режима. Лечебный и
двигательный режимы определяется
состоянием больного. Лечебное питание
соответствует диете №11.
• Впервые выявленным больным кавернозным
туберкулезом легких применяют I режим
химиотерапии с использованием в
интенсивной фазе в течение 2—3 мес
изониазида, рифампицина, пиразинамида и
этамбутола.
• Пациенты с неэффективным ранее лечением
или рецидивами заболевания относятся к
группе с высоким риском развития
лекарственной устойчивости МБТ, и
химиотерапию им проводят по Нб режиму,
включающему изониазид, рифампицин,
пиразинамид, этамбутол, канамицин и
фторхинолон. После получения данных о
лекарственной устойчивости МБТ проводят
коррекцию лечения и осуществляют переход к
фазе продолжения с использованием двух-трех
противотуберкулезных препаратов в течение
8—10 мес.
• Одним из основных методов в лечении
больных кавернозным туберкулезом легких
является коллапсотерапия, когда
преимущество отдается искусственному
пневмотораксу, который в сочетании с
химиотерапией назначают в течение 6—12
мес. При длительно сохраняющейся каверне
в легких в течение более 6 месяцев встает
вопрос о хирургическом лечении больного.
35. Лечение фиброзно-кавернозного ТЛ
• Лечение проводят в стационаре
противотуберкулезного учреждения на фоне
гигиенодиетического режима. Лечебный и
двигательный режимы определяются состоянием
больного. Лечебное питание соответствует диете
№11.
• Фиброзно-кавернозный туберкулез легких относят к
хронической форме заболевания, которая включает
больных, длительно и неэффективно леченных
противотуберкулезными препаратами. Химиотерапию
таким пациентам назначают строго индивидуально в
соответствии с данными лекарственной
чувствительности МБТ
• Как правило, при наличии устойчивости к
основным противотуберкулезным
препаратам лечение проводят в соотвествии
с IV режимом химиотерапии комбинацией
резервных препаратов, включая канамицин
(капреомицин), протионамид, циклосерин,
ПАСК и фторхинолон. При этом основной
курс химиотерапии проводят в течение не
менее 15—18 мес.
• Больным фиброзно-кавернозным
туберкулезом легких необходима в полном
объеме патогенетическая терапия,
направленная на коррекцию различных
функций организма, нарушенных под
влиянием хронической туберкулезной
интоксикации. Больным назначают
метаболитную, иммуномодулирующую и
гормональную терапию. В ряде случаев по
показаниям проводят хирургическое лечение
38. Цирротический туберкулез легких
• Цирротический туберкулез легких –
завершаюшая стадия длительно
текущего туберкулезного процесса в
легком; характерно преобладание
фиброзных изменений в легком и
плевре по сравнению с типичными
морфологическими признаками
туберкулезного воспаления.
41. Патогенез
• Вялое рассасывание инфильтративных процессов
при различных формах ТБ, нарушение бронхиальной
проводимости и ателектаз пораженного участка
(способствует образованию грубых коллагеновых
волокон) приводят к развитию в ткани легкого
массивного фиброза с деформацией и разрушением
основных структурных элементов; может быть
бронхогенного (в основе – ателектаз участка легкого с
развитием в нем грубых метаболических нарушений и
фиброзирования), пневмониогенного (в результате
замедленных рассасываний инфильтрата) и
плеврогенного (после туберкулезного экссудативного
плеврита)
42. Патогенез цирротического ТЛ
43. Формы цирротического туберкулеза легких
44. Клиника
• Одышка , кашель, выделение мокроты; выраженность
симптоматики тем ярче, чем больше объем поражения; при
распространенных формах, нижнедолевой локализации
одышка, кашель с выделением слизисто-гнойной мокроты,
периодическое кровохарканье; синдромы дыхательная и
сердечная недостаточность (усиление одышки,
тахикардия, акроцианоз, периферические отеки,
гепатоспленомегалия); при обострении – с-мы
туберкулезной интоксикации; нередко легочные
кровотечения; объективно бледная кожа, акроцианоз,
трофические кожные нарушения, пальцы в виде
барабанных палочек, ногти в виде часовых стекол; при
одностороннем поражении – ассиметрия грудной клетки, на
стороне поражения отстает от дыхания, межреберные
промежутки втянуты, притупление легочного звука,
ослабление дыхания, рубцовые хрипы (сухие или влажные
мелко-пузырчатые монотонного характера)
45. Диагностика
• а) проба Манту: малоинформативна
• б) Бакисследование: баквыделение
характерно лишь при обострении
процесса
• в) Рентгенодиагностика:
• 1) признаки туберкулезной этиологии
процесса: включение высокой
интенсивности с четким контуром в
корне легкого (кальцинаты); очаговые
тени в легочной ткани в сочетании с
фиброзными изменениями;
щелевидные кольцевидные тени
(остаточные каверны)
• 2) односторонний цирротический ТБ (исход
инфильтративного или ограниченного
фиброзно-кавернозный туберкулез):
хорошо отграниченное затемнение средней,
местами и высокой, интенсивности; светлые
участки округлой или овальной формы
(бронхоэктазы), просветления неправильной
щелевидной формы (остаточные каверны);
средостение смещено в сторону поражения;
признаки эмфиземы в нижних отделах легких
• 3) двусторонний цирротический ТБ (чаще
исход диссеминированного ТБ): верхние и
средние отделы легких значительно
уменьшены в размерах; на фоне грубых
линейных и ячеистых теней
интерстициального фиброза обнаруживаются
множественные очаговые тени высокой и
средней интенсивности с четкими контурами;
тени фиброзно-уплотненных корней легких
подтянуты симметрично вверх; сердце в
форме капли.
• 4) плевропневмоцирроз: уменьшение объема
пораженного легкого+выраженные
плевральные наложения
52. Осложнения:
легочное кровотечение;
легочно-сердечная недостаточность;
амилоидоз;
казеозная пневмония;
поражение бронхов;
лекарственная устойчивость
53. Лечение.
• Госпитализацию в стационар
противотуберкулезного учреждения больных
цирротическим туберкулезом легких
проводят в период обострения. Лечебный и
двигательный режим определяется
состоянием больного; питание соответствует
диете №11.
• Химиотерапия носит строго индивидуальный
характер и проводится в соответствии с
данными о лекарственной устойчивости МБТ.
Фиброзно-кавернозный
туберкулез легких является
хроническим
кавернозным
процессом,
характеризующимся наличием
нескольких или одной каверны
с выраженным фиброзом в ее
стенке и в окружающей
легочной
ткани
и
многочисленными
очагами
обсеменения. Для этой формы
патогномонично длительное
со
вспышками
или
непрерывно прогрессирующее
течение
с
симптомами
деструктивного
и
реструктивного
поражения
легких.
3. Эпидемиология
Больные фиброзно-кавернозным и кавернозным туберкулезом среди
впервые выявленных больных составляют 5—6 %, а среди больных,
наблюдающихся в диспансере по поводу активного туберкулеза,— 8—10
%, из них кавернозный туберкулез диагностируют менее чем у 1 %.
Кавернозным и фиброзно-кавернозным туберкулезом легких болеют в
основном взрослые. У детей с первичным туберкулезом первичный
комплекс, его легочный компонент и туберкулез внутригрудных
лимфатических узлов редко подвергаются расплавлению казеоза с
образованием каверн.
Фиброзно-кавернозный туберкулез и его осложнения являются основной
(75—80 %) причиной смерти больных туберкулезом легких. Различают
следующие клинические формы:
кавернозный туберкулез;
фиброзно-кавернозный ограниченный;
фиброзно-кавернозный распространенный прогрессирующий.
4. Патогенез
Фиброзно-кавернозный туберкулез
возникает
в
результате
прогрессирования любой другой
формы туберкулеза легких. При
отсутствии склонности каверны к
рубцеванию вокруг нее начинает
разрастаться соединительная ткань,
что
приводит
к деформации
каверны. Так происходит старение
каверны и развитие фибрознокавернозного туберкулеза. Этот
период обычно составляет 1,5—3
года.
Фиброзно-кавернозный туберкулез
характеризуется наличием в одном
или обоих легких одной или
нескольких каверн, расположенных
среди
фиброзно
измененной
легочной ткани.
5. Патоморфология
стенка каверны становится плотной, построенной из трех слоев:
внутренний — пиогенный, некротический, богатый распадающимися лейкоцитами;
средний — слой туберкулезной грануляционной ткани, богатый сосудами;
наружный — соединительнотканный, причем среди прослоек соединительной ткани
видны участки ателектазированной ткани легкого.
Рис. 1-21-2. Макропрепарат. Фиброзно-кавернозный туберкулез. Трехслойное строение
стенки каверны: внутренний слой некроза (а), под ним слой туберкулезной
грануляционной ткани (б) и снаружи неспецифическая грануляционная ткань (в). (Из
архива проф. Лебедевой З.А.)
7. Классификация
В соответствии с патологоанатомической классификацией
каверн, учитывающей их патогенез, принято различать:
свежие распадающиеся (прогрессирующие) каверны
свежие эластические каверны
капсулированные каверны
фиброзные каверны
санированные
8. Клиническая картина
Больные
фиброзно-кавернозным
туберкулезом жалуются на:
- слабость
- кашель с мокротой
- одышку
Состояние
их
чаще
удовлетворительное,
при
распространенном поражении легких
— средней тяжести. Температура тела
до
начала
лечения
обычно
субфебрильная.
Прогрессирующее течение заболевания
сопровождается:
- выраженной слабостью
- потерей массы тела
- повышенной влажностью кожных
покровов
- наблюдается акроцианоз
9. Объективно
Длительное прогрессирующее течение приводит к развитию
кахексии
(habitusphtysicus).
Грудная
клетка
имеет
бочкообразную форму; на стороне поражения наблюдается
западение надключичных и подключичных впадин и
отставание пораженной стороны грудной клетки при
дыхании.
Перкуторно укорочение звука над пораженными участками и
коробочный звук над менее пораженными долями.
Дыхание
жесткое или бронхиальное, выслушивается
умеренное количество разнокалиберных влажных хрипов.
10. Туберкулинодиагностика
У больных фиброзно-кавернозным туберкулезом
чувствительность к туберкулину различна: от
положительной
(при
ремиссии)
до
слабоположительной и даже отрицательной (при
прогрессирующем течении, особенно осложненном
казеозной пневмонией, амилоидозом).
11. Лабораторные исследования
МБТ в мокроте обнаруживаются постоянно и в большом
количестве. У больных фиброзно-кавернозным туберкулезом в
период вспышки увеличивается количество лейкоцитов до 19—
20 х 109/л и палочкоядерных нейтрофилов, снижается
количество
эозинофилов
и
лимфоцитов,
значительно
увеличивается СОЭ (до 30—50 мм/ч).
Анемия возникает у больных при осложнении туберкулеза
казеозной пневмонией, амилоидозом, массивным легочным
кровотечением. В моче в период вспышки заболевания
отмечаются небольшая протеинурия, единичные лейкоциты и
эритроциты.
Существенно изменяются показатели функции печени, почек
желудка и кишечника. Для больных фиброзно-кавернозным
туберкулезом характерны гипофункция системы гипофиз —
кора надпочечников, угнетение органов системы иммунитета.
12. Бронхоскопическое исследование
Туберкулез бронха — нередкое осложнение
фиброзно-кавернозного туберкулеза. Он
возникает в результате распространения МБТ
из каверны по бронхам. Туберкулез бронхов
обнаруживается при бронхоскопии у 10—20
% больных. Иногда туберкулез поражает
трахею и гортань. Часто обнаруживается
также неспецифический дренажный
эндобронхит.
13. Исследование функции дыхания и кровообращения
Для
больных
фиброзно-кавернозным
туберкулезом
характерно ухудшение показателей внешнего дыхания и
функции кровообращения с возникающими при этом
снижением окислительных процессов, гипоксией и
гипоксемией, нарушением многих видов обмена веществ.
Развивающиеся
легочное сердце и легочно-сердечная
недостаточность могут быть причиной смерти больных
фиброзно-кавернозным туберкулезом легких. наблюдается
также
нарушение
функции
внешнего
дыхания
преимущественно по рестриктивному типу и гипоксемия.
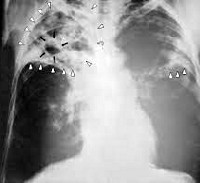
14. Рентгенологическая картина
Рентгенологическая картина зависит
от
давности
заболевания
и
распространения поражения.
Характерным является наличие одной
или нескольких кольцевидных теней
каверн, фиброзного сморщивания
пораженных отделов легкого, очагов
бронхогенного обсеменения.
Каверны могут быть величиной от 2—
4 см в диаметре до размера доли
легкого.
Форма
каверны
неправильная, бобовидная, а при
объединении нескольких полостей —
полициклическая.
Очертания
внутреннего края тени стенки каверны
резкие,
наружный
контур
определяется
неясно, часто не
контурируется на фоне уплотненной
окружающей легочной ткани.
15. Диагностика
у большинства больных в анамнезе имеются указания на туберкулез,
подтвержденный
наличием
бактериовыделения
и
результатами
противотуберкулезной терапии.
У больных с впервые выявленным кавернозным или фибрознокавернозным туберкулезом при постановке диагноза необходимо учитывать
длительное хроническое развитие заболевания, несоответствие жалоб и
выявленных при объективном обследовании изменений большому
деструктивно-склеротическому процессу в легких.
Наличие очагов, фиброзной тяжистости вокруг каверны — важные
рентгенологические признаки туберкулеза. У больных с впервые
выявленным деструктивным туберкулезом в мокроте постоянно
обнаруживаются МБТ, тогда как отсутствие бактериовыделения у больных
с каверной в легком ставит под сомнение диагноз туберкулеза.
16. Дифференциальную диагностику
проводят
в
основном
с
другими
хроническими
воспалительными
деструктивными заболеваниями легких —
хроническим абсцессом, бронхоэктатической
болезнью, грибковыми поражениями.
17. Лечение
проводят в стационаре противотуберкулезного учреждения на фоне гигиено-диетического
режима. Лечебный и двигательный режимы определяются состоянием больного. Лечебное
питание соответствует диете №11.
Больным с впервые выявленным кавернозным и фиброзно-кавернозным туберкулезом легких
назначают 3—4 противотуберкулезных препарата, в том числе изониазид, рифампицин и
стрептомицин.
Для введения лекарственных средств используют методы, обеспечивающие создание высокой
концентрации препаратов в легких. Для этого их вводят внутривенно, внутрибронхиально, а
при больших кавернах непосредственно в полость каверны.
Проведение интенсивной химиотерапии приводит к прекращению бактериовыделения,
рассасываются очаги бронхогенного метастазирования, а затем закрываются полости. Если
через 4— 6 мес лечения каверна сохраняется и нет тенденции к ее уменьшению, производят
хирургическое удаление пораженных отделов легкого или другое хирургическое
вмешательство.
При невозможности выполнить операцию продолжают химиотерапию с использованием
противотуберкулезных препаратов, к которым чувствительны МБТ. Цель терапии —
ликвидировать вспышку туберкулеза и прекратить бактериовыделение.
18. Литература
1. Кавернозный, фиброзно-кавернозный, цирротический туберкулёз лёгких. Туберкулёзный плеврит. Дифференциальная диагностика.
2. Кавернозный туберкулёз легких
формой туберкулеза органов
дыхания, которая характеризуется
наличием в легочной ткани чаще
одиночной, стабильной в своих
размерах туберкулезной полости с
четкими тонкими (2 – 4 мм) стенками
без выраженных инфильтративных
или фиброзных изменений в
окружности
3. Патогенез кавернозного туберкулёза Образуется из следующих форм
Инфильтративная
50-60%
Очаговая
25%
КАВЕРНОЗНЫЙ
ТУБЕРКУЛЁЗ
При распаде
туберкулёмы
Диссеминир
ованнй
туберкулёз
10-15%
4. Патоморфология кавернозного туберкулёза
Микропрепарат
легкого
Строение каверны
1 – наружный тонкий
фиброзный слой (капсула),
2 - средний грануляционный
слой с эпителиоидными и
гигантскими клетками,
3 - внутренний казеознонекротический слой.
При прогрессировании: трансформация в ФКТ
5. Патогенез кавернозного туберкулёза
в основе –
Прогрессирование туберкулёзного процесса
Исчезают признаки исходной
формы туберкулёза
Образуется трехслойная полость
6. Кавернозный туберкулёз. Клиническая картина и диагностика.
Клиника: малосимптомно, инноперцептно, м.б. симптомы
туберкулезной интоксикации (общая слабость,
субфибриллитет, снижение аппетита, похудание); кашель с
трудноотделяемой мокротой слизистого характера
Объективно: без физикальных особенностей, м.б. огранич
подвижности грудной клетки, при аускультации над
областью каверны – средне- или крупнопузырчатые хрипы
В общем анализе крови – N, иногда м. б. небольшой
лейкоцитоз на фоне ускоренного СОЭ, сдвиг лейкоцитарной
формулы влево, м.б. гипохромная анемия – при обострении
процесса
Нормэргическая реакция Манту с 2 ТЕ.
МБТ (+) в мокроте (бактериовыделение) методом люминисцентной
микроскопии, посева, Bactec – при обострении
ИФА крови на туберкулез (+)
ФБС - исследование промывных вод бронха на МБТ – туберкулёз
бронха
7. Классификация КТЛ
ПО МЕХАНИЗМУ ОБРАЗОВАНИЯ
ПРОТЕОЛИТИЧЕСКИЕ
Распад казеозных масс от центра к
периферии
СЕКВЕСТРИРУЮЩИЕ
Распад казеозных масс от периферии
к центру
АТЕРОМАТОЗНЫЕ
Расплавление в инкапсулированных
очагах
АЛЬТЕРАТИВНЫЕ
При нарушении микроциркуляции
8. ПРЯМЫЕ ПРИЗНАКИ: 1. КОЛЬЦЕВИДНАЯ ЗАМКНУТАЯ ТЕНЬ, ОПРЕДЕЛЯЕМАЯ В 2-х ВЗАИМОПЕРПЕНДИКУЛЯРНЫХ ПРОЕКЦИЯХ, 2. ТЕНЬ ОГРАНИЧИВАЕТ ОКНО
Рентгенологическая картина КТЛ
Больному 25 лет. Освободился из мест лишения свободы, где
получал лечение по поводу инфильтративного туберкулеза. Жалобы
на редкий кашель с мокротой.
В С1,С2 правого легкого выявляется тонкостенная замкнутая
кольцевидная тень размерами 5 см и две небольшие кольцевидные
тени размерами менее 1 см. В окружающей ткани мелкие очаги.
Заключение: Кавернозный туберкулез С1,С2 правого легкого.
10. Фиброзно-кавернозный туберкулёз легких
11. ПАТОГЕНЕЗ
Прогрессирование кавернозного туберкулёза
• отторжение казеоза, прорастание
грануляций фиброзными волокнами и
формирование рубца
Фиброзно-кавернозный
туберкулёз лёгких
12. Фиброзно-кавернозный туберкулёз лёгких КЛАССИФИКАЦИЯ
1) ограниченный и относительно стабильный
•Процесс с ограниченным поражением
• как правило единичной фиброзной каверной
• редкими обострениями
• часто без бактериовыделения
2) прогрессирующий
•Процесс с ограниченным поражением
• как правило единичной фиброзной каверной
• редкими обострениями
• часто без бактериовыделения
13. Фиброзно-кавернозный туберкулёз лёгких КЛАССИФИКАЦИЯ
3) При осложнении ФКТ
• разрушение кровеносных сосудов приводит к
возникновению легочных кровотечений
• сужение и облитерация ветвей легочной артерии
• снижение дыхательной поверхности легких
• нарастание дыхательной недостаточности
• формирование легочного сердца
• эмпиема плевры, туберкулез гортани,
кишечника
• амилоидоз печени, почек, селезенки
• развитие казеозной пневмонии
14. Клиническая картина фиброзно-кавернозного туберкулёза
Клиническая картина фибрознокавернозного туберкулёза
• Клиника: слабость, недомогание
снижение аппетита, похудание
кашель с небольшим количеством мокроты (50- 100мл/сут)
одышка
ночные поты, лихорадка иногда гектического типа
кровохарканье
• Объективно: западение межреберных промежутков, над
и подключичных ямок, опущение плеча
• укорочение перкуторного звука, ослабленное бронхиальное
• дыхание, влажные хрипы
• волнообразное течение
15. Диагностика фиброзно-кавернозного туберкулёза
Мокрота: массивное бактериовыделение
лекарственная устойчивость, в т.ч. МЛУ
в мокроте тетрада Эрлиха
ФБС: явления тубэндобронхита
дренирующего бронха (10-15%)
• рентгенологически разнообразная
картина, зависит от
• исходной формы туберкулеза
Рентгенологическая картина
фиброзно-кавернозного туберкулёза
Больному 58 лет. В течение 20 лет состоит на туб. учете.
Правое легкое интенсивно неоднородно затемнено, уменьшено в
объеме. В верхних отделах толстостенная каверна гигантских
размеров. Вокруг интенсивная инфильтрация, множественные
экссудативные очаги. Органы средостения смещены вправо.
Заключение: Фиброзно-кавернозный туберкулез правого легкого в
фазе инфильтрации и распада.
Больному 46 лет. Мигрант из республик Средней Азии. Изменения
в легких выявлены на ФЛГ при оформлении документов.
Верхние отделы правого легкого уменьшены в объеме. В верхней
доле толстостенная каверна больших размеров с дренирующей
дорожкой к корню. Вокруг множественные плотные очаги.
Органы средостения смещены вправо, корни деформированы,
подтянуты вверх.
Заключение: Стабильный фиброзно-кавернозный туберкулез
правого легкого.
18. ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЙ РЯД ПОЛОСТНЫХ ОБРАЗОВАНИЙ В ЛЁГКИХ
ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЙ РЯД
ПОЛОСТНЫХ ОБРАЗОВАНИЙ В ЛЁГКИХ
Ι. ТУБЕРКУЛЁЗ (кавернозный, фибрознокавернозный туберкулёз, туберкулёма в фазе
распада)
II. ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ (ДЕСТРУКТИВНАЯ
ПНЕВМОНИЯ, АБСЦЕСС, ГАНГРЕНА,
КОЛЛАГЕНОЗЫ,
III. РАК с Распадом
IV. КИСТА ЛЁГКОГО И ПОЛИКИСТОЗ
V. ВНУТРИДОЛЕВАЯ СЕКВЕСТРАЦИЯ ЛЁГКОГО
VI. БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
19. ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ (ДЕСТРУКТИВНАЯ ПНЕВМОНИЯ, АБСЦЕСС, ГАНГРЕНА, КОЛЛАГЕНОЗЫ)
1. ДЕСТРУКТИВНАЯ
ПНЕВМОНИЯ
ЭТО КОГДА ПРОСВЕТЛЕНИЕ
РАСПОЛАГАЕТСЯ В ЗОНЕ
ОБШИРНОЙ ИНФИЛЬТРАЦИИ
ЛЁГОЧНОЙ ТКАНИ, Т.Е. ПРИ
НЕСФОРМИРОВАННОЙ
ПОЛОСТИ.
• ЧАСТО ПОЛОСТИ
ОПРЕДЕЛЯЮТСЯ ПРИ
СТАФИЛОКОККОВОЙ
ПНЕВМОНИИ, ПРИ СЕПСИСЕ.
20. Абсцесс лёгкого
• Это отграниченная полость,
формирующаяся в результате гнойного
расплавления лёгочной ткани,
вызванного рядом микроорганизмов.
• Чаще всего – это стрептококк,
стафилококк, гр (-) палочка, синегнойная
палочка, клебсиелла пневмонии, протей.
• Или неспорообразующие или
неклостридиальные анаэробы.
• Клиника- очень яркая и резко отличается
от клиники кавернозного туберкулёза.
• Общее состояние больного с самого
начала тяжёлое. Одышка и лёгкий
цианоз отмечаются даже при небольших
абсцессах.
Температура высокая, выше 39˚, нередко гектическая,
держится неделями. Озноб.
При туберкулёзе такая клиника бывает только при
казеозной пневмонии и милиарном туберкулёзе.
21. Гангрена лёгких
• Это более тяжёлое
патологическое
состояние,
характеризующееся
обширным некрозом и
распадом ткани лёгкого,
не склонным к чёткому
отграничению.
• Возбудители – те же.
• Летальность достигает
50% и более.
22. Коллагенозы
23. Инфаркт лёгкого с распадом
24. Распадающийся рак
• Полостная форма рака
формируется в результате
некроза центральных
отделов массивного
опухолевого узла, так как
ткань опухоли растёт быстрее,
чем кровеносные сосуды,
питающие ткань.
• Внутри опухоли развивается
вялотекущее нагноение, в
ходе которого
некротизированные массы
отторгаются, а сама опухоль
продолжает экстенсивный
рост.
• Рентгенологически –
кольцевидная тень диаметром
от 2-3 до 10 и более см.
26. БРОНХОГЕННАЯ КИСТА
Цирротический туберкулёз
это форма вторичного
туберкулеза органов дыхания,
которая характеризуется
разрастанием грубой
соединительной ткани при
сохранении туберкулёзных
изменений в лёгких с
клиническими признаками
активности процесса.
• чаще у пожилых людей через много лет от заболевания
• у детей при невыявленном первичном туберкулезе,
осложненном ателектазом
• 3% среди всех летальных исходов от туберкулеза
28. Патогенез цирротического туберкулёза
Факторы способствующие развитию:
•нарушение бронхиальной проходимости
• гиповентиляция или ателектаз
• медленное рассасывание инфильтрации
• активация ПОЛ
• несвоевременная диагностика и неадекватная терапия
• ускоряется процесс созревания соед. ткани
• нерастворимые коллагеновые волокна
• массивные перибронхиальные, периваскулярные
тяжи к корню легкого
• грубая деформация бронхов (бронхоэктазы)
• облитерация сосудов, возникают анастомозы
• атрофия мышечных и эластических волокон
• вторичная эмфизема смешанного типа
Клиническая картина цирротического
туберкулёза
ПРИ ОГРАНИЧЕННЫХ ФОРМАХ клиническая картина скудная
малосимптомная,
ПРИ РАСПРОСТРАНЕННЫХ:
1)одышка, иногда с астмоидным компонентом
2) кашель с мокротой, кровохарканье
3) легочное сердце - тахикардия, акроцианоз
4) тяжесть в правом подреберье, переферические отеки
5) легочное кровотечение - аспирационная пневмония
ПРИ ОСМОТРЕ:
• бледность, сухость, акроцианоз, барабанные палочки и
часовые стекла
•притупление легочного звука, ослабление дыхания, сухие или
мелкопузырчатые хрипы
• расширение границ сердца, печени, глухость тонов, акцент 2
тона над ЛА, иногда асцит
Больному 45 лет. Получал лечение по поводу инфильтративного туберкулеза более
10 лет назад. Правое легкое уменьшено в объеме. Верхняя доля интенсивно
неоднородно затемнена с множественными мелкими просветлениями.
Множественные плотные очаги. Правый корень плохо дифференцируется, смещен
вверх. Органы средостения смещены вправо. В левом легком округлая интенсивная
тень.
Заключение: Цирротический туберкулез верхней доли правого легкого. Туберкулома
левого легкого.
36. Дифференциальная диагностика цирротического туберкулёза
• Туберкулёз, осложненный ателектазом
• Опухоли крупных бронхов, осложненные
ателектазом
• Инородные тела крупных бронхов,
осложненные ателектазом
• Пневмония с явлениями гиповентиляции
• Постпневмонический цирроз
• Саркоидоз 3 ст.
37. ТУБЕРКУЛЁЗНЫЙ ПЛЕВРИТ
■ это
клиническая форма туберкулёза
органов дыхания, патоморфологической
основой которой является гранулематозное
воспаление плевральных листков,
развившееся в результате диссеминации в
них микобактерий туберкулёза.
39. Патогенез туберкулёзного плеврита
в основе –
ослабление противотуберкулезного иммунитета
ПЕРВИЧНЫЙ (у ранее
неинфицированных)
ВТОРИЧНЫЙ (у ранее
инфицированных)
ИСТОЧНИКИ ДИССЕМИНАЦИИ
■ активные туберкулёзные изменения в лёгких,
внутригрудных лимфатических узлах или в других
органах
■ неактивные остаточные посттуберкулёзные
изменения в этих же органах при их реактивации
40. Клиническая картина туберкулёзного плеврита
ЖАЛОБЫ – боль в грудной клетке,
усиливающаяся при дыхании и кашле
Иррадиация боли зависит от локализации
воспаления
Сухой кашель,
Рефлекторная одышка,
Повышение температуры тела,
Другие симптомы интоксикации,
Икота (при диафрагмальной локализации),
Ощущение скрипа при дыхании.
ВИДЫ ТУБ. ЭКССУДАТИВНОГО ПЛЕВРИТА:
СЕРОЗНЫЙ - 98%
Серозный экссудат –
• прозрачный,
• лимфоцитарный,
• щелочная реакцию.
ГНОЙНЫЙ - 2%
Эмпиема плевры
Гнойный экссудат –
• белого цвета,
• без запаха,
• более 85% нейтрофилы.
Рентгенография органов грудной клетки:
Синдром свободного плеврального выпота
2. Осумкованный плевральный выпот:
1.
паракостальный,
апикальный,
медиастинальный,
диафрагмальный,
междолевой;
3. Плащевидный плеврит.
Уточняет наличие свободной жидкости латерография .
44. Рентгенологическая картина туберкулезного плеврита
Обзорная рентгенограмма органов грудной полости –
справа гомогенная тень от купола диафрагмы до 6 ребра
Заключение: правосторонний экссудативный плеврит
45. Рентгенологическая картина туберкулезного плеврита
46. Туберкулёзная эмпиема – 2% это вариант экссудативного туберкулёзного плеврита с гнойным характером экссудата.
ГНОЙНЫЙ ЭКССУДАТ – белого цвета, без запаха,
в 1 мл больше 500 клеток нейтрофильного ряда,
90 – 100 клеток в п/зр., из которых более 85% нейтрофилы.
Имеет кислую реакцию (рН – 6,6 – 6,2),
низкое содержание глюкозы – менее 1,5 – 2 г/л.
47. Туберкулёзная эмпиема
при инфицировании
высоковирулентными МБТ
на фоне резко выраженного
иммунодефицита
вследствие прорыва в полость плевры
каверны или казеозного очага в лёгком.
ВОЗНИКАЕТ ПНЕВМОПЛЕВРИТ и
ФОРМИРУЕТСЯ БРОНХОПЛЕВРАЛЬНЫЙ СВИЩ
Кавернозный туберкулез легких – деструктивная форма заболевания, отличительной чертой которой является наличие в легочной ткани изолированной полости распада (каверны). Клиника данной формы туберкулеза малосимптомна: утомляемость, пониженный аппетит, кашель с мокротой выражены слабо; указывать на патологию может внезапное кровохарканье или кровотечение. Выявить кавернозный туберкулез легких помогает рентгенодиагностика, туберкулинодиагностика, обнаружение МБТ в мокроте. Лечение включает госпитализацию, противотуберкулезную химиотерапию, дыхательную гимнастику, физиотерапию; по показаниям – хирургическую тактику.
МКБ-10


Общие сведения
Кавернозный туберкулез легких – стадия прогрессирования туберкулеза легких, протекающая с образованием тонкостенной полости, для которой не свойственны воспалительно-фиброзные изменения стенок и окружающей легочной ткани. Заболеваемости в основном подвержены взрослые пациенты; у детей с первичным туберкулезным комплексом и туберкулезом ВГЛУ образование каверн встречается реже.
Более чем в половине случаев кавернозная форма служит исходом инфильтративного туберкулеза, в остальных случаях – диссеминированного и очагового туберкулеза легких. При отсутствии или неадекватности специфического лечения кавернозная форма переходит в фиброзно-кавернозный туберкулез, для которого характерно фиброзирование стенок каверны и окружающей паренхимы легких, а также наличие многочисленных очагов обсеменения. На долю впервые выявленного кавернозного и фиброзно-кавернозного туберкулеза легких в пульмонологии приходится 5-6 % всех случаев туберкулезной инфекции. Последующее прогрессирование туберкулезного процесса может привести к наступлению финальной стадии заболевания – цирротического туберкулеза – сморщиванию легкого вследствие обширного разрастания грубой соединительной ткани.
Причины
Деструктивный процесс может начаться при любой клинической форме туберкулеза легких - инфильтративной, диссеминированной, очаговой, туберкулеме. Предрасполагающими условиями для развития кавернозного туберкулеза могут служить массивная суперинфекция, повышение сенсибилизации и изменение реактивности организма, сопутствующие заболевания и вредные привычки (курение).
Патогенез
Формированию полостного образования (каверны) в легком предшествует фаза распада - образование в воспалительном очаге полости, которая заполняется особым видом некротической ткани – казеозными массами. Под воздействием протеолитических ферментов сухие казеозно-некротические массы приобретают жидкую консистенцию и постепенно отторгаются через дренирующий бронх, оставляя на своем месте остаточную полость. В дальнейшем эта полость заполняется воздухом, а при нарушении дренажной функции бронха – жидкостью.
Стенка сформированной каверны представлена тремя слоями: изнутри она выстлана слоем казеозных масс (пиогенная оболочка), в середине имеется грануляционный оболочка, представленная гигантскими и эпителиоидными клетками, снаружи каверна окружена тонкой эластичной соединительнотканной капсулой. Характерными патоморфологическими признаками кавернозного туберкулеза легких служат наличие одиночной каверны, отсутствие выраженной воспалительной реакции и фиброзных изменений в бронхах, лимфатических сосудах и окружающей их ткани.
Классификация
В соответствии с патогенетической характеристикой каверн во фтизиатрии различают их следующие виды кавернозного туберкулеза легких:
- свежие распадающиеся – образование полостей в очагах казеозного распада, не отграниченных от легочной ткани (фаза распада)
- свежие эластические – формирование двухслойных отграниченных полостей с наличием пиогенной и грануляционной оболочек (фаза распада)
- капсулированные – собственно кавернозный туберкулез легких, организация полостей с трехслойной структурой (см. выше)
- фиброзные – соответствуют фиброзно-кавернозному туберкулезу; снаружи полости окружены фиброзной оболочкой
- санированные – полости очищаются от грануляций и казеоза; по сути представляют собой остаточные полости после излечения туберкулеза.
В зависимости от размера каверны делятся на малые (с диаметром менее 2 см), средние (с диаметром 2-5 см) и большие (с диаметром свыше 5 см).

КТ органов грудной клетки. Множественные обширные полостные образования (каверны) в верхней доле правого легкого
Симптомы кавернозного туберкулеза легких
Локализация кавернозного туберкулеза легких обычно односторонняя. Заболевание развивается, как правило, на 3-4-й месяц неэффективного лечения других форм туберкулеза. Клиническая картина наиболее выражена в фазу распада. Возникает кашель с мокротой, кровохарканье. Над полостью распада выслушиваются влажные хрипы.
После окончания формирования каверны симптоматика становится скудной, маловыраженной и неспецифичной. Может отмечаться астения, постоянное чувство усталости, пониженный аппетит, похудание, периодический субфебрилитет. Больные с кавернозным туберкулезом легких являются резервуаром инфекции и источником распространения микобактерий. Поэтому нередко именно бактериовыделение становится основой для более детального обследования пациента.
На скрытый туберкулезный процесс может указывать легочное кровотечение, развивающееся как будто беспричинно, на фоне полного здоровья. Источником профузного кровотечения могут становиться так называемые аневризмы Расмуссена (при вовлечении в каверну терминальных легочных артерий), аспергиллез полости, в том числе санированных каверн. К осложненному варианту течения кавернозного туберкулеза также относится прорыв каверны в плевральную полость с развитием бронхоплеврального свища или эмпиемы плевры.
Кавернозный туберкулез легких протекает не дольше 2-х лет. Заживление каверн возможно в нескольких вариантах: с формированием рубца, туберкулемы, единичного туберкулезного очага, санированной полости. В других случаях кавернозный туберкулез переходит в фиброзно-кавернозный туберкулез легких.
Диагностика
Дальнейшее рентгенологическое обследование (рентгенография легких) обнаруживает кольцевидные тени с периферической локализацией овальной или округлой формы. После получения рентгенологических данных требуется дифференциальная диагностика с абсцессом легкого, периферическим раком легкого, буллезной эмфиземой, ограниченным пневмотораксом, эхинококкозом, осумкованным плевритом.

КТ органов грудной клетки. Полостное образование (каверна) в задних отделах S3 верхней доли левого легкого
При впервые выявленном кавернозном туберкулезе легких в анализе мокроты МБТ обнаруживаются в большом количестве. Проведение бронхоскопии необходимо не только для получения материала для исследования при отсутствии мокроты, но и для обнаружения воспалительных изменений в бронхах (эндобронхита), препятствующих закрытию каверны. Результат туберкулиновых проб слабоположительный. Существенную помощь в этих случаях оказывают лабораторные исследования (QuantiFERON-TB, T-SPOT.TB).
Лечение кавернозного туберкулеза
Из-за активного бактериовыделения больные с кавернозным туберкулезом легких нуждаются в стационарном лечении в условиях противотуберкулезного диспансера. Терапия впервые выявленного кавернозного процесса проводится с помощью одновременного назначения 3-4-х противотуберкулезных препаратов (обычно - изониазида, этамбутола, рифампицина и стрептомицина). Для обеспечения высоких концентраций специфических химиотерапевтических средств они могут вводиться внутривенно, внутрибронхиально, а также прямо в полость каверны. Дополнительно назначается туберкулинотерапия, лечебная дыхательная гимнастика, физиотерапия (индуктотермия, ультразвук, лазеротерапия). В случае высокого риска развития лекарственной устойчивости микобактерий к схеме лечения добавляют фторхинолоны и канамицин.
В благоприятных случаях проведение 4-6-месячного курса специфической терапии приносит положительные результаты: происходит прекращение бацилловыделения, уменьшение и закрытие каверны. Если в течение названного срока не удается достичь заживления каверны, принимается решение об оперативном лечении кавернозного туберкулеза: резекции легкого, оперативной коллапсотерапии (наложении искусственного пневмоторакса). При любом развитии событий после стационарного этапа проводится санаторное и амбулаторное лечение с последующим диспансерным наблюдением.
Прогноз
В большинстве случаев кавернозный туберкулез легких поддается излечению. На фоне туберкулостатической терапии каверны небольших размеров закрываются и рубцуются. Каверны с ригидными стенками со временем вновь заполняются казеозными массами, что приводит к образованию псевдотуберкулемы. Неблагоприятные исходы (нагноение, аспергиллез, прогрессирование туберкулезного процесса и др.) встречаются редко.
1. Кавернозный и фиброзно-кавернозный туберкулез легких: современный взгляд на патогенез, диагностику и лечение/ Павлунин А.В.// Современные технологии в медицине. – 2012 - №1.
Цирротический туберкулез легких – это финальная стадия туберкулезного процесса, для которой типично преобладанием пневмоцирроза над специфическим поражением легочной ткани. Цирротическая трансформация легкого сопровождается одышкой, кашлем с мокротой, кровохарканьем, дыхательной и сердечной недостаточностью. Цирротический туберкулез легких диагностируется с учетом рентгеносемиотики, функциональных данных, результатов лабораторного и бронхологического обследования. В зависимости от фазы течения цирротического туберкулеза легких назначается антибиотикотерапия, специфическая химиотерапия, коррекция легочно-сердечной недостаточности. При ограниченном пневмоциррозе производится хирургическое вмешательство.
МКБ-10
Общие сведения
Цирротический туберкулез легких – морфологический вариант течения туберкулезной инфекции, который характеризуют грубые рубцовые изменения в легочной паренхиме и плевре, сочетающиеся с минимальной активностью специфического воспаления. Развивается в исходе других форм туберкулеза органов дыхания; по наблюдениям разных авторов, встречается с частотой 0,1-8%.
Для формирования цирротического туберкулеза легких требуется длительный срок, исчисляемый годами. При данной форме туберкулезного процесса морфологическая перестройка легочной ткани является необратимой, а в запущенных случаях возможен летальный исход. Пациенты с цирротическим туберкулезом легких подлежат коллегиальному наблюдению со стороны специалистов в области фтизиатрии и пульмонологии.

Причины
Цирротический туберкулез легких обычно служит исходом других вторичных форм туберкулеза и редко возникает при первичном процессе. В большинстве наблюдений грубые цирротические изменения паренхимы формируются на фоне инфильтративного, фиброзно-кавернозного, диссеминированного туберкулеза легких или плеврита туберкулезной этиологии.
Цирротический туберкулез легких чаще диагностируется у пожилых пациентов, поскольку перестройка легочной ткани с возрастом протекает активнее. У детей пусковым фактором для развития пневмоцирроза становится своевременно нераспознанный первичный туберкулез, осложнившийся ателектазом легкого. С учетом площади поражения различают ограниченный (сегментарный, долевой) и диффузный; одно- и двухсторонний цирротический туберкулез легких.
Патогенез
При инфильтративном туберкулезе легких патоморфологической основой для разрастания соединительной ткани становится воспалительный инфильтрат, в котором происходит выпадение фибрина, коллагенизация альвеолярных мембран, фиброзирование участков ателектаза. При фиброзно-кавернозном туберкулезе грубая фиброзная трансформация затрагивает стенки каверны и перикавитарную зону. При инволюции диссеминированного туберкулеза происходит соединительнотканная трансформация патологических очагов; цирротический процесс носит, как правило, диффузный двухсторонний характер. Во всех этих случаях формируется так называемый пневмогенный цирроз легкого.
У пациентов, перенесших туберкулезный плеврит, лечение с помощью искусственного пневмоторакса или хирургической торакопластики, развивается плеврогенный цирроз: при этом соединительная ткань прорастает в легочную паренхиму из утолщенной плевры. Цирротическим туберкулезом легких может осложняться туберкулез ВГЛУ, первичный туберкулезный комплекс, туберкулез бронхов. При этих формах пневмофиброз развивается в результате обтурации бронха в ателектатическом участке (чаще в язычковых сегментах левого легкого, верхней или средней доле правого легкого). Такой механизм патогенеза носит название бронхогенного цирроза.
Замещение значительных участков паренхимы соединительной тканью, деформация бронхов, облитерация сосудов, ограничение подвижности легких вследствие плевральных шварт и эмфиземы приводит к недостаточности газообмена и кровообращения, формированию легочного сердца. На фоне рубцовой ткани определяются осумкованные очаги казеоза, а также участки продуктивного воспаления. При бронхогенном варианте циррозе специфическое воспаление обычно локализовано в лимфоузлах и бронхах.
Симптомы
Цирротический туберкулез легких протекает волнообразно, с периодами обострения неспецифического и туберкулезного воспаления. Тяжесть проявлений зависит от обширности и локализации цирротических изменений в легких. При сегментарном или верхнедолевом циррозе симптоматика обычно маловыраженная. Вне обострения имеет место незначительная одышка и периодически возникающий сухой кашель. Даже в случае активизации неспецифической бактериальной флоры, ввиду хорошего бронхиального дренажа, выраженная клиническая картина обычно не развивается.
Иное течение свойственно цирротическому туберкулезу легких с нижнедолевой локализацией или значительной площадью поражения. При нижнедолевом циррозе развивается клиника гнойного бронхита – беспокоит кашель с гнойной мокротой, нередко одышка астмоидного типа, периодически повторяется кровохарканье. Температура тела поднимается до 38°С и выше, возникает интоксикационный синдром, появляется множество влажных хрипов. В фазу обострения туберкулезного процесса присоединяются бацилловыдение и симптомы туберкулезной интоксикации. При тотальном одностороннем или двустороннем цирротическом туберкулезе легких на первый план выступает одышка, тахикардия, цианоз.
Осложнения
Гипертензия в малом круге кровообращения обусловливает возникновение легочных кровотечений. Аспирация крови может сопровождаться развитием аспирационной пневмонии. Постепенно усиливаются явления сердечной недостаточности: возникают периферические отеки, гепатомегалия, асцит. При длительной гнойной интоксикации развивается висцеральный амилоидоз, ХПН. Причинами смерти пациентов с цирротическим туберкулезом легких становятся массивные кровотечения, сердечно-легочная недостаточность и амилоидоз.
Диагностика
Комплекс диагностических мероприятий осуществляется пульмонологом или фтизиатром. При осмотре больных привлекает внимание деформация грудной клетки (ее уплощение, скошенность ребер, сужение межреберий, эмфизематозное расширение нижних отделов). При перкуссии над областью пневмоцирроза определяется укорочение легочного звука. Дыхание жесткое, иногда бронхиальное, постоянно выслушиваются сухие и влажные хрипы. Основную диагностическую информацию о специфике заболевания дают:
- Рентгенография легких. На рентгенограммах обнаруживается затемнение пораженной доли или сегментов, патологически измененный участок легкого уменьшен в размерах. На фоне затемнения могут выделяться более светлые участки (бронхоэктазы, каверны). Плевра утолщена, тень средостения смещена в сторону поражения. Особенно четко описанные изменения видны на томограммах. Ранее для выявления изменений со стороны бронхов в зоне цирроза широко использовалась бронхография, однако в настоящее время ее успешно заменяет КТ легких.
- Методы обнаружение возбудителя. МБТ в мокроте выявляются непостоянно, чаще при обострениях туберкулезного процесса. При бакпосеве мокроты, главным образом, выделяют неспецифическую микрофлору, указывающую на активность воспалительного процесса. Подтвердить тубинфицированность можно с помощью ИФА крови: интерферонового и Т-спот тестов. Проба Манту в диагностике цирротического туберкулеза не играет ведущей роли.
- Дополнительные инструментальные методы. Бронхоскопия при помогает обнаружить поствоспалительные рубцовые стенозы бронхов, гнойный эндобронхит. При проведении спирометрии определяется резкое снижение дыхательных объемов, главным образом, ЖЁЛ.
Цирротический туберкулез легких дифференцируют с ХНЗЛ, саркоидозом легких, пневмокониозами, фиброзирующим альвеолитом.
Лечение цирротического туберкулеза
Терапевтическая тактика одновременно преследует несколько целей: купирование неспецифического воспаления, подавление активности специфического процесса, коррекцию легочно-сердечной недостаточности.
При обострении неспецифической микробной инфекции проводятся курсы антибиотикотерапии, санационные бронхоскопии. С целью улучшения бронхиальной проходимости назначаются бронхолитики, отхаркивающие средства, ингаляции. Вопрос о выборе схемы туберкулостатической терапии решается в индивидуальном порядке. Для уменьшения симптомов хронического легочного сердца используется оксигенотерапия, назначаются антиоксиданты, антиагреганты, возодилататоры. Наличие ограниченного одностороннего цирроза легкого является показанием к проведению резекции легкого (сегментэктомии, лобэктомии).
Прогноз и профилактика
Хирургическое лечение позволяет предупредить прогрессирование цирроза и возникновение осложнений (легочных кровотечений, сердечно-легочной недостаточности, амилоидоза). Переход цирротического туберкулеза в стадию осложнений делает прогноз неблагоприятным. Осложненное течение становится причиной смерти, по меньшей мере, 3% больных. Профилактика цирротического туберкулеза легких сводится к своевременному лечению более ранних его форм.
Читайте также:

