Казеозная пневмония характеризуется выделением микобактерий туберкулеза
Обновлено: 19.04.2024
Казеозная пневмония самостоятельная клиническая форма вторичного туберкулеза, характеризующаяся наличием в легочной ткани обширной воспалительной реакции по типу острого казеозного (творожистого) распада с формированием гигантской полости или множественных каверн, сопровождающаяся массивным бактериовыделением и тяжелым клиническим течением.
Казеозная пневмония развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса. Распространена в странах с высоким уровнем заболеваемости туберкулёзом. Возникает на фоне иммунодефицитного состояния. Удельный вес казеозного воспаления у пациентов с впервые диагностированным лёгочным туберкулёзом составляет 3-15%. Бактериовыделение наблюдается в 90-95% случаев. Приблизительно у 60% пациентов обнаруживается первичная или вторичная множественная лекарственная устойчивость к противотуберкулёзным препаратам. 30-50% случаев заканчиваются летальным исходом в течение первых 2-6 недель болезни.
Возбудителем инфекционного заболевания является микобактерия туберкулёза (бацилла Коха). Казеозная пневмония формируется при массивном инфицировании человека высоковирулентным, нередко резистентным к туберкулостатикам агентом либо при активации персистирующей в организме туберкулёзной инфекции. Чаще всего казеозный некроз лёгочной ткани осложняет течение диссеминированного или фиброзно-кавернозного туберкулёзного процесса. Обязательным условием возникновения болезни является выраженная иммуносупрессия. В группу риска по развитию тяжёлых форм туберкулёзной инфекции относятся: социально дезадаптированные лица. Включает лиц без определённого места жительства, занимающихся бродяжничеством, беженцев. Выраженный вторичный иммунодефицит часто наблюдается у больных с алкогольной зависимостью, наркоманией. Высока вероятность заражения лекарственно-устойчивым туберкулёзом и возникновения его тяжёлых форм у людей, отбывающих наказание в тюрьмах.
Группа медицинского риска. Наиболее часто казеозная пневмония выявляется и становится причиной смерти у больных СПИДом, не принимающих антивирусные препараты и средства специфической химиопрофилактики. Высок риск данной патологии у пациентов, длительно получающих кортикостероиды и цитостатики, больных сахарным диабетом.
Патогенез: Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Первоначально патологический процесс локализуется в пределах одного сегмента. В зоне поражения нарушается микроциркуляция. В питающих лёгочную ткань сосудах формируются тромбы. Отсутствие должного кровоснабжения вызывает массовую гибель клеток – казеозный некроз.
Бронхогенным и лимфогематогенным путём микобактерии попадают в соседние сегменты, противоположное лёгкое, могут заноситься в другие органы и ткани. В течение 2-3 недель развивается распространённая туберкулёзная пневмония. При патоморфологическом исследовании обнаруживается обширное, чаще двустороннее поражение лёгких с характерными полостями распада неправильной формы, частично заполненными казеозными массами. В процесс вовлекается париетальная и висцеральная плевра. Образуются казеозные плевральные наложения.
Классификация: Классификация тяжёлого казеозного поражения лёгочной паренхимы построена на основании патоморфологических изменений в повреждённой ткани. В зависимости от повреждения тех или иных анатомических структур различают следующие формы пневмонии с казеозным расплавлением лёгкого:
Ацинозную - в патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
Лобулярную - поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
Лобарную - воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
Симптомы казеозной пневмонии. Заболевание начинается остро, реже подостро. Определяется повышение температуры до высоких фебрильных и гипертермических значений. Лихорадка гектического или неправильного типа со значительными колебаниями суточной температуры сопровождается ознобом, головной болью. Ярко выражены симптомы интоксикации. Резко снижается аппетит вплоть до полной анорексии. Пациенты ощущают значительную общую слабость, утомляемость. Нарушается сон. Беспокоят проливные ночные поты. Иногда клиническая картина в дебюте болезни напоминает начало острой респираторной инфекции. Больные жалуются на насморк, боли и першение в горле, ломоту в суставах, умеренную лихорадку.
Важными признаками казеозного поражения лёгких являются кашель и одышка. В начале болезни кашель сухой, небольшое количество слизистой мокроты отделяется с трудом. Нередко бронхиальный секрет приобретает ржавую окраску. Через 1-2 недели кашель становится продуктивным. К казеозному воспалению присоединяется неспецифическая микрофлора, что обуславливает выделение жёлто-зелёной гнойной мокроты. Изменяются проявления лихорадочного синдрома, отмечаются эпизоды ремиссии с нормальной или субфебрильной температурой тела. При этом общее состояние больного ухудшается. Нередко в этот период времени обнаруживается примесь крови в мокроте.
Выраженная одышка беспокоит пациента уже в первые дни заболевания. Она появляется при незначительной физической нагрузке и ещё больше усиливается по мере прогрессирования патологии. Затруднения дыхания сопровождаются болевым синдромом. Незначительные боли в грудной клетке становятся интенсивными при вовлечении плевры в процесс воспаления. Больной заметно худеет. Постепенно нарастает лёгочно-сердечная недостаточность.
Осложнения. Казеозная пневмония в остром периоде часто осложняется кровохарканьем или лёгочным кровотечением. Массивное инфицирование на фоне иммунодефицита нередко приводит к инфекционно-токсическому шоку на первом этапе заболевания. Иногда возникает спонтанный пневмоторакс. В период регрессии на фоне консервативной терапии казеозная лобарная пневмония трансформируется в фиброзно-кавернозный туберкулёз лёгких. Из разнокалиберных полостей деструкции формируются каверны. Летальный исход наступает при несвоевременном обращении пациента за медицинской помощью, отсутствии лечения, тяжёлой иммуносупрессии. Основными причинами смерти являются острая недостаточность дыхания и кровообращения, массивное лёгочное кровотечение, инфекционно-токсический шок.
Диагностика. Диагностировать казеозное поражение лёгкого в течение первой недели сложно, поскольку заболевание протекает под маской крупозной пневмонии, гриппа или септического состояния. Наличие туберкулёза любой локализации или контакта с бациллярным больным в анамнезе позволяют заподозрить специфический процесс. При осмотре пациента обращает на себя внимание бледность кожных покровов с лихорадочным румянцем на щеках, цианоз губ. Окончательный диагноз выставляется на основании физикальных данных. При перкуссии определяется притупление лёгочного звука в проекции инфильтрации. Аускультативно выслушивается бронхиальное дыхание, которое может быть амфорическим над крупной полостью распада. Отмечаются многочисленные влажные разнокалиберные хрипы.
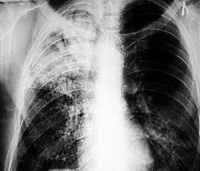
Методом лучевой диагностики. Лобарная казеозная пневмония на рентгенограмме лёгких представляет собой массивное затенение доли лёгкого с формирующимися полостями распада и смещением средостения в поражённую сторону. Характерно наличие бронхогенных очагов отсева в поражённом и противоположном лёгких. При лобулярном и ацинозном казеозе выявляются множественные очаги инфильтрации с тенденцией к слиянию и распаду.
При исследовании периферической крови наблюдается лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, лимфопения. Увеличиваются острофазовые показатели, выявляется гипоальбуминемия. Определяется повышенное содержание белка в моче.
Исследования мокроты. Обнаружение микобактерий в мокроте больного возможно только на второй неделе заболевания. Выполняется простая бактериоскопия по Цилю-Нильсену, посевы на жидкие и твёрдые среды, применяются методы экспресс-диагностики. Уточняется чувствительность к туберкулостатикам. Наличие туберкулёзной палочки в мокроте подтверждает диагноз.
Кожные иммунодиагностические тесты (Проба Манту, Диаскинтест) малоинформативны для диагностики казеозного процесса из-за нарушения иммунного ответа. Результат исследования обычно является отрицательным или слабоположительным. При наличии тяжёлого имуннодепресивного состояния квантифероновый и тубинфероновый тесты могут не реагировать на туберкулёзную инфекцию.
Лечение казеозной пневмонии. Этиотропная терапия туберкулостатическими препаратами назначается с учётом резистентности микобактерий к лекарственным средствам. Лечение двухэтапное. Интенсивная фаза химиотерапии проводится в условиях специализированного стационара. Используются дезинтоксикационные средства, антигипоксанты, иммуностимуляторы, кортикостероидные гормоны. Питание больного должно быть сбалансированным, высококалорийным. При наличии множественных или гигантских одиночных полостей деструкции рассматривается вопрос о хирургическом вмешательстве. При отсутствии противопоказаний выполняется резекция лёгкого. Лечение противотуберкулёзными препаратами в фазе продолжения производится длительно (до 24 месяцев) амбулаторно под контролем медицинских работников.
Прогноз и профилактика. Прогноз при пневмонии специфического характера всегда серьёзный. Заболевание регрессирует с образованием плотных очагов приблизительно в 25% случаев. Такой процесс заживления является исходом ацинозного или лобулярного воспаления. Казеозные лобиты трансформируются в хронический фиброзно-кавернозный или цирротический туберкулёз лёгких. Длительное течение туберкулёзной инфекции постепенно приводит к формированию лёгочного сердца, возникновению амилоидоза и инвалидизации больного. Специфическая профилактика тяжёлых форм туберкулёза осуществляется путем вакцинации детей вакциной БЦЖ в декретивные сроки. К неспецифическим мероприятиям относятся соблюдение здорового образа жизни, полноценное питание, своевременные профилактические рентгено-флюорографические обследования. ВИЧ-инфицированным пациентам назначается превентивное лечение туберкулостатиками.
Врач фтизиатр ПТО
поликлиники №1
Иванов Владимир Петрович
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Казеозная пневмония – это тяжело протекающая самостоятельная клиническая форма туберкулеза легких, для которой характерно быстрое прогрессирование специфического воспаления, сопровождающееся разрушением лёгочной паренхимы и образованием каверн. Ведущими клиническими признаками болезни являются выраженная интоксикация, кашель с мокротой, дыхательная недостаточность. В диагностических целях используются лучевые методы исследования органов грудной клетки, выполняются лабораторные анализы. Назначается этиотропная химиотерапия, применяются дезинтоксикационные средства, иммуностимуляторы. По показаниям осуществляется хирургическое лечение.
МКБ-10
Общие сведения
Казеозная пневмония развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса. Распространена в странах с высоким уровнем заболеваемости туберкулёзом. Возникает на фоне иммунодефицитного состояния. Удельный вес казеозного воспаления у пациентов с впервые диагностированным лёгочным туберкулёзом составляет 3-15%. Бактериовыделение наблюдается в 90-95% случаев. Приблизительно у 60% пациентов обнаруживается первичная или вторичная множественная лекарственная устойчивость к противотуберкулёзным препаратам. 30-50% случаев заканчиваются летальным исходом в течение первых 2-6 недель болезни.

Причины
Возбудителем инфекционного заболевания является микобактерия туберкулёза (бацилла Коха). Казеозная пневмония формируется при массивном инфицировании человека высоковирулентным, нередко резистентным к туберкулостатикам агентом либо при активации персистирующей в организме туберкулёзной инфекции. Чаще всего казеозный некроз лёгочной ткани осложняет течение диссеминированного или фиброзно-кавернозного туберкулёзного процесса. Обязательным условием возникновения болезни является выраженная иммуносупрессия. В группу риска по развитию тяжёлых форм туберкулёзной инфекции относятся:
- Социально дезадаптированные лица. Включает лиц без определённого места жительства, занимающихся бродяжничеством, беженцев. Выраженный вторичный иммунодефицит часто наблюдается у больных с алкогольной зависимостью, наркоманией. Высока вероятность заражения лекарственно-устойчивым туберкулёзом и возникновения его тяжёлых форм у людей, отбывающих наказание в тюрьмах.
- Группа медицинского риска. Наиболее часто казеозная пневмония выявляется и становится причиной смерти у больных СПИДом, не принимающих антивирусные препараты и средства специфической химиопрофилактики. Высок риск данной патологии у пациентов, длительно получающих кортикостероиды и цитостатики, больных сахарным диабетом.
Патогенез
Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Первоначально патологический процесс локализуется в пределах одного сегмента. В зоне поражения нарушается микроциркуляция. В питающих лёгочную ткань сосудах формируются тромбы. Отсутствие должного кровоснабжения вызывает массовую гибель клеток – казеозный некроз. Бронхогенным и лимфогематогенным путём микобактерии попадают в соседние сегменты, противоположное лёгкое, могут заноситься в другие органы и ткани. В течение 2-3 недель развивается распространённая туберкулёзная пневмония. При патоморфологическом исследовании обнаруживается обширное, чаще двустороннее поражение лёгких с характерными полостями распада неправильной формы, частично заполненными казеозными массами. В процесс вовлекается париетальная и висцеральная плевра. Образуются казеозные плевральные наложения.
Классификация
Классификация тяжёлого казеозного поражения лёгочной паренхимы построена на основании патоморфологических изменений в повреждённой ткани. Некоторые авторы научных статей из области фтизиатрии считают, что она также отражает стадийность патологического процесса. В зависимости от повреждения тех или иных анатомических структур различают следующие формы пневмонии с казеозным расплавлением лёгкого:
- Ацинозную. В патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
- Лобулярную. Поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
- Лобарную. Воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
Симптомы казеозной пневмонии
Заболевание начинается остро, реже подостро. Определяется повышение температуры до высоких фебрильных и гипертермических значений. Лихорадка гектического или неправильного типа со значительными колебаниями суточной температуры сопровождается ознобом, головной болью. Ярко выражены симптомы интоксикации. Резко снижается аппетит вплоть до полной анорексии. Пациенты ощущают значительную общую слабость, утомляемость. Нарушается сон. Беспокоят проливные ночные поты. Иногда клиническая картина в дебюте болезни напоминает начало острой респираторной инфекции. Больные жалуются на насморк, боли и першение в горле, ломоту в суставах, умеренную лихорадку.
Важными признаками казеозного поражения лёгких являются кашель и одышка. В начале болезни кашель сухой, небольшое количество слизистой мокроты отделяется с трудом. Нередко бронхиальный секрет приобретает ржавую окраску. Через 1-2 недели кашель становится продуктивным. К казеозному воспалению присоединяется неспецифическая микрофлора, что обуславливает выделение жёлто-зелёной гнойной мокроты. Изменяются проявления лихорадочного синдрома, отмечаются эпизоды ремиссии с нормальной или субфебрильной температурой тела. При этом общее состояние больного ухудшается. Нередко в этот период времени обнаруживается примесь крови в мокроте.
Выраженная одышка беспокоит пациента уже в первые дни заболевания. Она появляется при незначительной физической нагрузке и ещё больше усиливается по мере прогрессирования патологии. Затруднения дыхания сопровождаются болевым синдромом. Незначительные боли в грудной клетке становятся интенсивными при вовлечении плевры в процесс воспаления. Больной заметно худеет. Постепенно нарастает лёгочно-сердечная недостаточность.
Осложнения
Казеозная пневмония в остром периоде часто осложняется кровохарканьем или лёгочным кровотечением. Массивное инфицирование на фоне иммунодефицита нередко приводит к инфекционно-токсическому шоку на первом этапе заболевания. Иногда возникает спонтанный пневмоторакс. В период регрессии на фоне консервативной терапии казеозная лобарная пневмония трансформируется в фиброзно-кавернозный туберкулёз лёгких. Из разнокалиберных полостей деструкции формируются каверны. Летальный исход наступает при несвоевременном обращении пациента за медицинской помощью, отсутствии лечения, тяжёлой иммуносупрессии. Основными причинами смерти являются острая недостаточность дыхания и кровообращения, массивное лёгочное кровотечение, инфекционно-токсический шок.
Диагностика
Диагностировать казеозное поражение лёгкого в течение первой недели сложно, поскольку заболевание протекает под маской крупозной пневмонии, гриппа или септического состояния. Наличие туберкулёза любой локализации или контакта с бациллярным больным в анамнезе позволяют заподозрить специфический процесс. При осмотре пациента обращает на себя внимание бледность кожных покровов с лихорадочным румянцем на щеках, цианоз губ. Окончательный диагноз выставляется на основании:
- Физикальных данных. При перкуссии определяется притупление лёгочного звука в проекции инфильтрации. Аускультативно выслушивается бронхиальное дыхание, которое может быть амфорическим над крупной полостью распада. Отмечаются многочисленные влажные разнокалиберные хрипы.
- Методов лучевой диагностики. Лобарная казеозная пневмония на рентгенограмме лёгких представляет собой массивное затенение доли лёгкого с формирующимися полостями распада и смещением средостения в поражённую сторону. Характерно наличие бронхогенных очагов отсева в поражённом и противоположном лёгких. При лобулярном и ацинозном казеозе выявляются множественные очаги инфильтрации с тенденцией к слиянию и распаду.
- Общеклинических анализов. При исследовании периферической крови наблюдается лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, лимфопения. Увеличиваются острофазовые показатели, выявляется гипоальбуминемия. Определяется повышенное содержание белка в моче.
- Исследования мокроты.Обнаружение микобактерий в мокроте больного возможно только на второй неделе заболевания. Выполняется простая бактериоскопия по Цилю-Нильсену, посевы на жидкие и твёрдые среды, применяются методы экспресс-диагностики. Уточняется чувствительность к туберкулостатикам. Наличие туберкулёзной палочки в мокроте подтверждает диагноз.
Кожные иммунодиагностические тесты (Проба Манту, Диаскинтест) малоинформативны для диагностики казеозного процесса из-за нарушения иммунного ответа. Результат исследования обычно является отрицательным или слабоположительным. При наличии тяжёлого имуннодепресивного состояния квантифероновый и тубинфероновый тесты могут не реагировать на туберкулёзную инфекцию.
Лечение казеозной пневмонии
После установления диагноза лечение болезни осуществляет врач-фтизиатр. Этиотропная терапия туберкулостатическими препаратами назначается с учётом резистентности микобактерий к лекарственным средствам. Лечение двухэтапное. Интенсивная фаза химиотерапии проводится в условиях специализированного стационара. Используются дезинтоксикационные средства, антигипоксанты, иммуностимуляторы, кортикостероидные гормоны. Питание больного должно быть сбалансированным, высококалорийным. При наличии множественных или гигантских одиночных полостей деструкции рассматривается вопрос о хирургическом вмешательстве. При отсутствии противопоказаний выполняется резекция лёгкого. Лечение противотуберкулёзными препаратами в фазе продолжения производится длительно (до 24 месяцев) амбулаторно под контролем медицинских работников.
Прогноз и профилактика
Прогноз при пневмонии специфического характера всегда серьёзный. Заболевание регрессирует с образованием плотных очагов приблизительно в 25% случаев. Такой процесс заживления является исходом ацинозного или лобулярного воспаления. Казеозные лобиты трансформируются в хронический фиброзно-кавернозный или цирротический туберкулёз лёгких. Длительное течение туберкулёзной инфекции постепенно приводит к формированию лёгочного сердца, возникновению амилоидоза и инвалидизации больного. Специфическая профилактика тяжёлых форм туберкулёза осуществляется путем вакцинации детей вакциной БЦЖ в декретивные сроки. К неспецифическим мероприятиям относятся соблюдение здорового образа жизни, полноценное питание, своевременные профилактические рентгено-флюорографические обследования. ВИЧ-инфицированным пациентам назначается превентивное лечение туберкулостатиками.
3. Риск развития казеозной пневмонии у больных туберкулезом легких с разным генетическим фоном/ Ташпулатова Ф.К., Абилов А.У., Тарасова Н.В., Рахимбергенова Г.Х.// Клиническая медицина Казахстана. – 2013.
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
МКБ-10

Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто - в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще - лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная - у 52-60%, бессимптомная – в 25% случаев.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.

КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии - полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход - рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
2. Клинические проявления и эффективность лечения инфильтративного туберкулеза легких: Автореферат диссертации/ Назарова Н.В. – 2005.
3. Диагностика и дифференциальная диагностика инфильтративного туберкулёза лёгких в условиях высокоспециализированных противотуберкулёзных учреждений: Диссертация/ Посаженникова С. Ю. – 2015.
4. Особенности клинических проявлений заболевания и эффективность лечения больных инфильтративным туберкулезом легких, вызванным лекарственно-устойчивыми микобактериями: Автореферат диссертации/ Барламов О.П. – 2007.

1. Больной 27-ми лет. Страдает сахарным диабетом средней тяжести. Заболел остро. Температура повысилась до 40° С, беспокоит кашель с небольшим количеством слизистой мокроты, слабость, потливость. Перкуторно над верхней долей правого легкого - укорочение легочного звука. На фоне ослабленного везикулярного дыхания выслушиваются единичные влажные хрипы. Анализ крови: Л-15,0х109 /л, СОЭ - 46 мм/час. В мокроте обнаружено МБТ. Рентгенологически: определяется затемнение верхней доли правого легкого с множественными участками просветления и наличием малой интенсивности очаговых теней в нижних долях обоих легких. Как правильно сформулировать диагноз согласно клинической классификации?
а. казеозная пневмония верхней доли правого легкого , МБТ+
б. казеозная пневмония, фаза распада
в. казеозная пневмония верхней доли правого легкого
г. казеозная пневмония верхней доли правого легкого, фаза распада и обсеменения МБТ+.
д. казеозная пневмония, фаза распада, МБТ+
2.Из какой формы туберкулеза чаще формируется туберкулема?
а. первичный комплекс
3. Размеры мелкой туберкулемы (в см) :
4. Размеры средней туберкулкмы (в см):
5. Размеры большой туберкулемы (в см):
6. Для туберкулемы характерна:
а. умеренная чувствительность к туберкулину
б. отрицательная реакция на туберкулин
в. сомнительная реакция на туберкулин
г. гиперергическая реакция на туберкулин
д. гипоергическая реакция на туберкулин
7. Туберкулема - это форма туберкулёза, проявляющаяся:
а. наличием в лёгком очагового затемнения с перифокальным воспалением и выраженных симптомов интоксикации
б.наличием в лёгком очагового затемнения округлой формы с чётким контуром и отсутствием клинических проявлений
в. наличием в лёгких затемнения долевой протяжённости и выраженных симптомов интоксикации
г. наличием в лёгких округлого фокуса затемнения, более 1 см с чётким контуром и слабо выраженными симптомами интоксикации
д. наличием в лёгких тонкостенной полости округлой формы
8. Туберкулему необходимо дифференцировать со всеми перечисленными заболеваниями, кроме:
в. метастатический рак
г. доброкачественные опухоли
д. неспецифическая пневмония
9. Формирование туберкулемы возможно во всех перечисленных случаях, кроме:
а. рубцевания каверны
б. заполнения каверны
в. прогрессирования очаговой формы туберкулеза
г. прогрессирования туберкулезного локального панбронхита
10. Наиболее неблагоприятной и злокачественно протекающей формой туберкулеза легких является …
а. казеозная пневмония
б. крупозная пневмония
в. эозинофильная пневмония
г. риккетсиозная пневмония
д. абсцедирующая пневмония
11. Отрицательная реакция на туберкулин у больных с казеозной пневмонией является…
а. хорошим прогностическим признаком
б.плохим прогностическим признаком
в. признаком хорошей переносимости лечения
г. свидетельством отсутствия БЦЖ в детстве
д. основанием для смены диагноза
12. При дифференциальной диагностике туберкулем необходимо учитывать такие диагнозы, как …
а. пневмония, карциноматоз, гистиоцитоз-Х
б. гамартрохондрома, липома, периферический рак
в. абсцесс легкого, эмпиема плевры, плеврит
г. саркоидоз 3 стадии, фиброзирующий альвеолит, пневмокониоз
д. мезотелиома плевры, релаксация купола диафрагмы, плеврит
13. У большинства больных со стабильными туберкулемами состояние гемограммы
а. соответствует норме
б. характеризуется лейкоцитозом с лимфоцитозом
в. характеризуется лейкоцитозом с моноцитозом
г. характеризуется лейкопенией с относительной эозинофилией
д. характеризуется лейкопенией с относительным моноцитозом
14. Характер распада туберкулем чаще бывает…
а. центральным и единичным
г. центральным, с горизонтальным уровнем жидкости
д. стремительным с формированием множества полостей
15. Казеозная пневмония характеризуется следующими рентгенологическими признаками, кроме:
а. неоднородным участком затемнения
б. высокой интенсивностью тени
в. расширением корня легкого
г. обширным бронхогенным обсеменением
д. наличием распада легочной ткани
16. Для казеозной пневмонии характерно:
а. отсутствие выделения МБТ
б. скудное выделение МБТ
в обильное выделение МБТ
г. редкое выделение МБТ
д. однократное выделение МБТ
17. Для туберкулемы характерно:
а. умеренная чувствительность к туберкулину
б. отрицательная реакция на туберкулин
в. сомнительная реакция на туберкулин
г. гипоергическая реакция на туберкулин
д. гиперергическая реакция на туберкулин
18. Туберкулему легкого обычно приходится дифференцировать со всеми заболеваниями, кроме:
а. периферическим раком
в. заполненной кистой
д. кистой легкого
19. Основными отличительными рентгенологическими симптомами аспергиллемы от туберкулемы можно считать:
б. наличие уровня в полости
в. четкость контура тени
г. нечеткость контура тени
д. локализацию и форму тени
20. Проникновению противотуберкулезных препаратов в очаг инфекции при туберкулеме препятствует:
а. перифокальное воспаление
б. специфическая грануляционная ткань
в. фиброзная капсула
21. При эффективном лечении казеозной пневмонии чаще формируются:
а. участок пневмоцирроза
б. пневмосклероз с очагами
в. множественные туберкулемы
г. цирротический и фиброзно-кавернозный туберкулез
д. группа очагов
22. Туберкулему в фазе инфильтрации приходится дифференцировать:
а. с очаговым туберкулезом в фазе инфильтрации
б. с инфильтративным туберкулезом
в. с цирротическим туберкулезом в фазе инфильтрации
г. с инфильтративным туберкулезом в фазе распада
д. с кавернозным туберкулезом в фазе инфильтрации
23. Туберкулему необходимо дифференцировать со всеми перечисленными заболеваниями, кроме:
а. метастатический рак
б. доброкачественные опухоли
24. Казеозную пневмонию необходимо дифференцировать:
а. с клебсиеллопневмонией
б. со стафилококковой пневмонией
в. с пневмококковой пневмонией
г. с раком легкого
д. с пневмонией, вызванной одновременно клебсиеллой и стафилококком
25. Обострение туберкулезного процесса при туберкулеме связано:
а. с появлением симптомов интоксикации
б. с перифокальной реакцией вокруг туберкулемы
в. появлением в ней распада
г. с размножением микобактерий туберкулеза
26. Основным морфологическим отличием казеозной пневмонии от неспецифической пневмонии является:
а. большой объем поражения
б. преобладание казеозного некроза
в. более частый распад
г. склонность к бронхогенной диссеминации
д. поражение крупных бронхов
27. Туберкулемы в пределах сегмента локализуются чаще:
а. субплеврально, кортикально, в плащевом отделе
б. в центральном отделе
в. в среднем отделе
д. на границе 1-го, 2-го, 6-го, 10-го сегментов
г. краевым, эксцентричным, в зоне дренирующего бронха
д. распад не наблюдается
29. Туберкулему легкого обычно приходится дифференцировать, кроме:
а. с периферическим раком
б. с аспергиллемой
в. с ретенционной кистой
г. с гамартохондромой
д. с перисциссуритом
30. Наиболее существенными рентгенологическими признаками, позволяющими отличать гамартохондрому от туберкулемы, являются:
а. резкий контур шаровидной тени, характер кальцинации и отсутствие распада
б. неоднородная структура тени и
в. характер окружающего фона
г. локализация, а также наличие или отсутствие распада
31. С каким заболеванием необходимо дифференцировать туберкулему:
а. очаговая пневмония
б. хронический абсцесс легкого
в. легочная воздушная киста
г. периферический рак легкого
32. Рентгенологические признаки и локализация, характерные для туберкулемы легких:
а. правильной шаровидной формы тень с ровными очертаниями в третьем сегменте С3
б. интенсивное гомогенное округлое образование, резко отграниченное от здоровой ткани с бугристыми контурами в нижней доле легкого С8
в. округлое интенсивное образование неоднородного характера с эксцентрическим распадом, наличие очаговых изменений в окружающей легочной ткани во втором сегменте легкого С2
г. круглая однородного характера тень в прикорневой зоне С5
33. Общее состояние больного с казеозной пневмонией, как правило, бывает:
б. средней тяжести
в. тяжелое, с выраженной интоксикацией
г. относительно удовлетворительное, небольшая слабость, потливость
34. Вторичный туберкулез развивается
а. у детей, родители которых больны туберкулезом
б. после перенесенного когда-то туберкулеза в любой форме
в. у взрослых до 30 лет с отрицательной реакцией Манту
г. у подростков из очагов туберкулеза
35. При казеозной пневмонии наблюдаются следующие клинические симптомы:
а. острое начало
б. высокая лихорадка
в. влажный кашель
г. много влажных хрипов
д. все перечисленные клинические симптомы
36. Казеозная пневмония характеризуется следующими рентгенологическими симптомами:
а. участком затемнения
б. неоднородной тенью
в. наличием распада легочной ткани
г. обширной бронхогенной диссеминацией
д. частым полисегментарным поражением
е. все перечисленное верно
37. Казеозная пневмония характеризуется
а. скудным выделением МБТ
б. обильным выделением МБТ
в. редким выделением МБТ
г. однократным выделением МБТ
38. Казеозную пневмонию необходимо дифференцировать со всем перечисленным, кроме
а. со стафилококковой пневмонией
б. с пневмококковой пневмонией
в. с заполненной кистой легкого легкого
39. При неэффективном лечении казеозной пневмонии чаще формируется
а. участок пневмоцирроза
б. пневмосклероз с очагами
в. множественные туберкулемы
г. фиброзно-кавернозный туберкулез
д. группа очагов
40. Туберкулема в структуре заболеваемости туберкулезом органов дыхания составляет
41. Туберкулема легкого представляет собой
а. очаг казеозного некроза размером более 1 см,
окруженный зоной специфической грануляционной ткани
б. очаг казеозного некроза размером более 1 см,
окруженный зоной специфического и неспецифического воспаления
в. очаг казеозного некроза размером более 1 см,
окруженный соединительнотканной капсулой
с включением клеточных элементов туберкулезной гранулемы
42. Обострение туберкулезного процесса при туберкулеме связано, кроме
а. с появлением симптомов интоксикации
б. с перифокальной реакцией вокруг туберкулемы и появлением в ней распада
в. с размножением микобактерий туберкулеза
г. появлением кальцинатов
43. Туберкулемы могут иметь следующий вариант клинического течения
г. все ответы правильные
44. У больного с длительно существующей стационарной туберкулемой появились симптомы интоксикации: кашель со скудной мокротой (МБТ+), на рентгенограмме - перифокальная реакция вокруг туберкулемы и полость распада в ней, что следует расценивать течение заболевания
а. как прогрессирующий вариант течения заболевания
б. как благоприятное течение заболевания
в. как стабильное течение
45. У больного с туберкулемой легкого, выявленной в фазе инфильтрации, распада и обсеменения (МБТ+) после эффективной химиотерапии, наиболее вероятным будет
а. стационарное течение процесса
б. прогрессирование заболевания
в. регрессирующий вариант течения процесса 46. У больного с туберкулемой легкого, выявленной в фазе инфильтрации, распада и обсеменения (МБТ+), отказавшегося от лечения, наиболее вероятным будет
а. стационарный вариант течения заболевания
б. прогрессирующий вариант течения заболевания
в. регрессирующий вариант течения заболевания
47. Появление клинической симптоматики и изменения со стороны гемограммы и СОЭ у больных туберкулемой легкого обычно связано
а. с размножением микобактерий туберкулеза в очаге поражения
б. с размножением микобактерий туберкулеза и выходом их из очага поражения. с появлением перифокальной воспалительной реакции
в. с размножением микобактерий туберкулеза и расплавлением казеозных масс
г. со всем перечисленным
48. С появлением полости распада у больных туберкулемой легкого бактериовыделение будет
а. массивным и постоянным
б. не обильным и не постоянным
49. У туберкулемы в фазе инфильтрации контур обычно бывает
50 У туберкулемы во время ремиссии процесса контур чаще бывает
51. Туберкулему легкого обычно приходится дифференцировать
а. с периферическим раком
б. с аспергиллемой
в. с ретенционной кистой
г. с гамартохондромой
д. все ответы правильные
52. В дифференциальной диагностике туберкулемы и периферического рака наиболее результативными методами являются, кроме
а. пробная терапия и динамическое наблюдение
б.трансторакальная игловая биопсия легкого,
в. диагностическая торакотомия
г. бронхоскопия с биопсией слизистой со срочным цитоморфологическим исследованием
53. Проникновению противотуберкулезных химиопрепаратов в очаг инфекции при туберкулеме препятствует
а. перифокальное воспаление
б. специфическая грануляционная ткань
в. фиброзная капсула
54. Проникновение противотуберкулезных химиопрепаратов в инфекционный очаг практически не происходит при туберкулеме легкого
Читайте также:

