Казеозная пневмония туберкулез история болезни
Обновлено: 24.04.2024
История болезни. Неэффективное лечение привело к мысли о туберкулезе.
Российский национальный исследовательский медицинский университет имени Н. И. Пирогова
Кафедра фтизиопульмонологии
Зав. Кафедрой профессор Стаханов В.А.
История болезни
Казеозная пневмония
Куратор
Москва 2011
Общая часть
2. Дата поступления: 26.09.11
3. Возраст: 41 год
4. Место жительства: Тамбовская область
5. Дата курации: 27.09.11
На момент курации: на резкую слабость, озноб, кашель с гнойной мокротой и кровью, одышку при незначительной физической нагрузке; с начала заболевания похудел на 15 кг.
Клинический диагноз
К азеозная пневмония
Анамнез заболевания
Первые симптомы заболевания появились 1,5 месяца назад: повысилась температура тела до 38°С, появился кашель с густой гнойной мокротой. Обратился к участковому терапевту. При рентгенологическом исследовании органов грудной клетки были выявлены изменения в легких, расцененные как пневмония. В течение 1 месяца лечился в терапевтическом стационаре. Получал: эритромицин, доксициклин, абактал, цефабол. Отмечалось незначительное клиническое улучшение: снижение температуры тела, уменьшение кашля. Однако, при рентгенологическом контроле положительной динамики не наблюдалось. Консультирован фтизиатром. С подозрением на туберкулез легких переведен в специализированный стационар. Во время транспортировки у больного появилось кровохаркание в виде плевков полностью окрашенных алой кровью.
Анамнез жизни
Родился в деревне в Тамбовской области. В детстве болел редко, с 16 лет приступил к трудовой деятельности. Прошел службу в армии, в войсках ПВО, в последствии работал водителем грузовика. Последние 1,5 года - безработный из-за отсутствия работы на селе. Проживает с женой и детьми 15 и 10 лет в деревянном доме с печным отоплением. Материальный достаток низкий. Курит с 18 лет по 1 / 2 пачки сигарет в день. Алкоголь употребляет редко. Хронические заболевания, травмы, операции отрицает.
Объективное состояние
Состояние средней тяжести, бледен, акроцианоз. Температура тела - 38,5°С. Рост 175 см, вес - 65 кг. Частота дыхания 22 в минуту. Правая половина грудной клетки отстает при дыхании. Перкуторно - отмечается притупление звука справа над верхушкой легкого и паравертебрально. Аускультативно - дыхание над верхними отделами правого легкого ослаблено, выслушиваются влажные мелко- и среднепузырчатые хрипы. Тоны сердца приглушены, ритмичные, ЧСС = 105 в мин., акцент II тона над легочной артерией. АД - 110/70 мм. рт. ст. Живот безболезненный. Печень не увеличена. Диспепсических, дизурических явлений нет.
Данные лабораторного исследования
Общий анализ крови от 27.09.11:
Палочкоядерных форм - 13%
Анализ мокроты от 26.09.11:
В мокроте методом прямой бактериоскопии выявлены МБТ в значительном количестве.
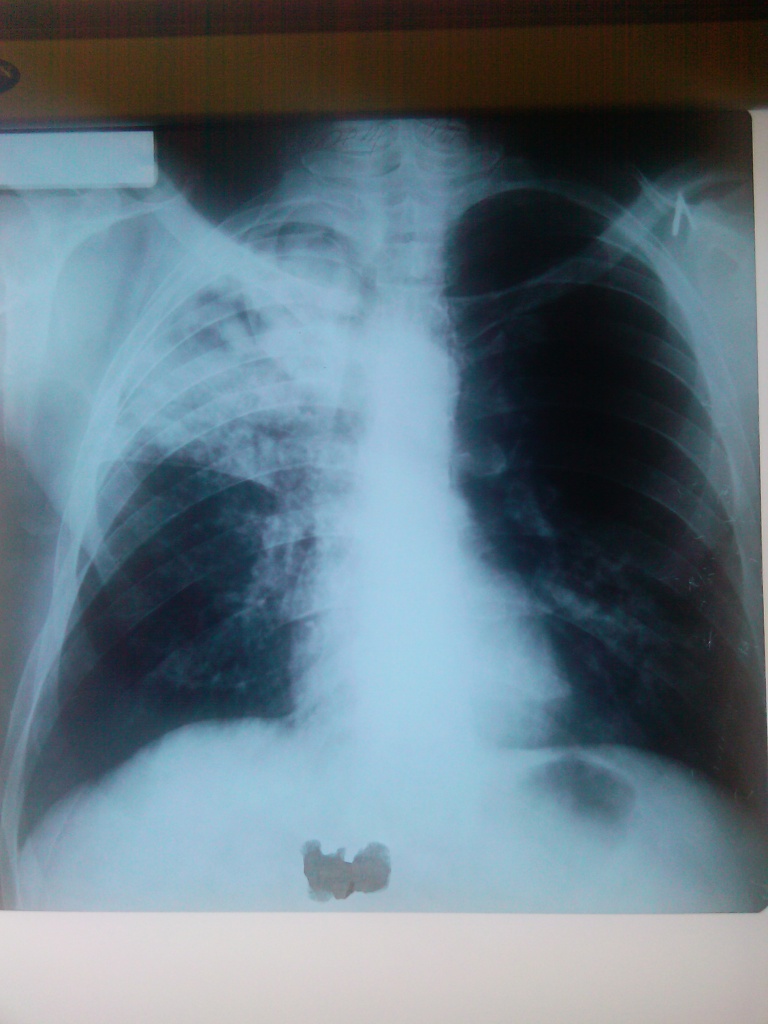
Рентгенограмма органов грудной клетки от 27.09.11:
Технические характеристики рентгенограммы - удовлетворительные, полнота охвата - достаточная, глубина вдоха - глубокий, установка больного - правильная, жесткость стандартная, контрастность и четкость - удовлетворительные, артефакты - отсутствуют. С о стороны мягких тканей и костных структур грудной клетки патологических изменений не выявлено. Легочные поля не симметричные, различной прозрачности,
интенсивность тени высокая, средняя. Симметричность легочных полей: не симметричные. Правое легкое уменьшено в объеме, смещение трахеи в сторону патологии. В верхней доле правого легкого определяется затемнение высокой, средней интенсивности, не гомогенное, на фоне которого определяются формирующиеся полости распада, междолевая плевра подтянута до уровня переднего отрезка 3-го ребра. Диссиминация нижних отделов обоих легких. Корни: левый не визуализируется, правый корень не структурен за счет наличия очагов обсеменения. Срединная тень в области верхнего средостенья смещена вправо.
Заключение: синдром долевого затемнения, синдром диссеминации.
Обоснование диагноза
На основании:
Жалоб : на резкую слабость, озноб, кашель с гнойной мокротой и кровью, одышку при незначительной физической нагрузке; с начала заболевания похудел на 15 кг.
Температура тела - 38,5°С. Правая половина грудной клетки отстает при дыхании. Перкуторно - отмечается притупление звука справа над верхушкой легкого и паравертебрально. Аускультативно - дыхание над верхними отделами правого легкого ослаблено, выслушиваются влажные мелко- и среднепузырчатые хрипы.
- ОАК: увеличение СОЭ, лимфопения, ↓ гемоглобина.
- Анализ мокроты: МБТ(+) обнаружено.
Рентгенография органов грудной клетки: Легочные поля не симметричные, различной прозрачности, интенсивность тени высокая, средняя. Симметричность легочных полей: не симметричные. Правое легкое уменьшено в объеме, смещение трахеи в сторону патологии. В верхней доле правого легкого определяется затемнение высокой, средней интенсивности, не гомогенное, на фоне которого определяются формирующиеся полости распада, междолевая плевра подтянута до уровня переднего отрезка 3-го ребра. Диссиминация нижних отделов обоих легких. Корни: левый не визуализируется, правый корень не структурен за счет наличия очагов обсеменения. Срединная тень в области верхнего средостенья смещена вправо.
Заключение: синдром долевого затемнения, синдром диссеминации.
Выставлен следующий клинический диагноз : Казеозная пневмония
Теги:
234567 Начало активности (дата): 08.01.2013
234567 Кем создан (ID): 6
234567 Ключевые слова: туберкулез, рентген грудной клетки, пневмония
12354567899
Диагноз при поступлении: диссеминированный туберкулез легких в фазе инфильтрации и распада. Дифференциация казеозной пневмонии с кровохарканьем с периферическим раком. Диета, химиотерапия гидразидом изоникотиновой кислоты. Патогенетическая терапия.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 23.03.2009 |
| Размер файла | 28,6 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
АЛТАЙСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
д. м. н. Сметанин Александр Георгиевич
асс. Кухарева Елена Сергеевна
студент гр.522 Рожков Иван Александрович
КЛИНИЧЕСКАЯ ИСТОРИЯ БОЛЕЗНИ
Клинический диагноз: казеозная пневмония, МБТ+, кровохарканье, устойчивость к S, R, E, ДН - I
Сопутствующий диагноз: хронический колит болевая форма с метеоризмом, дизбактериозом, ремиссия
Дата рождения: 24-07-1980.
Дата поступления: 01.06. 2006г.
Диагноз при поступлении:
Диссеминированный туберкулез легких в фазе инфильтрации и распада.
Дата курации: 15.03. 2007г.
Клинический диагноз: казеозная пневмония, МБТ+, кровохарканье, устойчивость к S, R, E, ДН - I
Жалобы
На момент поступления: бронхолегочной синдром: на кашель с отделением небольшого количества слизисто-гнойной мокроты; интоксикационный синдром: небольшая слабость.
На момент курации: интоксикационный синдром: жалобы на небольшую слабость; бронхолегочной синдром: одышку, возникающую при подъеме на 2 лестничных проёма, кашель с небольшим отделением слизистой мокроты. Со слов больной, отмечается положительная динамика в течении заболевания.
Анамнез заболевания
Анамнез жизни
Бурмина Надежда Семеновна, 24.07, 1980г. р. В школу пошла в 7 лет, в физическом и умственном развитии от сверстников не отставала, окончила 11 классов, имеет высшее образование. В детстве перенесла ветряную оспу, часто болела ангиной до подросткового возраста, часто болеет простудными заболеваниями. Операций, травм, переливания крови не было. Перенесенные болезнь Боткина, вензаболевания отрицает. Месячные с 13 лет, установились сразу. Беременность одна - закончилась преждевременными родами в 33 недели через естественные родовые пути 31.05. 2006г. Имеется аллергические реакции: на цветочную пыльцу в виде риноконъюнктивита, на стрептомицин и витамин С в виде крапивницы. Проживает в частном благоустроенном доме с мужем, ребенком 8 месяцев и родителями. Жилищно-бытовые условия оценивает как удовлетворительные. Была в контакте с больным туберкулезом братом, который проживал вместе с ними до октября 2005г. У матери на рентгенограмме выявлен очаг затемнения, диагноз на момент курации не выставлен. Остальные родственники здоровы. Работает в ООО "Алтайтелеком" оператором справочной службы, на работе очень много стрессовых ситуаций. Курение, прием алкоголя, наркотиков отрицает.
Status praesens
Общее состояние больной удовлетворительное. Сознание ясное, положение активное. Телосложение правильное, ближе к астенической конституции. Рост 161 см, масса 50 кг.
Казеозная пневмония – это тяжело протекающая самостоятельная клиническая форма туберкулеза легких, для которой характерно быстрое прогрессирование специфического воспаления, сопровождающееся разрушением лёгочной паренхимы и образованием каверн. Ведущими клиническими признаками болезни являются выраженная интоксикация, кашель с мокротой, дыхательная недостаточность. В диагностических целях используются лучевые методы исследования органов грудной клетки, выполняются лабораторные анализы. Назначается этиотропная химиотерапия, применяются дезинтоксикационные средства, иммуностимуляторы. По показаниям осуществляется хирургическое лечение.
МКБ-10
Общие сведения
Казеозная пневмония развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса. Распространена в странах с высоким уровнем заболеваемости туберкулёзом. Возникает на фоне иммунодефицитного состояния. Удельный вес казеозного воспаления у пациентов с впервые диагностированным лёгочным туберкулёзом составляет 3-15%. Бактериовыделение наблюдается в 90-95% случаев. Приблизительно у 60% пациентов обнаруживается первичная или вторичная множественная лекарственная устойчивость к противотуберкулёзным препаратам. 30-50% случаев заканчиваются летальным исходом в течение первых 2-6 недель болезни.

Причины
Возбудителем инфекционного заболевания является микобактерия туберкулёза (бацилла Коха). Казеозная пневмония формируется при массивном инфицировании человека высоковирулентным, нередко резистентным к туберкулостатикам агентом либо при активации персистирующей в организме туберкулёзной инфекции. Чаще всего казеозный некроз лёгочной ткани осложняет течение диссеминированного или фиброзно-кавернозного туберкулёзного процесса. Обязательным условием возникновения болезни является выраженная иммуносупрессия. В группу риска по развитию тяжёлых форм туберкулёзной инфекции относятся:
- Социально дезадаптированные лица. Включает лиц без определённого места жительства, занимающихся бродяжничеством, беженцев. Выраженный вторичный иммунодефицит часто наблюдается у больных с алкогольной зависимостью, наркоманией. Высока вероятность заражения лекарственно-устойчивым туберкулёзом и возникновения его тяжёлых форм у людей, отбывающих наказание в тюрьмах.
- Группа медицинского риска. Наиболее часто казеозная пневмония выявляется и становится причиной смерти у больных СПИДом, не принимающих антивирусные препараты и средства специфической химиопрофилактики. Высок риск данной патологии у пациентов, длительно получающих кортикостероиды и цитостатики, больных сахарным диабетом.
Патогенез
Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Первоначально патологический процесс локализуется в пределах одного сегмента. В зоне поражения нарушается микроциркуляция. В питающих лёгочную ткань сосудах формируются тромбы. Отсутствие должного кровоснабжения вызывает массовую гибель клеток – казеозный некроз. Бронхогенным и лимфогематогенным путём микобактерии попадают в соседние сегменты, противоположное лёгкое, могут заноситься в другие органы и ткани. В течение 2-3 недель развивается распространённая туберкулёзная пневмония. При патоморфологическом исследовании обнаруживается обширное, чаще двустороннее поражение лёгких с характерными полостями распада неправильной формы, частично заполненными казеозными массами. В процесс вовлекается париетальная и висцеральная плевра. Образуются казеозные плевральные наложения.
Классификация
Классификация тяжёлого казеозного поражения лёгочной паренхимы построена на основании патоморфологических изменений в повреждённой ткани. Некоторые авторы научных статей из области фтизиатрии считают, что она также отражает стадийность патологического процесса. В зависимости от повреждения тех или иных анатомических структур различают следующие формы пневмонии с казеозным расплавлением лёгкого:
- Ацинозную. В патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
- Лобулярную. Поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
- Лобарную. Воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
Симптомы казеозной пневмонии
Заболевание начинается остро, реже подостро. Определяется повышение температуры до высоких фебрильных и гипертермических значений. Лихорадка гектического или неправильного типа со значительными колебаниями суточной температуры сопровождается ознобом, головной болью. Ярко выражены симптомы интоксикации. Резко снижается аппетит вплоть до полной анорексии. Пациенты ощущают значительную общую слабость, утомляемость. Нарушается сон. Беспокоят проливные ночные поты. Иногда клиническая картина в дебюте болезни напоминает начало острой респираторной инфекции. Больные жалуются на насморк, боли и першение в горле, ломоту в суставах, умеренную лихорадку.
Важными признаками казеозного поражения лёгких являются кашель и одышка. В начале болезни кашель сухой, небольшое количество слизистой мокроты отделяется с трудом. Нередко бронхиальный секрет приобретает ржавую окраску. Через 1-2 недели кашель становится продуктивным. К казеозному воспалению присоединяется неспецифическая микрофлора, что обуславливает выделение жёлто-зелёной гнойной мокроты. Изменяются проявления лихорадочного синдрома, отмечаются эпизоды ремиссии с нормальной или субфебрильной температурой тела. При этом общее состояние больного ухудшается. Нередко в этот период времени обнаруживается примесь крови в мокроте.
Выраженная одышка беспокоит пациента уже в первые дни заболевания. Она появляется при незначительной физической нагрузке и ещё больше усиливается по мере прогрессирования патологии. Затруднения дыхания сопровождаются болевым синдромом. Незначительные боли в грудной клетке становятся интенсивными при вовлечении плевры в процесс воспаления. Больной заметно худеет. Постепенно нарастает лёгочно-сердечная недостаточность.
Осложнения
Казеозная пневмония в остром периоде часто осложняется кровохарканьем или лёгочным кровотечением. Массивное инфицирование на фоне иммунодефицита нередко приводит к инфекционно-токсическому шоку на первом этапе заболевания. Иногда возникает спонтанный пневмоторакс. В период регрессии на фоне консервативной терапии казеозная лобарная пневмония трансформируется в фиброзно-кавернозный туберкулёз лёгких. Из разнокалиберных полостей деструкции формируются каверны. Летальный исход наступает при несвоевременном обращении пациента за медицинской помощью, отсутствии лечения, тяжёлой иммуносупрессии. Основными причинами смерти являются острая недостаточность дыхания и кровообращения, массивное лёгочное кровотечение, инфекционно-токсический шок.
Диагностика
Диагностировать казеозное поражение лёгкого в течение первой недели сложно, поскольку заболевание протекает под маской крупозной пневмонии, гриппа или септического состояния. Наличие туберкулёза любой локализации или контакта с бациллярным больным в анамнезе позволяют заподозрить специфический процесс. При осмотре пациента обращает на себя внимание бледность кожных покровов с лихорадочным румянцем на щеках, цианоз губ. Окончательный диагноз выставляется на основании:
- Физикальных данных. При перкуссии определяется притупление лёгочного звука в проекции инфильтрации. Аускультативно выслушивается бронхиальное дыхание, которое может быть амфорическим над крупной полостью распада. Отмечаются многочисленные влажные разнокалиберные хрипы.
- Методов лучевой диагностики. Лобарная казеозная пневмония на рентгенограмме лёгких представляет собой массивное затенение доли лёгкого с формирующимися полостями распада и смещением средостения в поражённую сторону. Характерно наличие бронхогенных очагов отсева в поражённом и противоположном лёгких. При лобулярном и ацинозном казеозе выявляются множественные очаги инфильтрации с тенденцией к слиянию и распаду.
- Общеклинических анализов. При исследовании периферической крови наблюдается лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, лимфопения. Увеличиваются острофазовые показатели, выявляется гипоальбуминемия. Определяется повышенное содержание белка в моче.
- Исследования мокроты.Обнаружение микобактерий в мокроте больного возможно только на второй неделе заболевания. Выполняется простая бактериоскопия по Цилю-Нильсену, посевы на жидкие и твёрдые среды, применяются методы экспресс-диагностики. Уточняется чувствительность к туберкулостатикам. Наличие туберкулёзной палочки в мокроте подтверждает диагноз.
Кожные иммунодиагностические тесты (Проба Манту, Диаскинтест) малоинформативны для диагностики казеозного процесса из-за нарушения иммунного ответа. Результат исследования обычно является отрицательным или слабоположительным. При наличии тяжёлого имуннодепресивного состояния квантифероновый и тубинфероновый тесты могут не реагировать на туберкулёзную инфекцию.
Лечение казеозной пневмонии
После установления диагноза лечение болезни осуществляет врач-фтизиатр. Этиотропная терапия туберкулостатическими препаратами назначается с учётом резистентности микобактерий к лекарственным средствам. Лечение двухэтапное. Интенсивная фаза химиотерапии проводится в условиях специализированного стационара. Используются дезинтоксикационные средства, антигипоксанты, иммуностимуляторы, кортикостероидные гормоны. Питание больного должно быть сбалансированным, высококалорийным. При наличии множественных или гигантских одиночных полостей деструкции рассматривается вопрос о хирургическом вмешательстве. При отсутствии противопоказаний выполняется резекция лёгкого. Лечение противотуберкулёзными препаратами в фазе продолжения производится длительно (до 24 месяцев) амбулаторно под контролем медицинских работников.
Прогноз и профилактика
Прогноз при пневмонии специфического характера всегда серьёзный. Заболевание регрессирует с образованием плотных очагов приблизительно в 25% случаев. Такой процесс заживления является исходом ацинозного или лобулярного воспаления. Казеозные лобиты трансформируются в хронический фиброзно-кавернозный или цирротический туберкулёз лёгких. Длительное течение туберкулёзной инфекции постепенно приводит к формированию лёгочного сердца, возникновению амилоидоза и инвалидизации больного. Специфическая профилактика тяжёлых форм туберкулёза осуществляется путем вакцинации детей вакциной БЦЖ в декретивные сроки. К неспецифическим мероприятиям относятся соблюдение здорового образа жизни, полноценное питание, своевременные профилактические рентгено-флюорографические обследования. ВИЧ-инфицированным пациентам назначается превентивное лечение туберкулостатиками.
3. Риск развития казеозной пневмонии у больных туберкулезом легких с разным генетическим фоном/ Ташпулатова Ф.К., Абилов А.У., Тарасова Н.В., Рахимбергенова Г.Х.// Клиническая медицина Казахстана. – 2013.
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
МКБ-10

Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто - в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще - лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная - у 52-60%, бессимптомная – в 25% случаев.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.

КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии - полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход - рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
2. Клинические проявления и эффективность лечения инфильтративного туберкулеза легких: Автореферат диссертации/ Назарова Н.В. – 2005.
3. Диагностика и дифференциальная диагностика инфильтративного туберкулёза лёгких в условиях высокоспециализированных противотуберкулёзных учреждений: Диссертация/ Посаженникова С. Ю. – 2015.
4. Особенности клинических проявлений заболевания и эффективность лечения больных инфильтративным туберкулезом легких, вызванным лекарственно-устойчивыми микобактериями: Автореферат диссертации/ Барламов О.П. – 2007.
Читайте также:

