Кишечная палочка и клетчатка
Обновлено: 12.05.2024
Цистит — это воспалительное заболевание стенки мочевого пузыря, которое проявляется нарушениями мочеиспускания, болями и жжением, реже температурой и явлениями общей интоксикации. Болезнь чаще всего имеет бактериальную природу, реже причиной становятся грибки, простейшие или вирусы.
Из микроорганизмов, которые вызывают цистит, на первом месте находится кишечная палочка Escherichia coli (E.coli). Именно ее высевают из мочи страдающих циститом в 75% случаев. Остальные 25% приходятся на клебсиеллы, протеи, стафилококки, псевдомонады и другие условно-патогенные бактерии[1].
Что такое E.coli
Эшерихии входят в большую семью энтеробактерий и являются едва ли не самыми изученными микроорганизмами внутри человеческого тела. Среди них встречаются как однозначно патогенные варианты, так и полезные сожители нашего кишечника[2].
Кишечная палочка в норме обитает в толстом кишечнике человека и участвует:
- в синтезе витаминов и масляной кислоты;
- обмене печеночно-желчных кислот;
- стимуляции моторики кишечника и образовании каловых масс;
- формировании нормальной микрофлоры, конкурируя за воду и питательные вещества с патогенными бактериями;
- стимуляции естественного иммунитета
Так как здоровье человека зависит от состояния и работы его кишечника, то существуют даже операции по пересадке нормальной микрофлоры (и в том числе E.coli) людям от доноров после операций на кишечнике, тяжелых инфекций или длительных курсов антибиотиков [2,3].
Влияние E coli на цистит
Как такой полезный микроорганизм может стать причиной заболевания? Как и любые микробы, эшерихия умеет быстро подстраиваться под меняющиеся обстоятельства. Благодаря этому качеству, среди E.coli появились уропатогенные (то есть токсичные для слизистой мочевыводящих путей) варианты.
В отличие от других штаммов, этот вид кишечных палочек научился выживать и размножаться на слизистых уретры, мочевого пузыря, мочеточников и почечных лоханок.
Неприспособленным бактериям сложно выжить в таких условиях:
- ток мочи смывает колонии микробов;
- секреторные иммуноглобулины, расположенные на поверхности слизистых, препятствую прикреплению патогенов;
- моча имеет слабокислую реакцию, которая может быть губительна для микроорганизмов кишечника;
- слизистые защищены мукополисахаридным слоев и специальными антибактериальными пептидами [1].
Под микроскопом и во время генетического анализа ученые обнаружили у них:
- белковые жгутики и нити, которые помогают им удерживаться на клетках слизистой и подниматься выше против тока мочи;
- ферменты, которые разрушают защитный слой на поверхности мочевыводящих путей;
- выросты, образующие биопленки, ограждающие колонии бактерий от атаки иммунной системой;
- токсины, повреждающие клетки уретры и мочевого пузыря [3].
При первом попадании в восприимчивый организм уропатогенные штаммы кишечной палочки могут внедриться внутрь клеток хозяина. Находясь в клетках, они оказываются защищены от действия сил иммунитета, что позволяет им размножаться и образовывать колонии (внутриклеточные бактериальные сообщества).
По мере того как уропатогенные E.coli размножаются, в этих популяциях формируются сверхподвижные бактерии-лазутчики, которые выходят за пределы клетки хозяина и способствуют распространению инфекции выше — в мочеточники и почечную лоханку [3]. Это одна из причин, почему заболевание нужно лечить под присмотром специалиста и не пускать его на самотек.
Лечение
При появлении симптомов цистита необходимо обратиться к врачу. Это может быть терапевт, уролог, нефролог, врач общей практики. Острый цистит легко переходит в хронические формы и может осложняться пиелонефритом и другими более серьезными состояниями.
Непосредственно на причину заболевания действуют антибиотики и антибактериальные препараты. Доктора подбирают те из них, которые имеют свойство избирательно накапливаться в моче и действуют непосредственно на бактерии, вызывающие цистит. В качестве вспомогательных средств в схему лечения могут быть добавлены спазмолитики. Для формирования иммунной устойчивости в терапию хронических форм цистита, вызванного уропатогенными штаммами E.coli, добавляют лизаты бактерий в виде длительных курсов [1].
Специалисты могут назначать комплексное лечение, которое включает в себя прием безрецептурных растительных препаратов, уменьшающих спазм и боли при цистите*. Одним из таких средств является паста Фитолизин®. В состав средства входят сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. Пасту для приготовления суспензии нужно просто растворить в теплой подслащенной воде — и средство готово к применению. Легкость приготовления позволяет проводить лечение в любых условиях: дома, на работе, в командировке, в отпуске.
Не рекомендуется заниматься самолечением. Лечение должен назначить специалист после обследования и осмотра пациента.

Кишечная палочка представляет собой тип бактерий, который в больших количествах является опасным для человеческого организма. Данная бактерия имеет палочковидную форму. При этом данная бактерия считается нормальной для человеческого тела. Она располагается в желудочно-кишечном тракте.
Существует очень большое количество таких бактерий, которое превышает 100. Они объединены в 4 отдельных типа, которые отличаются между собой по особенностям жизнедеятельности и своему уровню патогенности. Морфологическая разница между теми, которые являются патогенными, и теми, которые таковыми не являются, на отсутствует.
Общая информация
Данные бактерии являются очень устойчивыми к воздействию окружающей среды, а также могут долгое время быть в почве, фекалиях и воде, что также может быть фактором риска при определенных обстоятельствах. Они могут быть также в пищевых продуктах и молоке. Они при этом также не имеют высокого уровня устойчивости, если на них воздействуют при помощи антисептических средств и не имеют устойчивости к кипячению, так что при термической обработке кишечная палочка погибает. Более того, даже прямое воздействие солнечных лучей способно убить такие палочки менее чем за минуту, что очень важно.
Часть кишечных палочек имеет возможность для передвижения при помощи специальных жгутиков. В некоторых ситуациях это не представляется возможным, ведь не все виды палочек имеют возможность к такого рода передвижению, что имеет принципиальное значение для обеспечения достаточно высокой скорости передвижения, достаточной для комфортного существования в среде.
В кишечнике человека
В нормальной ситуации кишечника есть возможность отследить наличие таких бактерий в количестве 1% от общего количества. Именно такая концентрация считается нормальной, что имеет принципиальное значение для поддержания хорошего состояния человеческого организма. Кишечник имеет определенное количество кислорода, который является для него вредным. Такие бактерии помогут его забирать, что очень важно для нормального функционирования человеческого тела.
Именно кишечные палочки ответственны за то, чтобы вырабатывать полезные для человека витамины группы В. Они также вырабатывают муравьиную кислоту, уксусную и даже молочную. Они оказывают влияние на всасывание кальция, билирубина, а также железа и прочих полезных веществ. Благодаря кишечным палочкам есть возможность также перерабатывать определенные составы, что очень важно.
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С.,
врач – клинический фармаколог
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Микробиологические аспекты
E.coli относится к типичным представителям семейства Enterobacteriaceae, являясь грамотрицательной бактерией, факультативным анаэробом в составе нормальной кишечной микрофлоры человека. Но тут же становится патогеном, выбравшись из среды нормального обитания, хотя отдельные штаммы являются патогенными и для желудочно-кишечного тракта. То есть кишечная палочка относится к кишечным комменсалам, кишечным патогенам и внекишечным патогенам, каждый из которых мы кратко разберем.
К штаммам E.coli, действующим как кишечные патогены и встречающимся чаще других, относятся:
- Штамм серотипа O157:H7 (STEC O157) или так называемый энтерогеморрагический штамм E.coli, который является причиной 90% случаев геморрагических колитов и 10% случаев гемолитико-уремического синдрома. Встречается достаточно часто, а если вы работаете в стационарах плановой помощи, то это один из обязательных анализов для принятия решения о госпитализации, так что так или иначе он на слуху. Проблема инфицирования этим возбудителем связана с употреблением плохо термически обработанной пищи и передачи штамма контактным путем от человека к человеку, проще говоря, через руки.
- Второй крайне опасный высоко-патогенный штамм кишечной палочки – O104:H4, вызвавший в Германии 2011 году эпидемию с высоким уровнем смертности среди пациентов с пищевыми токсико-инфекциями вследствие развития гемолитико-уремического синдрома. Если помните, это была очень громкая история с перекрытиями границ для испанских огурцов, потом вообще для всей плодоовощной продукции из Европы в Россию, пока искали хотя бы источник, не говоря уж о виновнике тех событий. Окончательно виновными тогда были обозначены листья салата, в поливе которых использовалась вода с признаками фекального заражения, а затем речь пошла уже о пророщенных семенах, которые так же полили фекально-зараженной водичкой. Так вышли на конкретный штамм E.coli – O104:H4, который, подвергшись санации антибиотиком, выплескивает эндотоксин, вызывающий гемолиз и острую почечную недостаточность. В итоге – массовая летальность пациентов, получавших антибиотики.
Затем тот же штамм обнаружился при вспышке ПТИ в Финляндии, но к тому времени пациентов с диареями до появления микробиологических результатов перестали лечить бактерицидными антибиотиками и ситуация была купирована в зародыше.
И третий громкий (для нашей страны) случай – это массовое заболевание питерских школьников в Грузии, где так же был выявлен этот штамм (пресс-релиз Роспотребнадзора по данному случаю лежит здесь).
Когда кишечная палочка выступает внекишечным патогенном? Почти всегда, когда обнаруживается вне места своего нормального обитания.
- Заболевания мочевыводящий путей. Здесь E.coli является абсолютным лидером и играет ведущую роль в развитии:
- Острых циститов
- Пиелонефритов
- Абсцессов почек и
- Простатитов
Этот факт объясняется близким анатомическим расположением двух систем и огрехами в личной гигиене, что позволяет на этапе эмпирической терапии вышеперечисленных заболеваний сразу же назначать препараты, активные в отношении кишечной палочки.
- Заболевания желудочно-кишечного тракта:
- Диарея путешественников
- Интраабдоминальные абсцессы и перитониты, чаще всего носящие вторичный характер (прободение кишки в результате первичного заболевания, либо при дефектах оперативного вмешательства)
- Инфекции центральной нервной системы у очень ослабленных пациентов, результатом чего будет развитие менингитов. Встречается в основном у лиц старческого возраста и новорожденных. Кроме того, в случае внутрибольничного заражения менингит может развиться в результате плохой обработки рук медицинского персонала перед оперативным вмешательством или перевязками.
- Инфекции кровотока, а именно сепсис, как продолжение развития заболеваний мочевыводящих путей, ЖКТ и билиарного тракта вследствие метастазирования очага инфекции. Лечению поддается крайне тяжело, особенно если задействованы внутрибольничные штаммы, летальность чрезвычайно высокая.
- Инфекции кожи и мягких тканейкак следствие раневых инфекций после вмешательств на органах брюшной полости.
- Внутрибольничные пневмонии, вызванные устойчивыми штаммами кишечной палочки, целиком связаны с дефектами ухода за пациентом и фактором чистоты, точнее ее отсутствия, рук медицинского персонала или ухаживающих родственников. Факт внутрибольничного заражения доказывается элементарно, что будет наглядно продемонстрировано в следующем разделе.
- Послеродовые (и не только) эндометриты. Вынуждены упомянуть и эту патологию, так как инфицирование кишечной палочкой встречается все чаще и чаще, а большой настороженности нет. Как результат, можно очень сильно промахнуться с антибактериальной терапией и, как следствие, прийти к экстирпации органа в виду неэффективности антибиотикотерапии. Натолкнуть на мысль может более позднее, чем обычно, поступление и более агрессивное, чем обычно течение. Дополнительный осмотр прианальной области так же может натолкнуть на вероятность развития именно такого инфицирования.
(часть вторая) Практические вопросы диагностики и лечения.
Когда мы можем заподозрить, что перед нами пациент с инфекцией, вызванной кишечной палочкой?
- Пациенты с диареей, приехавшие из отпуска и все-таки смогшие прийти на прием (диарея путешественников или энтеротоксигенные штаммы E.coli).
- Пациенты со всеми заболеваниями мочевыделительной системы, в том числе беременные, но строго с наличием симптоматики (не надо лечить бессимптомную бактериурию, иначе вырастите резистентные штаммы и создадите проблему и себе, и женщине, и роддому в последующем).
- В стационарах – нозокомиальные пневмонии, послеоперационные менингиты, перитониты, сепсисы и т. д., носящие вторичный характер.
Подтвердить или полностью исключить кишечную палочку из возбудителей может только микробиологическое исследование. Конечно, в современных условиях микробиология уже становится практически эксклюзивом, но мы пришли учиться, а учится надо на правильных примерах, поэтому далее будет рассмотрен ряд антибиотикограмм, выполненных автоматизированными системами тестирования. Вдруг вам повезет, и в вашем лечебном учреждении все уже есть или в ближайшее время будет, а вы уже умеете с этим всем работать?
Если вы читаете данный цикл по порядку, то в базовом разделе по микробиологии был выложен ряд антибиотикограмм некоего микроорганизма в контексте нарастания антибиотикорезистентности, и это была наша сегодняшняя героиня – кишечная палочка.
- Начнем с дикого и крайне симпатичного штамма E.coli, который живет в кишечнике и обеспечивает синтез витамина К. С ним сталкиваются доктора амбулаторной службы у пациентов с инфекциями мочевыводящих путей или в случае госпитализации у пациентов, которые не получали антибиотики около года. И именно такую чувствительность мы имеем в виду, когда назначаем эмпирическую антибиотикотерапию
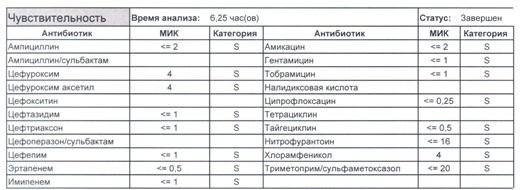
- Как видите, зверь чувствителен абсолютно ко всему, и это как раз тот случай, когда можно свободно пользоваться табличными материалами справочников или клинических рекомендаций, так как механизмы резистентности полностью отсутствуют.
- Если в ваши руки попал пациент, которого в течение последнего полугодия лечили антибиотиками пенициллинового ряда, то антибиотикограмма может выглядеть следующим образом.
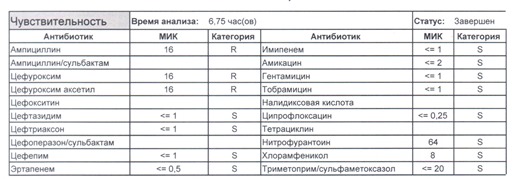
Если такая кишечная палочка окажется внекишечным патогенном, и перед вами будет беременная и ИМП (самый частый случай), то нам необходимо преодолеть резистентность к пенициллинам, то есть подавить деятельность пенициллиназ. Соответственно высокую эффективность продемонстрируют препараты с ингибиторами бета-лактамаз, чаще всего амоксициллина/клавуланат, как наиболее безопасный и эффективный. Единственное, пациентку необходимо предупредить, что в результате стимуляции рецепторов кишечника может развиться антибиотик-ассоциированная диарея.
- Отдельно хотелось бы обратить внимание на следующий штамм E.coli, как типичного обладателя бета-лактамаз расширенного спектра. И эти БЛРС чаще всего вырабатываются в результате неуемного использования цефалоспоринов третьего поколения и совершенно конкретного его представителя – цефтриаксона.
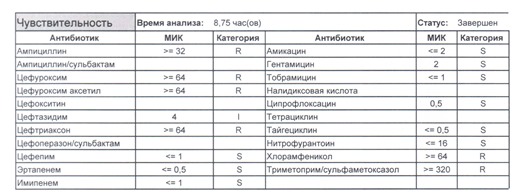
В каких ситуациях мы можем увидеть (или подумать) о таком звере:
- Пациент сам рассказывает, что получал цефтриаксон в промежутке полугодия
- Пациент был переведен из другого стационара (хотя там можно будет и следующую картинку обнаружить)
- Пациент ничего не получал, и вообще в больнице не лежал, но возбудитель попал с рук медицинского персонала, вызвав внутрибольничную инфекцию
- И самый простой случай – посев был взят в момент проведения терапии цефтриаксоном
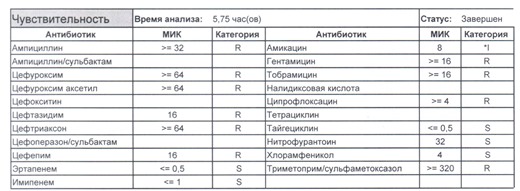
Подобный пациент не придет к вам своими ногами, его не увидит амбулаторная служба, это абсолютно стационарные больные, и если их привезут, то только из другого лечебного учреждения. Чаще всего это пациенты палат интенсивной терапии или реанимации, и такой возбудитель носит на 100% нозокомиальный характер.
Когда можем его обнаружить:
- вторичные перитониты,
- нозокомиальные пневмонии,
- пиелонефриты,
- послеоперационные менингиты,
- сепсис и т. п.
- Для эрадикации такого возбудителя нужен не просто отдельный обученный специалист и имеющая весь набор препаратов резерва аптека, но и напряженная работа эпидемиологической службы, так как подобный пациент должен быть изолирован в отдельную палату, а лучше изолятор (не подумайте, что бред – при правильной организации такие вещи вполне реальны) с проведением карантинных мероприятий, так как основная проблема появления подобного рода возбудителей в том, что они очень быстро разбегаются по всему корпусу (или стационару, если корпуса не изолированы) и обсеменяют все и вся, нанося вред другим ослабленным тяжелой болезнью пациентам и заселяя кишечники всего медицинского персонала.
- И еще одно крайне мерзкое свойство таких возбудителей – они умеют осуществлять горизонтальный перенос механизмов резистентности с другой флорой семейства Enterobacteriaceae, и даже если вы избавились от E.coli, неприятным сюрпризом может стать ее подруга клебсиелла, наносящая еще больший вред и по сути добивающая больного. Избавится полностью от этих возбудителей невозможно, для этого надо избавится от медицинского персонала как основных носителей, но контролировать можно – мероприятия подробно расписаны в действующих СанПиН 2.1.3.2630-10. Так что в случае выявления подобного возбудителя речь пойдет не только о лечении того пациента, у которого он обнаружен, но и проведения мероприятий по недопущению инфицирования всех остальных пациентов (а это, напомню, почти всегда ПИТ или ОРИТ), находящихся рядом.
- И в заключение необходимо упомянуть о панрезистентной E.coli, вооруженной полным спектром механизмов резистентности. В антибиотикограмме будут тотальные R, а МПК возбудителей пробьют все возможные потолки. К счастью для автора, она с таким зверем пока не сталкивалась, что связано с наличием работающей системы эпиднадзора, поэтому картинки не будет, хотя ее несложно представить. Такие пациенты, если кишечная палочка окажется патогеном, а не колонизатором (мало ли с чьих рук, например, в рану упала), к сожалению, почти не выживают, так как изначально являются крайне тяжелыми соматически, а кишечная палочка обычно подводит черту к их существования на бренной земле.
- Не допускать развития такой, не побоюсь этого слова, зверюги в ваших стационарах, а если появилась – гонять эпидемиологическую службу, чтобы избавляла руки и поверхности от такого рода заражения, что возможно только при условии наличия достаточного количества расходных материалов, перчаток и дезинфицирующих средств.
А теперь подведем небольшой итог нашего непростого разговора:
- Кишечная палочка – возбудитель очень серьезный и не следует его недооценивать. В ее типах также необходимо четко ориентироваться.
- В первую очередь о ней мы думаем при лечении инфекций мочевыводящих путей, особенно у беременных.
- Если перед нами пациент с признаками кишечной инфекции, то подход к терапии антибиотиками должен быть сугубо индивидуальным, и если состояние позволяет, то до получения микробиологии – вообще без антибиотиков. Если не позволяет – это должны быть бактериостатики.
- Мы никогда не лечим только анализ, и даже микробиологическое заключение, мы всегда лечим пациента со всем комплексом его симптомов и синдромов. Но микробиология помогает решить как дифференциально-диагностические задачи, что и позволяет отделить безусловный патоген от мирно живущего комменсала.
- Микробиологическая диагностика носит ключевое значение как для подтверждения самого возбудителя, так и для выбора необходимого антибиотика
- В случае выявления резистентных и панрезистентных возбудителей, помимо лечения самого пациента должна в полной мере задействоваться эпидемиологическая служба лечебного учреждения
По разным данным, в кишечнике женщины находится около 1–3 кг условно-патогенной микрофлоры. Бактерии составляют до 35–50% от всего содержимого толстой кишки, также там обитают некоторые вирусы, грибки и простейшие, но их доля незначительна. Состав микробиоты различен и индивидуален, он формируется с детского возраста.
Что такое микрофлора кишечника
Микробиота кишечника представляет собой сложную экосистему, в которой относительно мирно уживаются более 400 видов бактерий. Некоторым из них для жизни нужен кислород, другие в нем не нуждаются. Самое большое разнообразие — в толстой кишке, в то время как в желудке и тонкой кишке живет не так много разнообразных микроорганизмов. Бактерии чаще всего обитают в просвете кишечной трубки, также они прикрепляются к слизистой оболочке, но, как правило, не проникают через стенку.
Как и другие сложные экосистемы, обычно кишечная микрофлора находится в относительно устойчивом состоянии, поддерживая примерно постоянное количество и типы бактерий в каждой области кишечника.
Какие функции выполняют кишечные обитатели?
Участие в обмене веществ
Бактерии являются важнейшим компонентом циркуляции компонентов желчи. Желчь секретируется печенью в просвет двенадцатиперстной кишки и активно участвует в пищеварении: она разлагает животные и растительные жиры, помогает всасыванию жирорастворимых витаминов, некоторых минералов, активизирует пищеварительные ферменты поджелудочной железы.
После активной фазы компоненты желчи попадают в просвет толстого кишечника, где при участии бактерий происходит их обратное всасывание и возвращение обратно в печень. Помимо компонентов желчи (билирубин, желчные кислоты), этот путь проходят также глюкуроновая кислота, сульфаты, таурин, глицин или глутатион, холестерин, эстрогены, метаболиты витамина D и многие лекарства. Антибиотики, подавляющие микрофлору, могут изменять уровень этих соединений в крови.
Переваривание клетчатки
Микробы имеют ферменты, которые способны разлагать химические связи в целлюлозе и клетчатке и извлекать из них сахара и жирные кислоты, которые могут быть важным источником энергии для организма хозяина. У некоторых женщин наблюдается дефицит кишечной лактазы — фермента слизистой оболочки, ответственного за гидролиз дисахарида лактозы в молоке. В таком случае лактоза подвергается интенсивной бактериальной ферментации. Результатом может быть вздутие живота и диарея.
Синтез витаминов
Микрофлора кишечника синтезирует витамин К, который является компонентом свертывающей системы крови. Кишечные бактерии также синтезируют биотин, витамины группы В, фолиевую кислоту и тиамин.
Защита от инфекции
Стабильность нормальной флоры как препятствует заражению вредными микроорганизмами, так и предотвращает чрезмерный рост собственных потенциально опасных обитателей кишечника. Новые микроорганизмы, попадающие в организм с загрязненной пищей или водой, как правило, подавляются существующей флорой. Это связано с выработкой представителями местной микробиоты антимикробных веществ, таких как бактериоцины или короткоцепочечные жирные кислоты, которые подавляют рост чужеродных микроорганизмов. Антибиотики, которые убивают часть кишечной флоры, могут нарушить ее баланс и могут открыть дверь для инфекции или патологического разрастания [2].
Симптомы дисбактериоза
При нарушении соотношения микроорганизмов в кишечнике наблюдаются:
- боль в животе;
- вздутие, повышенное газообразование;
- диарея;
- появление в кале крови, слизи;
- непереносимость некоторых продуктов питания;
- аллергические реакции: зуд, сыпь, отек;
- повышение температуры до 37,5 градусов;
- головные боли;
- боль в суставах;
- отсутствие аппетита;
- потеря веса [3].
Взаимосвязь дисбактериоза кишечника с повышенным содержанием E-coli
В норме большую часть (96–99%) кишечной микробиоты женщины составляют бактерии, не нуждающиеся в кислороде (бифидобактерии, бактероиды), 1–4% — облигатные анаэробы, то есть бактерии, которые выживают независимо от присутствия или отсутствия кислорода в среде обитания (лактобациллы, энтерококки, кишечные палочки).
Несмотря на то, что доля кишечной палочки E.coli составляет не более 1% от всей массы обитателей кишечника здоровой женщины, их присутствие очень важно. Эшерихии появляются у ребенка сразу после рождения и сохраняются в течение всей жизни. Они являются условно-патогенными микроорганизмами, среди них есть как безвредные, так и болезнетворные варианты [4].
Полезные функции E.coli:
- связывание кислорода, который токсичен для полезных бифидо- и лактобактерий;
- синтез витаминов группы В и К;
- участие в обмене компонентов желчи, холестерина, железа и кальция.
При этом, помимо полезных эшерихий, есть штаммы патогенных кишечных палочек, среди которых выделяют лактозонегативные, гемолитические, уропатогенные. Даже безобидные виды E.coli участвуют в постоянном обмене генетическим материалом с другими микроорганизмами и могут приобрести от них гены, кодирующие энтеротоксины, устойчивость к антибиотикам и могут вызвать заболевания [4].
Например, к эшерихиозам относится т.н. диарея путешественников — расстройство стула, которое поражает людей, приехавших в другой регион. Гемолитические подвиды E.coli могут вызывать аллергические реакции, метеоризм, изменение стула [4,5].
Уропатогенные варианты E.coli могут вызвать инфекции нижних мочевыводящих путей, к которым особенно чувствительны женщины. При возникновении симптомов неблагополучия в этой сфере — боли, жжения и резей при мочеиспускании — следует обратиться к врачу. Комплексное лечение, которое может назначить специалист, включает не только антибактериальную терапию, но и препараты на растительной основе, к которым относится паста Фитолизин®. Это известное в урологии и гинекологии средство, в состав которого входят сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. Схема приема состоит из одной чайнойя ложки пасты, растворенной в теплой подслащенной воде 3-4 раза в день. [7]. Фитолизин уменьшает боль и спазм при симптомах цистита*
Восстановление микрофлоры кишечника
Чтобы нормализовать кишечную микрофлору, проводят следующие мероприятия:
- лечение основного заболевания, которое вызвало кишечные проблемы (например, синдрома раздраженного кишечника, язвенного колита или инфекции, потребовавшей употребления антибиотиков);
- избирательное действие на условно-патогенные микроорганизмы за счет энтеросорбентов, бактериостатических препаратов, пробиотиков, которые оказывают антагонистическое действие на облигатных анаэробов кишечника;
- восстановление полезной микрофлоры за счет пробиотиков, пребиотиков, трансплантации биоценозов от доноров [6].
Профилактика дисбактериоза кишечника
В качестве общих мер профилактики рекомендуются:
- ведение здорового образа жизни;
- лечение хронических заболеваний;
- своевременное обращение за медицинской помощью.
Также специалисты советуют:
- добавить в рацион кисломолочные средства, содержащие пробиотики;
- употреблять продукты, содержащие клетчатку;
- в незнакомых местах пить только бутилированную воду;
- следить за личной гигиеной;
- не принимать антибактериальные препараты без назначения врача [6].
Не секрет, что на нашем теле и слизистых обитает множество микроорганизмов, грибков и вирусов. По примерным подсчетам, их общее число даже превышает общее количество всех клеток нашего тела и составляет порядка 1014-15. В кишечнике человека, например, количество бактерий измеряется килограммами и по примерным оценкам составляет около 1–3 кг [1].
Такое взаимовыгодное сожительство биологи называют симбиозом. Пока мы здоровы, а наша иммунная система функционирует без перебоев, эти микроорганизмы не причиняют неудобств, а многие из них выполняют полезные функции. Однако стрессовые факторы, болезни, прием лекарств и многие другие обстоятельства превращают наших добрых соседей во врагов, которые могут стать причиной инфекций: острых и хронических [1,2].
Одним из таких типичных представителей условно-патогенной флоры является кишечная палочка, E. coli, которая может вызвать расстройства кишечника и инфекции мочеполового тракта [3,4]. О ней мы и поговорим сегодня.
Что такое E.coli
Кишечная палочка является обычным представителем нормальной флоры толстого кишечника. Она может жить как в условиях отсутствия кислорода, так при его наличии. Специалисты называют такие бактерии облигатными анаэробами. Благодаря этому качеству кишечная палочка может выживать в окружающей среде и становиться источником заражения.
Наиболее многочисленными представителями кишечной микрофлоры являются строгие анаэробы, для которых кислород смертельно ядовит. Они составляют около 80–90% от всего количества микроорганизмов. К ним относятся представители пропионобактерий, эубактерий, анаэробных лактобактерий, вейлонелл, несколько видов кокков, бактероидов, кампилобактер, псевдомонад и др.
10–20% микробиоты толстого кишечника составляют кишечные палочки, клостридии, стафилококки, цитробактер, коринебактерии, вирусы, бактериофагов, грибки рода Кандида и Аспергиллов, одноклеточные простейшие, а также многие другие виды микроорганизмов [1].
Какие полезные функции выполняют эшерихии?
- пищеварение: разлагает хитин, целлюлозу, клетчатку, низкомолекулярные остатки жирных кислот;
- поддержание местного иммунитета, защита кишечника от патогенных бактерий;
- стимуляция перистальтики, продвижения кишечного содержимого, формирование каловых масс;
- участие в обмене компонентов желчи и других биологически активных веществ (таурина, глицина, эстрогенов, холестерина, глутатиона и др.) и их обратном всасывании;
- активация пристеночного пищеварения;
- стимуляция местного иммунитета;
- активация или торможение всасывания железа, витаминов группы Д;
- синтез витаминов группы В и К;
- детоксикация различных соединений и др. [1,2]
Почему кишечные палочки становятся возбудителями заболеваний?
Поскольку все представители нормальной микрофлоры обитают в просвете кишечника или в пристеночном пространстве, они активно контактируют между собой. В норме они не проникают внутрь клеточной оболочки слизистой кишечника.
При таком тесном контакте нельзя исключить обмен участками ДНК между бактериями. Это обычный способ взаимодействия, благодаря которому микробы могут быстро приспосабливаться к меняющимся условиям окружающей среды. До тех пор, пока кишечные палочки не приобретают генетические элементы, кодирующие факторы заразности и токсичности, они остаются нашими добрыми соседями.
Симптомы
Перечислим признаки наиболее частых заболеваний, которые могут быть вызваны патогенными штаммами Escherichia coli.
Диарея путешественников
Причиной расстройства кишечника являются штаммы E. coli O157:H7. Заражение происходит через немытые овощи, фрукты, полусырое мясо, непастеризованное молоко, из-за глотка воды из подозрительного источника. В отличие от других возбудителей инфекции, кишечная палочка может вызвать заболевание, даже если концентрация микробов была незначительной.
Как проявляется диарея путешественников:
- болезнь начинается через три-четыре дня после контакта с бактериями (или после приезда в другую страну);
- диарея: от легкой и водянистой до тяжелой и кровавой;
- спазмы в животе, боль или болезненность при пальпации;
- тошнота и рвота.
Здоровые взрослые обычно выздоравливают от заражения кишечной палочкой O157:H7 самостоятельно в течение недели. Маленькие дети и пожилые люди, а также люди с хроническими болезнями органов пищеварения переносят болезнь тяжелее и могут подвергнуться риску развития опасной для жизни формы почечной недостаточности. Если состояние ухудшается, обезвоживание достигает высокой степени, повышается температура, выделения приобретают кровавый оттенок — необходимо обратиться к врачу [5].
Инфекции мочевыводящих путей
Несмотря на близость к прямой кишке и потенциальный риск заражения, слизистые мочевыводящих путей защищены от проникновения микробов из кишечника благодаря местным факторам защиты, нисходящему току мочи и слабокислой среде, которая токсична для большинства представителей кишечной микрофлоры.
Но существуют штаммы Escherichia coli, которые приспособились к этим условиям и научились выживать и размножаться в непривычной среде. В этом им помогают шипики и жгутики, набор ферментов и токсинов, которые облегчают прикрепление к слизистым оболочкам, проникновение внутрь клеток и создание вокруг колоний специфического защитного окружения. До 75% всех уретритов и циститов бывают вызваны уропатогенными подвидами кишечных палочек.
- расстройством мочеиспускания: оно становится частым, болезненным, ощущается жжение, резь при выделении мочи;
- моча приобретает мутноватый цвет, меняется ее запах;
- число походов в туалет увеличивается, моча выделяется малыми порциями, возможно ночное мочеиспускание.
Реже встречается повышение температуры, недержание мочи или чувство неполного опорожнения, а также появление крови в моче [3].
Лечение инфекций, вызванных кишечной палочкой
Терапию инфекционных заболеваний должен проводить специалист. С этими симптомами можно обратиться к терапевту, инфекционисту, гастроэнтерологу, урологу. Лечением, которое направлено на причину болезни, является назначение антибиотиков и антибактериальных препаратов. Эти средства нельзя принимать самостоятельно без назначения специалиста.
Для уменьшения симптомов заболеваний могут также назначать:
- растворы для восполнения потери жидкости при сильной диарее и рвоте;
- диету с ограничением сложных для переваривания продуктов;
- спазмолитики при сильных болях в животе;
- безрецептурные препараты для облегчения боли и спазма при циститах и уретритах [3,5].
В каких случаях специалисты могут назначать растительные безрецептурные препараты для уменьшения боли и спазма? Например, в комплексе с антибактериальной терапией. Одним из средств, которые облегчают состояние при цистите*, является паста Фитолизин®, в ее состав входят сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. Пасту для приготовления суспензии нужно просто растворить в теплой подслащенной воде — и средство готово к применению. По инструкции одну чайную ложку пасты разводят в половине стакана теплой сладкой воды, принимают 3-4 раза в день после еды,. Период лечения может составить от 2 недель до 1.5 месяцев. Легкость в приготовлении позволяет проводить лечение в любых условиях: дома, на работе, в командировке, в отпуске [6].
Конечно, если причиной дискомфорта стал цистит или уретрит, то самолечение недопустимо. Полноценное лечение должен назначить специалист после обследования и осмотра пациента.
Профилактика инфекций, вызванных E.coli
К сожалению, никакая вакцина или профилактическое средство не могут защитить вас от болезни, вызванной кишечной палочкой, хотя исследователи изучают потенциальные возможности для их разработки.
Чтобы снизить вероятность заражения кишечной палочкой, соблюдайте следующие меры:
- Не пейте воду из подозрительных источников.
- Не глотайте воду в бассейне.
- Мойте фрукты и овощи перед тем, как их съесть.
- Не употребляйте непрожаренное мясо в пищу.
- Пейте пастеризованные напитки.
- Тщательно мойте посуду, разделочные доски, столешницы, если они соприкасаются с сырым мясом, грязными овощами или зеленью.
- Мойте руки после посещения туалета, контакта с животными или прикосновения к предметам, которые могут быть загрязнены, и следите за тем, чтобы дети обязательно выполняли эти правила [5].
Для профилактики инфекций нижних мочевыводящих путей, вызванных кишечной палочкой, есть свои методы профилактики:
- Пейте больше воды — не менее 1,5л в сутки.
- Подмывайтесь и мочитесь до и после полового контакта.
- Женщинам нужно подмываться спереди назад, чтобы микрофлора из области заднего прохода не попадала в уретру.
- Носите белье из натуральных тканей и меняйте его при малейшем загрязнении.
Специфическим методом профилактики цистита, вызванного эшерихиями, можно считать длительный курсовый прием лизатов уропатогенных штаммов E.coli. Также существуют хирургические методы лечения, которые уменьшают частоту рецидивов хронического цистита [3].
Читайте также:

