Кишечная палочка и вульвит у девочек
Обновлено: 23.04.2024
В структуре гинекологических заболеваний детского возраста воспалительные поражения гениталий занимают ведущее место. Клиническое значение указанной патологии определяется не только ее частотой, но и тем, что она может явиться причиной серьезных нарушений репродуктивной системы в дальнейшем.
Сказанное определяется прежде всего физиологическими особенностями и этапностью становления биоценоза половых путей растущей девочки.
Микрофлора вульвы и влагалища девочек в норме в зависимости от возраста
Биоценоз половых путей растущей девочки изучен достаточно хорошо, что дало возможность выработать критерии для оценки его состояния в норме и при патологии. Формирование естественной микрофлоры влагалища у здоровой девочки – сложный многофакторный процесс, в основе которого лежит взаимодействие гормональной системы с иммунологическими особенностями организма. При этом доминирующее значение имеет функциональное состояние яичников, наличие лактофлоры и состояние местного иммунитета.
У новорожденной девочки влагалище стерильно, но уже через 12 часов после рождения слизистая заселяется бактериями, среди которых преобладают лактобациллы (палочка Додерлейна). Последние расщепляют гликоген влагалищного эпителия с образованием молочной кислоты, что формирует кислую реакцию влагалищной среды, которая и защищает слизистую от контаминации экзогенными микроорганизмами.
К 20–му дню жизни материнские гормоны (прогестерон, эстрогены), обеспечивающие пролиферацию вагинального эпителия и его высокую степень насыщения гликогеном, выводятся из организма. Мазок принимает атрофический характер – эпителий истончается, лактобактерии исчезают, реакция среды становится слабо–щелочной или нейтральной. При этом влагалище заселяется кокковой и бациллярной флорой.
Обследование здоровых девочек с 2–х месячного возраста до менархе показало преобладание следующих микроорганизмов:
- эпидермальный стафилококк – 84% случаев;
- дифтероиды (коринебактерии) – 80%;
- бактероиды и пептококки – 76%;
- пептострептококки – 56%;
- эубактерии – 32%;
- гарднерелла вагиналис – 32 % ( в школьном возрасте);
- микоплазма – 9% (в основном до 9 лет) случаев.
После 9 лет повышается эстрогенная секреция и вновь происходят изменения во влагалищном эпителии в виде усиления пролиферации, созревания, накопления гликогена, и к 10 годам начинается заселение лактобациллами, со смещением рН среды в кислую сторону.
К 12 годам в мазке преобладает лактофлора. Повышение эстрогенной стимуляции приводит к дальнейшему созреванию эпителия, размножению лактобацилл и к 13–14 годам рН влагалищной среды становится кислой.
Частота вульвовагинитов после 10 лет снижается до 30–40%, уступая в пубертатном периоде заболеваниям, именуемым расстройствами менструальной функции.
В основу большинства классификаций вульвовагинитов у девочек положен этиологический принцип. Наиболее удобной для использования в практической работе является классификация, приведенная в таблице 1.
- анатомо–физиологические особенности гениталий у девочек;
- экстрагенитальные заболевания различной природы;
- экзогенные патологические факторы.
Имеют значение неблагоприятные социально–бытовые условия, несоблюдение правил личной гигиены.
Однако ведущая роль принадлежит причинному инфекционному фактору. В большинстве случаев (в 72%) у девочек до 10 лет этиологическим фактором вульвовагинитов является бактериальная флора, представленная:
- кишечной палочкой у 60% больных;
- золотистым стафилококком у 21%;
- диплококком у 11%;
- энтерококком у 7%;
- хламидиями у 13%;
- анаэробной флорой – 7%.
В возрасте от 10 до 15 лет среди вульвовагинитов чаще встречаются микотические, что может быть обусловлено кислой реакцией влагалищной среды, благоприятной для грибов, а также наличием взаимосвязи с предшествующей антибактериальной терапией. Согласно литературным данным, наиболее часто встречаются:
- грибы рода Кандида у 46,7% больных;
- кишечная палочка у 37%;
- стафилококки у 14,5%;
- стрептококки у 20 %;
- ассоциации микроорганизмов у 7%.
Следует обратить внимание на возрастание этиологической роли стрептококковой инфекции в развитии вульвовагинитов у девочек–подростков.
Несмотря на различие этиологических факторов вульвовагинитов, клинические проявления в основном идентичны (табл. 2).
Необходимые исследования для установления и подтверждения диагноза включают как общие, так и специальные методы обследования девочек (табл. 3).
При наличии клиники вульвовагинита в мазке:
– лейкоцитов больше 15 в п/зрения;
– слущенного эпителия – много;
– флора – смешанная, кокковая, палочковая, специфическая – в значительном количестве (табл. 4).
Лечение вульвовагинитов у девочек нередко является сложной задачей, требует комплексной терапии и предполагает дифференцированную тактику. При тяжелых проявлениях воспаления, частых рецидивах, кроме соблюдения личной гигиены и проведения местного противовоспалительного лечения, необходима терапия основного заболевания, санация очагов хронической инфекции, повышение защитных сил организма (табл. 5).
Лечение вульвовагинитов у девочек нередко является сложной задачей, требует комплексной терапии и предполагает дифференцированную тактику. При тяжелых проявлениях воспаления, частых рецидивах, кроме соблюдения личной гигиены и проведения местного противовоспалительного лечения, необходима терапия основного заболевания, санация очагов хронической инфекции, повышение защитных сил организма (табл. 5).
Местная антибиотикотерапия применяется при рецидивирующем характере течения и только при идентифицированной патогенной микрофлоре с определением ее чувствительности к антибактериальным препаратам (табл. 6). При тяжелых вульвовагинитах показано парентеральное введение антибактериальных препаратов. Учитывая частоту анаэробов, участвующих в развитии вагинитов, а также тяжесть анаэробной инфекции, многие авторы рекомендуют широкое использование в его лечении метронидазола, эффективного в отношении Trichomonas vaginalis, бактероидов, фузобактерий. При наружном применении препарат обладает также антиоксидантным и противовоспалительным дерматопротективным действием. Метронидазол действует синергически с другими антибиотиками. Внутрь детям старше 15 лет назначают по 250–500 мг 2–3 раза в сут. Детям до 15 лет назначают в дозе 20–40 мг/кг в сут., в 3 приема. Свечи и вагинальные таблетки назначают по 1 шт. (500 мг) на ночь. Внутривенное введение показано при тяжелом течении инфекций, а также при отсутствии возможности приема препарата внутрь. Для детей старше 12 лет разовая доза при внутривенной инфузии составляет 500 мг, интервал между введениями 8 ч. Длительность курсов лечения и частота их проведения определяются индивидуально.
На заключительном этапе этиотропного лечения с целью коррекции вагинальных дисбиотических процессов применяются местно и энтерально такие препараты, как, бифидумбактерии, лактобактерин, биовестин–лакто.
Лечение микотического вульвовагинита у девочек
Микотический вульвовагинит в большинстве случаев является частным проявлением кандидоза, развитию которого способствуют тяжелые соматические и инфекционные заболевания, нарушение обмена, гиповитаминозы, нерациональное использование антибиотиков широкого спектра действия, иммунодефицитные состояния. В связи с этим обязательным условием эффективного лечения кандидоза гениталий является сведение к минимуму или устранение указанных факторов, что достигается:
1) лечением основного заболевания;
2) диетотерапией с ограничением продуктов, богатых углеводами;
3) витаминотерапией и иммунокорригирующими средствами;
4) десенсибилизирующей терапией.
Особенностью кандидозного вульвовагинита является упорное течение, склонность к рецидивированию. Поэтому специфическое лечение, как правило, должно быть длительным, курсовым. Количество курсов – не менее 2–3, перерыв между курсами 7–10 дней.
При микотическом поражении гениталий у девочек нередко возникают ассоциации с бактериями, простейшими. В этих случаях целесообразно применение препаратов, обладающих не только антимикотической активностью, но и проявляющих антибактериальное воздействие на грамположительные и грамотрицательные микроорганизмы, а также имеющих антипаразитарное действие (табл. 7, 8).
К таким препаратам (из указанных выше) относятся:
Изоконазол – активен в отношении дрожжеподобных грибов, грамположительных микробов (стафилококки, микрококки, стрептококки).
– активен в отношении дрожжеподобных грибов, грамположительных микробов (стафилококки, микрококки, стрептококки).
Миконазол – выражена активность в отношении грибов рода Кандида и грамположительной микрофлоры
Сангвиритрин – обладает широким спектром антимикотической и антимикробной активности, действуя на грамположительные и грамотрицательные микроорганизмы. Активен в отношении антибиотикорезистентных штаммов микробов.
В последние годы стали применяться комбинированные препараты для лечения микотических и смешанных вульвовагинитов. Литературные данные свидетельствуют об их высокой эффективности, позволяющей добиться полного клинического и микробиологического выздоровления при отсутствии побочных реакций. В то же время сведений о применении комбинированных препаратов в педиатрической практике фактически нет, имеются лишь отдельные наблюдения.
В перерывах между курсами специфической антимикотической местной терапии проводят неспецифическую терапию широко известными средствами:
- 2% раствором соды;
- 20% раствором буры в глицерине;
- жидкостью Кастеллани;
- 1% раствором йодинола;
- генциан–виолетом 1:5000;
- основным фуксином 1:5000.
Вышеперечисленные средства способствуют удалению мицелия гриба, нарушают процесс прикрепления гриба к слизистым, тормозят его размножение.
Эффективность лечения микотического вульвита увеличивается при сочетанном применении антимикотических средств местно и энтерально. Общее лечение становится обязательным при неэффективности местного, в частности, при рецидивировании процесса и его генерализации.
Кетоконазол – высокоэффективный антимикотический препарат. Однако при лечении возможны серьезные побочные реакции, обладает кумулятивным эффектом. В связи с этим применение препарата ограничено.
Натамицин – малотоксичен, к нему чувствительны большинство патогенных дрожжеподобных грибов, особенно Candida albicans. По данным сотрудников кафедры педиатрии РМАПО, препарат эффективен, хорошо переносится больными, в т.ч. детьми первого года жизни, побочных реакций не отмечено.
С целью восстановления биоценоза влагалища и коррекции местного иммунитета после проведенной комплексной терапии микотического вульвовагинита целесообразно назначение эубиотиков (ацилакт, лактобактерин и др.) в свечах ректально и вагинально.
Исходя из вышеизложенного, тактика лечения вульвовагинитов у девочек должна быть строго дифференцирована и определяться как этиологическим фактором, так и состоянием макроорганизма в целом. Внедрение в практику современных антибактериальных и антимикотических препаратов позволяет не только повысить эффективность терапии воспалительных заболеваний гениталий у девочек, но и снизить число рецидивов, профилактировать хронизацию процесса, избежать отдаленных последствий перенесенного воспаления гениталий.
1. Кохреидзе Н.А., Кравченко М.Е.. Становление вагинальной микрофлоры в возрастном аспекте // Ж. Детская больница, 2002, 3: 45–47.
2. Буданов П.В., Баев О.Р. Диагностика и варианты комплексного нарушения микроценоза влагалища // Вопросы гинекологии, акушерства и перинатологии, 2002; т.1, 2: 73–76.
3. Лебедев В.А., Давыдов А.И. Урогенитальный хламидиоз // Вопросы гинекологии, акушерства и перинатологии, 2002; т.1, 2: 25–30.
4. Коколина В.Ф., Бижанова Д.А. Диагностика и лечение вульвовагинитов // Ж. Педиатрия, 1993№ 6: 57–59.
5. Коколина В.Ф., Зубакова О.В. Диагностика и лечение урогенитальных инфекций в гинекологии детского и подросткового возраста. Методическое пособие. М. 1998.
7. Кулаков В.И., Прилепская В.Н. Практическая гинекология // Москва, 2001, 177–253.
8. Серов В.Н. с соавт. Значение генитальных инфекций в формировании распространенных гинекологичесих заболеваний и их современное лечение // Информационное письмо, Москва, 1997.
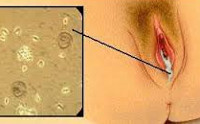
Вульвит – воспаление вульвы (наружных женских половых органов). Характеризуется появлением зуда, жжения, обильных выделений, гиперемии и отека половых губ, болезненных ощущений после мочеиспускания. Опасен переход инфекции на внутренние половые органы; у девочек раннего детского возраста вульвит может вызвать сращение малых половых губ. Для диагностики вульвита необходима консультация гинеколога, исследование мазков на флору, кольпоскопия. Лечение включает этиотропную терапию (антибиотики, антимикотики, гормоны), местные и физиотерапевтические процедуры.
МКБ-10
Общие сведения
Воспалительный процесс области наружных половых органов у женщин (вульвит) развивается в силу ряда причин местного и общего характера. При вульвите возникает инфицирование области клитора, малых и больших половых губ, преддверия влагалища и его желез, девственной плевы. Возбудителями вульвита чаще всего являются условно-патогенные микроорганизмы (кишечная палочка, стрептококки, стафилококки, дрожжевые грибки), реже патогенные возбудители ЗППП (гонококки, трихомонады, хламидии, вирусы и др.). Иногда развитие вульвита провоцируют возбудители туберкулеза, дифтерии. Условия для развития инфекции создаются в результате нарушения целостности кожного покрова и слизистой вульвы и снижения местного иммунитета.

Причины вульвита
Причинами, располагающими к вульвиту, могут быть:
- несоблюдение правил личной гигиены (особенно во время менструаций);
- механическое травмирование слизистой вульвы при ношении тесной и грубой одежды, длительном использовании гигиенических прокладок, при половых контактах;
- раздражение и мацерация слизистой выделениями из влагалища, цервикального канала при имеющейся инфекции гениталий, при недержании мочи, химическими веществами;
- чрезмерный прием лекарственных препаратов (антибиотиков), лучевая терапия;
- гормональные и обменные нарушения в организме (гипофункция яичников, ожирение, сахарный диабет, недостаток витаминов и минералов), аллергические реакции;
- наличие патологических ходов (свищей) из кишечника, мочевых путей;
- расчесы наружных половых органов при вегетоневрозе, псориазе, гельминтах, повышенной потливости.
Классификация
Различают вульвит первичный, когда инфекция развивается в результате травмы или несоблюдения чистоты гениталий, и вторичный, если источником инфекции являются другие органы (влагалище, матка, миндалины, мочевой пузырь, почки).
Первичный вульвит развивается чаще у девочек и у женщин в период постменопаузы, что связано с особенностями половых органов в эти возрастные периоды. У здоровых взрослых женщин слизистый эпителий вульвы (благодаря преобладанию кисломолочной микрофлоры, кислому РН секрета, гормональному фону) более устойчив к инфекции. Первичный вульвит у них встречается редко и протекает в форме вульвовагинита. Вульвит может протекать в острой и хронической форме.
Патогенез
Первичный вульвит чаще встречается у девочек, так как их кожные покровы и слизистая вульвы тонкие, нежные, легко травмируются. В микрофлоре половых органов преобладают кокковые формы, отсутствуют палочки Додерляйна, среда секрета – щелочная, местный иммунитет еще несовершенен. Также возникновению вульвита способствует наличие у ребенка остриц - слизистая оболочка наружных половых органов травмируется при расчесах, облегчая проникновение инфекции. Иногда у новорожденных девочек могут присутствовать выделения из влагалища, спровоцированные материнскими гормонами-эстрогенами, попавшими к ним перед родами. Обычно эти явления проходят самостоятельно.
Симптомы вульвита
Острый вульвит
Для острой формы вульвита характерны следующие симптомы:
Хронический вульвит
Вульвит при несвоевременном и неправильном лечении может перейти в хроническую форму с частыми рецидивами. Хроническая форма вульвита характеризуется умеренными проявлениями отека, болезненности и гиперемии на отдельных участках слизистой вульвы, гипертрофией сальных желез, зудом, жжением, скудными выделениями. Иногда при вульвите после заживления эрозий и язв гениталии могут деформироваться, затрудняя в дальнейшем половую жизнь. У девочек могут возникнуть сращения в области половых губ - синехии.
Диагностика
Обследованием пациенток с признаками вульвита занимается врач акушер-гинеколог. Обязательно собирается подробный анамнез о перенесенных или сопутствующих заболеваниях. Если есть указание на сахарный диабет, необходима консультация эндокринолога. Иногда болезнь развивается на фоне псориаза, тогда назначается осмотр дерматолога. При диагностике вульвита используются следующие методы:
- Гинекологический осмотр. Наружные половые органы гиперемированы, отечны, могут быть покрыты белесым налетом. При бактериальном неспецифическом вульвите налет приобретает гноевидный характер. Имеются следы расчесов, в тяжелых случаях – изъязвления. Введение зеркал болезненное. В комбинации с вагинитом отмечаются выделения из влагалища, его воспаление.
- Бактериоскопическое исследование. В мазке из преддверия влагалища обнаруживается большое количество лейкоцитов, состав микрофлоры изменен. Преобладают кокки, снижено количество палочек или они полностью отсутствуют. При кандидозном вульвите обнаруживается мицелий и клетки грибов.
- Бактериологическое исследование. Посев на питательные среды позволяет определить преобладающий тип микрофлоры, выявить ее чувствительность к антибиотикам. При симптомах кандидозного вульвита, но отрицательном мазке, или его частых рецидивах и неэффективности лечения определяется подвид кандид и их чувствительность к антимикотикам.
- ПЦР-диагностика. Исследование позволяет идентифицировать возбудителей половых инфекций. С помощью ПЦР в режиме реального времени определяется количество колониеобразующих единиц возбудителей. Часто выявляются вирусы простого герпеса, ВПЧ, снижающие местный иммунитет.
- Кольпоскопия. Проводится при сочетании с вагинитом для дифференциальной диагностики причин вульвита и распространенности заболевания. На шейке могут обнаруживаться воспалительные изменения, эрозия. При атрофических изменениях вульвы аналогичные процессы обнаруживают на экзоцервиксе.
- Гинекологическое УЗИ. Необходимо для диффдиагностики вульвовагинита с воспалением придатков, эндометрия. При сальпингоофорите определяются увеличенные придатки, отечные маточные трубы, что позволяет считать вульвит следствием раздражения слизистой преддверия влагалища выделениями.
- Биопсия вульвы. Необходима при наличии очагов атрофии, эрозий или язв на вульве, чтобы исключить злокачественный процесс. В норме при вульвите структура эпителия не изменена, отмечается отечность стромы, расширение капилляров.
Лечение вульвита
Немедикаментозное лечение острого вульвита включает специальную диету. Ограничивается употребление острых блюд, большого количества соли, полностью исключается алкоголь как фактор, провоцирующий обострение. Рекомендуется ежедневная смена нижнего белья, переход на хлопчатобумажные ткани, отказ от синтетики. На весь период лечения вульвита назначается половой покой. При выявлении инфекций, передающихся половым путем, лечение проводится обоим партнерам.
Этиотропная терапия
Медикаментозная терапия вульвита проводится в зависимости от этиологии болезни. Предпочтение отдается местным средствам. Пациенткам с сахарным диабетом, псориазом и другими провоцирующим заболеваниями необходима коррекция основной причины, провоцирующей воспаление вульвы. Применяются следующие группы лекарственных препаратов:
- Антигистаминные препараты. Рекомендуются при нестерпимом зуде, аллергическом вульвите. Они помогают облегчить состояние, уменьшают воспаление. Используют препараты нового поколения, которые не вызывают сонливость.
- Антибиотикотерапия. При неспецифическом вульвите используются крема и свечи с антибиотиками широкого спектра действия. При диагностике инфекций, передаваемых половым путем, назначается системная антибиотикотерапия, которая подбирается, ориентируясь на тип возбудителя.
- Противогрибковые средства. Кандидозный вульвит лечат при помощи местных противогрибковых средств. У девочек используют крем на основе пимафуцина, клотримазола, нистатиновую мазь. Женщинам назначают свечи или однократно флуконазол.
- Антигельминтные препараты. У девочек дошкольного возраста одна из частых причин вульвитов – глистные инвазии. Используют противоглистные суспензии, которые дают дважды: в первый раз – после диагностики, повторно – через 2-3 недели, чтобы вызвать гибель молодых гельминтов, которые при первой обработке находились в форме личинок.
- Гормональная терапия. Местные гормональные мази с эстрогенами необходимы при атрофическом вульвите. Назначаются женщинам с симптомами приближения климакса. Доза подбирается постепенно, сначала крем наносят ежедневно, а после получения эффекта переходят на поддерживающую дозировку.
Симптоматическое лечение
Для уменьшения неприятных ощущений, которые являются общими симптомами вульвита вне зависимости от причины болезни, назначается симптоматическое лечение. Лечение проводится местно при помощи медикаментозных средств, методов фитотерапии. Симптоматическое лечение не исключает этиологическую терапию, а дополняет ее. Используются следующие средства:
- Сидячие ванночки. Уменьшить зуд, раздражение и отечность помогают ванночки с отваром ромашки, календулы, череды, ромашки. Фитотерапия применяется только в комплексе с основным лечением, как самостоятельный метод она малоэффективна и приводит к частым рецидивам.
- Обработка антисептиками. Помогает туалет наружных половых органов раствором фурацилина, хлоргексидина, мирамистина. Это способствует уменьшению зуда и жжения, снимает отек. Спринцевания у девочек не проводятся, а взрослым женщинам не рекомендуются из-за вымывания нормальной микрофлоры.
- Физиотерапия. Действует неспецифически, улучшая кровоток, усиливая иммунную защиту. Эффективно УФО преддверия влагалища. У женщин может применяться обработка вульвы и влагалища кавитированными ультразвуком растворами. Они помогают отделиться бактериальной пленке, способствуют глубокому проникновению лекарственных препаратов, ускоряют регенерацию тканей.
Хирургическое лечение
Применение хирургических методов лечение обосновано при появлении гнойных очагов на вульве, которые не поддаются консервативной терапии. Очаговые нагноения вскрываются, рана дренируется и обрабатывается антисептиками. Если есть необходимость, выполняется пластика вульвы. При вульвите, вызванном злокачественной опухолью, после хирургического лечения может потребоваться лучевая терапия.
Прогноз и профилактика
Правильная гигиена девочек – залог их дальнейшего женского здоровья. Недолеченный в детстве вульвит может провоцировать в будущем серьезные гинекологические проблемы, главной из которых является бесплодие. Профилактика развития вульвита подразумевает: своевременное лечение общих заболеваний и ликвидацию очагов хронической инфекции; соблюдение правил личной гигиены (чистота половых органов, ношение свободного гигиенического белья); здоровый образ жизни и укрепление иммунитета (отказ от курения, алкоголя, отсутствие случайных половых связей, правильное питание, занятия спортом).
1. Дифференциальная диагностика и лечение рецидивирующих вульвовагинитов/ Саидова Р.А.// РМЖ. – 2003 - №12.
2. Воспалительные заболевания промежности, вульвы и влагалища. Клинический протокол. Диагностика и лечение. – 2016.
Вагинит у девочек — это воспалительное заболевание влагалища. В детском возрасте часто сочетается с воспалением наружных половых органов (вульвы), протекая в форме вульвовагинита. Основными проявлениями являются покраснение, зуд, дискомфорт в области половых органов, наличие выделений из вагины, болезненность при мочеиспускании, выполнении гигиенических процедур. Для определения этиологии воспалительного процесса в диагностике применяются лабораторные методы, по показаниям выполняется вагиноскопия. Лечение вагинита направлено на снятие проявлений воспаления, восстановление нормального эпителия влагалища, элиминацию патогена.
МКБ-10

Общие сведения
Вагинит (кольпит) у девочек является самой частой причиной обращения к детскому гинекологу. Распространённость вульвовагинита в дошкольном возрасте составляет от 25 до 40%, заболевание занимает лидирующую позицию в структуре детской гинекологической патологии в возрасте от 1 до 8 лет. Лечение и профилактика осложнений вагинита является важной задачей педиатрии, так как длительно существующее воспаление во влагалище в дальнейшем может неблагоприятно отразиться на качестве интимной жизни, привести к нарушению менструальной и репродуктивной функций.

Причины
Во влагалище девочки до прихода менструаций создаётся благоприятная среда для колонизации патогенной микрофлорой. Ведущей причиной являются недостаточно развитые механизмы защиты вследствие гипоэстрогении. Из-за низкого уровня эстрогенов слизистая вагины тонкая, в ней отсутствует гликоген. В таких условиях лактобациллы не приживаются, не закисляют влагалищную среду.
Показатель pH влагалища девочки до пубертата остаётся в пределах нейтральных значений, биоценоз представлен условно-патогенной (кокково-бациллярной) микрофлорой (стафилококками, гарднереллами, пептострептококками), которая при снижении общего иммунитета и провоцирующих факторах склонна к патологическому росту, тем самым вызывая неспецифический вагинит.
Кроме того, развитию вагинита способствуют анатомические особенности детского возраста: отсутствие лобковых волос, небольшое содержание жира в половых губах, близкое расположение ануса к входу во влагалище. Заражение специфическими вагинитами (трихомонадным, гонорейным) у девочек возможно бытовым путём от больных родителей при пользовании общей постелью, предметами личной гигиены (полотенцами, мочалками).
Факторы риска
Провоцирующие факторы развития вагинитов у девочек снижают общий иммунитет, нарушая шаткое равновесие в вагинальном биоценозе. К факторам риска также относится создание условий для обсеменения половых путей патогенной флорой:
- частые респираторные инфекции;
- ношение тесной одежды;
- аллергические заболевания;
- энтеробиоз;
- несоблюдение правил интимной гигиены;
- приём антибиотиков;
- наличие инородных тел во влагалище.
Патогенез
При попадании инфекции в половые пути девочки или при ослаблении иммунитета во влагалище начинается активное размножение патогена. Все другие представители микрофлоры вытесняются. При неограниченном избыточном бактериальном росте условно-патогенная флора становится агрессивной, способной выделять протеолитические ферменты, колонизировать слизистую вагины, вызывать и поддерживать воспаление.
Возбудители специфических вагинитов, как правило, тропны к эпителию мочеполового тракта, поэтому при отсутствии местного иммунитета бытовое инфицирование у детей происходит легко.
Классификация
По длительности течения выделяют острый вульвовагинит (продолжительностью до 4 недель), хронический вульвовагинит (признаки сохранятся более месяца). По характеру возникновения вагиниты у девочек подразделяются на:
1. Инфекционные.
- Неспецифические (вызванные условно-патогенной микрофлорой).
- Специфические (гонорейные, трихомонадные, туберкулёзные и т.д.).
2. Первично-неинфекционные.
- Вызванные инородным телом во влагалище.
- Возникшие в результате глистной инвазии.
- Вызванные онанизмом.
3. Вторичные (развиваются на фоне изменённой реактивности организма). Фоном для вагинита являются:
- Эндокринные заболевания.
- Дисметаболическая нефропатия.
- Врождённая и приобретенная патология мочеполовых путей.
- Атопический дерматит.
- Вирусные заболевания и детские инфекции.
- Синдром избыточного бактериального роста в кишечнике.
Симптомы вагинита у девочек
При опросе пациентки жалуются на болезненность и красноту вульвы (если воспалительный процесс переходит на наружные половые органы), жжение, зуд, неприятный запах. При мочеиспускании наблюдается болезненность в конце процесса, поэтому маленькие дети задерживают мочу, как можно дольше откладывают поход в туалет. Из влагалища появляются выделения различной консистенции, объёма и цвета (изумрудные, желтоватые, творожистые, мутные слизистые). Бели могут содержать примесь крови.
Нередко девочки жалуются на боли в вагине, внизу живота с распространением на область крестца и поясницы. При переходе вагинита в хроническую стадию боли и дизурические явления стихают, на первый план выходят выделения из половых путей. Родители маленьких детей могут жаловаться на плохой сон, беспокойство ребёнка, запор. Дети капризничают, постоянно держат ручки в области промежности.
Осложнения
При отсутствии своевременной диагностики и лечения вагинита, длительно существующем воспалительном процессе в половых путях высок риск развития осложнений. К ним относятся сужение вагины или некроз стенок влагалища и шейки матки. Со временем хронический инфекционный процесс может распространиться на внутренние репродуктивные органы (матку и придатки), а также брюшную полость.
Мочевыделительные пути из-за близкого расположения также подвержены воспалению, переходу инфекции на мочевой пузырь (цистит), почки (пиелонефрит). В результате хронического воспаления на шейке матки образуются эрозии. В будущем нелеченый вагинит может стать причиной нарушения менструального цикла и бесплодия.
Диагностика
Диагностика вагинита у девочек начинается с осмотра, во время которого выявляется покраснение и отёчность вульвы, выделения на белье и половых органах. У детей раннего возраста отделяемое из половых органов даже при наличии воспаления может быть скудным, скапливаться за девственной плевой по утрам, поэтому родителям целесообразно приносить бельё со следами отделяемого на осмотр к детскому гинекологу. Для постановки диагноза применяются следующие методы:
- Мазок из влагалища на флору. При окраске по Граму в мазке определяется большое количество лейкоцитов и эпителиальных клеток. В некоторых случаях по характерному внешнему виду выявляется и сам возбудитель.
- Культуральное исследование. Забранный биоматериал высевается на питательную среду. В течение недели микробиолог наблюдает рост колоний микроорганизмов, определяет чувствительности патогена к антибиотикам, антимикотикам и фагам.
- ПЦР-диагностика. Применяется для определения специфического возбудителя, который не выявляется в мазке или для подтверждения диагноза. Считается методом экспресс-диагностики. Результаты полимеразной цепной реакции обычно получают быстрее, чем культурального исследования.
- Вагиноскопия. У маленьких девочек проводится под общим наркозом. Во время процедуры влагалище осматривают с помощью вагиноскопа. Инородные тела могут быть представлены мелкими деталями игрушек, бусинами, металлическими монетами, пуговицами, клубками глистов. Лечение в этом случае начинается с удаления инородных тел.
Лечение вагинита у девочек
Терапию неспецифического вагинита у девочек целесообразно начинать с применения местных антисептиков. Проводится санация водными растворами (бензидамин, хлоргексидин, повидон-йод) или вагинальными свечами, предназначенными для девочек (хлоргексидин). Длительность такого лечения обычно составляет 7-10 дней. К этим назначениям могут добавляться антибактериальные препараты, подобранные по результатам бактериологического исследования.
Пороговый рост условно-патогенной микрофлоры для назначения антибиотиков должен составлять не менее 10 4 КОЕ/мл. Антибиотики при вагините могут применяться местно и системно. Кроме этого, в схемы лечения входят противовоспалительные, антигистаминные препараты. По показаниям назначаются противовирусные средства в виде мазей и гелей. Для ускорения заживления эрозий и трещин вульвы применяются регенерирующие лекарства (метилурацил, солкосерил, декспантенол).
При наличии грибкового поражения назначаются антимикотики. Выявленные специфические вагиниты лечатся вместе с врачами соответствующего профиля (дерматовенеролог, фтизиатр, инфекционист) в соответствии с утверждёнными схемами терапии и контроля излеченности. Спустя 2-3 дня после завершения лечения при отсутствии жалоб детский гинеколог берёт повторный мазок для подтверждения выздоровления.
Прогноз и профилактика
Прогноз для жизни благоприятный. Во время лечения вагинита у девочек очень важно объяснить родителям правила интимной гигиены ребёнка. Соблюдение этих правил существенно облегчает терапию, является профилактикой рецидивов. Процедуры интимной гигиены и очищение промежности после похода в туалет девочкам до 5 лет проводят родители, далее дети выполняют самостоятельно под контролем матери.
Правила ухода касаются устранения факторов, способствующих размножению патогенной флоры. Это отказ от ношения обтягивающего синтетического белья, затрудняющего вентиляцию половых органов и способствующего перегреву промежности. Половые органы следует ежедневно подмывать тёплой водой без применения моющих средств. Использование мыла допускается 1-2 раза в неделю. Для контроля за здоровьем девочки необходимо раз в год посещать детского гинеколога.
1. Современный подход в лечении острого бактериального вульвовагинита у девочек периода детства/ Батырова З.К., Уварова Е.В.// Репродуктивное здоровье детей и подростков. – 2017. - №6.
2. Диагностика и лечение вульвовагинитов у девочек/ Косых Л.С., Мозес В.Г.// Мать и дитя в Кузбассе. – 2012. - №4.
Предложен дифференцированный подход к лечению неспецифических вульвовагинитов у детей, основанный на учете стадии заболевания, возраста пациента и степени выраженности дисбиоза. Так называемый реабилитационный этап считается одним из главных с точки зрения сохранения репродуктивного потенциала девочки.
Ключевые слова: девочка, неспецифический вульвовагинит, биоценоз влагалища, локальная терапия, Полижинакс ® Вирго
Phased treatment of nonspecific vulvovaginites in girls
Yu.A. Gurkin
St Petersburg State Pediatric Medical Academy
The paper presents a differential approach to the treatment of nonspecific vulvovaginites in girls taking into consideration stage of the disease, patient s age and dysbiosis severity. The so-called rehabilitation stage is considered to be one of the main stages for preserving reproductive potential of girls.
Key words: a girl, nonspecific vulvovaginitis, vaginal biocenosis, local therapy, Polygynax ® Virgo
Неспецифические вульвовагиниты -самый обширный раздел гинекологии детей, отличающийся разнообразием этиологических факторов и клинических проявлений. Подобное разнообразие нашло отражение во множестве классификаций, из которых представляются более приемлемыми предложения И.Б. Вовк (2000) и В.Ф. Коколиной [3], в частности, из-за выделения семейных форм заболевания. Среди первичных обращений к детскому гинекологу наибольший удельный вес (до 85%) составляют именно неспецифические вульвовагиниты. Актуальность проблемы определяется также последствиями вульвовагинитов, например, в виде хронизации воспаления, вовлечения мочевыделительной системы, приобретения аллергической патогенетической формы.
Кроме того, желательно, чтобы курс лечения был максимально коротким, не предполагал частые посещения лечебного учреждения, т.е. не нарушал привычный распорядок дня девочек [6], поэтому наибольшая ответственность в лечении детей ложится на родителей, которые большую часть терапевтической схемы проводят на дому [7].
Мы применяли трехэтапную схему лечения неспецифического вульвовагинита у детей. Подготовительный и основной этапы занимали в среднем по 10-14 дней, 3-й этап (реабилитационный) - не менее месяца, при этом возможно частичное наслаивание этапов (Ткаченко Л.В., 2002).
Основная задача подготовительного (первого) этапа - санировать экстрагенитальные очаги инфекции, добиться компенсации соматического заболевания, нормализовать уровень витаминов, оживить митоз эпителиальных клеток вульвы и влагалища, стимулировать иммунную (ГЗТ) реактивность, при необходимости - осуществлять детоксикацию и десенсибилизацию.
На втором этапе проводилась антибактериальная местная терапия, а при необходимости - общая (системная).
На третьем этапе назначались пробиотики (эубиотики), пребиотики, с целью заселения кишечника и влагалища бифидо- или лактофлорой, проведения профилактики рецидивов заболевания, ликвидации местных и общих последствий хронического вульвовагинита.
Под нашим наблюдением находилось 55 девочек, которым был поставлен диагноз: острый вагинит (N76.0), острый вульвит, вестибулит (N76.2). По возрасту девочки распределились следующим образом: от 1 до 3 лет - 8 пациенток, от 4 до 6 лет - 21, от 7 до 9 лет - 17 девочек, от 10 до 12 лет - 9.
В данном наблюдении все 55 пациенток прошли первый этап лечения. Начальный момент первого этапа лечения сводился к 2-5-кратному (1 раз в день) орошению влагалища одним из растворов -перекись водорода 3%, фурацилин 0,02%, сульфацил натрия 20%; при подозрении на наличие аллергического компонента -обмывание промежности отваром череды или лаврового листа и/или - аппликации фенистил геля № 3-5 у 5 девочек. До начала второго этапа при еще незавершившейся санации хронических очагов инфекции мы назначали сидячие ванночки или орошения отваром календулы, ромашки, подорожника, шалфея, клевера, которые выполнялись перед сном. У 7 девочек отмечалось кровомазание, связанное с хрупкостью сосудов, поэтому им проводились аппликации троксевазина в течение 1 недели. У 34 девочек одновременно проведена санация очагов латентной инфекции (ЛОР-патология - 14, энтероколит -11, цистит - 6, лечение у стоматолога - 3) под наблюдением специалистов.
Антибиотикотерапию на первом этапе мы не использовали. Лечение поливитаминами (1 курс) проведено 49 из 55 девочек. С целью репарации эпителия в 35 случаях мы проводили закапывание в половую щель в течение 3-7 дней одного из следующих средств: витамин А, аэвит, облепиховое масло, сигетин, цитраль. Кроме того, в случае заметного фиброзирования вульвы пациентки получили аппликацию солкосерила геля - 21 девочка; аппликацию крема овестин - 11 пациенток. Наконец, в тех наблюдениях, где обнаружены мокнущие язвы и мацерация (11 человек), нами был применен актовегин гель по 2 аппликации в день.
Через 10-14 дней, т.е. к окончанию первого этапа, клиническое улучшение достигнуто в 42 случаях, клиническое и бактериологическое выздоровление - у 10 девочек. Последние были сразу переведены на 3-й этап лечения. Таким образом, лишь в 18% наблюдений имелась возможность не использовать антибактериальную терапию.
В ходе реализации 2-го этапа лечения у 42 девочек мы использовали Полижинакс ® Вирго. Данный препарат хорошо зарекомендовал себя и широко используется во взрослой гинекологической практике для лечения воспалительных заболеваний. Показанием к применению Полижинакса ® Вирго является наличие бактериальных, грибковых и смешанных вульвовагинитов, противопоказанием - повышенная чувствительность к компонентам препарата. Интравагинальная инстилляция выполнялась перед сном, после вечернего туалета, 6 дней подряд.
Полижинакс ® Вирго мы применяли у 42 девочек.
В табл. 1 представлена динамика клинических проявлений воспалительного процесса вульвы и промежности во время терапии Полижинаксом ® Вирго.
Таблица 1.
Динамика клинических проявлений при лечении Полижинаксом ® Вирго девочек с неспецифическим вульвовагинитом
| Структура симптомов | Динамика симптомов | ||
| до начала лечения | через 10 дней | через 30-32 дня | |
| Патологические бели | 14 | - | 1** |
| Гиперемия преддверия влагалища | 14 | 1** | - |
| Отек половых губ | 14 | 1** | - |
| Зуд вульвы | 7 | - | - |
| Дизурия | 3 | - | - |
| Сильно выраженный сосудистый рисунок, петехии | 5 | 1 | 1 |
| Ихорозный запах | 2 | - | - |
| Налеты на слизистых оболочках | 7 | - | - |
| Крошковатые выделения | 6 | - | - |
| Кровянистые выделения | 1 | - | - |
| Мацерация, изъязвления вульвы и промежности | 4 | 1 | - |
| Синехии | 1 | - | - |
| Патологические проявления в области ануса | 2 | 1 | 1 |
| Неудовлетворительное или плохое общее самочувствие | 8 | 1 | - |
Представленные результаты свидетельствуют о высокой эффективности лечения Полижинаксом ® Вирго. В частности, антимикробный эффект сопровождался уменьшением зуда, дизурии, происходила быстрая эпителизация эрозированных участков слизистой оболочки преддверия влагалища. Клиническое излечение наступило у 40 (90%) из 42 девочек.
Эффективность препарата, кроме того, оценена нами на основании проведения бактериологического и бактериоскопического исследований отделяемого из влагалища до и после лечения у всех 42 пациенток. В 17 наблюдениях до лечения нами констатировано превалирование стафилококков, кроме того, в 7 - коринебактерии; в сочетании - в 5 случаях с кишечной палочкой и энтерококком; в 3 - на фоне смешанной флоры обнаружены грибы рода Candida.
Анализ представленных в табл. 2 данных подтверждает высокую эффективность применения Полижинакса ® Вирго против кокков, коккобацилл и других микробных влагалищных агентов. Динамика состояния многослойного плоского эпителия, в частности, появление клеток более поверхностных слоев, вероятно отражает репаративные стимулы, вызванные Полижинаксом ® Вирго. Бактериологическое излечение у девочек констатировать не представилось возможным, так как в детском возрасте условно-патогенная флора составляет нормальный биотоп влагалища.
Таблица 2.
Данные бактериоскопии и бактериологии влагалищных мазков девочек, получавших лечение Полижинаксом ® Вирго (n=42)
| Признаки | Динамика | ||
| до лечения | через 10 дней | через 30-40 дней | |
| Бактериоскопические исследования | |||
| Клетки эпителия: | |||
| поверхностные | нет | нет | единичные |
| промежуточные | нет | 5-10 в п/зр | 5-15 в п/зр |
| парабазальные | 1-5 в п/зр | 5-10 в п/зр | 1-5 в п/зр |
| базальные | 1-5 в п/зр | единичные | нет |
| Лейкоциты | редко | редко | 1-5 в п/зр |
| Кокки | 14 | 11 | 3 |
| Кокки и палочки | 8 | 2 | 2 |
| Бактериологические исследования | |||
| Отсутствие флоры | 2 | 2 | 1 |
| Стафилококки | 6 | - | 1 |
| Коринебактерии | 7 | 2 | 2 |
| Кишечная палочка | 5 | - | - |
| Энтерококк | 5 | - | - |
| Грибы рода Candida | 3 | - | - |
| Лактобациллы (у подростков) | 2 | 3 | 10 |
| Стрептококки | 3 | 1 | 1 |
Далее представлены результаты проведения третьего этапа лечения неспецифического вульвовагинита. Продолжительность данного этапа составила более 30 дней. У 55 девочек применены следующие эубиотики (пробиотики):
- бифидумбактерин по 10 доз в сутки -30 человек;
- лактобактерин (НИИ вакцин и сывороток, Санкт-Петербург, Красное село), закапываемый во влагалище пипеткой с параллельным приемом per os по 5 доз 2 раза в день в течение 14 дней -21 пациентка;
- дюфалак по 20 мл 1 раз в сутки (per os) -9 человек;
- йогурт или простокваша домашнего приготовления (per os) - 5 пациенток.
Сочетание нескольких препаратов применено у 16 человек, причем курсу лактобактерина всегда предшествовал курс бифидобактерина.
У 11 человек периодически диагностировали дисбиоз кишечника, поэтому им назначали пребиотики: зостерин-ультра в возрастной дозировке 10 дней. В отдельных случаях предпочтение отдавалось чесноку, цикорию, банану, луку.
Через 30-90 дней после окончания третьего этапа лечения у 32 больных (60%), принадлежавших ко всем возрастным группам, бактериоскопически и бактериологически отмечена частичная (10 э КОЕ) нами отмечено лишь у 20 детей (37%), причем исключительно у девочек 9 лет и старше (специфичность 31%).
Таким образом, первый (подготовительный) этап предлагаемой нами схемы лечения вагинита может быть расценен как элемент неотложной помощи, который в каждом восьмом случае оказывается единственно достаточным. Простота, безопасность и удобство применения Полижинакса ® Вирго делают его оправданным и безопасным и в лечении детей .
Воспалительные заболевания наружных половых органов занимают лидирующее место среди патологии, встречающейся в детской практике, и являются причиной обращения к детскому гинекологу.
Наибольшая заболеваемость в детском возрасте приходится на период от 3 до 7 лет. Это обусловлено рядом особенностей эндокринной и иммунной систем, а также анатомо-физиологических особенностей строения гениталий:
Такие защитные механизмы, как десквамация и цитолиз поверхностных клеток эпителия влагалища, обусловленные влиянием половых гормонов, вследствие минимальной активности яичников, практически отсутствуют. Также в этом возрасте в вагинальном секрете низкий уровень интерферона и других гуморальных факторов защиты, постепенно увеличивающийся в процессе полового созревания девочек. Важную роль играет сопутствующая экстрагенитальная патология. В дошкольном возрасте вульвиты и вульвовагиниты составляют около 90% среди гинекологических заболеваний и более чем у половины носят рецидивирующий характер.
Основными возбудителями являются: Enterococcus spp., E. Coli, Staphylococcus epidermidis, Proteus mirabilis, стрептококки группы В и G, Staphylococcus aureus, а также анаэробы: Peptococcus spp., Veilonella spp, и др.
Клинические проявления вульвовагинита: гиперемия вульвы и преддверия влагалища, воспалительный отек малых половых губ и девственной плевы, желтоватый липкий налёт, экскориации, значительное скопление смегмы между малыми и большими половыми губами и под крайней плотью клитора .
Диагностика основывается на детализации жалоб, клинической картине и лабораторно-инструментальных методах исследования.
Для лечения преимущественно используются местные препараты и в редких случаях системная терапия. Поэтому препарат должен обладать высокой эффективностью, быть удобен в использовании и с минимумом побочных реакций.
Гексикон ® (производство "Нижфарм") - противомикробный и противопротозойный препарат, предназначенный для местного лечения и профилактики вагинальных инфекций. Выпускается в виде геля и Гексикон ® Д вагинальных суппозиториев, является антисептическим препаратом, обладает широким спектром антимикробного действия; оказывает быстрое и сильное действие на грамотрицательные бактерии (гонококки, хламидии, гарднереллы, уреаплазму, кишечную палочку, клебсиеллу и др.), грамположительные бактерии (стафилококки, стрептококки и др.), простейшие (трихомонады) и трепонемы.
Материалы и методы.
Исследование проводилось на базе поликлинического отделения МУ ДГКБ № 9 г. Екатеринбурга. Было проведено клинико-лабораторное исследование 65 пациенток в возрасте от 1 года до 16 лет с диагнозом неспецифический вульвовагинит. Из них - 40 девочек до менархе и 25 девочек - менструирующие.
Оценивались жалобы, длительность течения процесса, клиническая картина заболевания, сопутствующая патология, эффективность предыдущего лечения.
Основными жалобами при обращении были - наличие патологических белей - у 58 (89%) девочек, зуд вульвы - у 51 (78%), гиперемия слизистых - у 30 (46%), болезненность при мочеиспускании - у 17 (26%), неприятный запах - у 16 (25%), отечность слизистых - у 15 (23%) и 7 (10%) пациенток жалоб не предъявляли.
До начала лечения было проведено обследование: бактериоскопическое и бактериологическое исследование влагалищного отделяемого, анализ кала на яйца гельминтов и соскоб на энтеробиоз, общий и биохимический анализ крови, серологическое исследование (ИФА) и ПЦР при подозрении на ИППП (урогенитальные хламидии, микоплазма, уреаплазма, цитомегаловирус, вирус простого герпеса 2 типа), вагиноскопия по показаниям.
Сочетание вульвовагинита и сопутствующей патологии представлено в таблице № 1.
Анализ сопутствующей патологии показал, что основное место занимает патология желудочно-кишечного тракта, представленная гастродуоденитами, дисфункциональными расстройствами билиарного тракта, глистно-паразитарной инвазией. На втором месте патология мочевой системы (хронический пиелонефрит, дисметаболическая нефропатия) и кожные процессы. Далее - заболевания ЛОР органов (хронический тонзиллит), транзиторные иммунодефицитные состояния и вульвовагиниты на фоне гипогормональных состояний.
Лечение неспецифического вульвовагинита включает в себя:
После обследования было рекомендовано лечение препаратом Гексикон ® Д в виде суппозиториев вагинальных (42 девочкам) в возрасте от 10 до 16 лет, а девочкам до 10 лет Гексикон ® гель (23 пациенткам) по схеме 2 раза в день, продолжительностью 7 - 10 дней. После противовоспалительной терапии, II этап - коррекция биоциноза с использованием биопрепаратов местного (бифидумбактерин, нарине) девочкам до 10 летнего возраста и системного действия - вагилак, пациенткам более старшего возраста.
Результаты исследований.
На фоне лечения 62 (95%) из 65 пациенток отметили улучшение самочувствия, отсутствие субъективных и объективных клинических признаков воспалительных изменений слизистой оболочки вульвы и влагалища. У 57 (87%) пациенток нормализовались лабораторные данные, у - 5 (7%) пациенток по результатам микроскопии сохранялся воспалительный тип мазка при отсутствии жалоб (количество лейкоцитов уменьшилось с 60-70-100, сплошь в поле зрения до 20-40-50). 3 (4%) девочкам (две 4 лет и одна 8 лет лечение Гексикон гелем было прекращено на 2 -3-е сутки из-за индивидуальной непереносимости, проявившейся в зуде, резкой отечности, дизурии и яркой гиперемии вульвы. После отмены препарата отмечалось исчезновение симптомов. Среди пациенток, которым был назначен Гексикон ® Д (42 девочки) не было отмечено случаев непереносимости препарата.
До лечения при микроскопии преобладала кокковая (38%), коккобацилярная грамположительная флора (25%), мелкая палочка (11%), но и встречалась палочка Додерлейна (26%) в ассоциации.
При бактериологическом исследовании до и после лечения было выявлено:
Таблица №2.
| Микроорганизмы | Частота выделения, абс.(%) | |
| до лечения (из 65 пациенток) | после лечения (62 пациентки) | |
| Staphylococcus spp. | 4 (6,2%) | 2 (3,2%) |
| Streptococcus spp. | 3 (4,6%) | 2 (3,2%) |
| Enterobacteriaceae | 10 (15,4%) | - |
| E.coli | 14 (21,5%) | - |
| Bacteroides spp | 5 (7,7%) | - |
| Lactobacillus | 17 (26,1%) | 27 (43,5%) |
| Bifidobacterium | 6 (9,2%) | 13(21%) |
| Peptostreptococcus spp. | 5 (7,7%) | 2 (3,2%) |
| Микрофлора не выявлена | 7 (10,8%) | 16(25,9%) |
У пациенток, во влагалищном содержимом которых присутствовали лактобактерии до лечения, после окончания лечения отмечалось увеличение количества.
Итак, общая эффективность геля Гексикон ® составила 78,3% (стойкий эффект от лечения был достигнут у 18 пациенток из 23,включенных в исследование), эффективность свечей Гексикон ® Д - 100%. 3 пациенткам из 23 (13%), применявшим Гексикон ® гель, лечение было прекращено в связи с индивидуальной непереносимостью. У пациенток, применявших Гексикон ® Д, не было отмечено случаев индивидуальной непереносимости препарата.
Заключение
Достоинствами применения препаратов является:
Дополнительными преимуществами препарата Гексикон ® Д являются
После проведенного исследования, с учетом свойств и качеств препарата Гексикон ® Д, можно рекомендовать его для лечения неспецифических вульвовагинитов в детской практике, как эффективное средство с хорошей переносимостью.
Читайте также:

