Кишечная палочка о 151 что это такое
Обновлено: 23.04.2024
Эшерихиозы – это острые, преимущественно кишечные инфекции, вызываемые некоторыми сероварами бактерии Escherichia coli. Эшерихиозы проявляются в виде энтерита и энтероколита, могут генерализоваться и протекать с внекишечной симптоматикой. Путь передачи кишечной палочки фекально-оральный. Чаще заражение происходит при употреблении зараженных молочных и мясных продуктов. Возможен и контактно-бытовой путь передачи кишечной инфекции. Диагноз эшерихиоза устанавливается при выявлении эшерихий в рвотных и каловых массах, а при генерализации инфекции - в крови. Лечение эшерихиозов состоит из диеты, регидратационной терапии, применения противомикробных средств и эубиотиков.
МКБ-10
Общие сведения
Эшерихиозы (коли-инфекции) - группа инфекций, вызываемой кишечной палочкой и протекающих с поражением ЖКТ, мочевых путей, респираторного тракта, мозговых оболочек, бактериемией. Чаще встречаются у детей раннего возраста. Наиболее распространены кишечные инфекции, вызванные эшерихией: они являются самой частой причиной диареи у младенцев и взрослых. Некоторые штаммы и их токсины вызывают жизнеугрожающие поражения внутренних органов.
Причины эшерихиозов
Escherichia coli (кишечная палочка) представляет собой короткие полиморфные грамотрицательные палочковидные бактерии, непатогенные штаммы которых присутствуют в составе нормальной кишечной флоры. Эшерихиоз вызывают диареегенные серовары следующих групп:
- энтеропатогенные (ЭПКП);
- энтеротоксигенные (ЭТКП);
- энтероинвазивные (ЭИКП);
- энтерогеморрагические (ЭГКП);
- энтероадгезивные (ЭАКП).
Эшерихии устойчивы во внешней среде, могут сохранять жизнеспособность в почве, воде и фекалиях до нескольких месяцев. В пищевых продуктах (в особенности в молоке) размножаются, образуя многочисленные колонии, легко переносят высушивание. Кишечные палочки погибают при кипячении и действии дезинфицирующих средств.
Эпидемиология
Резервуаром и источником инфекции являются больные люди или здоровые носители. Наибольшее эпидемическое значение в распространении возбудителя имеют лица, больные эшерихиозами, вызванными видами ЭПКП и ЭИКП, остальные группы бактерий менее опасны. Больные эшерихиозами, обусловленными заражением ЭТКП и ЭГКП контагиозны только в первые дни заболевания, в то время как ЭИКП и ЭПКП группы кишечных палочек выделяются больными 1-2 (иногда 3) недели. Выделение возбудителя может продолжаться довольно долго, в особенности у детей.
Механизм передачи кишечной палочки – фекально-оральный, чаще всего реализуется пищевой путь заражения для ЭТКП и ЭИКП и бытовой для ЭПКП. Кроме того, заражение может осуществляться водным путем. Пищевое заражение в основном происходит при употреблении молочных продуктов, мясных блюд, напитков (квас, компоты) и салатов с вареными овощами.
В детских коллективах и среди лиц, пренебрегающих правилами гигиены, возможно распространение кишечной палочки контактно-бытовым путем через загрязненные руки, предметы, игрушки. Заражение возбудителями группы ЭГПК часто происходит в результате употребления недостаточно кулинарно обработанного мяса, сырого непастеризованного молока. Отмечены вспышки эшерихиозов, вызванных употреблением гамбургеров.
Реализация водного пути заражения в настоящее время мало распространена, заражение водоемов кишечной палочкой обычно происходит при сбросе сточных вод без предварительного обезвреживания. Естественная восприимчивость к эшерихиозам высокая, после перенесения инфекции формируется нестойкий группоспецифический иммунитет.
Классификация
Эшерихиозы классифицируются по этиологическому принципу в зависимости от группы возбудителя (энтеропатогенные, энтеротоксические, энтероинвазивные, и энтерогеморрагические).
- Эшерихии группы ЭПКП – преимущественно вызывают эшерихиозы у детей, в особенности на первом году жизни. Вспышки, обусловленные этой группой кишечных палочек, как правило, возникают в яслях, детских садах, роддомах и детских отделения больниц. Заражение обычно происходит контактно-бытовым путем.
- Палочки группы ЭИКП вызывают энтероколиты, протекающие по типу дизентерии у детей старше года и взрослых. Заражение происходит водным и пищевым путем, отмечается летне-осенняя сезонность. Преимущественно распространены в развивающихся странах.
- ЭТКП вызывают инфекции холероподобного течения, заражаются дети от двух лет и взрослые, заболеваемость высока в странах с жарким климатом и низкой гигиенической культурой. Заражение происходит пищевым и водным путем.
- Эпидемиологических данных в отношении инфекций, возникающих в результате поражения возбудителем группы ЭГКП, в настоящее время недостаточно для детальной характеристики. В эпидемиологии эшерихиозов основное значение играют гигиенические мероприятия, как общего, так и индивидуального характера.
Существует клиническая классификация, выделяющая гастроэнтерическую, энтероколитическую, гастроэнтероколитическую и генерализованную формы заболевания. Генерализованная форма может быть представлена коли-сепсисом или поражением кишечной палочкой различных органов и систем (менингит, менингоэнцефалит, пиелонефрит и др.). Эшерихиоз может протекать в легкой, среднетяжелой и тяжелой форме.
Симптомы эшерихиоза
Энтеропатогенный эшерихиоз
ЭПКП I класса развивается обычно у детей младшего возраста, инкубационный период составляет несколько дней, проявляется преимущественно рвотой, жидким стулом, выраженной интоксикацией и дегидратацией. Есть вероятность развития генерализованной септической формы. Взрослые заболевают ЭПКП II класса, болезнь протекает по типу сальмонеллеза.
Энтероинвазивный эшерихиоз
Для поражения ЭИКП характерно течение наподобие дизентерии или шигеллеза. Инкубационный период длится от одного до трех дней, начало острое, отмечается умеренная интоксикация (головная боль, слабость), лихорадка в пределах от субфебрильных до высоких значений, озноб. Затем появляются боли в животе (преимущественно вокруг пупка), диарея (иногда с прожилками крови, слизью). Пальпация живота отмечает болезненность по ходу толстой кишки. Нередко эшерихиоз этого вида протекает в легкой и стертой форме, может отмечаться среднетяжелое течение. Обычно длительность заболевания не превышает нескольких дней.
Энтеротоксигенный эшерихиоз
Поражение ЭТКП может проявляться клиническими симптомами, сходными с таковыми при сальмонеллезе, пищевой токсикоинфекции или напоминать легкую форму холеры. Инкубационный период составляет 1-2 дня, интоксикация слабо выражена, температура обычно не повышается, отмечается многократная рвота, обильная энтеритная диарея, постепенно нарастает дегидратация, отмечается олигурия. Имеют место боли в эпигастральной области, носящие схваткообразный характер.
Энтерогеморрагический эшерихиоз
ЭГКП развивается чаще всего у детей. Интоксикация при этом умеренная, температура тела субфебрильная. Имеет место тошнота и рвота, жидкий водянистый стул. При тяжелом течении к 3-4 дню, заболевания появляются сильные боли в животе схваткообразного характера, диарея усиливается, в испражнениях, утрачивающих каловый характер, могут отмечать примесь крови и гноя.
Чаще всего заболевание через неделю проходит самостоятельно, но при тяжелом течении (в особенности у детей младшего возраста) на 7-10 день, после исчезновения диареи, есть вероятность развития гемолитико-уремического синдрома (сочетание гемолитической анемии, тромбоцитопении и острой почечной недостаточности). Нередки нарушения мозговой регуляции: судороги конечностей, ригидность мускулатуры, нарушения сознания вплоть до сопора и комы. Летальность больных с развитием этой симптоматики достигает 5%.
Осложнения
Обычно эшерихиозы не склонны к осложнениям. В случае инфекции, спровоцированной возбудителем группы ЭГКП, есть вероятность возникновения осложнений со стороны мочевыделительной системы, гемолитическая анемия, церебральные расстройства.
Диагностика
Для диагностики эшерихиоза производится выделение возбудителя из кала и рвотных масс, в случаях генерализации – из крови, мочи, желчи или ликвора. После чего производится бактериологическое исследование, посев на питательных средах. В связи с антигенным сходством возбудителей эшерихиоза с бактериями, входящими в состав нормоциноза кишечника, серологическая диагностика малоинформативна.
Для лабораторной диагностики инфекций, вызванных ЭГКП, может применяться выявление бактериальных токсинов в испражнениях пациентов. При этом виде эшерихиозов в анализе крови могут быть отмечены признаки гемолитической анемии, повышение концентрации мочевины и креатинина. Анализ мочи обычно показывает протеинурию, лейкоцитурию и гематурию.
Лечение эшерихиоза
Лечение преимущественно амбулаторное, госпитализации подлежат больные с тяжелыми формами и высоким риском развития осложнений. Больным рекомендована диета. На период острых клинический проявлений (диареи) – стол №4, после прекращения – стол №13. Умеренная дегидратация корректируется приемом жидкости и регидратационных смесей перорально, при нарастании и выраженной степени обезвоживания производят внутривенное вливание растворов. Патогенетическое лечение выбирают в зависимости от вида возбудителя.
В качестве противомикробной терапии обычно назначаются препараты нитрофуранового ряда (фуразолидон), либо (при тяжелом течении инфекции, вызванной ЭИКП) фторхинолоны (ципрофлоксацин). Препараты назначают на 5-7 дней. Лечение эшерихиозов ЭПКП у детей целесообразно осуществлять с помощью комбинации сульфаметоксазола и триметоприма, антибиотикотерапии. Генерализованные формы лечат цефалоспоринами второго и третьего поколений.
В комплексную терапию при продолжительном течении заболевания для нормализации пищеварения и восстановления биоценоза кишечника включают ферментные препараты и эубиотики. Современные принципы лечения эшерихиозов, спровоцированных бактериями группы ЭГКП, включают применение антитоксических терапевтических мер (сыворотки, экстракорпоральная адсорбция антител).
Прогноз
Прогноз для взрослых и детей старшего возраста – благоприятный, при легком течении отмечаются случаи самостоятельного выздоровления. Дети раннего возраста могут страдать эшерихиозом в тяжелой форме, что ухудшает прогноз. Также заметно труднее идет выздоровление в случае генерализации и развития осложнений. Некоторые особо тяжелые формы эшерихиозов могут без должной медицинской помощи закончиться смертью.
Профилактика
Эшерихиозы – заболевания, связанные с низкой гигиенической культурой. Личная профилактика этих инфекций заключается в следовании гигиеническим нормам, в особенности при общении с детьми, мытье рук, пищевых продуктов, игрушек и предметов быта. Общая профилактика направлена на контроль соблюдения санитарно-гигиенического режима в детских учреждениях, предприятиях пищевой промышленности, лечебно-профилактических учреждениях, а также контроль над стоком канализационных отходов и состоянием источников воды.
Больные после перенесения эшерихиоза выписываются из стационара после клинического выздоровления, а также по результатам трехкратной бактериологической пробы. Допуск в коллектив детей, контактировавших с больным, также осуществляется после проведения бактериологической диагностики и подтверждения отсутствия выделения возбудителя. Лица, выделяющие патогенные эшерихии, подлежат изоляции на весь период контагиозности. Работники пищевой промышленности подвергаются регулярным обследованиям на предмет выделения возбудителя, в случае положительного теста – отстраняются от работы.
У каждого пятого взрослого в кишечнике обнаруживается особый генотоксический штамм кишечной палочки, разрушающий ДНК клеток и вызывающий рак.

Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 13.03.2020
- Reading time: 1 минут чтения
Ученые высказывают подозрение, что этот вид бактерий, находясь в кишечнике, может вызывать рак.
Не все кишечные палочки полезны
Кишечная палочка является постоянным представителем микрофлоры толстого кишечника. Этот микроб очень важен для организма, поскольку синтезирует витамин К, участвует в образовании холестерина, билирубина, жирных кислот, влияет на всасывание микроэлементов. E. coli также обладает свойством подавлять развитие болезнетворных микроорганизмов.
В кишечнике обнаруживается множество вариантов штаммов кишечной палочки, большинство из которых полезны. Но 15 лет назад французские исследователи обнаружили, что некоторые штаммы этого микроорганизма образуют вещество – генотоксичный колибактин, повреждающий ДНК эпителиальных клеток в кишечнике. Считается, что таким образом провоцируется развитие рака кишечника.
Команда ученых из Института Хабрехта в Утрехте исследовала воздействие кишечных палочек такого типа на специальных структурах – органоидах, имитирующих его ткани.
Исследователи вводили генотоксические бактерии E.coli в органоиды ежедневно в течение 5 месяцев. Затем они выделили геном ткани кишечника, чтобы исследовать эффекты, вызванные колибактином. Исследователи обнаружили признаки мутаций, которые характерны для раковых заболеваний, вызванных канцерогенами – веществами, провоцирующими онкологию. Клетки, подвергшиеся влиянию колибактина, стали похожи на злокачественные, наблюдаемые при раке толстой кишки.
Предотвратить рак можно заменой токсичных бактерий нормальными или блокировкой их губительного действия
Другой подход – блокировка с помощью лекарств вещества колибактина, влияющего на генетическую структуру клеток кишечника, или предотвращение его выработки. Пока еще такие препараты не изобретены, но после разработки лекарства можно будет назначать пациентам, у которых ранее были обнаружены генотоксичные кишечные бактерии в анализах кала. Это поможет предотвратить развитие рака толстого кишечника, заболеваемость которым остается довольно высокой.

Кишечная палочка представляет собой тип бактерий, который в больших количествах является опасным для человеческого организма. Данная бактерия имеет палочковидную форму. При этом данная бактерия считается нормальной для человеческого тела. Она располагается в желудочно-кишечном тракте.
Существует очень большое количество таких бактерий, которое превышает 100. Они объединены в 4 отдельных типа, которые отличаются между собой по особенностям жизнедеятельности и своему уровню патогенности. Морфологическая разница между теми, которые являются патогенными, и теми, которые таковыми не являются, на отсутствует.
Общая информация
Данные бактерии являются очень устойчивыми к воздействию окружающей среды, а также могут долгое время быть в почве, фекалиях и воде, что также может быть фактором риска при определенных обстоятельствах. Они могут быть также в пищевых продуктах и молоке. Они при этом также не имеют высокого уровня устойчивости, если на них воздействуют при помощи антисептических средств и не имеют устойчивости к кипячению, так что при термической обработке кишечная палочка погибает. Более того, даже прямое воздействие солнечных лучей способно убить такие палочки менее чем за минуту, что очень важно.
Часть кишечных палочек имеет возможность для передвижения при помощи специальных жгутиков. В некоторых ситуациях это не представляется возможным, ведь не все виды палочек имеют возможность к такого рода передвижению, что имеет принципиальное значение для обеспечения достаточно высокой скорости передвижения, достаточной для комфортного существования в среде.
В кишечнике человека
В нормальной ситуации кишечника есть возможность отследить наличие таких бактерий в количестве 1% от общего количества. Именно такая концентрация считается нормальной, что имеет принципиальное значение для поддержания хорошего состояния человеческого организма. Кишечник имеет определенное количество кислорода, который является для него вредным. Такие бактерии помогут его забирать, что очень важно для нормального функционирования человеческого тела.
Именно кишечные палочки ответственны за то, чтобы вырабатывать полезные для человека витамины группы В. Они также вырабатывают муравьиную кислоту, уксусную и даже молочную. Они оказывают влияние на всасывание кальция, билирубина, а также железа и прочих полезных веществ. Благодаря кишечным палочкам есть возможность также перерабатывать определенные составы, что очень важно.
У некоторых женщин и мужчин определяется кишечная палочка в мазке.
Поговорим о том, насколько опасен этот микроорганизм, и что делать при его обнаружении.
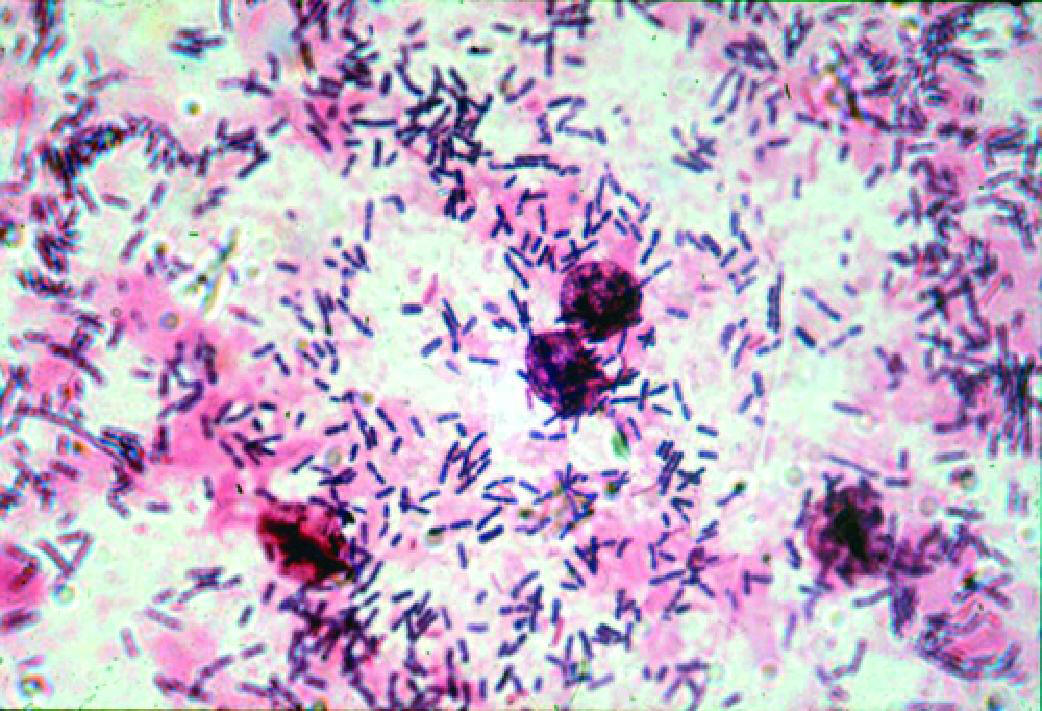
Что такое эшерихия коли?
Эшерихия коли (кишечная палочка) – это бактерия из семейства энтеробактерий.
Она в норме обитает в организме человека, в основном в кишечнике.
Так как выход из него (анальное отверстие) находится совсем рядом с мочеполовыми органами, бактерии могут колонизировать их.
Обычно это не сопровождается симптомами.
Но иногда эшерихия коли способна вызывать воспалительные процессы:
- уретры;
- влагалища;
- внутренних половых органов;
- мочевого пузыря;
- почек.
При наличии эшерихий во влагалище или уретре они могут определяться в мазке.
Кишечная палочка в мазке: причины
Причиной обнаружения кишечной палочки в мазке является чрезмерное увеличение количества этого микроорганизма в структурах мочеполовой системы.
В норме их должно быть очень мало.
В малых концентрациях они в мазке не обнаруживаются.
Причины, по которой может определяться кишечная палочка в мазке у женщин:
- несоблюдение гигиены;
- ношение обтягивающего нижнего белья или стрингов;
- анальный секс (половой член мужчины заносит бактерий из кишечника во влагалище);
- неправильное подмывание (сзади наперед).
Причины, по которой может определяться кишечная палочка в мазке у мужчин:
- пренебрежение правилами гигиены;
- не слишком частая смена белья;
- анальный секс (кишечная палочка попадает в уретру из прямой кишки женщины);
- частая смена половых партнеров.

Кишечная палочка в мазке у женщин: симптомы
В большинстве случаев кишечная палочка в мазке симптомы не вызывает.
Она становится случайной находкой при плановом обследовании женщины.
Но при избыточном росте кишечной палочки могут воспаляться органы мочевыделительной или половой системы.
Эта бактерия – самый частый возбудитель цистита у женщин.
В таком случае она определяется в моче и уретре.
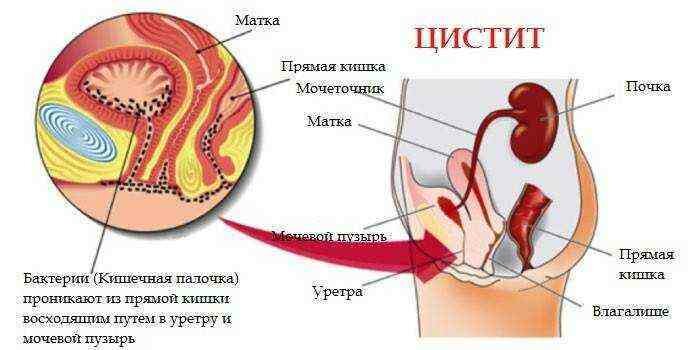
Симптомы острого цистита:
- частые походы в туалет;
- сильные позывы к мочеиспусканию при небольшом количестве мочи в мочевом пузыре;
- слабость, высокая температура тела, ломота в мышцах и другие общие симптомы.
Во влагалище кишечная палочка может вызывать вагинит.
Он проявляется такими симптомами:
-
;
- зуд, боль, раздражение, жжение во влагалище;
- болезненность полового акта;
- отечность половых органов.
Может наблюдаться выделение крови из влагалища после полового акта.
Вследствие воспалительного процесса слизистая оболочка разрыхляется и легко травмируется.
Кишечная палочка может стать возбудителем неспецифических воспалительных процессов в малом тазу.
- сальпингоофорит;
- эндометрит;
- цервицит.
Эти заболевания проявляются:
- болью в животе;
- повышением температуры тела;
- выделениями;
- межменструальными кровотечениями;
- нарушением менструального цикла;
- бесплодием.

В самых тяжелых случаях такие патологии сопровождаются гнойным процессом и требуют хирургического лечения.
Кроме того, кишечная палочка – это самый частый возбудитель пиелонефрита.
Пиелонефрит – это воспаление канальцевой системы почки.
Он несет угрозу для жизни женщины и иногда требует хирургического лечения.

Кишечная палочка в мазке у мужчин: симптомы
У мужчин кишечная палочка чаще всего вызывает уретрит.
- выделения из уретры;
- боль при мочеиспускании;
- боль при половом акте;
- покраснение в области меатуса (наружного отверстия уретры).
У мужчин уретра имеют большую длину, чем у женщин.
Поэтому на мочевой пузырь инфекция обычно не распространяется.
Но в редких случаях это возможно.
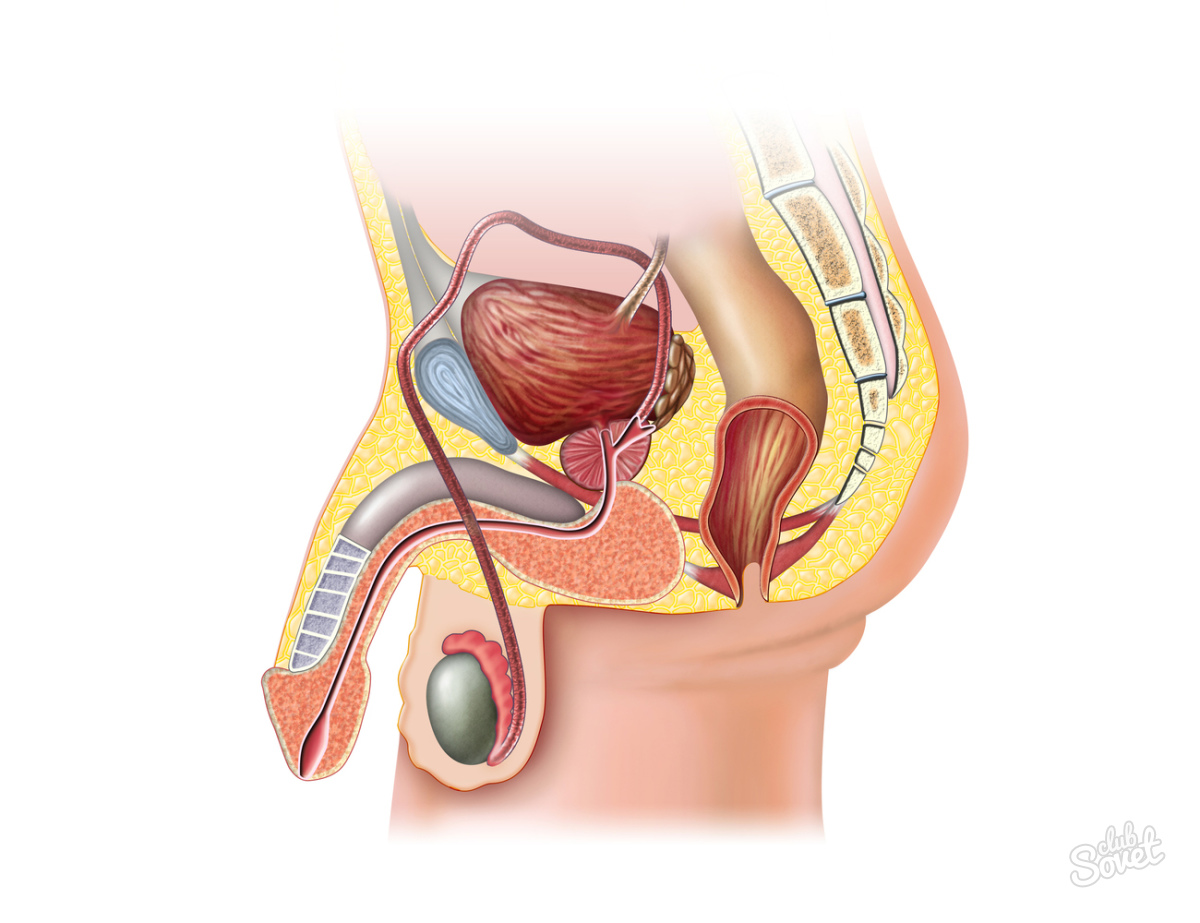
Симптомы цистита у мужчин такие же, как у женщин.

Кишечная палочка в мазке рассказывает подполковник медицинской службы, врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием уролога | 900.00 руб. | |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Что делать, если нашли кишечную палочку в мазке?
Если обнаружена кишечная палочка в мазке, врач может назначить дополнительные исследования.
Это может быть ПЦР или бак посев мазка на кишечную палочку.
Данные методы диагностики позволяют определить концентрацию возбудителя в клиническом материале.
Если высеялась кишечная палочка в мазке, норма её составляет до 10 4 КОЕ/мл.

В зависимости от клинической ситуации, врач может назначить и другие исследования:
- I. посев на бак вагиноз;
- II. анализы на половые инфекции (кишечная палочка часто осложняет течение других воспалительных заболеваний);
- III. УЗИ органов малого таза.
Кишечная палочка в мазке у женщин: лечение
При большой концентрации бактерий в мазке лечить кишечную палочку приходится антибактериальными препаратами.
Они также требуются в случае наличия клинической симптоматики воспалительного процесса, даже если концентрация микроорганизмов в пределах нормы.
Женщинам могут назначаться:
- препараты для приема внутрь;
- свечи от кишечной палочки в мазке;
- редко – антибиотики в инъекциях (при поражении внутренних половых органов или почек).
Антибиотики могут назначаться разные.
Препарат врач выбирает на основании антибиотикограммы.
Она составляется в процессе культуральной диагностики инфекции.
После бак посева определяется чувствительность кишечной палочки к разным антибиотикам.
Женщине назначаются препараты, к которым эшерихия наиболее чувствительна.
Обычно это цефалоспорины третьего поколения или защищенные полусинтетические пенициллины.
Могут применяться и фторхинолоны.
Они наиболее предпочтительны при поражении мочевыделительной системы (цистит, пиелонефрит).
Прием таблеток внутрь может дополняться использованием препаратов локального действия.
Им отдают предпочтение при вагините.
Часто воспалительный процесс в половых органах вызывают одновременно несколько возбудителей.
Поэтому весьма популярными лекарствами среди врачей и пациентов остаются свечи или вагинальные таблетки, которые содержат в составе одновременно:
- антибиотик;
- противогрибковое средство;
- антипротозойный препарат;
- противовоспалительное средство.
Кроме антибактериальной терапии, лечение кишечной палочки в мазке может включать:
- иммуномодуляторы;
- противогрибковые препараты;
- лактобактерии (для восстановления состава нормальной микрофлоры влагалища).
Кишечная палочка в мазке при беременности
Выявление кишечной палочке в мазке при беременности не всегда требует лечения.
Необходимость и целесообразность проведения терапии определяется врачом-гинекологом.

- концентрации возбудителя;
- наличия и тяжести симптоматики;
- срока беременности;
- особенностей её течения.
- Оцениваются риски для матери и плода.
Если риск, который несет в себе кишечная палочка, превышает риск назначения антибиотиков, то лечение проводится.
Оно позволяет предотвратить осложнения (распространение инфекции) и инфицирование плода во время родов.
Выраженный воспалительный процесс непосредственно перед родоразрешением может стать показанием к проведению кесарева сечения.
Если у вас обнаружена кишечная палочка в мазке, обращайтесь в нашу клинику.
Опытный врач проведет расшифровку анализов и назначит лечение.
При выявлении кишечной палочки в мазке обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Когда поражается мочевой пузырь инфекционно-воспалительным процессом, то говорят о цистите.
Цистит, чаще всего, возникает, если есть инфекционный возбудитель.
О кишечной палочке говорят, как об инфекционном возбудителе цистита в семидесяти пяти процентах случаев.
Кроме этого, цистит вызывается энтерококками, клебсиелами, стафилококками, стрептококками и другими возбудителями.

Это, чаще всего, условно-патогенная микрофлора.
Малый процент случаев цистита вызывается герпетической инфекцией.
Цистит бывает острый, хронический и интерстициальный.
Для острого течения цистита характерны учащенное мочеиспускание малым количеством мочи, сопровождающееся болью и резью.
Иногда появляется геморрагический компонент в моче – ярко-красная кровь в небольшом количестве.
О хроническом цистите мы поговорим более подробно чуть позже.
Больной мочится с болью до сорока раз на протяжении суток и болит промежность и надлобковая область.
Иногда интерстициальный цистит заканчивается сморщиванием мочевого пузыря и лечится оперативно.
Цистит, в основном, возникает от переохлаждения, и болеют им, как правило, женщины.
Главная причина – слабый иммунитет и анатомические особенности женского организма.
Цистит и кишечная палочка
Как я уже говорил, три четверти причин цистита – кишечная палочка.
Цистит развивается, если:
- наличествует возбудитель, например, кишечная палочка;
- в редких случаях причина в лучевом поражении и аллергической реакции;
- возникло общее переохлаждение организма (перемерзание, сидение на холодной поверхности, сквозняк и тому подобное);
- ухудшается иммунный статус;
- организм недополучает необходимые витамины и минералы.
Чаще всего циститом болеют весной.
Именно в этот период времени года ощущается острая нехватка необходимых компонентов пищи (витамины, микроэлементы).
Коварство цистита заключено в его частой бессимптомности протекания, когда жалоб нет, а воспалительный процесс в мочевом пузыре идет полным ходом.

В целях профилактики необходимо быть всегда тепло одетым и не повергать организм переохлаждению.
Зачастую, на ранних стадиях развития воспаления мочевого пузыря, женщины не серьезно лечатся, а пьют укропную водичку и занимаются приемом горячих ванн.
Между тем, вовремя не леченый цистит, очень часто приводит к тяжелому осложнению на почечную ткань – пиелонефриту.
Лечение такого цистита
Острый цистит лечится щадящей диетой и обильным питьём (до двух - двух с половиной литров в сутки).
Нужно не переохлаждаться, регулярно опорожнять кишечник и не заниматься сексом вовремя болезни.
Если есть выпаженные боли, то назначают нестероидные противовоспалительные средства в виде ректальных свечей.
После определения чувствительности кишечной палочки к антибиотикам, проводят антибактериальную терапию.
До определения чувствительности лечатся уроантисептикамии и растительными диуретинами.
Геморрагический цистит лечится сразу антибиотиками, до определения чувствительности.
Статистика говорит о том, что сорок процентов цистита проявляется после коитуса.
Хронический цистит и его лечение
Хроническое воспаление мочевого пузыря проявляется так:
- появление дизурии. Когда слизистый слой мочевого пузыря раздражается и даже малое количество мочи в пузыре, ведёт к учащённому незначительному мочеиспусканию;
- лихорадочным состоянием. Цистит обостряется, и температура повышается;
- частое и сопровождающее болью мочеиспускание. Часть слизистой оболочки, ответственная за позывы к опорожнению, расположенная в шейке мочевого пузыря, при цистите постоянно раздражается, и мочеиспускание будет частым и нестерпимо болезненным;
- истончается и изъязвляется слизистый слой пузыря и становится отёчным. От этого нижняя треть живота становится очень болезненной;
- иногда тошнотой и рвотой;
- моча теряет прозрачность, в ней появляется муть и неоднородность;
- моча становится с примесью крови. Повреждения слизистой грозят микрогематурией (хроническое геморрагическое воспаление сопровождается большим количеством крови).
Хроническое воспаление всегда сопровождается периодами ремиссии и рецидивами.
Мы рассматриваем хронический инфекционный процесс, вызванный кишечной палочкой.
Хотя для цистита возможно и неинфекционное течение, или инфекция другая, не кишечная палочка.
Приведенная выше симптоматика хронического процесса не отличается специфичностью.
Зачастую вызвана инфекцией в уретральном канале или во влагалище, другой патологией.
Например, злокачественной опухолью мочевого пузыря, дивертикулёзом уретрального канала или конкрементами в мочеиспускательном канале.

Основными факторами, способствующими появлению хронического воспаления мочевого пузыря у женщин, являются:
- очень узкое нательное белье из синтетических материалов;
- несоблюдение интимной гигиены;
- активные сексуальные действия;
- частые переохлаждения;
- отсутствие режима в посещении врача-гинеколога;
- нерегулярное опорожнение кишечника.
Кишечная палочка попадает в пузырь двумя путями: восходящим или нисходящим способом.
В первом случае инфекционный возбудитель попадает в пузырь через уретру.
Во втором, поражаются вначале верхние отделы МПС.
А потом воспаление переходит в пузырь.
Факторы, провоцирующие рецидивы воспалительного процесса в мочевом пузыре, хронического течения:
- раздражающие ЖКТ и мочевыделительную систему продукты питания;
- раздражающие контрацептивы (речь идет о вагинальных контрацептивах);
- противозачаточные таблетки;
- интенсивная антибиотикотерапия;
- онкопатология в мочевом пузыре.
Диагноз хронического воспалительного процесса, в мочевом пузыре, ставится:
- после тщательного сбора анамнеза заболевания;
- общего анализа крови и мочи;
- посева мочи на микрофлору;
- исследования на ИППП;
- УЗИ почечной и пузырной ткани;
- цистоскопии.
Диагностика проводится для того, чтобы точно установить, что причина цистита явилась кишечная палочка и для составления плана и объёма проводимых лечебных мероприятий.

Обычно лечение проходит за неделю, максимум десять дней.
Терапевтическое воздействие, при данной патологии, состоит из приема лекарственных средств общего и местного воздействия.
Лечению сопутствует специальная диета и соблюдение особого питьевого режима.
Лечение состоит из приема антибиотиков, уросептиков и иммуновакцинации.
Нужно прислушиваться к определенным советам и рекомендациям;
- пить, в большом количестве, несладкие травяные чаи и простую воду;
- есть пищу, содержащую много клетчатки (бобовые, овсяная каша, овощи);
- убрать из диеты любые потенциальные пищевые аллергены;
- насыщать свой организм пищей, с большим количеством антиоксидантов (окрашенными фруктами и овощами);
- резко ограничьте потребление макаронных изделий и продуктов из белого хлеба, а также сладостей;
- красное мясо лучше, вообще, не есть, а употреблять белое постное мясо и рыбу;
- полезно употребление оливкового, тыквенного, льняного или кокосового масла;
- избегайте пищи с трансжирами (типа печенья и маргарина);
- поменьше стимулирующих продуктов (типа кофейных и алкогольных напитков и табачной продукции);
- заниматься физическими упражнениями минимум по полчаса, пять раз на протяжении недели;
- принимать богатые витаминные комплексные препараты с микроэлементами и аминокислотами.
Также неосложненый хронический цистит хорошо лечится препаратами народной медицины.
Они отличаются выраженным противогрибковым, спазмолитическим и анальгезирующим действием.
Лекарственные травы полезно добавлять в пищу и делать из них травяные чаи.
Также пользуются приготовленными на основе трав препаратами.
Применение как общее, так местное (целебные ванны).
Терапия лекарственными травами необходима ежедневная, без прерываний.

Лечатся люцерной, толокнянкой, лопухом обыкновенным, бучей, сельдереем, одуванчиком, ромашкой аптечкой, клюквой, подорожником, тысячелистником обыкновенным, эхинацеей и другими лекарственными травами.
Главное – не тянуть с определением причины цистита и своевременным и правильным лечением.
Причины возникновения и симптоматика цистита
О причинах возникновения цистита мы же говорили.
Напомню основные – это слабая иммунная защита и антибиотикотерапия по поводу разнообразных заболеваний и переохлаждение.
Также всевозможные инфекции в уретре нагружают иммунную систему и провоцируют появление цистита.
Самый главный диагностический признак цистита – это боль.
Во время опорожнения мочевого пузыря в нижней половине живота.
Болит промежность, зудит и жжет слизистая гениталий и мочевыводящей системы.
Иногда отмечается бессимптомное течение или симптоматика слабая и плохо выражена.
Помимо боли, характерно наличие общей слабости, недомогания, повышения температуры и болей в голове.
Читайте также:

