Кишечные инфекции передаются через продукты питания
Обновлено: 18.04.2024
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний, вызываемых патогенными и условно-патогенными бактериями, вирусами и простейшими. Все ОКИ имеют сходные клинические общие и желудочно-кишечные проявления: диарея, тошнота, рвота и лихорадка, интоксикация, обезвоживание. Инфекции передаются человеком и/или животными. Механизм заражения — алиментарный (то есть через рот). Пути инфицирования — фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях — воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде.
По данным ВОЗ (апрель 2017), ОКИ занимают ведущее место в инфекционной патологии детского возраста, уступая только гриппу и острым респираторным инфекциям. Самые распространенные кишечные инфекции: дизентерия, сальмонеллез, пищевые токсикоинфекции, ротавирусные и энтеровирусные инфекции. Больше подвержены острым кишечным инфекциям дети от одного года до семи лет, однако взрослые тоже болеют достаточно часто.
Важно: Особенно тяжело острая инфекция протекает у детей и людей пенсионного возраста, а также у пациентов с тяжелыми хроническими заболеваниями. Именно в этих группах чаще развивается обезвоживание: с рвотой и жидким стулом человек теряет большое количество жидкости и электролитов, что без корректного лечения может привести к летальному исходу.
Клинические проявления кишечной инфекции:
- Интоксикационный синдром — слабость, головная боль, ломота в теле, головокружение, тошнота
- Лихорадка — повышение температуры тела (от 37 до 38 градусов и выше), в некоторых случаях температуры может не быть
- Гастритический синдром — боль в желудке, тошнота, рвота
- Энтеритный синдром — частый жидкий стул
- Колитический синдром — боли внизу живота, болезненные позывы на дефекацию
Эти симптомы встречаются в разных сочетаниях и имеют различную степень выраженности.
Лечение острой кишечной инфекции:
1) Щадящая диета. Из рациона исключают молочные продукты, сырые овощи, ягоды, фрукты, жареное, жирное, соленое, острое, копченое.
2) Прием сорбентов. Они уменьшают длительность интоксикации благодаря способности фиксировать на своей поверхности не только токсические продукты, но и возбудителей инфекционной диареи (вирусы, бактерии).
3) Регидратация — восполнение потери жидкости и электролитов (перорально или парентерально).
4) Купирование рвоты при необходимости быстро прекратить потерю жидкости.
5) Антибактериальная терапия — назначается врачом-инфекционистом при подозрении на бактериальную инфекцию.
6) Препараты бифидо- и лактобактерий — в целях восстановления и профилактики нарушений микроэкологии кишечника.
Несмотря на то что чаще всего ОКИ протекают в легкой форме, при неадекватном лечении или позднем обращении к врачу они могут приводить к печальным последствиям.
Осложнения острых кишечных инфекций:
1) Дегидратация (обезвоживание) — патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Помимо снижения веса больного беспокоят сухость кожи и слизистых, жажда, снижение эластичности кожи, учащение пульса, снижение артериального давления.
2) Инфекционно-токсический шок — обусловлен высокой концентрацией токсинов бактерий в крови, возникает на фоне высокой температуры, чаще в начале болезни, и сопровождается серьезными нарушениями гемодинамики.
3) Пневмония. При повторяющейся рвоте высок риск заброса содержимого желудка в дыхательные пути.
4) Острая почечная недостаточность. Развивается на фоне выраженной интоксикации и дегидратации.
Функция фармацевта
При первых признаках ОКИ заболевший или его родственник спешит не к врачу, а направляется в аптеку за средствами, которые помогут быстро купировать симптомы. Что может посоветовать первостольник и когда лучше настоять на обращении к врачу? Начнем с того, какую именно информацию нужно уточнить у покупателя, чтобы не пропустить опасные состояния, угрожающие жизни.
Возраст
- Если признаки ОКИ появились у ребенка (особенно дети в возрасте до трех лет), пожилого человека (старше 65 лет) или человека, страдающего тяжелой сопутствующей патологией, стоит настоять на обращении к врачу в срочном порядке! Именно у этих групп пациентов любая ОКИ может привести к тяжелым осложнениям и летальному исходу.
Частота стула, наличие или отсутствие рвоты
- Если у взрослого наблюдается частый обильный жидкий стул (более 5 раз за день) и/или многократная рвота, то это грозит быстрой потерей жидкости и электролитов, восполнить которую перорально затруднительно. Необходимо обращение к врачу!
Наличие симптомов выраженной дегидратации
- Прогрессирующая слабость, головокружение, постоянная жажда, низкое артериальное давление — повод настоять на вызове скорой помощи!
Любые подозрения на хирургическую патологию
- Боль в животе любой локализации, высокая лихорадка, примеси крови в стуле — все эти симптомы могут скрывать за собой острые хирургические заболевания, такие как холецистит, аппендицит, кишечная непроходимость и другие.
Если никаких тревожных симптомов покупатель не назвал, то что можно рекомендовать из препаратов ОТС?
Готовые солевые препараты для регидратации
Оральные регидратационные соли (ОРС) или пероральные регидратационные соли (ПРС) помогают восстановить водный и кислотно-щелочной баланс в организме. ОРС представлены в аптеках в виде готовых растворов для питья или в виде порошков, предназначенных для приготовления растворов. Растворы ОРС могут всасываться в тонкой кишке даже при сильной диарее, восполняя таким образом запасы воды и электролитов.
- декстроза + калия хлорид + натрия хлорид + натрия цитрат;
- декстроза + калия хлорид + натрия хлорид + натрия бикарбонат.
Какой регидратант предложить покупателю?
Уточните, кто нуждается в отпаивании. Если это ребенок, то предпочтение стоит отдать формам ОРС с приятным фруктовым вкусом (таких вариантов достаточно) — так ребенку будет проще выпить нужный объем жидкости. Если это взрослый, то можно подобрать препарат в зависимости от ценовых предпочтений покупателя — разброс цен колеблется примерно от 40 до 400 рублей за упаковку.
Также важно сориентировать покупателя в необходимом количестве препарата. На начальных этапах лечения взрослым рекомендован прием до 750 мл ОРС в час, а детям — до 20 мл ОРС на кг веса тела в час. Принимать растворы стоит дробно, малыми порциями, каждые 5–15 минут, чтобы не спровоцировать рвоту. Если жажда сохраняется и хочется выпить большее количество раствора, то стоит выпить столько ОРС, сколько хочется.
Энтеросорбенты
Адсорбционные свойства энтеросорбентов обусловлены пористой структурой с активной поверхностью, которая способна удерживать газы, пары, жидкости или вещества, находящиеся в растворе.
Основной показатель эффективности сорбентов — сорбционная емкость, чем она больше, тем эффективнее считается сорбент. В зависимости от показателей сорбционной емкости определяется кратность приема и дозы сорбента.
Наиболее популярные сорбционные препараты в России:
Эти сорбенты производятся из химически обработанной древесины, часто в состав добавляют пребиотик лактулозу. Обладают низкой сорбционной емкостью (порядка 18 мг/г).
Активное вещество — алюмосиликат природного происхождения (лечебные породы глины) в порошке. Обладает средней сорбционной емкостью (100 мг/г).
4) Кремнийсодержащие сорбенты.
Препараты этой группы обладают высокой сорбционной активностью (более 150 мг/г).
Очевидно, что для получения быстрого терапевтического эффекта в первую очередь стоит предложить покупателю современные сорбенты с максимально высокой сорбционной активностью. Для детей лучше рекомендовать препараты с нейтральным вкусом или формы сорбента с приятным фруктовым ароматом.
Пробиотики
Пробиотики (эубиотики) — непатогенные для человека бактерии или другие микроорганизмы, обладающие подавляющей активностью в отношении патогенных и условно-патогенных микроорганизмов, обеспечивают восстановление нормальной микрофлоры кишечника. Пробиотики — это живые микроорганизмы, которые могут быть включены в состав различных пищевых продуктов, лекарственных препаратов и пищевых добавок. Чаще всего в качестве пробиотиков используются определенные штаммы лактобактерий и бифидобактерий, некоторые штаммы кишечной палочки, энтерококков, бацилл, пропионибактерий, дрожжевых грибков из рода сахаромицетов. Пробиотики оказывают воздействие на желудочно-кишечную экосистему, стимулируют иммунные механизмы слизистой оболочки, что уменьшает частоту и тяжесть диареи. Эффективность пробиотиков при лечении ОКИ подтверждена многочисленными исследованиями. Пробиотики достоверно уменьшают длительность ОКИ и снижают риск сохранения диареи более 4 дней.
Современные пробиотические препараты могут быть монокомпонентными или содержать несколько культур микроорганизмов.
После купирования острых симптомов, для быстрого восстановления микрофлоры кишечника, можно начинать прием пробиотиков. Выбор препарата зависит от степени тяжести ОКИ. При выраженной диарее следует выбирать поликомпонентные препараты, содержащие бифидобактерии в высоких концентрациях, они быстро останавливают диарею, интоксикацию и способствуют регенерации слизистых. При легких проявлениях ОКИ можно остановить выбор на монокомпонентном препарате. Лечение пробиотиками может длиться от 5 до 14 дней.
Типичные ошибки фармацевта
Кроме того что первостольник обязан грамотно подобрать средства из трех вышеописанных групп препаратов, он не должен совершить распространенных ошибок. А именно:
Помните, что в большинстве случаев ОКИ не требует лечения в стационаре и приема антибиотиков, для быстрого купирования симптомов болезни достаточно вовремя начать регидратационную терапию солевыми растворами, прием сорбентов и пробиотиков.


О том, как уберечь себя от коварных недугов, рассказывает детский врач-инфекционист Окружной клинической больницы Ханты-Мансийска Людмила Томрачева.
– Основная доля кишечных инфекций, с которыми к нам обращаются, приходится на вирусные. Их возбудители – ротавирус, энтеровирус, аденовирус и другие. Так же, как и ОРВИ, они передаются воздушно-капельным путем, – поясняет специалист.
Инфекции очень быстро распространяются в организованных коллективах (в детсаду, в школе). Например, если родители не заметили признаки заболевания (а может, они не успели проявиться) и привели ребенка в школу, он может стать источником инфекции для остальных.
Ротавирус крайне устойчив во внешней среде. Он может обитать даже в холодильнике на протяжении длительного времени, не воздействует на него и хлорирование воды. Распространение ротавирусов происходит по аналогии с традиционным вирусом гриппа, то есть воздушно-капельным способом (кашель, чихание). Также они передаются через немытые руки, термически не обработанные продукты, через окружающие ребенка вещи – игрушки, посуду и т. д.

Для ротавирусной инфекции характерен подъем заболеваемости в зимний и зимне-весенний период
Как говорит Людмила Томрачева, симптомы ротавируса очень похожи на признаки других острых кишечных инфекций – температура, жидкий стул, рвота. Но рвота и диарея – лишь верхушка айсберга. Главная опасность при этой инфекции – стремительно развивающееся, опасное для жизни обезвоживание организма. Правильное лечение ротавирусной инфекции осложнений не вызывает. Однако если исключить частые приемы питья при поносе и рвоте, в особенности для детей в возрасте до года, обезвоживание организма может привести даже к летальному исходу.
– Если вы или ваш ребенок почувствовали себя плохо и проявляются признаки инфекции, первое, что нужно сделать, пока не оказана квалифицированная медицинская помощь, – это восполнить потерю жидкости и минеральных солей. Рекомендуется пить воду без газа и принимать солевые растворы, например регидрон малыми порциями, – советует врач. - В обязательном порядке следует контролировать у ребенка температуру, потому как при длительном ее повышении в пределах 39 градусов значительно возрастает нагрузка на сердечно-сосудистую систему, возможны судороги. Ни в коем случае не нужно заниматься самолечением.

Норовирус: заразный и устойчивый
Возбудитель норовирусной инфекции – недавно открытый вирус норволк. Эта инфекция тоже очень жизнестойкая: влажная уборка с обычными моющими и спиртосодержащими средствами не обеспечивает ее уничтожение. Норовирус устойчив к высыханию, нагреванию до 60 градусов, замораживанию, прекрасно сохраняется во льду, погибает только от хлорсодержащих дезинфицирующих средств высокой концентрации и при кипячении. Механизм передачи инфекции – фекально-оральный, но не исключается и воздушно-капельный. Норовирус очень заразен. Его можно подхватить при употреблении сырой воды, инфицированных продуктов питания (особенно опасны морепродукты), контактно-бытовым путем – через грязные руки, предметы обихода, игрушки. Даже пыль, содержащая вирусные частицы, может вызвать заболевание.
Норовирус регистрируется чаще в виде вспышек в закрытых или полузакрытых коллективах (школы-интернаты, детские дома, образовательные учреждения, круизные корабли, дома инвалидов и престарелых, воинские части, госпитали, кафе и рестораны).

Коварные палочки
Кроме вирусных, есть также бактериальные кишечные инфекции, такие как дизентерия, сальмонеллез. Причина таких заболеваний – неправильное приготовление пищи, несоблюдение правил гигиены.
Чем больше микробов попадает в организм, тем тяжелее состояние человека, и хуже всего приходится детям. Основной источник сальмонеллеза – пернатые, прежде всего куры. Сальмонеллы находятся в их мясе, яйцах, как на скорлупе, так и внутри – в желтке.
Как поясняет детский врач-инфекционист, заразиться сальмонеллезом можно, если яйцо плохо приготовлено, а курица недостаточно термически обработана.
– Это заболевание чаще всего имеет острое начало, – рассказывает Людмила Томрачева. – Примерно через сутки после попадания микробов в организм появляются боль в животе, тошнота, рвота, жидкий стул. Повышается температура до 37,5–38 градусов, а иногда и до 39–40. Инфекция вызывает тяжелую интоксикацию.
Заразиться сальмонеллезом можно через пищу, воду, а также при контакте с больным человеком или животным. Сальмонеллы попадают и в готовые блюда, если их хранят вместе с сырыми продуктами или для обработки вареных и сырых продуктов используют один и тот же кухонный инвентарь – разделочные доски, ножи.
Подхватить болезнь можно во время купания в пруду или озере, глотнув воды, загрязненной выделениями больных птиц и животных.
– Если кто-то из членов семьи заболел, не старайтесь сами поставить диагноз, а тем более лечить, немедленно вызывайте врача. Терапию при любой кишечной инфекции должен назначать только специалист, – говорит Людмила Томрачева.
Неправильное лечение может привести к серьезным осложнениям. Важно понимать, что только врач может назначить адекватную терапию, ориентируясь на тяжесть заболевания.
Чистая профилактика
Большое значение для профилактики бактериальных кишечных инфекций имеет соблюдение правил личной гигиены и обработки продуктов. Проблемы появляются тогда, когда человек начинает их игнорировать. Если у вас есть маленькие дети, научите их перед едой обязательно мыть руки, отправляясь на прогулку с ребенком, возьмите с собой антибактериальные салфетки либо антибактериальный гель для рук. Не давайте своему чаду пищу, которую забыли поставить в холодильник. На вид, вкус и запах еда может быть нормальной, а на самом деле в ней могут быть болезнетворные микроорганизмы. А если все же заметили у себя или ребенка первые признаки желудочно-кишечного заболевания, немедленно обратитесь к врачу.

Чтобы избежать кишечных инфекций:
– соблюдайте правила личной гигиены (тщательное мытье рук перед едой и приготовлением пищи, а также после туалета);
– тщательно обрабатывайте овощи и фрукты (обдавайте их кипятком), употребляйте в пищу термически обработанные продукты;
– вымытую посуду, особенно для приготовления детских молочных смесей, ошпаривайте кипятком;
– избегайте контакта между сырыми и готовыми пищевыми продуктами. Правильно приготовленная пища может быть загрязнена путем соприкосновения с сырыми продуктами;
– употребляйте гарантированно безопасную воду (кипяченую, бутилированную) и напитки в фабричной упаковке;
– отдавайте предпочтение кипяченому или пастеризованному молоку;
– купайте детей в возрасте до года в кипяченой воде;
– исключайте контакты с людьми, имеющими малейшие проявления нездоровья, особенно расстройства пищеварения;
– хорошо прожаривайте и проваривайте еду, особенно когда готовите на природе (шашлык и др.);
– храните пищу защищенной от насекомых и грызунов;
– при покупке продуктов проверяйте срок годности;
– никогда не пробуйте немытые ягоды или фрукты на рынке. Избегайте контактов с заболевшими людьми.
Виды кишечных инфекций
Бактериальная – возбудители: патогенные бактерии (дизентерийная палочка, сальмонелла, синегнойная палочка и другие) и их токсины. К бактериальным инфекциям относятся: дизентерия, сальмонеллез, эшерихиоз, инфекция, вызванная синегнойной палочкой, холера, ботулизм и другие.
Вирусная – возбудители: реовирус, ротавирус, энтеровирус, аденовирус и другие.
Грибковая – возбудители: грибы вида Candida.
Протозойная – вызывается паразитическими простейшими (амебами, лямблиями, паразитическими инфузориями Balantidium coli).
К кишечным инфекциям относятся дизентерия, сальмонеллез, брюшной тиф, паратифы А и Б, холера, гастроэнтерит, пищевые токсикоинфекции, вирусный гепатит А, вирусные кишечные инфекции (аденовирус, ротавирус, норовирус, астро вирус и т. д.). Основными проявлениями заболевания кишечными инфекциями, на которые следует обращать внимание, являются слабость, вялость, плохой аппетит, диарея, рвота, боли в животе, повышение температуры и появление озноба. При острых кишечных инфекциях вирусной этиологии наряду с поражениями кишечника отмечаются изменения со стороны верхних дыхательных путей: неба, дужек, язычка - при ротавирусной инфекции; трахеобронхит - при аденовирусной инфекции.
Для всех этих заболеваний характерным является проникновение возбудителей через рот и размножение их в кишечнике человека, откуда они с выделениями вновь попадают во внешнюю среду: почву, воду, на различные предметы и продукты питания.
Возбудители кишечных инфекций обладают высокой устойчивостью во внешней среде, сохраняя свои болезнетворные свойства в течение от нескольких дней до нескольких недель и даже месяцев. Еще более устойчивы во внешней среде патогенная кишечная палочка, возбудители брюшного тифа, вирусного гепатита, вирусы. В передаче возбудителей могут участвовать несколько основных факторов: вода, пищевые продукты, почва, предметы обихода, живые переносчики (например, насекомые) и т.д. В пищевых продуктах возбудители кишечных инфекций не только сохраняются, но и активно размножаются, не меняя при этом внешнего вида и вкуса продукта. Но при действии высокой температуры, например при кипячении, возбудители кишечных инфекций погибают.
Источником заражения кишечными инфекциями является человек – больной или бактерионоситель (практически здоровый человек, в организме которого находятся возбудители кишечных инфекций).
Восприимчивость людей к кишечным инфекциям довольно высокая. Особенно подвержены им дети. В условиях несоблюдения мер общественной и личной гигиены кишечные инфекции проявляют высокую контагиозность, могут быстро распространяться среди окружающих больного (бактерионосителя) лиц и вызывать массовые заболевания людей.
Опасность заражения кишечными инфекциями представляют продукты (блюда из них), употребляемые в холодном виде, без тепловой обработки т.к. микробы в ней не только хорошо сохраняются, но и размножаются.
В этом плане большую опасность представляют собой кремово- кондитерские изделия, салаты, винегреты, молоко, масло, другие пищевые продукты (особенно те, которые не подлежат термической обработке).
Одним из факторов заражения и распространения кишечных инфекций является вода. Опасность заражения кишечными инфекциями представляет употребление для питья, мытья посуды, рук, овощей и фруктов воды открытых водоемов, талой воды. Заражение может произойти при купании в открытых водоемах. К заражению кишечными инфекциями может привести употребление воды из колодца, если колодец неправильно построен или неправильно используется. Через воду могут распространяться холера, брюшной тиф, дизентерия, сальмонеллезы, вирусный гепатит “А” (или болезнь Боткина) и др.
Предметы домашнего обихода тоже могут содержать возбудителей различных заболеваний, особенно если в семье есть больной (или носитель) какого- либо заболевания. Это посуда, через которую могут передаваться кишечные инфекции, игрушки для детей, полотенца.
Профилактика кишечных инфекций включает простые правила гигиены:
- обязательное тщательное мытье рук с мылом перед приготовлением, приемом пищи и после посящения туалета;
- воду для питья употреблять кипяченную, бутилированную или из питьевого фонтанчика с системой доочистки водопроводной воды;
- овощи и фрукты, в том числе цитрусовые и бананы употреблять только после мытья их чистой водой и ошпаривания кипятком;
- разливное молоко употреблять после кипячения;
- творог, приготовленный из сырого молока или развесной, лучше употреблять только в виде блюд с термической обработкой;
- все пищевые продукты следует хранить в чистой закрывающейся посуде;
- скоропортящиеся продукты сохранять в холодильниках в пределах допустимых сроков хранения;
- обязательны соблюдение чистоты в жилище, частое проветривание, ежедневное проведение влажной уборки;
- купаться в открытых водоемах в летний период года можно только в специально отведенных местах;
- на вокзалах, в аэропортах, местах массового отдыха при питье бутилированной, газированной воды использовать только одноразовые стаканчики.
Несвоевременное обращение за медицинской помощью может отрицательно сказаться на здоровье и привести к заражению окружающих.
Все мы обязаны заботиться о своем здоровье. При обнаружении у себя того, или иного инфекционного заболевания необходимо срочно обратиться к врачу. Не занимайтесь самолечением! Многие заболевания, например дизентерия и сальмонеллез, в результате самолечения могут приобрести хронический характер.


Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями.
Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации.
Паводки - подъёмы уровня воды, возникающие в результате выпадения обильных осадков.
Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения.
Острые кишечные инфекции - группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные - в теплое время года.
В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде - 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях - более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) - отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции?
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение ?
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди, страдающие алкоголизмом
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Клиническая картина и профилактика некоторых инфекций.
Инфекции, вызванные бактериями.
Холера.
Вызывает холеру бактерия вида Vibrio Cholerae.
Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными.
Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня.
Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги.
Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов.
Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев).
Сальмонеллез
Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения.
Основные пути заражения:
Пищевой: мясо зараженных животных и птиц, недостаточно термически обработанные; питье загрязненной воды
При купании в загрязненной воде.
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа.
Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье.
Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи.
Дизентерия (шигеллез).
Возбудители дизентерии принадлежат к роду Shigella.
Источником инфекции является больной или бактерионоситель.
Механизм передачи - фекально-оральный.
Основные пути передачи - контактно-бытовой, водный, алиментарный.
Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи.
Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток.
Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита.
Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики.
Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика - санитарно-гигиенические мероприятия.
Ботулизм.
Возбудитель болезни - Clostridium botulinum
Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин.
Инкубационный период продолжается от 2 - 4 часов до 10 суток. В среднем - 2 суток.
Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания.
При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводят очищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких.
Строгое соблюдение технологии производства консервированных продуктов.
Домашние заготовки хранить в холодильнике.
Лицам, употребившим подозрительный продукт, вводят половину лечебной дозы противоботулинистической сыворотки.
Инфекции, вызванные вирусами.
Ротавирусная инфекция.
Возбудителем инфекции является ротавирус.
Болеют в основном дети от 6 месяцев до 4 лет.
Механизм передачи возбудителя - фекально-оральный, чаще через воду.
Источник заболевания - больной, в меньшей степени вирусоноситель.
Инкубационный период длится от 15 часов до 7 суток.
Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших - рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Выявление и изоляция больных.
Дезинфекция в очаге инфекции.
Энтеровирусные инфекции.
Возбудитель - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Механизм передачи - фекально-оральный. Путь передачи - алиментарный. Факторы передачи чаще всего - овощи.
Источник инфекции - больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей.
Инкубационный период составляет от 2 до 10 суток.
Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию.
Раннее выявление заболевших
Изоляция заболевших на 2 недели
В очаге инфекции - дезинфекция
Детям до 3 лет, имевшим контакт с больными, вводится нормальный человеческий иммуноглобулин, в нос закапывается лейкоцитарный интерферон в течение 7 дней.
Инфекции, вызванные простейшими.
Лямблиоз.
Возбудитель инфекции - Lamblia intestinalis, относится к простейшим.
Источник инфекции - больной человек или цистоноситель. Источником цист могут быть собаки и другие животные.
Механизм передачи - фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду).
Инкубационный период составляет 10-15 дней.
У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон.
Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета.
Своевременное выявление больных и их лечение
Защита продуктов от загрязнения
Борьба с мухами
Не использовать воду из открытых источников без предварительного кипячения
Мытье фруктов, овощей
Соблюдение правил личной гигиены.
Диагностика острых кишечных инфекций.
Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Лечение острых кишечных инфекций.
При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Жидкий стул чаще 5 раз в сутки
Схваткообразные боли в животе
Выраженная слабость и жажда
Наличие сопутствующих хронических инфекций.
Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику
Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
Использовать грелку. Это только усилит воспалительный процесс.
Профилактика острых кишечных инфекций.
Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости.
Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек.
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
С наступившим летом тема нашей статьи приобрела особую актуальность. Кишечные инфекции — это целая группа инфекционных заболеваний, поражающих в основном желудочно-кишечный тракт. Острые кишечные инфекции по своей распространенности уступают только острым респираторным заболеваниям. Пик заболеваемости обычно приходится на лето, но и в холодное время года часто встречаются кишечные инфекции, вызываемые преимущественно вирусами. Однако наиболее частая причина возникновения этих заболеваний — попадание возбудителей инфекции с загрязненными продуктами и водой в желудочно-кишечный тракт.
Всего в настоящее время известно около 30 инфекционных кишечных заболеваний. К наиболее распространенным относятся:
- пищевая токсикоинфекция (в основном стафилококковой этиологии)
- сальмонеллез
- дизентерия
- энтеровирусная и ротавирусная инфекция
- холера
Осложнения кишечных инфекций:
- бактериальные инфекции органов дыхания и среднего уха
- дисбактериоз кишечника
- кишечное кровотечение
- перфорация стенки кишки
- инвагинация кишечника
- бактериально-токсический шок
Возбудители кишечной инфекции
Помимо инфекционных агентов из естественной среды источником заражения может стать уже заболевший человек. Выделяя большое количество патогенных микроорганизмов (микробы выделяются с испражнениями, рвотными массами, иногда с мочой), больной заражает предметы, находящиеся вокруг, и, если не соблюдать меры предосторожности, может возникнуть цепная реакция в распространении инфекции.
Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способы подолгу существовать в почве, воде и на различных предметах (ложках, тарелках, дверных ручках и мебели). Инфекционные микроорганизмы во внешней среде не только не погибают, но и сохраняют способность к размножению, а размножаются они наиболее активно в теплых и влажных условиях. Однако самая благоприятная среда для развития бактерий — это кисломолочные и мясные продукты.
Установлена связь отдельных форм острых кишечных инфекций с видами пищи. Так, дизентерия чаще возникает при употреблении молока и молочных продуктов, а кишечные инфекции, вызванные стафилококком, — при употреблении молочных продуктов и кондитерских изделий с кремом. Иерсиниозы обычно развиваются при употреблении сырых овощей, салатов и другой растительной пищи.
Возбудителями кишечных инфекций могут быть как бактерии (сальмонеллы, шигеллы, иерсинии, энтеропатогенные кишечные палочки, стафилококки), так и их токсины (пищевые токсикоинфекции). Вирусы (ротавирусы, энтеровирусы, астровирусы, парвовирусы) пока на втором месте по частоте встречаемости, однако в последнее время вирусные инфекции получают всё более широкое распространение. И на последнем месте — простейшие (лямблии, амебы, бластоцисты).
После попадания патогенов в организм человека, как правило, проходит бессимптомный инкубационный период, который продолжается от 6 до 48 часов — от попадания микроорганизмов в ротовую полость до момента поступления их в кишечник, где происходит их бурное размножение. После того как патогенные микроорганизмы размножились, начинается стадия клинических проявлений.
N. B.! При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо срочно обратиться к инфекционисту для правильного подбора терапии и профилактики осложнений.
Наступает острый период — от 1 до 14 дней, в это время клинические проявления со стороны ЖКТ выражены максимально. Как правило, период заканчивается, когда нормализуется температура и прекращается ведущий симптом (понос или рвота).
Период реконвалесценции — не менее 2 недель, а в некоторых случаях при отсутствии лечения до нескольких лет. В этот период функция желудочно-кишечного тракта, как правило, восстанавливается не полностью — может быть неустойчивый стул.
В основном все кишечные инфекции протекают с достаточно похожими симптомами. Они всегда начинаются внезапно. В самом начале заболевания появляется резкая слабость, вялость, снижение аппетита, головная боль, повышение температуры — неспецифические симптомы, которые могут напоминать симптомы респираторных вирусных инфекций. Однако вскоре возникают тошнота, рвота, схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии), также могут беспокоить жажда и озноб. Среди клинических проявлений со стороны желудочно-кишечного тракта, как правило, сильнее всего выражены симптомы, связанные с пораженным органом:
- тошнота, рвота и боли в эпигастральной области (при гастрите);
- понос (при энтерите);
- рвота и понос (при гастроэнтерите);
- кровь в стуле и его нарушения (при колите);
- поражения всего кишечника (при энтероколите).
Одно из самых неблагоприятных последствий кишечной инфекции — это дегидратация организма из‑за рвоты и/или поноса и, как следствие, нарушение водно-электролитного обмена. Результатом резкой дегидратации может стать даже шок.
Однако иногда кишечные инфекции могут не иметь видимых симптомов, но сопровождаются выделением возбудителей. В плане распространения инфекции такое носительство наиболее опасно: ничего не подозревающий человек становится постоянным источником инфекции, заражая окружающих.
Врачу важно провести дифференциальную диагностику между кишечной инфекцией и соматическими заболеваниями со сходными симптомами: диареей, связанной с приемом лекарственных препаратов, острым аппендицитом, инфарктом миокарда, пневмонией, внематочной беременностью и т. д.
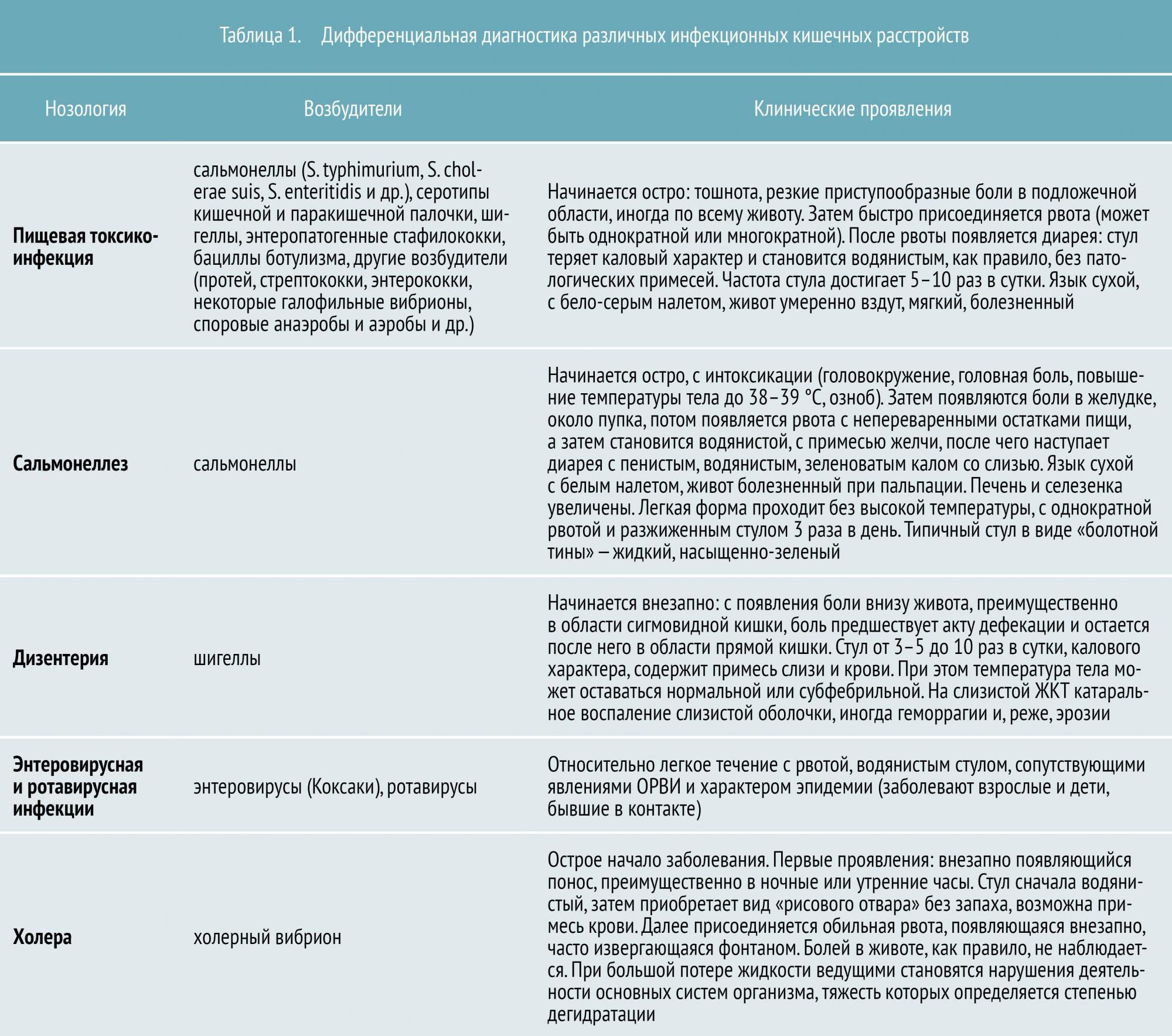
Диагностика и лечение кишечной инфекции
- Выделение из крови возбудителя и его антигенов (токсинов)
- Бактериологическое исследование: выделение и типирование возбудителя в посевах кала, других биологических секретов и экскретов организма больного
- Вирусологическое исследование: выделение вируса из кала в посевах на культуре клеток или при электронной микроскопии
- Микроскопическое исследование: обнаружение паразитов в мазках нативного кала после обработки специальными красителями
- Выявление сывороточных антител к антигенам возбудителя и роста их титра: серологическое обследование с использованием специальных диагностикумов в реакциях (РПГА, РИГА, ИФА и т. п.); прирост титра в 4 раза.
Основные принципы терапии кишечных инфекций:
- борьба с возбудителем (антибактериальная терапия);
- борьба с обезвоживанием (как правило, для устранения недостатка жидкости пациентам назначают солевые растворы);
- устранение диареи (энтеросорбенты);
- соблюдение щадящей диеты (исключение свежих овощей и фруктов, молочных продуктов, сладкого).
Во время болезни необходимо соблюдать диету, помогающую замедлить перистальтику кишечника. Рекомендуются продукты с высоким содержанием танина (черника, черемуха, крепкий чай); вещества вязкой консистенции (слизистые супы, протертые каши, кисели); сухари; индифферентные вещества — паровые блюда из нежирного мяса и рыбы. Важный этап в лечении кишечных инфекций — исключение из рациона жареных и жирных блюд, сырых овощей и фруктов.
Главное направление лечебной тактики — нейтрализация экзотоксинов в кишечнике (энтеросорбенты) и регидратация — компенсация патологических потерь жидкости и электролитов специально разработанными глюкозо-солевыми растворами. Объем вводимых растворов зависит от степени обезвоживания и массы тела больного, а скорость введения составляет 1–1,5 л/ч. Дезинтоксикационная и регидратационная терапия в 85–95 % случаев может осуществляться перорально.
Антибиотики может назначить только инфекционист с учетом проведенных лабораторных тестов и выявленного возбудителя инфекции. Однако при выраженной диарее для ускоренной санации обоснованным является назначение антибактериальных ЛС, которые не всасываются или плохо всасываются из кишечника и обладают широким спектром действия (например, энтерофурил или ко-тримоксазол). Эффективными средствами альтернативной этиотропной терапии, в качестве препаратов от острой кишечной инфекции, являются энтеросорбенты и пробиотики. Этиотропное действие пробиотиков связано с выраженной антагонистической активностью в отношении всех возбудителей острых кишечных инфекций (ОКИ) бактериальной этиологии и опосредованным иммуномодулирующим действием на местное звено иммунитета.
Обзор лекарств для лечения кишечных инфекций
Нифуроксазид (энтерофурил)
Безрецептурное противомикробное средство широкого спектра действия, производное 5‑нитрофурана. Антимикробная активность нифуроксазида вызвана наличием в его составе NO2‑группы, которая угнетает активность дегидрогеназы и нарушает синтез белков в патогенных бактериях.
Нифуроксазид не оказывает действия на сапрофитную флору, не нарушает равновесия нормальной кишечной флоры. При острой бактериальной диарее восстанавливает эубиоз кишечника. При инфицировании энтеротропными вирусами препятствует развитию бактериальной суперинфекции. Этот препарат для лечения кишечной инфекции можно назначать беременным и кормящим женщинам, детям начиная с одного месяца. Терапия нифуроксазидом не должна превышать 7 дней, при этом запрещено употреблять алкоголь.
Безрецептурный препарат в форме вагинальных и ректальных суппозиториев. Обладает иммуномодулирующим, противовирусным, антихламидийным действием. Кипферон — комплексная лекарственная форма, содержащая человеческий рекомбинантный интерферон-α2 и комплексный иммуноглобулиновый препарат (КИП). Разрешен к применению у детей на первом году жизни.
Ко-тримоксазол (сульфаметоксазол + триметоприм)
Механизм действия ко-тримоксазол а обусловлен двойным блокированием метаболизма микроорганизмов. Триметоприм обратимо ингибирует дигидрофолатредуктазу микроорганизмов, нарушает образование из дигидрофолиевой кислоты тетрагидрофолиевой, продукцию нуклеиновых кислот, пиримидиновых и пуриновых оснований; подавляет размножение и рост бактерий. Сульфаметоксазол, который по строению схож с парааминобензойной кислотой, захватывается бактерией и препятствует включению парааминобензойной кислоты в дигидрофолиевую кислоту. В связи с тем что ко-тримоксазол угнетает жизнедеятельность кишечной палочки, снижается образование в кишечнике никотиновой кислоты, рибофлавина, тиамина и прочих витаминов B-комплекса. Это лекарство, помогающее от кишечной инфекции, отпускается по рецепту, применяется с 2‑месячного возраста.
Бактисубтил — споры бактерий Bacillus cereus IP. Рецептурный препарат от кишечной инфекции бактисубтил сохраняет и корригирует физиологическое равновесие кишечной флоры. Споры бактерий, содержащиеся в препарате, устойчивы к действию желудочного сока. Прорастание бактерий в вегетативные формы происходит в кишечнике, затем они высвобождают энзимы, которые расщепляют углеводы, жиры, белки. В результате образуется кислая среда, предотвращающая процессы гниения. Препарат препятствует нарушению синтеза витаминов группы В и Р в кишечнике, его нельзя запивать горячим, а также сочетать с алкоголем. Детям его назначают с семилетнего возраста. Бактисубтил резистентен к действию различных антибиотиков и сульфаниламидных препаратов, поэтому может быть назначен одновременно с ними.
Декстроза + калия хлорид + натрия хлорид + натрия цитрат (регидрон)
Регидратирующее средство для перорального приема восстанавливает водно-электролитное равновесие, нарушенное при обезвоживании организма; корректирует ацидоз. Содержимое одного пакетика растворяют в литре свежепрокипяченной охлажденной питьевой воды. Приготовленный раствор нужно хранить в холодильнике и использовать в течение 24 часов. В раствор нельзя добавлять никакие другие компоненты, чтобы не нарушить действие препарата. Отпускается без рецепта.
Безрецептурное лекарственное средство природного происхождения, обладающее протективным действием в отношении слизистой оболочки кишечника и выраженными адсорбирующими свойствами. Являясь стабилизатором слизистого барьера, образует поливалентные связи с гликопротеинами слизи и увеличивает продолжительность ее жизни, образуя физический барьер, который защищает слизистую оболочку пищеварительного тракта от отрицательного действия ионов Н+, соляной кислоты, желчных солей, микроорганизмов, их токсинов и других раздражителей. Обладает селективными сорбционными свойствами, защищает слизистую оболочку пищеварительного тракта от отрицательного воздействия. В терапевтических дозах не влияет на моторику кишечника.
Профилактика кишечных инфекций, в том числе и острых
Для профилактики кишечных инфекций важно регулярно мыть руки и проводить влажную уборку в квартире. Лучше сразу же выкидывать продукты с истекшим сроком годности, не покупать их в местах с непонятными условиями хранения — как бы ни были привлекательны, скажем, грибочки у бабушки возле метро — а фрукты и овощи есть только тщательно вымытыми.
Избежать распространения болезни поможет ранняя диагностика и изоляция больного с кишечной инфекцией. В очаге инфекции нужно обработать поверхности дезинфицирующими растворами, прокипятить посуду. Выписку пациентов проводят только после отрицательного результата контрольного обследования кала. Всем, кто перенес кишечную инфекцию, в течение месяца необходимо регулярно проходить диспансерное наблюдение в поликлинике.
Читайте также:

