Клей пва можно ли отравиться
Обновлено: 19.04.2024
Основная масса клеев представляет собой смеси, основой для которых являются синтетические смолы, превращающиеся под воздействием отвердителей в неплавкие клеящие составы. В них входит целый ряд компонентов: пленкообразователи, растворители, отвердители, наполнители, пластификаторы и т. п.
Количество клеевых составов на современном рынке превышает 10 000. Самые распространенные полимеры, выступающие в комплексе с растворителями в качестве клеев: поливинилацетат, полиакрилаты, полиамиды, фенол- и формальдегидные смолы, полиуретаны, эпоксидные смолы, каучуки, кремнийорганические соединения и другие.
Наиболее часто в различных бытовых и специализированных сферах используются следующие клеевые составы:
Токсичность клеев обусловливается выделением ядовитых паров или прямым воздействием (при контакте с кожей и слизистыми), в том числе входящих в их состав растворителей.
Как происходит отравление клеем?
Чаще всего отравление клеем происходит при следующих обстоятельствах:
- нарушение технологического процесса на производстве;
- профессиональный контакт с парами клеящего вещества без индивидуальных средств защиты (респиратора, маски, перчаток, защитных очков);
- длительный контакт с незащищенной кожей рук, как в промышленной сфере, так и в быту;
- работа с клеем в помещении без адекватной вентиляции;
- случайное употребление клея внутрь (в том числе детьми);
- намеренное употребление с суицидальной целью;
- вдыхание паров клея с целью опьянения (токсикомания).
Несмотря на способность клеев оказывать токсическое действие при всасывании через неповрежденные кожные покровы, основным способом отравления является респираторный (дыхательный).
Симптомы отравления
Отравление клеевыми составами может протекать как в острой форме, так и в хронической, при длительном воздействии малых доз токсина.
Для острого отравления характерны:
Обратное развитие интоксикации быстро наступает после прекращения контакта с ядовитыми парами: через 1-1,5 мин пропадают галлюцинаторные образы, восстанавливается ориентация в пространстве и времени, возобновляется возможность оценивать окружающую обстановку, появляются головная боль, головокружение, вялость, слабость, тошнота, рвота.
Объективно у пострадавшего отмечаются:
- гиперемия кожных покровов, склер;
- расширение зрачков;
- цианоз носогубного треугольника различной степени выраженности;
- тахикардия;
- снижение артериального давления;
- одышка;
- мелкий тремор пальцев рук.
При длительном профессиональном контакте с веществами, входящими в состав клея, возможна хроническая интоксикация, обусловленная поражением разных органов и систем:
- эпихлоргидрин и толуол (содержатся в эпоксидном клее) отрицательно влияют на нервную систему и печень, при контакте с кожей рук вызывают экзему и дерматиты;
- гексаметилендиамин (компонент полиуретанов и эпоксидных смол) способен изменять формулу крови;
- диамет X (компонент полиуретанов и эпоксидных смол) обладает канцерогенным действием, вызывает поражение органов дыхания;
- свободные фенол и формальдегид (содержатся в фенолоформальдегидных смолах) вызывают заболевания респираторной и нервной систем, дерматиты;
- толуилендиизоцианат (присутствует в полиуретановых клеях) поражает нервную и сердечно-сосудистую систему, нарушает обменные процессы, обладает мощным прижигающим действием;
- пары цианакрилатных составов раздражают слизистую оболочку носа и глаз.
Жалобы, предъявляемые при хроническом отравлении парами клеев, неспецифичны:
- снижение работоспособности, быстрая утомляемость;
- снижение физической активности;
- перебои в работе сердца;
- снижение (реже повышение) артериального давления;
- частые головные боли, нарушения сна;
- расстройства пищеварения: боли в проекции желудка, снижение аппетита, склонность к запорам или поносам, схваткообразные боли в области живота;
- хронические заболевания бронхолегочной зоны;
- снижение иммунитета, высокая подверженность инфекционным заболеваниям.
Первая помощь при отравлении клеем
- Удалить пострадавшего из места воздействия токсина.
- Обеспечить доступ свежего воздуха (расстегнуть стесняющую одежду, открыть окна, двери).
- Провести промывание желудка (выпить 1-1,5 литра теплой воды или слабого раствора марганцовки и вызвать рвотный рефлекс, надавив на корень языка).
- Принять солевое слабительное средство (Магния сульфат).
- Принять энтеросорбент (Атоксил, Энтеросгель, Полифепан, Полисорб).
- При попадании клея на кожу или слизистые оболочки – обильно промыть их под струей воды с мылом. Быстросохнущие клеевые составы смываются специальными нейтрализующими средствами.
Когда требуется медицинская помощь?
Медицинская помощь необходима, если:
- на фоне проведения мероприятий неотложной помощи состояние пострадавшего остается стабильно тяжелым или отмечается отрицательная динамика;
- пострадал ребенок, беременная женщина или пожилой человек;
- развилась неукротимая рвота;
- в рвотных массах или испражнениях присутствуют следы крови;
- пострадавший предъявляет активные кардиологические жалобы (боли, перебои в работе сердца, приступы сердцебиения, нарушения ритма, резкое повышение или понижение артериального давления);
- развилась интенсивная неврологическая симптоматика: состояние измененного сознания, судороги, потеря сознания.
Пострадавший госпитализируется в токсикологическое отделение, где получает дезинтоксикационную терапию:
Помимо специфического, пострадавший получает симптоматическое лечение в зависимости от развившихся или угрожающих осложнений:
- антибактериальные препараты и глюкокортикостероидные гормоны при отеке легких;
- внутривенное капельное введение плазмозамещающих жидкостей;
- гормональные и сердечно-сосудистые средства при кардиологических симптомах;
- кровоостанавливающие средства при желудочно-кишечном кровотечении и т. д.
Возможные последствия
При вдыхании паров или эпизодах попадания клея на кожу и слизистые чаще развиваются местные осложнения: конъюнктивит, ринит, ларингит, ларинготрахеит, бронхит, дерматит, экзема.
При высоких концентрациях паров токсина в воздухе, при длительном контакте с кожей или употреблении клея внутрь возможно развитие более тяжелых осложнений:
- почечная недостаточность;
- печеночная недостаточность;
- острая сердечная недостаточность;
- отек легких;
- кома, летальный исход.
Профилактика
Соблюдение следующих правил позволит избежать отравления клеем:
- работа с клеящими составами должна производиться в помещениях, оборудованных адекватной приточно-вытяжной вентиляцией;
- при использовании высокотоксичных клеев производственные площади должны быть дополнительно укомплектованы местными вытяжными приспособлениями;
- обязательно использование индивидуальных защитных средств: респираторы, резиновые перчатки, защитные очки;
- недопустимо самостоятельно изменять или нарушать технологический процесс при работе на специализированном производстве;
- в быту – хранить клей в недоступных для детей местах;
- самостоятельная работа детей младшего возраста с клеем недопустима, обязателен контроль со стороны взрослого.
Видео с YouTube по теме статьи:
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.

Замена хрусталика с рефракционной целью. Как спасти зрение, когда лазерная коррекция зрения противопоказана.
Медицина не стоит на месте. Современный уровень развития науки позволяет не только залатать и вылечить орган человека, который со временем дал сбой, но и полнос.
Трудно представить, что взрослый человек будет пробовать на вкус клей ПВА, а вот с детьми это случается сплошь и рядом. Особенно часто такая ситуация бывает в том случае, если клей хранится в зоне доступа детей или клеящее вещество перелито в другую тару. Хотя ПВА не считается токсичным веществом, неприятности после такой дегустации бывают. В этом случае главное не растеряться и вовремя оказать пострадавшему помощь. Так что будет, если выпить клей, какие последствия для здоровья можно ожидать в этом случае?
Характеристика ПВА
Поливинилацетат, именно такое полное название имеет клей, считается самым распространенным клеящим веществом в мире. Его используют как для бытовых потребностей, так и в промышленном производстве. Популярность можно объяснить дешевизной, простотой использования и хорошим результатом. Это клеящее вещество может склеивать широкий спектр материалов, от бумаги до кожи.

В данный клей обязательно входит винилацетат, доля которого в клее очень велика. В зависимости от предназначения в клеевую основу могут добавляться разные присадки, например, для придания эластичности или защиты склеиваемых материалов от грибка.
Содержание присадок ничтожно мало в общей массе клея, но даже в этом случае они добавляют клеящему веществу токсичность, которая может отразиться на здоровье.
Признаки отравления ПВА
Если выпить клей ПВА, то признаки и последствия будут зависеть от объема, который был употреблен и наличия токсичных присадок в клеящей основе. При употреблении малого объема клея у пострадавшего наблюдается легкая интоксикация, которая проявляется такими симптомами:
- возникает головокружение;
- наблюдается сильная тошнота, которая всегда заканчивается рвотой;
- у человека, выпившего клей, сильно болит голова.
При употреблении значительного количества клея, особенно с различными добавками, возникает диарея и может быть спутанность сознания. Последствия напрямую зависят от возраста пострадавшего и его массы тела. Для взрослого и здорового человека это может пройти практически бесследно, а вот ребенку младшего возраста почти наверняка понадобится помощь врача.
Поливинилацетат считается одним из наиболее безопасных клеящих составов, но несмотря на это его необходимо прятать подальше от детей.
Что делать если ребенок выпил ПВА

Если ребенок случайно выпил поливинилацетатный состав, то ему необходимо срочно оказать первую помощь. Знание основ оказания помощи поможет сохранить здоровье ребенку, а в некоторых случаях спасти и жизнь. Помощь оказывают по такому алгоритму:
- Обязательно промывают желудок большим объемом воды. Для большего эффекта в жидкость для промывания добавляют соду или измельченные таблетки активированного угля. Процедуру следует проводить до тех пор, пока отходящие воды не станут совершенно чистыми.
- Пострадавшему дают адсорбенты в терапевтической дозе. Лучше использовать энтеросгель, который обладает обволакивающим действием, но если его в доме нет, то подойдут абсолютно любые сорбенты, даже активированный уголь.
- За малышом постоянно наблюдают, если его поведение как-то поменялось или заметно помутнение сознания, то незамедлительно вызывают скорую помощь.
- После того как было замечено, что ребенок выпил ПВА, ему нельзя ничего пить и кушать до промывания желудка и осмотра доктором.
Следует помнить, что детям младше 5 лет промывать желудок в домашних условиях нельзя, так как из-за малой массы тела быстро наступает обезвоживание. В этом случае ребенку дают много пить, и рвота возникает самопроизвольно.
Прибывшему врачу обязательно показывают упаковку от клея, который употребил ребенок или взрослый.
Может ли ПВА склеить внутренние органы
У многих людей возникает вопрос, если съесть клей ПВА, не склеятся ли внутренние органы? Такой неприятности точно не произойдет и этому есть довольно простое объяснение. Это клеящее вещество изготавливается на водной основе и способно высыхать только на воздухе, где постепенно эта вода испаряется. В организме человека клей остается в жидком виде, поэтому времени на промывание желудка точно хватит.

Самое страшное, что может быть при употреблении небольшого объема ПВА взрослыми – это понос и рвота, но стоит заметить, что далеко не у всех организм реагирует таким образом. С детьми дело обстоит похуже, у них могут наблюдаться более тяжелые расстройства здоровья, так как иммунитет и внутренние органы еще не совсем сформированы.
Если у человека есть хронические заболевания желудка, такие, как гастрит или язва, то после употребления клея они обостряются. Из-за этого пострадавший еще продолжительное время будет лечиться в гастроэнтерологическом отделении.
После случайного употребления клея необходимо показаться врачу, чтобы исключить появление поздних последствий.
Какие последствия могут быть
При случайном употреблении небольшого количества клея никаких последствий, скорее всего, не будет. Буквально пару дней человек помучается расстройством желудка и постепенно все придет в норму. Последствия могут быть в том случае, если маловесный ребенок или человек с хроническими заболеваниями и слабым иммунитетом выпили довольно много ПВА. В этом случае могут быть такие последствия:
- Обострение хронических заболеваний.
- Ухудшение работы внутренних органов.
- Нарушение функций нервной системы.
- Аллергические реакции.
Во всех этих случаях требуется продолжительное симптоматическое лечение в стационаре. При поступлении больному промывают желудок и обязательно назначают внутривенные вливания глюкозы и физраствора, чтобы поддержать организм.
Если у пострадавшего имеется склонность к аллергии, то после оказания первой помощи ему дают антигистаминные препараты.
Как предотвратить отравление ПВА
Любые отравления всегда легче предупредить, чем затем лечить. Поэтому, чтобы избежать интоксикации поливинилацетатом, необходимо соблюдать ряд правил:

- Не оставлять банку с клеем на виду у детей, особенно младшего возраста;
- Дети должны делать поделки с использованием клея только под присмотром взрослых.
- Категорически запрещено переливать клеящий состав из оригинальной емкости.
- Для детских поделок приобретать ПВА без всяких присадок. Обычно добавки обозначены на этикетке дополнительными буквами;
- Объяснять детям, что клей является токсичным и брать его в рот нельзя, так как можно отравиться.
Трудно представить себе дом, в котором бы не нашлось тюбика с клеем ПВА. Этот клеящий состав используют в разных сферах, с его помощью маленькие дети учатся мастерить первые поделки, а взрослые восстанавливают, казалось бы, безнадежно испорченные вещи. Несмотря на то, что это клеящее вещество не является токсичным, оно не рассчитано на попадание в желудок. Поэтому обращаться с ним нужно крайне осторожно.
То, что стиральные порошки, средства для мытья посуды и отбеливатели токсичны, известно каждому. Но отравление бытовой химией происходит с пугающей регулярностью, и часто в больничной палате оказываются маленькие дети. Их привлекают яркие флаконы, красивые этикетки и фруктовые ароматы, с помощью которых производители заманивают потенциальных покупателей. Чтобы оказать первую помощь до приезда скорой помощи, важно знать некоторые особенности лечения при таких отравлениях.
Почему бытовой химией можно отравиться?

30% случаев отравлений токсическими химическими веществами приходится на долю бытовой химии:
- жидкие пятновыводители;
- чистящие, моющие, дезинфицирующие средства;
- лакокрасочные изделия;
- инсектициды, фунгициды;
- декоративная и ухаживающая за кожей косметика.
Несомненно, все эти средства облегчают жизнь человека, но в состав многих из них входят агрессивные химические вещества. Они имеют большое количество противопоказаний и требуют соблюдения правил при использовании. К сожалению, после приобретения коробки или флакона, мало кто читает инструкцию на обратной стороне упаковки. А ведь многие средства бытовой химии необходимо применять только в перчатках, а иногда требуется защитная маска.
При отравлении больше всего страдают малыши. Средства попадают к ребенку в результате серьезного попустительства со стороны родителей. Нельзя хранить бытовую химию в тех местах, куда маленькие дети могут проникнуть без труда. Если мать или отец заняты уборкой, то следует убирать флаконы на верхние полки шкафов.
Отравление средствами бытовой химии среди взрослых тоже не редкость. Для экономии места люди переливают остатки средств в небольшие флаконы без опознавательных надписей и забывают об этом. Спустя некоторое время использование жидкости или порошка не по назначению может стать причиной тяжелой интоксикации организма.
Какой бытовой химией можно отравиться?

Чтобы произошло отравление, совсем необязательно проглотить немного бытовой химии. Большинство соединений, входящих в состав порошков и отбеливателей, обладают накопительным эффектом. Можно использовать очиститель для унитаза несколько месяцев, а затем обнаружить красные пятна на коже рук. Дело в том, что эти вещества токсичны:
- Глянцевый блеск унитаза образуется под действием паров аммиака, который выделяется в процессе химической реакции. У человека могут вызвать тяжелейший аллергический дерматит.
- Почти все чистящие средства содержат свободный хлор – его повышенная доза способна привести к остановке дыхания.
- Часто производители включают в состав средств щавелевую кислоту, которая отбеливает эмали. Наряду с этим она образует на коже изъязвления и ожоги.
Приобретая новое чистящее средство, перед покупкой следует обратить внимание на его состав. Повышенное содержание хлора и щавелевой кислоты служит сигналом повышенной токсичности продукта.
Использование таких бытовых моющих средств в непроветриваемых помещениях может привести к серьезным последствиям для организма человека, вплоть до нарушения кровообращения. Головокружение и тошноту многие списывают на обычное отравление пищевыми продуктами, но такие симптомы часто возникают после уборки с хлорсодержащими моющими средствами.
Симптоматика отравления
Каждый год на прилавках магазинов появляются средства для стирки или уборки, которые содержат новые активные химические соединения. Симптомы, вызванные этими веществами, могут проявиться сразу или появляются спустя несколько дней и даже месяцев.

К часто проявляющимся симптомам относятся кожные высыпания. Они могут возникать в местах непосредственного контакта агрессивного вещества с кожей рук с образованием красных пятен, мелких прыщиков или крупных волдырей с жидким содержимым.
При появлении первых признаков раздражения кожи необходимо промыть руки под струей воды. Следует обратить внимание на состав средства – бытовую химию с таким содержанием приобретать в дальнейшем не следует.
Если произошло отравление газообразным химическим соединением, то такие высыпания локализуются на других участках тела. Покраснения возникают на животе, лице, груди и предплечьях.
При появлении следующих симптомов пострадавшему требуется срочная госпитализация и лечение:

- Повышенная слабость и сонливость.
- Рвота, иногда с примесями крови.
- Проблемы с дыханием, стойкое ощущение нехватки воздуха.
- Обильное потоотделение.
- Цианоз кожных покровов.
- Потеря ориентации в пространстве.
- Снижение остроты зрения.
- Обморок.
- Судороги конечностей.
К редко появляющимся признакам отравления относятся сбой работы сердечно-сосудистой системы – тахикардия, брадикардия, сердечная недостаточность, артериальная гипертензия.
Какие осложнения вызывает отравление
При постоянном контакте с бытовой химией, вызывающей раздражение, у человека может возникнуть контактный дерматит. Спустя короткое время заболевание принимает хроническую форму: на коже появляются незаживающие раны и язвы. Кожа на руках становится грубой, утолщается, покрывается глубокими трещинами.
Использование бытовой химии в непроветриваемом помещении увеличивает риск отравления. Концентрация токсических соединений повышается многократно, а при вдохе у человека может возникнуть химический ожог слизистых оболочек полости носа и гортани.

Существуют и более опасные последствия интоксикации.
- Ожоги различных отделов желудочно-кишечного тракта, после которых на стенках пищевода образуются грубые рубцы из соединительной ткани.
- Через слизистые ротовой полости и гортани химические соединения быстро проникают в полости легких, вызывая отек и остановку дыхания.
- Попадая в кровяное русло, токсичное вещество начинает разрушать красные тельца (тромбоциты). Прекращается снабжение головного мозга кровью, возможна полная остановка сердца.
- Почки человека не справляются со своей задачей по очищению крови от чужеродных веществ: появляется кровь в моче.
Расстройство пищеварительной системы при интоксикации бытовой химией приводит к параличу гладких мышц внутренних органов.
Оказание первой помощи при отравлении
При подозрении, что человек отравился бытовой химией, необходимо незамедлительно вызвать бригаду скорой помощи. Отсутствие незамедлительной госпитализации или отказ от лечения приведут к необратимым нарушениям работы всех систем организма. Безобидный кашель, появившийся на первой стадии отравления, через несколько часов приведет к остановке дыхания.
Пока скорая помощь находится в пути, нужно связаться с диспетчером и попросить телефон фельдшера. Он подскажет, какие лечебные мероприятия родственники пострадавшего могут провести в ближайшее время.
Отравление химией часто сопровождается потерей сознания. Нужно обеспечить приток свежего воздуха к пострадавшему и уложить его на бок. Нельзя вызывать рвоту при интоксикации:

- Кислотами, щелочами, азотом, хлором.
- Неизвестным токсичным соединением.
- Бытовой химией, содержащей ацетон или бензин.
При рвоте такие вещества вызовут отек гортани и пищевода, что неизбежно приведет к остановке дыхания. Промыть желудок сможет только доктор, используя специальный зонд. Что можно предпринять до приезда врача:
- если произошло отравление кислотами, следует развести 5 столовых ложек пищевой соды в одном литре воды и давать больному по 50 мл каждые 10 минут. При интоксикации кислотосодержащей бытовой химией помогает молоко: больному нужно давать по глотку молока каждые 10-15 минут;
- если отравление вызвано едкими щелочами, необходимо развести в литре воды 4 столовые ложки 3%-ного уксуса и давать раствор пострадавшему по 1 ложке каждые 15 минут. Поможет растительное масло – по 1 столовой ложке принимать каждые полчаса;
- дать больному 1-2 стакана воды. Большее количество жидкости вызовет нежелательную рвоту;
- очистить ротовую полость при помощи влажного полотенца;
- промыть глаза чистой водой.
Сильнодействующие яды, содержащиеся в бытовой химии, способны вызвать серьезное отравление с тяжелыми осложнениями. При обнаружении симптомов не стоит начинать самостоятельное лечение – это может быть смертельно опасно. Только опытные врачи могут провести быструю и эффективную медикаментозную терапию, а при необходимости и реанимационные мероприятия.

Другая, еще более серьезная, причина – легкомысленное отношение матери к здоровью собственного ребенка, ее невнимательность и расчет на русский “авось”.
Годовалый малыш проснулся рано и вылез из кроватки. Мама одела его и пустила на “свободный выпас”, а сама легла досыпать.
Скажете: такого не может быть? К сожалению, может, как и все остальные случаи из личной врачебной практики.
Малыш, оставшись без присмотра, с удовольствием хозяйничал на кухне, рассыпал крупу, разлил масло, а потом забрался на стул и достал с полочки бабушкин клофелин. Через час, когда проснулась мама, спал уже малыш, зажав в кулачке флакончик с таблетками.
В гости к маме пришла подружка, с которой давно не виделись. Накопилось столько новостей, требующих немедленного обсуждения за чашкой кофе и сигаретой. Но ведь пассивное курение вредно для ребенка. Поэтому его оставили в комнате, а сами удалились на кухню. Сколько длился перекур, неизвестно. Мама утверждает, что совсем недолго. Но малышу хватило времени, чтобы из сумки гостьи достать противозачаточные таблетки и полакомиться ими.
Двухлетняя девочка играла на полу с игрушками и вдруг там же на полу уснула. Мама перенесла ее в кроватку, и занялась домашними делами, довольная, что ребенок не мешает. Через какое-то время мать обратила внимание, что сон девочки беспокоен, она плачет, не просыпаясь, производит беспорядочные движения конечностями, словно отбиваясь от кого-то.
Врач скорой помощи заподозрил медикаментозное отравление, и на полу среди игрушек был обнаружен пузырек с амитриптилином (применяется при депрессиях). Беспокойное поведение ребенка объяснялось возникновением галлюцинаций.
Мама налила в чайник “Антинакипин” и оставила на ночь, чтобы растворился весь осадок. Когда рано утром малыш потребовал законную бутылочку, полусонная мама развела молочную смесь водой из злополучного чайника и дала ребенку. Спохватилась она, лишь заметив, что смесь в бутылочке свернулась хлопьями. А за это время малыш уже успел отхлебнуть изрядную дозу.
Подобных примеров можно привести тысячи.
Но есть и другие случаи, когда мама собственной рукой превышает дозу лекарства или по ошибке дает ребенку другое средство.
В каждой семье есть аптечка с набором самых необходимых и, казалось бы, безобидных лекарств. Но так ли они безобидны?
Знакомые всем препараты димедрол, супрастин, пипольфен, кроме аллергического, обладают успокаивающим и снотворным действием, что делает их весьма популярными у некоторых родителей.
Желая, чтобы ребенок поспал подольше в выходной или праздничный день, мама дает малышу димедрол в повышенной дозе.
Вопреки ожидаемому результату ребенок не засыпает, и получает еще одну таблеточку. После этого ребенок не только не успокаивается, но напротив, становится возбужденным, не находит себе места в кроватке, отбивается от кого-то невидимого руками, извивается, плачет. Кожа у него покраснела и стала сухой, зрачки расширились, сердечко бьется учащенно. И виной всему стала передозировка димедрола.
У грудничка насморк. Он не может сосать грудь, плохо спит. Доктор назначил малютке сосудосуживающие капли в нос: нафтизин, галазолин или санорин. После первой же процедуры малыш свободно задышал носом, хорошо поел и спокойно заснул. Довольная мама стала закапывать ему капли перед каждым кормлением, а потом еще перед тем, как уложить спать. К вечеру ребенка словно подменили: он стал вялым, сонливым, отказывался от еды и просился в кроватку. Кожа стала бледной, холодной, усилилось потоотделение. Измерив температуру, мама пришла в ужас: 34,7 С. Так интенсивное лечение насморка привело к отравлению малыша.
Все чаще сосудосуживающие капли выпускаются в пластиковых флаконах, снабженных носиком-капельницей. Делается это для удобства потребителей: снял колпачок, надавил на податливые стенки, закапал лекарство в нос, и никакой возни с пипеткой. Для маленьких детей такой способ не годится, так как, применив усилие, можно впустить лекарство струей, значительно превысив дозу. Воспользуйтесь обычной пипеткой, набирая в нее столько капель, сколько назначил врач.
К сожалению, отравления у детей не ограничиваются лекарственными средствами. В быту нас окружают химические вещества, призванные улучшить и облегчить нашу жизнь. Сколько бед и несчастий принесла и еще принесет детям уксусная эссенция, используемая в каждой семье для домашнего консервирования!.Ни в одной стране мира не выпускается уксусная кислота такой концентрации для бытовых целей, а у нас - пожалуйста, пей - не хочу.
Но малыш читать не умеет, зато хорошо помнит, что вчера на прогулке папа наливал ему вкусную водичку из такой бутылки.
У детей до одного года двигательная активность и поле деятельности ограничены кроваткой или манежем. Самостоятельно достать и проглотить лекарства или токсические вещества они не могут. Поэтому причина отравлений у малышей первого года жизни - это невнимательность и беспечность родителей, когда, перепутав посуду, они дают ребенку вместо воды спиртные напитки или другие токсические вещества; вместо капель для носа закапывают глазные капли с клофелином; выполняя назначения врача, превышают дозу лекарств, а нередко лечат ребенка самостоятельно, не советуясь с врачом, полагаясь на собственные знания или советы подруг.
Способность малыша к самостоятельному передвижению увеличивает риск несчастных случаев, в том числе и отравлений. Недоступных мест для ребенка становится все меньше, а предметов и веществ с привлекательным видом все больше. Разве можно пройти мимо пузырька с такими красивыми разноцветными таблетками? Надо немедленно достать их и попробовать. О, да они еще и в сладкой оболочке, настоящие конфеты!
Добавьте сюда неряшливость матери в быту, небрежность взрослых при хранении лекарств и химических веществ, и картина будет полной.
Судьба ребенка с острым отравлением нередко зависит от правильного поведения матери или окружающих. Что должна сделать мать, если ребенок принял какое-то лекарственное или химическое вещество?
Если факт приема ядовитого вещества установлен, немедленно вызывайте скорую помощь, а до приезда бригады освободите ротовую полость ребенка от таблеток, которые он не успел проглотить, постарайтесь прополоскать ему рот и напоить большим количеством воды (до 200мл) с двумя растолченными таблетками активированного угля или другого адсорбента, например, полифепана (1—2 чайные ложки).
Не поите ребенка молоком, так как некоторые яды являются жирорастворимыми, и жир, содержащийся в молоке, ускорит всасывание яда.
Попробуйте собрать и сосчитать оставшиеся таблетки, прикиньте, сколько таблеток успел проглотить малыш. Каждому ясно, чем больше доза, тем тяжелее отравление, тем серьезнее прогноз.
Но не стоит успокаиваться, если не досчитались “всего одной” таблетки. Некоторые лекарственные препараты обладают таким сильным и быстрым действием, что и одна таблетка может привести к тяжелым нарушениям жизненно важных функций. К таким препаратам относятся нитроглицерин, аминазин, дигоксин, гемитон, клофелин, амитриптилин.
Ни в коем случае не вызывайте рвоту у ребенка, если отравление произошло концентрированной кислотой или едкой щелочью, вызывающими ожоги полости рта, глотки и пищевода. Едкое вещество при прохождении в обратном направлении неизбежно увеличит площадь и глубину ожога, а также может попасть в дыхательные пути. Постарайтесь напоить ребенка водой (1,5 - 2 стакана), чтобы уменьшить концентрацию едкого вещества в желудке.
Бытующее в народе мнение, что при отравлении кислотой надо пить щелочные напитки, а при отравлении щелочами - слабокислые растворы, неверно, так как образующийся в результате такой реакции углекислый газ является причиной перерастяжения желудка и ухудшения состояния ребенка.
Если отравление произошло газом или испарениями ядовитого вещества, ребенка срочно следует вывести из загазованного помещения, освободить от стесняющей одежды, очистить дыхательные пути от слизи и рвотных масс.
При попадании ядовитого вещества в глаза необходимо провести промывание глаз струей теплой воды с помощью шприца (без иглы) или резиновой груши в течение 5 минут.
Если отравляющее вещество попало на кожу, ребенка надо раздеть и тщательно промыть кожу теплой проточной водой с мылом, сначала обрабатывая загрязненные участки, а затем всю поверхность тела.
Порой факт приема ребенком лекарственных или химических веществ остается неизвестным матери или другим взрослым членам семьи, что существенно затрудняет диагностику, приводит к несвоевременному оказанию помощи, и ухудшает прогноз.
Настораживающим моментом, заставляющим мать подумать об отравлении, является изменение поведения ребенка: обычно активный и веселый, он вдруг становится вялым, сонливым, засыпает в неурочное время. Сон такой глубокий и крепкий, что его невозможно разбудить. Или, наоборот, во сне ребенок совершает активные движения, ползает по кровати, отбивается от кого-то руками и ногами, плачет, кричит, не просыпаясь. Такое поведение свидетельствует о галлюцинациях. Могут возникнуть судороги, потеря сознания.
Подумайте об отравлении, если.
- у вашего малыша насморк, и вы, не жалея лекарства, закапываете ему в нос сосудосуживающие капли, а ребенок становится вялым, отказывается от еды и просится спать;
- среди полного здоровья внезапно ухудшается состояние ребенка, нарушается сознание, появляются судороги, а признаки острого воспалительного заболевания отсутствуют.
Вызывайте скорую помощь и расскажите о своих наблюдениях и подозрениях врачу. Чем раньше вы это сделаете, тем лучше для ребенка.
Неужели ничего нельзя сделать, чтобы уберечь детей от воздействия токсических веществ? Можно и даже нужно!
Профилактика отравлений чрезвычайно проста и не требует от родителей ни моральных, ни материальных затрат.
Чистящие и моющие средства, аэрозоли для борьбы с насекомыми, пятновыводители и растворители, технические жидкости храните в закрытом помещении или в запертом на ключ шкафу.
Не допускается переливание потенциально ядовитых веществ в тару из-под пищевых продуктов.
Жидкость для снятия лака, дезодоранты, косметические лосьоны должны храниться на высокой полке, куда ребенок не сможет добраться даже со стула.
Не оставляйте в рюмках недопитые алкогольные напитки. Пока вы провожаете гостей, дети могут продолжить праздничное застолье, следуя вашему примеру.
Все вышесказанное в большей мере относится к малышам, отравления которых носят, в основном, случайный характер.
Отравление растворителями — это патология, возникающая при вдыхании токсичных паров или приеме химического соединения внутрь. Может протекать в острой или хронической форме. Основными симптомами длительной интоксикации являются тремор, ухудшение памяти, эмоциональная лабильность. При одномоментном поступлении большого количества ксенобиотика развивается аритмия, блокада дыхательного центра, нарушение сознания, гемолиз эритроцитов. Диагноз устанавливается на основании анамнеза, клинической картины, данных токсикологического анализа крови и мочи. Специфическое лечение: промывание желудка, экстракорпоральная детоксикация, форсированный диурез.
МКБ-10
X46 Случайное отравление и воздействие органическими растворителями, галогенсодержащими углеводородами и их парами
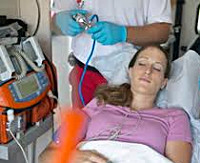
Общие сведения

Причины
Наиболее распространенная причина хронического поражения — долговременное вдыхание паров растворителя малярами. Если во время приготовления лакокрасочных смесей человек не использует средства защиты для носа и рта (респиратор, ватно-марлевую повязку, противогаз), спустя несколько лет у него развивается характерная клиническая картина. Другие возможные пути отравления:
- Попытка алкоголизации. В качестве токсиканта обычно выступает метиловый и этиловый спирт в промышленных жидкостях. Этанол вызывает острые состояния только при одномоментном употреблении чрезмерного количества (4-7 г/л). Метанол — сильнейший яд, тяжелые экзотоксикозы возникают при пероральном приеме 10-20 мл. Группа риска – алкозависимые люди.
- Токсикомания. Благодаря способности молекул растворителя адсорбироваться на поверхности нейронов и ослаблять их спонтанную активность, растворители используются для достижения наркотического эффекта. Путь поступления яда ингаляционный, тип поражения хронический. Группа риска – подростки из неблагополучных семей.
- Ошибочный прием. Отравление растворителями может быть результатом их случайного приема. Подобное возможно, если токсикант хранится в емкостях из-под пищевых продуктов. Случаи ошибочного употребления редки, так как вещество имеет резкий неприятный запах. Группа риска включает детей, стариков и людей, страдающих психическими заболеваниями.
- Аварии на производстве. Поражение возможно при повреждении емкостей большого объема, в которых растворитель хранится на предприятиях. Вещество испаряется, делая воздух непригодным для дыхания. Подобные происшествия особенно опасны, если резервуары с токсикантом находятся внутри закрытого помещения. Группа риска – работники предприятий.
- Попытка суицида. Как средство самостоятельного ухода из жизни обычно применяется дихлорэтан, обладающий максимальной отравляющей способностью. Смерть наступает в течение нескольких часов с момента приема яда через рот. Группа риска – лица с психической патологией, пациенты с депрессией на этапе разрешения, подростки.
Патогенез
Хлорорганические соединения быстро всасываются и распределяются в тканях с высоким содержанием липидов (печень, головной мозг, почки, надпочечники, подкожная жировая клетчатка). Уже через 6 часов в паренхиме органов депонируется около 70% токсиканта. Он связывается с клеточными мембранами, снижает сократительные возможности миокарда, способствует разрушению эритроцитов. Далее яд начинает преобразовываться с образованием токсичных метаболитов.
Продукты распада растворителя стимулируют процесс перекисного окисления жиров, обладают алкирующими свойствами, нарушают работу ферментативных систем. Кроме того, происходит дезорганизация цикла трикарбоновых кислот, активируется кальциевый механизм гибели клеток. На макроуровне отмечается нарушение дыхания по центральному или аспирационно-обтурационному типу. Развивается недостаточность паренхиматозных органов, экзотоксический шок, расстройства гемодинамики. Возникает ДВС, некротические и дистрофические изменения почек, печени, головного мозга.
Классификация
Отравление растворителями подразделяется по причинам (суицидальное, бытовое, профессиональное), характеру (острое, хроническое), токсическому агенту (спирты, алифаты, гликоли), состоянию пострадавшего (легкое, средней тяжести, тяжелое). Наибольшее клиническое значение имеет классификация по стадии заболевания:
- Латентная. Отмечается только при хроническом поражении. Явная симптоматика отсутствует, однако в организме формируются патологические изменения. Этап может длиться от нескольких месяцев до 5-10 лет, продолжительность зависит от интенсивности и частоты поступления яда.
- Токсикогенная. Начинается с момента проникновения ксенобиотика в организм, заканчивается при снижении его концентрации до показателей, неспособных оказывать токсическое влияние. Характеризуется непосредственным отравляющим действием яда. Возникают соматические реакции компенсаторно-приспособительного типа.
- Соматогенная. Наступает после выведения или разрушения яда. Определяется остаточным поражением различных систем организма. Клинические проявления напрямую не связаны с влиянием отравляющей субстанции. У больного развивается почечная и печеночная недостаточность, энцефалопатия, панкреатит, миокардиодистрофия.
Симптомы отравления растворителями
Непосредственно после приема яда патология проявляется развитием слюнотечения, рвоты, тошноты, головокружения, психомоторного возбуждения. Через 1-3 часа возникают признаки энтерита: боли в нижних отделах живота, хлопьевидный жидкий многократный стул. Отмечается эйфория, бред, галлюцинации. Позже эти явления сменяются угнетением сознания вплоть до комы. Возможны судороги. На начальном этапе токсикант угнетает активность дыхательного центра, что становится причиной респираторной недостаточности, брадипноэ, апноэ.
Коматозные состояния при поражении хлорорганическими веществами вначале обусловлены непосредственным наркотическим влиянием токсиканта. Далее они приобретают вторичный характер. Продолжительность составляет несколько часов. У больного выявляется расширение зрачков, гипертонус мышц, сохранение болевой чувствительности, нарушение дыхания, гемодинамики. В выдыхаемом воздухе присутствует резкий запах использованного растворителя, особенно заметный после приема дихлорэтана через рот.
Экзотоксический шок, возникающий при употреблении высоких доз отравляющего вещества, проявляется централизацией кровообращения и нарушением гемодинамики. Кожа пациента приобретает мраморный оттенок, АД снижается до критических величин, присутствует тахикардия. Одновременно с этим развивается ДВС-синдром, который чаще диагностируется на стадии гипокоагуляции, сопровождается кровотечениями, геморрагической сыпью, просачиванием крови вокруг катетеров и из мест инъекций.
Клиническая картина соматогенного этапа отличается полиморфизмом симптомов, видоизменяется в зависимости от повреждения тех или иных структур, степени патологических изменений. Наиболее часто определяются признаки поражения печени (желтуха, асцит, печеночный запах изо рта, увеличение размеров органа), почек (снижение диуреза), сердца (аритмии, левожелудочковая недостаточность с появлением одышки, вынужденного положения, пены изо рта), центральной нервной системы (психоз, сопор, кома).
Постепенное отравление растворителями — причина повышенной утомляемости, депрессии, раздражительности. Формируется специфический мозжечковый и пирамидальный симптомокомплекс: головные боли, тремор конечностей, нарушение координации. Могут отмечаться жалобы на ухудшение сна, онемение ног. Наиболее ранние явления — сенсорная анестезия, уменьшение скорости прохождения нервного импульса. Все описанные признаки постепенно прогрессируют на протяжении нескольких лет.
Осложнения
Наиболее распространенное осложнение — экзотоксический шок, который встречается в 35-40% случаев тяжелых интоксикаций. Патология может сопровождаться внутренними кровотечениями на фоне выраженной коагулопатии, подобные явления встречаются у 3-5% больных, поступающих в реанимационный блок. Кардиотоксическое действие ксенобиотика приводит к развитию фибрилляции с последующей асистолией. Токсикогенная стадия осложняется подобными явлениями в 2-3% случаев.
Диагностика
Определение патологии осуществляется врачом СМП. Токсиколог специализированного центра подтверждает диагноз, основываясь на результатах токсико-химического и клинико-инструментального обследования, характерного симптомокомплекса. Может потребоваться консультация кардиолога, гастроэнтеролога, дифференциальная диагностика с пищевой токсикоинфекцией, отравлением наркотиками, острой неврологической патологией. Применяются следующие виды обследования:
- Физикальное. При осмотре врач обнаруживает характерные клинические признаки: запах токсиканта, психическое возбуждение или угнетение сознания, сыпь на теле, следы рвотных масс. АД ниже 100/60, пульс выше 90 ударов в минуту. При аускультации могут прослушиваться влажные легочные хрипы. Большое значение при диагностике хронических процессов имеет сбор анамнеза жизни и болезни.
- Лабораторное. Токсико-химический анализ биологических жидкостей позволяет выявить ядовитую субстанцию в течение 1-3 суток. Затем для исследования используют биоптат подкожной жировой клетчатки. В острой стадии у больного определяются водно-электролитные нарушения, смещение pH в кислую сторону. Далее диагностируется повышение активности печеночных ферментов, накопление креатинина и мочевины.
- Аппаратное. При сонографии брюшной полости выявляется гепатомегалия, на ЭКГ присутствуют нарушения ритма (тахикардия, блокады проводимости, фибрилляция). Проведение ЭЭГ при комах позволяет обнаружить признаки угнетения коры больших полушарий. КТ при хронической интоксикации подтверждает уменьшение объемов головного мозга, увеличение его желудочков.
Лечение отравления растворителями
Патология требует комплексного лечения. В токсикогенной стадии лечебные мероприятия направлены на связывание и выведение ксенобиотика из организма. Цель дальнейшей терапии — коррекция имеющихся соматических нарушений, восстановление работы всех систем, устранение клинических симптомов. Пострадавший нуждается в стационарном лечении в условиях специализированного токсикологического центра. При отсутствии такого подразделения больного размещают в ОРИТ ближайшего ЛПУ. Хронические поражения устраняют амбулаторно.
Первая помощь
Основа первой помощи — промывание желудка. Осуществляется бригадой СМП с применением толстого или назогастрального зонда. В качестве промывной жидкости используется вода. Процедуру проводят до получения чистого субстрата, для этого требуется 12-15 литров H2O. После окончания манипуляции через зонд в желудок вводят активированный уголь из расчета 1 таблетка на 10 кг веса. Для удобства препарат можно измельчить и размешать в воде до получения мелкодисперсной взвеси.
Дальнейшая терапия определяется с учетом имеющихся симптомов. Может потребоваться искусственная вентиляция легких посредством комбитьюба или ларингеальной маски, введение дофамина с целью поддержания сердечной деятельности и АД, инфузионная терапия кристаллоидными и коллоидными растворами. Транспортировка осуществляется на носилках с подключением к анестезиологическому монитору. Требуется динамический контроль жизненно важных показателей (артериальное давление, пульс, сатурация, уровень сознания).
Плановое лечение
В течение 2-х суток терапия направлена на скорейшее удаление токсиканта из организма. Пострадавшему назначается активированный уголь курсом 10 дней по 3 раза в сутки. В первые 4 часа результативна гемосорбция. Если с момента отравления прошло много времени, используется перитонеальный диализ, который позволяет удалить депонированный субстрат из жировой клетчатки живота. Форсированный диурез как самостоятельный метод детоксикации неэффективен, но может применяться в составе комплексной терапии.
Медикаментозная схема зависит от имеющихся повреждений. Пациенту могут быть назначены глюкокортикоиды, ингибиторы протеолиза, инотропные средства, унитиол или натрия тиосульфат. Для предотвращения ДВС используют антикоагулянты. Необходимы витамины группы B, медикаменты, предназначенные для коррекции водно-солевого баланса, глюкоза. Умеренно эффективна гипербарическая оксигенация с избытком давления 0,7-1 атмосфер. Рекомендована диета с пониженной энергетической ценностью: количество белка не более 20 граммов/сут, отказ от продуктов, богатых калием.
Лечение хронических отравлений осуществляется амбулаторно или после плановой госпитализации пострадавшего. Требуется полное исключение контакта с токсикантом, смена рода деятельности. Терапия симптоматическая, применение антидотов необоснованно. Необходимо курсовое введение ноотропных средств, антиоксидантов, антидепрессантов, анальгетиков, медикаментов, улучшающих проведение нервного импульса. Проведенные мероприятия купируют часть симптомов, полного восстановления пораженных функций не происходит.
Экспериментальные методы
Прогноз и профилактика
Прогноз при отравлениях дихлорэтаном, четыреххлористым углеродом, трихлорэтиленом резко неблагоприятный. Летальность достигает 60% от общего количества госпитализированных пациентов. Интоксикация метанолом частично корректируется при внутривенном введении этилового спирта, что повышает шансы на выживание. При проглатывании этиленгликоля, экзотоксикозе сложными эфирами смертность не превышает 20-25%. Поражение этанолом становится причиной гибели не более чем в 1-3% случаев, в отдаленном периоде чаще наблюдается полное восстановление.
Отравление растворителями хронического типа обычно не приводит к гибели больного, однако достаточного восстановления функций ЦНС также не происходит. Наблюдения показывают, что через 2 года после прекращения контакта с отравляющим веществом субъективная симптоматика уменьшается, степень атрофии мозга и снижения интеллектуальных функций остается прежней в 70%, прогрессирует в 30% случаев. В промежутке 3-9 лет объективные признаки болезни усиливаются у большинства пострадавших.
Профилактика заключается в использовании специальных средств защиты органов дыхания. Дома растворитель должен храниться в заводской таре вне жилого помещения. Запрещается переливать вещество в емкости из-под съедобных продуктов. Дети, старики и люди с психическими заболеваниями не должны иметь доступа к отравляющим субстанциям. При попадании растворителя на кожу нужно удалить его ветошью, протереть пораженный участок спиртом и промыть водой с мылом. При ухудшении самочувствия после работы с ЛКМ следует вызвать СМП или посетить врача самостоятельно.
Читайте также:

