Клещевого риккетсиоза эрлихиозов бабезиоза и анаплазмоза
Обновлено: 23.04.2024
Весенне-летний период – это время, когда люди проводят на природе много времени, а для клещей – лучшая пора для нападения на человека. Встретиться с ними можно в парке, в лесу и даже на дачном участке. Важно относиться к этой проблеме серьезно, так как укус может привести к серьезным заболеваниям и проблемам со здоровьем.
Болезни, передающиеся через укус клеща
Существуют несколько разновидностей болезней после укуса, большинство из них являются особо опасными.
Клещевой энцефалит
(весенне-летний клещевой менингоэнцефалит) - вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением серого вещества головного мозга и оболочек головного, спинного мозга (менингит и менингоэнцефалит). Заболевание может привести к стойким неврологическим и психиатрическим осложнениям и даже к смерти больного.
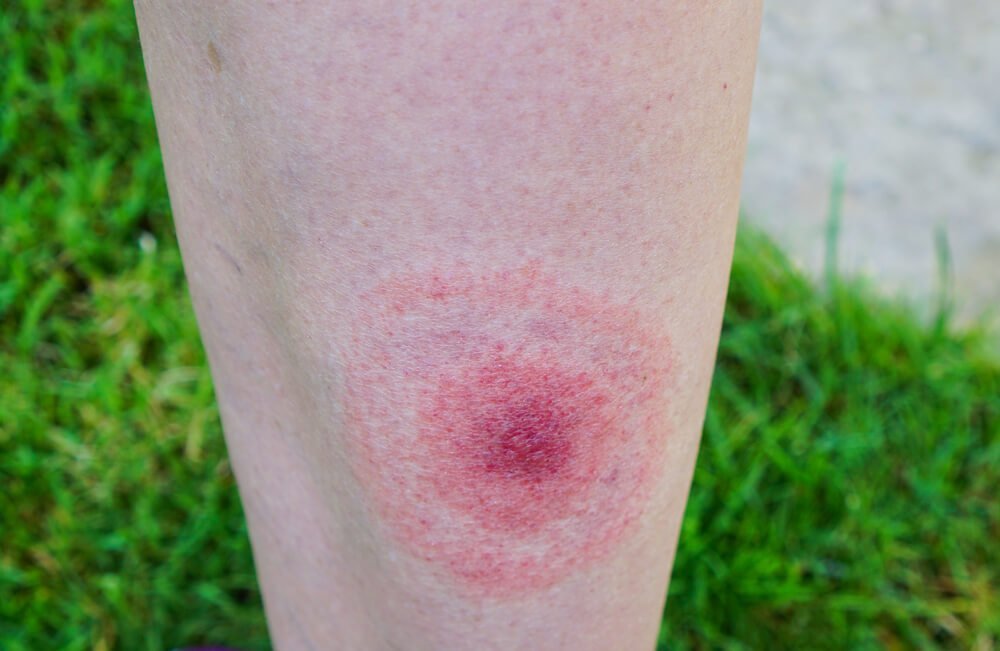
Основным переносчиком являются иксодовые клещи. Традиционные районы распространения клещевого энцефалита - Сибирь, Урал, Дальний Восток. В то же время случаи заражения встречаются и в средней полосе России, Северо-Западном регионе, Поволжье. Заражение происходит, как правило, через укус. Клещи выбирают места с нежными кожными покровами, после укуса появляется красное пятно с темной точкой посередине.
При болезни Лайма (боррелиозе)
в месте укуса появляется яркое пятно, которое постепенно увеличивается до 10-20 см в диаметре. Болезнь Лайма - самая распространённая болезнь, передаваемая клещами. Бактерии передаются человеку при укусе инфицированных иксодовых клещей. Так как боррелии попадают в организм человека только со слюной клеща, во время присасывания, заражение людей происходит нечасто. Географическое распространение системного клещевого боррелиоза сходно с ареалом клещевого энцефалита, что обуславливает возможность одновременного заражения двумя возбудителями и развитием смешанной инфекции.
Эрлихиоз
- это редкое инфекционное заболевание, вызываемое бактериями семейства Эрлихии. Возбудители попадают в организм со слюной клеща и, размножаясь, приводят к воспалительным процессам различного характера во внутренних органах. Следов в месте присасывания клеща не остаётся. Возбудитель попадает в подлежащие ткани и гематогенно распространяется по организму. Происходит внедрение возбудителя в клетки, размножение в цитоплазматической вакуоли и последующий выход из неё. Преимущественно поражаются селезёнка, печень, лимфатические узлы, костный мозг.
Клещевой возвратный тиф
- острое инфекционное заболевание, которое проявляется лихорадочными рецидивирующими приступами. Болезнь доброкачественная, смертельные случаи встречаются крайне редко.
Острое природно-очаговое заболевание зон тёплого и жаркого климата, передаётся человеку клещами, характеризуется множественными приступами лихорадки, разделёнными периодами апирексии.
Примерно на 14 сутки заболевания после укуса клеща, болезнь начинается остро с лихорадки и резких головных болей. Появляется бессонница и слабость, пропадает аппетит. К моменту повышения температуры на коже образуется темно-вишневая папула, и возникают различной формы высыпания. Иногда развивается желтуха, наблюдаются умеренные боли в суставах, икроножных мышцах.
Туляремия
Возбудитель заболевания - мелкая бактерия Francisella tularensis. Носители палочки туляремии - зайцы, кролики, водяные крысы, полёвки. Инфекция передается человеку или непосредственно при контакте с животными, или через заражённые пищевые продукты и воду, кровососущими членистоногими (слепень, клещ, комар и др.).
Болезнь характеризуется увеличенными лимфатическими узлами (до размеров грецкого ореха). Возможны осложнения во вторичную туляремию пневмонию, перитонит, менингоэнцефалит, абсцессы, гангрены.
Бабезиоз
- острое инфекционное заболевание, характеризующееся интоксикацией, лихорадкой, развитием анемии и тяжелым прогрессирующим течением. Возбудителем заболевания являются бактерии бабезии, которые при укусе проникают в эритроциты человека. Продолжительность инкубационного периода при заражении 10–15 суток. При ослабленном иммунитете, может наблюдаться анемия, симптомы острой почечной и печеночной недостаточности. При нормальном иммунитете болезнь протекает бессимптомно. Лечится болезнь при помощи антибиотиков, в тяжёлых случаях необходимо переливание крови.
Пятнистая лихорадка
это одно из опасных инфекционных заболеваний. Возбудитель болезни бактерия Рикетсия, является внутриклеточным паразитом. В отличие от других болезней, первичный аффект на месте укуса клеща не образуется. Риккетсии проникают в кровь, заражают сосуды, мышечные волокна. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Инкубационный период длится от 3 до 14 дней. Вызывает осложнения в виде инсультов, почечной недостаточности Даже при своевременном эффективном лечении летальность достигает 5-8 %. Однако лечение антибиотиками помогает сократить смертность.
Что делать если укусил клещ?
Благоприятный исход вероятен, если у человека признаки укуса были обнаружены на ранней стадии. Опасность заключается в том, что большинство болезней проявляют себя не сразу. Человек забывает об укусах и не придает особо значения, тем временем заболевание начинает активно прогрессировать.
Для удаления клеща нужно обратиться в больницу, но если такой возможности нет, то придется произвести удаление клеща самостоятельно.
Последовательность действий должна быть следующей:
- пинцетом захватить клеща как можно ближе к его ротовому аппарату, и держать строго перпендикулярно поверхности укуса, повернуть тело клеща вокруг оси. Осторожно извлечь его из кожных покровов. Можно использовать нитку, завязав узел максимально близко к хоботку клеща, извлечь его и, медленно раскачивая, подтянуть вверх. Также существует специальный прибор для извлечения клещей из кожи. Внешний вид напоминает изогнутую в обратную сторону двузубую вилку. Необходимо между зубчиками расположить паразита и, расшатывая из стороны в сторону, извлечь клеща. Нет ничего более нестандартного, как вытащить клеща шприцом. Данный метод удачно конкурирует со всеми остальными, так как риска разрыва паразита нет. Требуется приставить шпиц к поверхности кожи, накрывая его сверху, поршень медленно потянуть вверх;
- место укуса продезинфицировать спиртом, йодом, перекисью водорода, одеколоном;
- тщательно вымыть руки с мылом;
- обратиться в больницу. Живого клеща нужно обязательно сохранить и отвести на экспертизу. Если при удалении он был убит, стоит поместить его в контейнер со льдом. В таком случае врачи смогут правильно диагностировать заболевание и назначить эффективное лечение.
Куда обратиться?
Если у вас возникли: общая слабость, недомогание, слабость конечностей, потеря чувствительности какой-либо части тела, нарушение настроения, после полученного укуса клеща, необходимо обратиться к неврологу Юсуповской больницы для того, чтобы исключить возникновение заболевания и предотвратить развитие осложнений.
В условиях Юсуповской больницы Вам проведут комплексное обследование, которое выявит возможное заболевание, связанное с укусом клеща и подберут необходимую антибактериальную или иммунную терапию, а также предложат эффективную программу реабилитации.
Похожие темы научных работ по клинической медицине , автор научной работы — Шулунов С. С., Хаснаишнов М. А., Глушенкова Т. Е., Данчинова Г. А., Адельшин Р. В.
Молекулярное типирование риккетсий, анаплазм и эрлихий в иксодовых клещах в Российской Федерации и Республике Казахстан
АНОМАЛИИ РАЗВИТИЯ ЛЕГКИХ КАК ФАКТОР РАЗВИТИЯ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
Дальневосточный научный центр физиологии и патологии дыхания СО РАМН (Благовещенск)
Несмотря на непрерывный рост числа больных, страдающих хронической обструктивной болезнью легких (ХОБЛ) и увеличением пациентов с врожденными аномалиями развития легких четкие диагностические критерии между этими заболеваниями неосвещены.
Оценить клинико-рентгенологические и функциональные особенности течения аномалий развития легких у пациентов с ХОБЛ.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Обследовано 168 пациентов с ХОБЛ. Всем пациентам проведено клинико-лабораторное исследование, рентгенологическое и компьютерно-томографическое (КТ) обследование грудной клетки с применением инспираторно-экспираторной КТ (ИЭКТ), денсито-планиметрических измерений в верхних, средних и нижних зонах, а также исследование вентиляционной функции легких (ВФЛ) с применением фармакологических проб.
Все пациенты_были разделены на 2 группы в зависимости от наличия аномалий бронхолегочного аппарата. 1-ю группу (п = 77) составили пациенты с ХОБЛ без аномалий развития: 1л — легкое течение (п = 28), 1с — средней степени тяжести (п = 25), 1т — тяжелой степени тяжести (п = 23). Из них 79 % составили мужчины, 21 % — женщины, средний возраст больных 1-й группы — 62,14 ± 2,75 года. Во 2-ю группу вошли пациенты с ХОБЛ на фоне аномалий строения легких (п = 92): 2л — легкое течение (п = 32), 2с — средней степени тяжести (п = 30), 2т — тяжелая ХОБЛ (п = 30), мужчин — 51 %, женщин 42 %, средний возраст больных 2-й группы составил 37,61 ± 4,29 года. При оценке показателей ВФЛ оказалось достоверное снижение ОФВ1 в 1с группе по сравнению с 2с группой (77 ± 1,08 и 61 ± 1,62 %) при Р < 0,05, в группах 2т и 1т ОФВ1 был 62 ±3,17 и 31 ± 2,45 % соответственно, при Р < 0,001. Наиболее частой аномалией у пациентов 2-й группы была кистозная гипоплазия (п = 36), простая гипоплазия встречалась у 14 обследованных, буллезная эмфизема — 18, триада Зиверта-Картагенера — 1 случай, синдром Мак-Леода — 2 случая, трахеальный бронх — 1, аплазия нижней доли левого легкого
— 1, сочетание кистозно-буллезной дисплазии — 19 обследованных. На основании обследования пациентов методом ИЭКТ выявлены достоверные различия между денситометрическими и планиметрическими показателями у пациентов 1-й и 2-й групп. Спиральная КТ (СКТ) позволила выявить как структурные, так и функциональные нарушения у пациентов с ХОБЛ, детализировать характерные черты аномалий, что с позиций клинической медицины имеет большое значение и в большинстве случаев помогает правильно поставить диагноз. Оценивая диагностическую значимость СКТ и бронхографии, следует сделать вывод о взаимодополнении этих методов, в нашем исследовании СКТ всегда предшествовала бронхологическим методам диагностики. Степень нарушения ВФЛ у пациентов 2-й группы тесно связана и зависит от площади распространения той или иной аномалии, у пациентов 2л группы участки дисплазий не выходят за пределы доли, 2с группы — ограничены несколькими долями, 2т группы — выявлялось тотальное поражение легочной паренхимы, что явилось фактором, влияющим на тяжесть заболевания.
С.С. Шулунов, И.А. Хаснатинов, Т.В. Глушенкова, Г.А. Данчинова, Р.В. Адельшин, С.И.
ВЫЯВЛЕНИЕ ВОЗБУДИТЕЛЕЙ КЛЕЩЕВОГО РИККЕТСИОЗА, АНАПЛАЗМОЗА И ЭРЛИХИОЗА В ИКСОДОВЫХ КЛЕЩАХ
Институт эпидемиологии и микробиологии ГУ НЦ МЭ ВСНЦ СО РАМН (Иркутск)
Лимнологический институт СО РАН (Иркутск)
Риккетсии, эрлихии и анаплазмы являются облигатными внутриклеточными бактериями, так называемыми эндоцитобионтами и относятся к порядку Rickettsiales. Некоторые из них при попадании в орга-
низм человека способны вызывать инфекционный процесс. В последние годы в России наблюдается значительный рост заболеваемости клещевыми инфекциями, особенно актуальны проблемы этих заболеваний для здравоохранения Сибири и Дальнего Востока. В Прибайкалье регистрируется клещевой риккет-сиоз (КР), вызываемый R. sibirica. Это заболевание, наряду с клещевым энцефалитом и клещевым борре-лиозом, является одной из природно-очаговых инфекций, переносимых таежными клещами Ixodes persulcatus. С развитием молекулярно-биологических методов к 90-м годам XX века расширились представления о многообразии этих микроорганизмов, как в мире, так и на территории России.
На территории Прибайкалья ранее проводилось изучение возбудителя клещевого риккетсиоза — R. sibirica, данных по распространению других видов риккетсий, а также эрлихий и анаплазм практически нет. В связи с этим, авторами проведено исследование на наличие этих возбудителей в основных их переносчиках — иксодовых клещах, доставленных из различных точек региона.
Район исследований охватывал типичные стации обитания различных видов иксодовых клещей в южной части Иркутской области, а также в сопредельных районах республики Бурятия. Методом полимеразной цепной реакции (ПЦР) с использованием специфичных праймеров было исследовано 324 клешд трех видов: Dermacentor nuttalli, D. silvarum, Ixodes persulcatus.
Зараженность риккетсиями клещей D. silvarum, которые были отловлены в лугово-болотных и лесостепных биотопах, в среднем составила 64 %, зараженность D. nuttalli из типичных степных стаций
— 73 %. Уровень зараженности таежных клещей I. persulcatus риккетсиями составил 22,5 %, ДНК эрли-хий и анаплазм в этих клещах выявлена в 12 % проб.
СОСТАВ СОВЕТА МОЛОДЫХ УЧЕНЫХ ВСНЦ СО РАМН
Малышев А.В. (НЦ РВХ ВСНЦ СО РАМН) - председатель Королева Н.В. (институт педиатрии) — зам. председателя Гумеров Р.Р. (НЦ РВХ ВСНЦ СО РАМН)
Денисова Т.В. (институт педиатрии)
Золотарев А.В. (НЦ РВХ ВСНЦ СО РАМН)
Зурбанов А.В. (институт педиатрии)
Шулунов С.С. (институт микробиологии)
Якимова Н.Л. (НИ МТ и ЭЧ)
СОСТАВ СОВЕТА МОЛОДЫХ УЧЕНЫХ НЦ РВХ:
Гумеров Р.Р. — председатель Васильев В.Ю. — зам. председателя Аюшинова Н.И. — секретарь Золотарев А.В.
ПРОГРАММА РАБОТЫ СОВЕТА МОЛОДЫХ УЧЕНЫХ ВСНЦ СО РАМН НА 2007 ГОД
1. Работа в ВСНЦ
• поддержание работы интернет-сайта и информационных стендов;
• проведение цикла лекций по методологии научного исследования и математической обработке данных (апрель-май);
• проведение школы молодых ученых (август);
• конференция молодых ученых ВСНЦ (ноябрь-декабрь).
2. Участие в подготовке и проведении мероприятий в Иркутске
• ежегодный съезд ассоциации хирургов Иркутской области (апрель):
• конференция к 20-летию ВСНЦ (июнь);
• всероссийский семинар памяти проф. Н.А. Белоконь (сентябрь);
3. Участие в межрегиональных и российских конференциях
• конференция молодых ученых, г. Томск (апрель);
• II съезд кардиологов СФО, г. Томск (июнь);
• конференция молодых ученых СО РАМН, г. Новосибирск (июнь);
• II съезд хирургов Сибири и Дальнего Востока, г. Владивосток (сентябрь).
ПРИРОДНО-ОЧАГОВЫЕ СОЧЕТАННЫЕ ИНФЕКЦИИ / МИКСТ-ИНФИЦИРОВАННОСТЬ КЛЕЩЕЙ / ПОЛИЭТИОЛОГИЧНОСТЬ ЗАРАЖЕННОСТИ РЕЗЕРВУАРНЫХ ХОЗЯЕВ / ОЦЕНКА АКТИВНОСТИ ПРИРОДНЫХ ОЧАГОВ / ЭПИДЕМИОЛОГИЧЕСКИЙ НАДЗОР / ЭПИДЕМИОЛОГИЧЕСКИЙ КОНТРОЛЬ / NATURAL FOCAL COMBINED INFECTION / MIXED INFECTION OF TICKS / POLYETIOLOGY INFECTED OF RESERVOIR HOSTS / ASSESSMENT OF ACTIVITY OF NATURAL FOCI / EPIDEMIOLOGICAL SURVEILLANCE
Аннотация научной статьи по фундаментальной медицине, автор научной работы — Шкарин В.В., Благонравова А.С., Чумаков М.Э.
На основании данных литературы и результатов собственных исследований в статье рассмотрены особенности эпидемиологии сочетанных природно-очаговых инфекций, их распространение в Российской Федерации, особенности патогенеза и клиники с учетом различных сочетаний возбудителей. Представлены данные по инфицированности иксодовых клещей возбудителями в различных сочетаниях, а также по полиэтиологичности зараженности резервуарных хозяев . Показаны варианты сочетанных природно-очаговых инфекций у человека, вызванных ассоциациями микроорганизмов, включающих от двух до пяти ассоциантов, а также особенности патогенеза и клинических проявлений На основе собственных исследований разработан способ количественной оценки активности сочетанных природных очагов и комплекс мероприятий по эпидемиологическому надзору и контролю сочетанных природно-очаговых инфекций.
Похожие темы научных работ по фундаментальной медицине , автор научной работы — Шкарин В.В., Благонравова А.С., Чумаков М.Э.
Комплексное выявление возбудителей природно-очаговых инфекций методом ПЦР в снятых с людей переносчикахв Омской области
Результаты исследования методом ПцР носителей и переносчиков на наличие возбудителей клещевых боррелиозов, моноцитарного эрлихиоза и гранулоцитарного анаплазмоза человека в природных очагах Ростовской области
Эпидемиология, лабораторная диагностика и профилактика клещевых трансмиссивных инфекций человека на территориях с различной степенью риска заражения населения
Epidemiological Features of Combined Natural-Focal Infections
On the basis of literature data and results of own research in the article describes the features of the epidemiology of combined natural focal infections, their distribution in the Russian Federation, pathogenesis and clinical features to suit different combinations of pathogen agents. The data on the mixed infection of ticks by different agents in various combinations, as well as polyetiology infected of reservoir hosts Showing different variants of combined natural focal infections in humans caused by the associations of microorganisms, including up to five assiociants, as well as features of the pathogenesis and clinical manifestations Based on original research developed a method of a quantitative estimation the activity of combined natural foci and complex of measures on surveillance and control of combined natural focal infections.
Эпидемиологические особенности сочетанных природно-очаговых инфекций
На основании данных литературы и результатов собственных исследований в статье рассмотрены особенности эпидемиологии сочетанных природно-очаговых инфекций, их распространение в Российской Федерации, особенности патогенеза и клиники с учетом различных сочетаний возбудителей. Представлены данные по инфицированности иксодовых клещей возбудителями в различных сочетаниях, а также по полиэтиологичности зараженности резервуарных хозяев. Показаны варианты сочетанных природно-очаговых инфекций у человека, вызванных ассоциациями микроорганизмов, включающих от двух до пяти ассоци-антов, а также особенности патогенеза и клинических проявлений На основе собственных исследований разработан способ количественной оценки активности сочетанных природных очагов и комплекс мероприятий по эпидемиологическому надзору и контролю сочетанных природно-очаговых инфекций.
Ключевые слова: природно-очаговые сочетанные инфекции, микст-инфицированность клещей, полиэтиологичность зараженности резервуарных хозяев, оценка активности природных очагов, эпидемиологический надзор, эпидемиологический контроль
Epidemiological Features of Combined Natural-Focal Infections
On the basis of literature data and results of own research in the article describes the features of the epidemiology of combined natural focal infections, their distribution in the Russian Federation, pathogenesis and clinical features to suit different combinations of pathogen agents. The data on the mixed infection of ticks by different agents in various combinations, as well as polyetiology infected of reservoir hosts Showing different variants of combined natural focal infections in humans caused by the associations of microorganisms, including up to five assiociants, as well as features of the pathogenesis and clinical manifestations. Based on original research developed a method of a quantitative estimation the activity of combined natural foci and complex of measures on surveillance and control of combined natural focal infections.
Key words: natural focal combined infection, mixed infection of ticks, polyetiology infected of reservoir hosts, assessment of activity of natural foci, epidemiological surveillance, epidemiological surveillance
Согласно теории природной очаговости болезней популяции их возбудителей (обязательный и специфический компонент природного очага инфекционной болезни) являются сочленами определенных экосистем [1, 2]. Однако в изолированном виде природные очаги какой-то одной инфекции, как правило, не существуют. Они могут быть сформированы в виде исключения, поскольку в качестве компонентов большинства экосистем природных очагов обычно одновременно циркулируют популяции нескольких патогенных микроорганизмов [3].
В разделе «Научно-методическое обеспечение эпидемиологического надзора за природно-очаговыми,
Из инфекций, переносимых иксодовыми клещами, в пределах одной экологической системы могут циркулировать возбудители клещевого энцефалита (КЭ), клещевого риккетсиоза (КР), Ку-риккетсиоза и туляремии, эрлихиоза, иксодово-го клещевого боррелиоза (ИКБ), поскольку они встречаются практически везде, где есть клещи I. persulcatus и I. ricinus [2, 5].
Так, на территории Иркутской области и в рекреационных зонах г. Иркутска существуют сочетан-ные очаги четырех и даже пяти природно-очаговых инфекций - КЭ, ИКБ, КР, моноцитарный эрлихиоз человека (МЭЧ), гранулоцитарный анаплазмоз человека (ГАЧ) [6]. В Ростовской области сформировался сочетанный очаг Крымской геморрагической лихорадки, лихорадки Ку и иксодовых клещевых боррелиозов [7].
Условия, обеспечивающие совместную циркуляцию возбудителя и формирование сочетанных природных очагов, не ограничиваются исключительно общностью переносчиков, как это показано на примере клещевых инфекций.
Так, в Республике Мордовия нами доказано существование сочетанных природных очагов геморрагической лихорадки с почечным синдромом (ГЛПС), лептоспироза и туляремии, доля которых составила 40,1% от общего количества очагов на данной территории [8, 9]. В выявленных сочетанных природных очагах Восточной ландшафтно-гео-графической зоны преобладали ассоциации лептоспироза и ГЛПС (51,6% от сочетанных очагов), а в Центральной ландшафтно-географической зоне 25,8% сочетанных очагов были представлены всеми тремя изучаемыми инфекциями (ГЛПС, лептоспироз, туляремия). Кроме перечисленных
инфекций на территории Республики выявлены сочетанные природные очаги иксодового клещевого боррелиоза и описторхоза. Однако эпидемиологически их активность на момент исследований была весьма низкой, что не позволило изучить их в достаточной мере.
Тем не менее, в РФ наиболее распространены сочетанные природные очаги трансмиссивных болезней, возбудители которых переносятся членистоногими, чаще всего клещами. Микст-инфицированность клещей может служить индикатором сочетанных природных очагов [3].
Микст-зараженность иксодовых клещей.
Микропопуляции различных вирусов, риккетсий, бактерий и других микроорганизмов образуют в одной особи клеща своеобразный паразитоценоз или микросообщество, представители которого вступают в разнообразные взаимоотношения как между собой, так и с хозяином [3]. Понятно, что даже для одного и того же вида клеща в различных ландшаф-тно-экологических условиях могут формироваться характерные, иногда уникальные сообщества, различающиеся по набору и видовому составу входящих в них микроорганизмов. Еще более сложные паразитоценозы формируются в организме каждой особи резервуарных хозяев. Это имеет место при боррелиозно-риккетсиозной, боррелиозно-пиро-плазмозной или широко распространенной в лесной зоне России боррелиозно-вирусной смешанной инфекции [3]. Вопреки мнению о наличии антагонизма между вирусами и спирохетами в микст-зараженных клещах, показано, что наличие бор-релий не влияет на жизнедеятельность вируса КЭ, который также не оказывает заметного действия на боррелии [3]. Таким образом, эти микроорганизмы формируют ассоциативный симбиоз. В разных природных очагах в зависимости от конкретных экологических условий в популяции таежного клеща может быть до 5 - 10% взрослых особей, одновременно зараженных боррелиями и вирусом КЭ [3, 10]. В Красноярском крае около 40% случаев клинических форм острого боррелиоза приходится на микст-инфекцию клещевого боррелиоза и клещевого энцефалита, что связано с высокой численностью микст-зараженных иксодовых клещей, циркулирующих в природном очаге [11].
Можно полагать, что в организме клеща чаще всего не возникает антагонизма между разными возбудителями, поскольку они локализуются в определенных органах и тканях или даже в определенных клеточных структурах. А это обеспечивает относительную автономность паразитарных систем и возможность функционирования смешанных природных очагов, что неоднократно подчеркивал Э.И. Коренберг [1, 2]. Аналогично ведут себя по отношению друг к другу в организме зараженных клещей микст-возбудители с внутриклеточной локализацией, например, разные арбовирусы и (или) риккетсии. Тем более это относится к парам
микроорганизмов, из которых одному свойственна внеклеточная, а другому - внутриклеточная локализация [1, 2].
В разных природных очагах показатели микст-пораженности клещей варьируют от 4,5 до 19%. Микст-зараженность голодных нимф и взрослых клещей свидетельствует об одновременной трансфазовой передаче разных спирохет, а индикация сразу двух видов боррелий у голодных личинок позволяет предполагать возможность совместной трансовариальной передачи этих возбудителей [1, 2].
Ряд территорий нашей страны, особенно расположенных в ее восточной части, подтверждены со-четанной циркуляции возбудителей клещевого энцефалита, анаплазмозов, эрлихиозов, бабезиозов, риккетсиозов и иксодового клещевого боррелиоза с вовлечением в циклы циркуляции иксодовых клещей [3, 12].
Как известно, чем выше зараженность переносчиков различными патогенами, тем выше потенциальная возможность инфицирования людей, а значит и увеличение уровня заболеваемости данными инфекциями. В связи с этим особо следует отметить высокий уровень зараженности клещей боррелиями. Так, в Европе доля клещей, зараженных B. burgdorferi, колеблется в диапазоне 0,5 - 85% [13]. В США этот показатель варьирует еще в большем диапазоне - 1 - 100% и зависит от стадии развития клещей и распространенности инфекции в их популяции. Инфекция наиболее часто поражает взрослых клещей и нимф. [13, 14]. В России, по данным различных публикаций, спонтанная инфицированность иксодовых клещей боррелиями составляет от 5 - 10 до 70 - 90% [3, 13, 15].
Большинство специалистов в этой области считает, что микст-инфицирование клещей несколькими возбудителями в разных сочетаниях является обычным явлением [16].
Следует обратить внимание специалистов на сравнительно новые природно-очаговые инфекции - МЭЧ и ГАЧ, заболеваемость которыми постоянно растет. Они являются типичными трансмиссивными природно-очаговыми зоонозами. В настоящее время установлено широкое распространение эрлихиозов и анаплазмозов в США, большинстве стран Европы, Японии, Китае в пределах ареалов обитания его основных переносчиков - клещей I. ricinus, I. persulcatus [3, 17].
КЭ, бабезиоза [12]. Наиболее часты сочетания эрлихий и анаплазм с боррелиями: зараженность клещей обычно составляет 0,8 - 12% (чаще 1 - 6%), а временами (редко) достигает 20 - 38% [18]. На территории Иркутской области впервые в России выявлено наличие природных очагов МЭЧ и ГАЧ, обнаружена высокая степень зараженности клещей I. persulcatus анаплазмами и эрлихи-ями с последующим выявлением больных микст-инфекцией [6, 19].
С точки зрения сочетанности природно-очаго-вых инфекций следовало бы отметить и коксиеллез (лихорадка Ку) - зооноз преимущественно сельскохозяйственных животных, возбудителем которого является риккетсия Coxiella burnetti. Однако, благодаря иксодовым клещам, коксиеллы могут из сельскохозяйственных очагов активно перемещаться в природные стации и наоборот. У животных коксиеллы сочетаются с хламидиями, лептоспирами, ли-стериями, сальмонеллами и кампилобактериями. Наиболее часты сочетания с микоплазмами - 33%, листериями - 48%, лептоспирами - 44%, хламидиями - 59% [20]. Как отмечают данные авторы, коксиеллы, как и хламидии, будучи внутриклеточными паразитами, являются симбионтами и синергизируют свое патогенное действие на организм животного.
Таким образом, микст-инфицированность клещей можно рассматривать как эволюционно сложившиеся в определенных экологических условиях паразитоценозы, функционирование которых обеспечивается общностью условий заражения популяций клещей. Как полагают Э.И. Коренберг с соавт. [3], любое заболевание, возникшее в результате укуса клеща, следует рассматривать как потенциальную сочетанную инфекцию. По мнению данных авторов, с которыми мы полностью солидарны, передача клещами микст-инфекций переросла в актуальную практическую проблему здравоохранения.
Полиэтиологичность зараженности резер-вуарных хозяев. Паразитоценозы логично рассматривать не только с точки зрения взаимоо-бусловливающего влияния микроорганизмов и их переносчиков, но с учетом всех возможных резервуаров, к числу которых, безусловно, относятся хозяева возбудителей инфекций. Животные-хозяева возбудителей и прокормители кровососущих переносчиков также подвержены микст-инфицированию. Одновременная зараженность млекопитающих и птиц двумя и более видами боррелий - это обычное явление для природных очагов ИКБ.
В Пермской области, например, 17% выделенных микроорганизмов, полученных от мелких лесных грызунов, представлены микст-культурами. Там же из внутренних органов полевки-экономки изолирована боррелиозно-лептоспирозная микст-культура [18]. В Предуралье выявлены рыжие полевки (Cl. glarolus), одновременно зараженные боррелиями и бабезиями, а один из 34 исследованных
зверьков был инфицирован и гранулоцитарными эрлихиями [3].
Представленные примеры позволяют предполагать, что различные микроорганизмы-возбудители инфекций в организме одного хозяина не подавляют друг друга. И, как считают Э.И. Корен-берг с соавт. [3], в данном случае принципиально важно, что многие виды позвоночных несомненно могут быть резервуарными хозяевами нескольких видов возбудителей и передавать их иксодовым клещам одновременно или последовательно при выкармливании разных фаз развития этих членистоногих.
Учитывая, что различные виды возбудителей природно-очаговых инфекций зачастую специфически адаптированы к одним и тем же хозяевам (грызуны, сельскохозяйственные животные, птицы и пр.), имеет место их одновременная циркуляция в пределах очагов между этими хозяевами, поэтому микст-инфицирование животных-резервуаров возбудителей является распространённым явлением.
Заболеваемость людей сочетанными при-родно-очаговыми инфекциями
В России отмечается тенденция к распространению нозоареалов многих природно-очаговых клещевых инфекций [3], что, в свою очередь, влияет на уровень заболеваемости их сочетанными формами. На основании данных различных публикаций на рисунках 1, 2 представлены варианты сочетанных природно-очаговых инфекций у человека.
Чаще всего регистрировались случаи, когда от больных выделялось два ассоцианта (рис.1).
В ряде природных очагов, где отмечалась высокая зараженность клещей различными возбудителями, обычным явлением была регистрация больных с тремя, а в отдельных случаях - четырьмя и даже пятью заболеваниями (рис. 2).
Варианты сочетанных природно-очаговых инфекций у человека с двумя ассоциантами
Природно-очаговые сочетанные инфекции
ИКБ - иксодовый клещевой боррелиоз
КЭ - клещевой энцефалит
ГАЧ - гранулоцитарный анаплазмоз человека
КЭ + вирус Кемерово
ГЛПС - геморрагическая лихорадка с почечным синдромом МЭЧ - моноцитарный эрлихиоз человека
Варианты сочетанных природно-очаговых инфекций у человека с тремя, четырьмя и пятью ассоциантами
Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) является инфекционным заболеванием, которое передается через укусы иксодовых клещей. У пациентов с болезнью Лайма поражаются различные органы и системы: кожа, нервная система, сердце, суставы. Ранняя диагностика и адекватная антибактериальная терапия в большинстве случаев обеспечивает полное выздоровление. Однако выявление болезни на поздних стадиях и неграмотное лечение грозит тем, что заболевание перейдет в трудноизлечимую хроническую форму.
Болезнь Лайма: возбудитель
Заражение болезнью Лайма происходит при присасывании к коже человека черноногих клещей и впрыскивании их слюны, содержащей боррелии, в ранку. Пик активности этих насекомых отмечается с апреля по май и с августа по сентябрь, чаще – в пасмурную и прохладную погоду.
Инкубационный период после укуса клеща и перед появлением начальных симптомов, напоминающих признаки гриппа, длится от пяти до десяти суток.
Мнение эксперта

- сильные суставные боли;
- першение в горле, сопровождающееся сухим отрывистым кашлем;
- высокую температуру тела, доходящую до 38,5 ºС;
- лихорадочное состояние с ознобом;
- тошноту и рвоту;
- ощущение слабости и сонливости;
- отсутствие аппетита;
- скованность шейных мышц;
- отрицательную реакцию на яркий свет и звуки;
- учащенное сердцебиение и т. д.
Болезнь Лайма: что это такое, фото иксодовых клещей
Сначала в месте укуса иксодового клеща (фото этого насекомого можно найти в интернете) появляется сильная припухлость, затем пятно красного цвета, возможно развитие паралича лицевого нерва.
При несвоевременном обращении к врачу у больного могут развиться серьезные хронические заболевания, которые могут закончиться инвалидностью.
Для лечения болезни Лайма используются препараты антибактериального действия, на начальной стадии заболевания терапевтический курс длится от двух недель до одного месяца.
Болезнь Лайма: причины
Как было сказано выше, клещевой боррелиоз (болезнь Лайма) развивается после укуса иксодового клеща, в слюне которого содержатся боррелии. Боррелии являются очень мелкими микроорганизмами, длиной от 11 до 25 мкм, по своей форме напоминающими извитую спираль.
Естественный резервуар боррелий в природе – животные: лошади, козы, коровы, олени и грызуны. Иксодовые клещи представляют собой переносчиков, заражение которых происходит в процессе сосания крови инфицированного животного. Последующие поколения зараженных клещей также имеют в своем организме боррелии.
Клещевой боррелиоз больше всего распространен в северо-западных и центральных регионах России, Урала, Западной Сибири, Дальнего Востока, США и некоторых странах Европы.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.
Болезнь Лайма: симптомы
Болезнь Лайма протекает в три стадии, каждая из которых имеет собственные симптомы.
Болезнь Лайма: симптомы и лечение на первой стадии
Для первой стадии развития болезни, которая длится 3-30 суток, характерно появление следующих симптомов:
- опухлости и покраснения в месте укуса;
- высыпаний на кожных покровах;
- повышения температуры тела;
- головной боли;
- болей в мышцах и суставах;
- быстрой утомляемости;
- ломоты в теле;
- озноба.
У 5-10% больных болезнь Лайма на первой стадии сопровождается:
- тошнотой и рвотой;
- сильной головной болью;
- повышенной чувствительностью кожи;
- светобоязнью;
- напряжением затылочных мышц.
Болезнь Лайма: симптомы и лечение на второй стадии
Вторая стадия заболевания, длительность которой составляет один-три месяца, проявляется следующими симптомами:
- пульсирующей головной болью;
- светобоязнью;
- повышенной температурой тела;
- снижением концентрации внимания;
- расстройством сна;
- резкими переменами настроения;
- параличом черепно-мозговых нервов;
- периферической радикулопатией;
- нарушением чувствительности конечностей;
- головокружениями;
- одышкой;
- тахикардией;
- болями в груди;
- появлением лимфоцитомы в месте укуса.
Болезнь Лайма: симптомы и лечение на третьей стадии
На третьей стадии, которая начинается через полтора-два года после заражения, болезнь Лайма проявляется следующими симптомами:
- эпилептическими припадками;
- нарушением сознания;
- деменцией;
- болезненными мышечными спазмами;
- нарушением памяти;
- появлением синюшно-красных пятен, инфильтратов, узелков на кожных покровах конечностях;
- атрофией кожи, которая напоминает смятую бумагу.
Болезнь Лайма: симптомы и последствия хронической формы
При отсутствии лечения болезнь Лайма переходит в хроническую форму, для которой характерно рецидивирование процесса и постепенное волнообразное ухудшение состояния больного.
Хроническое течение заболевания может протекать с развитием ряда клинических синдромов:
- артритов;
- лимфоцитом;
- атрофического акродерматита;
- многоочагового поражения нервной системы (иногда с вовлечением в процесс любых структур нервной системы).
Болезнь Лайма: диагностика
Основу диагностики болезни Лайма составляют клинические данные (наличие укуса клеща в анамнезе, кольцевидная эритема) и результаты лабораторных исследований.
Выявление боррелий у людей затруднено, они могут быть обнаружены в пораженных тканях и жидкостях организма: внешнем крае кольцевидной эритемы, участках кожи при атрофическом акродерматите или лимфоцитоме, крови и ликворе.
Кроме того, для уточнения диагноза целесообразно применение косвенных диагностических методов:
- анализ на болезнь Лайма методом ПЦР (полимеразная цепная реакция);
- серологическая диагностика.
Болезнь Лайма: лечение
При выборе метода лечения, прежде всего, учитывается стадия заболевания. Прогноз лечения наиболее благоприятен на первой стадии клещевого боррелиоза.
Консервативная терапия может быть:
- этиотропной – на возбудителя воздействуют с помощью антибактериальных препаратов;
- симптоматической и патогенетической – лечат пораженные органы и системы организма (нервную систему, сердце, суставы и др.).
На первой стадии заболевания этиотропная терапия предполагает применение пероральных антибактериальных препаратов (Тетрациклина, Доксициклина, Амоксициллина, Цефуроксима и пр.). Длительность терапевтического курса составляет не менее 10-14 дней. Уменьшение дозировки или сокращение длительности применения может привести к выживанию некоторого количества боррелий и их дальнейшему размножению.
На второй стадии клещевого боррелиоза специалисты отдают предпочтение парентеральному применению антибактериальных препаратов для обеспечения губительной концентрации препарата в ликворе, крови, синовиальной жидкости (Пенициллина, Цефтриаксона и др.). Антибактериальную терапию продолжают от 14 до 21 дней.
Для лечения болезни Лайма, обнаруженной на третьей стадии развития, применяются антибиотики пенициллинового ряда (Пенициллин, Экстенциллин и пр.). Длительность курса терапии составляет не менее 28 суток.
Симптоматическая и патогенетическая терапия клещевого боррелиоза предполагает применение препаратов жаропонижающего, дезинтоксикационного, противовоспалительного, антигистаминного, общеукрепляющего действия, а также препаратов для лечения сердца и витаминных комплексов. При выборе терапевтического средства учитывают клиническую форму и стадию заболевания.
Болезнь Лайма: последствия
Выявление заболевания на первой стадии и проведение адекватного лечения в большинстве случаев обеспечивает полное избавление от болезни. У 85-90% больных с клещевым боррелиозом, выявленным на второй стадии, также наступает полное выздоровление.
Поздняя диагностика, неполный курс лечения, дефекты иммунного ответа грозят переходом заболевания в третью стадию либо хроническую форму, что значительно затрудняет полное восстановление больного даже при условии проведения повторной полноценной антибактериальной, патогенетической и симптоматической терапии.
Несмотря на возможное улучшение состояния больного, остается ряд функциональных нарушений, которые могут привести к его инвалидизации. К ним относят:
- нарушение чувствительности;
- появление стойких парезов, при которых снижается мышечная сила в руках и ногах;
- деформацию лица – в результате поражения лицевого нерва;
- нарушение зрительной и слуховой функции;
- выраженное шатание при ходьбе;
- развитие эпилептических припадков;
- деформацию суставов с нарушением их функций;
- аритмию;
- сердечную недостаточность.
В редких случаях у больных с запущенной стадией болезни Лайма может значительно улучшиться состояние и наступить восстановление.
Клещевой боррелиоз является опасным инфекционным заболеванием, развитие которого на первых порах больной может не замечать. Поэтому всем любителям пикников и прогулок по лесу необходимо знать, что такое болезнь Лайма у человека, а также - какими симптомами проявляется заболевание на начальной стадии, поддающейся лечению гораздо легче, чем запущенные, и имеющей более благоприятный прогноз при условии раннего начала терапии.
Ввиду того, что для подтверждения диагноза требуется применение лабораторных методов, при первых симптомах болезни или после любого укуса клеща в профилактических целях необходимо обратиться за медицинской помощью.
Диагностику любых заболеваний, в том числе болезни Лайма, можно пройти в ведущем медицинском центре Москвы – Юсуповской больнице. Благодаря новейшему оборудованию клиники и применению современных методов исследований нашим специалистам удается получить максимально точные результаты диагностики. При выявлении клещевого боррелиоза на ранней стадии врачи высшей категории Юсуповской больницы подбирают для каждого больного эффективную схему антибактериальной терапии с использованием препаратов последнего поколения, что обеспечивает быстрое выздоровление пациента и предупреждает переход заболевания в хроническую форму с необратимыми функциональными нарушениями.

Эрлихиоз и анаплазмоз — это инфекции, передаваемые через укусы клещей. Они вызывают жар, озноб, боль в мышцах, головную боль и общее недомогание.
Симптомы эрлихиоза и анаплазмоза похожи, но анаплазмоз вызывает сыпь с меньшей вероятностью.
Анализ с помощью полимеразной цепной реакции (ПЦР), выполняемый на образце крови, позволяет врачам быстро обнаруживать бактерии.
Лучшим способом предотвращения инфекции является избегание укусов клещей.
Эрлихиоз и анаплазмоз лечат при помощи антибиотика.

Эрлихии и анаплазмы, как и риккетсии Общие сведения о риккетсиозных инфекциях Возбудителем риккетсиозных и родственных инфекций (например, анаплазмоза, эрлихиоза и лихорадки ку) является необычный тип бактерий, который может жить только внутри клеток других организмов. Прочитайте дополнительные сведения , живут только внутри клеток животного или человека. Однако, в отличие от риккетсии, эти бактерии поселяются в лейкоцитах Лейкоциты Иммунная система защищает организм от чужеродных или опасных элементов. Такие элементы включают: микроорганизмы (обычно называемые микробами, такие, как бактерии, вирусы и грибки); паразиты. Прочитайте дополнительные сведения (эрлихии в моноцитах, а анаплазмы в гранулоцитах).
Эрлихиоз более всего распространен в юго-восточной и южно-центральной части Соединенных Штатов. Анаплазмоз встречается в северо-восточных, среднеатлантических штатах, а также на севере Среднего Запада и Западном побережье Соединенных Штатов. Анаплазмоз также встречается в Европе. Инфекция передается людям через укусы клещей. Таким образом, эти инфекции чаще наблюдаются в период с весны до поздней осени, когда клещи проявляют наибольшую активность.
Эти инфекции передаются различными видами клещей:
Эрлихиоз: Амблиомма американская (Amblyomma americanum)
Анаплазмоз: Черноногий клещ (вида иксодес)
Поскольку бактерии эрлихии и анаплазмы заражают лейкоциты, которые циркулируют в кровотоке, эти бактерии могут передаваться через переливание крови или трансплантацию органов. В нескольких случаях у пациентов, которые получали переливание крови от людей, недавно инфицированных клещом, но у которых не проявлялись никакие симптомы, развился анаплазмоз.
Симптомы эрлихиоза и анаплазмоза
Симптомы эрлихиоза и анаплазмоза аналогичны. Симптомы обычно появляются через 12 дней после укуса клеща. Симптомы возникают неожиданно. К ним относится жар, озноб, боль в мышцах, слабость, тошнота и/или рвота, кашель, головная боль и недомогание.
На туловище, руках и ногах больных эрлихиозом может появляться сыпь, но она не характерна для больных анаплазмозом. У некоторых лиц симптомы отсутствуют.
Более тяжелые симптомы обеих инфекций наблюдаются у людей с ослабленной иммунной системой (например, ВИЧ-инфицированных или принимающих препараты, такие, как кортикостероиды). Летальный исход наступает редко, но более вероятен у больных с ослабленной иммунной системой и у людей, которые поздно обратились за медицинской помощью.
Диагностика эрлихиоза и анаплазмоза
Врач назначает анализы крови, которые могут показать низкий уровень лейкоцитов, тромбоцитов (тромбоцитопения), но высокий уровень печеночных ферментов, а также нарушения свертывания крови. Но такие показатели могут наблюдаться при множестве разных заболеваний.
В таких случаях может применяться метод полимеразной цепной реакции (ПЦР). Для него используется образец крови. Метод ПЦР увеличивает количество ДНК бактерий и, таким образом, позволяет врачам быстрее идентифицировать бактерии.
В данном случае могут помочь анализы крови на предмет присутствия антител к таким бактериями, но при помощи этих анализов антитела можно выявить лишь через несколько недель после начала заболевания.
Профилактика эрлихиоза и анаплазмоза
Для профилактики таких инфекций необходимо принимать меры предосторожности для предотвращения укусов клещей. (См. также Центры по контролю и профилактике заболеваний: предотвращение укусов клещей).
Избежать попадания клещей на кожу можно, придерживаясь следующих правил:
не сходить с тропы или дорожки;
заправлять брюки в ботинки или носки;
Носить одежду с длинным рукавом
наносить репелленты с диэтилтолуамидом (ДЭТА) на открытые участки кожи.
У очень маленьких детей ДЭТА следует использовать с осторожностью, поскольку были зафиксированы случаи токсической реакции. Перметрин, нанесенный на одежду, эффективно убивает клещей. В районах, где распространены инфекции, передаваемые клещами, очень важно проводить осмотры на наличие клещей, особенно волосистой части тела и у детей.
Присосавшегося клеща следует удалять с осторожностью, а не раздавливать пальцами, потому что раздавленный клещ может заразить болезнью. Тело клеща нельзя тянуть или сдавливать. Клеща можно вытащить небольшим пинцетом, осторожно вытягивая его за голову. Место, где присосался клещ, следует смазать спиртом. Вазелин, зажженные спички и другие раздражители не являются эффективными способами удаления клещей; их не следует использовать.
Для освобождения целых территорий от клещей не существует практических средств. Тем не менее, количество клещей можно уменьшить в местах их распространения, если сделать окружающую среду менее привлекательными для животных, переносящих клещей. Например, можно сделать участок менее привлекательным для мышей, удаляя нагромождения бревен и кучи листьев, срезая высокую траву и подрезая кусты у дома, особенно вокруг игровых зон. Мыши могут прятаться и делать норы в таких местах.
Лечение эрлихиоза и анаплазмоза
Если у человека, который, скорее всего, контактировал с клещом, появляются характерные симптомы, то, как правило, лечение эрлихиоза или анаплазмоза начинают, не дожидаясь результатов анализов. Большинство пациентов быстро и успешно выздоравливает при раннем начале лечения. Задержка в начале лечения может привести к серьезным осложнениям, включая летальный исход в 2–5 % случаев.
Обычно используется доксициклин. Человек должен принимать этот антибиотик до наступления улучшения и отсутствия жара в течение 24–48 часов. Но прием антибиотика следует продлить как минимум до 7 дней.
У некоторых пациентов могут не проходить головные боли, ощущение слабости и общего недомогания в течение нескольких недель после завершения лечения.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Читайте также:

