Клещевой энцефалит лекция инфекционные болезни
Обновлено: 18.04.2024
- это острая нейровирусная природно-очаговая трансмиссивная инфекция, характеризующаяся лихорадкой, интоксикацией, поражением ЦНС.
Актуальность: Инфекция наиболее распространена в РБ в юго-западных (Брестская область) и западных (Гродненская) регионах. В последнее время заболеваемость выросла из-за расширения обитания переносчика инфекции – иксодовых клещей.
Этиология и эпидемиология клещевого энцефалита
Этиология. Вирус клещевого энцефалита (КЭ) относится к роду Flavivirus (группа В), входящему в семейство тогавирусов экологической группы арбовирусов. Вирионы вируса клещевого энцефалита имеют сферическую форму с диаметром 40-50 нм. Внутренним компонентом является нуклеокапсид, содержащий однонитчатую РНК. Он окружен наружной липопротеидной оболочкой.
Вирус длительное время сохраняется при низких температурах (оптимальный режим минус 60°С и ниже), хорошо переносит лиофилизацию, в высушенном состоянии сохраняется много лет, но быстро инактивируется при комнатной температуре. Инактивирующим действием обладают также формалин, фенол, спирт и другие дезинфицирующие вещества, ультрафиолетовое излучение.
В молоке при температуре холодильника вирус КЭ сохраняется 2 недели, а в сметане – до 2 месяцев. Кипячение инактивирует его через 2 мин, а в горячем молоке при 60°С вирус погибает через 20 мин.
В настоящее время штаммы вируса КЭ разделяют на 3 генетических типа:
Западный (на территории Беларуси циркулируют Neudorf-подобные штаммы вируса)
Эпидемиология. Клещевой энцефалит относится к группе природно-очаговых болезней человека. В Беларуси 3 крупных природных очага (по напряженности):
Резервуар: иксодовые клещи (семейство Ixodidae, I.ricinus, D.pictus). Они могут передавать вирус потомству трансфазово и трансовариально.
Вблизи населенных пунктов в эпизоотический процесс могут вовлекаться домашние животные – козы, овцы, коровы, становясь источником возбудителя. Больной человек как источник инфекции опасности не представляет.
Заражение человека происходит:
через укус клеща (80%)
алиментарным путем (при употреблении в пищу сырого молока коз и коров (20%))
воздушно-капельным путем при нарушении условий работы в лабораториях
Сезонность: связана с биологическими циклами клещей (с мая по сентябрь).
2. Клинические формы клещевого энцефалита
Инкубационный период от 3 до 30 дней, чаще около 2-х недель; при алиментарном заражении короче – до 4-6 дней. Описаны случаи, когда инкубационный период измерялся несколькими часами или, наоборот, превышал 40 дней. Считается, что продолжительность временного интервала между заражением вирусом КЭ и дебютом заболевания определяется:
состоянием организма человека, прежде всего его иммунным статусом;
местом присасывания клеща; в случае присасывания клеща в область шеи, головы, рук и плечевого пояса инкубационный период короткий (1-10 дней); в случае укуса в область туловища, нижних конечностей он удлиняется в 2 раза.
У ряда больных началу заболевания предшествует продромальный период, длящийся 1-2 дня и проявляющийся слабостью, недомоганием, разбитостью; иногда отмечаются легкие боли в области мышц шеи и плечевого пояса, боли в поясничной области в виде ломоты и чувства онемения, умеренная головная боль.
В большинстве случаев начало заболевания острое: сильная головная боль, рвота, озноб с повешением температуры до 39-40 0 С, а иногда и выше.
Выделяют следующие клинические формы болезни:
Лихорадочная форма
характеризуется благоприятным течением без видимых поражений нервной системы и быстрым выздоровлением.
составляет примерно 1/3 от общего числа заболеваний КЭ.
лихорадочный период длится от нескольких часов до нескольких суток (в среднем 3-5 дней).
Менингеальная форма
является наиболее частой,
характеризуется симптомокомплексом серозного менингита.
начальные проявления не отличаются от лихорадочной формы (более выражены признаки общей инфекционной интоксикации).
определяются ригидность мышц затылка, симптомы Кернига и Брудзинского.
ликвор прозрачный, иногда слегка опалесцирующий, давление его повышено (200-350 мм вод. ст.). При лабораторном исследовании цереброспинальновой жидкости выявляется умеренный лимфоцитарный плеоцитоз (100-600 клеток в 1 мкл, редко больше). В первые дни болезни иногда преобладают нейтрофилы, которые часто полностью исчезают к концу первой недели болезни. Повышение белка отмечается непостоянно и обычно не превышает 1-2 г/л.
длительность лихорадки 7-14 дней.
исход всегда благоприятный.
Менингоэнцефалитическая форма
характеризуется общемозговой симптоматикой, менингеальными симптомами, преимущественным поражением головного мозга.
наблюдается в 15% случаев.
нередко наблюдаются психомоторные нарушении (бред, зрительные и слуховые галлюцинации, психомоторное возбуждение с утратой ориентировки в месте и во времени, делирий, депрессия).
могут развиваться эпилептические припадки.
Различают диффузный и очаговый менингоэнцефалит. При диффузном менингоэнцефалите выражены общемозговые нарушения (глубокие расстройства сознания, эпиприпадки вплоть до эпилептического статуса) и рассеянные очаги органического поражения мозга в виде псевдобульбарных расстройств (нарушение дыхания в виде бради- или тахикардии, по типу Чейн-Стокса, Куссмауля и др.), сердечно-сосудистой системы, неравномерности глубоких рефлексов, асимметричных патологических рефлексов, центральных парезов мимической мускулатуры и мышц языка.
При очаговом менингоэнцефалите быстро развиваются гемипарезы, парезы после джексоновских судорог, центральные монопарезы, миоклонии, эпилептические припадки.Характерны очаговые поражения черепных нервов III, IV, V, VI пар, несколько чаще VII, IX, X, XI и XII пар.
Полиомиелитическая форма.
при этой форме отмечается преимущественное поражение клеток передних рогов шейного отдела спинного мозга, иногда и грудного.
наблюдается почти у 1/3 больных.
характеризуется продромальным периодом (1-2 дня): общая слабость и повышенная утомляемость.
слабость в какой-либо конечности или появление чувства онемения в ней (в дальнейшем в этих конечностях нередко развиваются выраженные двигательные нарушения).
в последующем на фоне фебрильной лихорадки (1-4-й день первой лихорадочной волны или 1-3-й день второй лихорадочной волны) и общемозговых симптомов уже через 3-4 дня от начала болезни развиваются вялые парезы или параличи в мышцах шеи, плечевого пояса, проксимальных отделах верхних конечностей (шейно-плечевой (шейно-грудной) локализации, которые могут нарастать в течение нескольких дней, а иногда до 2 нед.
наблюдаются симптомы, описанные А. Г. Пановым: "свисающей на грудь головы", "горделивая осанка", "согбенная сутуловатая поза", приемы "туловищного забрасывания рук и запрокидывания головы".
в первые дни болезни у больных этой формой КЭ часто резко выражен болевой синдром (в области мышц шеи, особенно по задней поверхности, в области надплечий и рук).
в конце 2-3-й нед болезни развивается атрофия пораженных мышц.
Полирадикулоневритическая форма
характеризуется поражением периферических нервов и корешков.
появляются боли по ходу нервных стволов, тупые или жгучие, парестезии (чувство "ползания мурашек", покалывание, онемение).
появляются расстройства чувствительности в дистальных отделах конечностей (одновременно могут наблюдаться снижение болевой, температурной, тактильной, глубокой.
КЭ может протекать по типу восходящего спинального паралича Ландри ( вялые параличи начинаются с нижних конечностей, затем вовлекаются верхние конечности и продолговатый мозг).
Гиперкинетический синдром регистрируется сравнительно часто (у 1/4 больных), причем преимущественно у лиц до 16 лет. Синдром характеризуется появлением спонтанных ритмических сокращений (миоклоний) в отдельных мышечных группах паретических конечностей уже в остром периоде болезни.
Прогредиентные (хронические) формы. С момента инфицирования и в последующем, даже после острого периода, вирус клещевого энцефалита может сохраняться в ЦНС в активной форме. В этих случаях инфекционный процесс не завершается, а переходит в фазу хронической (прогредиентной) инфекции. Хроническая инфекция при клещевом энцефалите может протекать в латентной форме и проявляться через несколько месяцев и лет под действием провоцирующих факторов (физические и психические травмы, раннее курортное и физиотерапевтическое лечение, аборт и др.). Возможны следующие типы прогредиентного течения: первично и вторично прогредиентное, и подострое течение.
- это природно-очаговое трансмиссивное вирусное заболевание, характеризующееся преимущественным поражением ЦНС.
Этиология.
Возбудитель – РНК-содержащий вирус. Хорошо переносит низкие температуры и способен сохранять свою активность даже при замораживании, но легко инактивируется при высоких температурах. Может сохраняться в молочных продуктах при температуре 4 градуса в течение 2-х недель. Чувствителен к дез. средствам.
Эпидемиология.
Источник инфекции: - иксодовые клещи
- грызуны, птицы, хищники
Механизм передачи: трансмиссивный
Передача вируса человеку осуществляется через укусы инфицированных иксодовых клещей, либо при их раздавливании на коже. Заражение может происходить и алиментарным путем при употреблении в пищу сырого козьего или коровьего молока, полученного от зараженных животных.
Сезонность : весенне-летние месяцы
Клиника .
Инкубационный период : от 10 до 23 дней (чаще 7-14 дней).
Острое или даже внезапное начало. Заболевание начинается с резкого подъема температуры до 39-40 и выше, появления озноба, слабости, сильной головной боли, ломоты в теле, миалгий, повышенной чувствительности к различным внешним раздражителям, боли в глазных яблоках, тошноты, возможно, рвоты.
Сознание больных сохраняется, но они бывают заторможены, сонливы.
Внешний вид больного: яркая гиперемия кожи лица, шеи, верхней трети груди. Конъюнктива гиперемирована, сосуды склер инъецированы.
Со стороны ССС: брадикардия, приглушенность тонов сердца, АД снижается.
Уже с первого дня болезни могут появляться парестезии, чувство онемения участков кожи, парезы конечностей.
Выделяют следующие клинические формы заболевания :
- менингоэнцефалитическая - с менингеальными симптомами наблюдаются галлюцинации, бред, возбуждение, могут быть судороги. Развивающиеся двигательные нарушения восстанавливаются очень медленно (в течение нескольких месяцев).
- полиомиелитическая - уже к 3-4-му дню болезни развиваются вялые парезы мышц шеи, туловища, конечностей. Больной не способен удерживать голову в вертикальном положении. При отсутствии движений в верхних конечностях развивается атрофия мышц плечевого пояса и верхних конечностей.
- полирадикулоневритическая - развивается поражение корешков и периферических нервов, это проявляется нарушением чувствительности в дистальных отделах конечностей.
Диагностика.
1 клинические признаки
3 лабораторные методы - серологический метод направлен на обнаружение в парных сыворотках крови нарастания титра специфических антител.
Особенности ухода. Лечение.
- строгое соблюдение лечебно-охранительного режима
- строгий постельный режим
- ограничение физической активности
- наблюдение за состоянием выделительных функций
Противоэнцефалитный гамма-глобулин в/м.
Геморрагическая лихорадка с почечным синдромом.
- острая вирусная природно-очаговая инфекция, характеризующаяся развитием лихорадки, выраженной интоксикации, поражением почек и развитием геморрагического синдрома.
Этиология.
Возбудитель - РНК-содержащий вирус. Возбудитель относительно устойчив во внешней среде, сохраняет активность при низких температурах, чувствителен к УФО, дез. средствам.
Эпидемиология.
Источник инфекции - мышевидные грызуны, которые выделяют вирус с мочой, испражнениями, слюной.
Инфицирование человека может происходить различными путями :
- воздушно-пылевым (при вдыхании пыли, содержащей испражнения грызунов).
- алиментарным (при употреблении в пищу инфицированных пищевых продуктов и воды).
- контактным (при прямом контакте с инфицированным грызуном или через инфицированные предметы внешней среды).
Больной человек эпидемической опасности не представляет.
Сезонность : летне-осенний период.
Восприимчивость : высокая.
В основном заражаются жители сельской местности, но могут заразиться и городские жители во время сезонных работ на садово-дачных участках, поездок в лес за ягодами, грибами и т.д.
Иммунитет : стойкий.
Клиника.
Инкубационный период составляет от 7 до 45 дней (чаще 2-3 недели).
В течении болезни выделяют периоды: - начальный
Начинается остро: с подъема температуры тела до 39-41 о , слабости, головокружения, выраженной головной боли преимущественно в лобно-височных областях, ломоты в теле, анорексии, сухости во рту, жажды. Особенно беспокоит боль в мышцах всего тела. В первые 3-4 дня болезни наблюдается расстройство зрения: снижается острота, появляется туман перед глазами. Характерна боль в пояснице, особенно усиливающаяся ночью.
Внешний вид больных : лицо красное, носогубный треугольник бледный, конъюнктивы и склеры инъецированы, веки набухшие. Кожа шеи, груди и плечевого пояса красная.
Через 2-5 дней температура снижается до субфибрильной, но состояние не улучшается, а наоборот, ухудшается. Уменьшается количество выделяемой мочи.
Олигурический период продолжается 2-12 дней.
В ОАМ: характерна монотонная низкая относительная плотность мочи от, протеинурия. Гематурия, цилиндрурия.
Полиурический период наступает когда состояние больных начинает улучшаться, все симптомы, кроме сухости во рту, жажды, слабости, исчезают. Количество выделяемой мочи резко увеличивается до 5-10 л в сутки, особенно в ночное время (никтурия).
Период реконвалесценции наступает на 4-й неделе болезни и характеризуется постепенным восстановлением нарушенных функций организма.
Осложнения .
2 инфекционно-токсический шок
4 разрыв капсулы почки
5 вторичные бактериальные инфекции (пневмонии, пиелонефриты)
Диагностика.
1 клиническая картина
3 лабораторные методы - иммуноферментный анализ (на выявление в сыворотке крови специфических антител).
Особенности ухода. Лечение.
1 обязательная госпитализация
2 строгий постельный режим
3 тщательный уход за кожными покровами и слизистыми оболочками для профилактики пролежней
4 контроль за суточным диурезом
5 соблюдение санитарно-гигиенических правил
6 текущая дезинфекция
Полноценная молочно-растительная диета № 4, обильное питье.
При тяжелом течении - преднизолон.
При развитии острой почечной недостаточности больного переводят в почечный центр для экстракорпорального гемодиализа.
Диспансерное наблюдение за пациентами осуществляется в течение года с ежеквартальным исследованием мочи.
Клещевой энцефалит – природно-очаговая трансмиссивная инфекция, характеризующаяся преимущественным поражением центральной нервной системы.
Этиология и эпидемиология. Возбудитель – фильтрующийся вирус, длительное время сохраняется при низких температурах, в высушенном состоянии, но быстро погибает при кипячении, под действием дезинфицирующих веществ (формалин, фенол, спирт). Основным резервуаром и переносчиком вируса в природе являются иксодовые клещи. Дополнительным резервуаром являются грызуны, птицы, хищники, домашние животные. Для заболевания характерна строгая весенне-летняя сезонность. Основным путем инфицирования человека является трансмиссивная передача через укусы клещей, возможна передача инфекции алиментарным путем при употреблении в пищу сырого молока инфицированных коз и коров.
Профилактика: обязательные лесомелиоративные мероприятия в лесопарках, зонах отдыха и вблизи жилых массивов (расчистка и благоустройство лесов, удаление сухостоя и валежника, проведение санитарных рубок, скашивание травы и разреживание кустарника, оборудование пеших лесных дорожек); при работе или отдыхе в лесу и других возможных местах заражения – максимальная защита одеждой открытых участков тела; применение инсектицидов; само- и взаимоосмотры одежды и тела людей при посещении ими леса в период активности клещей; вакцинация.
3. Болезнь Лайма
Болезнь Лайма – природно-очаговая трансмиссивная инфекция, характеризующееся поражением кожи, нервной, сердечно-сосудистой систем и суставов.
Этиология и эпидемиология. Возбудители – бактерии рода боррелий, типа спирохет. Бактерии передаются человеку через укус инфицированных иксодовых клещей. Источники возбудителя инфекции – мышевидные грызуны, дикие и домашние животные. Основной путь передачи возбудителя инфекции человеку и животным – трансмиссивный. Характерна сезонность заболеваний в весенне-летний и летне-осенний периоды.
Симптомы. ИП – от 2 дней до нескольких месяцев (чаще 1–2 недели). Условно выделяют 3 последовательные стадии.
I стадия: в месте присасывания клеща – кольцевидная мигрирующая эритема бледно-розового или ярко-красного цвета; субфебрилитет (повышение температуры тела до 38 о С) и симптомы общей интоксикации (головная боль, общая слабость, анорексия, тошнота и рвота); увеличение регионарных лимфатических узлов, мышечные и суставные боли.
II стадии (через 30–40 дней) характерны поражения нервной системы и (или) сердца: сильные головные боли и тугоподвижность шеи (менингит), неврит черепных (чаще лицевого) нервов, головокружения, тахикардия, нарушения предсердно-желудочковой проводимости.
В III поздней стадии (от нескольких месяцев до 10 лет и более) развиваются мигрирующие стреляющие боли в суставах (полиартрит); нарушения интеллекта, снижение внимания и памяти (в связи с органическими поражениями головного мозга); атрофирование кожи; болезненные малинового цвета узелки на коже (доброкачественная лимфоцитома).
Профилактика: обязательные лесомелиоративные мероприятия в лесопарках, зонах отдыха и вблизи жилых массивов; меры индивидуальной защиты от нападения и присасывания клещей; применение инсектицидов; само- и взаимоосмотры одежды и тела людей при посещении ими леса в период активности клещей.
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
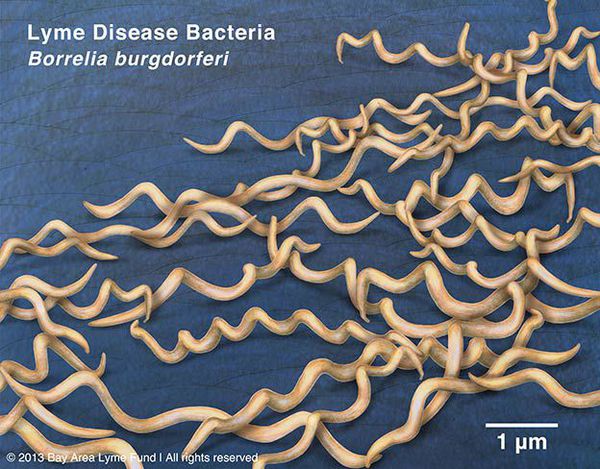
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
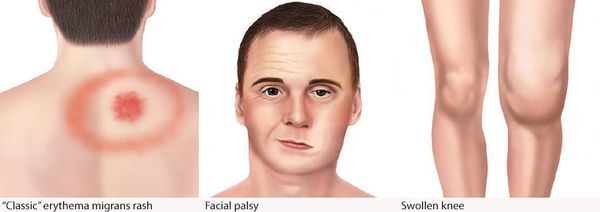
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза

Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
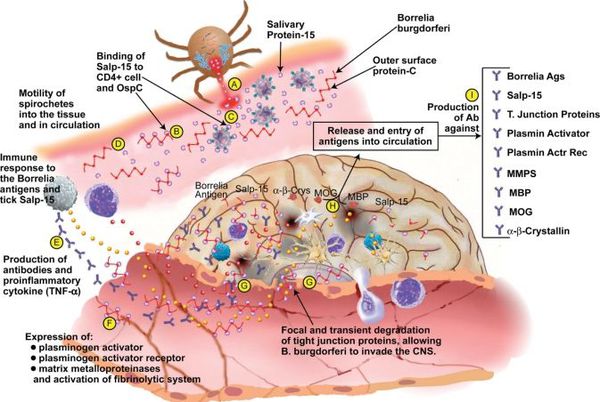
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
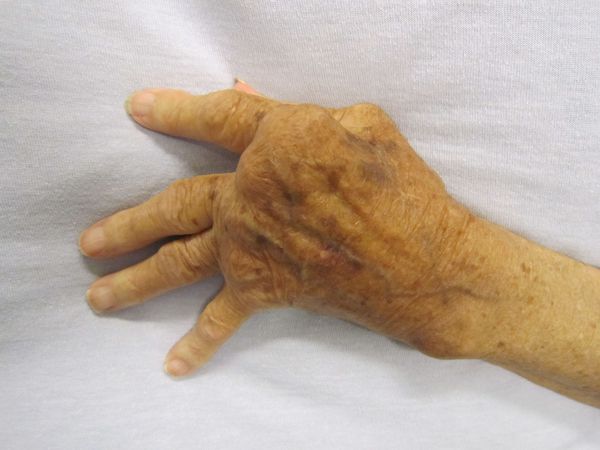
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .
Клещевой энцефалит — природно-очаговое инфекционное заболевание, которое может протекать в острой или хронической форме, развивающееся при повреждении головного и спинного мозга флавивирусом. Заражение происходит при укусе человека иксодовом клещом. Заболевание имеет неблагоприятное течение и может завершиться летальным исходом.

Характеристика возбудителя заболевания
Вирус клещевого энцефалита был выделен в 1937 году. Он подразделяется на 6 генотипов, наиболее значимыми из которых являются дальневосточный (наиболее опасный, с тяжелым лечением и летальностью до 30-40%), западный и урало-сибирский.
Флавивирус представляет собой РНК-вирус, локализующийся в нервной ткани. Он хорошо сохраняется во внешней среде при пониженных температурах, проявляет устойчивость к высушиванию. Вирус клещевого энцефалита сохраняется в молоке в течение двух недель, в масле и сметане — до двух месяцев.
Губительным для вируса является кипячение в течение двух минут или воздействие температурой +60 градусов в течение 20 минут. Ультрафиолетовые лучи и бытовые средства дезинфекции также вызывают быструю гибель микроорганизма.
Иксодовый клещ, который переносит это вирусное заболевание, распространен преимущественно в Сибири, на Дальнем Востоке, в Китае и Монголии. Вспышки заболевания также регистрируются в лесных районах стран Восточной Европы и Скандинавского полуострова.
Инфекция возникает в весенне-летний период. Особую активность клещи проявляют в мае-июне и августе-сентябре.

Второстепенный резервуар вирусного клещевого энцефалита в природе — теплокровные млекопитающие и птицы. Инфекцию могут переносить лисы, бурундуки, зайцы, белки, козы, снегири, тетерева.
Вирус циркулирует таким образом: клещ-животные и птицы-клещ. Если происходит заражение вирусом человека, этот цикл прерывается, так как энцефалит не передается от человека другим живым организмам.
Пути заражения
Вирус клещевого энцефалита в большинстве случаев передается человеку при укусе зараженных иксодовых клещей. Это может произойти не только на природе: паразитов приносят домой собаки или кошки. Также их может принести на одежде человек после прогулки по лесу.
Еще один возможный путь проникновения возбудителя заболевания в организм человека — алиментарный, через употребление некипяченого молока от зараженных животных.
К заражению клещевым энцефалитом восприимчивы абсолютно все люди, вне зависимости от пола и возраста.
В наибольшей степени заражению подвержены:
- работники леспромхозов;
- строители железнодорожных и автомобильных путей;
- охотники;
- туристы.
Жители городов могут заразиться в пригородных зонах, лесопарках, на садово-огородных участках.

Чем старше человек и чем уязвимее его иммунитет, тем более он подвержен заражению и развитию неблагоприятных для здоровья и жизни последствий.
Особенности течения клещевого энцефалита
В зависимости от преобладающих симптомов, это заболевание протекает в таких формах:
- лихорадочная, с преобладанием лихорадки (развивается в 50% случаев);
- менингеальная, с поражением оболочек головного и спинного мозга (30% случаев);
- очаговая, с вовлечением в инфекционный процесс вещества головного мозга и развитием очаговой неврологической симптоматики (до 20% случаев).
Клиническая картина клещевого энцефалита
Симптоматика заболевания зависит от того, в какой форме оно протекает.
От заражения до проявления первых признаков инфекционного процесса проходит 1-2 недели, но в некоторых случаях энцефалит развивается без инкубационного периода и имеет молниеносное течение. В таком случае первые признаки появляются уже через 24 часа. Также иногда встречаются затяжные формы клещевого энцефалита, когда инкубационный период длится около месяца.
Вне зависимости от формы, в которой протекает заболевание, начальный период практически всегда имеет одинаковые симптомы. Клиническая картина разворачивается остро. Изначально состояние напоминает грипп. У зараженного отмечаются:
- ломота в мышцах;
- озноб;
- суставные боли;
- головные боли;
- общая слабость.

Температура тела резко поднимается, на этом фоне могут возникать рвота и судороги. Это особенно часто проявляется у детей.
Проявления лихорадочной формы клещевого энцефалита
Лихорадочное состояние может сохраняться от 2 до 10 дней. Обычно после первого подъема температуры наблюдается стихание симптомов, но затем они возобновляются с новой силой. Примерно через 10 дней после начала развития заболевания общее состояние больного улучшается, температура нормализуется, но общая слабость, повышенная потливость и учащенное сердцебиение могут сохраняться на протяжении месяца с момента выздоровления.
Симптомы менингеальной формы
Для этой формы клещевого энцефалита характерна симптоматика менингита. Проявления возникают на 3-4 день после заражения. Основные признаки:
- сильные головные боли, усиливающиеся при малейшем движении головы;
- головокружения;
- тошнота, рвота (может быть как одно-, так и многократной);
- светобоязнь;
- общая слабость, вялость, заторможенность;
- сильное напряжение затылочных мышц, приводящее к непроизвольному запрокидыванию головы назад.
Перечисленные симптомы свидетельствуют о том, что вирус клещевого энцефалита достиг оболочек спинного и головного мозга. Клиническая картина сохраняется в течение двух недель.

После выздоровления у больного в течение некоторого времени сохраняются слабость и вялость. Он плохо переносит яркий свет и громкие звуки.
Особенности очаговой формы
Очаговая форма, которую также называют менингоэнцефалитической, считается наиболее опасной и неблагоприятной в плане течения и прогноза. В этом случае возбудитель заболевания проникает непосредственно в вещество головного и спинного мозга. Изначально у больного повышается температура до 40 градусов, возникают общая слабость, вялость, сонливость. Возможны рвота, судороги и озноб.
Характерные проявления очаговой формы клещевого энцефалита:
- галлюцинации;
- расстройства сознания;
- бред;
- нарушения дыхания и сердечной деятельности;
- нарушение симметрии лица;
- нарушения координации;
- тремор рук;
- дрожь в ногах;
- нарушение функции речевого аппарата;
- парезы и параличи мышц шеи, плеч, верхней части груди (при поражении спинного мозга);
- радикулит (при проникновении вируса энцефалита в корешки спинного мозга).
Осложнения клещевого энцефалита
Прогноз заболевания и возможные последствия зависят от формы, в которой протекает энцефалит, а также возраста и общего состояния пациента. К осложнениям после этого заболевания относят следующее:
- нарушение концентрации внимания;
- постоянное чувство усталости;
- полная или частичная потеря памяти;
- личностные изменения;
- нарушения координации;
- отек головного мозга с развитием комы, нарушением функции дыхания и кровообращения (высок риск летального исхода);
- кровоизлияние в мозг, часто приводящее к мгновенной смерти;
- сепсис;
- пневмония;
- отит;
- миокардит.

При лихорадочной форме клещевого энцефалита прогноз наиболее удачный: обычно все больные выздоравливают. При менингиальной форме прогноз менее благоприятный, но выздоровление также наступает в большинстве случаев, при этом часто наблюдаются стойкие осложнения со стороны ЦНС (мигрень, хронические головные боли). Очаговая форма наименее благоприятна в плане прогноза: около 30 человек из заболевших умирают.
Что делать, если вы обнаружили на себе клеща?
Если после прогулки или отдыха на природе вы обнаружили на себе клеща, нужно вынуть его из кожи. Действовать нужно аккуратно. Для начала нужно вымыть руки с мылом, надеть защитные перчатки и подготовить пинцет, предварительно продезинфицировав его. Существуют специальные инструменты для удаления клещей — выкручиватели, но они есть не у каждого.
Концами пинцета нужно захватить тельце клеща как можно ближе к коже. Его нужно тянуть очень аккуратно и медленно, чтобы не оторвать головку.
После извлечения клеща руки, инструмент и место, к которому присосался паразит, продезинфицировать.
Еще один способ извлечь клеща — воспользоваться ниткой. После подготовки места прикрепления клеща и рук продезинфицировать нитку и завязать ее узлом у самого хоботка. Плавно потянуть клеща вверх, не скручивая, чтобы не оторвать головку.
Ни в коем случае нельзя брать паразита руками, пытаясь убрать его с кожи или с животного. Делать это можно только в перчатках. Также запрещено лить на клеща растительное масло, бензин и алкоголь, чтобы задушить его. В таких условиях он может из-за нехватки воздуха выпустить еще больше слюны в рану, а это увеличивает риск инфицирования.
После удаления клеща нужно поместить в пробирку или любую небольшую емкость с плотно закрывающейся крышкой. Желательно поместить его на ватку, смоченную водой, чтобы он оставался жив. Паразита нужно доставить в лабораторию на анализ не позднее, чем через 3 дня после удаления.
Диагностика
Диагностика клещевого энцефалита начинается с внешнего осмотра пациента. Врач обращает внимание на такие характерные симптомы, как отечность лица и шеи, тремор рук, судорожный синдром, дезориентацию в пространстве.
Лабораторные исследования при подозрении на клещевой энцефалит включают:
- анализ спинномозговой жидкости;
- метод ИФА на определение повышенного уровня антител класса IgM к вирусу клещевого энцефалита;
- метод ПЦР (выявление РНК вируса в крови и ликворе).
Также проводится ряд инструментальных диагностических мероприятий. Это:
- электроэнцефалография;
- КТ головного мозга;
- МРТ головного мозга.

Клещевой энцефалит дифференцируют от энцефалитов и менингитов другой инфекционной природы (менингококковые, коревые, герпетические), абсцесса и опухолевых новообразований головного мозга, деменции, болезни Лайма, травматических повреждений ЦНС.
Лечение клещевого энцефалита
Все пациенты с выявленным клещевым энцефалитом госпитализируются в инфекционное или неврологическое отделение (в зависимости от того, какая форма заболевания была выявлена).
Этиотропное лечение, направленное непосредственно на вирус, предусматривает введение специфического противоклещевого иммуноглобулина. Лечебный эффект наблюдается спустя 12-24 часов после введения препарата.
В случае раннего выявления энцефалита эффект дает применение препаратов интерферона. Для предотвращения острого отека головного мозга вводят комплекс диуретиков.
В остром периоде заболевания показаны покой и строгий постельный режим.
При лихорадочной и менингеальной формах клещевого энцефалита проводят патогенетическое лечение, направленное на уменьшение интоксикации. Суть заключается в пероральном и парентеральном введении жидкости для восстановления водно-электролитного баланса и кислотно-щелочного состояния организма.
Для уменьшения отека мозга вводят инъекции глюкокортикоидов.

Пациентам с очаговой формой клещевого энцефалита назначают ноотропные препарата для уменьшения возможного неврологического эффекта. При проявлении судорожного синдрома показан длительный прием (в течение 4-6 месяцев) противоэпилептических препаратов.
Профилактика
При нахождении в местах, потенциально опасных в плане обитания иксодовых клещей, нужно тщательно закрыть тело, чтобы не оставалось открытых участков. Нужно, чтобы:
- воротник плотно прилегал к коже;
- свитер или куртка были заправлены в брюки (верх обязательно должен иметь длинные рукава);
- брюки были заправлены в обувь, которая должна быть высокой.
Для похода в лес лучше выбирать однотонную светлую одежду: на ней легче заметить клеща.
Для защиты от паразита рекомендуется использовать специальные отпугивающие средства — репелленты. Его наносят на открытые участки кожи. На одежду нужно наносить акарициды — средства, которые оказывают паралитическое воздействие на клещей.
Читайте также:

